Актовегин после удаления зуба
Опубликовано: 29.04.2024

Мазь Солкосерил — лекарственное средство, которое относится к группе биогенных стимуляторов и активаторов метаболизма в тканях. Благодаря особенному составу, стимулируется восстановление поврежденных тканей, ускоряется заживление ран и других повреждений.
Уникальность состава солкосерила
Мазь имеет однородную жирную текстуру, окрашивание может варьироваться от насыщенно белого до желтого, с характерным запахом бульона и вазелинового масла.
Активные компоненты солкосерила включают депротеинизированный (удаление белков) гемодериват из крови 3-хмесячных телят в концентрации 2,07 мг/г. Вспомогательные компоненты представлены метилпарагидроксибензоатом и пропилпарагидроксибензоатом (консерванты), пальмитиновым спиртом (эмульгатор), белым вазелином (основа мази), водой для инъекций (растворение сухого диализата).
Аналогом препарата является мазь Актовегин. Эти лекарства появились на фармацевтическом рынке практически одновременно и отличаются только фирмой-производителем и ценой.
Основным действующим веществом солкосерила является депротеинизированный гемодериват, который получают методом диализа и последующей ультрафильтрации. В процессе производства удаляются высокомолекулярные белки (депротеинизация). Это комплексное соединение, включающее природные низкомолекулярные вещества с молекулярной массой до 5000 Да.
Такой уникальный состав невозможно воспроизвести в лабораторных условиях. В основном, это электролиты, аминокислоты, нуклеотиды, нукелеозиды. Эффективность только некоторых из этих веществ была описана и доказана с фармакологической точки зрения. Однако в проведенных тестах in vitro доказана эффективность солкосерила в лечении поврежденных тканей и раневых поверхностей.
Фармакологическое действие мази
Фармакологические свойства препарата до конца не изучены. Однако во время проведенных исследований было доказано, что солкосерил обладает следующими свойствами:
при дефиците кислорода обеспечивается его доставка к поврежденным клеткам;
перенос глюкозы при нарушении обмена веществ;
является катализатором образования внутриклеточного АТФ;
обеспечивает запасание в митохондриях энергии, образовавшейся при преобразовании питательных веществ;
поддерживает клетки при недостатке питания путем поставки высокоэнергетических фосфатов;
препятствует либо предупреждает атипичные изменения при незначительном повреждении клеток;
«запускает» процесс естественного восстановления клеток и тканей;
активизирует пролиферацию (деление и образование) фибробластов, формирующих каркас соединительных волокон, и образование нитей коллагена в стенках сосудов.
Мазь нашла широкое применение в косметологии, гинекологии, офтальмологии, стоматологии.

Основные показания к применению средства
Мазь с солкосерилом рекомендуется при:
небольших повреждениях кожи в виде ссадин;
ожогах (кроме химических) 1-2-ой степени, которые протекают без образования экссудата;
обморожениях 1-2-ой степени при отсутствии мокнутия раны;
для устранения сухих мозолей, натоптышей;
для предупреждения формирования рубцов после лазерного удаления бородавок или родинок;
пересыхании слизистой носа;
в терапии ран, которые плохо заживают, включая трофические язвы и пролежни, после удаления отмерших тканей.
Как правило, сначала наносится гель с солкосерилом для лечения раневой поверхности с отделением экссудата. После того, как появятся первые признаки грануляции раны, терапию продолжают препаратом в форме мази.
Отличия мазевой формы солкосерила от гелевой
В аптеках представлены 2 формы препарата, предназначенные для наружного местного применения. Чем же они отличаются и нужно ли обращать внимания на такие нюансы?
Основные отличия форм обусловлены вспомогательными веществами. Так, солкосерил гель не включает жировые основы, ввиду чего быстро смывается теплой водой и удаляется с поверхности кожи. Благодаря этому, именно гелевая форма стимулирует формирование грануляционной ткани и устранению раневого экссудата.
При подсыхании раны и появлении признаков грануляции более правильным будет применение мази. Жирная основа препарата образует защитную пленку на поверхности раны, поэтому процесс заживления проходит заметно быстрее. Помимо этого, мазь солкосерила размягчает поверхность раны, благодаря чему удается избежать появления шрамов и других дефектов кожи.
Способ применения мази

Инструкция по применению солкосерила включает следующие рекомендации:
мазь наносится только местно непосредственно на рану, захватывая те участки, где начался процесс заживления;
раневую поверхность предварительно очищают дезинфицирующими растворами, так как в мази нет антибактериальных компонентов;
при гнойном инфицировании очищают от экссудата и отмерших тканей;
мазь назначается для обработки повреждений с явными признаками заживления;
солкосерилом смазывают поверхность раны утром и вечером, при необходимости накладывают повязку;
лечение следует продолжать до полного рубцевания раны.
Применение солкосерила определяется типом патологии. Так, при хронических трофических язвах рекомендуется внутреннюю поверхность обрабатывать гелем солкосерила, а наружные края раны мазью 2 раза в день на протяжении 3-х недель. При диабетической стопе без выделения экссудата мазь наносят дважды в день в течение 2-х месяцев.
В проктологии мазь солкосерила отзывы от пациентов имеет только положительные. Это обусловлено тем, что препарат способствует быстрому заживлению тканей и стимулирует кровоснабжение в поврежденных сосудах. Однако применять мазь можно только при наружных формах геморроя, которые не сопровождаются образованием анальных трещин (в этом случае более целесообразно назначение геля солкосерила). Препарат наносится на геморроидальные узлы 4-5 раз в день в течение недели.
Нюансы применения мази:
- нельзя применять препарат беременным женщинам и в период лактации, поскольку не проводились соответствующие клинические испытания;
-
при появлении боли в области раны, покраснения кожи вокруг повреждения, выделений экссудата, повышенной температуры тела нужна консультация лечащего врача;
если отсутствуют признаки заживления раны на протяжении 2-3 недель применения, следует срочно обратиться к врачу, так как это может указывать на доброкачественность либо злокачественность раневого процесса.
Возможные побочные эффекты и противопоказания
Очень редко на месте нанесения солкосерила появляется крапивница, зуд, покраснение, краевой дерматит. При появлении подобных аллергических реакций рекомендуется прекратить применение мази и обратиться к врачу для замены препарата.
Солкосерил противопоказан при повышенной чувствительности к компонентам мази. Также с осторожностью его рекомендуется применять больным, склонным к появлению аллергии.
Солкосерил в косметологии: эффективная борьба с морщинами
Женщины по достоинству оценили действие препарата на состояние кожи, хотя в инструкции нет указаний по применению солкосерила для лица. На его основе созданы рецепты множества масок, которые эффективно выравнивают тон кожи, способствуют заживлению микротравм, а также солкосерил от морщин помогает избавиться.
Косметологи объясняют эффективность солкосерила, как косметического средства, фармакологическим действием препарата. Стимулирование обмена веществ в клетках, синтеза коллагена и активизация восстановления тканей позволяют применять солкосерил для борьбы с морщинами.
Однако нет исследований, которые бы подтвердили его эффективность, что не мешает применять препарат в косметических салонах и в домашних условиях в составе разнообразных масок для лица. Бесспорным преимуществом косметических средств с добавлением солкосерила женщины считают безопасность и невысокую стоимость процедур.
Косметологи утверждают, что мазь солкосерила увлажняет и питает кожу, способствует заживлению небольших трещинок и насыщению клеток кислородом. Мазь смешивают с питательным кремом в пропорции 1:1 и наносят смесь на кожу лица дважды в неделю на ночь. В качестве маски для лица можно применять солкосерил в неразведенном виде. Мазь наносят на кожу на 1,5 часа, после чего смывают теплой водой.
Особенно эффективна мазь как бальзам для губ. Для этого солкосерил смешивают с любимым бальзамом и наносят на кожу губ. Такое средство помогает быстрее восстановить поврежденную кожу.
Самолечение солкосерилом
Мазь солкосерила относится к группе безрецептурных лекарственных препаратов. Поэтому приобрести ее в аптеке не составит труда. К тому же цена солкосерила достаточно невысокая около 260 рублей.
Учитывая эффективность солкосерила и достаточно широкую сферу применения, препарат должен быть в каждой аптечке. Однако предварительно следует посоветоваться с врачом, ведь любое самолечение должно быть в первую очередь ответственным!
![Удаление верхней шестерки без риска травмы кости]()
Зуб "шестерка" базируется в кости на трех корнях - как трех китах - одном небном и двух щечных. Этот задний коренной зуб, первый моляр, служит в основном для первичной механической обработки пищи. Шестой зуб является опорным жевательным зубом, сидит в кости очень крепко и устойчиво. На него возлагается самая серьезная постоянная нагрузка, так как моляры (или большие коренные задние зубы), служат для перетирания пищи и имеют чаще всего три (!) корня. Удаление заднего коренного зуба может негативно повлиять на перегрузку всех соседних зубов и привести к нарушению прикуса.
Удаление зуба-шестерки “наскоком”, “вслепую” тут не проходит абсолютно. Поэтому, думаем, вам будет интересно мнение специалиста по поводу удаления шестерок:
Мнение главного врача НИЦ, хирурга-имплантолога
Главный врач Немецкого имплантологического центра - Магомед Дахкильгов , челюстно-лицевой хирург, имплантолог, ортопед. Опыт в имплантологии - более 20 лет , в костной пластике - более 15 лет , количество проведенных имплантаций - более 5000.
Поспешный подход к удалению шестых зубов приводит к травмам костной ткани, разрыву десен и дополнительному хирургическому вмешательству. Как и в случае зубов мудрости, необходимо соблюдать максимальную атравматичность при удалении. Давайте на конкретном примере удаления шестого зуба, проведенного мной, посмотрим, как можно совершенно нетравматично и безопасно извлечь из кости проблемную верхнюю шестерку .
История пациента - интересна
Совсем давно пациент лечил этот зуб резорцин-формалиновым методом, который уже практически не применяется. Чем опасна такая технология лечения? Она изменяет структуру ткани самого зуба, делает ее хрупкой и очень сложной для последующего перелечивания. И за счет приобретенной со временем хрупкости на зубе появляются различные трещины и патологические изменения, которые сложно в дальнейшем перелечить.
Так и получилось в случае нашего пациента. На верхней челюсти шестой зуб в результате раскололся, и притом - крайне неудачно: откололась бОльшая его половина, сохранив только вестибулярную стенку зуба (см. фото)
Концепция Немецкого имплантологического центра такова, что мы всегда стараемся сохранить зуб , если есть хоть малейшая возможность для этого. Но в данном клиническом случае, после осмотра того, что осталось от шестого зуба под микроскопом и проведения соответствующей диагностики, терапевт все-таки направил пациента на удаление зуба. Расколовшуюся шестерку нельзя было спасти терапевтическим методом.
Скажу сразу, что данное удаление проводилось комплексно, одновременно с проведением синус-лифтинга и одномоментной имплантацией зуба. Кстати, когда речь идет о жевательной группе зубов (а шестерка - жевательный зуб), можно рассмотреть технологию пересадки собственного зуба мудрости пациента на место удаляемого жевательного зуба. Такая технология называется аутотрансплантацией зуба и активно применяется нами в клиниках Немецкого Имплантологического Центра.
Но давайте это сейчас пропустим, я объясню это чуть позже, и сфокусируемся исключительно на корректном удалении.
Как удалить шестерку грамотно
В процессе одной операции зуб надо фрагментировать по корням, а затем максимально аккуратно и малоинвазивно удалить, не разрушая окружающую шестерку костную ткань.
Итак, зуб фрагментируется по корням и аккуратно удаляется. Что мы сейчас и увидим.
На сколько частей мы разделили шестерку при удалении
Так как это - шестой зуб, то он был разделен (фрагментирован) по корням на три сегмента.
Был разъединен небный корень, и также были между собой разъединены два щечных корня для того, чтобы шестерку можно было удалить максимально аккуратно.
Затем мы удалили эти корни, используя специальный инструментарий для такого щадящего удаления. И мы получили три аккуратных лунки – те места, где раньше стояли корни зубов.
А что после удаления шестерки?
Как я указывал ранее, с пациентом было принято решение провести закрытый синус-лифтинг, поскольку такая подсадка костной ткани - самая щадящая процедура в данном случае. После него не бывает отеков, и он дал нам в результате максимально хороший результат.
Ниже представлены наши работы, в которых был решен в т.ч. вопрос по имплантации в области 6-го заднего коренного зуба. Чтобы посмотреть панорамно ДО и ПОСЛЕ, двигайте бегунок влево-вправо:
Анестезия в стоматологии – не только способ уменьшить боль при сложных процедурах, но и избавиться от страха перед врачом. Комфорт пациента сегодня ставится на один уровень с результатами лечения, и грамотное использование обезболивающих средств позволит максимально улучшить эффективность работы даже при сложных операциях, требующих больших усилий.
![Грамотное использование обезболивающих средств улучшает эффективность работы врача]()
Препараты для анестезии в стоматологии
На сегодняшний день медицинский рынок представлен всевозможными средствами для обезболивания, но далеко не каждый состав используется зубными врачами. Современные клиники предпочитают закупать для инъекций составы на основе артикаина – это инновационная формула, которая обладает минимальным воздействием на сосуды с длительным эффектом.
Лучшими препаратами, в состав которых входит артикаин, считаются:
- Ультракаин – популярный в российских поликлиниках состав, пришедший на смену лидокаину. Поставляется в нескольких вариантах дозировок, которые подходят пациентам разных возрастов.
![Ультракаин]()
- Убистезин – дорогой аналог ультракаина, имеет схожий состав и чуть более щадящее воздействие на нервные окончания.
![Убистезин]()
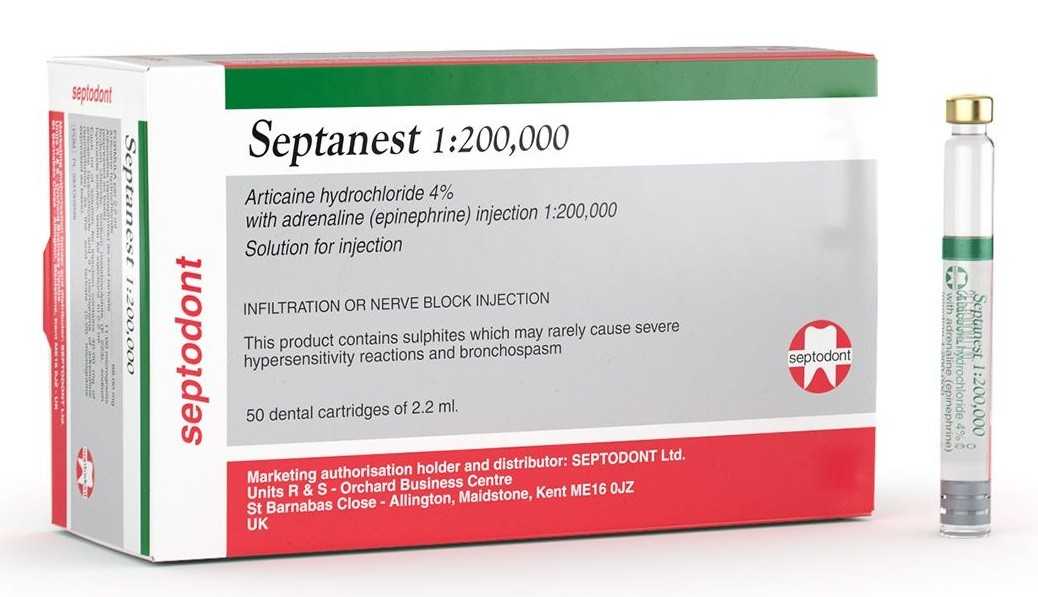
- Септанест – бюджетный вариант с хорошими клиническими испытаниями, но из-за входящих в состав сульфитов натрия часто вызывает аллергическую реакцию.
![Септанест]()
- Скандонест – французская разработка, ориентированная специально на людей с бронхиальной астмой и сердечнососудистыми заболеваниями.
![Скандонест]()
Противопоказания для проведения анестезии
Несмотря на непрекращающиеся исследования и разработки, противопоказания к анестезии в стоматологии остаются ключевым препятствием большинства процедур. Даже дорогие препараты от ведущих фирм категорически нельзя использовать при следующих болезнях и ситуациях:
- перенесенный до полугода назад инфаркт миокарда или операция по корональному шунтированию
- сахарный диабет и поражения щитовидной железы
- аритмия и тахикардия
- глаукома
- печеночная недостаточность
- психоневрологические заболевания, включая эпилепсию
- индивидуальная непереносимость компонентов
Любой из перечисленных пунктов потребует от врача отказаться от местного обезболивания. В этом случае пациенту рекомендуют обратиться в клинику, где есть возможность общего наркоза, но и такой вариант имеет свои противопоказания:
- бронхиальная астма
- патологически затрудненное носовое дыхание
- беременность и период лактации
- пневмония
- инфекции в острой форме
Виды анестезии в стоматологии
Существует несколько техник проведения анестезии, каждая из которых будет отличаться по области воздействия, способу введения препарата и рекомендуемым операциям.
Аппликационная анестезия
Второе название – инфильтрационный метод, когда игла и шприц не используются вообще, а препарат вводится в мягкие ткани путем пропитывания тампона или с помощью специально разработанного аэрозоля. Рекомендуется в следующих ситуациях:
- пациент – ребенок или взрослый, боящийся уколов
- незначительное препарирование, например, при среднем кариесе
- ультразвуковая чистка зубов с повышенной чувствительностью эмали
Минус у метода один – замораживающий эффект длится не более 15-20 минут, после чего анестезию необходимо повторить.
![Ксилокаин - спрей для инфильтрационного обезболивания]()
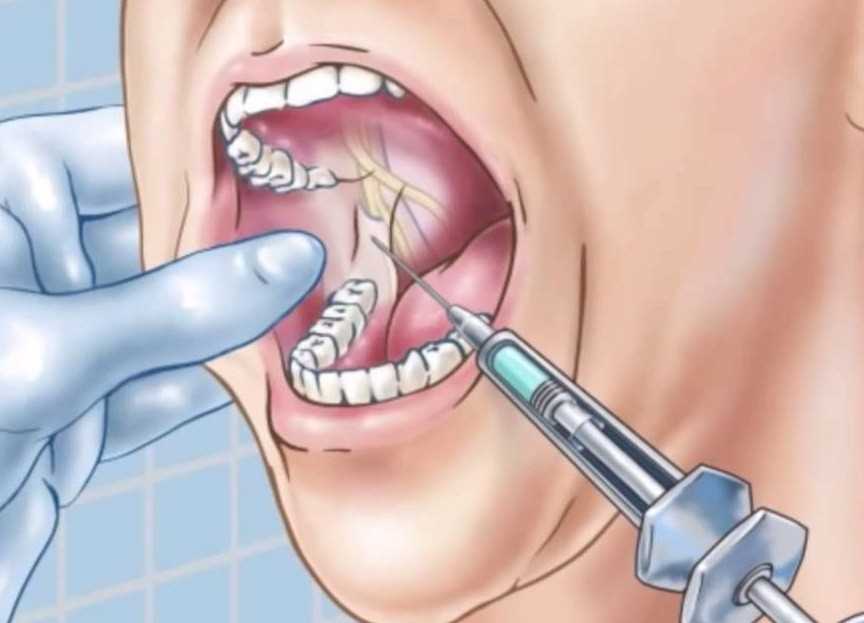
Проводниковая анестезия
Наиболее эффективный из доступных способов, когда лекарство вводится уколом в сам нервный ствол или в непосредственной близости от него. Это позволяет «отключить» чувствительность в большой зоне, например, чтобы работать с несколькими коренными зубами, удалить пульпу, или же установить неглубокий имплантат. Другие плюсы технологии:
- гарантированное замораживание на 2-3 часа
- снижается слюноотделение – врач может с уверенностью работать без трубки отсоса
- укол делается не в воспаленном очаге, а рядом
Относительный минус – сложность самой инъекции – требуется большой опыт и высокая квалификация врача, в противном случае есть риск повредить нерв.
![Проводниковая анестезия]()
Интралигаментарная анестезия
Также встречается название – внутрисвязочный способ обезболивания. Его отличие во введении препарата специальной ультратонкой иглой в саму ткань периодонта. Это позволяет небольшим количеством лекарства заморозить половину челюсти. Эффект получается мощный, но недолгий – операция не должна превышать 40 минут, иначе пациент почувствует невыносимую боль.
Внутриканальная анестезия
Отличается от внутрисвязочного метода использованием бормашины – в поражённом зубе сверлится лунка, через которую уже вставляется игла. Рекомендуется для процедур, связанных с прочисткой при глубоком кариесе и других заболеваниях. Эффект недолгий (около 30 минут), но действенный.
Туберальная анестезия
Серьезный и в некоторой степени опасный вид инъекций, когда препарат вводится в туберы – бугры верхней челюсти. В этом районе находится луночковый нерв, который позволяет «заморозить» большую часть альвеолярного гребня. Из-за большого риска осложнений, такой укол проводится редко, и только стоматологом. Имеющим достаточный опыт и квалификацию.
![Туберальная анестезия]()
Компьютерная и ультразвуковая анестезия
По сути – это не способы введения препарата, а предварительный расчет. С помощью специальных программ анализируется панорамный снимок челюсти, просчитываются анатомические нюансы, и выявляется необходимая дозировка. Ультразвук же помогает с точностью до доли миллиметра определить место, куда ставить укол.
Общая анестезия
Операции под общим наркозом в стоматологиях проводятся редко, потому что это требует наличие отдельного врача анестезиолога-реаниматолога и специального оборудования. Тем не менее, в особо тяжелых случаях другого выхода может и не быть. Также, чтобы снизить страх, пациенту могут предложить седацию – легкий вариант наркоза, когда сознание не «отключается», поэтому его применяют только вместе с местным обезболиванием.
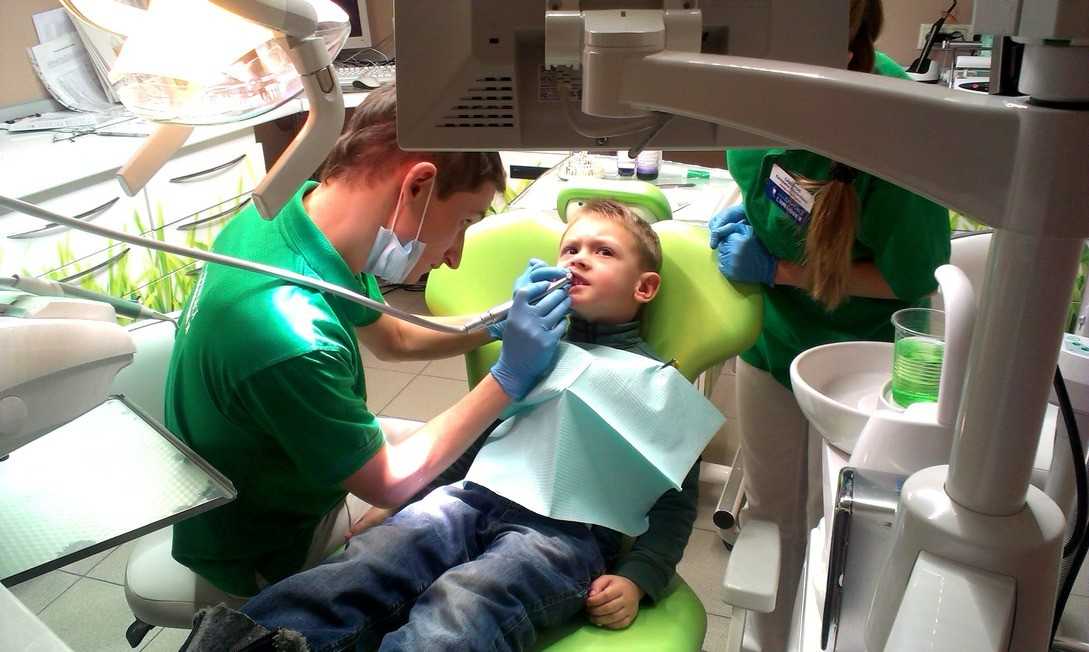
Можно ли проводить анестезию детям?
Этот вопрос перестал быть актуальным вот уже несколько десятилетий. Обезболивание при любых процедурах для ребенка не просто разрешено, но и обязательно. Из-за повышенной чувствительности даже незначительное вмешательство вызывает риски сильной боли, страха и последующей боязни любых врачей, а не только «страшного» стоматолога.
![При любых процедурах обезболивание для ребенка не просто разрешено, но и обязательно]()
Если же случилось так, что ребенок уже панически боится уколов в десну, то существует две дополнительные методики введения анестезирующего препарата:
- Мандибулярная анестезия – способ инъекции через нижнечелюстной сустав. Проводится, как с внутренней, так и с внешней стороны особой иглой, которая практически незаметно проходит в мягкие ткани.
- Торусальная анестезия – разновидность мандибулярного метода, только укол ставится не в свободное место над нижнечелюстным суставом, а в мышечный валик под языком.
Оба способа достаточно эффективны и разрешаются к проведению с 6-летнего возраста. Средняя продолжительность эффекта – 1 час, но полного замораживания перед непосредственной операцией нужно подождать минимум 10-15 минут.
Вредна ли анестезия при беременности и кормлении грудью?
Любое вмешательство в организм женщины, которая готовится стать матерью, связано с большим риском, и обезболивающие уколы не станут исключением. В первый и третий триместры их делать крайне не рекомендуется, а вот во второй триместр стоматологи решаются на лечение с анестезией, но с целым рядом важных оговорок:
- Большинство препаратов подходит, если содержание эпинефрина и ультракаина в них соответствует пропорции 1:200000. Хорошо, если на ампулах будет маркировка «DS», это точно означает, что лекарство подходит роженицам.
![Ультракаин DS]()
- Полностью отказываться от адреналиновых добавок нельзя, что бы ни говорил врач. Дело в том, что сосудосуживающий эффект выполняет дополнительную защитную функцию – он не дает химическому соединению распространяться по организму и проникнуть в плаценту. Иначе есть риск навредить будущему ребенку.
- Препараты Мепивастезин и Скандонест нельзя использовать даже во втором триместре. По своей токсичности они в несколько раз сильнее новокаина, обезболивание при этом не соответствует заявленной стоимости одной ампулы.
В остальном решение о том, проводить процедуры с анестезией или нет, должен принимать не один стоматолог, а, по возможности, несколько контактирующих друг с другом врачей в рамках комплексного обследования. Любой неосторожный шаг может привести к необратимым последствиям, но и невылеченные зубы оставлять ни в коем случае нельзя.
Побочные эффекты анестезии в стоматологии
Даже современные препараты не гарантируют отсутствия ряда побочных эффектов:
- аллергические высыпания на внутренней поверхности губ и щек
- онемение языка и временные дефекты речи
- небольшой отек лица
- затрудненное дыхание
- головокружение и тошнота
- анестезия не проходит дольше положенного времени
Согласно отзывам, все побочные эффекты проходят в течение 12 часов, если дискомфорт или описанные проявления продолжаются, нужно немедленно обратиться за помощью к врачу.
![Актовегин инструкция по применению]()
![Актовегин инструкция по применению]()
![Актовегин инструкция по применению]()
Владелец регистрационного удостоверения:
Произведено:
Фасовка, упаковка и выпускающий контроль качества:
Контакты для обращений:
Лекарственные формы
Форма выпуска, упаковка и состав препарата Актовегин ®
Раствор для инъекций прозрачный, желтоватый.
1 мл 1 амп. Актовегин ® концентрат (в пересчете на сухой депротеинизированный гемодериват крови телят)* 40 мг 80 мг Вспомогательные вещества: вода д/и - до 2 мл.
2 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (1) - пачки картонные × .
2 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (2) - пачки картонные × .
2 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (5) - пачки картонные × .Раствор для инъекций прозрачный, желтоватый.
1 мл 1 амп. Актовегин ® концентрат (в пересчете на сухой депротеинизированный гемодериват крови телят)* 40 мг 200 мг Вспомогательные вещества: вода д/и - до 5 мл.
5 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (1) - пачки картонные × .
5 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (2) - пачки картонные × .
5 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (5) - пачки картонные × .Раствор для инъекций прозрачный, желтоватый.
1 мл 1 амп. Актовегин ® концентрат (в пересчете на сухой депротеинизированный гемодериват крови телят)* 40 мг 400 мг Вспомогательные вещества: вода д/и - до 10 мл.
10 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (1) - пачки картонные × .
10 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (2) - пачки картонные × .
10 мл - ампулы бесцветного стекла (5) - упаковки ячейковые контурные (5) - пачки картонные × .* В составе концентрата Актовегин ® присутствует натрия хлорид в виде ионов натрия и хлора, являющихся компонентами крови телят. Натрия хлорид не добавляется и не удаляется в процессе производства концентрата. Содержание натрия хлорида составляет около 53.6 мг (для ампул 2 мл), около 134 мг (для ампул 5 мл), около 268 мг (для ампул 10 мл).
× на пачку наклеивают прозрачные защитные наклейки круглой формы с голографическими надписями и контролем первого вскрытия.Фармакологическое действие
Антигипоксант, оказывающий три вида эффектов: метаболический, нейропротекторный и микроциркуляторный. Актовегин ® повышает поглощение и утилизацию кислорода; входящие в состав препарата инозитол фосфо-олигосахариды положительно влияют на транспорт и утилизацию глюкозы, что приводит к улучшению энергетического метаболизма клеток и снижению образования лактата в условиях ишемии.
Рассматривается несколько путей реализации нейропротекторного механизма действия препарата.
Актовегин ® препятствует развитию апоптоза, индуцированного бета-амилоидом (Аβ25-35).
Актовегин ® модулирует активность ядерного фактора каппа В (NF-kB), играющего важную роль в регуляции процессов апоптоза и воспаления в центральной и периферической нервной системе.
Другой механизм действия связан с ядерным ферментом поли(АДФ-рибоза)-полимеразой (PARP). PARP играет важную роль в выявлении и репарации повреждений одноцепочечной ДНК, однако чрезмерная активация фермента может запускать процессы клеточной гибели при таких состояниях, как цереброваскулярные заболевания и диабетическая полиневропатия. Актовегин ® ингибирует активность PARP, что приводит к функциональному и морфологическому улучшению состояния центральной и периферической нервной системы.
Положительными эффектами препарата Актовегин ® , влияющими на процессы микроциркуляции и эндотелий, являются увеличение скорости капиллярного кровотока, уменьшение перикапиллярной зоны, снижение миогенного тонуса прекапиллярных артериол и капиллярных сфинктеров, снижение степени артериоловенулярного шунтирующего кровотока с преимущественной циркуляцией крови в капиллярном русле и стимуляция функции эндотелиальной синтазы оксида азота, влияющей на микроциркуляторное русло.
В ходе различных исследований было установлено, что эффект препарата Актовегин ® наступает не позднее чем через 30 мин после его приема. Максимальный эффект отмечается через 3 ч после парентерального и через 2-6 ч после перорального применения.
Фармакокинетика
С помощью фармакокинетических методов невозможно изучить фармакокинетические параметры препарата Актовегин ® , поскольку он состоит только из физиологических компонентов, которые обычно присутствуют в организме.
Показания препарата Актовегин ®
В составе комплексной терапии:
- когнитивных нарушений, включая постинсультные когнитивные нарушения и деменцию;
- нарушений периферического кровообращения и их последствий;
- диабетической полиневропатии.
Код МКБ-10 Показание F01 Сосудистая деменция F03 Деменция неуточненная F07 Расстройства личности и поведения, обусловленные болезнью, повреждением или дисфункцией головного мозга G45 Преходящие транзиторные церебральные ишемические приступы [атаки] и родственные синдромы G63.2 Диабетическая полиневропатия I63 Инфаркт мозга I69 Последствия цереброваскулярных болезней I73.0 Синдром Рейно I73.1 Облитерирующий тромбангиит [болезнь Бергера] I73.8 Другие уточненные болезни периферических сосудов I73.9 Болезнь периферических сосудов неуточненная (в т.ч. перемежающаяся хромота, спазм артерий) I79.2 Периферическая ангиопатия при болезнях, классифицированных в других рубриках (в т.ч. диабетическая ангиопатия) Режим дозирования
Препарат применяют в/а, в/в (в т.ч. в виде инфузии) и в/м.
В зависимости от степени тяжести клинической картины сначала следует вводить по 10-20 мл препарата в/в или в/а ежедневно; далее - по 5 мл в/в или в/м медленно, ежедневно или несколько раз в неделю.
Для инфузионного введения от 10 до 50 мл препарата следует добавить к 200-300 мл основного раствора (изотонического раствора натрия хлорида или 5% раствора глюкозы). Скорость инфузий около 2 мл/мин.
Для в/м инъекций используют не более 5 мл препарата, который следует вводить медленно, поскольку раствор является гипертоническим.
В остром периоде ишемического инсульта (начиная с 5-7 дня) - по 2000 мг/сут в/в капельно до 20 инфузий с переходом на прием таблеток по 2 таб. 3 раза/сут (1200 мг/сут). Общая продолжительность лечения - 6 мес.
При деменции - по 2000 мг/сут в/в капельно. Продолжительность лечения - до 4 недель.
При нарушениях периферического кровообращения и их последствиях - по 800-2000 мг/сут в/а или в/в капельно. Продолжительность лечения - до 4 недель.
При диабетической полиневропатии - по 2000 мг/сут в/в капельно 20 инфузий с переходом на прием таблеток по 3 таб. 3 раза/сут (1800 мг/сут). Продолжительность лечения - от 4 до 5 мес.
Инструкция по использованию ампул с точкой разлома
Расположить кончик ампулы точкой кверху.
Осторожно постукивая пальцем и встряхивая ампулу, дать раствору из кончика ампулы стечь вниз.
Удерживая в одной руке ампулу кончиком кверху, другой рукой отломить кончик ампулы по точке разлома.
Побочное действие
Частота побочных эффектов определялась в соответствии с классификацией Совета международных медицинских научных организаций (CIOMS): очень часто (≥1/10); часто (≥1/100 до Со стороны иммунной системы: редко - аллергические реакции (лекарственная лихорадка, симптомы шока).
Со стороны кожи и подкожной клетчатки: редко - крапивница, внезапное покраснение.
Со стороны костно-мышечной системы: частота неизвестна - миалгия.
Противопоказания к применению
- повышенная чувствительность к препарату Актовегин ® , аналогичным препаратам или вспомогательным веществам;
- декомпенсированная сердечная недостаточность;
- отек легких;
- олигурия, анурия;
- задержка жидкости в организме;
- детский и подростковый возраст до 18 лет.
Применение при беременности и кормлении грудью
При беременности и в период лактации Актовегин ® следует применять только в тех случаях, когда терапевтическая польза превышает потенциальный риск для плода или ребенка.
Применение при нарушениях функции почек
Применение у детей
Особые указания
Парентеральное введение препарата следует проводить в стерильных условиях.
Из-за возможности возникновения анафилактической реакции рекомендуется проводить пробную инъекцию (тест на гиперчувствительность).
В случае электролитных расстройств (таких как гиперхлоремия и гипернатриемия) указанные состояния должны быть соответствующим образом скорректированы.
Раствор для инъекций имеет слегка желтоватый оттенок. Интенсивность окраски может варьировать от одной партии к другой в зависимости от особенностей использованных исходных материалов, однако это не сказывается отрицательно на активности препарата или его переносимости.
Не следует использовать непрозрачный раствор или раствор, содержащий частицы.
После вскрытия ампулы раствор нельзя хранить.
Использование в педиатрии
В настоящее время данные о применении препарата Актовегин ® у пациентов детского возраста отсутствуют, поэтому применение препарата у данной группы лиц не рекомендуется.
Влияние на способность к управлению транспортными средствами и механизмами
Передозировка
Согласно данным доклинических исследований Актовегин ® не проявляет токсических эффектов даже при превышении дозы в 30-40 раз по сравнению с дозами, рекомендованными для применения у человека. Не было отмечено случаев передозировки препарата Актовегин ® .
Лекарственное взаимодействие
Лекарственное взаимодействие препарата Актовегин ® в настоящее время неизвестно.
Условия хранения препарата Актовегин ®
Препарат следует хранить в недоступном для детей, защищенном от света месте при температуре не выше 25°С.
Дискуссии о прекращении приема антикоагулянтных препаратов до и после стоматологических процедур ведутся на протяжении многих лет. Дело в том, что и сторонники, и противники терапии называют весомые доводы в пользу своей позиции. И появление новых препаратов этой группы только еще больше запутало врачей.
![Стоит ли пациенту прекращать прием антикоагулянтов на время стоматологического лечения и чем это может быть опасно?]()
Сторонники соблюдения антикоагулянтной терапии в процессе стоматологического лечения уверены, что отмена препарата ведет к высокой вероятности инсульта, инфаркта миокарда, эмболии легких или глубокого тромбоза вен. Эти осложнения представляют гораздо большую опасность для жизни, чем возможное кровотечение в ходе стоматологического лечения.
Как правило, вероятность травмы крупных кровеносных сосудов во время стоматологической процедуры мала, а значит, невысок риск тяжелых геморрагических осложнений, полагает эта группа врачей. Кроме того, в стоматологическом кабинете есть необходимые средства, чтобы быстро остановить местное кровотечение.
Противники этого подхода убеждены, что даже среднее кровотечение, которое может возникнуть при одновременном удалении нескольких зубов, синус-лифтинге или операции в ротовой полости, может привести к неудовлетворительным результатам процедуры. Кроме того, они считают, что предвидеть опасное кровотечение практически невозможно, и в большинстве стоматологий нет препаратов и инструментов для остановки такого кровотечения.
Сторонники прекращения терапии также заявляют, что вероятность кровотечения у пациентов сильно варьируется, и также может зависеть от одновременного приема других медикаментов. Некоторые медикаменты могут усилить действие антикоагулянтов, что дополнительно повышает вероятность кровотечения в процессе и после процедуры.
Традиционно в качестве антикоагулянта назначают варфарин. Большинство врачей знакомы с этим препаратом и потенциальными кровотечениями, которые он может вызывать. Также известно, что витамин K ослабляет действие варфарина. Для оценки риска кровотечения при ряде процедур у пациентов, принимающих варфарин, используют показатель международного нормализованного отношения (МНО).
В последние годы появилась новая группа оральных антикоагулянтов прямого действия, и многие врачи предпочитают выписывать эти препараты взамен варфарину, в особенности для профилактики коагулопатии у пациентов с фибрилляцией предсердий. Речь идет о следующих медикаментах: дабигатран (Pradaxa), ривароксабан (Xarelto), апиксабан (Eliquis), эдоксабан (Savaysa).
В отличие от варфарина, действие которого заключается в блокировании синтеза витамин K-зависимых факторов, новые препараты действуют напрямую подавляя активированные факторы свертывания крови (фактор 2 – тромбин или фактор Ха – активная форма фактора тромбокиназы). Основное преимущество новых медикаментов в том, что при их приеме не требуется следить за показателем МНО. При этом, оценить риск тяжелого кровотечения у пациента, принимающего такой препарат, сложнее.
Остановить тяжелое кровотечение у пациента, принимающего антикоагулянты прямого действия (ривароксабан, апиксабан, эдоксабан) сложнее, чем у пациента, принимающего варфарин или дабигатран, поскольку у новых медикаментов нет специфического противодействующего вещества, способного блокировать эффект этих антикоагулянтов. По этой причине сторонники и противники терапии не перестают спорить о применении традиционных или новых антикоагулянтов в процессе и после стоматологического лечения.
По результатам двух независимых исследований было установлено, что риск кровотечения в ходе или после стоматологической операции у пациентов, принимающих антикоагулянты прямого действия, минимален. Следовательно, прекращать прием этих медикаментов до и после стоматологическое процедуры не нужно.
Первое исследование было проведено в больнице при Королевском колледже Лондона. В нем приняли участие 82 пациента, принимающих антикоагулянты прямого действия. В ходе эксперимента, пациентам суммарно провели 111 операций по удалению зубов. 35 пациентов (32%) прекратили прием антикоагулянтов, по совету врача, перед и после стоматологической процедурой. У большинства участников не наблюдались кровотечения в ходе стоматологической процедуры. Продолжительные кровотечения наблюдались у 15 пациентов (13,5%), из них 7 пациентам (6,3%) потребовалось принять меры для устранения кровотечения. На основе полученных результатов, авторы работы заключили, что большинство больных, принимающих антикоагулянты прямого действия, могут не прекращать терапию и во время стоматологических процедур.
Второе исследование было проведено в университете Тель-Авива. В нем приняли участие 111 больных, принимающих антикоагулянты прямого действия. 72 участника суммарно прошли 305 стоматологических процедур за 115 посещений. Был отмечен 1 случай «существенного» кровотечения (0,9%) и 6 случаев «небольших» кровотечений (5,2%), которые удалось остановить обычными способами, не прибегая к помощи медикаментов. Таким образом, частота кровотечений составила 6,1%.
На основе полученных результатов, авторы пришли к выводу, что риск кровотечения у пациентов, принимающих антикоагулянты прямого действия, незначителен и не имеет существенных осложнений. Таким образом, нет необходимости прекращать антикоагулянтную терапию при посещении стоматолога, вне зависимости от сложности или продолжительности процедуры.
Несмотря на это многие специалисты продолжают считать, что перед посещением стоматолога необходимо прекратить прием антикоагулянтов, чтобы предотвратить возможные тяжелые кровотечения. Необходимо соотносить эти риски с вероятными опасными последствиями, которые могут возникнуть при временном отказе от антикоагулянтов. Так, больные, прекращающие прием антикоагулянтов, в особенности препаратов прямого действия, подвергают себя неоправданному риску тяжелых осложнений и даже смерти.
Читайте также: