Какое лечение следует выбрать для профилактики кровотечений перед удалением зуба
Опубликовано: 22.04.2024
Удаление зуба — это довольно сложная процедура, требующая от стоматолога специальных знаний, опыта и определённой сноровки. Ещё не так давно за подобную операцию брались преимущественно врачи мужского пола, так как женщинам её трудно было провести в чисто физическом плане.
Кому показана процедура?
Удаление зуба делают только в самых крайних случаях, когда его лечение не представляется возможным. Данное правило относится к постоянным зубам. В частности к показаниям принадлежат следующие ситуации:
лечение тяжёлых форм кисты, гранулемы, пульпита, когда другие методы неэффективны;
при пародонтозе или пародонтите;
при установке брекетной системы или протезов в том случае, когда некоторые зубы мешают данном процессу;
удаление зуба мудрости, который растёт в неправильном направлении, или вызывает определённые проблемы в период своего роста.
Основные этапы
Вне зависимости от показаний зуб удаляют в несколько этапов:
осмотр врача, диагностические процедуры, сбор анамнеза;
обезболивание близлежащих участков (проводится уколом в десну анестетика Ультракаина, Убестезина или др.)
лигаментотомия (отслоение самого зуба от десны);
наложение щипцов, их постепенное перемещение в зону под десной и дальнейшая фиксация;
непосредственное извлечение элемента из лунки;
осмотр и обработка лунки с помощью антисептиков и других медицинских препаратов;
наложение швов (осуществляется только при наличие большой раневой поверхности).
Обычно удаление зубов проходит безпроблемно, но в редких случаях возможны некоторые осложнения самой процедуры. Это может быть перелом корня, кровотечение, травмирование мягких тканей и другие патологии, которые оперативно исправляются врачом.
Если речь идёт о том, чтобы удалить зуб мудрости, который ещё не прорезался, но растёт неправильно, то в этом случае для его извлечения необходим разрез десны. В подобной ситуации рана довольно глубокая и десна после удаления зуба заживает несколько дольше.
Что делать после удаления зуба?
Чтобы предотвратить осложнения, сразу после удаления зуба через несколько часов необходимо провести профилактику. Она заключается в следующих мероприятиях:
Убрать марлевый тампон с лунки так как он может стать причиной инфекции;
Прикладывать лёд к щеке. Делать это нужно по пару раз в день, но не дольше, чем 5 минут.
Не кушать на протяжении 2-3 часов после удаления зуба.
Исключить сильные физические нагрузки на протяжении нескольких дней.
Для профилактики кровотечения не принимать горячую ванну в первые 24 часа.
В первые дни отказаться от грубой пищи.
Указанных правил необходимо придерживаться после удаления зуба мудрости или любой другой резекции зуба.
Возможные осложнения
Если у вас болит зуб после удаления — не стоит удивляться. Однако в данном случае можно говорить скорее о том что болит десна после удаления зуба. Это довольно распространённое осложнение, которое отмечают много людей. Выраженность болевого синдрома варьируется от терпимой до сильной. В последнем случае целесообразным будет приём обезболивающих. Наиболее оптимальным является употребление препарата Кетанов, который способен снять даже самую сильную боль.
Ещё одним распространенным осложнением является инфицирование. Лунка после удаления зуба — уязвимое место, в которое легко может попасть опасные микробы. В результате нередко развивается альвеолит. В этом случае необходимо некоторое время принимать антибиотики и посетить стоматолога для местной обработки лунки.
Важно помнить о том, что антибактериальный препарат нельзя принимать самостоятельно, соответствующее назначение может сделать только врач.
Удаление зуба: цена
Те, кому необходимо удаление, вряд ли будут переживать на счёт цены, так как больной зуб доставляет много дискомфорта. Однако, в этом случае о стоимости процедуры можно не переживать, ведь она будет по карману практически всем. Средняя цена в крупных городах, включая анестезию, составляет примерно 1000-1500 рублей. Это совершенно недорого, если сравнивать, например с лечением пульпита, который включает удаление нерва зуба и стоит от 2500 рублей. Указанная сумма может отличаться в зависимости от класса клиники и профессионализма самого врача.

Вырвали зуб, кровь не останавливается: что делать?
Содержание:
• Кровотечение – осложнение после стоматологической операции
• Что нельзя делать после удаления зуба?
• Что можно предпринять дома?
• Профессиональная помощь стоматолога
Вырвали зуб – кровь не останавливается, почему это происходит? Удаление зуба является стоматологическим хирургическим вмешательством, которое проводится в клинике. Любая операция сопровождается определенной кровопотерей. Не составляет исключения и удаление зуба, ведь происходит повреждение тканей десны, надкостницы.
Кровотечение – осложнение после стоматологической операции
Луночковое кровотечение бывает достаточно сложно остановить. Эта проблема возникает не только сразу после проведения операции, она может появиться и через сутки.
Давайте разберемся в причинах данного состояния:
1. Если проблема возникает сразу после удаления, то это может быть из-за того, что адреналин прекратил свое действие, а это провоцирует расширение сосудов.
2. Если кровотечение началось по прошествии определенного времени, то частая причина – это неправильные действия пациента, вызвавшие повреждение сгустка в лунке.
К местным причинам относятся:
• повреждение раны или десны;
• нарушение целостности межкорневой перегородки;
• начавшееся воспаление в районе десны на месте удаленного зуба;
• повреждение кровеносных сосудов, расположенных под языком.
Общими причинами являются в основном заболевания пациента, такие как: скарлатина, сепсис, заболевания крови, гепатит, гипертония.
Что нель ![xirur.jpg]()
зя делать после удаления зуба?
После любого хирургического вмешательства следует выполнять определенные правила, чтобы не вызвать нежелательные последствия.
В течение нескольких часов запрещается:
• употреблять алкогольные напитки любой крепости, потому что алкоголь способствует расширению сосудов;
• курить;
• принимать пищу;
• полоскать рот любой жидкостью;
• париться или принимать горячий душ, ванну;
• заниматься физическим трудом или упражнениями в спортивном зале.
Сколько времени идет кровь из лунки?
Полноценный сгусток образовывается в течение 20 – 30 минут. Если же кровотечение продолжается, когда пациент находится уже дома, то есть повод для беспокойства, поэтому лучше позвонить доктору и выполнить его рекомендации.
Стоит отметить, что некоторые люди путают кровотечение с сукровицей, которая может выделяться из ранки еще несколько часов после процедуры удаления.
Если выделяющаяся жидкость не имеет цвета или желтоватая с примесью крови в незначительном количестве, то это и есть сукровица. В данном случае беспокоиться нечего.
Что можно предпринять дома?
Следующие манипуляции могут помочь решить проблему:
• На образовавшееся углубление следует поместить стерильный тампон, после чего зажать его зубами и держать приблизительно около получаса.
• Если кровь не останавливается, то тампон следует поменять на смоченный 3% раствором перекиси водорода, который помогает остановить кровотечение.
• Можно попробовать приложить холод к щеке со стороны удаленного зуба. Холод сужает кровеносные сосуды, что способствует устранению данной проблемы. Только следует помнить: прямо на ранку прикладывать что-то холодное нельзя, так как эти действия могут вызвать осложнения.
• Если болевые ощущения в области десны сильные, то можно выпить обезболивающие препараты, но без содержания аспирина. Данное лекарственное средство разжижает кровь, что может спровоцировать кровотечение.
Если перечисленные средства не дали результата, а у человека появилась слабость, головокружение, то посещение стоматолога откладывать не стоит.
Профессиональная помощь стоматолога
Доктор оценит ситуацию и предпримет действия для остановки кровотеч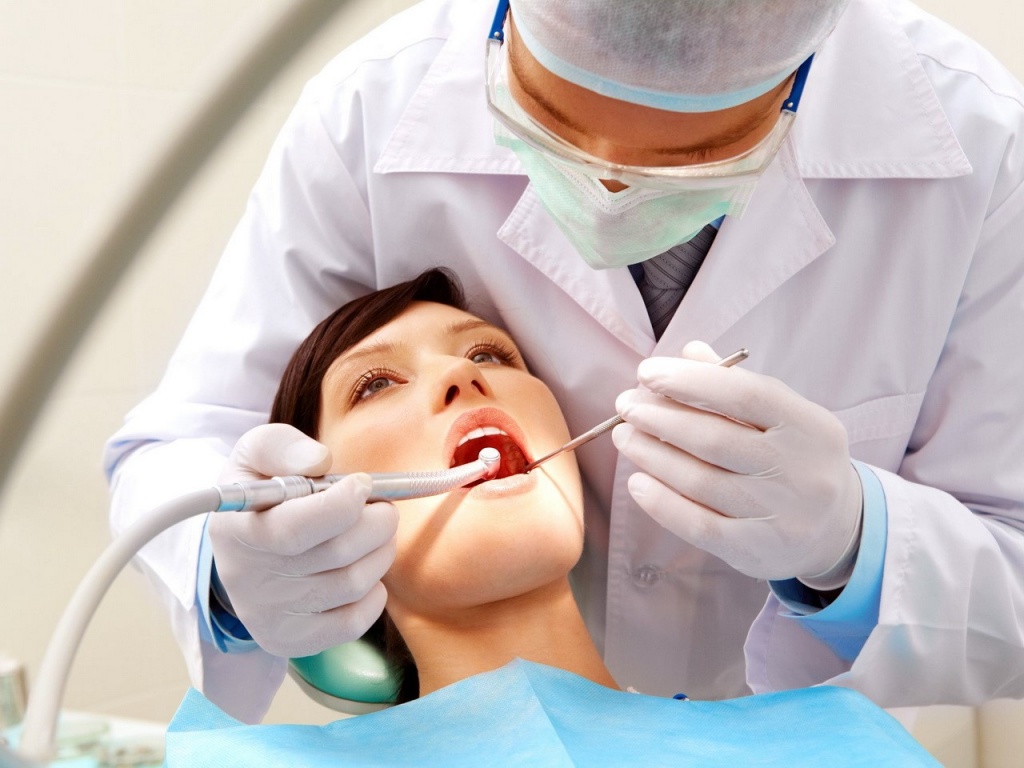
ения. К чему же следует быть готовым пациенту?
При кровотечении из мягкой ткани десны стоматолог может применить наложение швов на рану.
Если кровь вытекает из кровеносного сосуда, то в ранку зуба помещают тампон, который пропитан специальным средством, сдавливают сосуд, а тампон на 5 дней оставляют в лунке.
Если применение местных средств неэффективно, и кровотечение не останавливается, то доктор может назначить препараты общего действия, ускоряющие свертывание крови. Но применение данных лекарств возможно только после обследования и проведения анализов.
За последние десятилетия увеличилось число стоматологических пациентов, принимающих препараты для «разжижения крови» при различных сердечно-сосудистых заболеваниях с целью профилактики их грозного осложнения – тромбоэмболии. Эти лекарственные средства вмешиваются в нормальный механизм свертывания крови в организме и замедляют остановку кровотечения. Рассмотрим принцип их фармакологического действия подробнее.

Фото © www.liveinternet.ru
Существует два основных процесса, с помощью которых происходит образование кровяного сгустка в месте повреждения тканей. Первый заключается в том, что клетки крови, называемые тромбоцитами, объединяются на раневой поверхности, образуя «пробку», при этом происходит замедление кровотока в поврежденных сосудах и формируется своеобразная матрица для следующего этапа свертывания. Во время свертывания химические вещества в крови взаимодействуют друг с другом, чтобы заполнить пространство между тромбоцитами, сгусток стабилизируется, упрочняется, и в результате кровотечение останавливается.
Антиагрегантные препараты, такие как ацетилсалициловая кислота (Аспирин), тиклопидин (Тиклид) и клопидогрел (Плавикс), оказывают влияние на первом этапе свертывания крови: они препятствуют образованию сгустков тромбоцитов, предотвращая их адгезию и фиксацию к стенке кровеносных сосудов. При этом изменения в тромбоцитах сохраняются на протяжении всей их жизни (7–10 дней), и результат действия медикаментов наблюдается до тех пор, пока организм не выработает новые тромбоциты, которые не были подвержены лекарственному воздействию.
Антикоагулянты, такие как варфарин, угнетают вторую фазу свертывания крови, блокируя синтез белков-стабилизаторов сгустка. Этот процесс продолжается в течение нескольких дней, следовательно, действие таких препаратов пролонгированное и исчезает не сразу после их отмены. Еще одним важным фактом является то, что действие варфарина может усиливаться или ослабляться под влиянием некоторых продуктов питания (пища, содержащая большое количество витамина К – говяжья печень, сыр, сливочное масло, яйца, соевые продукты, практически все разновидности капусты и салатов, шпинат, зеленые томаты, фасоль, огурцы, цуккини, картофель, зеленый чай – ослабляет действие варфарина) и других лекарственных препаратов, в результате чего пациентам, принимающим антикоагулянты, необходим постоянный врачебный контроль.
Проведение ряда стоматологических манипуляций (снятие зубного камня, особенно поддесневого, удаление зубов, кюретаж пародонтальных карманов, имплантация, различные виды хирургических операций на десне и альвеолярном отростке челюсти и др.) сопровождается возникновением кровотечений. Их несложно контролировать даже у пациентов, которые принимают антикоагулянтные и антиагрегантные препараты. Однако влияние этих лекарственных средств на свертываемость и опасность повышенной кровоточивости при стоматологических процедурах может быть различным. Следовательно, в этих случаях всегда необходимо взвешенное решение врачей по поводу изменения дозы или временной отмены препарата.
В подобных случаях стоматолог обязан собрать тщательный и полный медицинский анамнез пациента, в ходе которого необходимо выяснить, какие препараты и с какой целью он принимает в настоящее время и как долго еще продлится их прием, а также любые осложнения от приема этих лекарственных средств, если таковые наблюдались. При необходимости стоматолог может перед началом лечения проконсультироваться с врачом, постоянно курирующим больного, принимающего снижающие свертываемость крови медикаменты, а также назначить некоторые анализы. Такие меры предосторожности нужны, чтобы снизить возможный риск сильного кровотечения во время или после стоматологического вмешательства. Прекращать или изменять режим приема или дозу препаратов без разрешения лечащего врача и стоматолога пациенту запрещается. Только врач может определять, когда и на какое время лекарство может быть отменено и когда прием должен быть возобновлен.
Основной метод оценки свертывания крови у пациентов, принимающих варфарин – определение международного нормализованного отношения (МНО). Этот тест в настоящее время пришел на смену показателю протромбинового времени (ПТВ). Для пациентов, получающих антикоагулянты, нормальные значения МНО 2,0–3,5 в зависимости от длительности противосвертывающей терапии. Для сравнения: у здорового человека значение показателя МНО примерно вдвое меньше (0,8–1,2). Большинство авторов считает, что при МНО до 4 необходимости в отмене или изменении режима приема антикоагулянтов нет. Гемостаза в данном случае можно достичь средствами локального действия (тугой тампонадой стерильной марлей, применением гемостатической губки, ушиванием раны, обработкой 4,8% раствором транексамовой кислоты или 25% раствором эпсилон-аминокапроновой кислот). Однако если МНО пациента выходит за пределы указанных значений, стоматолог перед выполнением инвазивного лечения обязан проконсультироваться с лечащим врачом пациента – терапевтом или кардиологом.
Кроме того, таких пациентов лучше назначать на утренние часы, чтобы в течение дня была возможность контроля возникновения немедленного кровотечения, а также в начале недели, чтобы вовремя принять меры при возникновении отсроченного кровотечения (в 1–3 сутки после манипуляции).
Существуют и общие рекомендации для уменьшения риска кровотечения после стоматологических процедур: применение давящей повязки, холода на стороне вмешательства. Пациенту следует воздерживаться от сплевывания, полосканий, питья через трубочку, употребления горячей пищи и напитков, курения, по крайней мере, первые 24 часа. Кроме того, необходимо исключить твердые или острые продукты первые 2–3 суток.
Если все местные меры предосторожности, описанные выше, были приняты, но кровотечение не проходит в течение нескольких часов или образовался очень большой сгусток крови, пациент, принимающий антикоагулянты или антиагреганты, должен обратиться за помощью к стоматологу, проводившему процедуру, к своему лечащему врачу по основному заболеванию (кардиологу и т. п.) или, если это по тем или иным причинам невозможно, вызвать «скорую помощь».
Следует отметить, что на сегодняшний день при условии четкого соблюдения рекомендаций лечащего врача и стоматолога у пациентов принимающих «разжижающие» кровь лекарства, практически не возникает осложнений в виде кровотечений после стоматологических вмешательств.
Оральные антикоагулянты (ОАК) — это препараты, которые препятствуют свертыванию крови путем блокирования синтеза в печени факторов коагуляции или путем подавления действия уже выработанных факторов, таких как гепарин. Следовательно, OAК относятся к антагонистам витамина K.
Такие препараты, как варфарин, ацетокумарол или кумадин, широко используются для предотвращения артериальной тромбоэмболии у больных с мерцательной аритмией или у больных, имеющих протезы сердечных клапанов, а также для лечения и предотвращения образования венозного тромбоза и легочной эмболии. Если пациент получает солидные дозы ОАК препарата, то любое хирургическое вмешательство, даже рутинное удаление зуба, может привести к обильному кровотечению. С другой стороны, если снизить дозу препарата, возникает недостаточное антитромботическое действие, которое может привести к формированию тромба. Проведенные нами исследования делают возможной модификацию протокола хирургического вмешательства у пациентов, находящихся на ОАК терапии, путем заполнения лунки удаленного зуба синтетическим остеокондуктивным материалом easy-graft® или easy-graft® CRYSTAL. При контакте с кровью материал твердеет в лунке. Обладая высокой межгранульной пористостью (до 70 %), материал хорошо адсорбирует кровь, препятствуя возникновению постэкстракционного кровотечения.
Цель настоящей статьи — донести до врачей-стоматологов информацию об особенностях амбулаторного хирургического приема больных, находящихся длительное время на антикоагулянтной терапии:
- оценить риск кровотечения и риск возникновения тромбоза или тромбоэмболии при прекращении приема ОАК;
- рассмотреть возможность применения местных гемостатических препаратов;
- предложить врачам дополнить карту обследования стоматологического пациента (особенно мужчин в возрасте старше 55 лет) вопросом о приеме антикоагулянтов. Обосновать целесообразность заполнения лунки удаленного зуба остеокондуктивным материалом easy-graft®или easy-graft® CRYSTAL с целью профилактики кровотечения у пациентов, находящихся на антикоагулянтной терапии.
Выбор тактики ведения амбулаторного хирургического приема больных, принимающих оральные антикоагулянты (антагонисты витамина К), является определенной проблемой. Клиницистам необходимо постоянно взвешивать как риск послеоперационного кровотечения при продолжении терапии, так и риск тромбоэмболических осложнений при отмене препарата.
Большинство источников рекомендуют не прерывать прием ОАК, сохраняя дозу в пределах терапевтического эффекта, естественно, в зависимости от патологии. Все же следует принимать во внимание, что риск незначительного кровотечения более оправдан, чем увеличение риска тромбоэмболии, ассоциированной со снижением или приостановкой действия ОАК.
В ходе недавних рандомизированных исследований, например научной работы, опубликованной Sacco R. в 2007 г., проводилось сравнение осложнений, возникших в двух группах пациентов, которым проводилось хирургическое вмешательство. В первой группе вмешательство проводилось в сочетании со снижением дозы ОАК до уровня ниже терапевтического (МНС — международный нормализующий стандарт = 1.8).
Во второй группе вмешательство осуществлялось без снижения дозы ОАК, с использованием местных постоперативных гемостатических средств. Было сделано заключение, что между обеими группами нет никаких различий — ни во время проведения оперативного вмешательства, ни в течение послеоперационного периода. Однако мнения многих авторов не совпадают с такой точкой зрения. Существуют соответствующие протоколы, которые советуют прерывать или снизить дозировку ОАК на несколько дней перед хирургическим вмешательством, для того чтобы обеспечить низкий уровень препарата в течение короткого периода. Эти предложения были сделаны в интересах безопасности пациентов, которым необходимо провести удаление зуба, минимизировав риск развития кровотечения. В этом же смысле снижение кровотечения у этих пациентов способствует улучшению заживления мягких тканей и снижению раздражения слизистой оболочки полости рта. Непременно должна быть хорошая хирургическая техника с совершенным кюретажем лунки удаленного зуба, удалением всех воспаленных и грануляционных тканей, хорошим ушиванием раневой поверхности, компрессией лунки с помощью перевязочного материала, пропитанного транексамовой или аминокапроновой кислотами.
Была предложена методика, предусматривающая с целью профилактики кровотечения у больных, находящихся на ОАК терапии, заполнять лунку удаленного зуба или корня зуба адгезивным фибрином, окисленной целлюлозой или желатиновой губкой для скорейшего формирования кровяного сгустка перед наложением швов. Были проведены исследования по использованию антифибринолитических средств, которые, как местные гемостатические препараты, ингибируют лизис фибрина.
В 2003 г. Perry и др. проводят смешанное исследование, посвященное удалению зубов без изменения режима приема ОАК препаратов, с участием пациентов, которые находились на ОАК терапии. Были использованы два местных гемостатических средства.
В первом случае использовался 4,8%-ный раствор транексамовой кислоты, а во втором — аутогенный фибрин. Авторы сделали вывод, что оба эти подхода эффективны и надежны для контроля постэкстракционного кровотечения. В этом контексте наибольшая эффективность была получена при ирригации лунки удаленного зуба 10 мл
транексамовой кислоты сразу же после удаления. Затем лунка заполнялась адсорбирующей окисленной целлюлозой, пропитанной транексамовой кислотой. Больному назначалось полоскание полости рта (четырежды в день в течение 7 дней) тем же раствором транексамовой кислоты. Нанесение аутогенного фибрина на костные стенки лунки удаленного зуба рекомендовалось в тех клинических ситуациях, когда у пациента возникали трудности при проведении полосканий.
Самые новые исследования показали, что можно осуществлять эффективный контроль гемостаза и получить хорошие результаты, назначая пациентам полоскания раствором транексамовой кислоты в течение двух дней. Однако транексамовая кислота не имеет лицензии на использование во многих государствах Европы и Америки. Применение фибрина не рекомендуется многими авторами из-за риска передачи различных заболеваний — хотя в процессе производства эти препараты подвергаются процессам вирусной инактивации. С другой стороны, стоимость их очень высока. В большинстве клинических случаев постэкстракционное кровотечение контролируется проведением местных мероприятий, таких как кюретаж лунки, сдавливание лунки, наложение швов, благодаря тому, что имеется хороший доступ к месту кровотечения. В тех случаях, когда действие местных мероприятий оказывается недостаточным и антикоагулянтный эффект должен быть остановлен немедленно, применяется витамин K. В этом смысле внутривенное воздействие дает более быстрый эффект, чем оральный прием витамина К, рекомендованная доза составляет 5—10 мг. В случаях обильного кровотечения используются концентраты протромбинного комплекса или свежая замороженная плазма.
Профилактика тромбоэмболии всегда более важна, чем риск возникновения кровотечения при амбулаторном хирургическом вмешательстве. Поэтому следует придерживаться рекомендаций, содержащихся в опубликованных клинических исследованиях, и мнений опытных экспертов. Эти рекомендации, как правило, сводятся к тому, что при удалении зубов или корней зубов у пациентов, которые находятся на антикоагулянтной терапии, следует оставлять дозу OАК неизменной и работать с терапевтическими уровнями МНС, используя также местные гемостатические средства с применением антифибринолитических средств, таких как транексамовая кислота. Более обширные хирургические стоматологические вмешательства с высоким риском возможного кровотечения требуют иных подходов и рекомендаций, так как необходима должная оценка конкретной клинической ситуации и участие гематолога. В нашей клинической практике с целью профилактики кровотечений после удаления зубов у пациентов, которые находятся на антикоагулянтной терапии, мы применяли технологию, предусматривающую заполнение свежей лунки синтетическим остекондуктивным костнозамещающим материалом easy-graft® или easу-graft® CRYSTAL. Эти материалы не содержат никаких субстанций человеческого или животного происхождения. Гранулы материала, которые находятся в шприце, состоят преимущественно из чистого кальцийфосфата (?-ТКФ, или бифазного кальцийфосфата). Кальцийфосфат успешно применяется во многих клинических случаях как субстанция для смешивания с собственной костью в ортопедии и челюстно-лицевой хирургии на протяжении многих лет (Passutietal, 1989; LeGeroseta, 2003; Zerbo et al., 2004; Suba et al., 2006), и на сегодняшний день это наиболее изученный биоматериал. Уникальность технологии easy-graft® базируется на покрытии каждой гранулы материала тонкой оболочкой сополимера полилактидной и полигликоидной кислот. В медицине композиты, основанные на полилактидной кислоте, применяются для изготовления стоматологических мембран, шовного материала, резорбируемых винтов и пластинок. В фармацевтической промышленности из этого сополимера делают капсулы для лекарственных форм. Перед внесением материала в дефект гранулы смачиваются жидкостью BioLinker®.
BioLinker® — это органический растворитель, содержащий N-methyl-2-pyrrolidone (NMP). Применяется этот растворитель во многих областях медицины уже на протяжении более чем 10 лет. Пористость кальцийфосфатного костнозамещающего материала является ключевым фактором в регенерации костной ткани. Высокая микропористость кальцийфосфатов (размер пор от 1 до 10 микрон) увеличивает остеокондуктивные свойства материала, а также способствует регенерации костной ткани по сравнению с материалами, не обладающими микропористостью. Наличие пор большого размера, макропористость, создает пространство для формирования новой костной ткани и развития кровеносных сосудов, которые необходимы для поддержки новых тканей и выведения продуктов метаболизма. Макропоры располагаются между круглыми, устойчивыми к давлению гранулами. Общая пористость материалов — около 70 %. Общеизвестен факт, что поры являются своеобразными нишами для остеогенных клеток, поэтому материалы с открытыми, пористыми структурами очень привлекательны для факторов роста. Адсорбируя до 50 % крови, материалы easy-graft® или easy-graft® CRYSTAL могут применяться для заполнения костного дефекта при профилактике кровотечения у пациентов, находящихся на антикоагулянтной терапии. В шприце находятся свободные, сыпучие гранулы ?-три кальцийфосфата, покрытые оболочкой ПЛГК. Как только в шприц вводится BioLinker®, оболочка, покрывающая гранулы, становится мягкой. Гранулы склеиваются между собой, и материал принимает консистенцию пластической массы (рис. 3) .
В костном дефекте, при контакте с жидкостью раны, BioLinker® удаляется из оболочки, и материал начинает твердеть. В результате чего образуется стабильная, пористая матрица (рис. 4) . Происходящий процесс — это обратимый физический процесс, не имеющий ничего общего с химическими реакциями или процессом полимеризации. BioLinker® временно размягчает полимерное покрытие. Как только он вымывается из оболочки, сополимер возвращается в твердое состояние. Костнозамещающие материалы, твердеющие непосредственно в зоне дефекта, обладают неоспоримыми преимуществами. Регенерация костной ткани начинается от стенок дефекта, поэтому костнозамещающие материалы помещаются в зону дефекта для создания контакта с костными стенками. Так как easy-graft® пластичен, он способен заполнить костный дефект, точно повторяя его форму. Кровь, поступающая от костных стенок, пропитывает материал, и он начинает твердеть. Частицы не могут двигаться, и межгранульные микродвижения исключаются. Образуется монолитная масса easy-graft®. Материал образует стабильную, устойчивую к механическим нагрузкам матрицу и формирует пространства для образования новой костной ткани. Стабильный костнозамещающий материал способен просто и эффективно закрывать раневую поверхность дефекта, способствует профилактике атрофии альвеолярного отростка, профилактике кровотечения, что позволяет хирургу работать без использования мембраны.
Процесс резорбции материала easy-graft® состоит из трех этапов. Более чем 90 % N-methyl-2-pyrrolidone (NMP*) BioLinker® удаляется из костнозамещающего материала в течение ближайших трех часов. Продукты метаболизма NMP выводятся из организма через мочу в срок от 1 до 3 дней (World Health Organization, 2001; Bader и др., 2005; Bader и др., 2007; Bader и др., 2008). Десятимикронная сополимерная оболочка ПЛГК резорбируется через 3—6 недель. В течение этого времени соединение между гранулами постепенно ослабевает, пока не прекращается полностью. Процесс регенерации костной ткани идет параллельно с процессом резорбции оболочки ПЛГК, и в конечном результате материал остается стабильным в дефекте благодаря росту естественной ткани. ?-три кальцийфосфат остается в дефекте на несколько месяцев и больше.
Easy-graft® — 100%-но резорбируемый материал. Механизмов резорбции ?-ТКФ два:
Первый — физиологическое растворение (Zerbo et al., 2005; Knabe et al., 2008), при котором ионы кальция Ca2+ и фосфата PO4 освобождаются и выводятся из организма.
Второй — это процесс, основанный на функции двух клеток, которые осуществляют резорбцию: остеокласты и фагоциты (Kondo et al., 2005; Nair et al., 2006; Chazono et al., 2008).
Клинический пример
Больному М., 64 лет, на этапе ортопедической реабилитации потребовалось удаление корней 13, 14, 15, 16 зубов. Больной находился на антикоагулянтной терапии по поводу профилактики возникновения кардиотромбоза. После консультации с врачом-терапевтом больного было принято решение не отменять применение антикоагулянтного препарата, провести удаление корней и для профилактики кровотечения заполнить лунки материалом easy-graft® CRYSTAL. После проведенной операции и наложения швов локального кровотечения не отмечалось. Заживление раны, по словам больного, протекало без каких-либо болевых ощущений. На второй день в области удаленных корней отмечался незначительный отек мягких тканей. На 10-й день после снятия швов состояние альвеолярного отростка хорошее, без признаков послеоперационного кровотечения.

Рис. 1. Корни зубов.

Рис. 2. Лунки удаленных корней.

Рис. 3. Материал вводится из шприца.

Рис. 4. Лунки заполнены материалом.

Рис. 5. Рана ушивается герметично.

Рис. 6. Состояние альвеолярного отростка на 10-й день после операции.
Заключение
Профилактика кровотечения на стоматологическом хирургическом амбулаторном приеме, особенно у пациентов, находящихся на антикоагулянтной терапии, до настоящего времени остается проблемой. Предоперационная тактика может представлять собой продолжение приема ОАК препарата, уменьшение его дозы или полную отмену. Мы считаем, что данные дополнения и модификации хирургического протокола операции удаления зуба позволят улучшить качество стоматологической помощи и избежать нежелательных осложнений, как геморрагических, так и тромбоэмболических, у пациентов, находящихся на антикоагулянтной терапии. Кроме того, заполнение дефекта костнозамещающим материалом способствует профилактике атрофии альвелярного отростка, а значит улучшает качество последующего ортопедического лечения. Таким образом, предлагаемая нами методика заполнения лунки удаленного зуба остеокондуктивным, твердеющим костнозамещающим материалом easy-graft®и easy-graft® CRYSTAL должна рассматриваться как способ профилактики кровотечения при проведении стоматологического вмешательства разной степени тяжести у лиц, принимающих ОАК препараты.
Список литературы находится в редакции.
Операция удаления зуба, как отмечалось в предыдущих статьях, является одним из самых распространенных хирургическим вмешательств не только в стоматологии, но и в медицине в целом. Нередко такая операция сопровождается развитием осложнений как во время ее проведения, так и на этапе подготовки к операции. В предыдущих статьях подробно останавливались на отдаленных местных осложнениях удаления зуба, а теперь рассмотрим осложнения во время удаления зуба.
Повреждения мягких тканей
Повреждение мягких тканей – нередкое явление в практике хирурга-стоматолога. Например, неосторожная или неполная отслойка десны при введении щечек щипцов под десну и дальнейшем продвижении приведет к ее растяжению тканей с последующим разрывом.
При наложении щипцов на края альвеолы с захватом десны происходит раздавливание и даже отрыв краевой части десны.
Недостаточное отслоение круговой связки приводит к разрыву десны во время выведения зуба из лунки.
Повреждение языка, тканей дна полости рта, щеки, неба возникает при соскальзывании элеватора во время вывихивания зуба.

Профилактика повреждения мягких тканей
Профилактика повреждения мягких тканей довольна проста и заключается во-первых, в осторожном отслаивании тканей периодонта и аккуратном обращении с инструментом в полости рта, во-вторых, в отслаивании десны на достаточную глубину, в-третьих, в использовании инструментов по их прямому назначению.
При внедрении лезвия элеватора и во время вывихивания зуба необходимо перекрывать пальцем свободной кисти направление возможного соскальзывания инструмента.
Лечение повреждения мягких тканей
Если повреждение мягких тканей не сопровождается кровотечением, следует закончить удаление зуба, после чего сблизить края раны швами. При наличии кровотечения необходимо остановить его перевязкой сосуда в ране, сближением краев раны швами.
На дно полости рта и язык накладываются швы при слепом ранении, после чего рану необходимо дренировать на 12-24 часа введением в нее резиновой или полиэтиленовой полоски.
При отрыве края десны с обнажением альвеолярного отростка необходимо закрыть обнаженную поверхность кости. Для этого проводят два вертикальных разреза десны до свода преддверия рта, отслаивают слизисто-надкостничный лоскут. С целью его мобилизации пересекают надкостницу. После этого низводят слизисто-надкостничный лоскут, фиксируют его швами таким образом, чтобы он перекрывал обнаженный участок альвеолярного отростка.
Второй вариант — сформировать слизисто-надкостничный лоскут в области свода преддверия рта и переместить его в область дефекта десны.

Перелом коронки зуба
Перелом коронки зуба – часто осложнение. Возникает из-за разрушения коронки патологическим процессом или из-за анатомических особенностей. Повышает риск травматичности удаления оставшегося в лунке корня. Перелом коронки зуба может произойти вследствие неправильно подобранного инструментария и нарушения техники удаления.

Профилактика перелома коронки зуба
Профилактика перелом коронки зуба заключается в правильной технике удаления зуба и строгом соблюдении принципа анатомического соответствия щипцов удаляемому зубу.
При фиксации щипцов не следует применять чрезмерных усилий, а вывихивание зуба следует осуществлять плавными возвратно-поступательными движениями с постепенным наращиванием амплитуды перемещения зуба и прилагаемого усилия.
Перед удалением зуба, пораженного кариесом, следует провести фибротомию по всему периметру корневой части зуба на максимально возможную глубину с целью уменьшения усилия, необходимого для вывихивания зуба.

Перелом корня зуба
Перелом корня зуба может произойти вследствие:
• ошибки при выборе инструмента для удаления зуба;
• нарушения правил рационального использования инструмента;
• особенностей анатомического строения зуба (длинные, тонкие изогнутые корни, расхождение корней).
Профилактика перелома корня зуба
Профилактика перелома корня сводится к выполнению рекомендаций, описанных выше. Первое вывихивающее движение следует производить в сторону более тонкой и менее прочной стенки альвеолы.
Последующие этапы вывихивания зуба следует осуществлять плавными возвратно-поступательными движениями с постепенным наращиванием прилагаемого усилия преимущественно в том направлении, в котором перемещаемый зуб встречает меньшее сопротивление.
Планирование операции удаления зуба целесообразно проводить с учетом данных рентгенологического исследования.
Если на основании анализа рентгенограмм установлено, что удаляемый зуб имеет расходящиеся искривленные корни, то для предупреждения перелома корня операцию лучше начать с пересечения фиссурным бором межкорневой спайки, а затем последовательно удалять каждую часть зуба с помощью элеватора или щипцов.

Лечение перелома корня зуба
При возникновении перелома корня следует перейти к операции атипичного удаления зуба:
• отслойка слизисто-надкостничного лоскута;
• доступ к корню через трепанационное отверстие в области вестибулярной стенки альвеолярного отростка (альвеолярной части нижней челюсти);
• вывихивание корня элеватором и выталкивание через альвеолу;
• заполнение альвеолы остеотропным препаратом;
• фиксация слизисто-надкостничного лоскута и сближение краев десны над альвеолой удаленного зуба швами.
Перелом, вывих соседнего зуба
Перелом или вывих соседнего зуба во время операции удаления чаще всего возникает при использовании щипцов с широкими щечками или при удалении зубов элеватором, когда соседний зуб служит опорой для инструмента. Такое осложнение считается врачебной ошибкой.


Профилактика перелома или вывиха соседнего зуба
Профилактикой вывиха соседнего зуба является аккуратное удаление причинного зуба без опоры на соседний зуб, либо при вывихивании зуба элеватором точкой опоры для инструмента должен быть край межзубной перегородки, шейка зуба, а не коронка.
При использовании прямого элеватора первый этап вывихивания зуба должен осуществляться в основном возвратно-поступательными ротационными движениями инструмента по мере внедрения его лезвия между поверхностью зуба и стенкой альвеолы.
Лечение вывиха соседнего зуба
При полном вывихе соседнего зуба, если он интактен, возможна реплантация. При вывихе однокорневого зуба следуют иммобилизировать его с помощью назубной проволочной шины.
Проводить иммобилизацию многокорневого зуба после реплантации необязательно. Больному следует придерживаться щадящей диеты, тщательно соблюдать правила гигиены полости рта. Если удаление зуба проводилось по поводу острого или хронического инфекционно-воспалительного процесса, следует провести курс антибактериальной терапии. Больной должен находиться под диспансерным наблюдением с контролем за состоянием пульпы зуба (электроодонтометрия в динамике) и за состоянием пародонта (рентгенологический контроль через 2, 6 и 12 месяцев).
Если произошел перелом соседнего зуба, тактику лечения выбираем исходя из клинической ситуации: определяем состояние твердых тканей зуба, пульпы и периодонта. Оценка состояния тканей зуба также может помочь определить не было ли факторов, из-за которых случился перелом: заболевания периодонта, кариес, некачественные пломбы.
Проталкивание зуба в околочелюстные мягкие ткани
Проталкивание зуба в околочелюстные мягкие ткани происходит при удалении корней или ретенированных зубов элеватором. Чаще всего при удалении третьих моляров в случае резорбции альвеолы с вестибулярной стороны. Вывихнутый зуб или его часть смещается под слизистую оболочку.
Диагностика
Пустая лунка и исчезновение части зуба является основанием предположить возможность проталкивания ее в околочелюстные мягкие ткани. Для предупреждения «забывания» части зуба, следует не выбрасывать удаленный зуб, а тщательно осмотреть и убедиться в том, что Вы его полностью удалили. Если зуб намеренно фрагментировали, нужно собрать весь «пазл». Если часть зуба все-таки отсутствует, нужно пропальпировать мягкие ткани в области удаления.
Если через слизистую четко пальпируется уплотнение, необходимо рассечь слизистую оболочку над ним, расслоить ткани и обнажить поверхность фрагмента. Затем кюретажной ложкой или пинцетом его удаляют.
Если пальпаторно «исчезнувший» фрагмент зуба не определяется, необходимо провести рентгенологическое исследование — сделать внеротовые рентгено¬граммы предполагаемой зоны локализации фрагмента зуба в двух взаимно перпендикулярных плоскостях — фронтальной и сагиттальной.
При невозможности продолжения операции в амбулаторных условиях пациента следует направить в стационар.

Рентгенограмма шейного отдела позвоночника. Удаляемый зуб мудрости протолкнут в мягкие ткани верхнего отдела шеи: а) вид сбоку; б) вид спереди.

Один из корней удалённого зуба протолкнут под слизистую оболочку альвеолярного отростка с щёчной стороны.
Перфорация дна верхнечелюстного синуса
Перфорация дна верхнечелюстного синуса может произойти при удалении верхних моляров, реже премоляров. Способствующие факторы:
• анатомические особенности строения верхней челюсти — низкое положе-ние дна синуса и особенности взаиморасположения корней зубов с пазухой;
• инфекционно-воспалительные процессы (периодонтит, остеомиелит), кисты, опухоли. Приводят к резорбции костной пластинки между пазухой и верхушками корней зубов вплоть до полного ее отсутствия;
• грубое удаления зубов и выскабливание патологических тканей из верхушечного периодонта.
Клиника перфорации дна верхнечелюстного синуса
Клиника перфорации дна верхнечелюстного синуса довольна специфична. Характерным признаком является появление кровянистых выделений из носа на стороне перфорации. Пациент жалуется на прохождение воздуха через лунку зуба, на чувство давления.

Диагностика перфорации дна верхнечелюстного синуса
Диагностика перфорации дна верхнечелюстного синуса довольна проста. При перфорации дна верхнечелюстного синуса возникает сообщение полости рта с полостью носа. Поэтому при повышении давления в полости носа и в синусе во время энергичного выдоха воздух может проникать в альвеолу удаленного зуба, вызывая вспенивание имеющейся там крови.
Если предложить больному зажать наружный нос и сделать энергичный выдох через нос, появление кровянистой пены в альвеоле удаленного зуба проявится еще ярче.
При этом можно услышать свистящий звук струи воздуха, проходящей в рот через альвеолу (носоротовая проба).
Если предложить больному повысить давление в полости рта (надуть щеки), можно услышать свистящий шум струи воздуха, проходящей из полости рта в верхнечелюстной синус через альвеолу удаленного зуба, а из синуса — в полость носа через естественное отверстие — hiatus maxillaris (ротоносовая проба).
Характерным признаком является появление кровянистых выделений из носа на стороне перфорации.
Профилактика перфорации дна верхнечелюстного синуса
Профилактика перфорации дна верхнечелюстного синуса сводится в первую очередь к выявлению у пациента перед удалением верхних моляров наличия факторов риска на основании данных рентгенологического исследования и анамнеза.
Удаление патологических тканей в области апекса верхних моляров стоит проводить осторожно, а при наличии факторов риска и вовсе отказаться от процедуры.
Лечение перфорации дна верхнечелюстного синуса
Лечение перфорации дна верхнечелюстного синуса заключается в создании условий для формирования и сохранения кровяного сгустка в альвеоле удаленного зуба. После замещения кровяного сгустка грануляционной, остеоидной, а затем и зрелой костной тканью произойдет надежное разобщение верхнечелюстного синуса от полости рта. Достигается это следующими способами.
1. Сближение краев десны швами. Таким образом перекрывается вход в лунку от полости рта.
2. Остлаивание слизисто-надкостничного лоскута в области свода преддверия рта с низведением его вниз до соприкосновения с небным краем десны
Перед наложением швов стенки альвеолы осторожно выскабливают острой кюреткой, что вызывает кровотечение и способствует формированию кровяного сгустка, открывает путь для выхода предшественников остеобластов, участвующих в репаративном остеогенезе. В альвеолу можно ввести какой-либо остеотропный биопрепарат.

Проталкивание корня в верхнечелюстную пазуху
Проталкивание корня в верхнечелюстную пазуху происходит при неправильном продвигании щипцов или прямого элеватора, когда корень удаляемого зуба отделен от дна пазухи тонкой костной пластинкой или она в результате патологического процесса истончена или полностью отсутствует.
Щечка инструмента должна быть введена между корнем и стенкой лунки, а при неправильном наложении щипцов щечка надавливает на корень зуба и тем самым смещает в верхнечелюстную пазуху. В некоторых случаях во время сведения ручек щипцов при недостаточно глубоком наложении щечек корень выскальзывает и попадает в пазуху.
Для диагностики такого осложнения делают рентгенограммы придаточных полостей носа и внутриротовые снимки. Рентгенологическое исследование помогает уточнить локализацию зуба. Также для обнаружения корня или зуба в пазухе применяют эндоскопию. Ринофиброскоп или эндоскоп вводят в дефект дна верхнечелюстной пазухи через лунку удаленного зуба и осматривают её.


При проталкивании корня в верхнечелюстную пазуху происходит перфорация дна пазухи, поэтому данное осложнение сопровождается характерной для перфорации клиникой.
1. При резком выдохе через нос можно наблюдать появление крови и мелких пузырьков из лунки.
2. Появление крови в носу на стороне поврежденной пазухи.
3. Появление гнусавости голоса.
4. Жалобы пациента на прохождение воздуха через лунку, чувство давления в проекции пазухи.
Корень, попавший в верхнечелюстную пазуху, необходимо как можно быстрее, в противном случае может произойти инфицирование слизистой оболочки гайморовой пазухи и разовьется синусит.
Зуб или его часть нельзя извлекать через лунку, потому что это только ухудшает условия последующего закрытия дефекта пазухи.
Корень извлекают в стационаре. Проделывают трепанационное отверстие в передненаружной стенке верхнечелюстной пазухи. При развившемся синусите выполняют все этапы радикальной операции верхнечелюстной пазухи. Одновременно производят пластическое закрытие дефекта дна пазухи. С помощью эндоскопа, введенного через образованное отверстие в нижнем носовом ходу, фиксируют расположение корня и специальными эндоскопическими инструментами удаляют его.
Читайте также:








