Удаление зубов при тромбоцитопении
Опубликовано: 22.04.2024
- Издательство «Медиа Сфера»
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Кафедра челюстно-лицевой травматологии стоматологического факультета ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А.И. Евдокимова" Минздрава России
ГБОУ ВПО "Северо-Западный государственный медицинский университет им. И.И. Мечникова", Санкт-Петербург
Особенности удаления ретинированных зубов у гематологических больных
Журнал: Стоматология. 2019;98(6): 121-123
Шинкевич Д. С., Афанасьев В. В. Особенности удаления ретинированных зубов у гематологических больных. Стоматология. 2019;98(6):121-123. https://doi.org/10.17116/stomat201998061121
Кафедра челюстно-лицевой травматологии стоматологического факультета ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А.И. Евдокимова" Минздрава России





Операция сложного удаления зубов у больных с геморрагическим синдромом является трудной задачей. Авторы разработали метод сложного удаления зубов при их ретенции у больных с геморрагическим синдромом. В ходе исследования установлено, что предложенный метод позволил снизить риск развития геморрагических осложнений и оптимизировать заживление постэкстракционных ран. Всего осуществлено 11 операций сложного удаления зубов по поводу их ретенции и затрудненного прорезывания. Представлены достоинства и недостатки метода.
Кафедра челюстно-лицевой травматологии стоматологического факультета ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А.И. Евдокимова" Минздрава России
ГБОУ ВПО "Северо-Западный государственный медицинский университет им. И.И. Мечникова", Санкт-Петербург
Операция удаления зуба является наиболее распространенной у больных с заболеваниями крови. Экстракция зубов у таких больных часто сопровождается длительными луночковыми кровотечениями с образованием гематом, которые могут преобразовываться в кистозные псевдоопухоли и вызывать деструкцию челюсти [1]. Кроме того, гематомы могут распространяться в мягкие ткани челюстно-лицевой области (ЧЛО) и шеи, а также приводить к стенозу верхних дыхательных путей и асфиксии [2].
Удаление зубов при геморрагическом синдроме вызывает необходимость сотрудничества стоматолога и гематолога [3]. Специалист-гематолог осуществляет общий гемостаз в дооперационном, интра- и послеоперационном периодах, а хирург-стоматолог обеспечивает местный гемостаз, который заключается в формировании и защите сгустка крови. Для местного гемостаза можно использовать пропитанный транексамовой кислотой марлевый тампон (на 30—60 мин) и др. [4, 5].
В настоящее время методика операции простого удаления зуба у гематологических больных хорошо разработана. Однако в отечественной и зарубежной литературе недостаточно освещена проблема сложного удаления зубов при их дистопии и ретенции. В связи с этим была проведена настоящая работа.
Цель исследования — повышение эффективности и безопасности оказания хирургической стоматологической помощи гематологическим больным с дистопией и ретенцией зубов путем усовершенствования методики их удаления.
Материал и методы
Под нашим наблюдением находились 12 больных, у которых диагностировали нарушение прорезывания различных групп зубов, что составило 6% от общего числа пациентов, страдавших следующими гематологическими заболеваниями: лимфома (Л) — 1 больной, апластическая анемия — 2, гемофилия (Г) — 6, болезнь Виллебранда — 2, и 1 больная с идиопатической тромбоцитопенической пурпурой.
Результаты
Затрудненное прорезывание зуба мудрости наблюдали наиболее часто — 11 случаев, редко — других зубов (у 2 больных). На нижней челюсти было 11 ретинированных зубов, на верхней — 2 зуба.
На всех зубах отмечали наличие кариозных полостей, что свидетельствовало о длительном их существовании с момента прорезывания и несвоевременном лечении. Клиническая картина у больных в основном не отличалась от таковой у пациентов без патологии крови, однако у 1 больного с гемофилией неоднократно возникало интенсивное кровотечение из кариозной полости и из-под десны, покрывавшей частично прорезавшийся зуб.
Обратились к стоматологу с направлением ортодонта 2 больных, остальные обратились в клинику в связи с развитием затрудненного прорезывания зуба.
Таким образом, наиболее частым показанием к удалению зуба у гематологических больных был перикоронит.
Оперативные вмешательства у всех больных проводили под местной анестезией в условиях стационара Национального медицинского исследовательского центра гематологии МЗ Р.Ф. Всего осуществили 11 операций сложного удаления ретинированных зубов на нижней челюсти по общепринятой методике. При этом модифицировали направление линии разреза: разрез слизистой оболочки выполняли в нижней трети крыловидно-нижнечелюстной складки, продолжая его над проекцией ретинированного зуба в ретромолярной области. Далее гладилкой отслаивали круговую связку впереди стоящего 2-го моляра на всем ее протяжении с вестибулярной стороны (см. рисунок, 
Схематическое обозначение направления разреза слизистой оболочки (а) и отведенного слизисто-надкостничного лоскута (б). а и далее). Разрез к переходной складке не делали. Таким образом, мы уменьшали площадь лоскута и кровоточащих тканей во время операции. Малая длина разреза приводила к плохой мобильности образовавшегося слизисто-надкостничного лоскута, что вынуждало врача оказывать большое давление крючком на ткани при его отведении, приводило к дополнительному сдавливало кровоточащих сосудов и способствовало прекращению кровотечения во время операции (см. рисунок, б).
С помощью бора удаляли костную ткань вокруг зуба и его извлекали. Особое внимание обращали на острые края кости, которые тщательно фрезеровали и сглаживали для предотвращения травмы мягких тканей с внутренней стороны лоскута. Стенки образовавшейся после извлечения зуба полости сдавливали тупым инструментом (возможно кусачками), разрушая и деформируя гаверсовы каналы для профилактики вторичного костного кровотечения. Слизисто-надкостничный лоскут возвращали на место и фиксировали швами. Иммобилизацию лоскута не проводили, чтобы избежать травмы надкостницы. В случае развития интраоперационного кровотечения рану зашивали наглухо. Если это не удавалось, сближали края раны швами, насколько было возможно, а лунку тампонировали марлевой йодсодержащей турундой.
У 2 больных с апластической анемией после удаления зубов мудрости лунки не тампонировали, так как интраоперационного кровотечения у них не было, и отмечена полная остановка кровотечения.
Сближающие швы на рану накладывали у 10 (из 12) больных, у 2 больных лечение проводили под турундой.
У 1 больного с перикоронитом зуба 4.8 диагностировали В-крупноклеточную лимфому с поражением поднижнечелюстных лимфатических узлов, мягкого неба и печени. Этот пациент находился в состоянии глубокой трехростковой цитопении, и ему проводился курс полихимиотерапии. В условиях резкого снижения иммунитета и высокого риска диссеминации гнойного процесса удаление зуба было нецелесообразно. Больному ежедневно обрабатывали патологический карман растворами антисептиков, проводили антибиотико- и десенсибилизирующую терапию.
Для предотвращения кровотечения проводили по мере выраженности геморрагического синдрома общую заместительную гемостатическую терапию (ОЗГТ) в пред- и постоперационном периодах. Так, 1 больному с легкой формой гемофилии, 5 больным с тяжелой формой гемофилии и 1 больному с болезнью Виллебранда вводили препараты рекомбинантных VIII и IX факторов свертывания крови. Одной больной с апластической анемией перед операцией вводили тромбоконцентрат. Дозы и кратность введения препаратов рассчитывали, а само введение осуществляли под контролем гематолога. Таким образом, ОЗГТ получили 8 (73%) из 11 прооперированных больных, 3 больных в гемостатической терапии не нуждались. У 1 больной с апластической анемией, у которой диагностировали ретенцию и дистопию зуба 4.8, при мониторинге системы крови (общий анализ крови, коагулограмма) уровень тромбоцитов в крови был 57,00·10 9 /л, что, по нашему мнению, являлось допустимым для экстренного оперативного вмешательства без предварительной ОЗГТ. По этой же причине не проводили ОЗГТ и у больной с идиопатической тромбоцитопенической пурпурой с ретенцией и дистопией зубов 1.3, 2.3, хроническим периодонтитом зубов 2.7, 2.8. У этой больной уровень тромбоцитов держался около 87,00·10 9 /л.
У больной с болезнью Виллебранда и ретенцией зуба 4.8 уровень фактора Виллебранда в предоперационной коагулограмме составил 92%, что является нормой.
Развитие гематомы мягких тканей лица в послеоперационном периоде наблюдали у 2 больных. У 1 из них с тяжелой формой гемофилии после удаления зуба 4.8 в 1-е сутки после операции сформировалась ограниченная гематома щеки, которая сочеталась с наружным кровотечением. Протекала в основном бессимптомно, однако больной отмечал неудобство при закрывании рта. Гематома возникла в результате неэффективной послеоперационной ОЗГТ, после ее коррекции гематома резорбировалась на 4-е стуки после возникновения.
У больной с идиопатической тромбоцитопенической пурпурой после удаления ретинированных зубов 1.3 и 2.3, а также корней зубов 2.7, 2.8 в 1-е сутки развилась гематома, распространявшаяся в обе подглазничные области, верхнюю губу и спускавшаяся на губоподбородочные складки с обеих сторон. Больной не проводили ОЗГТ в пред- и постоперационном периодах, так как показатели свертывающей системы крови были в пределах рефренсных значений. Мы полагаем, что образование гематомы было вызвано травмой тканей при проведении двусторонней инфраорбитальной анестезии. Гематома резорбировалась самостоятельно на 22-е сутки после возникновения.
В обоих случаях для ликвидации гематом мы не использовали физиопроцедуры, рассасывающие мази, механический массаж, так как считали, что сосудорасширяющее воздействие в условиях повышенной васкуляризации ЧЛО у больных с коагулопатиями может привести к бурному увеличению и распространению гематомы.
Больной с болезнью Виллебранда после удаления ретинированного зуба 4.8 по его просьбе был выписан из стационара на следующие сутки после операции. Пациент проводил послеоперационную общую заместительную гемостатическую терапию самостоятельно в домашних условиях, которую прекратил на 5-е сутки после операции. Самостоятельно перешел на употребление жесткой пищи, в результате чего на 7-е сутки из послеоперационной раны развилось кровотечение. Возобновление ОЗГТ эффекта не дало. Больной вновь обратился в НМИЦ МЗ РФ, где ему тампонировали послеоперационную рану марлевой турундой с аквазаном и скорректировали ОЗГТ под контролем гематолога. После предпринятых мер кровотечение прекратилось.
Таким образом, снижение дозы, увеличение кратности или полная отмена ОЗГТ приводили к развитию вторичного кровотечения. Окончательная эпителизация послеоперационной раны наступала в среднем на 19,0±7,0-е сутки. Швы снимали на 10,1±1,0-е сутки, что было примерно на 1 нед раньше, чем наступала окончательная эпителизация раны. Показаниями к снятию швов служили формирование устойчивого рубца, отсутствие кровотечения. Кроме того, случай с пациентом с болезнью Виллебранда показал, что даже после малоинвазивной операции (удаление ретинированных моляров на нижней челюсти) пациенты с выраженным геморрагическим синдромом (гемофилия, болезнь Виллебранда, идиопатическая тромбоцитопеническая пурпура, апластическая анемия) до конца раннего послеоперационного периода (до снятия швов) должны находиться в стационаре под контролем хирурга-стоматолога и гематолога.
Выводы
1. Проведение общей заместительной гемостатической терапии в пред- и постоперационном периодах у больных с патологией свертывающей системы крови является обязательным.
2. Для профилактики кровотечения из кости после удаления ретинированного зуба эффективно сдавливание стенок полости тупым инструментом (возможно костными кусачками) или зашлифовывание их бором с целью деформации гаверсовых каналов.
3. Интенсивное вторичное кровотечение в раннем послеоперационном периоде у больных с патологией крови может сдерживать процесс окончательной эпителизации раны более чем на 1 мес.
3. Хирургическое лечение гематологических больных с патологией прорезывания зубов следует проводить в стационаре совместно со специалистом-гематологом.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Ранее сообщалось, что накопительный эффект острых и хронических форм поражений полости рта в результате химио- и радиотерапии провоцирует развитие осложненных стоматологических патологий. В данной статье рассмотрены аспекты стоматологического лечения онкологических пациентов до, во время и после соответствующей противораковой терапии.
Рак представляет собой одно из наиболее сложных для лечения заболеваний, поскольку характеризуется неконтролируемым ростом тканей и наличием дисбаланса между процессами деления и апоптоза клеток. Большинство побочных эффектов химио- и радиотерапии могут быть вызваны токсическим воздействием на специфический орган или нарушением процесса деления нормальных клеток в структуре пораженного органа.
Ниже перечислены побочные эффекты химиотерапевтических агентов, используемых для лечения рака.
- Супрессия костного мозга:
- лейкопения;
- тромбоцитопения;
- анемия;
- повышение восприимчивости к инфекциям;
- увеличение частоты развития вторично злокачественных поражений;
- Поражения желудочно-кишечного тракта:
- тошнота;
- рвота;
- диарея;
- мукозит;
- Поражения кожи:
- эритема;
- макулопапулезная сыпь;
- эксфолиативный дерматит;
- алопеция;
- гиперпигментация;
- светочувствительность;
- Необратимая кардиомиопатия.
- Токсичное поражение легких.
- Гепатотоксичный эффект.
- Токсичное поражение почек.
- Нейротоксические эффекты по типу боли, периферической невропатии, судорог.
- Подавление сперматогенеза, оогенеза и менструального цикла.
- Поражения полости рта:
- мукозит;
- инфекционные поражения (бактериальные, вирусные, грибковые);
- кровотечения;
- ксеростомия.
Профилактика и терапевтическое лечение перед началом проведения противоопухолевой терапии
Перед началом каких-либо манипуляций, направленных на лечение рака, рекомендована предварительная диагностика состояния полости рта с целью:
- предупредить дальнейшее развитие заболеваний, которые могут обостриться во время терапии рака;
- получить данные об исходном состоянии полости рта, которые в дальнейшем будут использоваться в ходе мониторинга и анализа эффекта действия радио- и химиотерапии;
- своевременно выявить метастазы;
- минимизировать уровень дискомфорта в полости рта пациента в ходе противоопухолевой терапии.
Все пациенты с неопластическими поражениями, получающие химиотерапию, должны пройти тщательную стоматологическую диагностику, которая включает клинический осмотр и рентгенографическое исследование. Перед началом химиотерапии пациент должен быть проинструктирован и надлежащим образом мотивирован для осуществления гигиены полости рта.
В случае химиотерапии области головы и шеи нужно обязательно учесть следующие рекомендации:
- пародонтально или структурно скомпрометированные зубы подлежат удалению;
- зубы, связанные с абсцессами челюстно-лицевой области, также нужно удалять или лечить посредством эндодонтического вмешательства;
- все хирургические процедуры должны быть завершены не менее чем за 10—12 дней до начала развития нейтропении;
- желательно в полном объеме провести необходимое стоматологическое лечение, направленное на восстановление зубов, пораженных кариесом или патологической стираемостью, замену дефектных реставраций, удаление плохо фиксированных ортопедических конструкций и ортодонтических дуг;
- имеющиеся протезы следует тщательно очищать и ежедневно обрабатывать нистатином с целью профилактики развития грибковых поражений;
- у детей необходимо провести удаление подвижных молочных зубов, а также тех зубов, которые, вероятно, не удастся спасти после проведения химио- и радиотерапии, с учетом времени, необходимого для заживления лунок перед началом противоопухолевой терапии.
Рекомендации по удалению зубов у пациентов, которые планируют проходить процедуры радио- или химиотерапии
- Процедура экстракции должна быть минимально инвазивной и выполняться за 2, а лучше — за 3 недели до начала радиотерапии.
- На верхней челюсти экстракцию зубов следует проводить не менее чем за 5 дней до начала химиотерапии. На нижней челюсти — не менее чем за 7 дней.
Во избежание ранений слизистой оболочки полости рта острыми краями лунки следует сглаживать их сразу же после экстракции.
Необходимо обеспечить первичное закрытие раны.
Следует избегать внесения гемостатических препаратов внутрь лунки, поскольку в дальнейшем они могут стать очагом развития инфекции.
Если количество тромбоцитов менее 50 000 ед./мм3, процедура переливания крови обязательна.
Проведение экстракции следует отсрочить, если количество тромбоцитов в крови составляет менее 2000 ед./мм3 или же количество нейтрофилов менее 1000 ед./мм3. В качестве альтернативного подхода можно провести удаление зубов с обязательным назначением антибиотиков.
Пациенты, которые хотят сохранить собственные зубы, должны быть проинформированы о возможном развитии гипосаливации, повышении риска развития инфекционных поражений по типу кариеса или остеонекроза, ассоциированных именно с эффектом химио- и радиотерапии.
Уход за полостью рта во время химиотерапии
С самого начала химиотерапии следует уделять особое внимание надлежащей гигиене полости рта с целью минимизации риска развития возможных осложнений. На сегодняшний день не существует общепринятых протоколов профилактики и лечения мукозита, индуцированного проведением химиотерапии.
Полоскания полости рта физиологическим или бикарбонатным растворами способствуют купированию симптомов мукозита, удалению зубного налета, разбавлению кислот и токсинов в среде полости рта. Некоторые коммерчески доступные ополаскиватели, например перекись водорода, могут негативно воздействовать на полость рта при наличии мукозита, поэтому использование таковых пациентами должно быть прекращено.
Учитывая повышенную вероятность инфицирования полости рта во время прохождения химиотерапии и повышение кровоточивости мягких тканей, пациентам рекомендуется проводить чистку зубов 2—3 раза в день.
Пациенты, которые подвергаются общему облучению тела или химиотерапии, также имеют вероятность развития тромбоцитопении. Кровоточивость слизистой оболочки полости рта обычно развивается при количестве тромбоцитов менее 5000 ед./мм3. Для контроля кровотечения могут быть использованы местные средства, например давящая желатиновая губка с тромбином или микрофибриллярным коллагеном, а также антифибринолитические вещества в мягкой капе. Если подобные вмешательства не дают желаемого эффекта, необходимо рассмотреть возможность переливания тромбоцитов.
Стоматолог-хирург должен быть осведомлен о количестве лейкоцитов и тромбоцитов в крови пациента, проходящего химио- или радиотерапию, еще перед началом лечения. Если количество тромбоцитов выше 50 000 ед./мм3, пациенту можно выполнять большинство рутинных стоматологических манипуляций, однако, если уровень тромбоцитов ниже указанной цифры, нужно обязательно проконсультироваться с онкологом. В случае необходимости выполнения инвазивных стоматологических вмешательств следует рассмотреть возможность переливания крови или тромбоцитарного концентрата. Если же количество тромбоцитов менее 2000 ед./мм3, рекомендуется назначить антибиотикопрофилактику и консультацию с лечащим врачом.
Кроме того, пациентам необходимо рекомендовать:
- Пить много воды и других жидкостей, кроме кофе и чая.
- В ходе проведения радиотерапии и после нее зубы могут стать гиперчувствительными, что может быть связано с уменьшением секреции слюны и снижением ее рН. Местное применение фторидного геля позволяет купировать симптомы гиперчувствительности.
- Радиотерапия области головы и шеи может спровоцировать повреждение сосудов мышц, вызвать тризм жевательных мышц и суставной капсулы. Чтобы свести к минимуму влияние излучения на мышцы челюстно-лицевой области, при внешнем облучении необходимо использовать специальные защитные капы. Пациент также должен выполнять упражнения для растяжки мышц по крайней мере 3—4 раза в день.
- В течение первых 6 месяцев после завершения лучевой терапии пациентам следует избегать использования протезов.
- Установка дентальных имплантатов может проводиться через полтора года после лучевой терапии с учетом состояния тканей ротовой полости, уровня их васкуляризации и возможного прогноза заживления.
Профилактика является лучшим методом лечения кровоточивости мягких тканей в ротовой полости. Когда количество тромбоцитов невелико (например, Уход за пациентами после химиотерапии
Период после химиотерапии наиболее подходит для проведения большинства стоматологических процедур. Уход за полостью рта должен включать ежедневную чистку зубов мягкими щетками. Промывание полости рта физиологическим или бикарбонатным растворами, применение лубрикантов и поверхностной анестезии, а также полоскания хлоргексидином следует продолжать, чтобы предотвратить развитие инфекционных поражений и облегчить остаточные симптомы ксеростомии. Применение фтора и консультации по поводу коррекции диеты также полезны в программе профилактики развития кариеса, индуцированного эффектом ксеростомии.
Мониторинг за пациентами после противораковой терапии следует проводить по нескольким причинам:
- пациент с онкопатологией находится в группе риска развития дополнительных поражений;
- вероятность развития скрытых метастазов;
- вероятность рецидива первичных поражений;
- риск развития осложнений, связанных с терапией.
Лечение мукозита может проводиться посредством выполнения пациентом следующих рекомендаций:
- Умеренные полоскания полости рта (раствор соль + сода).
- Местные анестетики (лидокаин 5%) и антигистаминные растворы (бензидамин хлорид).
- Противомикробные полоскания, например полоскания хлоргексидином.
- Применение противовоспалительных средств: жидкость «Камилосан» (водно-спиртовой экстракт ромашки) или стероидные препараты местного действия (дексаметазон).
- Адекватное увлажнение полости рта.
- Применение пероральных лубрикантов.
- Увлажнение воздуха.
Если у пациента после химиотерапии развилась определенная форма иммуносупрессии, а количество лейкоцитов менее 2000 ед./мм3, иммунная система не в состоянии самостоятельно побороть большинство инфекций. Кроме того, у пациентов после химио- или радиотерапии часто отмечается уменьшение саливации и развитие оппортунистических инфекций. При кандидозном поражении слизистой следует использовать противогрибковые препараты (по типу нистатина).
Остеорадионекроз после лучевой терапии
Остеорадионекроз — патологическое состояние, характеризующееся обнажением костной ткани, участки которой не в состоянии регенерировать после значительной дозы облучения. Протоколы для снижения риска развития остеорадионекроза включают в себя адекватный выбор эндодонтического лечения вместо экстракции зубов, использование нелидокаиновых местных анестетиков без содержания адреналина или же с очень низкой его концентрацией, профилактический прием антибиотиков, а также их использование после операционного вмешательства в течение двух недель, применение гипербарической оксигенации перед началом инвазивных процедур.
На ранних стадиях развития некроза показано консервативное лечение. Обнаженную кость можно промыть физиологическим раствором или раствором антибиотика, также пациенты должны быть проинформированы о необходимости промывания пораженной области при помощи ирригатора. При образовании костного секвестра его сразу следует удалить для обеспечения процесса эпителизации.
Перевод: Мирослав Гончарук-Хомин, Юлия Девятко
О найденных недочетах пишите support@03.ru.
Рейтинг жалоб
- Анализ крови119
- Гематокрит91
- Ферритин50
- Железо44
- Анемия35
- Беременность29
- Фибриноген26
- Селезенка24
- Билирубин19
- Холестерин19
- Число18
- Лимфоцитов17
- Мутация16
- Печень16
- Биохимия15
- Гепатит15
- Мочевина12
- Индекс12
- Креатинин11
- Время протромбиновое10
Рейтинг лекарств
- Клексан15
- Мочевина12
- Мальтофер10
- Эритропоэтин9
- Глюкоза-Э9
- Глюкоза9
- Гидреа™9
- Кардиомагнил8
- Аспирин-C8
- Аспирин8
- Сорбифер Дурулес7
- Феррум Лек6
- Тромбо АСС6
- Роза5
- Л-Вен5
- Кальций + Витамин C4
- И.Г. Вена Н.И.В.4
- Лайфферон4
- Преднизолон4
- Альбумин4
гематолог | 03.ru - медицинские консультации онлайн
Ответы
хотя наверно не нужно, это только врачам решать :(
Спленэктомия (splenectomy) - хирургическое удаление селезенки. Необходимость в проведении такой операции иногда возникает для срочной остановки кровотечения при разрыве селезенки, а также при лечении некоторых заболеваний крови.
здравствуйте доктор помогите разобратся сдал общий анализ крови тромбоцити 10 причина неизвестна кровоточении нет врачи говорят селезенка в норме болею гепатитом с что посоветуйте?
Здравствуйте доктор. 5 месяцев назад мне поставили диагноз идеопатическая тромбоцитопения. У меня взяли пункцию костного мозга и доктор сказал, что результат нормальный, но я так понял, что нет нормального и ненормального результата. Вы не могли бы мне разяснить значения. Бласты - 1%, норм - 27%, Л - 2%, ПЛ - 2%. Пунктат богат клеточными элементами; МГКЦ (на укр. языке) з відшнуровкою Тр- поодиночные в препарате. Без відшнуровки - значительное количество.
Тромбоциты за это время больше 60 не поднимались. Гормонами лечиться не хочу.
Подскажите в чем причина заболевания в данном случае.
Сергей Кузнецов, добрый день.
Хотел сдать кровь на тромбоциты, но не приняли, т.к. тромбоциты 170, а надо минимум 200. Подскажите, пожалуйста, как поднять их уровень до требуемого без лекарств в кратчайшие сроки (сам не пью, не курю, регулярно занимаюсь спортом)? Спасибо.
Уважаемый Сергей Кузнецов ,
Прошу сообщить какое Ваше мнение относно применение КУРКУМА для лечение миелофиброзы.
С уважением
Кристо
Здравствуйте. Проблемы с губами. Вначале я думал, что нечаянно прикусываю их (внутренняя сторона губ), но спустя время заметил, что слизистая на внутренней части губ как бы атрофируется и становится тонкой, как будто верхняя слойка слизистой кожи снята, т.е. совсем отсутствует и постепенно данные поражённые участки увеличивались, сначала точечно, а потом распространяясь в течении около 3 лет, особенно просыпаясь с утра чистя зубы внутри слизистая губ имеет как бы отмершие частички слизистой, которые иногда приходится скусывать. Имеются проблемы с кишечником – дисбактериоз, проходил курсы лечения неоднократно, стул улучшился, а губы остались по-прежнему и несколько не лучше, поэтому я думаю, что проблема именно ворту, может ли быть это из-за нарушения флоры слизистой рта? Рот полоскал гентомецином, разными пшикалками - всё назначали врачи в добавок к курсу лечения дисбактериоза - эффект нулевой. Много чего перепробовал и ничего не помогает. Единственное, то, что имел заболевание крови и проходил курсы химиотерапии, но гематологи с подобной проблемой у нас не сталкивались, при химии бывают поражения слизистой, но несколько другого характера (язвочки, воспаления и прочее). Посоветуйте пожалуйста.
сегодня сдал анализы. и все вроде в норме, только смущает что эритроциты 5,05
тромбоциты 157
гемоглобин 157
это нормально или стоит пересдать в другой клинике?
Вопрос гематологу.
Уважаемый доктор!
Обращаюсь к Вам со следующим вопросом:
у мужа очень маленький тромбоцит . сдавали в Институте Эксперементальной Кардиологии в лаборатории клеточной адгезии на уровень тромбоцитассоциированных антител составило -019( нг/10 клеток)
190(%от конроля норма до 200%) и уровень растворимого гликокалицина 0,8мкг/мл( норма 1-4) и 40% (норма 40-200%)
общий клин анализ крови последний от сегодняшнего числа 28.08.2012 состави 28 при норме( 150-400)
до этого сдавали 3 мес назад было 41.
ПОМОГИТЕ СОВЕТОМ!записались к гемотологу . мы с московск области г.Люберцы
может Вы мне поможете, Сергей.
у меня тромбоцитопения. стою на учете у гематолога. последние анализы сдавала на прошлой недели : гемоглобин - 56, тромбоиты - 12, низкий уровень железа. уже было 4 операции по разрыву кист на яишниках.
чувствую себя хорошо. не беспокоит меня состояние мое. хотя осознаю, что всё достаточно серьезно.
мне 25 лет и 2,5 года у меня серьезные отношения, но забеременеть не удается все это время.
по назначению врачей пила и преднизалон, и децинон, и переливание. и т.д.
Сергей, прошу Вас, посоветуйте..
Добрый день дорогой доктор. Расскажу свою историю. 4 года назад сдала общий анализ крови в итоге выявили тромбоцитопению ( Было 117 тромбоцитов с нормой от 120) . Через 2 недели пересдала анализы в другой лаборатории (Инвитро), тромбоциты были 240. Я успокоилась и забыла. И вот сейчас опять решила сдать общий анализ крови (т.к. планиру беременность), и опять тромбоциты были низкими (сдавала в лаборатории KDL) 149 (при норме от 180). При этом были отклонения в процентном соотношении нефтрофилов , лимфоцитов и моноцитов. Не в процентном соотношении эти показатели были в норме. Врач терапевт направил сдать кровь на вирус Эпштейн Барр, результат был следущим (lgM- не обнаружено, lgG-обнаружено 65 единиц). Сказали, что я им переболела недавно, хотя высокой температуры у меня впринципе не было последние лет 5. В итоге я сдава раз 5 на общий анализ через каждые 2 недели, при этом пила витамины и противовирусные препараты, но кровь не восстанавливалась. Печень, почки, селезенка в норме.Так биохимия крови в норме.Билирубин в норме. ВИЧ, Сифилис гепатит не обнаружен. Ничего не беспокоит, иногда может быть температура тела 37,1. Могут ли быть такие анализы из за вируса Эпштекйн Барр?Но это у меня и от нервов бывает. Сейчас снова сдала кровь вот мои результаты анализов. Какие причины могуть быть данных отклонений?:( Уже нет сил, бегаю к врачам, но никто сказать ничего определенного не может. Уже измучалась вся, даже какая-то депрессия начинает появляться. Помогите пожалуйста, очень Вас прошу.
Вот мои последние анализы (тромбоциты считали вручную)
Клинический анализ крови
Исследование Результат Единицы Референсные
значения
Комментарий
Гематокрит 37.7 % 35.0 - 45.0
Гемоглобин 13.2 г/дл 11.7 - 15.5
Эритроциты 4.17 млн/мкл 3.80 - 5.10
MCV (ср. объем эритр.) 90.4 фл 81.0 - 100.0
RDW (шир. распред. эритр) 12.4 % 11.6 - 14.8
MCH (ср. содер. Hb в эр.) 31.7 пг 27.0 - 34.0
МСHС (ср. конц. Hb в эр.) 35.0 г/дл 32.0 - 36.0
Тромбоциты 167 тыс/мкл 150 - 400 ПРОВЕРЕНО ПО МАЗКУ
Лейкоциты 4.75 тыс/мкл 4.50 - 11.00
Палочкоядерные нейтроф. 2 % 1 - 6
Нейтрофилы сегментояд. 40 * % 47 - 72
Нейтрофилы (общ.число), % 42 * % 48.0 - 78.0
Лимфоциты, % 45 * % 19.0 - 37.0
Моноциты, % 12 * % 3.0 - 11.0
Эозинофилы, % 1 % 1.0 - 5.0
Базофилы, % 0 % 40 - положительно
20 - 40 - сомнительно
anti-EBV IgG-VCA (капс.бел.) 114.0 * Ед/мл СМ.КОММ. =20 - положительно
АЧТВ 32 сек 25.4 - 36.9
Протромбин (по Квику) 97 % 78 - 142
МНО 0.99
Фибриноген 2.5 г/л 2.0 - 4.0
Антитромбин III 108 % 83 - 128
HEAD=pobj и я уверяю вас, что он поможет
Вы так же, как он сделал для меня в порядке. Связаться с ним на его номер мобильного телефона: +2348051778304
Это те вещи, доктор AREGHAN ли
1. ГЕРПЕС
2. КОРОНАРНЫХ HERT БОЛЕЗНЬ
3. ВИЧ / СПИД
4. Рак
5. гепатит
6. ВИЧ / СПИД
7. ХОДА
СОДЕРЖАНИЕ :
Что такое зубы мудрости
Зубы мудрости или восьмерки – это зубы, которые прорезываются последними в челюсти человека. Как правило, проблемы с ними возникают после 18 лет , когда они начинают активно свой рост. Проблем достаточно много, их – масса.
Зубы мудрости могут доставить много хлопот любому человеку, если не уделять им должного внимания. Чаще всего проблема возникает из-за отсутствия в челюсти места для них, из-за этого они не прорезаются или прорезаются не полностью. Причем такие проблемы могут возникнуть как на нижней, так и на верхней челюсти.
На верхней челюсти опасность состоит в том, что восьмерки могут начать расти в сторону гайморовой пазухи.
На нижней челюсти , начиная расти, зубы мудрости как бы сдвигают все остальные зубы вперед – это приводит к скученности зубов и изменению прикуса. Это, в свою очередь, сказывается и на внешнем виде улыбки, и на её здоровье – скученные зубы нуждаются в периодической профессиональной чистке, в т.ч. чтобы исключить развитие кариеса восьмерки.
Сложность работы с восьмерками состоит в том, что доступ к этим зубам ограничен, особенно в случае их роста в сторону щеки.
Сколько каналов будет в зубе мудрости, тоже сложно предугадать, поэтому их лечение часто затруднено.
Не спешите удалять зубы мудрости!
Хотелось бы сразу предупредить наших читателей и отгородить их от поспешности в решении удалять зубы мудрости. Для их удаления должны быть четкие показатели. Не нужно следовать за модой, трендами и удалять восьмерки только потому, что "подружка или друг удалили и это круто". Да, в этой статье мы показываем все нюансы и проблемы с зубами мудрости, НО есть ряд жизненных моментов, когда зубы мудрости приходят нам на помощь.
Почему зубы мудрости важны для человека?
Природа не зря создала в нашем организме ряд дублирующих друг друга органов, например у нас двое легких, две почки, которые в случае проблем с одним легким/почкой приходят нам на помощь. Также и с зубами мудрости: если у человека (по какой либо причине) жевательная группа зубов испытывает проблемы, например, кариес разрушил шестой или седьмой зуб, то восьмерки могут прийти на помощь. Как так? Ведь зубы мудрости не участвуют в процессе жевания. Да, тут вы правы. Но зуб мудрости может служить донором, и его можно пересадить на место разрушенного зуба. Фантастика? Нет, передовые технологии в стоматологии. Это называется аутотрансплантацией.
Аутотрансплантация ( auto - собственный, transplantation - пересадка) - это пересадка собственного зуба на место удаленного. Проводится такая имплантация одновременно с удалением проблемного зуба. Приживаемость - практически 100%, так как пересаживается свой родной зуб. Аутотрансплантация является достойной альтернативой титановым и циркониевым имплантам. Иногда ее называют аутоимплантацией , что одно и то же.
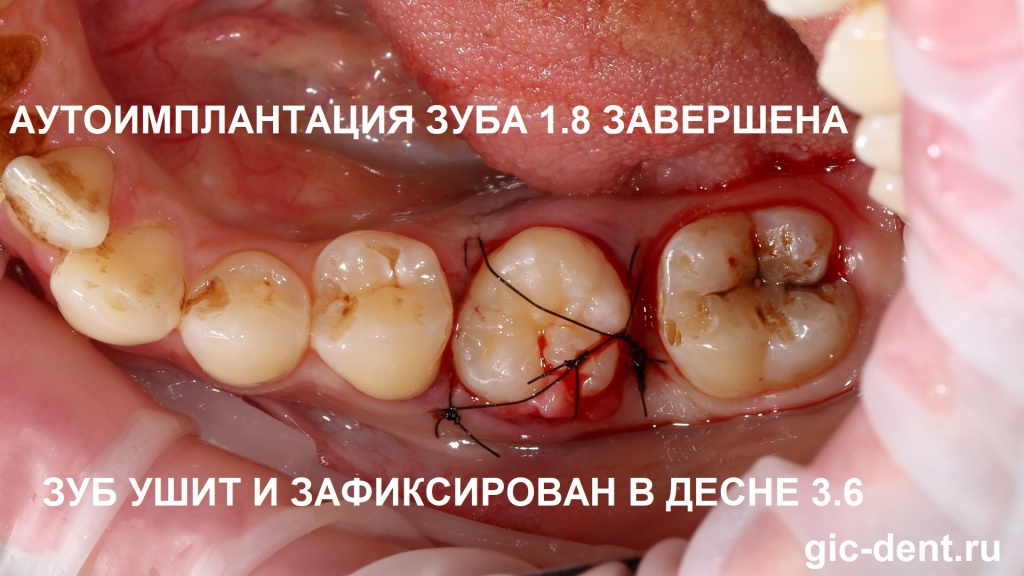
Да, не всем это подойдет, и не во всех клиниках проводят такие сложные операции. С возрастом зубы мудрости начинают более активно подвергаться кариесу, тоже разрушаться - и тогда их придется удалить. Но в Вашей жизни может случиться ситуация, когда ненужный, собственно, зуб может очень сильно вам помочь! Не спешите удалять зубы мудрости.
А теперь вернемся к теме удаления.
Обратите внимание , что часть материала сопровождает видео с нашего YouTube канала, рекомендуем потратить немного своего драгоценного времени и посмотреть ролики, будет полезно. Рекомендациями врачей-специалистов НИЦ на Ютюбе ежедневно пользуется более 1000 пациентов .
Ситуация такова, что зуб мудрости фактически не работает, то есть не участвует в процессе жевания, но проблемы нам - создает.
Бывает так, что зуб «восьмерка» расположен близко к гайморовым пазухам , но поскольку прорезываться ему некуда, он не «растет», и ничего страшного в таком случае не происходит. Выхода в ротовую полость нет, воспаления нет и инфицирования окружающий зуб тканей тоже нет. Наверное, это один из самых удачных для пациента случаев. Это обычная история для верхней челюсти.
На нижней, обычно, другая ситуация. Зуб начинает расти, но поскольку места мало, он прорезывается не полностью и появляется отверстие, в которое попадает пища, микробы и развивается воспаление вокруг этого зуба. Это чревато достаточно грозными осложнениями – флегмонами (острое гнойное воспаление, не имеющее четких границ), абсцессами и как любое гнойное осложнение, дальнейшим развитием инфекционных процессов вплоть до септических состояний.
Воспаление в зоне зубов мудрости
Как может проявляться воспаление в зубе мудрости
Воспаление в зубе мудрости проявляется по-разному. Это может быть, как ярко выраженный воспалительный процесс, так и тихо может протекать. Воспаление может сопровождаться припухлостью щеки, воспаление может сопровождаться увеличением лимфатических узлов, болезненным глотанием, болезненным открыванием рта, невозможностью жевания, затрудненным открыванием рта вплоть до того, что человек может открыть буквально на полсантиметра рот. Соответственно, сильный болевой синдром.
Какие симптомы сопровождаются воспалением восьмерок?
Любое воспаление сопровождается болевыми ощущениями. Это на начальном этапе. Дальнейшее развитие воспаления приводит к затруднению открывания рта и болям при глотании. В таком случае необходимо срочно обратиться к врачу!
Сильное воспаление, кроме болевых ощущений, сопровождается отеком, общим или локальным повышением температуры, слабостью, головной болью и дальнейшим увеличением отека, его уплотнением и развитием флегмонов.
Как проводится лечение в случае воспаления вокруг зуба мудрости
Если зуб мудрости дистопирован, в случае проблем с нервами, воспаленными связками – периодонтитами, пульпитами – мы, естественно, этот зуб удаляем. В очень редких случаях такой зуб мудрости можно полечить.
Если растет киста, развивается флюс с дистопированными зубами мудрости – это также причина их удаления. Никакой необходимости в лечении таких зубов нет.
Подготовка к удалению зубов мудрости
Удаление восьмерок требует особенно тщательной подготовки. Для атравматичного удаления зуб фрагментируется и удаляется по частям. Иногда возникает необходимость резецирования костной пластинки, поскольку основная часть зуба находится в кости.
Плюс необходимо учитывать особенности строения этой части зубочелюстной системы - нижнечелюстной канал имеет сосудисто-нервный пучок в гайморовой пазухе и есть опасность протолкнуть восьмерку в пазуху – все это требует специальной подготовки и соответствующего опыта от врача-стоматолога, хирурга.
Удаление зуба – это хирургическая операция, в ходе которой зуб полностью извлекается из челюсти. Обычно удаление зуба проводится в тяжелых случаях, когда лечением уже нельзя остановить воспаление, либо когда коронка зуба разрушена слишком сильно.
Показания к процедуре удаления зуба
- Полное разрушение коронки зуба.
- Одонтогенный остеомелит челюстей в острой стадии.
- Зубы, располагающиеся в зоне альвеолярного отростка или перелома челюсти.
- Последние стадии периодонтита.
- Зачатки «зубов мудрости», мешающие нормальному развитию челюсти.
- Неправильный прикус, искривление зубов.
- Сверхкомплектные зубы.
Противопоказания к удалению зуба
- Сердечно-сосудистые и другие хронические заболевания во время их обострения
- Инфекционный гепатит.
- Геммарогический диатез.
- Острый лейкоз.
- Заболевания психики в период обострения.
- Гнойные и воспалительные процессы.
- Острые инфекции.
- Начало и конец беременности.
- Стоматиты.

Разновидности процедуры
Обычное удаление коренного зуба
Перед началом операции десну рядом с зубом обрабатывают специальным гипоаллергенным анестетиком. После нанесения этого концентрированного геля пациент не испытывает никакого дискомфорта во время обезболивающей процедуры. Затем стерильной иглой проводится анестезия (в разных стоматологиях используются различные препараты).
После этого врач специальными инструментами отделяет от зуба круговую связку, затем накладывает щипцы на зубной корень, расшатывает зуб и постепенно извлекает его. После удаления края лунки сдавливаются.
Иногда зуб очень крепко сидит в лунке, что усложняет его расшатывание. Тогда зуб рассекается на фрагменты, и каждый фрагмент извлекается отдельно. Для облегчения операции при этом возможно рассечение десневой ткани.
Удаление зуба под общим наркозом
Если пациент желает, чтобы удаление зуба было абсолютно безболезненным и после процедура практически не было осложнений, то лучшим выходом будет удаление зуба под общим наркозом.
Общий наркоз обычно применяется, если пациент имеет проблемы с давлением и сердцем, аллергию на обезболивающие препараты, сильный рвотный рефлекс или панически боится стоматологов.
Во время удаление зуба под общим наркозом с пациентом работает не только стоматолог, но и профессиональный анестезиолог. Именно он следит за состоянием дыхания, давления и сердца пациента, так что можно не опасаться за свое здоровье во время этой процедуры.
После удаления зуба под общим наркозом не бывает воспалительных осложнений.
Удаление корня зуба
В различных ситуациях удаление корня зуба может быть как простой, так и сложной операцией. Если кость, окружающая корень зуба, частично рассосалась, то удаление этого корня – совсем не сложное дело. Однако если корень располагается глубоко в альвеоле, то его удаление связно с определенными трудностями.
Зубные корни удаляются специальными щипцами, иногда при помощи элеваторов. Если удаление подобным образом невозможно, то корень выпиливается.
Во время процедуры щечки щипцов продвигаются внутрь десны. Иногда, при рассасывании кости вокруг корня, щипцы удается продвинуть достаточно глубоко. Затем корень захватывается инструментом и удаляется. Иногда щипцами невозможно удалить зубной корень. Тогда и применяются элеваторы.
Удаление нерва зуба
Если своевременно не обратиться к стоматологу, то кариозный процесс может распространиться на мягкие ткани зуба. В результате отека пульпы сдавливается зубной нерв.
Для удаления воспаленного участка пульпы стоматолог вкалывает пациенту обезболивающее. Раньше удаление нерва было опасной и очень болезненной процедурой, однако с появлением новых технологий и препаратов все сильно изменилось. В некоторых клиниках даже есть специальный препараты, контролирующие процедуру. Они следят за тем, чтобы в зубе не осталось участков канала, необработанных врачом.
После того, как нерв удален, зуб тщательно пломбируется и еще много лет служит своему хозяину.
Удаление молочных зубов
Удаление молочных зубов у детей несколько отличается от удаления зубов постоянных. Раннее удаление иногда приводит к развитию аномального прикуса, повреждению зачатков коренных зубов и некоторым другим осложнениям.
Разница в процедуре удаления обусловлена отличиями в строении коренных и молочных зубов. Так как у молочных зубов слабо выражена шейка зуба, а стенки альвеол более тонкие, зуб удаляется специальными щипцами, предотвращающими продвижение зуба вглубь десны, к зачатку коренного.
В остальном процедура не слишком отличается от обычного удаления зуба. Показания, противопоказания, а также действия после операции такие же, как при удалении постоянных зубов.
Ретинированный зуб может привести к очень серьезным негативным последствиям. Чаще всего восьмой зуб при своем неправильном положении оказывает давление в область седьмого зуба, что может привести к разрыву сосудисто-нервного пучка седьмого зуба и развитию воспалительного процесса в седьмом зубе. Кроме этого, при частичном прорезывании восьмого зуба, могут возникать такие тяжелые осложнения как периостит, остеомиелит, абсцессы и флегмоны челюстно-лицевой области.
Читать полностью.
Сложное удаление зуба
Специалисты подразумевают под сложным удалением зуба случаи, при которых врач по определенным причинам не имеет возможности извлечения зуба из его лунки, используя выработанный алгоритм действий. К сложному удалению зуба относятся следующие ситуации:
- Экстракция зуба из пораженной костной ткани;
- Удаление зуба с двумя и более корнями, имеющими расходящуюся или изогнутую форму;
- Удаление зубного корня в случае полного разрушения коронки;
- Удаление зуба мудрости;
- Удаление ретенированного зуба;
- Удаление зуба, в прошлом подвергавшегося лечению резорцин-формалином (провоцирует хрупкость зубов и его срастание с костной тканью);
- Удаление уже леченого зуба (его плотность меняется, поэтому он может расколоться).
Удаление зубных корней при полном разрушении коронки
Специалисты выделяют несколько вариантов удаления корней зубов:
- При помощи щипцов;
- При помощи элеватора;
- При помощи бормашины.
Раньше, помимо прочего, для удаления корней зубов использовали и долото, но данный вариант был признан опасным и болезненным, поэтому в настоящее время не актуален. Если требуется удаление зубного корня, то процесс начинается с рентгенографии, позволяющей получить информацию о форме и состоянии корней, глубине сохранной части зуба и состоянии его лунки.
Если корень располагается в лунке уже долгое время, значит, ее стенки истончены и поддаются разрушению, поэтому удаление корня пройдет проще, чем при недавнем обламывании зуба.
Удаление корня зуба при помощи щипцов
Если локализация корня позволяет ухватить его при помощи щипцов, выбор падает на данный вариант удаления зубного корня. Процесс напоминает удаление зуба, но этапы подготовки требуют большей тщательности и применения специальных щипцов.
Специалист выполняет круговую связку от зубной шейки, проводит наложение особых щипцов, продвигает их до края лунки и начинает плавно выполнять вращательные и раскачивающие движения. Первое из движений раскачивания выполняется в сторону более слабых стенок лунки. Амплитуда движений медленно наращивается. После отрыва корня от альвеолы его удаляют.
Удаление корня зуб при помощи элеватора
Элеватор специалисты используют для верхних зубов, зубов за пределами ряда и в тех ситуациях, когда невозможно провести удаление зубного корня щипцами.
Специалист погружает элеватор в область периодонтальной щели и начинает выполнять осторожные вращательные движения вокруг оси. Элеватор играет роль клина, помогает разрыву связок. При помощи элеватора врач проводит выдавливание зуба из его лунки.
Удаление корня зуба при помощи бормашины
Если специалист проводит удаление зуба с несколькими корнями при помощи элеватора, элементы корня предварительно разъединяются при помощи бормашины. Далее каждую из частей корня зуба специалист осторожно выдавливает из зубной лунки.
Удаление зуба при беременности
Удаление зуба во время беременности допустимо лишь в крайних случаях, когда уже нельзя отложить хирургическое вмешательство. К числу показаний, допускающих и требующих провести удаление зубов в период беременности на любом ее сроке, относятся следующие проблемы:
- Наличие постоянной острой зубной боли;
- Челюстная или зубная травма;
- Наличие зубных кист или злокачественных новообразований;
- Воспаление нервов, его распространение на полость рта.
Если нельзя избежать удаления зуба у беременной женщины, необходимо делать это так, чтобы не пошатнуть здоровье будущей матери и плода. В момент посещения врача женщине следует узнать о применяемой анестезии и допустимости ее использования при беременности. Существуют новейшие анестетики локального действия, разрешенные во время беременности, так как они не попадают в кровь, что исключает их опасное воздействие на ребенка.
Кроме прочего, женщине необходимо посетить гинеколога и узнать у него, насколько безопасно в данный момент использование обезболивающих средств. Общая анестезия при беременности запрещена, так как ее применение может привести к развитию кислородного голодания малыша.
До удаления зуба требуется сделать рентгенографию ротовой полости во избежание возможных осложнений в ходе вмешательства. При беременности это запрещено? Как же быть? Посетить одну из крупных стоматологий или центров диагностики, где имеется радиовизиограф – электронный прибор, позволяющий увидеть рентгеновское изображение полости рта в режиме реального времени на компьютерном мониторе. Излучение радиовизиографа значительно безопаснее при беременности, нежели рентгеновское излучение. В ходе исследования на женщину надевается защитный фартук, оберегающий внутренние органы и плод от излучения.
Зубы при беременности лучше удалять с 18 по 32-35 недели, так как до 18 недели происходит формирование внутренних органов малыша и плаценты, поэтому стресс и применение медикаментов могут оказать пагубное воздействие на плод. При удалении зуба на поздних сроках беременности волнение и страх пациентки могут привести к схваткам и преждевременным родам. Удаление зубов рекомендуется в 18-35 недели, но лучше – до беременности и после родов, кроме критических случаев, когда удаление зуба становится вынужденной мерой.
После процедуры
В зависимости от травматичности процедуры зуба пациент может некоторое время чувствовать небольшое опухание в области удаления. Для снятия опухоли следует прикладывать к щеке лед.
После того, как зуб удален, в лунке остается сгусток крови, являющийся важной частью процесса заживления. Поэтому, чтобы не сорвать его, первые несколько суток не следует сплевывать или полоскать рот. Стоит также воздержаться от употребления слишком горячей пищи.
Самое часто осложнение после удаления зуба – сухая лунка. Она образуется, если сгусток крови в лунке сдвинулся, либо вообще не образовывался. Симптомы сухой лунки – тупая или острая боль спустя несколько дней после процедуры. Для лечения на лунку накладывается вата с лекарством и держится там до исчезновения симптомов.
После удаления зуба в течение нескольких дней следует обязательно соблюдать некоторые меры предосторожности для предотвращения осложнений:
- Не следует заниматься делами, которые требуют значительного напряжения или усилий.
- Жевать пищу лучше зубами, расположенными как можно дальше от зоны удаления.
- Первые сутки стоит есть только мягкие и жидкие продукты, воздержаться от употребления горячего.
- Двое суток не следует курить или употреблять алкоголь.
- Первые сутки лучше не чистить зубы, затем некоторое время стоит пользоваться мягкой щеткой и стараться не попадать в лунку.
- Спустя 24 часа после удаления стоит очень аккуратно прополоскать лунку теплой подсоленной водой.
- В течение первых дней стоит воздержаться от полоскания рта очищающими растворами.
Что делать, если после удаления зуба идет кровь
По словам специалистов, кровь после удаления зуба может идти в следующих случаях:
- Гипертоническая болезнь у пациента, повышенное давление при стрессе;
- Повреждение крупного кровеносного сосуда в ходе удаления. Характерно для сложных зубных удалений, когда проводится разрез десны и высверливание зуба бормашиной;
- Но иногда кровотечение появляется через некоторое время после удаления зуба, в том числе ночью. Это может быть опасно, так как в основном пациенты не обращаются в таких случаях за помощью, а просто ждут, что кровотечение прекратится самостоятельно.
- Возможно появление кровотечения в ходе удаления зуба сразу после его извлечения из лунки. Врачу под силу остановить его путем расположения в зубной лунке гемостатической губки и наложения швов на десенную слизистую оболочку для сближения раневых краев.
Остановка кровотечения после удаления зуба на дому
Что предпринять в домашних условиях, если кровь не останавливается после удаления зуба?
Для начала постарайтесь правильно оценить серьезность сложившейся ситуации. Если приходится сплевывать большое количество крови и сгустков, то необходимо немедленно обратиться за помощью в круглосуточную частную стоматологическую клинику или скорую помощь. Там будет произведено наложение швов для прекращения кровотечения. Если решите обратиться в муниципальную клинику, не забудьте паспорт и полис обязательного медицинского страхования. Скорую помощь нередко можно вызвать и при отсутствии полиса.
При несильном кровотечении на дому специалисты рекомендуют сделать тугой тампон из стерильного бинта и наложить его на область лунки зуба, который был удален. Зубы при этом следует плотно сжать, пока пациент не почувствует, что тампон плотно прилегает к ране.
К щеке около удаленного зуба следует прислонить холод. К примеру, можно использовать лед или замороженное мясо из морозильной камеры холодильника, либо набрать на улице немного снега в пакет. Лед следует прикладывать снаружи, не нужно класть его в полость рта. Достаточно 3-4 ледяных аппликаций длительностью в 5 минут с пятиминутными интервалами между ними.
Кроме того, проведите замеры артериального давления. При выявлении его повышения примите препарат, способствующий его снижению.
При отсутствии возможности посещения специалиста используйте стерильную гемостатическую губку. Ее можно приобрести в аптеке по невысокой стоимости. После вскрытия пакета отрежьте часть 1,5 на 1,5 сантиметра и с помощью продезинфицированного пинцета вложите его в верхнюю часть лунки. Далее снова плотно сожмите зубы с тампоном и приложите к щеке лед.
Эффективность губки проявляется почти сразу, но внесение ее в область лунки не всегда проходит легко, так как кровь пропитывает ее и делает мягкой. Если так и случилось, придется отрезать новый фрагмент губки с теми же параметрами и повторить попытку ее вложения в лунку.
Не менее эффективен прием гемостатического препарата Дицинон (альтернатива – Этамзилат). Его действие начинается спустя полчаса после приема, выраженная эффективность достижима не ранее чем через несколько часов. Разовая дозировка для взрослого пациента – не более 250-500 миллиграммов. Препарат противопоказан при тромбофлебитах, тромбозах, тромбоэмболии.
Если у пациента наблюдается не только луночное кровотечение, но также слабость и головокружение, может потребоваться вызов скорой помощи. Там специалисты произведут остановку кровотечения, наложат швы, после чего отпустят пациента домой.
Читайте также:

