Болит десна где нет зуба
Опубликовано: 24.04.2024
Вы ощущаете ноющую или пульсирующую боль в области десны? Если болевые ощущения сопровождается отеком, изменением цвета и кровоточивостью, это может свидетельствовать о серьезных заболеваниях десен, при которых очень важно обратиться к врачу.
- Что делать, если сильно болит десна и нет возможности сразу посетить стоматолога?
- Как самостоятельно определить, почему болят десна, и можно ли избавиться от неприятных ощущений подручными средствами?
Об этом расскажет главный врач клиники НоваДент в Москве, пародонтолог Деревякина Светлана Викторовна.
Причины боли в деснах
Болевые ощущения – признак воспалительного процесса в области десны, зубов или кости нижней или верхней челюсти. Причины воспаления и боли могут быть разные – от механического повреждения десневого края до серьезной патологии.
Среди самых распространенных причин зубной боли:
- Травмирование десны из-за неправильной установки коронки (протеза).
- Воспалительные заболевания десен и зубов (периодонтит, гингивит, пародонтит и пародонтоз, киста или свищ).
- Прорезывание зуба.
- Последствие удаления или пломбирование зуба.
Причиной боли могут быть вредные привычки (курение), хронические заболевания или неправильно подобранная зубная щётка. Жёсткая щетина образует на чувствительной слизистой микроповреждения, которые вызывают неприятные симптомы.


ул. Дубнинская, д. 27, корпус 1

Боль при воспалительных заболеваниях пародонта
Боль в деснах может свидетельствовать о развитии серьезных заболеваний тканей пародонта. Если вы заметите у себя одну из описанных ниже проблем, следуйте нашим рекомендациям по снятию боли и воспаления и как можно скорее обратитесь за квалифицированной врачебной помощью.
Гингивит

Начальная стадия воспалительного процесса, при котором инфекция затрагивает верхние ткани десны. Заболевание развивается постепенно вследствие недостаточной гигиены ротовой полости. На зубах скапливается мягкий налет, что создает идеальную среду для размножения патогенных бактерий.
Симптомы: Заболевание характеризуется покраснением десневого края, в месте соприкосновения с зубами, жжением, кровоточивостью десен и неприятным запахом изо рта.
Что делать: чтобы снять воспаление десны, рекомендуется полоскать ротовую полость солевым и содовым раствором, отварами коры дуба, прополиса и целебных трав, ополаскивателем с противовоспалительными свойствами. Купировать боль при гингивите можно при помощи стоматологических гелей.
Чем может помочь стоматолог: иногда гингивит может быть вызван недостатком в организме определенных витаминов или гормональным дисбалансом. В таком случае установить причины, по которым болят десна, может только специалист. Так как основная причина гингивита – зубной налет, посещение врача поможет избавиться от него и защитит от серьезных осложнений, например пародонтита.
Пародонтит

Более серьезное стоматологическое заболевание, которое в отличие от гингивита, затрагивает связочный аппарат и костные структуры челюсти. Из-за неправильного прикуса, атипичного расположения зубов начинает образовываться твердый налёт или камень, который вызывает воспаление слизистой оболочки и дальнейшее распространение инфекции.
Симптомы: помимо зудящей боли в деснах и кровоточивости, пародонтит сопровождается оголением шейки зуба, гнойными выделениями из пародонтальных карманов, расшатыванием зубов.
Что делать: снять болевые ощущения можно с помощью нимесила, противовоспалительных стоматологических гелей и растворов для полоскания – Холисала, Хлоргексидина, Метрогил дента и др. Помните, что при пародонтите самолечение может привести к потере зуба.
Чем может помочь стоматолог: Врач оценит стадию пародонтита, проведет профессиональную гигиену полости рта для снятия твердого зубного налета и налета под десной, устранит очаги инфекции, в сложных случаях – хирургическим путем уменьшит размер пародонтальных карманов.
Периодонтит и его осложнения (киста и свищи)

Воспаление зубного корня и окружающей зуб костной ткани. Возникает как осложнение кариеса, может привести к воспалению, отеку и боли в деснах.
Симптомы: обязательным симптомом перитонита является режущая боль при надавливании на зуб. Запущенный периодонтит может привести к образованию гнойных свищей на десне выше пораженной зубной единицы.
Что делать: примите противовоспалительное и жаропонижающее средство и как можно быстрее запишитесь на прием к врачу.
Чем может помочь стоматолог: лечение периодонтита заключается в очистке, медикаментозной обработке и пломбировании зубных каналов.
Следствие удаления зуба или пломбирования
После удаления зуба или пломбирования на фоне кариеса или пульпита, десна может болеть 3-7 дней. Если неприятные ощущения длятся более 7 дней, а боль нарастает, возможно началось осложнение – альвеолит, периостит или киста зуба.
Чтобы исключить осложнения и узнать как действовать в этом случае, прочитайте нашу статью:
Какой бы ни была причина — если сильно болят десна, не стоит пускать всё на самотёк и заниматься самолечением. Доверьте лечение десен специалистам стоматологического центра «НоваДент» в Москве.
Нашли дешевле?
Сделаем ещё дешевле!
Пришлите план лечения или снимки, рассмотрим ваш план и предложим оптимальное решение для вас
План лечения получили
В кратчайшие сроки перезвоним и предложим вам оптимальный вариант лечения.

- Приём
- Бесплатно
Врач осмотрит вас и поставит диагноз.
Вы получите три плана лечения со сроками и стоимостью.
Возможно лечение в кредит без переплаты.
- Приём
- Бесплатно
Запишитесь прямо сейчас и мы подберем удобную клинику и подходящего врача.
Спасибо за обращение!
Заявку на консультацию приняли
Менеджер свяжется с Вами менее чем через 60с., подберет удобную клинику и подходящего врача
Не теряйте время!
Подпишитесь на самое интересное в соцсетях:
В данной статье вы узнаете:
Что такое стоматит, симптомы и причины возникновения.
Как лечить протезный стоматит.
Как лечить стоматит в домашних условиях.

Несмотря на достижения в области стоматологических технологий, которые предлагают нам все лучшие и лучшие материалы и конструкции протезов, они все еще остаются далеко позади естественного прикуса. Половина беды, если мы не можем спокойно подвернуть гайки. Настоящая проблема возникает тогда, когда протезной конструкции возникает боль или начинает развиваться воспаление.
Протезирование зубов может вызвать побочные эффекты разных видов: механические, токсические и аллергические. Причиной механических повреждений является некачественное исполнение протеза, неправильно сформированные пролеты моста, его свободное положение на челюсти или слишком длительное ношение. Такие протезы могут втиснуться слишком глубоко в десенный канал и постепенно приводят к атрофическим изменениям пародонта и даже могут стать причиной развития рака. Что касается искусственных зубов, их острые края могут раздражать язык и слизистую оболочку полости рта, что может привести к образованию язв, стоматита и лейкоплакии. Также акриловые материалы, из которых сделаны протезы, могут вызвать дискомфорт.
Самым частым заболеванием, связанным с протезированием зубов, является стоматит.
Стоматит - фото, лечение
Умные люди говорят, что врага нужно знать в лицо, поэтому мы подготовили несколько фотографий, на которых виден стоматит. Возможно, они помогут вам диагностировать проблему своевременно и вовремя начать ее лечение.



ФАКТ : Чаще всего протезный стоматит возникает из-за неправильной подгонки зубных протезов. Чтобы этого избежать, не стоит экономить на услугах стоматолога и обращаться к проверенным квалифицированным специалистам. От этого зависит ваше здоровье.
Что такое протезный стоматит?
Протезный стоматит - это изменения, которые происходят в слизистой оболочке полости рта и, как правило, вызывают боль. Поражения образуются в результате воздействия внешних факторов, которые травмируют слизистый слой ротовой полости. Ношение зубных протезов, ортодонтических аппаратов или незначительные травмы способствуют образованию язв и развитию данного заболевания. Лечение стоматита не сложное, главное вовремя его начать (об этом мы еще поговорим ниже).
Протезный стоматит является одним из наиболее часто диагностируемым поражением, дислоцирующихся в полости рта. Статистика показывает, что данному заболеванию больше всего подвержено население более зрелого возраста, что в первую очередь связано с более частым использованием в этой возрастной группе протезов.
Причины возникновения стоматита:
Недобросовестная либо нерегулярная гигиена ротовой полости.
Травмы полости рта (точнее, слизистой).
Ослабленный иммунитет, наличие иммунодефицита.
Контакт с носителем болезни.
Употребление антибиотиков, глюкокортикоидов, цитостатиков.
В последние годы проблема протезного стоматита стала актуальной также в младших возрастных группах, и это связано с использованием ортодонтических аппаратов. Способы борьбы с этим типом заболеваний довольно много - все больше и больше эффективных препаратов доступны без рецепта. Если наблюдается стоматит у детей, лечение необходимо начинать сразу же после первых симптомов. Полезными будут меры, которые не только ускорят процесс регенерации поврежденной поверхности слизистой оболочки, но и уменьшат неприятные ощущения, особенно боль, связанную с этими изменениями. Мы не можем забывать, однако, что наиболее эффективным способов для лечения стоматита у взрослых является устранение причин их возникновения, то есть, например, своевременное исправление неправильной подгонки зубных протезов.
Факт: Правильный уход за протезами и ежедневная гигиена полости рта может избавить от таких неприятных проблем, как стоматит и прочие поражения ротовой полости .
Стоматит - симптомы и лечение
Симптомы, которые вызывает протезный стоматит, очень разные, но чаще болезнь имеет форму трофических и атрофических изменений в слизистой оболочке. Побочным эффектом могут быть патологические высыпания и язвенные воспаления. Иногда формируются злокачественные опухоли, таких как гранулемы или лейкоплакии. На твердом небе также может происходить диффузная гиперплазия.
Вот перечень наиболее частых симптомов:
Боль и неприятные ощущения в ротовой полости.
Жжение и зуд при употребление кислой либо острой еды.
Формирование на языке, небе, деснах, внутренних сторонах щеки эрозий (язв, белых или красных пятен и т.д.).
Рыхлость и опухлость десен.
Возможно увеличение лимфатических узлов.
Если вы наблюдаете у себя данные симптомы, вполне возможно, что у вас стоматит. Но не стоит сразу начинать лечение, лучше проконсультироваться у врача, чтобы он поставил точный диагноз (вплоть до вида стоматита, а их всего четыре), выявил возможные аллергии, выписал рецепт, соответствующий вашему анамнезу.
Профилактика и лечение протезного стоматита

Ключом к устранению некоторых инфекций является тщательная и регулярная гигиена рта и уход за протезом. Протезная пластина идеально подходит для развития бактерий, ведь там может скапливать пища, которую так любят микроорганизмы. В сочетании с раздражением слизистой оболочки и пониженной секрецией слюны может легко развиться бактериальная инфекция или грибковая. Принимая во внимание наиболее общие механизмы, которые могут привести к появлению стоматических язв во рту, то становится очевидным, что наиболее эффективный способ вылечить их - это устранение причин из создания. Следует отметить, однако, что для этой цели вы должны проконсультироваться со своим стоматологом, ведь самостоятельная коррекция зубных протезов (например, приклеивание их или изгибание) вызывают гораздо больше проблем, чем пользы. В последнее время все большее значение и пользу имеют препараты для местного применения, предназначенные для ускорения заживления дефекта ткани и уменьшение болей.
Лучшим лечением является сглаживание или извлечение расходных материалов. Кроме того, эффективны противогрибковые препараты (Пимафуцин, Фамцикловир, Валацикловир, Минакер, Мирамистин, Нистатин) и витамин В2, В12 и РР, С и железо для повышения функций слизистой оболочки полости рта. Если успела развиться гранулема, может потребоваться хирургическое вмешательство. Кроме того, применяют вяжущий лосьон и заживляющая мазь (Солкосерил, Вифирин). В некоторых случаях актуальным будет прием жароснижающих средств, частые полоскания травами и т.д.
Есть препараты с доказанной эффективностью, которые можно приобрести без рецепта. Чаще всего они находятся в форме геля, что облегчает применение в затрагиваемых районах (даже тех, к которым трудно получить доступ), а также дает приятное ощущение прохлады и быстро снимает боль. Кроме того, важно, что препарат образует мягкий гель слой на поверхности слизистой оболочки, что делает язвы несколько изолированными от внешней стороны. Это позволяет почти безболезненно употреблять продукты питания и пить напитки, которые в случае болезненных язв часто практически невозможно есть и пить. Композиции этого типа содержат различные соединения, которые имеют адъювант и ускоряют регенерацию поврежденной ткани (например, декспантенол, глицирретиновая кислота), уменьшают сопровождающие изменения воспаления и отека, а также ослабляют боль во рту.
Стоматит - лечение в домашних условиях

Способ лечения воспалительных заболеваний и инфекций полости рта определяется причиной, вызвавшей заболевание. Обычно - первый шаг - достаточно уделять больше внимания гигиене полости рта и применять противовоспалительные и защитные крема или гели (в случае изменений в ограниченной области). Также в домашних условиях вы можете помочь обеззараживанию ротовой полости c помощью полоскания следующими средствами:
Вода с содой, настои или готовые экстракты шалфея, ромашки, мирры.
Готовые смягчители на основе буры, эфирные масла, хлоргексидин.
Противовоспалительные и обезболивающие гели, например, на основе салициловой кислоты.
Можно иногда обойтись без антибиотиков и противовирусных препаратов, главное своевременно начать терапию.
Элементом профилактики также является правильная диета, которая - в данном случае - в основном состоят из: овощей, фруктов, яиц, цельного зерна, злаков и орехов, богатых витаминами группы В (особенно фолиевой кислотой и B12.), витамином C и железом.
Когда пациенту по показаниям удаляют зубной нерв, человек вздыхает с облегчением: ну наконец-то мучения закончились и боли, беспокоившие его долгое время, больше не вернутся. И вдруг спустя время (иногда – довольно длительное) с удивлением обнаруживает, что болит мертвый зуб при надавливании или при постукивании. Пациент в недоумении: казалось бы, все нервные окончания удалены, в чем причина неприятных ощущений? Разве могут беспокоить боли в зубе с удаленным нервом?
- Может ли болеть мертвый зуб?
- Почему мертвый зуб болит при надавливании?
- Боль под коронкой при нажатии
- При каких симптомах нужно обратиться к врачу?
- Какие могут возникнуть осложнения?
- Как снять боль в домашних условиях
- Можно ли вылечить зуб самостоятельно?
- Лечение мертвого зуба в стоматологии
- Профилактика
Может ли болеть мертвый зуб?

Прежде чем ответить на этот вопрос, выясним, что значит понятие «мертвый зуб»? Так в обиходе называют зуб, в котором по медицинским показаниям удалена пульпа – рыхлая волокнистая ткань, пронизанная нервными окончаниями, кровеносными и лимфатическими сосудами. О депульпировании (удалении пульпы) идет речь в случае ее воспаления по различным причинам: из-за запущенного кариеса, свищей, кист и др.
Называть депульпированный зуб «мертвым» не совсем корректно. Он действительно отделен от системы кровоснабжения и нервной системы, однако по-прежнему является составляющей зубочелюстного аппарата, где каждый элемент влияет на состояние других.
Боль в зубе с удаленным нервом чаще всего означает, что в патологический процесс вовлекаются другие части системы, «передающие» неприятные ощущения в ткани, которые связаны с этим зубом. Таким образом, создается ложное впечатление, что болит депульпированный зуб.
Почему мертвый зуб болит при надавливании?

Боль зуба без нерва при накусывании или надавливании может объясняться различными причинами, и не обязательно объясняется патологией. В первые дни после депульпирования неприятные ощущения при надавливании возникают как реакция на саму процедуру.
Следует понимать, что удаление нерва и подготовка к пломбированию – микрохирургическая операция, которая невозможна без травмирования тканей. Сначала стоматолог рассверливает полость зуба, затем с помощью специальных инструментов – апекслокатора и игл различной конусности – проникает в корень и извлекает нерв. Затем в очищенные каналы помещается лекарственные средства противовоспалительного и антибактериального действия.
Постпломбировочные боли

Если запломбированный зуб с удаленным нервом некоторое время болит, это может быть нормой, так как объясняется объективными причинами.
- При подготовке к пломбированию может произойти легкое повреждение здоровых тканей, вовлеченных в процесс. Чаще всего именно это является причиной боли в мертвом зубе при надавливании. Боли такого происхождения называются постпломбировочными, они носят умеренно выраженный характер и, как правило, спустя несколько дней проходят. Для снятия дискомфорта врач обычно назначает прием обезболивающих средств.
- Неприятные ощущения могут возникать из-за особенностей пломбировочного материала, который слегка расширяется, попадая в корневые каналы, и создает давление на апекс. Эти боли носят временный характер, спустя несколько дней они проходят бесследно.
Интенсивная боль в зубе под пломбой, резкое ее усиление через несколько дней после пломбирования и отсутствие тенденции к затиханию спустя одну-две недели уже нормой не являются. Это свидетельствует о наличии осложнений и требует срочного посещения кабинета зубного врача.
Некачественно проведенное лечение

Причиной появления боли в пролеченном зубе при механическом воздействии (надавливании, накусывании) могут являться ошибки, допущенные во время эндодонтического лечения.
- Перфорация корня зуба. Неправильное лечение может привести к тому, что пломбировочная паста выходит за верхушку корня, в ткани челюстной кости. Вокруг инородного тела развивается воспаление под зубом, служащее причиной сначала распирающей, затем пульсирующей боли.
- Неполное закрытие корневых каналов. При неправильной оценке длины канала после пломбирования часть полости остается незаполненной, в пустотах развивается инфекция, в результате при постукивании болит зуб без нерва.
- Неполное депульпирование. Если болит зуб без нерва при нажатии, это может свидетельствовать о том, что пульпа удалена некачественно и в каналах осталась живая ткань.
- Плохо проведена эвакуация слюны. В результате вместе с оставшейся слюной в полости каналов могут попасть патогенные микроорганизмы, что приводит к инфицированию тканей и боли.
- Обломок инструмента в канале. Очень тонкие иглы, используемые для ревизии каналов корня зуба, иногда ломаются, часть остается внутри, служа источником боли и инфекции.
- Специфическое строение корня. Условие успешного лечения – полностью запломбированная корневая система. Некоторые ответвления из-за нестандартного строения апекса не видны даже на рентгеновском снимке, и тогда стоматолог не застрахован от совершения ошибки.
- Слишком высокая пломба. Связки, на которых держится зуб, испытывают повышенную нагрузку, растягиваются, появляется дискомфорт и болевые ощущения.
- Некачественное удаление тканей, пораженных кариесом, которые являются источником патогенной микрофлоры и служат причиной болей в зубе под пломбой.
Боли и отек десны при качественно проведенном лечении может также вызывать аллергия на определенный вид пломбировочного материала. В такой ситуации стоматолог назначает антигистаминные препараты и анальгетики.
Киста

Если нерв удален давно – год или более, и вдруг начинает болеть, причиной может служить киста верхушки корня. Возникает это заболевание преимущественно в тех зубах, которые подвергались депульпированию и лечению. А так как пульпу удаляют во время ее инфицирования, то весьма высока вероятность образования впоследствии кисты.
Воспаление тройничного нерва

Ситуацию, когда болит запломбированный зуб без нерва при накусывании или нажатии, может вызвать неврит тройничного нерва. Ошибки стоматолога здесь нет: воспаление может вызвать сам процесс лечения. Боль может быть постоянной, приступообразной, пульсирующей. Лечить в таком случае нужно не зуб, поэтому данной проблемой занимается невропатолог.
Боль под коронкой при нажатии

Если после протезирования появляется боль под коронкой мертвого зуба при накусывании, причин может быть несколько. Зуб начинает болеть при механических воздействиях в ближайшее время после протезирования в таких ситуациях:
- некачественном пломбировании, о котором уже говорилось ранее;
- из-за неверно подобранных формы или размера коронки, плохой подгонки к зубу;
- фиксация протеза нарушена из-за недостаточного количества цемента: это способствует попаданию пищи под коронку и развитию инфекции.
Если боли возникают не сразу, а спустя некоторое время после установки протеза, это может быть связано с такими факторами:
- нарушением герметичности пломбы, коронки;
- неправильный уход за протезами и неудовлетворительная гигиена ротовой полости, что способствует инфицированию тканей и воспалению;
- истечением срока годности протеза (обычно около 5 лет).
Еще одна причина быстрого разрушения зуба под коронкой, как следствие – боли, – лечение сильнодействующими препаратами при тяжелых заболеваниях, химиотерапия, радиационное облучение.
Внимание! Неприятными ощущениями без острой боли сразу после протезирования сопровождается процесс привыкания к коронке. В течение двух-трех дней после завершения процедуры это проходит. Если за указанное время боль не ушла, а наоборот, усилилась, нужно срочно отправляться к врачу.
При каких симптомах нужно обратиться к врачу?
Что делать, если зуб с удаленным корнем болит под пломбой при нажатии? В течение первых нескольких дней не поддаваться панике и понаблюдать за характером и интенсивностью боли. Боль в течение недели после пломбирования может быть нормальной реакцией организма на хирургические манипуляции. В каких случаях нужно срочно обратиться в клинику?

- Если в течение 5-7 дней боль не уходит, усиливается, меняет характер на острый, пульсирующий;
- появляется отечность десен;
- наблюдается повышение температуры тела.
В таких ситуациях нужно срочно попасть на прием к стоматологу, чтобы не усугубить ситуацию.
Какие могут возникнуть осложнения?
Боль в мертвом зубе обязательно указывает на наличие какой-либо патологии, которую нужно своевременно устранить. Инфицирование может привести к серьезным последствиям:
- полному разрушению и гибели зуба;
- хроническому воспалению десен;
- развитию пародонтита, гингивита;
- появлению кист.

Кроме того, несвоевременное обращение за врачебной помощью может привести к развитию системных инфекций, которые от надкостницы с током крови распространяются по всему организму!
Как снять боль в домашних условиях
При умеренном синдроме справиться с болью можно при помощи народных рецептов.
- Облегчить состояние помогут полоскания содово-солевым раствором; отварами целебных растений: корня дуба, шалфея, ромашки, календулы.
- К больному зубу прикладывают кашицу из чеснока и лука или кусочек прополиса.
- Подчелюстную область с больной стороны массируют полторы минуты.
Для обеззараживания рекомендуются полоскания с использованием антисептиков хлоргексидина, мирамистина. Чтобы не терпеть сильную боль, пока состоится визит к стоматологу, можно принимать медицинские противовоспалительные и обезболивающие препараты: аспирин, анальгин, Кетанов, Нурофен; обрабатывать проблемный участок гелями Денткос, Камистад.
Важно! Нельзя греть пораженный участок (это усилит воспаление), а также длительно употреблять обезболивающие без назначения врача. Все перечисленные меры помогут временно обезболить, но не остановят процесс.
Можно ли вылечить зуб самостоятельно?

Запомните: вылечить зуб самостоятельно, без помощи специалиста невозможно! Все средства – медицинские препараты, народные рецепты – имеют лишь временное, обеззараживающее и облегчающее состояние, действие. Чтобы избавиться от боли, нужно поставить правильный диагноз и устранить причину, а это может сделать только стоматолог в условиях специализированного медицинского учреждения с применением современных технологий диагностики и лечения. Рекомендации по самостоятельному лечению зуба под пломбой могут еще быстрее привести к развитию осложнений.
Лечение мертвого зуба в стоматологии

Методика лечения боли в зубе с удаленным нервом зависит от причин, которые вызвали это состояние. Стоматолог проведет осмотр, при необходимости назначит рентгенологическое исследование.
- Если причиной является неудовлетворительное лечение, пломбировочный материал удаляется, снова проводится препарирование, ревизия каналов с закладыванием в них лекарств. Затем, когда состояние нормализуется, зуб повторно пломбируется.
- При искривленных корнях может быть назначено удаление части, препятствующей очищению и герметизации каналов.
- Киста или гранулема подлежит хирургическому удалению вместе с патологически измененными тканями вокруг нее.
- Если есть воспаление десен, назначается комплексное лечение. Это профессиональная чистка зубов с удалением камня, закладывание лекарственных средств в зубодесневые карманы, прием системных препаратов.
- При соответствующих показаниях назначают физиопроцедуры, оказывающие лечебное действие на твердые ткани.
Помните: затягивая визит к стоматологу, надеясь на то, что боль пройдет сама, вы повышаете вероятность возникновения серьезных осложнений, лечение которых будет длительным и, возможно, дорогостоящим.
Профилактика

Не следует думать, что зуб с удаленным нервом, лишенный кровоснабжения, избавит вас от стоматологических проблем – в этом вы уже убедились. Наоборот, такие зубы являются проблемными – а значит, требуют более тщательного ухода. Они подвержены любым стоматологическим заболеваниям – разве что, кроме пульпита.
- Главное средство профилактики – тщательная гигиена полости рта 2 раза в день с использованием щетки, зубной нити, ополаскивателя.
- Сбалансированный рацион, содержащий достаточное количество витаминов и минералов, поможет сохранить зубы дольше.
- Регулярные – не реже 1 раза в 3 месяца – посещения стоматолога дадут возможность распознать проблему на начальной стадии.
И помните: лучшая профилактика зубной боли – не доводить зуб до необходимости депульпирования, потому что вероятность последующих осложнений весьма велика.
Автор: Елена Копылова
Врач – стоматолог-терапевт-эндодонтист. Стаж работы более 12 лет.
Информация носит справочный характер. Перед лечением необходима консультация врача.
рубрика: Домашний уход
У 97% людей на планете есть реальные проблемы с деснами. Но то ли из-за лени, то ли из-за безграмотности мы не торопимся их решать. Максимум, на что мы способны, — это купить травяной ополаскиватель для полости рта и поменять зубную пасту с расчетом на то, что скоро «само все пройдет». Но «проходит» далеко не всегда. Наоборот, ситуация усугубляется, потому что практически все заболевания десен требуют комплексного лечения в стоматологическом кресле. Отчего болят десны и почему их необходимо своевременно лечить — читайте в нашей статье.
Болит десна у зуба: в чем причина
Бактерии
Десна опухла и болит? Возможно, это из-за патогенного роста микроорганизмов в полости рта. Рот — идеальная среда обитания для большинства бактерий. Пока иммунная система справляется со своей защитной функцией, микробы не представляют опасности для организма. Но как только иммунитет по каким-либо причинам дает сбой, количество бактерий резко возрастает, и развиваются различные воспалительные заболевания десен и слизистой полости рта.
Неудовлетворительная домашняя гигиена
Если вы нерегулярно чистите зубы, а сам процесс длится менее минуты, то, скорее всего, причиной воспаления десен является налет, который вы не до конца удалили с поверхности зубов. В налете живут и размножаются миллионы бактерий. Кислоты, которые они выделяют в процессе жизнедеятельности, негативно воздействуют на эмаль и десны, приводя к кариесу и пародонтиту.
Зубной камень
Заметили на своих зубах темные твердые отложения, которые теперь не удаляются щеткой? Это зубной камень. Образовался он в результате все той же некачественной чистки. Эти зубные отложения отрицательно влияют на здоровье всей полости рта. Они разрушают ткани, удерживающие зуб; приводят к появлению воспалительного процесса и кровоточивости; образуют пародонтальные карманы, через которые микроорганизмы проникают не только в окружающие ткани, но и в кровь.
Другие причины
Беременность, генетическая предрасположенность, различные системные заболевания, прием антибиотиков, аллергия, некачественное протезирование, вредные привычки, механическая травма — все эти факторы могут спровоцировать развитие воспалительного процесса в полости рта, который требует немедленного лечения.
Почему из-за болезней десен выпадают зубы
Если у вас болит десна возле зуба, то в ближайшее время может появиться кровоточивость, отек и воспаление. Откажетесь принимать меры — воспалительный процесс с десны перейдет на окружающую зуб связку и кость. Зубы начнут расшатываться и выпадать один за другим. И это вовсе не вымышленная история из фильма ужасов, а реальные последствия распространенного в наше время пародонтита, который все чаще диагностируется даже у 30-летних пациентов.

Что делать: лечиться дома или обратиться к врачу
Многие задаются вопросом: если болят десны, можно ли лечиться в домашних условиях? К сожалению, самолечение не поможет, а только усугубит ситуацию. Все, что от вас требовалось, — это регулярно проводить профилактику заболеваний пародонта, которая помогла бы предупредить воспаление. Но сейчас уже поздно готовить отвары из коры дуба и покупать очередной ополаскиватель с экстрактом чайного дерева. Эти средства уже неэффективны при стремительно развивающемся воспалительном процессе. Только своевременное комплексное лечение способно остановить течение болезни и значительно улучшить состояние десен.
Если десна воспалилась и болит, вам поможет только врач — стоматолог-пародонтолог. Он проводит диагностику и терапию заболеваний пародонта, таких как гингивит, пародонтит, пародонтоз. В его профессиональную компетенцию также входит лечение стоматита, глоссита, галитоза и кандидоза полости рта.
Перед началом лечения врач собирает анамнез, определяет индекс уровня гигиены, дает направление на диагностику и анализы. Если во время обследования выявляется какое-то системное заболевание организма, которое спровоцировало воспаление десен, в этом случае лечение будет проводиться под контролем нескольких специалистов.
Распространенные проблемы и болезни
Если болит десна под зубом, то, скорее всего, это признак одной из распространенных стоматологических патологий. Боль часто появляется при гингивите, пародонтите, после эндодонтического лечения, пломбировки или травмы.
Гингивит
Это самая распространенная болезнь тканей пародонта, которая сопровождается кровоточивостью, воспалением и отеком. Встречается у взрослых и детей любого возраста. Своевременное лечение у пародонтолога позволяет полностью устранить болезнь.
По характеру течения заболевание бывает:
острым — резко начинается и стремительно развивается
хроническим — вялотекущий процесс с неярко выраженными симптомами
обострившимся — резкое нарастание симптоматики хронического заболевания
ремиссионным — процесс исчезновения всех признаков болезни
Заболевание может носить локальный характер, то есть наблюдаться на ограниченном участке, или быть генерализованным и поразить десны полностью. На начальной стадии болезни характерно появление болезненных ощущений в десне при надавливании, усиленном жевании или резком изменении температур.
Гингивит имеет несколько форм, и каждая из них лечится по-своему. Главное — вовремя обратиться к врачу для постановки точного диагноза.
Пародонтит
Если при гингивите воспаление затрагивает лишь десневую ткань, то при пародонтите воспалительный процесс переходит на кость и все ткани пародонта. Для этой болезни свойственно наличие пародонтальных карманов, оголение пришеечной области зубов и их подвижность. А начинается все с банальной кровоточивости десен.

Существует три стадии этого заболевания: легкая, средняя и тяжелая, которые различаются по степени выраженности симптоматики. Болезнь поддается лечению только на начальной стадии, и здесь очень важно не упустить тот момент, когда обратимая стадия болезни переходит в неизлечимую.
Перед началом лечения пародонтолог определяет причину развития заболевания, проводит комплексную диагностику. Нередко к лечению подключаются другие специалисты, которые устраняют сопутствующие заболевания. Успех лечения пародонтита во многом зависит не только от компетенции и слаженной работы врачей, но и от активного участия пациента в этом длительном процессе.
Травма
Травмирование десны — частое явление. Оно может возникнуть внезапно из-за механического повреждения, например, во время чистки зубов, химического или термического ожога, от удара при падении и переломе зуба. При этом десна сильно болит, и это доставляет пациенту дискомфорт. Чтобы предупредить воспаление, обратитесь за помощью к пародонтологу. Он проведет медикаментозную обработку раны и назначит прием необходимых препаратов для быстрого заживления.
Иногда травмирование становится хроническим. В этом случае десны подвергаются постоянному механическому воздействию из-за:
- неудобного съемного протеза
- неправильного прикуса
- вредных или профессиональных привычек (откусывание ниток зубами)
- пирсинга языка, губ или щек
Хроническое травмирование вызывает появление пролежней на деснах. Если вовремя не устранить причину, некротические участки придется впоследствии удалять хирургическим путем.
Эндодонтическое лечение и пломбировка
Иногда после терапевтического лечения опухают десны и болят зубы. Такое явление может наблюдаться в течение 2–3 дней после удаления нерва и обработки каналов. Но если боль не стихает и не проходит в течение недели, требуется распломбировка и повторное лечение.
Если после пломбировки длительно болит десна, проделайте небольшой эксперимент. Между зубами на месте воспаления проведите зубной нитью: она не должна ни за что цепляться. Если нить не проходит легко и свободно, значит, проблема в недостаточной полировке пломбы. Обратитесь к лечащему стоматологу, и он быстро устранит этот дефект.
Советы по уходу и питанию
Во время консультации с врачом вы получите конкретные рекомендации, которые необходимо будет соблюдать. Придерживаясь их и наших простых правил, вы быстро пойдете на поправку.
- Посоветуйтесь с пародонтологом по поводу правильного выбора зубной щетки и пасты
- Научитесь у специалиста правилам домашней гигиены и соблюдайте их регулярно
- Используйте дополнительные средства гигиены для ежедневного ухода
- Откажитесь от слишком горячего, холодного, очень кислого и соленого
- Не ешьте твердую пищу, которая может дополнительно травмировать десны
- Употребляйте меньше сахара, конфет, ирисок, шоколада и других кондитерских изделий
- Включите в рацион больше овощей и фруктов, принимайте поливитамины

Если у вас кровоточат десны, не стоит относиться к этому как к естественному явлению в нашем организме. Лучше сто раз подстраховаться и записаться на консультацию к стоматологу, чем разом лишиться всех зубов.
Если вы давно не были на приеме у врача — самое время записаться на профилактический осмотр к специалистам Центра Современной Стоматологии. Ведь десны требуют к себе такого же ответственного отношения, как и зубы.
записаться на прием -->
Вы можете прояснить интересующий вас вопрос,
заполнив форму
Рекомендуемые статьи

- Причины воспаления десен
- Виды воспалений
- Основные проявления и симптомы
- Особенности диагностики
- Методы лечения
- Способы профилактики
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
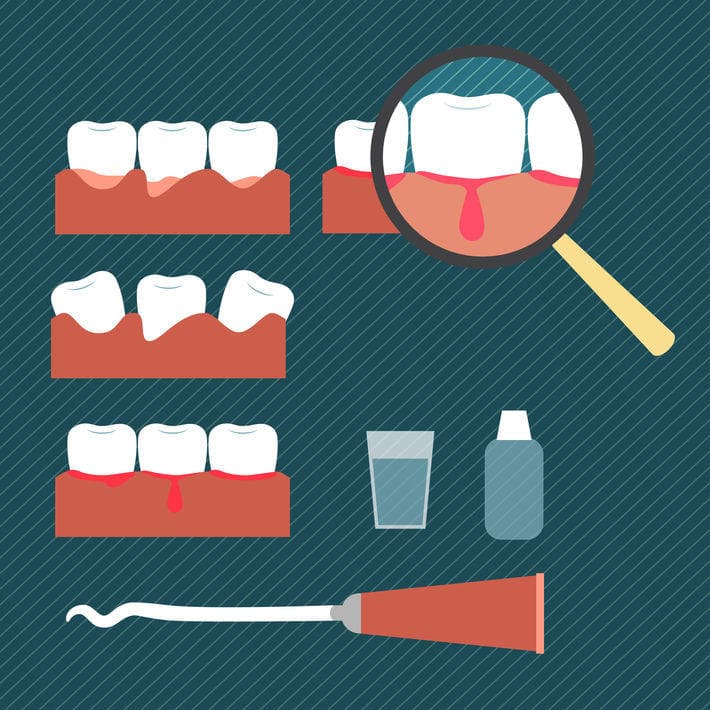
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
Читайте также:





