Чем обусловлена положительная проба шиллера писарева при пародонтите
Опубликовано: 15.04.2024
В статье представлен анализ рецидивирования локализованного пародонтита средней тяжести у молодых людей при комплексном лечении, в том числе с применением современных отечественных лекарственных препаратов и средств для ухода за полостью рта, разработанных в АО «ВЕРТЕКС», Санкт-Петербург, Россия). На основании объективных методов стоматологического обследования показано, что при использовании указанных лекарственных препаратов и при соблюдении пациентами хорошей гигиены полости рта в сроки 6 месяцев после завершения комплексного лечения обеспечивается хороший уровень индивидуальной гигиены полости рта, на 55,4% уменьшаются воспалительные процессы в десне и на 21,4% сокращается число рецидивов локализованного пародонтита.
Ключевые слова: пародонтит, профилактика рецидивирования пародонтита, хронический локализованный пародонтит, кюретаж, десневая повязка, индивидуальная профилактика стоматологических заболеваний, гигиенический уход за полостью рта.
A.K. IORDISHVILI, Doctor of Medical Sciences, Professor, Northwestern State Medical University. I.I. Mechnikov,
Military Medical Academy. CM. Kirov, International Academy of Ecology, Safety of Man and Nature, mdgrey@bk.ru
PREVENTION OF RECURRENCE OF LOCALIZED PARODONTITIS IN YOUNG
The article psents an analysis of the recurrence of localized moderate periodontitis in young people with complex treatment, including the use of modern domestic drugs and oral care products, developed in JSC Vertex, St. Petersburg, Russia). On the basis of objective methods of dental examination, it was shown that when using these medicines and following good oral hygiene by patients within 6 months after the completion of complex treatment, a good level of individual hygiene of the oral cavity is provided, inflammatory processes in the gums and on 21.4% reduced the number of recurrences of localized periodontitis.
Key words: periodontitis, pvention of periodontitis recurrence, chronic localized periodontitis, curettage, gingival dressing, individual pvention of dental diseases, hygienic oral care.
Введение. Локализованный пародонтит, особенно травматической этиологии, встречается часто 3 и, при отсутствии комплексного лечения, часто рецидивирует 4. Это связано с дефектами лечебно-профилактической работы врачей-стоматологов 7, а также с неудовлетворительным уходом за полостью рта самих пациентов после завершения им комплексного лечения 13. Несмотря на ограниченное поражение тканей пародонта при хроническом локализованном пародонтите травматической этиологии необходим практически такой же диагностический и лечебно-профилактический алгоритм стоматологической реабилитации, как при хроническом генерализованном пародонтите 14.
Целью клинического исследования являлась оптимизация методов профилактики рецидивирования хронического локализованного пародонтита травматической этиологии при комплексном стоматологическом лечении с использованием современных отечественных лекарственных препаратов и средств по уходу за полостью рта отечественного производства.
Материал и методика. В ходе клинического исследования была изучена эффективность применения отечественного бальзама для дёсен адгезивного и геля для дёсен с прополисом (АО «ВЕРТЕКС», Россия) на 46 (39 мужчин и 8 женщин) в возрасте от 20 до 35 лет (основная группа исследования), страдающих хроническим локализованным пародонтитом травматической этиологии средней тяжести (ХЛП) в боковых участках зубных рядов. Причиной возникновения и развития локализованного пародонтита у молодых людей явились дефекты и неполноценные реставрации на апроксимальных поверхностях премоляров и моляров обеих челюстей. В этой группе комплекс лечебных мероприятий состоял в проведении профессиональной контролируемой гигиены полости рта, лечении кариеса зубов или в замене (реставрации) неполноценных пломб или зубопротезных конструкций, как устранение предрасполагающего фактора к развитию и прогрессированию ХЛП. После этого осуществляли хирургическое лечение (кюретаж), который завершался нанесением защитного покрытия на операционное поле в виде бальзама для дёсен адгезивного (АО «ВЕРТЕКС», Россия), который сохранялся в полости рта в виде повязки до 60-90 минут и более. При повторных посещениях данное это лекарственное средство вновь накладывалось на операционную рану. Спустя 8-10 суток, для улучшения регенераторных способностей десны, использовали в течение месяца гель для дёсен с прополисом (АО «ВЕРТЕКС», Россия), который также наносился десну в области ранее выполненного хирургического вмешательства (рис. 1). В последующем пациентам давались рекомендации по применению этого препарата, согласно инструкции, в домашних условиях. Контрольную группу составили 17 человек (14 мужчин и 3 женщины) в возрасте в возрасте от 29 до 33 лет (контрольная группа исследования), которые также страдали ХЛП травматической этиологии средней тяжести. В этой группе комплекс лечебных мероприятий был аналогичен основной группе, однако в послеоперационном периоде у них не использовались бальзам для дёсен адгезивный и гель стоматологический с прополисом (АО «ВЕРТЕКС», Россия).
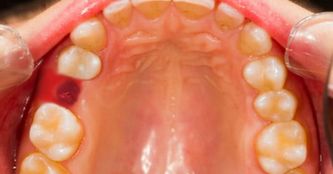
Клиническая оценка десны в области пародонтального кармана проводилась с учётом наличия гиперемии, отёка и кровоточивости десневого сосочка. Объективную оценку эффективности лечения локализованного пародонтита в исследуемых группах осуществляли с помощью общепринятых методов обследования пародонтологического пациента: индекс гигиены OHI-S, проба Шиллера-Писарева (1 балл – отрицательная; 2 балла – слабоположительная; 3 балла – положительная проба), а также выявление пародонтального кармана спустя 1, 3 и 6 месяцев после завершения комплексного стоматологического лечения. Средства, применяемые пациентами обеих групп для индивидуальной гигиены полости рта на момент исследования были одинаковыми. Учитывая, что у некоторых пациентов после профессиональной гигиены полости рта отмечалась гиперестезия твёрдых тканей зубов пациентам рекомендовалось использовать лечебно-профилактическую зубную пасту «АСЕПТА PARODONTAL SENSITIVE» (АО «ВЕРТЕКС», Россия) и ополаскиватель для полости рта «АСЕПТА PARODONTAL ACTIVE» (АО «ВЕРТЕКС», Россия) в течение 8-10 суток с последующим переходом для постоянного использования на ополаскиватель этой же фирмы «АСЕПТА PARODONTAL FRESH» (рис. 1), которые наряду с устранением повышенной чувствительности зубов, были активны в отношении микроорганизмов, а также уменьшали кровоточивость и воспалительные процессы в тканях краевого пародонта.
Достоверность различий средних величин независимых выборок подвергали оценке при помощи параметрического критерия Стьюдента при нормальном законе распределения и непараметрического критерия Манна-Уитни при отличии от нормального распределения показателей. Во всех процедурах статистического анализа считали достигнутый уровень значимости (р), критический уровень значимости при этом был равным 0,05.
Результаты исследования и их обсуждение. Анализ исходных показателей стоматологического здоровья у молодых людей обеих исследованных групп показал, что отмечалась гиперемия. Отёк и кровоточивость десны в области пародонтального кармана (рис. 2) при неудовлетворительной индивидуальной гигиене полости рта (1,71-1,72 балла), а также положительной пробе Шиллера-Писарева у всех обследованных пациентов (рис. 3, 4). Достоверных различий в исследуемых показателях у пациентов контрольной и основной групп до начала лечения не выявлено (р≥0,05).
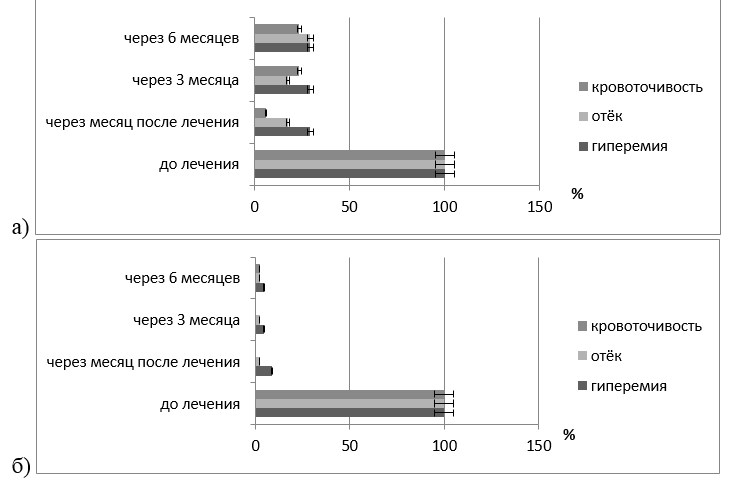
Рис. 2. Встречаемость гиперемии, отёка и кровоточивости десны в области пародонтального кармана и после его хирургического устранения у лиц контрольной (а) и основной (б) групп в различные сроки динамического наблюдения, (%).
При осмотре пациентов через месяц после завершения стоматологического комплексного лечения отмечено, что пациенты обеих групп соблюдали индивидуальную гигиену полости рта, показатели которой были достоверно снизились (р≤0,01), стали удовлетворительными (рис. 3) и сохранялись на всём протяжении исследования, то есть в течение шести месяцев без достоверного отличия в группах исследования (р≥0,05). На этот срок наблюдения у пациентов основной и контрольной групп исследования пробы Шиллера-Писарева были чаще отрицательными (соответственно, 91,3% случаев, то есть у 42чел., в 70,59% случаев, то есть у 12 чел.). Однако у одного пациента контрольной группы (5,88%) в месте хирургического вмешательства определялся рецидив локализованного пародонтита (рис. 5). У него определялся пародонтальный карман глубиной 3 мм.
Спустя 3 месяца после завершения комплексного лечения ХЛП у пациентов контрольной группы на фоне удовлетворительной гигиены полости рта у 4 (23,53%) человек возник рецидив ХЛП при глубине пародонтальных карманов до 3мм (рис. 4). При этом отрицательная проба Шиллера-Писарева выявлена у 5 (29,41%) чел. (р≤0,05); слабоположительная – у 11 (64,71%) чел.; положительная – у 1 (5,88%) человека (рис. 4). У молодых людей основной группы положительная проба Шиллера-Писарева в эти сроки наблюдения не встречалась, а слабоположительная проба была диагностирована у 7 (15,22%) человек.
По прошествии 6 месяцев наблюдения за пациентами обеих групп отмечено, что индивидуальная гигиена полости рта была у всех обследованных молодых людей хорошей (р≤0,05). При этом за последние три месяца не произошло существенной динамики в показателях пробы Шиллера-Писарева (рис. 2, 3). Так у лиц контрольной группы положительная и слабоположительная проба Шиллера-Писарева отмечена, соответственно, у 1 (5,88%) и 12 (70,59%) человек, в то время как в основной группе у 8 (17,39%) человек эта пробы была слабоположительной, в том время как у 38 (82,61%) человек из этой группы она оставалась отрицательной (рис. 4). На этот срок наблюдения пародонтальный карман в области хирургического вмешательства отмечен у 4 (23,53%) человек из контрольной группы и лишь у 1 (2,17%) человека (р≤0,05) из основной группы исследования (рис. 5). Объективные показатели состояния локального пародонта в области совершенного хирургического вмешательства соответствовали данным, полученным в ходе клинического осмотра во все сроки наблюдения (рис. 2).
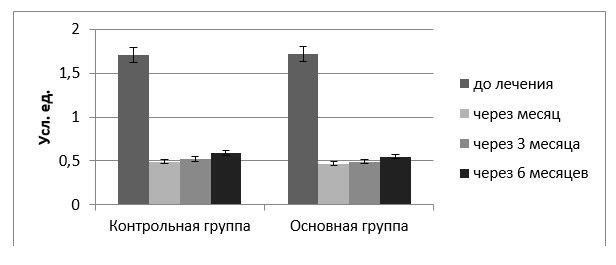
Рис. 2. Показатели индекса гигиены полости рта до и после комплексного лечения пациентов обеих групп, (усл. ед.).
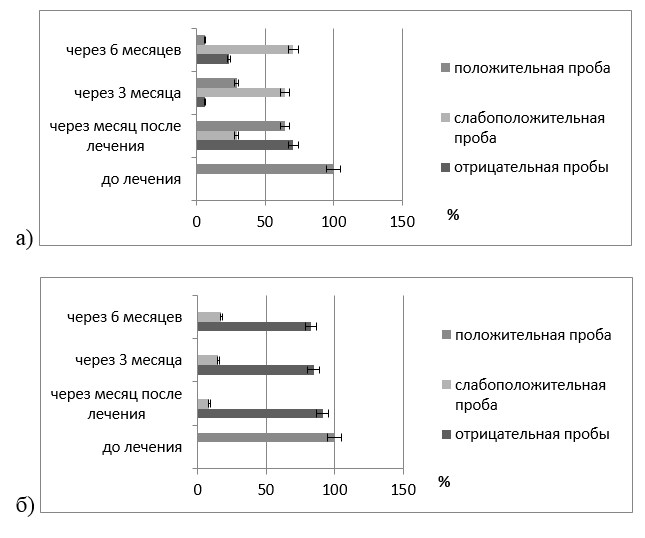
Рис. 3. Показатели пробы Шиллера-Писарева до и после комплексного лечения пациентов контрольной (а) и основной (б) групп, (%).
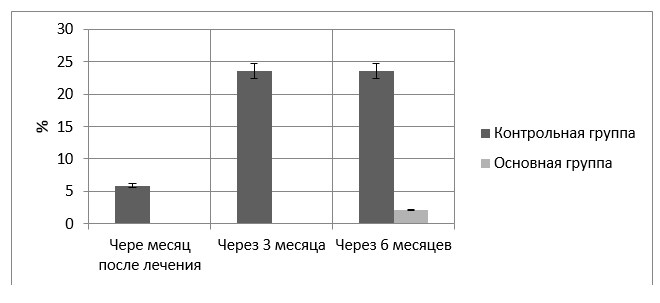
Рис. 4. Пациенты контрольной и основной групп с рецидивом локализованного пародонтита в различные сроки наблюдения, (%).
На основании полученных данных можно заключить, что у пациентов основной группы исследования, у которых в комплексном лечении и для профилактики рецидивирования ХЛП использовали отечественный бальзам для дёсен адгезивный и гель для дёсен с прополисом (АО «ВЕРТЕКС», Россия), в послеоперационном периоде за счёт использованных лекарственных средств быстрее купировать воспалительный процесс в десне и осуществлялась в течение 7-10 дней защита кровяного сгустка после кюретажа пародонтального кармана. Это обусловило меньшее число рецидивов ХЛП в основной группе по сравнению с контрольной спустя шесть месяцев после завершения комплексного лечения хронического локализованного пародонтита травматической этиологии.
Заключение. Проведённое исследование показало, что для эффективного лечения хронического локализованного пародонта травматической этиологии у пациентов молодого возраста необходим комплекс лечебно-профилактических мероприятий, который включает профессиональную гигиену полости рта, устранение предрасполагающих факторов к возникновению и прогрессированию локализованного пародонтита (нормализация контактного пункта между зубами), хирургическое устранение пародонтального кармана, а также использование специальных лекарственных средств в послеоперационном периоде и ближайшие сроки после завершения комплексного лечения, а именно отечественный бальзам для дёсен адгезивный и гель для дёсен с прополисом (АО «ВЕРТЕКС», Россия), а также средства для индивидуальной гигиены полсоти рта в виде лечебно-профилактической зубной пасты «АСЕПТА PARODONTAL SENSITIVE» (АО «ВЕРТЕКС», Россия) и ополаскивателей для полости рта «АСЕПТА PARODONTAL ACTIVE» и «АСЕПТА PARODONTAL FRESH», (АО «ВЕРТЕКС», Россия), что позволяет в сроки 6 месяцев после завершения комплексного лечения не только улучшить гигиену полости рта и на 55,37% уменьшить воспалительные процессы в десне, но и на 21,36% сократить число рецидивов локализованного пародонтита. Таким образом, для повышения эффективности лечения хронического локализованного пародонтита травматической этиологии у молодых людей целесообразно в комплекс лечебно-профилактических мероприятий включать отечественный бальзам для дёсен адгезивный, который следует использовать после завершения хирургического этапа (кюретаж) в качестве десневой повязки, а в последующем применять для оптимизации регенерации десны гель для дёсен с прополисом, которые должны использоваться на фоне адекватной индивидуальной гигиены полости рта.
Литература
1. Иорданишвили А.К., Самсонов В.В. Характеристика утраты зубов у людей различных возрастных групп // Экология и развитие общества. 2012. № 3 (5).С. 73–74.
2. Иорданишвили А.К., Веретенко Е.А., Мироненко А.Н. Медицинские, социальные, экономические и юридические аспекты стоматологического лечения людей старших возрастных групп // Экология и развитие общества. 2015. № 3 (14). С. 63–65.
3. Иорданишвили А.К., Мороз П.В. Эндодонтопародонтальные поражения у взрослых // Вестн. Рос. воен.-мед. акад. 2017. № 1 (57). С. 24–27.
4. Иорданишвили А.К., Мороз П.В., Перемышленко А.С. и др. Пульпа зуба и патология пародонта: клинико-морфологические параллели // Уральский мед. журн. 2017. № 8. С. 4–7.
5. Иорданишвили А.К. Хирургическое лечение периодонтитов и кист челюстей. СПб.: Нордмед-издат, 2000. 217 с.
6. Иорданишвили А.К., Гололобов В.Г. Репаративный остеогенез: теоретические и прикладные аспекты проблемы. Пародонтология. 2002. № 1-2 (23). С. 22 – 31.
7. Иорданишвили А.К., Слугина А.Г., Балин Д.В., Сериков А.А. Возрастные особенности репаративного остеогенеза челюстей // Курский науч.- практич. вестн. «Человек и его здоровье». 2014. № 3. С 15 – 21.
8. Иорданишвили А.К., Слугина А.Г., Сериков А.А., Самсонов В.В., Рыжак Г.А. Пептидная биорегуляция репаративного остеогенеза и остеоинтеграции: миф, реальность или перспективное будущее // Рос. вестн. дентальной имплантологии. 2015. № 1 (31). С. 25 – 30.
9. Иорданишвили А.К., Пихур О.Л. Кристаллохимические аспекты в этиопатогенезе повышенной чувствительности зубов // Экология и развитие общества.2017. 4 (23).С. 39–47.
10. Иорданишвили А.К. Фторид олова в профилактике и лечении повышенной чувствительности зубов / А.К. Иорданишвили, М.И. Музыкин. С.В. Васильев // Экология и развитие общества. 2018. № 2 (25). С. 42–45.
11. Каршиев Х.К., Робустова Т.Г., Музыкин М.И., Иорданишвили А.К. Оценка степени тяжести течения осложнённых форм острой одонтогенной инфекции // Вестн. Рос. воен.-мед. акад. 2017. № 4 (60). С. 67– 1.
12. Комаров Ф.И., Шевченко Ю.Л., Иорданишвили А.К. Соматическое и стоматологическое здоровье долгожителей // Экология и развитие общества. 2016. № 1 (16). С. 51–54.
13. Комаров Ф.И., Шевченко Ю.Л., Иорданишвили А.К. Долгожительство: ремарки к патологии зубов и пародонта // Пародонтология. 2017. № 2. С. 13–15.
14. Мороз П.В., Атаева, С.В., Биркина Ю.А. Стратегия лечения больных с эндодонто-пародонтальными поражениями с применением направленной тканевой регенерации // Здоровье и образование в XXI веке. 2017. Т.19, № 8. С.27 – 31.
15. Siqueira, J.F., Rocas I.N. Community as the unit of pathogenicity: an emerging concept as to the microbial pathogenesis of apical periodontitis // Oral. Surg. Oral. Med. Oral. Pathol. Oral. Radiol. Endod. 2009. Vol. 107. P. 870 – 878.
16. Zehnder M., Gold S.I., Hasselgren G. Pathologic interaction in pulpal and periodontal tissues // J. Clin. Periodontol. 2002. Vol. 29. Р. 663– 671.
17. Walker M. The pathogenesis and treatment of endo-periolesions // Pathogenesis. 2001. Vol. 2, N 3. P. 91– 95.
References
1. Iordanishvili A.K., Samsonov V.V. Characteristics of tooth loss in people of different age groups // Ecology and development of society. 2012. № 3 (5) .С. 73–74.
2. Iordanishvili A.K., Veretenko E.A., Mironenko A.N. Medical, social, economic and legal aspects of dental treatment for people of older age groups // Ecology and development of society. 2015. № 3 (14). Pp. 63–65.
3. Iordanishvili A.K., Moroz P.V. Endodontoparodontal lesions in adults // Vestn. Grew up military.-med. Acad. 2017. No. 1 (57). Pp. 24–27.
4. Iordanishvili A.K., Moroz P.V., Peremyshlenko A.S. et al. Tooth pulp and periodontal pathology: clinical and morphological parallels // Ural honey. journals 2017. No. 8. P. 4–7.
5. Iordanishvili A.K. Surgical treatment of periodontitis and cysts of the jaws. SPb .: Nordmed-edited, 2000. 217 p.
6. Iordanishvili A.K., Gololobov V.G. Reparative osteogenesis: theoretical and applied aspects of the problem. Periodontics 2002. No. 1-2 (23). Pp. 22 - 31.
7. Iordanishvili A.K., Slugina A.G., Balin D.V., Serikov A.A. Age features of reparative osteogenesis of the jaws // Kursk Scientific-Practical. notable "Man and his health." 2014. № 3. C 15 - 21.
8. Iordanishvili A.K., Slugina A.G., Serikov A.A., Samsonov V.V., Ryzhak G.A. Peptide bioregulation of reparative osteogenesis and osseointegration: myth, reality or promising future // Ros. notable dental implantology. 2015. № 1 (31). Pp. 25 - 30.
9. Iordanishvili, A.K., Pikhur, O.L. Crystal chemical aspects in the etiopathogenesis of tooth sensitivity // Ecology and development of society. 2017. 4 (23) .C. 39–47.
10. Iordanishvili A.K. Fluoride tin in the pvention and treatment of tooth sensitivity / AK Iordanishvili, M.I. Muzykin. S.V. Vasiliev // Ecology and development of society. 2018. No. 2 (25). Pp. 42–45.
11. Karshiev Kh.K., Robustova T.G., Muzykin M.I., Iordanishvili A.K. Estimation of severity of complicated forms of acute odontogenic infection // Vestn. Grew up military.-med. Acad. 2017. No. 4 (60). P. 67–1.
12. Komarov F.I., Shevchenko Yu.L., Iordanishvili A.K. Somatic and dental health of long-livers // Ecology and development of society. 2016. № 1 (16). Pp. 51–54.
13. Komarov F.I., Shevchenko Yu.L., Iordanishvili A.K. Longevity: remarks to the pathology of the teeth and periodontal // Periodontology. 2017. No. 2. P. 13–15.
14. Moroz P.V., Ataeva, S.V., Birkina Yu.A. The treatment strategy for patients with endodonto-periodontal lesions using targeted tissue regeneration // Health and Education in the XXI century. 2017. Vol. 19, No. 8. Pp.27 - 31.
15. Siqueira, J.F., Rocas I.N. Community as a unit of pathogenicity: an emerging concept of microbial pathogenesis of apical periodontitis // Oral. Surg. Oral. Med. Oral. Pathol. Oral. Radiol. Endod. 2009. Vol. 107. P. 870 - 878.
16. Zehnder M., Gold S.I., Hasselgren G. Pathologic interaction in pulpal and periodontal tissues // J. Clin. Periodontol. 2002. Vol. 29. R. 663– 671.
17. Walker M. The pathogenesis and treatment of endo-periolesions // Pathogenesis. 2001. Vol. 2, N 3. P. 91–95.
Проба Шиллера – это гинекологическое исследование, особенность которого заключается в окрашивании содержащими йод лекарственными средствами влагалища и шейки матки для обнаружения пораженных участков. Метод заключается в том, что при отсутствии патологий, эпителий включает в себя гликоген, впитывающий йод, он окрашивается в коричневый цвет. При различного рода заболеваниях происходит уменьшение гликогена, как итог, окраска не проявляется.
Показания
В гинекологии проведение кольпоскопии совместно с пробой Шиллера признается обязательным в случае проведения профилактических медицинских осмотров.

Кроме того, проведение этой методики назначают в следующих ситуациях:
- кровянистые выделения после сексуального контакта;
- совместно с биопсией для изучения состояния половых органов;
- в случае наличия папилломавируса;
- при проверке на злокачественные образования и предраковое состояние;
- в случае наличия различных воспалительных процессов;
- в качестве контроля различных терапевтических процедур, связанных с шейкой матки;
- перед планированием беременности.
Выполнение этого теста осуществляется и при появлении зуда, необычных выделений или инфекционных заболеваний хронической формы.
Благодаря тесту Шиллера гинеколог может обнаружить многие болезни шейки матки, которые на начальных этапах протекают без ярко выраженной симптоматики.
Проба настолько хорошо себя проявила, что многие даже не задумываются о том, что полученные результаты не всегда могут быть точными. А у процедуры имеются недостатки, это объясняется следующими факторами:
- эпителий не во всех случаях вступает в реакцию с йодом, присутствующим в растворе Люголя;
- после менопаузы верхние женские слои матки истончаются и прекращают окрашиваться;
- из-за неправильно размещенного гинекологического зеркала существует вероятность травмирования эпителиальных слоев.
Но эти факторы возникают довольно редко, а при выборе качественной клиники их вероятность сводится к нулю.
Противопоказания
Такая процедура, как проба Шиллера, приобрела большую популярность в гинекологии за счёт того, что практически отсутствуют противопоказания к её проведению. Противопоказание заключается в том, что процедуру не желательно выполнять на протяжении 2-3 месяцев после родов или аборта. Кроме того, проведение теста Шиллера противопоказано после хирургических вмешательств и при наличии аллергии на используемые лекарственные средства.
Подготовка к проведению процедуры
Перед выполнением пробы необходимо выполнить ряд подготовительных манипуляций:
- На протяжении 2 суток требуется отказаться от полового контакта.
- За 24 часа до процедуры запрещено выполнять спринцевание и использовать свечи с тампонами. Не желательно наносить на обследуемую область гели и мази.
- Перед процедурой требуется принять душ, отказавшись от применения гелей и мыла.
- Идеальным временем для выполнения теста считается начало месячного цикла или же сразу по окончании менструации.
Об алгоритме действий по подготовке доктор обязан предупредить пациентку при первичном посещении клиники.
Процесс проведения

Проба проводится с применением раствора, состоящего из йода, калия йодида и дистиллированной воды.
Во время проведения теста доктор открывает шейку матки женщины с применением зеркал. Далее, применяя тампон, шейку матки очищают от присутствующих выделений и слизи. Закончив с этим, вводят раствор Люголя.
Этот раствор должен быть в таком количестве, чтобы шейка матки полностью в него погрузилась. В ряде ситуаций исследуемая зона смазывается тампоном, который предварительно смачивается в составе, состоящим из глицерина и раствора Люголя. Далее раствор убирают, а обработанный участок высушивают с применением ватного тампона. Техника проведения процедуры завершается ещё одним осмотром состояния шейки матки.
Результат будет уже через 5 минут, сама процедура безболезненна, поэтому не используется анестезия. Но нахождение раствора во влагалище может вызывать некий дискомфорт.
Нет смысла проводить тест при каждом посещении гинеколога. Пробу Шиллера достаточно выполнять раз в год. Если у женщины обнаружили какую-то болезнь, то считается необходимым осуществлять процедуру 2-3 раза в год до того момента, пока тест не будет отрицательным.
Расшифровка результатов
После выполнения интерпретации полученных результатов, пациентке врач сообщит результаты пробы Шиллера, они могут быть как положительными, так и отрицательными.
Если у женщины отсутствуют заболевания, то в процессе процедуры лекарственный состав будет равномерно окрашивать все обработанные участки в тёмно-коричневый цвет. Такое состояние можно определить, как положительное. В случае неравномерной окраски выделяются зоны поражения.
Выполняя расшифровку данных, полученных после проведения теста Шиллера, выделяют такие патологические процессы:
- светлые точки или зоны, имеющие округлую форму, указывают на присутствие в организме воспалительных процессов;
- неравномерное окрашивание может свидетельствовать о наличии атрофической формы вагинита.
Негативное значение пробы указывает на присутствие в женском организме вируса папилломы человека и лейкоплакию шейки. Возникают и случаи слабоположительных результатов, они указывают на неправильное выполнение процедуры или же на то, что женщина не смогла должным образом подготовиться к исследованию. В результате можно сделать вывод, что окрас тканей, выраженный слабо – это повод к повторному выполнению исследования.

При анализе результата пробы Шиллера, как правило, анализируют определенные факторы:
- окрас и структура сосудов;
- реагирование на раствор;
- поверхности и уровни эпителия;
- тканевые стыки.
Если в результате исследования было диагностировано наличие в организме воспалительного процесса, то врач может назначить проведение ещё пробы Писарева-Шиллера. В ходе этого исследования будет применяться йодированный раствор и кальций. С помощью этого исследования определяется статус запущенности патологии. Глубину воспалительного поражения в этом случае измеряют с помощью баллов.
Стоит отметить, что проба Шиллера-Писарева широко применяется и в стоматологии. Цель проведения этой процедуры в стоматологической сфере заключается в окрашивании гликогена, содержащегося в десне. Если после смывания специального раствора окрас слабый или отсутствует, это хорошо – воспалительного процесса нет. Если окрас ярко выраженный, то это плохо и означает, что в деснах присутствует воспаление и требуется незамедлительно приступать к терапии. Это исследование безболезненно, поэтому даже ребенок сможет пережить его без слёз.
Проба Шиллера – это метод исследования, который позволит выявить серьёзные гинекологические патологии, которые могут оставить значимый след в здоровье человека. Поэтому следует раз в год находить время для проведения этого исследования. Профессиональные гинекологи сами должны контролировать частоту прохождения пациенткой теста Шиллера.
- Чем опасен пародонтит
- Причины и симптомы пародонтита
- Диагностические критерии оценки пародонтита и его возможные осложнения
- Диагностика заболевания
- Методы лечения и профилактика пародонтита
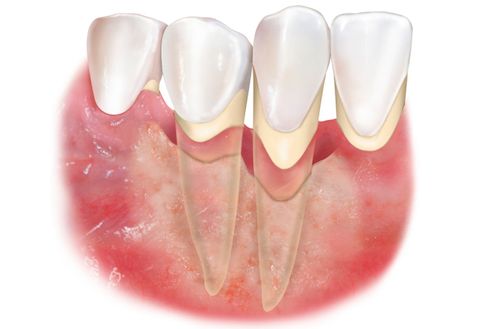
Пародонтит — это заболевание тканей пародонта воспалительного характера, которое приводит к атрофии этих тканей, в том числе костной. Помимо кровоточивости десен, ослабления связочного аппарата зубов, пародонтит нередко приводит к их расшатыванию и последующей потере вплоть до полной адентии.
Чем опасен пародонтит
При пародонтите нарушается функция пародонта — комплекса тканей, которые удерживают зубы в костных тканях челюсти. Ткани повреждаются, утрачивают способность к регенерации и постепенно атрофируются, что рано или поздно приводит к утрате жевательной функции, а также сильному физическому и психологическому дискомфорту.
Коварность пародонтита заключается в том, что очень долго он протекает бессимптомно либо его симптоматика маскируется под другие патологические состояния.
Признаки развивающегося пародонтита:
- периодические кровотечения из десен;
- ощущение зуда и дискомфорт в околозубных тканях;
- неприятный запах из ротовой полости;
- болезненность и неприятные ощущения при надкусывании пищи.
В запущенных стадиях появляется боль при жевании, расшатывание зубов, углубление зубодесневых карманов и оголение корней зубов. Без адекватной терапии пародонтит принимает хроническое течение и приводит к серьезным последствиям, в том числе к общей интоксикации организма, а также проблемам с иммунитетом. При запущенных стадиях заболевания показано хирургическое вмешательство.
Причины и симптомы пародонтита
Толчком к развитию заболевания могут послужить следующие факторы:
- некачественная гигиена ротовой полости, постоянное присутствие зубного налета и наличие зубного камня, являющихся питательной средой для микробов, которые провоцируют воспаление тканей пародонта;
- микротравмы тканей пародонта в результате стоматологического лечения или же механические травмы ротовой полости;
- аллергическая реакция на некоторые компоненты медицинских препаратов.
Также существуют дополнительные причины, способствующие появлению пародонтита (риск увеличивается при их совокупности):
- гормональные нарушения и обмена веществ;
- врожденные аномалии строения пародонта;
- слабый иммунитет;
- наличие вредных привычек (курение, злоупотребление алкоголем);
- хронические болезни и стресс (диабет II типа, заболевания почек или ЖКТ);
- патологии прикуса;
- скученность или кривизна зубов;
- присутствие в рационе только мягкой пищи;
- увеличенная жевательная нагрузка;
- скрежетание зубами (бруксизм);
- нарушение состава слюны (вследствие повышенной густоты желчи в том числе).
Симптомы болезни, фактически отсутствующие на начальной стадии, постепенно усиливаются и принимают все более сложный характер. В зависимости от длительности и тяжести воспалительного процесса признаки пародонтита становятся более и более выраженными.
К ним относятся:
- покраснение десен;
- постоянная или эпизодическая кровоточивость дёсен;
- отечность слизистой полости рта;
- сильный зубной налет или зубной камень;
- дискомфорт от горячей или холодной пищи;
- дискомфорт при пережевывании;
- неприятный запах изо рта;
- гной из очагов воспаления;
- утрата вкусовых ощущений;
- ощущение болезненности при попадании пищи в межзубное пространство;
- ощущение зуда на слизистых десен;
- изменения в строении зубного ряда: увеличение расстояния между зубами, оголение их корней; углубление зубодесневых карманов;
- подвижность зубных единиц.
Наличие нескольких из данных симптомов — повод записаться на консультацию к врачу-пародонтологу или по крайней мере посетить стоматолога, который сможет дать необходимый минимум рекомендаций.
Диагностические критерии оценки пародонтита и его возможные осложнения
Пародонтит — сложное заболевание, в диагностике которого применяются несколько типов классификации в зависимости от различных факторов.
По степени тяжести разделяют следующие типы пародонтита:
- Легкий: глубина пародонтальных карманов не более 3.5 мм, присутствует эпизодическая кровоточивость десен, на рентгенограммах практически не видны изменения кости.
- Средний: Глубина карманов в пределах 4‒6 мм, частая кровоточивость десен, обнажаются корни.
- Тяжелый: глубина карманов превышает 6 мм, в деснах ощущается болезненность, жевание затруднено, появляются щели между зубами, развивается их подвижность.
При постановке диагноза пародонтит при врачебном контроле выделяют следующие стадии течения данного заболевания:
- острый пародонтит;
- хронический пародонтит;
- обострение (в том числе появление абсцессов и гнойников);
- ремиссия (очагов воспаления нет).
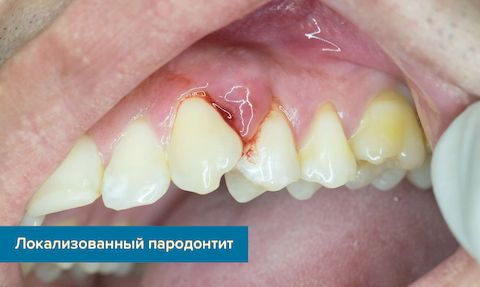
По степени распространенности воспалительного процесса различают:
- Локализованный пародонтит — поражены только отдельные участки на челюсти в области отдельных жевательных единиц из-за их скученности или при наличии нависающих краев пломб или несъемных протезов.
- Генерализованный пародонтит — поражены десны полностью во всей челюсти, что чаще всего происходит из-за плохой гигиены полости рта.
Лечение пародонтита требует ответственного отношения, поскольку данное заболевание становится хроническим источником воспаления в организме. В кровеносные сосуды, пронизывающие ткани пародонта при сниженной иммунной функции организма проникают болезнетворные микроорганизмы, которые разносятся кровью по всему организму и провоцируют более опасные заболевания жизненно важных органов и их систем.
При инфицировании организма вследствие пародонтита, могут возникнуть такие серьезные осложнения, как:
- ревматоидный артрит;
- инфаркт миокарда;
- инсульт;
- атеросклероз;
- обширный сепсис;
- заболевания дыхательной системы;
- бесплодие у нерожавших женщин;
- угрозы выкидыша или преждевременных родов, развитие патологий плода у беременных.
Особенно внимательно за состоянием пародонта необходимо следить пожилым людям, у которых защитные функции организма снижены по естественным причинам.
Диагностика заболевания
При осмотре пациента врач оценивает количество и качество зубных отложений, состояние десен, уздечек языка и губ, глубину преддверия рта, прикус, подвижность зубов, наличие и глубину пародонтальных карманов.
Также при первичном обследовании производится проба Шиллера-Писарева, в ходе которой определяется индекс гигиены и составляется пародонтограмма — специальная карта, на которой обозначаются пародонтальные карманы, фиксируется их глубина и ширина.
При пародонтите исследуется соскоб из десневого кармана методом ПЦР, а также бакпосев отделяемого зубодесневых карманов. С целью установления степени тяжести пародонтита проводится ортопантомография — панорамный снимок верхней и нижней челюсти и височно-нижнечелюстного сустава.
Компьютерная томография — самый точный и исключающий ошибки метод диагностики, позволяющий определить тип костных карманов, измерить их ширину и глубину, а также оценить состояние костной ткани в разных плоскостях, что невозможно сделать с помощью обычного рентгена.
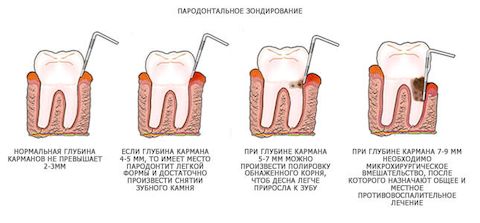
При начальных стадиях пародонтита и при его локальной форме врач измеряет глубину пародонтальных карманов специальным инструментом. При генерализованном процессе, для уточнения состояния костной ткани делают обзорный рентген-снимок челюсти.
Методы лечения и профилактика пародонтита
Лечение и профилактика пародонтита тесно связаны с гигиеной ротовой полости, Остатки пищи на зубах и между ними служат благоприятной средой для развития патогенных микроорганизмов, которые и приводят к развитию воспаления.
Для сохранения здоровья пародонта необходимо тщательно чистить зубы, а также периодически обращаться к стоматологу для проведения профессиональной чистки. Только с помощью специального оборудования можно тщательно очистить зубодесневые карманы и участки между зубами.
Медикаментозная терапия включает полоскание десен отварами трав или специальными антисептическими составами, применение лечебных мазей или гелей. Также необходимо восполнение дефицита витаминов А, В, С и Д3, магния и кальция.
При выраженном воспалительном процессе необходима противовоспалительная терапия с применением антибиотиков, противогрибковых средств и гормональных препаратов. Их назначит врач на основе данных анализов и снимков.
Методы терапии пародонтита:
- Удаление зубных отложений — процедура, с которой необходимо начинать лечение, поскольку именно зубные отложения провоцируют воспалительные процессы. Для их удаления применяют ультразвук, Air Flow, механическую чистку вручную специальными инструментами, лазер (самый дорогой и эффективный способ).
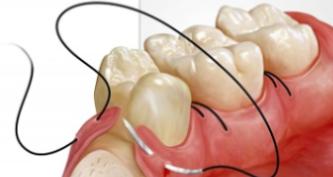
- Хирургическая чистка десневых карманов (кюретаж десен) — дополнительное гигиеническое мероприятие, которое рекомендовано в случае сильного углубления зубодесневых карманов.
- Медикаментозная терапия — полоскания, компрессы, ванночки, лекарственные препараты.
- Физиотерапия (ультрафиолет, электрофорез) — эти процедуры служат для дополнительной санации ротовой полости, а также стимулируют регенерацию и заживление тканей.
- Шинирование зубов — необходимо для устранения подвижности зубных единиц и предупреждения их выпадения.
- Имплантация зубов — в случае невозможности их сохранения или при полной утрате.
Для профилактики пародонтита необходимо регулярно посещать стоматолога для профессиональной чистки зубов, своевременного лечения кариеса, удаления зубного камня и регулировки протезов и ортопедических конструкций. Важно включать в рацион питания твердую пищу с целью стимуляции очистки зубов, а также пользоваться специальными пастами.
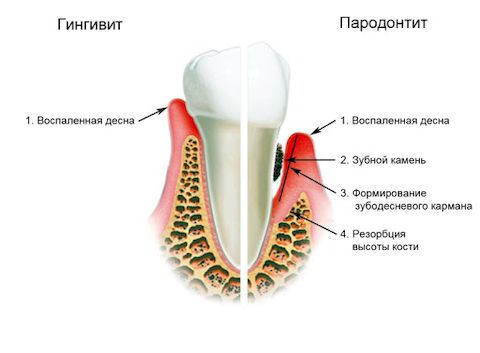
Когда десны воспаляются, опухают и кровоточат, даже если симптомы проявляются очень слабо, можно говорить о таком заболевании, как гингивит.
Ничего особенного в подобном диагнозе, к сожалению, нет, так как здоровые ткани пародонта встречаются только у трех процентов наших сограждан. Мы привыкли игнорировать незначительные проявления этой болезни, а ведь она может привести к поражению более глубоких тканей, после чего процесс становится необратимым. Когда гингивит перерастает в пародонтит, врачи могут лишь купировать болезнь на время, но однажды наступает момент, когда человек теряет зубы. Поэтому очень важно регулярно проверять свои десны на наличие воспалений, и при обнаружении гингивита активно заниматься лечением.
Пациенты зачастую недооценивают серьезность ситуации, и пытаются вылечиться самостоятельно. Это не самый лучший ход, ведь в борьбе с гингивитом важны достоверная диагностика и правильно составленный курс лечения. А для того, чтобы иметь возможность эффективно бороться с болезнью, нужно иметь о ней определенное представление.
Симптомы гингивита
Вопреки тому, что причин возникновения и видов гингивита очень много, чаще всего стоматологи встречаются с катаральным, обычно хроническим гингивитом. Самыми первыми его симптомами являются слегка опухшие десны с покраснением, а также неприятные ощущения на зубах от горячей и холодной воды.
Следующим проявлением становится кровоточивость десен в процессе гигиенических процедур, это уже средняя форма болезни. Ее очень важно начать лечить сразу при обнаружении симптома. И наконец, если десны кровоточат ночью, то налицо тяжелая форма гингивита. Она требует срочного вмешательства профессионала.
Менее распространенными являются следующие симптомы:
- желтые или красные язвочки,
- разрастание десны
- атрофия, болевые ощущения.
Причины возникновения
Гингивит в большинстве случаев имеет под собой основу из нескольких причин.
Во-первых, редко кто из пациентов удовлетворительно следит за гигиеной ротовой полости, поэтому на зубах образуется сначала налет, а затем камень. В зубном камне скрывается масса болезнетворных бактерий.
Во-вторых, многие из нас имеют заболевания ЖКТ, которые также провоцируют гингивит.
В-третьих, часто в полости рта, или вообще в организме человека снижена иммунная защита. Причиной тому являются неправильный образ жизни, авитаминоз, вредные привычки, хронические состояния по типу стресса.
К более редким причинам можно отнести ожоги слизистой, прорезывание зубов, заболевания сердца, сахарный диабет и прочие.
К тому же неправильно установленные виниры и брекеты, плохо сделанные, старые и разрушающиеся пломбы, могут привести к усилению гингивита.
Методы диагностики
Подробно о каждом методе диагностики вам расскажет врач стоматологической клиники, однако укажем, что на данный момент самыми популярными являются:
Проба Шиллера-Писарева
Пробы Шиллера-Писарева. Они определяют наличие и количество гликогена в тканях десны. Если это вещество есть в ткани, то идет воспалительный процесс.
Оценка уровня гигиены
Оценка по баллам уровня гигиены. Проводится тестом на шести зубах.
Проба Кулаженко
Проба Кулаженко (вакуумная). На десну накладывают маленькую вакуумную трубочку, и следят за скоростью образования гематомы. При воспалительном процессе она выше.
Кислородная проба
Кислородная проба. Определяет насыщение кислородом тканей. Если десна подвержена гипоксии, значит, есть воспаление.
Лечение гингивита
Лечение назначает врач по выявленным симптомам и причинам. Обычно оно также носит комплексный характер.
В первую очередь проводятся гигиенические процедуры – замена некачественных пломб, лечение кариеса, удаление зубного камня и другие. Затем пациенту назначают курсы витаминов, минералов, антибиотиков и противогрибковых препаратов. Стандартный курс лечения длится 8-14 дней.
Обследованы 36 человек (средний возраст — 42,0±2,1 года) с хроническим генерализованным пародонтитом (ХГП) легкой и средней степени; больные были распределены на 2 группы в зависимости от метода лечения:
1-я (18 человек) — базисная терапия, с использованием традиционного комплекса общих и местных мер;
2-я (18 человек) — базисная и фототерапия (инфракрасный лазерный свет);
группу сравнения составили 10 человек — с интактным пародонтом.
Контроль эффективности лечения больных ХГП осуществляли, определяя локальный цитокиновый профиль (ИЛ-1β, ИЛ-1ra, ИЛ-6, ИЛ-10, фактор некроза опухолей-α — ФНО-α, остеопрогерина (ОПГ) и лиганда рецептора, активир. фактор транскрипции ядерного фактора — кВ. У больных ХГП в пародонтальном комплексе наблюдался выраженный воспалительный процесс, о чем свидетельствовала повышенная концентрация провоспалительных цитокинов ФНО-α, ИЛ-1β и ИЛ-6; уровень остеопрогерина (ОПГ) у них оказался сниженным относительно показателя группы сравнения, а RANKL — достоверно повышен. После соответствующей терапии ХГП у больных обеих основных групп произошло снижение концентрации цитокинов ФНО-α и ИЛ-6; уровень ИЛ-1β не изменился. Что касается цитокина RANKL у больных 2-й группы, то значения его достоверно снизились — в 6,7 раза — относительно соответствующего параметра до лечения.
По данным ВОЗ (1995), патология тканей пародонта занимает 2-е место в структуре стоматологической заболеваемости и является главной причиной преждевременной потери зубов. Xронический генерализованный пародонтит (ХГП) развивается под влиянием местных и общих факторов; ведущим этиологическим фактором является бактериальный. При попадании микробов из зубной бляшки в ткани пародонтального комплекса запускается ряд иммунных механизмов. Известно, что у больных ХГП в тканях пародонта увеличивается количество нейтрофильных лейкоцитов (что обычно нехарактерно для хронического течения воспалительного процесса), но их функциональная активность относительно невысока. В настоящее время установлена важная роль про- и противовоспалительных цитокинов в регуляции воспаления в пародонтальном комплексе. Однако взаимосвязи между клинико-морфологическими показателями и медиаторами воспалительно-деструктивного процесса в пародонте изучены недостаточно.
Традиционные методы лечения ХГП, направленные на устранение микробного фактора, не всегда достаточно
эффективны, о чем свидетельствует хронический характер заболевания с периодическими обострениями. Особое внимание исследователей привлекают физические методы воздействия на ткани пародонтита, в частности различные виды лазерного излучения. Широкое применение при лечении воспалительных заболеваний пародонта получил низкоинтенсивный лазерный свет благодаря его уникальным физическим и биологическим свойствам. Важное достоинство этого бесконтактного метода воздействия на биологические ткани — высокая проникающая способность. Исходя из вышесказанного, представляются актуальными дальнейшее исследование молекулярных механизмов местного иммунитета при хроническом пародонтите и оценка на этой основе эффективности его лечения.
Цель работы состояла в оценке эффективности фототерапии ХГП с помощью локального цитокинового профиля.
Материал и методы
Под наблюдением находились 36 человек с ХГП легкой и средней степени без соматической патологии в возрасте 20—53 лет (средний возраст — 42,0±2,1 года), в том числе 25 (69,5%) женщин и 11 (30,5%) мужчин. Диагностику заболеваний пародонта проводили по данным клинических и рентгенологических исследований в соответствии с классификацией, принятой XVI Пленумом правления Всесоюзного научного общества стоматологов (1983) и дополненной Президиумом секции пародонтологии Академии стоматологии (2001).
Для выявления воспаления десны применяли пробу Шиллера—Писарева; состояние тканей пародонта определяли, используя индекс PMA (Parma, 1960); интенсивность поражения пародонтального комплекса оценивали по пародонтальному индексу — ПИ. Глубину пародонтальных карманов (ПК) измеряли со всех сторон зуба с помощью градуированного зонда, фиксируя наибольшую ее величину (Т.В. Никитина, В.С. Иванов, 1989). Степень подвижности зубов оценивали, используя пинцет (Никитина, 1982; Данилевский и соавт., 1993); гигиеническое состояние полости рта квалифицировали, применяя количественный гигиенический индекс — ГИ (Федоров, Володкина, 1971). У всех пациентов определяли состояние сосудов пародонта методом дозированного вакуума по В.И. Кулаженко (1967). Состояние костной ткани межзубных перегородок оценивали по данным внутриротовой рентгенографии (В.С. Иванов, 1989; Н.Ф. Данилевский и соавт., 1993).
Больные ХГП были распределены в зависимости от метода лечения на 2 группы, сопоставимые по полу, возрасту, клиническим проявлениям воспалительно-дистрофического процесса в пародонтальном комплексе. Больные 1-й группы (18 человек) получали базисную терапию, предусматривавшую комплекс общих и местных мер. Так, общее лечение состояло из рекомендаций по диетическому питанию и витаминотерапии (поливитамины «Центрум» в течение 2 мес). Местное лечение начинали с профессиональной гигиены и санации полости рта. Одновременно пациентов обучали методам рациональной индивидуальной гигиены с последующим контролем при каждом посещении. В дальнейшем проводили медикаментозную терапию с целью ликвидации воспаления в десне, устранения нарушений микроциркуляции и гипоксии, приостановления процесса деструкции кости, повышения регенераторной способности тканей пародонта. Комплексная противовоспалительная терапия состояла: в инфузии ПК растворами 0,05% хлоргексидина и 0,01% мирамистина; наложении пародонтальных повязок: с аспириновой мазью (Россия), с 25% гелем Metrogyl Denta («Unic Pharmasutical», Индия), с пастами Cupral («Humanchemie», Германия) и Iodo-glycol («Neo Dental», Япония). Наряду с этим применяли пленки Диплен-дента, в состав которых входят хлоргексидин и солкосерил. Для укрепления сосудистой стенки выполняли инъекции 5% раствора аскорбиновой кислоты; курс — 5 процедур. После снятия явлений воспаления осуществляли вакуум-терапию по В.И. Кулаженко; курс — 5 процедур.
Во 2-й группе (18 человек) пациенты получали базисную и фототерапию — инфракрасный лазерный свет (ИЛС) аппарата Оптодан, генерирующий световой поток в импульсном режиме (длина волны — 0,85—0,89 мкм). Методика предусматривала применение ИЛС сканирующим способом по квадрантам челюстей: вначале с использованием на 1-м канале противовоспалительных параметров (80—100 Гц; 1,5—1,8 Вт; 2 мин), затем — на 2-м канале — стимулирующих (1,5—2,0 кГц; 0,3—0,5 Вт; 1 мин). Процедуры ежедневные, на курс — 5 процедур.
Группу сравнения составили 10 человек (средний возраст — 31,0±0,1 года) с интактным пародонтом, обратившихся для профилактического осмотра.
Контроль эффективности лечения осуществляли по локальному цитокиновому профилю. Материалом для исследования цитокинов служила жидкость пародонтальных карманов — ПК (ЖПК), для забора которой применяли оригинальную методику, разработанную в лаборатории Института экологии и генетики микроорганизмов УрО РАН. В работе использованы: тест-системы ООО «Цитокин» (Санкт-Петербург) для определения ИЛ-1β, ИЛ-1ra, ИЛ-6, ИЛ-10 и факторы некроза опухолей-α (ФНО-α); наборы «Biomedica Medizinprodukte GmbH & Co KG» (Австрия) — для определения остеопрогерина (ОПГ) и лиганда рецептора, актив. фактор транскрипции ядерного фактора — кВ (RANK-лиганд).
При статистической обработке цифрового материала рассчитывали средние арифметические величины (М) и
их ошибки (m). Для оценки достоверности различий между средними величинами использовали t-критерий Стьюдента. Дополнительно для установления различий по частотам применяли метод четырехпольных таблиц с определением достоверности точным методом Фишера. Влияние различных факторов на изменение цитокинового профиля оценивали методом дисперсионного анализа. Для выявления у больных ХГП взаимосвязей между изменениями концентраций цитокинов в ЖПК и клиническими показателями тяжести заболевания до и после лечения был проведен корреляционный анализ с расчетом коэффициента Пирсона. Статистическую обработку данных проводили с помощью компьютерных программ Excel 2000 (Microsoft Inc., 1999) и Statistica for Windows, v. 5.0 (Stat Soft Inc., 1995).
Результаты и обсуждение
При оценке стоматологического статуса у больных ХГП ортогнатический прикус диагностирован в 86,1% случаев (у 31 человека), глубокий — в 13,9% случаев (у 5 человек). Показатель интенсивности кариеса зубов (индекс КПУ) колебался в диапазоне от 5 до 23 (среднее значение — 12,75±1,04). Уровень гигиены полости рта оценивали либо как «неудовлетворительный» (22,2% — 8 человек), либо как «плохой» (77,8% — 28 человек). Среднее значение индекса PMA составило: в 1-й группе — 62,53±0,07%, во 2-й группе 59,68±1,17%; ПИ соответственно 3,30±0,16 и 3,29±0,14; глубина ПК — 3,87±0,10 и 4,04±0,13 мм. Приведенные данные свидетельствуют о выраженных воспалительно-деструктивных изменениях в пародонте у больных ХГП, что подтверждалось рентгенологическими критериями, характерными для пародонтита легкой и средней степени. Пародонтальный статус в группе сравнения соответствовал характеристикам клинически интактного пародонта, в частности ПИ и PMA были нулевыми.
При исследовании концентрации провоспалительных цитокинов в ЖПК у больных ХГП выявлены следующие закономерности: содержание ФНО-α было повышено в 3,8 раза, а ИЛ-1β — в 4,8 раза относительно соответствующего параметра в группе сравнения. ИЛ-6 в десневой жидкости обнаружен лишь у 20% пациентов со здоровым пародонтом; у больных ХГП частота выявления этого цитокина была в 3 раза выше (61%) — табл. 1.
Таблица 1. Показатели корреляционного анализа у больных ХГП до лечения

Таким образом, полученные данные позволяют заключить, что у больных ХГП выражен воспалительный процесс в пародонтальном комплексе, о чем свидетельствует повышенная концентрация провоспалительных цитокинов ФНО-α, ИЛ-1β и ИЛ-6.
Что касается концентрации противовоспалительных цитокинов в ЖПК у больных ХГП, то исследование дало следующие результаты. Уровень ИЛ-1ra существенно (в 2,75 раза) и достоверно превышал аналогичный показатель у здоровых субъектов, что свидетельствует о развитии в тканях пародонтального комплекса компенсаторных реакций, направленных на подавление воспалительного процесса. Однако содержание ИЛ-10 у пациентов с ХГП было ниже, чем у людей с интактным пародонтом (табл. 2).
Таблица 2. Содержание провоспалительных цитокинов в ЖПК у больных ХГП

Исследование концентрации ОПГ и RANK-лиганда в ЖПК у больных ХГП показало, что уровень ОПГ у них был ниже, чем в группе сравнения, а уровень RANKL — наоборот, достоверно выше (рис. 1). Известно, что ОПГ связывается с RANK-лиганда и блокирует его взаимодействие с RANK, подавляя тем самым стимуляцию остеокластов. Полученные данные позволяют предположить, что низкий уровень ОПГ в ЖПК у больных пародонтитом обеспечивает условия для активации костных макрофагов и способствует резорбции костной ткани альвеолярных отростков челюстей.
Рис. 1. Уровень OPG и RANKL в ЖПК в группах наблюдений.

По оси абсцисс — группы обследованных; по оси ординат — концентрация OPG и RANKL; * — достоверность различий между группами (p
Читайте также:

