Физические методы лечения заболеваний пародонта
Опубликовано: 17.04.2024
Физические методы. Занимают в комплексном лечении заболеваний пародонта значительное место. Их назначают в зависимости от клинической картины одновременно с местной терапией или после нее.
Витамин С давно используют для лечения заболеваний пародонта, поскольку он нормализует нарушенную проницаемость капилляров путем торможения активности тканевой гиалуронидазы (Баев А. А., 1960). Для электрофореза десен используют 5% и 10% растворы аскорбиновой кислоты или 1% раствор галаскорбина (соединение калиевых солей аскорбиновой и галловой кислот), содержащего 20% аскорбиновой кислоты и обладающего вяжущим действием (раствор ,готовят ex tempore).
А. .И. Марченко, И. В. Щвец (1965) отмечали ликвидацию воспалительных явлений, кровоточивости, парестезии десен после электрофореза витаминов С и Р.
Электрофорез десен проводят также с 5—6% растворами тиамина на 1—2% растворах новокаина. На десны накладывают марлевые салфетки (6—8 слоев), смоченные указанными растворами, поверх которых помещают десневые электроды от аппарата ГР-1 или самодельные (анод). Катод накладывают на предплечье руки. Сила тока 5 мА, продолжительность процедуры 20 мин, курс 10—12 процедур через день. При наличии гиперестезии шеек зубов целесообразно применять электрофорез витамина Bi с новокаином.
При воспалительных поражениях пародонта показан электрофорез 10% раствора хлорида кальция.
При атрофическом гингивите, дистрофической форме пародонтоза можно использовать электрофорез биоседа в течение 5—7 мин ежедневно или через день, число процедур до 20.
А. Кодукова с соавт. (1976) предложили применять при пародонтозе фонофорез фитодонта (7—10 процедур).
По данным В. С. Радченко (1965), Р. И. Михайловой
Дарсонвализация десен является одним из распространенных методов лечения заболеваний пародонта, под влиянием которого улучшается кровообращение в пародонте и отмечается обезболивающий эффект. Дарсонвализация показана при всех заболеваниях пародонта, но предпочтительнее ее назначать при атрофическом гингивите и дистрофической! форме пародонтоза.
Для дарсонвализации десен используют аппарат «Искра- 1» с вакуумированными стеклянными электродами. Лечение проводят ежедневно или через день, длительность процедуры— 10 мин на каждую челюсть, на курс — 30 процедур (Рубин Л. Р., 1976).
Диатермокоагуляцию десневых карманов производят после тщательного удаления зубного камня для устранения: грануляций и рубцевания карманов, а также по поводу гипертрофического гингивита. Ее проводят под анестезией с помощью аппаратов ДК-3, ДКС-2 специальным электродом или корневой иглой, которые вводят до дна карманов на несколько секунд. В одно посещение обрабатывают карманы одной половины нижней или верхней челюсти. Можно пользоваться методикой биактивной электрохирургии по· Г. Н. Вараве (1978) с использованием аппарата ЭС-30. После диатермокоагуляции наблюдается более длительный послеоперационный период, чем после кюретажа.
Методика применения диатермокоагуляции при гипертрофическом гингивите иная. Активным электродом в виде ножа! удаляют разросшиеся десневые сосочки, одновременно коагулируя раневую поверхность. Можно использовать точечную· коагуляцию, когда сосочек уменьшается в размере после введения активного электрода в 2—3 точках. Этот метод используют также после хирургического удаления сосочков для! коагуляции раневой поверхности с целью предотвращения, рецидивов.
После кюретажа и диатермокоагуляции назначают дезинфицирующие и обезболивающие полоскания (хлорамин, эта-кридин, декамин, календула, новокаин с уротропином, теплый раствор поваренной соли и др.).
Терапевтический эффект массажа обусловливается его· влиянием на капиллярное кровообращение, лимфоток и повышением активности РЭС. По данным С. И. Франковскойп (1969), массаж повышает защитные свойства слизистой оболочки десны, благодаря усилению выхода лейкоцитов, спо>-собных к фагоцитозу.
Пальцевой и гидромассаж можно применять при всех видах патологии пародонта после устранения воспалительных явлений утром после чистки зубов.
Вибрационный массаж показан при пародонтите, пародонтозе (не тяжелее II степени), при наличии застойных явлений, отечности. При тенденции к гипертрофии десен предпочтительнее вакуум-массаж (С. И. Франковская, 1966).
Вакуум-массаж проводят с помощью специального стеклянного наконечника, соединенного с установкой, обеспечивающей отрицательное давление 0—1 атмосферы. Для вакуум-массажа создают отрицательное давление 0,2—0,4 атмосферы. Наконечник прикладывают к основанию десны и передвигают, причем в участке контакта разряженного воздуха со слизистой оболочкой образуются микрогематомы, курс лечения 13—15 процедур (Новик И. О., 1964).
Противопоказания к вибрационному и вакуум-массажу — активный туберкулез, болезни крови, сердечно-сосудистая недостаточность в стадии декомпенсации. Местные противопоказания — глубокие костные карманы с обильным гноетечением, обострившиеся формы.
Оценивая различные физиотерапевтические методы, использующиеся ныне при лечении заболеваний пародонта, протекающих с воспалительным компонентом и лизисом костной ткани, нельзя не отметить недостаточную изученность их влияния на воспалительно-резорбтивный процесс в тканях пародонта. Вполне справедливо допустить, что активная гиперемия сосудов пародонта при дарсонвализации десеи, диатермии, микроволновой терапии наряду с положительным действием может способствовать усилению остеолиза за счет увеличения количества остеокластов и подъема напряжения кислорода в тканях, ибо известно, что гиперемия сопровождает рассасывание кости. Эти вопросы требуют разрешения.
В ряду лечебно-профилактических мероприятий при заболеваниях пародонта большое значение имеют физиотерапевтические процедуры. Они показаны почти при всех формах и степенях заболевания и широко применяются на различных этапах диагностики, комплексной терапии, профилактики и реабилитации с целью воздействия на отдельные патогенетические звенья процесса и для симптоматического лечения.
Некоторые физические факторы непосредственно воздействуют на клетки и ткани. Кроме того, все они, раздражая богатое рецепторное поле слизистой оболочки полости рта, оказывают рефлекторное действие, благоприятно влияя на нервную систему, ее вегетативный отдел и гемодинамику. В результате этого в пародонте улучшаются крово-и лимфообращение, трофика и обмен веществ, угнетается рост патологических грануляций, уменьшаются воспалительные и застойные явления. Повышается активность элементов соединительной ткани, фагоцитарная активность лейкоцитов и элементов ретикулоэндотелиальной системы, ускоряется процесс регенерации и др.
Ценным свойством физиотерапии является стимуляция неспецифической реактивности тканей и защитных сил организма, патогенетическая направленность физических методов при лечении различных заболеваний пародонта.
При острых воспалительных заболеваниях и обострившемся течении дистрофически-воспалительных процессов в тканях пародонта показаны виды физиотерапии, уменьшающие проницаемость кровеносных сосудов, стимулирующие отток экссудата из очага воспаления. Для воздействия на гуморальные звенья регуляции патологического процесса с целью уменьшения образования биологически активных веществ целесообразно применять методы, способствующие стабилизации клеточных мембран, ограничивая тем самым образование гидролаз и переход их в ткань.
Обычно физиотерапевтические методы лечения назначают после удаления зубных отложений и подавления острого (обострившегося) дистрофически-воспалительного процесса. Однако существует ряд методик, которые могут применяться собственно для купирования острых симптомов воспаления и поэтому их назначают с самого начала комплексного лечения дистрофически-воспалительного процесса в пародонте. К ним относятся токи высокой частоты (УВЧ, СВЧ), некоторые виды гидротерапии, лазеротерапия, УФО, аэроионотерапия и др.
При лечении заболеваний пародонта часто применяется электрофорез – метод введения лекарственных веществ в ткани организма с помощью постоянного электрического тока.
При электрофорезе активные электроды накладывают на десневой край через гидрофильную прокладку, смоченную лекарственным веществом. Пассивный электрод фиксируют на кисти или предплечье. Прокладку пассивного электрода смачивают водопроводной водой или изотоническим раствором хлорида натрия. Сила тока устанавливается индивидуально, но не более 0,1—0,3 мА на 1 см2 площади активного электрода. Продолжительность сеанса 10—20 мин. На курс лечения 10—12 сеансов.
Электрофорез имеет ряд преимуществ перед другми способами введения лекарственных веществ:
– сочетанное действие постоянного электрического тока и лекарственного вещества;
– отсутствие общего токсического действия лекарственного вещества;
– возможность вводить избирательно тот или иной ион в зависимости от его полярности в ткани, малодоступные для других способов введения лекарственных веществ.
Электрофорез применяется для лечения хронического катарального, гипертрофического гингивитов, при гингивитах после купирования симптомов острого воспаления, генерализованном пародонтите после устранения явлений обострения, пародонтозе.
Более выраженный лечебный эффект отмечен при электрофорезе лекарственных веществ в условиях дозированного очагового вакуума. При таком методе глубина проникновения лекарственного вещества через слизистую оболочку увеличивается в 3—5 раз.
Противопоказания к примененю электрофореза:
– острые, воспалительные (гнойные) процессы;
– декомпенсация сердечной деятельности;
– выраженный склероз сосудов головного мозга;
– острые заболевания кожи;
– туберкулез в активной фазе;
– системные заболевания крови;
– вторая половина беременности;
– склонность к кровотечениям;
– фармакологические противопоказания к назначению препаратов;
Дарсонвализация — это применение импульсного переменного тока высокой частоты (100—300 кГц), высокого напряжения (20 кВ) и малой силы (0,02 мА). Этот вид электролечения проводится с помощью аппаратов «Искра-1» и «Искра-2». В стоматологической практике используют только местную дарсонвализацию. Тихий электрический разряд возникает если электрод непосредственно контактирует с тканью. Искровой электрический разряд образуется, если между электродом и тканью имеется воздушный зазор. Наиболее физиологическим действием обладает искровой разряд
Дарсонвализация показанапри хроническом гингивите, генерализованном пародонтите, пародонтозе. Местную дарсонвализацию кроме того назначают при периодонтите, артритах, переломах челюстей, ХРАС, простой форме КПЛ, глоссалгиях, декубитальных язвах, альвеолитах, невралгии тройничного нерва и др.
Диатермия, диатермокоагуляция — это применение переменного электрического тока высокой частоты (1—2 МГц), небольшого напряжения (150—200 В) и большой силы (2 А). При диатермии в тканях образуется много тепла за счет колебательных перемещений ионов и молекул. Диатермокоагуляция оказывает коагулирующее действие и способствует образованию микронекроза. Это свойство используется для разрушения патологически измененных тканей (грануляции, эпулиды), лечения гипертрофического гингивита, элект-рохирургического лечения генерализованного пародонтита. Кроме того, диатермокоагуляцию применяют для коагуляции пульпы и содержимого корневого канала при пульпите и периодонтите, для удаления папиллом, гемангиом, фибром, грануляционной ткани из пародонтальных карманов и др.
Противопоказания к применению диатермокоагуляции:
– недостаток сердечно-сосудистой системы;
Флюктуоризация— использование с лечебной целью синусоидального переменного электрического тока с беспорядочно меняющимися силой, частотой от 100 до 2000 Гц и длительностью колебаний. Она оказывает обезболивающее действие, ускоряет обменные процессы и течение раневого процесса, усиливает регенерацию тканей. Флюктуоризация способствует отграничению гнойного очага от здоровой ткани. Повышается проницаемость сосудов, ускоряются обменные процессы. Под действием хаотически меняющихся импульсов уменьшается и исчезает боль в патологическом очаге и блокируются болевые импульсы в коре головного мозга. Для этих целей применяют аппарат АСБ-2 (аппарат снятия боли) с набором вне-и внутриротовых электродов.
Флюктуоризация показанапри лечении острых форм гингивитов и локализованного пародонтита, обострившегося течения генерализованного пародонтита, пародонтоза, при болях вследствие обострения хронического периодонтита, пульпита, при гиперестезии твердых тканей, невралгиях, постпломбировочных болях, при воспалительных процессах ЧЛО – периостит, флегмона, при контрактурах и т.д.
Противопоказания к применению:
– наклонность к кровотечению;
Диадинамотерапия— использование с лечебной целью модулированного синусоидального импульсного тока низкой частоты и низкого напряжения (токи Бернара).
В основе механизма физиотерапевтического действия диадинамического тока лежит перераспределение в тканях ионов, изменение проницаемости мембран и клеточных оболочек, улучшение кровообращения, трофики, обезболивание и др. При этом повышаются защитные свойства тканей, в них накапливаются биологически активные вещества (гепарин, гистаминоподобные вещества и др.). Диадинамические токи оказывают анальгезирующее действие.
Диадинамические токи показаны при болевых синдромах при пульпите, периодонтите, пародонтите, острых воспалительных процессах, при поражениях тройничного и лицевого нервов, при патологии ВНЧС
УВЧ-терапия — применение переменного электрического поля ультравысокой частоты (40 МГц).. Под влиянием поля УВЧ расширяются капилляры, в них ускоряется кровоток, повышается активность макрофагов, уменьшается кислотность ткани за счет накопления ионов кальция, снижается отек, улучшаются обменные процессы, ускоряется рост молодой соединительной ткани, снижается чувствительность нервных рецепторов и др. Электрическое поле УВЧ оказывает противовоспалительное и противоболевое действие, стимулирует регенерацию тканей, снимает спазмы сосудов, увеличивает слюноотделение.
УВЧ-терапию применяют при остром течении гингивитов и локализованного пародонтита, обострившемся течении генерализованного пародонтита, в том числе при абсцедировании, при эрозивно-язвенных поражениях СОПР, невралгии тройничного нерва, заболеваниях ВНЧС и др.
Противопоказания к применению:
– недостаточность сердечно-сосудистой системы;
Микроволновая терапия — применение переменных электромагнитных колебаний сверхвысокой частоты (2,38 ГГц) сантиметрового 12,4 см и дециметрового 65 см диапазона. Для этого применяется аппарат «Луч-2» мощностью 20 Вт
Под влиянием микроволн расширяются кровеносные сосуды, ускоряется кровоток, нормализуются трофика и обмен веществ, понижается чувствительность нервных окончаний, стимулируется процесс регенерации, улучшается лимфообращение и др.
Показания для микроволновой терапии: подострые и острые воспалительные процессы при наличии оттока, пародонтит, переломы челюстей и те же, что и для УВЧ-терапии. Продолжительность сеанса — 5—8 мин, на курс 3-5 процедур.
Гидротерапией называют лечебное применение пресной воды (водопроводной, речной, озерной). Вода обладает большой теплоемкостью, теплопроводностью и конвекцией, что делает её сильным физиологическим раздражителем. В стоматологии используются основные факторы гидротерапии: температура воды, давление и химические добавки. Лечебное действие воды обусловлено комплексным влиянием как теплового (термического), так и механического (гидростатического) фактора. Степень теплового воздействия зависит от температуры воды. Под влиянием теплапроисходит:
– снижение тонусов микрососудов;
– ускорение крово- и лимфообращения;
– увеличение объема циркулирующей крови и насыщение ее кислородом;
– повышение проницаемости сосудистой стенки, ферментной деятельности, обмена веществ;
– снижается чувствительность нервных рецепторов(происходят рефлекторные реакции сегментарного и генерализованного типа).
Холодовоевоздействие водой оказывает противоположное действие.
В каждой гидропроцедуре температурное воздействие сочетается с механическим, которое обусловлено движением воды. Механическое давление струи воды используется при гидротерапии полости рта. При данной процедуре давление струи воды достигает 2—3 атм., что увеличивает нервно-сосудистые реакции тканей. Наибольший эффект в лечении достигается при использовании импульсного гидромассажа. Под воздействием гидротерапии происходит:
– механическое очищение очага поражения;
– местное повышение температуры;
– нормализация окраски десны;
– устранение явления венозного застоя;
– уменьшение хронического воспаления;
– снижение болевой чувствительности;
– размягчение рубцовой соединительной ткани.
В стоматологии для химического воздействия на слизистую полости рта используют: минеральные воды (сульфидные, углекислые, щелочные) и искусственно насыщенные воды углекислым газом, кислородом, радоном, лекарственными веществами, отварами лечебных трав, настоек.
Под влиянием гидротерапии происходит одновременно раздражение рецепторного аппарата, капиллярной сети и проявляется аэрозольное действие применяемых препаратов.
Показания к применению гидротерапии в стоматологии:
– язвенно-некротические поражения слизистой оболочки полости рта;
– хронический рецидивирующий афтозный стоматит;
Противопоказания:
– гнойные воспалительные процессы;
– недостаточность сердечно-сосудистой системы;
Для орошения полости рта применяют специальные приборы и аппараты, насыщенные различными жидкостями, водными растворами под давлением 1,5—2,0 атм.
Перед гидротерапией н6еобходимо:
– провести санацию полости рта.
– подготовить аппарат к работе.
– провести орошение сначала верхней челюсти,затем нижней, перемещая наконечник слева направо. Длительность орошение каждой челюсти 5—7 минут.
Водные процедуры могут быть: холодовые (20°С), индифферентные (35°-36°С), горячие (38°-40°С) и контрастные (холод, тепло). При воспалительных процессах применяют индифферентную температуру и малое давление 0,3—1 атм. При подостром и хроническом воспалении применяют повышенную температуру (горячие процедуры и давление до 2 атм.). При пародонтозе показано высокое давление 2—3 атм. с постепенным понижением температуры до 25°—20°С. Для тренировки микрососудов десны используются контрастные температуры (холодная — горячая). Курс лечения до 20—30 процедур.
Наиболее эффективное действие оказывают настойки и отвары лекарственных трав (ромашка, шалфей, каланхое, эвкалипт, подорожник и др.), морская вода, минеральные воды; вода, насыщенная углекислотой, кислородом; вода, подвергнутая магнитной обработке; слабые растворы фурацилина, перекиси водорода, аскорбиновой кислоты, 2% раствор цитраля и др.
Вариантом гидротерапии является гидромассаж,при помощи которого осуществляют гидромассаж десен пульсирующей струей воды, насыщенной углекислотой, воздухом и лекарственными растворами, температура которых регулируется и контролируется вмонтированными приборами.
Углекислота оказывает химическое и рефлекторное действие на нейрососудистые компоненты пародонта, изменяет рН среды, стимулирует обменные процессы. Положительное действие кислоты дополняется гидромассажем, который регулирует капиллярный кровоток.
Во время гидромассажа тщательно промывают межзубные промежутки, десневые борозды и пародонтальные карманы. Гидромассаж может проводить и сам больной. Струя насыщенной углекислотой жидкости под давлением 1,5—2 атм направляется из специального наконечника (пистолета) с расстояния 20—30 см в полость рта на ткани пародонта.
Массажем называется механическое раздражение тканей, систематически наносимое путем специальных приемов.
Выделяют несколько видов массажа: 1) лечебный; 2) гигиенический (чаще всего в виде общего), в том числе косметический; 3) спортивный.
Физиологическое действие массажа. При даже самом легком, поверхностном массаже на механическое раздражение реагируют рецепторы кожи или слизистой. Раздражение рецепторов приводит в действие ряд рефлекторных механизмов, которые и обусловливают терапевтический эффект. В ответ на раздражение появляются различные рефлекторные реакции со стороны нервной системы, крово- и лимфообращения. Массаж оказывает рефлекторное влияние на весь организм, вызывая изменения функций органов и тканей. Выраженность этих изменений зависит от техники и методики массажа в целом, а также от отдельных приемов массажа, интенсивности и времени проведения процедуры.
Интенсивные раздражения ведут к уменьшению, угнетению возбудимости и проводимости нервов, умеренные раздражения — к повышению возбудимости и проводимости нерва. Дозируя интенсивность массажа, можно повышать или понижать по мере надобности возбудимость периферических нервов и тем самым влиять на нервную систему. При массаже механически удаляются чешуйки эпидермиса, очищается кожа и слизистая оболочка. Благодаря массажу происходит расширение сосудов кожи, глубоких тканей, повышается крово- и лимфообращение, функции сальных, потовых желез, обмен веществ. Улучшение кровоснабжения кожи и слизистой при массаже способствует усилению ее питания, тургор ее повышается, она становится розовой и эластичной.
Массаж оказывает большое влияние на мышечную систему. При поглаживании и разминании усиливается крово- и лимфообращение, начинают функционировать резервные капилляры, доставляющие добавочное количество крови и кислорода
Массаж применяется при:
– хронических воспалительных заболеваниях челюстно-лицевой области;
– спайках и сращениях (контрактуре);
– болях спастического характера, мышечной атрофии;
– неврите лицевого нерва;
– невралгии тройничного нерва;
– контрактуре жевательных мышц;
– проведении инъекций (после инъекции непосредственно или через 1 мин).
Противопоказания:
– острые воспалительные процессы (особенно гнойные);нарушения функции почек;
– недостаточность сердечно-сосудистой системы.
В стоматологии применяют различные виды массажа: ручной, вибрационный, гидромассаж и вакуумный.
Существует много приемов массажа, среди которых основными являются:
Лазерная терапия. Лазерная терапия – использование излучаемых квантовыми генераторами электромагнитных волн, обладающих монохроматичностью, когерент-ностью (однообразность волны). Наиболее широко применяется излучение гелиево-неонового лазера (ИГНЛ). Такое излучение оказывает лечебное действие широкого диапазона: противовоспалительное, так как нормализует нару-шенные микроциркуляцию и проницаемость сосудистой стенки; болеутоляющее; тромболитическое; улучшает обменные и окислительно-восстановительные процессы в тканях; стимулирует процесс регенерации, факторы местной и общей иммунной защиты организма и дрВ стоматологии используются аппараты УЛФ-01 и др.
При лечении острых и хронических гингивитов, локализованного пародонтита используются противовоспалительные параметры лазерного излучения: экспозиция 1-3 мин на поле облучения,
При гингивите облучают межзубные участки, при пародонтите — участки десны в проекции пародонтального кармана.
Противопоказания: тяжелые заболевания сердечно-сосудистой системы (инфаркт миокарда, аневризма аорты, недостаточность кровообращения II—III степени), туберкулезная интоксикация, сахарный диабет в декомпенси-рованной стадии, заболевания крови.


ЧТО ПРОИСХОДИТ ВО ВЗРОСЛОЙ ЖИЗНИ? Если вы все еще «неправильно» связаны с матерью, вы избегаете отделения и независимого взрослого существования.

Что делает отдел по эксплуатации и сопровождению ИС? Отвечает за сохранность данных (расписания копирования, копирование и пр.).

ЧТО И КАК ПИСАЛИ О МОДЕ В ЖУРНАЛАХ НАЧАЛА XX ВЕКА Первый номер журнала «Аполлон» за 1909 г. начинался, по сути, с программного заявления редакции журнала.

Что делать, если нет взаимности? А теперь спустимся с небес на землю. Приземлились? Продолжаем разговор.
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Методическая рекомендация для преподавателей стоматологического факультета
Составитель: ассистент кафедры терапевтической стоматологии
Методическая рекомендация к занятию для студентов составлена на кафедре терапевтической стоматологии (заведующая кафедрой – к.м.н., доцент
М.О. Нагаева) на основании требований Государственного образовательного стандарта высшего профессионального образования по специальности 060105 «Стоматология» (2000г.), учебного плана (2004г.), типовой программы «Стоматология терапевтическая»
Утверждено на заседании кафедры терапевтической стоматологии
Курс 4, семестр 7.
Модуль №5. Заболевания пародонта.
Физиотерапевтическое лечение заболеваний пародонта.
Значение темы: В лечении заболеваний пародонта значительную роль отводят физиотерапевтическим методам воздействия. За последние годы появились и новые аппараты, прошедшие апробацию и показавшие хорошие результаты при использовании их в комплексном лечении заболеваний пародонта. Врачу необходимо знать показания и противопоказания, различных физиометодов, механизм их воздействия, возможные побочные эффекты.
Цель занятия:
Изучить физические факторы, применяемые для лечении болезней пародонта, механизм их действия на ткани пародонта, методики применения, показания и противопоказания к их использованию.
План изучения темы:
1.Вступление -5 мин.
3.Разбор теоретических вопросов (форма презентации темы) - 20 мин.
4.Выполнение практической работы - 120 мин.
5.Выходной контроль (устный опрос, тесты) - 15 мин.
6.Заключение - 5 мин.
Самостоятельная работа студентов.
А) Вопросы базовых дисциплин:
1.Перечислите физические факторы, которые оказывают благоприятное действие на состояние организма и применяются для лечения.
2.Расскажите о механизме действия физических факторов на клетки и ткани организма.
3.Назовите общие показания и противопоказания к применению физиотерапии.
4.Назовите местные стоматологические противопоказания к применению физиотерапии.
Б) Задание на проверку и коррекцию исходного уровня знаний:
1. При диатермокоагуляции десны:
не происходит нагревания электрода и ткани
не происходит нагревания электрода, а нагревается ткань
нагревается электрод, а ткань не нагревается
нагреваются электрод и ткань
2. При диатермокоагуляции гипертрофированной десны аппарат дкс—2м настраивают и диапазоне показаний измерительной шкалы:
3. Пародонтальная повязка не препятствует проведению:
облучения красным лазером
4. При проведении электрофореза в области зубов верхней челюсти на зубы помещают электрод:
ротовой с активной верхушкой
ротовой с активной боковой поверхностью
5. Электрофорез ионов кальция проводится:
как с катода, так и с анода
с катода, а не с анода
с анода, а не с катода
ни с катода, ни с анода
6. Для электрофором десны используют раствор глюконата кальция:
7. Для электрофореза десны можно использовать электрический ток:
постоянный непрерывный, постоянный импульсный
постоянный непрерывный, постоянный импульсный, переменный непрерывным
постоянный непрерывный, постоянный импульсный, переменный непрерывный, переменный импульсный
8. Продолжительность одной процедуры электрофореза десны составляет:
9. Лечебные мероприятия, проводимые при пародонтите:
обучение гигиене полости рта
обучение гигиене полости рта, удаление зубных отложений
обучение гигиене полости рта, удаление зубных отложений, кюретаж пародонтальных карманов
обучение гигиене полости рта, удаление зубных отложений, кюретаж пародонтальных карманов, назначение физиотерапии
10. После операций на пародонте физиотерапию можно назначить:
сразу после операции
спустя 2 нед после операции
спустя 1 мес после операции
спустя 2 мес после операции
спустя полгода после операции
11. При лечении пародонтита время воздействия терапевтического инфракрасного лазерного излучения составляет:
В) Структура содержания темы:
1.Использование постоянного электрического тока. Электрофорез лекарственных веществ. Лекарственные препараты, которые можно вводить в ткани пародонта с помощью электрофореза. Показания и противопоказания для проведения электрофореза. Методика проведения. 2.Использование модулированных синусоидальных токов. Диадинамотерапия. Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методида проведения. Аппарат СНИМ-1.
3.Использование переменного электрического тока с беспорядочно меняющейся силой, частотой и длительностью колебаний (флюктуоризация). Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методика проведения флюктуоризации. Аппарат АСБ-2.
4.Использование переменного электрического тока. Дарсонвализация. Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методика проведения. Аппарат "Искра-1" 'и "Искра-2".
5.Использование электромагнитного поля сверхвысокой частоты микроволнового диапазона (микроволновая терапия). Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методика проведения. Аппарат "Луч-2".
6.Применение бегущего переменного магнитного поля. Механизм действия на ткани пародонта. Показания и противопоказания к применению. Аппарат «АТОС».
7.Использование ультразвука для лечения болезней пародонта. Механизм действия ультразвука на ткани пародонта. Ультразвуковая терапия. Фонофорез лекарственных веществ. Показания к применению. Методика проведения.
8.Аэроионотерапия. Аэрозольтерапия. Механизм действия ткани пародонта. Показания к применению. Методика проведения. Лекарственные препараты в аэрозольной упаковке, применяемые для лечения заболеваний пародонта.
9.Лазерная терапия. Механизм действия на ткани пародонта. Показания к применению. Методика проведения. Аппарат "Оптодан". Чрескожная лазерная биостимуляция крови.
10.Вакуум-терапия. Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методика проведения. Вакуум - массаж. Методика проведения.
11.Массаж. Механизм действия. Показания и противопоказания к применению. Виды массажа. Методика проведения (пальцевой аутомассаж, вибромассаж, гидромассаж, вакуум-массаж).
12.Парафино-, грязелечение. Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методика проведения.
13.Гидротерапия. Механизм действия на ткани пародонта. Показания и противопоказания к применению. Методика проведения.
Самостоятельная работа студентов.
Студенты ведут приём пародонтальных больных, назначают физиотерапевтические процедуры при различных заболеваниях пародонта.
Физиотерапия – это метод лечения с использованием естественных или искусственных природных факторов.
Физические факторы, оказывающие благоприятное действие на организм и применяемые для лечения заболеваний пародонта: электрический ток (постоянный и переменный), электрическое поле, магнитное поле, свет, лазер, ультразвук, вакуум, механическое давление, вода, тепло, холод, парафин, озокерит, грязи и др.
Включение физиотерапии в комплекс лечебных мероприятий уменьшает частоту рецидивов, длительность лечения, снижает количество осложнений, сокращает время подготовки пациента к хирургическому этапу лечения, способствует стабилизации ремиссии.
Механизм действия физических факторов на организм.
Физические факторы оказывают воздействие на клетки и ткани организма, раздражают богатое рецепторное поле слизистой оболочки полости рта и рефлекторно оказывают благоприятное влияние на вегетативный отдел нервной системы, что способствует улучшению гемодинамики, крово- и лимфообращения в пародонте, нормализуется трофика и обмен веществ, угнетается рост патологических грануляций, уменьшаются воспалительные и застойные явления, повышается активность соединительной ткани, фагоцитарная активность лейкоцитов и ускоряется регенерация, стимулируется неспецифическая реактивность тканей и защитных сил организма.
Противопоказания к применению физических методов лечения.
злокачественные и доброкачественные новообразования (в том числе пародонтомы),
общее истощение больного,
гипертоническая болезнь III стадии,
резко выраженный атеросклероз сосудов головного мозга, заболевания сердечно-сосудистой системы в стадии декомпенсации,
общее тяжёлое состояние больного,
лихорадка (температура тела выше 38о),
активный лёгочный туберкулёз,
острая почечная недостаточность,
нарушения функции печени,
при контакте пациента с аналогичным физическим фактором по роду своей профессиональной деятельности,
идиопатические заболевания пародонта.
нарушение целости эпителия слизистой оболочки дёсен и полости рта,
заболевания слизистой оболочки полости рта,
десквамативный и язвенный гингивиты,
обострение воспаления в пародонте,
гноетечение из карманов.
Показания к применению физиотерапии в пародонтологии: Физические факторы используют в комплексной терапии заболеваний пародонта при любой форме, степени тяжести, характере течения (при остром, хроническом течении и обострении, в период ремиссии).
В течение одних суток следует выполнять не более двух процедур. Нельзя назначать одновременно физические факторы антагонистического действия.
При лечении заболеваний пародонта применяются различные физиотерапевтические методы: электролечение, ультразвук, аэрозольтерапия, светолечение, вакуум-терапия, бальнео- и пелоидтерапия, массаж и др.
Перечисленные виды лечения оказывают благоприятное влияние на нервную систему, ее вегетативный отдел, гемодинамику, улучшают лимфо- и кровообращение, угнетают рост патологических грануляций, уменьшают воспалительные и застойные явления, улучшают метаболические процессы, повышают сопротивляемость тканей. Их назначают обычно в комплексе с другими лечебными вмешательствами, иногда они занимают доминирующее место.
Наиболее часто для лечения заболеваний пародонта используются различные электротерапевтические методы: электрофорез, ультра-фонофорез, дарсонвализация, диатермия, диа-термокоагуляция, УВЧ-терапия и др.
Электрофорез - метод введения лекарственных веществ в ткани пародонта посредством непрерывного постоянного тока. Для гальванизации в полости рта применяют аппараты ГР-1 и ГР-2.
Электрофорез вызывает электрофармакологический эффект, который сочетает в себе комбинированное действие лекарственных ионов и гальванического тока.
При электрофорезе возникает длительная гиперемия (1,5-2 ч), которая стимулирует процессы обмена, образование биологически активных веществ (гистамин, ацетилхолин и др.), служит источником длительных нервно-рефлекторных раздражений, усиливает процессы регенерации и рассасывания продуктов тканевого распада.
Особенно эффективно при пародонтите электрофоретическое введение витамина С. Многочисленными клиническими и экспериментальными исследованиями установлено постоянное проявление местного С-гиповитаминоза в десне, что обусловливает необходимость местного насыщения тканей пародонта аскорбиновой кислотой.
Электрофорез витаминов С и Р назначают после устранения местных раздражителей и противовоспалительной терапии при пародонтите с хроническим и обострившимся течением. Накопление витамина С в тканях пародонта обеспечивает нормальную проницаемость капилляров, улучшает физиологическую деятельность соединительной ткани и способствует образованию коллагена. Витамин Р уменьшает проницаемость сосудов, тормозит действие гиалуронидазы, повышает прочность капилляров, предохраняет аскорбиновую кислоту от разрушения.
Действуя на ткани пародонта, гальванический ток вызывает их раздражение, в ответ на которое расширяются сосуды. Улучшение лимфо- и кровообращения уменьшает гипоксию, улучшает трофику тканей пародонта.
Электрофорез аскорбиновой кислоты лучше проводить электродом из нержавеющей стали, поскольку свинцовые электроды не обеспечивают накопления витаминов, что связано с окисляющим действием свинца на восстановленную форму аскорбиновой кислоты.
При повышенной чувствительности зубов, ощущении «ломоты» в тканях пародонта, предложен электрофорез с катода витамина B1 и новокаина. Раствор витамина В1 готовят перед процедурой. Можно использовать ампулированный 1-5% раствор витамина В1 предварительно добавив к нему 0,5% раствор новокаина.
Выраженное противовоспалительное и сосудорасширяющее действие оказывает электрофорез 1% раствора никотиновой кислоты (вводится с катода), особенно при начальной степени пародонтита у детей и подростков с функциональным нарушением сосудов пародонта.
Для улучшения минерального обмена и трофики тканей пародонта, устранения остеопороза костной ткани, а также для лечения повышенной чувствительности твердых тканей зубов при пародонтите рекомендуется электрофорез 5-10% хлорида кальция, 1-2% раствора фтора и 2,5% раствора глицерофосфата кальция.
Хорошие результаты лечения пародонтита отмечены при применении 3% раствора сульфата меди и сульфата цинка. Курс лечения 10-12 сеансов.
При выраженных экссудативных явлениях в тканях пародонта применяется электрофорез трипсина и рибонуклеазы в разведении 1 мг/мл изотонического раствора (вводят попеременно то с анода, то с катода).
Методом электрофореза в ткани пародонта (с катода) вводят предварительно разведенный гепарин (1:15). Курс лечения 10-15 сеансов. Можно вводить различные противовоспалительные средства. Высокий терапевтический эффект при лечении пародонтита у детей получен в результате электрофореза мелиссина, водного экстракта алоэ, випраксина.
Выраженное противовоспалительное действие выявлено при оральном электрофорезе грязевым экстрактом, морской водой. Уменьшается зуд, кровоточивость, исчезает синюшность десен. Аналогичные результаты обеспечивает электрофорез озокерита.
При лечении гипертрофического гингивита Е. В.Удовицкая (1975) наблюдала положительный эффект при электрофорезе 10% раствора хлорида кальция. Курс лечения состоит из 10-15 сеансов. С анода вводят кальций, а на следующий день с катода - хлор.
В случаях, когда для электрофореза рекомендуются вещества, которые содержат несколько биологически активных различно заряженных компонентов, например прополис, мумие и др., введение их следует осуществлять поочередно - то с положительного, то с отрицательного полюса.
Вакуум-электрофорез - метод сочетанного применения электрофореза лекарственных веществ с очаговым дозированным вакуумом, разработанный В. И. Кулаженко (1961) на основе многолетнего опыта применения вакуум-терапии, для диагностики и лечения пародонтита и пародонтоза . Он предложил электровакуумный аппарат (ВАК) и набор различных размеров электродов (вакуумный кювет). Низкий очаговый вакуум вызывает дифференцированное повреждение капилляров и оболочек клеточных структур, что способствует повышению проницаемости заряженных лекарственных частиц. Глубина проникновения их через слизистую оболочку полости рта в 3-5 раз больше, чем при обычном электрофорезе.
Вакуум-электрофорезом можно вводить в ткани пародонта ионы кальция, фосфора, фтора и другие микроэлементы, АТФ, витамины С, В1, В2.
Ультрафонофорез - метод введения лекарственных веществ с помощью УЗ-колебаний, сочетающих в себе фармакологический эффект с одновременным действием ультразвука. При введении лекарственных веществ с помощью ультразвука Г. О. Бусаров (1963) рекомендует смешивать их с масляной основой (глицерин, вазелиновое масло и др.). По нашему мнению, ценность этого метода введения особенно выражена для масляных лекарственных веществ.
Ультрафонофорез витамина Е улучшает обменные процессы в тканях пародонта. Этот метод лечения является патогенетическим и показан подросткам при пародонтите, протекающем обычно на фоне Е-гиповитаминоза. Для этого используют ультразвуковой терапевтический аппарат ЛОР-1А, с помощью которого в ткани пародонта можно ввести и другие лекарственные вещества - витамины А и D, галаскорбин, каланхоэ, мефенаминат натрия, трипсин.
Дарсонвализация - метод лечения пародонтита , основанный на применении импульсного тока высокой частоты, высокого напряжения и небольшой силы. Дарсонвализация оказывает обезболивающее действие, улучшает трофику тканей пародонта, функциональное состояние сосудов, усиливает миграцию лейкоцитов, повышает реактивность тканей.
При гипертрофическом гингивите можно использовать искровую методику дарсонвализации, обладающую коагулирующим свойством с образованием микронекрозов у основания десневых сосочков.
Диатермия - метод лечения переменным током высокой частоты (1-2 МГц), небольшого напряжения (сотни вольт) и большой силы (до нескольких ампер).
Механизм действия диатермии сводится к непосредственному нагреву тканей на глубине и обусловлен теми сосудистыми и трофическими рефлексами, которые возникают на концевых приборах центростремительных нервов. Гиперемия сохраняется довольно долго. Под влиянием диатермии изменяется проницаемость сосудов, повышается миграция лейкоцитов.
Диатермокоагуляция - метод разрушения тканей под действием тока высокой частоты и низкого напряжения. В основе диатермокоагуляции лежит не ожог, а коагуляция - сворачивание тканей. Коагуляция белка возможна как при непосредственном контакте ткани с активным электродом (контактная диатермокоагуляция), так и в отсутствие его (искровая диатермокоагуляция).
Для диатермокоагуляции характерно биохимическое действие тока на ткани, понижение болевой чувствительности вследствие блокады нервных окончаний, бескровность метода, снижение всасывания продуктов распада и уменьшение интоксикации, повышение обмена веществ, удобство и малая затрата времени для ее применения.
Диатермокоагуляцию предлагают применять как для коагуляции выраженных разрастаний десневых сосочков, так и для непосредственной обработки патологических зубодесневых карманов.
Диатермокоагуляции предшествуют подготовка операционного поля и обезболивание. Для обезболивания десневых сосочков применяются аппликации 5% раствора дикаина, 4% спиртового раствора прополиса, жидкости ПДД и др. При II-III степени гипертрофии десневых сосочков необходима более глубокая инфильтрационная или проводниковая анестезия. Начинают коагуляцию с вершины десневого сосочка, затем электрод медленно перемещают к его основанию. Следует избегать разрыва контакта между активным электродом и операционным полем. При необходимости перемещения электрода на другой участок цепь размыкается. У детей одновременно обрабатывают не более 3-4 десневых сосочков. Температура 70-90 °С при экспозиции 1-2 с вызывает коагуляцию, которая внешне проявляется побелением ткани. Такая степень коагуляции считается наиболее целесообразной, так как ткани сохраняют известное количество жидкости и тем самым некоторую эластичность. Равномерный переход коагулята в окружающие ткани поддерживает слабую связь с последним, что позволяет избежать кровотечения во время операции.
Не следует доводить коагуляцию до обугливания ткани или перемещать активный электрод, нарушая его контакт с подлежащей тканью, если аппарат не включен. Это может привести к кровотечению.
УВЧ-терапия. При обострившемся течении пародонтита, образовании одиночных и множественных абсцессов применяется электрическое поле ультравысокой частоты (15-30 Вт).
Этот метод благотворно действует на нервные окончания и сосуды, вызывая обезболивающий эффект и кратковременное сужение, а затем расширение капилляров, длящееся несколько часов. УВЧ-терапия стимулирует органы кроветворения, улучшает обменные процессы, повышает иммунобиологические свойства тканей пародонта, способствует ограничению воспалительного очага.
Курс лечения состоит из 5-6 сеансов, проводимых ежедневно, продолжительностью 5- 8 мин.
Аэрозольтерапия - метод введения лекарственных веществ с помощью электрического поля.
Аэрозольтерапия показана при лечении пародонтита хронического и, особенно, обострившегося течения с выраженной кровоточивостью. С этой целью применяются различные по механизму действия лекарственные препараты: витамины, антибиотики, средства растительного происхождения, ферменты, анестезирующие вещества и др. Рекомендуется 2% раствор аскорбиновой кислоты, 0,5% раствор витамина Р, 2% раствор галаскорбина, 1% раствор ромазулина, 1% раствор витамина В1, водный экстракт алоэ (1:5), раствор цитраля (10 капель 1% раствора на 10 мл воды), раствор прополиса (4-5 капель 4% раствора на 10 мл воды), раствор сока каланхоэ (1:5), протеолитические ферменты и др.
Применяют аэрозоли в зависимости от характера течения процесса ежедневно или через день. Курс 5-6 сеансов, экспозиция 10 мин.
Обычно в стоматологии используется принцип диспергирования, размягчения или раздробления лекарственного вещества. Аэрозоли обеспечивают лучший контакт с пораженной десной , интенсивно проникают вглубь ее, при этом фармакологические свойства препарата активизируются.
Отечественная промышленность выпускает в аэрозольной упаковке ряд фармакологических препаратов типа «Стомальгин», «Пропасол-30», «Ингалипт», которые обеспечивают проведение ингаляции в домашних условиях.
Светолечение - метод использования с лечебной целью света от искусственных источников.
Официальный сайт Ст оматологической А ссоциации Р оссии
А.И. Грудянов, И.Ю. Александровская
ПЛАНИРОВАНИЕ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА
"Медицинское информационное агентство" Москва 2010
П37 Планирование лечебных мероприятий при заболеваниях пародонта. - М.: ООО "Медицинское информационное агентство", 2010. - 56 е.: ил.
Заболевания пародонта отличаются крайне высокой распростра-ненноствю, многообразием клинических проявлений и зачастую различным характером течения и прогноза в зависимости от ряда местных и внутренних факторов. В этой связи планирование лечебных вмешательств является сложным вопросом не только для молодых специалистов, но и для опытных врачей.
В представленном издании осуществлена попытка создания алгоритма действий специалистов с использованием как известных и хорошо зарекомендовавших себя средств и методов, так и новейших, с учетом индивидуальных особенностей конкретного пациента.
УДК 616.314-085 ББК 56.6
Александровская И.Ю., 2010 © Оформление. ООО "Медицинское информационное агентство", 2010
Все права защищены. Никакая часть данной книги не может быть воспроизведена в какой-либо форме без письменного разрешения владельцев авторских прав.
Оглавление
Глава 1. Принципы лечения заболеваний пародонта
Глава 2. Начальное лечение
Глава 3. Хирургическое лечение
Глава 4. Поддерживающая терапия.
Введение
Лечение заболеваний пародонта является одной из наиболее сложных задач современной стоматологии в силу крайнего многообразия клинических проявлений, причем не только у разных пациентов, но зачастую и у одного пациента с патологией различных участков зубных рядов. Именно поэтому, несмотря на заметный прогресс в изучении этиологии и патогенеза воспалительных заболеваний пародонта, стратегия лечебных мероприятий, их последовательность и эффективность в каждом конкретном случае часто представляют серьезную проблему, а предлагаемые стандарты лечения оказываются весьма условными.
Тем не менее в данной работе нами предпринята попытка обобщения накопленного отечественного и мирового опыта систематизации и описания последовательности выполнения огромного количества предложенных для этих целей средств и методов в соответствии с принятой в нашей стране систематикой заболеваний пародонта.
Еще недавно было принято выделять 3 этапа комплексного лечения воспалительных заболеваний пародонта:
1) начальное лечение (предварительная терапия);
2) хирургическое лечение (основное лечение);
3) поддерживающее лечение (поддерживающая терапия).
В 2003 г. Питер Феди в известной "Пародонтологической Азбуке" предложил четвертый этап в виде реставрационной терапии (Fedi F. Peter, 2003), а в 2008 г. Герберт Вольф предложил в качестве самостоятельного "нулевой этап" - экстренное лечение (Wolf F. Herbert, 2008) 1 .
Глава 1
ПРИНЦИПЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Течение воспалительных заболеваний пародонта пред-J1 полагает соблюдение общемедицинских принципов.
I. Комплексность:
а) использование комплекса местных лечебных воздействий (консервативных, хирургических, ортопедических, ортодонтических), направленных на восстановление структуры и функции пародонта и на достижение максимального косметического эффекта;
б) взаимодействие врачей-стоматологов с врачами других специальностей в целях дополнения эффекта местных вмешательств устранением или минимизацией общих метаболических влияний на состояние пародонтального комплекса (т.е.сочетание местного и общего лечения).
II. Индивидуальность: необходимо проводить детальный анализ формы и тяжести поражения пародонта, особенностей его клинического течения у конкретного пациента, а также характера сопутствующей патологии (при ее наличии), состояния реактивности тканей ротовой полости и организма в целом.
III. Последовательность, лечение воспалительных заболеваний пародонта строится как поэтапная терапия, что предусматривает обоснованный выбор лечебных методов и средств воздействия на каждом этапе лечения. То есть речь идет об алгоритме лечебных воздействий. Это очень важно, поскольку часто именно нарушение этапности приводит к отрицательным результатам лечения пародонтита. Однако именно индивидуальность клинической картины часто становится причиной коррекции общепринятого алгоритма.
IV. Систематичность, в целях профилактики обострения воспалительного процесса необходимо проведение повторных курсов лечения, т.е. поддерживающей терапии. Интервалы между курсами лечения определяются индивидуально на основании наблюдения клинической динамики после первого курса лечения и зависят от тяжести и клиники процесса у конкретного пациента.
V. Взвешенность и сбалансированность: выбор средств и методов лечения должен быть полным, обоснованным и взвешенным, учитывать форму и степень тяжести процесса, индивидуальные особенности пациента. В принципе этот момент предполагает необходимость со стороны специалиста (причем, как правило, группы специалистов) решить самый насущный для врача и, конечно, для пациента вопрос: какой результат можно получить в идеале и какой ценой (рис. 1.1).
Для того чтобы дать более подробную характеристику "принципа комплексности" лечения, следует сказать, что оно может быть не только местным или общим, но и, по характеру воздействия, этиотропным, патогенетическим, симптоматическим, а в зависимости от используемых методов - терапевтическим, хирургическим, ортопедическим и т.д.
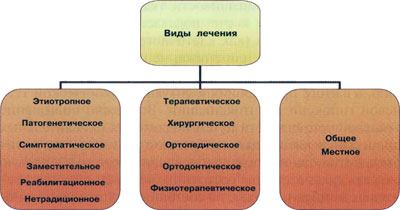
Рис. 1.1. Виды лечения заболеваний пародонта
Этиотропная терапия направлена на устранение причины болезни.
Поскольку сегодня обязательным причинным фактором воспалительно-деструктивных поражений пародонта признан микробный (ВОЗ), то все средства и методы, позволяющие устранить или ослабить его влияние, и составляют этиотропный комплекс. Это:
- непосредственное удаление биопленки и твердых зубных отложений - носителей биопленки;
- использование средств, подавляющих как созревание биопленки, так и степень ее патогенного влияния на ткани, - антисептиков, а при необходимости - антибиотиков;
- обучение гигиене полости рта, контроль за тщательностью ее проведения, что является как самостоятельным методом профилактики, так и обязательным атрибутом на всех этапах лечения воспалительных заболеваний пародонта.
Патогенетическая терапия основана на воздействии на механизмы развития ответной воспалительной реакции на микробный налет, или биопленку. Выбор метода патогенетического воздействия зависит от того, на какое звено патогенеза воспаления намерен воздействовать врач: либо это снижение восприимчивости тканевого комплекса к токсическим агентам за счет подавления активного общего и местного ответа (как клеточного, так и гуморального), либо устранение или снижение токсических реакций окисления, выполняющих изначально защитную функцию, а в итоге приводящих к ситуации хронической тканевой гипоксии и интоксикации. Возможно повышение тканевой устойчивости путем подавления окислительных процессов в клеточных мембранах с помощью как анти-оксидантов, так и гипоксантов, влияние которых в первую очередь сказывается на состоянии билипидного слоя клеточных мембран, а также на состоянии митохондриально-го аппарата. Целесообразно использовать средства, подавляющие нарушенные в условиях хронического воспаления процессы образования простагландинов и токсичных форм лимфоцитов. Показаны и средства, обеспечивающие функциональную активность нейтрофилов, адекватную силе повреждающего фактора. Важным и не до конца изученным вопросом является возможность воздействия на цитокиновую систему, причем как на функциональное состояние первичного продуцента (макрофагов, лимфоцитов, моноцитов), так и на его последующее образование, в первую очередь за счет усиления самостимулирующей, или аутокринной, ветви в целях своевременного и адекватного увеличения противовоспалительных форм.
Безусловно, важны средства и методы, позволяющие восстановить или улучшить состояние главных метаболических тканевых источников. С этой целью и предлагают следующие группы препаратов:
- нестероидные противовоспалительные средства;
- стероидные противовоспалительные средства;
- препараты, препятствующие снижению напряжения и утилизации кислорода в тканях и закислению тканевой среды;
- средства, улучшающие гемоциркуляцию;
Симптоматическая терапия направлена на устранение и ослабление отдельных симптомов заболевания, причиняющих больному страдания:
- средства для купирования повышенной чувствительности шеек и корней зубов;
Примером как заместительной, так и реабилитационной терапии может служить ортопедическое лечение.
Нетрадиционная терапия (например, гомеопатия) применяется при лечении заболеваний пародонта в случаях, когда применение традиционных средств терапии невозможно в связи с аллергией или тяжелым сопутствующим заболеванием, а также при отсутствии чувствительности микрофлоры к препаратам, обычно используемым в паро-донтологии.
Способы введения лекарственных веществ в пародонто-логии, по сути, те же самые, что и в общей медицине, но с небольшими исключениями:
- инстилляции - введение в пародонтальный карман (рис. 1.2);
- аппликации (рис. 1.3);
- инъекции (рис. 1.4);
- физические методы (электрофорез, фонофорез, магнитофорез);
- традиционные методы введения - per os и внутримышечно;
Субгингивальное введение подразумевает использование "доставляющих" систем, которые обеспечивают большую концентрацию лекарственных средств непосредственно в очаге поражения. К ним относятся: тетрациклиновые и хлоргексидиновые нити, доксициклиновые полимеры, самоклеящиеся пленки "Диплен-дента", ПериоЧипы и т.д.
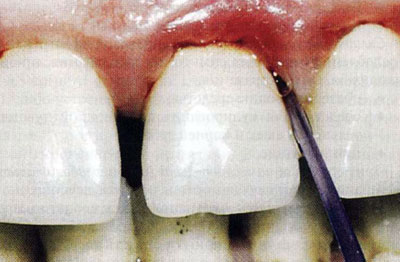
Рис. 1.2. Инстилляции
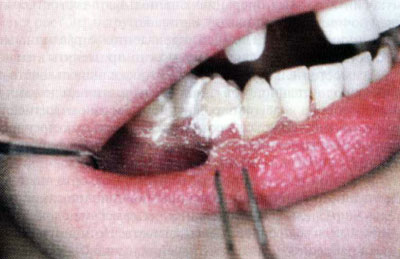
Рис. 1.3. Самоклеящиеся пленки "Диплен-дента"
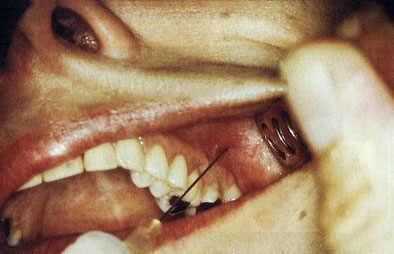
Рис. 1.4. Инъекции
Участок вмешательства при лечении пародонтита обычно закрывают пародонталъной повязкой - Periodontal Pack, Сое Pack, Voco Pack, Septo Pack. Когда необходимы наложение повязки на длительное время и визуальный контроль над течением раневого процесса (например, при
мукогингивальных операциях), используют светоотверж-даемую прозрачную повязку Barricade.
Самоклеящиеся пленки "Диплен-дента" с различными лекарственными включениями можно применять в качестве самостоятельного лечения, а также использовать в виде пародонтальной повязки для удержания введенных в карман или на краевой пародонт композиций из антисептиков, антибиотиков и противовоспалительных препаратов в более высокой, нежели в составе пленок, концентрации.
В данной работе вопросы имплантации, ортодонтиче-ского и ортопедического лечения - как вполне самостоятельные разделы стоматологии, а также весьма сложные и объемные - мы решили не затрагивать. Но при планировании пародонтологического лечения нужно учитывать необходимость перечисленных вмешательств. Поскольку не вызывает сомнений, что нарушения прикуса являются одной из причин травматической окклюзии, ортодонтическое лечение зачастую (до 30 %) является одним из обязательных этапов терапии пародонтита. Однако в таких случаях проблема состоит в другом: проводить ортодонтическое лечение можно только после предварительного лечения пародонтита и проведения регулярных поддерживающих курсов на этапах активного ортодонтического лечения и в период ретенции, причем при строгом соблюдении этапов как местной противовоспалительной терапии, так и проведения хирургических вмешательств, в частности коррекции мягких тканей преддверия полости рта, в соответствии с разработанным специалистами алгоритмом лечебных этапов (Кулаков А.А., Калюжный А.Б., 2006).

Рис. 1.5. Магнитно-резонансная томография нижней челюсти
Характерно, что, планируя ортодонтическое лечение при пародонтите, врачу-ортодонту, кроме решения своих сугубо ортодонтических проблем, необходимо самым внимательным образом учитывать анатомо-топографические особенности зубочелюстной системы пациента: количество костной ткани в области каждого зуба; толщину слизистой оболочки; наличие и выраженность кортикальной пластины. На сегодня максимальную, хотя и неполную, информацию по этому вопросу позволяет получить магнитно-резонансная томография (рис. 1.5).
1 "Экстренное лечение" нами было включено в качестве самостоятельного подраздела "начального лечения".
Читайте также:

