Характер резорбции костной ткани альвеолярных отростков при пародонтите
Опубликовано: 26.04.2024
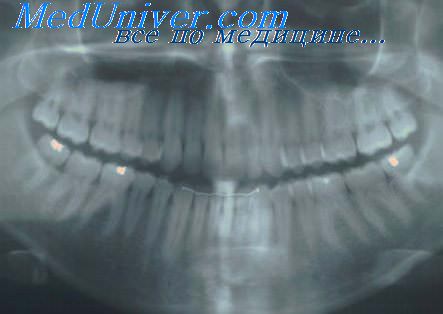
Степень активности костных деструктивных изменений определяют по характеру контура зон резорбции, их четкости, наличию очагов остеопороза. Рентгенологические проявления пародонтита по их выраженности и глубине можно разделить на следующие стадии:
1) начальные — когда исчезают лишь замыкающие пластинки гребней и самые их верхушки, но высота перегородок существенно не меняется. Наряду с этим имеются и такие межальвеолярные гребни, в которых видны только участки остеопороза;
2) средние — по глубине и тяжести стадий поражения, когда межальвеолярные гребни разрушены более чем на треть их высоты, костная ткань отсутствует на уровне щечной части и аппроксимальной трети корней;
3) тяжелые — межальвеолярные перегородки разрушены более чем на половину их высоты, корни обнажены более чем на половину их длины.
Костный процесс может быть очаговым, распространенным и генерализованным, иметь различную глубину в разных отделах альвеолярных отростков.
Как правило, деструктивный процесс в пародонте чаще всего начинает выявляться на уровне пришеечного отдела зубов. Первыми исчезают кортикальные выстилки межальвеолярных перегородок, затем вовлекаются более глубокие зоны перегородок.
На этапе начальных рентгенологических проявлений костные изменения могут быть обратимы. По мере нарастания воспалительных изменений кортикальные пластинки межальвеолярных перегородок разрушаются и исчезают. Этот процесс наблюдается как в выступающих участках гребней между альвеолами, так и в глубине лунок, вызывая расширение переодонтальных щелей. Если воспалительный процесс в ПК не исчезает, кортикальная выстилка может исчезнуть на всем протяжении лунки и корни зубов окружает разреженная, нечетко очерченная костная ткань.
При этом следует учитывать, что хотя работами ряда отечественных и зарубежных специалистов давно доказано, что начальные костные проявления появляются в интерпроксимальной зоне, физиологическое ремоделирование, постоянно происходящее в этих отделах, может на некоторый период скрыть как качественные, так и количественные изменения. В частности, рентгенологическая плотность кортикальной замыкающей пластинки альвеолярного края тесно связана с букко-лингвальной его шириной. Именно поэтому остеопороз раньше проявляется у верхушек центральных зубов.
У пациентов с пародонтитом средней степени отмечается деструкция костной ткани межзубных перегородок до 1/3, наблюдается расширение периодонтальной щели в пришеечной области.
При пародонтите тяжелой степени глубина зон резорбции превышает 1/2 расстояния от эмалево-цементной границы до верхушки корней в области поражения.
Наиболее выраженные деструктивные изменения наблюдаются при рентгенологическом исследовании пациентов с быстро прогрессирующим пародонтитом, у которых определяются генерализованное поражение костной ткани на всем протяжении альвеолярных отростков челюстей, полное разрушение кортикальных пластинок, обширные очаги остеопороза с размытыми, нечеткими границами. Глубина зон резорбции у 80 % пациентов превышает 1/3—1/2 расстояния от эмалево-цементной границы до верхушки корней зубов в области поражения.
Очаги глубокой костной деструкции, как правило, выявляются в зонах травматических узлов, нависающих краев пломб или неправильно изготовленных коронок, тесно расположенных зубов. Убыль костной ткани в области моляров у 70 % пациентов с пародонтитом тяжелой степени и 84 % больных с быстро прогрессирующим пародонтитом захватывает область фуркаций: вертикальная убыль кости в этих участках составляет от 4 до 7 мм, что соответствует II—III степени поражения фуркаций по Tarnow— Fletcher.
Таким образом, рентгенологическое исследование является важнейшим способом диагностики распространения деструктивных изменений из тканей десны на краевые костные отделы альвеолярных отростков, позволяет определить характер, степень их активности и глубину разрушения альвеолярного края, выявляет анатомические особенности зубов и челюстей, влияющие на течение заболевания, а также кариозные поражения и их осложнения. Оно является обязательным элементом клинического исследования пациентов на всех этапах лечения заболевания и при динамическом наблюдении за результатами.
Peculiarities of diagnostics and treatment of diseases, accompanied by resorption of bone structures
И. К. Луцкая
д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО
А. О. Коржев
врач стоматолог-хирург УЗ «8-я городская клиническая стоматологическая поликлиника» г. Минска
А. А. Есьман
главный врач УЗ «8-я городская клиническая стоматологическая поликлиника» г. Минска
Основной объем работы хирурга-стоматолога на амбулаторном приеме занимают операции удаления зуба. На следующем месте по частоте стоят хирургические вмешательства на пародонте, цистотомия. В настоящее время расширяются показания к установке внутрикостных имплантатов с последующим протезированием. При этом одной из серьезных проблем, с которыми сталкиваются специалисты, является резорбция костной ткани на фоне воспалительного процесса, осложнений ранее выполненного лечения зубов или после оперативного вмешательства [3, 7]. В качестве примера можно рассматривать первичное образование кистозной полости в области корня или вторичное рассасывание альвеолярной кости после удаления зуба.
Одним из наиболее распространенных методов диагностики большинства заболеваний зубов и челюстей человека является рентгенологическое обследование пациента. Достижения стоматологии в последнее десятилетие ознаменовались не только появлением новых способов лечения и профилактики, но и развитием рентгеновской техники, разработкой новых методик рентгенографии [6]. Это закономерно вызвало повышение частоты использования и расширение спектра рентгенологических исследований зубочелюстной системы.
При осложненном кариесе рентгенологические исследования необходимы для определения характера и распространенности поражения периапикальных тканей, осуществляется точная диагностика заболеваний тканей пародонта. При травматических повреждениях, опухолях, опухолеподобных заболеваниях, кистах, деформациях и системных поражениях костей черепа рентгенологическое исследование является ведущим способом первичной диагностики и оценки эффективности лечебных мероприятий, своевременного выявления осложнений [3, 4].
На рентгенограммах кости лицевого скелета, челюстей имеют характерную структуру, так называемый костный рисунок, который отображает особенности функции и анатомического строения. Патологические процессы приводят к изменению костного рисунка, что позволяет врачу-стоматологу диагностировать различные заболевания.
Так, остеопороз — дистрофический процесс, в основе которого лежит уменьшение и замещение костной ткани остеоидным веществом, жировой тканью, кровью. При остеопорозе снижается количество костных балочек в единице объема кости, они истончаются, костномозговые пространства расширяются.
По характеру теней на рентгенограмме остеопороз делят на очаговый и диффузный. Первый представлен отдельными, размером от 1 до 5 мм, очагами разрежения костной ткани с четкими или нечеткими контурами и предшествует секвестрации при остеомиелите кости. Для диффузного остеопороза характерно равномерное разрежение костной ткани, кортикальный слой кости истончен, иногда разволокнен, костномозговые пространства расширены. Такой вид остеопороза встречается после утраты зубов.
Деструкция — разрушение кости и замещение ее патологической тканью (гноем, грануляциями и т. д.). На рентгенограмме очаг деструкции имеет меньшую плотность по сравнению с рядом расположенными неизмененными участками.
Деструктивные изменения костного вещества чаще всего наблюдаются при воспалительных и опухолевых поражениях костей. Разрушение идет, с одной стороны, путем рассасывания костных балок и трабекул в результате непосредственного воздействия патологического процесса (гнойное воспаление, распад, некроз, прорастание опухолевой тканью и др.), а с другой — рефлекторным нейрогуморальным путем. При этом костномозговые пространства сливаются и увеличиваются в объеме.
Резорбция — рассасывание костных структур или дентина, в том числе верхушек корней, которое может носить физиологический характер (корни временных зубов) или являться следствием патологического процесса. Если на рентгенограмме в области верхушки корня обнаруживается деструктивный очаг с лучше или хуже очерченными контурами, это может быть обусловлено различными стадиями гранулирующего, гранулематозного и фиброзного периодонтита. Рентгеновское изображение кисты, находящейся в процессе формирования, вначале может не отличаться от других стадий развития хронического периодонтита. Дальнейшее формирование кисты приводит к увеличению размеров. При рентгенологическом исследовании в области верхушки корня зуба обнаруживается очаг просветления, имеющий шаровидную форму. Границы этой полости гладкие и четко очерченные. Нередко вокруг полости образуется тонкий склеротический ободок.
При тяжелом течении пародонтита на рентгенограмме определяются значительные по площади участки просветления, характеризующие убыль костной ткани более 1/2 длины корня у многих зубов, иногда полное рассасывание межзубной перегородки и выраженные изменения в области фуркации корней. Вертикальная резорбция приводит к образованию глубоких костных карманов вдоль зубного ряда [3, 6].
Среди оперативных методов лечения особое место занимает реконструктивная хирургия с использованием остеозамещающих материалов, которые способствуют восстановлению костной ткани и активизируют процессы регенерации тканей живого организма [1, 2, 5].
Репаративная регенерация костной ткани как биологический процесс генетически предрасположенна, процесс нельзя ускорить [5]. Однако существуют факторы регенерации, на которые можно оказывать оптимизирующее воздействие, поэтому возрастает роль средств, обладающих положительным влиянием на остеогенез. Термин «направленная регенерация кости», предложенный Д. Басером, определяет принцип создания благоприятных условий для развития костных клеток между дефектом кости и окружающими мягкими тканями для предотвращения проникновения в область остеорепарации эпителия. По данным литературы, при обеспечении наиболее благоприятных условий особого внимания заслуживают средства, способствующие образованию костной ткани и ее обызвествлению. С этой целью используют барьерные мембраны в сочетании с остеопластическим материалом, что должно обеспечивать реализацию тех способностей, которыми изначально обладает костная ткань [5, 7].
Большой интерес вызывают кальцийфосфатные соединения (гидроксиапатит), как материал, наиболее близкий по составу костной ткани, минеральному компоненту и твердым тканям зуба.
В настоящее время выпуск препаратов на основе гидроксиапатита освоен многими производителями: в России («Остим-100», «Колапол», «Гидроксиапол» и «Коллапан»), в Республике Беларусь («КАФАМ», гель гидроксиапатита). Материалы применяются с различными типами антибиотиков и антисептиков, не требуют специального инструментария и оборудования, изготавливаются в различных формах (блоки, пластины, гранулы, порошки, суспензии). Все типы гидроксиапатита используются при хирургическом лечении различных стоматологических заболеваний.
Средство на основе нанокристаллического гидроксиапатита (кальция фосфата) предназначено для имплантации в костную ткань с целью активации остеорепаративных процессов, обладает повышенной способностью трансформироваться в биологических средах в ионы кальция и фосфаты, что обеспечивает лучшее усвоение указанных ионов непосредственно в «зоне интереса» — костной ране (зона между отломками при переломах, костный дефект, секвестральная полость и т. д.).
Кальций снижает проницаемость клеточных мембран и сосудистой стенки, предотвращает развитие воспалительных реакций. Ионы кальция участвуют в передаче нервных импульсов, в свертывании крови и других физиологических процессах.
Гидроксиапатит способствует оптимизации заживления костной раны, формированию функционально и структурно полноценного остеорегенерата по типу первичного заживления костной раны. Применение препарата позволяет уменьшить длительность болевого периода у пациентов после операции и способствует скорейшей ликвидации отека мягких тканей в этой зоне. Гидроксиапатит характеризуется низкой растворимостью в биологических средах и медленным поступлением ионов кальция в межуточную среду и кровь.
Применение в стоматологии:
- при открытом (осложненном) переломе челюстной кости — непосредственно в костную рану в объеме, адекватном межотломковому пространству;
- при образовании костных дефектов челюстных костей после удаления доброкачественных новообразований — непосредственно в костную рану в объеме, адекватном костному дефекту;
- при образовании вертикальных костных дефектов в области альвеолы челюстной кости при проведении радикальных операций на тканях пародонта — после удаления из костного кармана патологических тканей, обработки костного кармана перед зашиванием операционной раны;
- при хроническом посттравматическом остеомиелите челюстей после удаления секвестров в условиях иммобилизации — непосредственно в секвестральную полость (полость дефекта) в объеме, адекватном костному дефекту.
- заполнение костных дефектов после оперативного вмешательства по поводу удаления зуба, цистэктомии, резекции верхушки корня (рис. 1, 2) .
Рис. 1. Радикулярная киста верхней челюсти. КЛКТ-исследование.
Рис. 2. Рентгенограмма моляра после резекции верхушки корня.
Примером препаратов на основе гидроксиапатита может служить «Коллапан» — препарат, применяемый для восстановления костной ткани, профилактики и лечения гнойных осложнений. Состоит из гидроксилапатита и коллагена. Полностью замещается костной тканью, сохраняет антимикробную активность в ране до 20 суток, в течение которых происходит равномерное выделение антибиотика в костной полости [2].
Выпускается в виде гранул, геля, пластин: различный вид материала обусловлен удобством заполнения костных дефектов различной формы и расположения.
Выбор вида препарата зависит от возбудителя заболевания. Наличие в материале антимикробных средств различного спектра действия позволяет целенаправленно выбрать вид «Коллапана», соответствующий возбудителю заболевания, что значительно повышает эффективность лечения.
«Коллапан» не вызывает отторжения, нагноения, аллергических реакций. Противопоказанием к применению является индивидуальная непереносимость антибиотика, входящего в состав препарата.
В зависимости от формы заполняемого дефекта возможно как изолированное, так и сочетанное применение гранул, пластин, геля. Пластины легко режутся ножницами, скальпелем. Гель вводится при необходимости создания более полного контакта гранул и пластин с костной тканью. Применяют при пародонтите, удалении зуба, резекции верхушки корня, дентальной имплантации, периимплантитах, софт-синус-лифтинге, хронических периодонтитах, перфорациях зоны бифуркации, альвеолитах.
Клинический случай № 1
Операция удаления зубов с предварительным иссечением эпителиального края десны.
При помощи глазного скальпеля производили разрезы вдоль маргинальной десны с вестибулярной и оральной поверхности таким образом, чтобы со стороны костных карманов разрез проходил ниже маргинальной части десны на 1—2 мм; со стороны сохранившейся альвеолярной кости разрез выполнялся максимально близко к краю десны.
Вглубь тканей разрез выполнялся под углом от края десны до уровня дна зубодесневого кармана и распространялся вплоть до цемента корня, что позволяло произвести иссечение эпителия вдоль края десны, патологических грануляций в кармане и поддесневых зубных отложений.
Осуществлялся гемостаз, и сразу же выполнялась операция удаления подвижных зубов. При наложении щипцов захватывались ткани, иссеченные с оральной и язычной сторон зуба (рис. 3, 4) . Костный дефект заполнялся препаратом, содержащим остеопластическую основу и отвечающим основным требованиям: химически устойчив в физиологической среде организма, проявляет стойкость к окислению, не допускает накопления вредных продуктов взаимодействия, не вызывает гальваноэлектрических явлений. Указанным требованиям в значительной степени удовлетворяют препараты, содержащие гидроксиапатит [Са10(РО4)6(ОН)2] с соотношением Са/Р 1,67, который является аналогом неорганической составляющей костной и зубной тканей организма.
Рис. 3. Лунка удаленного зуба заполнена остеопластическим материалом.
Рис. 4. Раневая поверхность после удаления группы зубов.
Рана ушивалась таким образом, чтобы более подвижный лоскут перекрывал лунку зуба. После завершения регенерации в челюстную кость были установлены имплантаты (рис. 5, 6) .
Рис. 5. Внутрикостные имплантаты.
Рис. 6. Нормальная структура кости в области имплантатов. Рентгенограмма.
Клинический случай № 2
Органосберегающая операция с цементотомией при локализованном пародонтите.
Осуществлялось обезболивание соответствующего участка челюсти, выполнялся разрез в межзубном пространстве параллельно основанию сосочка между проксимальными сторонами зубов. Рассечение межзубных мягких тканей производили на участке зубного ряда, превышающем область намеченного вмешательства на 1—2 зуба с каждой стороны, и дополняли разрезом, позволяющим углубить преддверие полости рта. Затем поочередно с каждой стороны отслаивали лоскуты с обеих сторон альвеолярного отростка и отводили на расстояние, обеспечивающее свободное манипулирование в операционном поле.
Удаление грануляций и вегетации эпителия скальпелем начинали с апикальных частей поверхности лоскутов. Далее приступали к удалению грануляций, прилежащих к зубу и альвеолярной кости, инструментами для снятия зубного камня и малыми кюретажными ложками. Острые костные выступы на альвеолярном отростке сошлифовывали алмазной головкой.
Обработку корней недепульпированных зубов проводили, соскабливая острыми инструментами (экскаватор, различные по форме острые крючки) поверхностные отложения зубного камня вместе с грануляциями и некротизированными тканями на поверхности цемента. Корни депульпированных зубов подвергали цементотомии удлиненным бором с затупленной и отполированной торцевой частью, удерживая его под различными углами относительно поверхности корня зуба.
Рану тщательно промывали растворами антисептиков. Костные карманы заполняли препаратом гидроксиапатита с коллагеном. Швы накладывали из кетгута с удлиненным сроком рассасывания. Даны рекомендации по уходу за раной. Осуществляется послеоперационное наблюдение.
Клинический случай № 3
Пациент Ш., 34 лет. Диагноз: радикулярная киста верхней челюсти слева в области зубов 22 и 23 (рис. 7) . Под местной анестезией проведено удаление зубов с цистэктомией (рис. 8) . Тщательно обработаны стенки полости, выполнен гемостаз (рис. 9) . Полость кисты рыхло заполнена препаратом на основе гидроксиапатита. Рана ушита кетгутом, сделаны назначения для выполнения в домашних условиях. Послеоперационный период протекает без осложнений.
Рис. 7. КЛКТ-снимок. Киста в области верхней челюсти слева.
Рис. 8. Удалены зубы. Сделана цистэктомия.
Рис. 9. Гемостаз после операции цистэктомии.
Заключение
Воспалительные процессы в челюстно-лицевой области нередко сопровождаются деструкцией костной ткани, выражающейся рассасыванием костных балочек и замещением их продуктами патологического распада или вновь образованной грануляционной тканью. Диагностика подобных изменений осуществляется (или уточняется) на основании рентгенологического исследования костей лицевого черепа. На рентгеновском снимке обнаруживаются участки просветления, соответствующие определенной клинической картине. Эффективность лечения заболеваний, проявляющихся резорбцией костных структур, существенно повышается при местном использовании препаратов, обладающих остеотропным воздействием, прежде всего, на основе гидроксиапатита.
-
Луцкая Ирина Константиновна, д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО, Беларусь, Минск
д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО, Беларусь, Минск
Lutskaya I.K., dms, professor, Head of the Department of Therapeutic Dentistry Belorussian Medical Academy of Postgraduate Education, Belarus, Minsk
Коржев Алексей Олегович, врач стоматолог-хирург, УЗ «8-я городская клиническая стоматологическая поликлиника» г. Минска, Беларусь, Минск
Korzhev A. O., 8th city clinical dental clinic, Belarus, Minsk
Есьман Андрей Алексеевич, главный врач, УЗ «8-я городская клиническая стоматологическая поликлиника» г. Минска, Беларусь, Минск
Esman A.A., 8th city clinical dental clinic, Belarus, Minsk
220040, Минск, ул. Сурганова, 70—71
Тел. +375 29 631-65-28
Аннотация. В статье приводятся сведения, характеризующие рентгенологическую картину заболеваний, сопровождающихся деструкцией альвеолярной кости. Особенности патологического процесса проявляются специфическими изменениями структуры, что отражается на рентгеновском снимке и позволяет уточнить клинический диагноз. Оперативное лечение выявленных заболеваний ставит целью исключение этиотропных факторов. Эффективность регенерации костных структур можно существенно повысить, заполняя дефекты кости остеотропластическим препаратом на основе гидроксиапатита кальция.
Annotation. The article provides information characterizing x-ray picture of the diseases accompanied by destruction of the alveolar bone. Features of a pathological process manifested specific changes in the structure, which is reflected in the x-ray and allows us to Refine the clinical diagnosis. Surgical treatment of identified diseases aims to the exclusion of causal factors. The efficiency of regeneration of bone structures can be considerably increased by filling the bone defects osteuropaeischen a drug on the basis of gidroksiapatit calcium.
Ключевые слова: рентгенодиагностика; деструкция альвеолярной кости; остеопластический материал.
Key words: x-ray diagnostics; destruction of the alveolar bone; osteoplastic material.
Литература
1. Безруков В. М., Григорьян А. С. Гидрокисапатит как субстрат для костной пластики: Теоретические и практические аспекты проблемы // Стоматология. — 1996. — № 5. — С. 7—12.
2. Козлов В. С., Туманова А. С., Труханов Е. Ф. Применение коллапана при хирургическом лечении пародонтита // www. medznate. ru/docs/index780. html , 2013.
3. Кулаков А. А. Клинико-лабораторное обследование в предоперационной подготовке к внутрикостной дентальной имплантации у больных остеопорозом / А. А. Кулаков, М. С. Седова, М. В. Гунько // Материалы XIII Международной конференции челюстно-лицевых хирургов и стоматологов «Новые технологии в стоматологии». — Санкт-Петербург, 2008. — С. 125—126.
4. Луцкая И. К. Имплантация одиночного зуба во фронтальном отделе верхней челюсти / И. К. Луцкая, Т. Л. Шевела // Дентальная имплантология и хирургия. — 2014. — № 3. — С. 63—65.
5. Параскевич В. Л. Дентальная имплантология. Основы теории и практики / В. Л. Параскевич. — Минск: Юнипресс, 2002. — 368 с.
6. Ружило-Калиновска И., Ружило Т. К. Трехмерная томография в стоматологической практике. Перевод с польск. — Львов: ГалДент, 2012. — 584 с.
7. Wortche R. An alternative method for sinus floor elevation //EDI Jornal. — 2013. — № 1. — Vol. 9. — P. 80—85.
Резорбция корней зубов – это утрата или растворение внутреннего дентина либо внешнего покрытия разветвлений (стоматологического цемента). Впервые такое явление было описано почти двести лет назад и называлось явлением загадочным, особенным. Исчезновение массивов, поглощение корневых тканей окружающими стало научным фактом. Сегодня стоматологи отмечают: данное явление поражает зубной ряд пациентов всех возрастных категорий, не зависит от состояния тканей пародонта, а при игнорировании проблемы происходит потеря зубов.
Причины развития недуга
Резорбция корня зуба развивается как следствие :
- Травмы. Пагубны сильные механические одномоментные воздействия (например, удар, падение) и постоянные неадекватные нагрузки.
- Смены молочных зубов на постоянные.
- Некроза тканей пульпы.
- Уязвимости периодонта – характерные заболевания, несвоевременное лечение.
- Компрессии, которая возникает в связи с новообразованиями (зло- или доброкачественными, кистами, гранулемами).
В результате действия факторов повреждаются: связка, которая удерживает зуб, и цемент, обеспечивающий целостность корня среди других тканей.
Виды резорбции
В зависимости от причины, которая спровоцировала процесс, врачи называют два вида подобного состояния:
1. Физиологическая резорбция.
Это вариант когда молочные детские зубы меняются на постоянные коренные. Процесс рассасывания корня развивается в здоровых тканях, протекает без особых проблем даже, если зубы были пролечены от кариеса. Костная ткань остается сохранной.
2. Патологическая резорбция корней зубов.
Это осложнение после механических воздействий, реимплантации, патологий зубного нерва, усиленного давления зубов друг на друга, влияния кисты, новообразований, инфекций. В этом случае недуг протекает одновременно с воспалительными процессами. Рентгеновский снимок показывает атрофию костной ткани.
Примеры работ:

Заметили у себя симптомы резорбции корня зуба?
Не затягивайте, запишитесь к нам на консультацию! Пройдите качественную диагностику и лечение!
Типы резорбции
Также выделяют два типа резорбции, каждый из которых без лечения может спровоцировать полную потерю зубов или частичную потерю зубов.
Внутренняя резорбция
Дентин (или цементная оболочка) всасываются в корневой канал, растворяются, исчезают. Начинается воспаление внутри зуба, потом охватывает внешние поверхности. Обычно причиной патологии является травма, ожог (термический, химический), инфицирование. Воспаленные клетки увеличиваются. Структура мягких и твердых тканей изменяется. Симптомы резорбции:
- Изменение оттенка зубной единицы на розовый. Ткань нервно-сосудистого пучка превращается в гранулематозную. После отмирания становится серой.
- Появляются болевые ощущения.
- Заметна подвижность единиц.
При отсутствии диагностики зуб становится пустой оболочкой. Он повержен кариесу, хрупок – раскалывается при малейших нагрузках. На ранних стадиях выявляется при профилактических осмотрах или как сопутствующий вариант при лечении других зубов.
Внешняя резорбция
Причина – последствие травм, инфекция или быстрая смена положения корней (возможна при установке брекетов). Эмаль также меняет цвет на умеренно-красный или розовый. Развивается в месте соединения с тканями челюсти. Причины:
- Действие патогенной микрофлоры внутри корневого канала.
- Вывихи зубов.
- Некроз нервного пучка.
Явные симптомы отсутствуют. Кровеносные капилляры десны, опоясывающих тканей проникают в зубной корень, меняя оттенок коронки. Обнаружить изменения можно, сделав рентгеновский снимок. Редко диагностируется в начальной стадии, возможна потеря жевательных зубов либо потеря центральных зубов. Врачи отмечают агрессивное течение, быстрое развитие с обширными деструкционными процессами, начинается резорбция костной ткани зуба.
Лечение резорбции корня зуба
Врач выбирает методику в каждом конкретном случае, учитывая сложность, особенности организма пациента. Стоматолог может прибегнуть к очистке каналов, их герметизации. При запущенном процессе, когда наблюдается необратимое рассасывание корней зубов, показано удаление единицы с последующим протезированием или имплантацией.
На ранних стадиях при малых поражениях, хирург удаляет инфицированные участки, выполнив надрез десны.
Если причина новообразование или неправильно растущий соседний зуб, то опухоль убирают хирургическим путем, мешающую или охваченную патологией единицу (выбор делает доктор в зависимости от показаний) в большинстве случаев удаляют.
Как избежать проблем и вовремя их диагностировать
Профилактика подобного состояния условна. Это своевременное лечение кариеса, заболеваний десен. Занятия спортом с применением капы, ежедневная гигиена, прием БАДов, в частности цитрата кальция с витамином D.
Своевременная диагностика возможна только при регулярном проведении профилактических осмотров. Поэтому так важно дважды в год посещать клинику. Теперь это удобно: можно записаться к врачу и попасть к нему без очереди в назначенное время.
УКАЖИТЕ НОМЕР ПРАВИЛЬНОГО ОТВЕТА
ОСНОВНЫЕ СИМПТОМЫ ПАРОДОНТИТА
наличие зубного камня и мягкого налета
образование пародонтальных карманов
гноетечение или выделение серозной жидкости из пародонтальных карманов
ретракция десневого края
патологическая подвижность зубов
смещение зубов, образование диастем и трем
прогрессирующая резорбция костной ткани альвеолярных отростков
правильные ответы 1), 2), 3), 4)
правильные ответы 1), 2), 3), 4), 5), 6), 7), 8), 9)
ОСНОВНЫЕ СИМПТОМЫ ПАРОДОНТОЗА
наличие зубного камня и мягкого налета
образование пародонтальных карманов
гноетечение или выделение серозной жидкости из пародонтальных карманов
ретракция десневого края
патологическая подвижность зубов
смещение зубов, образование диастем и трем
прогрессирующая резорбция костной ткани альвеолярных отростков
правильные ответы 1), 2), 3), 4), 5), 6), 7), 8), 9)
правильные ответы 9), 10)
ГИНГИВИТ ЯВЛЯЕТСЯ СОПУТСТВУЮЩИМ ЗАБОЛЕВАНИЕМ
пародонтита
ЗАБОЛЕВАНИЕ ПАРОДОНТА, ПРИ КОТОРОМ МОГУТ ОТСУТСТВОВАТЬ СИМПТОМЫ: ПАТОЛОГИЧЕСКАЯ ПОДВИЖНОСТЬ ЗУБОВ, НАД- И ПОДДЕСНЕВЫЕ ЗУБНЫЕ ОТЛОЖЕНИЯ, ПАРОДОНТАЛЬНЫЕ КАРМАНЫ И ГНОЕТЕЧЕНИЕ
ДЛЯ ПАРОДОНТИТА РЕЗОРБЦИЯ КОСТНОЙ ТКАНИ АЛЬВЕОЛЯРНОГО ОТРОСТКА
ДЛЯ ПАРОДОНТОЗА РЕЗОРБЦИЯ КОСТНОЙ ТКАНИ АЛЬВЕОЛЯРНОГО ОТРОСТКА
ДЛЯ ПАРОДОНТИТА ВТОРИЧНЫЕ ДЕФОРМАЦИИ ЗУБНЫХ РЯДОВ
ДЛЯ ПАРОДОНТОЗА ВТОРИЧНЫЕ ДЕФОРМАЦИИ ЗУБНЫХ РЯДОВ
НА ФОНЕ АНОМАЛИИ ПРИКУСА ПАРОДОНТИТ ПРОТЕКАЕТ
более тяжело
ПРИ ПАРОДОНТИТЕ ЧАЩЕ ВСТРЕЧАЕТСЯ ГИНГИВИТ
правильные ответы 1), 2)
правильные ответы 1), 2), 3)
ХАРАКТЕР РЕЗОРБЦИИ КОСТНОЙ ТКАНИ АЛЬВЕОЛЯРНЫХ ОТРОСТКОВ ПРИ ПАРОДОНТОЗЕ
равномерный и горизонтальный
неравномерный, горизонтальный и вертикальный
ХАРАКТЕР РЕЗОРБЦИИ КОСТНОЙ ТКАНИ АЛЬВЕОЛЯРНЫХ ОТРОСТКОВ ПРИ ПАРОДОНТИТЕ
равномерный и горизонтальный
неравномерный, горизонтальный и вертикальный
НАЛИЧИЕ ПАРОДОНТАЛЬНОГО КАРМАНА ХАРАКТЕРНО
для пародонтита
правильные ответы 1), 2)
правильные ответы 2), 3)
ПРИ ПАРОДОНТИТЕ ЭЛЕКТРОВОЗБУДИМОСТЬ ПУЛЬПЫ
повышается, а потом понижается
понижается, а потом повышается
ПРИ ПАРОДОНТИТЕ РН СЛЮНЫ И ДЕСНЕВОЙ ЖИДКОСТИ
остается без изменения
В КЛИНИКЕ ОРТОПЕДИЧЕСКОЙ СТОМАТОЛОГИИ ЧАЩЕ ВСТРЕЧАЕТСЯ
ПО РАСПРОСТРАНЕННОСТИ ПАРОДОНТОЗ МОЖЕТ БЫТЬ
генерализованным
правильные ответы 1), 2)
ПО РАСПРОСТРАНЕННОСТИ ПАРОДОНТИТ МОЖЕТ БЫТЬ
правильные ответы 1), 2)
ПО СИМПТОМАМ СХОДНЫМИ ЗАБОЛЕВАНИЯМИ ДЛЯ ЛОКАЛИЗОВАННОГО ПАРОДОНТИТА ЯВЛЯЮТСЯ
лейкозы и лейкемические ретикулезы
правильные ответы 1), 2), 3), 4)
правильные ответы 1), 2)
правильные ответы 3), 4), 5), 6)
ПО СИМПТОМАМ СХОДНЫМИ ЗАБОЛЕВАНИЯМИ ДЛЯ ЛОКАЛИЗОВАННОГО ПАРОДОНТОЗА ЯВЛЯЮТСЯ
авитаминоз С
сахарный диабет
лейкозы и лейкемические ретикулезы
правильные ответы 1), 2), 3), 4)
правильные ответы 1), 2)
правильные ответы 3), 4), 5), 6)
ЛОКАЛИЗОВАННЫЙ ПАРОДОНТИТ ДИФФЕРЕНЦИРУЮТ С ЭОЗИНОФИЛЬНОЙ ГРАНУЛЕМОЙ ПО ДАННЫМ
зондирования пародонтальных карманов
частых болей определенных групп зубов
рентгенограммы костей черепа, фаланги кистей рук и стоп
правильные ответы 1), 2), 3), 4), 5), 6)
правильные ответы 1), 2), 4), 6)
ЛОКАЛИЗОВАННЫЙ ПАРОДОНТИТ ДИФФЕРЕНЦИРУЮТ С ХРОНИЧЕСКИМ ОСТЕОМИЕЛИТОМ ПО ДАННЫМ
правильные ответы I), 2), 3), 4), 5)
правильные ответы 1), 2), 3), 4), 5), 6)
ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА ОПРЕДЕЛЯЕТСЯ
при катаральном гингивите
при гипертрофическом гингивите
при язвенно-некротическом гингивите
при пародонтальном абсцессе при пародонтите
правильные ответы 1), 2), 3), 4), 5)
правильные ответы 1), 3), 4)
ДЛЯ УТОЧНЕНИЯ ДИАГНОЗА ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА В КАЧЕСТВЕ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ НЕОБХОДИМО ИМЕТЬ
биохимический анализ крови
общий анализ крови
анализ крови на сахар (глюкозу)
правильные ответы 1), 2)
правильные ответы 2), 3)
ПРИ ЛОКАЛИЗОВАННОМ ПАРОДОНТИТЕ ПАРОДОНТАЛЬНЫЕ КАРМАНЫ ВЫЯВЛЯЮТСЯ У
группы зубов
всех зубов на одной челюсти
всех зубов на обеих челюстях
ПРИ ГЕНЕРАЛИЗОВАННОМ ПАРОДОНТИТЕ ПАРОДОНТАЛЬНЫЕ КАРМАНЫ ВЫЯВЛЯЮТСЯ У
всех зубов на одной челюсти
всех зубов на обеих челюстях
ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА ПРОВОДЯТ РЕНТГЕНОГРАФИЧЕСКОЕ ОБСЛЕДОВАНИЕ МЕТОДОМ
панорамной верхней и нижней челюстей
правильные ответы 1), 2), 3), 4)
НА РЕНТГЕНОГРАММЕ ПРИ ХРОНИЧЕСКОМ ПАРОДОНТИТЕ РАЗВИВШЕЙСЯ СТАДИИ ЛЕГКОЙ СТЕПЕНИ РЕЗОРБЦИЯ МЕЖАЛЬВЕОЛЯРНЫХ ПЕРЕГОРОДОК
НА РЕНТГЕНОГРАММЕ ПРИ ХРОНИЧЕСКОМ ПАРОДОНТИТЕ РАЗВИВШЕЙСЯ СТАДИИ СРЕДНЕЙ СТЕПЕНИ ТЯЖЕСТИ РЕЗОРБЦИЯ МЕЖАЛЬВЕОЛЯРНЫХ ПЕРЕГОРОДОК
НА РЕНТГЕНОГРАММЕ ПРИ ХРОНИЧЕСКОМ ПАРОДОНТИТЕ РАЗВИВШЕЙСЯ СТАДИИ ТЯЖЕЛОЙ СТЕПЕНИ РЕЗОРБЦИЯ МЕЖАЛЬВЕОЛЯРНЫХ ПЕРЕГОРОДОК
ЛЕГЧЕ УСТАНОВИТЬ ДИАГНОЗ ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА
по внутриротовой рентгенограмме 2-3 зубов
по панорамной рентгенограмме верхней или нижней челюсти
по ортопантограмме
БОЛЕЕ ТОЧНУЮ КАРТИНУ СОСТОЯНИЯ ПЕРИАПИКАЛЬНЫХ ТКАНЕЙ ДАЕТ
по внутриротовой рентгенограмме 2-3 зубов
по панорамной рентгенограмме верхней или нижней челюсти
ДЛЯ ПАРОДОНТИТА ХАРАКТЕРНО, ЧТО ЯВЛЕНИЯ ДЕСТРУКЦИИ КОСТНОЙ ТКАНИ ЗАХВАТЫВАЮТ
альвеолярный отросток
альвеолярный отросток и тело челюсти
ЗНАЧИМЫМ КРИТЕРИЕМ НЕОБХОДИМОСТИ УДАЛЕНИЯ ЗУБОВ ЯВЛЯЕТСЯ
резорбция костной ткани альвеолярных отростков
правильные ответы 1), 2)
правильные ответы 2), 3)
ДЛЯ ЗАПИСИ ДАННЫХ О ГЛУБИНЕ ПАРОДОНТАЛЬНЫХ КАРМАНОВ В.Ю.КУРЛЯНДСКИЙ ПРЕДЛОЖИЛ
одонтопародонтограмму
ПАРОДОНТОГРАММУ В.Ю.КУРЛЯНДСКИЙ РАЗРАБОТАЛ НА ОСНОВЕ ДАННЫХ
гнатодинамометрии
С ПОМОЩЬЮ ГНАТОДИНАМОМЕТРИИ ИЗУЧАЮТ
скорость кровотока в тканях пародонта
проницаемость сосудов в тканях пародонта
выносливость (мощность) тканей пародонта
ГЛУБИНУ ПАРОДОНТАЛЬНОГО КАРМАНА ДЛЯ ЗАПОЛНЕНИЯ ОДОНТОПАРОДОНТОГРАММЫ ИЗМЕРЯЮТ
УТОЧНЕНИЕ ГЛУБИНЫ ПАРОДОНТАЛЬНОГО КАРМАНА ПРОИЗВОДЯТ С ПОМОЩЬЮ
правильные ответы 1), 2)
ШИРИНУ ПАРОДОНТАЛЬНОГО КОСТНОГО КАРМАНА ОПРЕДЕЛЯЮТ С ПОМОЩЬЮ
рентгенограммы
правильные ответы 1), 2)
ГЛУБИНУ ПАРОДОНТАЛЬНОГО КАРМАНА У КАЖДОГО ЗУБА ИЗМЕРЯЮТ
в четырех точках
В ОДОНТОПАРОДОНТОГРАММЕ ПО В.Ю.КУРЛЯНДСКОМУ УЧИТЫВАЮТ ГЛУБИНУ ПАРОДОНТАЛЬНОГО КАРМАНА
по средне-арифметическому уровню
по наименьшей глубине
по наибольшей глубине
В ОДОНТОПАРОДОНТОГРАММЕ ПО В.Ю.КУРЛЯНДСКОМУ ГЛУБИНУ КАРМАНА УКАЗЫВАЮТ
с указанием стороны, где локализована наибольшая степень атрофии костной ткани
без указания сторон, где локализованы наибольшие изменения
МЕТОД ИЗУЧЕНИЯ ПУЛЬСОВЫХ КОЛЕБАНИЙ КРОВЕНАПОЛНЕНИЯ СОСУДОВ ПАРОДОНТИТА НАЗЫВАЕТСЯ
МЕТОДИКА ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ЗУБОВ ПРИМЕНЯЕТСЯ ПРИ
правильные ответы 2), 3), 5)
ПОКАЗАНИЯМИ К ПРИМЕНЕНИЮ МЕТОДА ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ЯВЛЯЮТСЯ
врачебные ошибки при изготовлении мостовидных протезов
деформация зубных рядов
правильные ответы 3), 4)
ИЗБИРАТЕЛЬНОЕ СОШЛИФОВЫВАНИЕ ПРОИЗВОДЯТ НА ГРУППЕ ЗУБОВ
верхней и нижней челюстях
ДЛЯ ПРОВЕДЕНИЯ ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ПРЕЖДЕВРЕМЕННЫХ КОНТАКТОВ НЕОБХОДИМА
окклюзограмма
ОККЛЮЗОГРАММА - ЭТО МЕТОД ОПРЕДЕЛЕНИЯ И АНАЛИЗА
окклюзионных контактов
ПОСЛЕ ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ПОЛИРОВКА ЗУБОВ
обязательна
ВЫКЛЮЧЕНИЕ ЗУБОВ ИЗ ОККЛЮЗИОННЫХ КОНТАКТОВ
недопустимо
ДЛЯ ПРАВИЛЬНОГО ПРОВЕДЕНИЯ МЕТОДА ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ЗУБОВ ИСПОЛЬЗОВАНИЕ ДИАГНОСТИЧЕСКИХ МОДЕЛЕЙ
обязательно
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ПРИ ИЗБИРАТЕЛЬНОМ СОШЛИФОВЫВАНИИ ЗУБОВ
снижение окклюзионной высоты
ортодонтический эффект перемещения зубов
правильный ответ 1), 4), 5)
ОБЯЗАТЕЛЬНОЕ КОЛИЧЕСТВО ТОЧЕЧНЫХ ОККЛЮЗИОННЫХ КОНТАКТОВ В ГРУППЕ ЖЕВАТЕЛЬНЫХ ЗУБОВ В ЦЕНТРАЛЬНОЙ ОККЛЮЗИИ ПОСЛЕ ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ
ИЗБИРАТЕЛЬНОЕ СОШЛИФОВЫВАНИЕ ЗУБОВ ОСУЩЕСТВЛЯЕТСЯ ДЛЯ
ортодонтического перемещения зубов
устранения преждевременных окклюзионных контактов
выключения отдельных зубов из окклюзии
ИЗБИРАТЕЛЬНОЕ СОШЛИФОВЫВАНИЕ ПРОВОДЯТ
в 1 -е посещение
во 2-3-е посещение через день
в 3-4-е посещение через неделю
МЕТОД ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ПРЕДУСМАТРИВАЕТ СОШЛИФОВЫВАНИЕ
вершин опорных бугров
правильные ответы 3), 4)
УЧАСТКИ ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ОПРЕДЕЛЯЮТСЯ ДВИЖЕНИЯМИ НИЖНЕЙ ЧЕЛЮСТИ ИЗ ПОЛОЖЕНИЯ
центральной окклюзии в боковую
центральной окклюзии в переднюю
боковой окклюзии в переднюю
из центральной окклюзии в центральное соотношение (задняя контактная позиция)
правильные ответы 1), 2), 4)
ПРИ ИЗГОТОВЛЕНИИ ИММЕДИАТ-ПРОТЕЗА ЗАГЛАЖИВАНИЕ НА МОДЕЛИ АЛЬВЕОЛЯРНОГО ОТРОСТКА В ОБЛАСТИ ЛУНОК УДАЛЕННЫХ ЗУБОВ БЕЗ СНЯТИЯ ГИПСА НА ВЕСТИБУЛЯРНОЙ И ОРАЛЬНОЙ СТОРОНЕ ПРОИЗВОДИТСЯ В
области фронтальных зубов верхней челюсти
области фронтальных зубов нижней челюсти
области боковых зубов верхней челюсти
области боковых зубов нижней челюсти
правильные ответы в), г)
НАЧИНАТЬ СОШЛИФОВЫВАНИЕ ПРЕЖДЕВРЕМЕННЫХ КОНТАКТОВ В ПЕРЕДНЕЙ ОККЛЮЗИИ НЕОБХОДИМО
с режущего края и вестибулярной поверхности нижних фронтальных зубов
с режущего края и небной поверхности нижних фронтальных зубов
МЕТОД ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ПРИМЕНЯЮТ ПРИ ЗАБОЛЕВАНИИ ПАРОДОНТА
правильны оба ответа
ПРИ ПОДВИЖНОСТИ ЗУБОВ II-III СТЕПЕНИ ИЗБИРАТЕЛЬНУЮ СОШЛИФОВКУ ЗУБОВ НЕОБХОДИМО ПРОВОДИТЬ
до временного шинировация
после временного шинирования
НАЛИЧИЕ ПРЕЖДЕВРЕМЕННЫХ КОНТАКТОВ ВЫЯВЛЯЕТСЯ
артикуляционной копировальной бумагой
правильны оба ответа.
СОШЛИФОВЫВАНИЕ ПРОИЗВОДИТСЯ В ПРЕДЕЛАХ
правильные ответы 1),2),3)
В ЦЕНТРАЛЬНОЙ ОККЛЮЗИИ ПРИ СОШЛИФОВЫВАНИИ ДОЛЖНЫ БЫТЬ ДОСТИГНУТЫ МНОЖЕСТВЕННЫЕ КОНТАКТЫ
фиссурно-бугорковые
ПОСЛЕ СОШЛИФОВЫВАНИЯ ОБЯЗАТЕЛЬНО ПОКРЫТИЕ ТКАНЕЙ ЗУБА
фторсодержащими препаратами
ПОСЛЕ ПРОВЕДЕНИЯ МЕТОДА ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ В ЖЕВАТЕЛЬНОЙ ГРУППЕ ЗУБОВ ДОЛЖЕН БЫТЬ ДОСТИГНУТ КОНТАКТ
ПОСЛЕ ПРОВЕДЕНИЯ МЕТОДА ИЗБИРАТЕЛЬНОГО СОШЛИФОВЫВАНИЯ ВО ФРОНТАЛЬНОЙ ГРУППЕ ЗУБОВ ДОЛЖЕН БЫТЬ, ДОСТИГНУ Т КОНТАКТ
ПРИ ОРТОГНАТИЧЕСКОМ ПРИКУСЕ В БОКОВЫХ ОККЛЮЗИЯХ СОШЛИФОВЫВАЮТ НА РАБОЧЕЙ СТОРОНЕ
внутренние скаты шеечных бугров верхних зубов
наружные скаты щечных бугров нижних зубов
наружные скаты щечных бугров верхних зубов
внутренние скаты язычных бугров нижних зубов
правильные ответы 1), 2), 3), 4)
ПРИ ОРТОГНАТИЧЕСКОМ ПРИКУСЕ В БОКОВЫХ ОККЛЮЗИЯХ СОШЛИФОВЫВАЮТ НА БАЛАНСИРУЮЩЕЙ СТОРОНЕ
внутренние скаты шеечных бугров нижних боковых зубов
внутренние скаты небных бугров верхних боковых зубов
правильные ответы 1), 2)
ШИНА - ЭТО ПРИСПОСОБЛЕНИЕ ДЛЯ ИММОБИЛИЗАЦИИ
всего зубного ряда
правильны оба ответа
ЧАЩЕ ВСЕГО МЕТОД ВРЕМЕННОГО ШИНИРОВАНИЯ ИСПОЛЬЗУЮТ В
начальной стадии пародонтита
начальной стадии пародонтоза
развивающейся стадии пародонтита при подвижности зубов II-III степени и атрофии более 1/2
ПРИ НЕОБХОДИМОСТИ ШИНИРОВАНИЯ НА 2-3 МЕСЯЦ? ПРИМЕНЯЮТ ШИНЫ
ДЛЯ ВРЕМЕННОГО ШИНИРОВАНИЯ СНЯТИЕ СИМПТОМОВ ОСТРОГО ВОСПАЛЕНИЯ
не показано
НАЛИЧИЕ ЗУБНЫХ ОТЛОЖЕНИЙ (КАМНИ) И ГНОЕТЕЧЕНИЕ ДЛЯ ВРЕМЕННОГО ШИНИРОВАНИЯ ЯВЛЯЕТСЯ ПРОТИВОПОКАЗАНИЕМ
ШИНИРОВАНИЕ ФРОНТАЛЬНОЙ ГРУППЫ ЗУБОВ НАЗЫВАЕТСЯ СТАБИЛИЗАЦИЕЙ
фронтальной
ШИНИРОВАНИЕ ЖЕВАТЕЛЬНОЙ ГРУППЫ ЗУБОВ НАЗЫВАЕТСЯ СТАБИЛИЗАЦИЕЙ
сагиттальной
ШИНИРОВАНИЕ ДВУХ ЖЕВАТЕЛЬНЫХ ГРУПП ЗУБОВ НАЗЫВАЕТСЯ СТАБИЛИЗАЦИЕЙ
парасагиттальной
по дуге вместе с парасагиттальной
ШИНИРОВАНИЕ ВСЕХ ГРУПП ЗУБОВ НАЗЫВАЕТСЯ СТАБИЛИЗАЦИЕЙ
по дуге вместе с парасагиттальной
ИММЕДИАТ-ПРОТЕЗЫ МОГУТ БЫТЬ
правильны оба ответа
ВРЕМЕННЫЕ ШИНЫ ПРИМЕРЯЮТ В ТЕЧЕНИЕ ВСЕГО ПЕРИОДА КОМПЛЕКСНОГО ЛЕЧЕНИЯ ДО МОМЕНТА НАЛОЖЕНИЯ ПОСТОЯННОГО ШИНИРУЮЩЕГО АППАРАТА
ВРЕМЕННОЕ ШИНИРОВАНИЕ ЯВЛЯЕТСЯ
этиологическим лечением пародонтита
патогенетическим лечением пародонтита
патогенетическим лечением пародонтоза
симптоматическим лечением пародонтита
ВРЕМЕННЫЕ ШИНЫ ДОЛЖНЫ
надежно фиксировать шинируемые зубы
равномерно распределять жевательное давление
при необходимости замещать дефект зубного ряда
не препятствовать лекарственной терапии и хирургическому лечению
хорошо проводить электрический шок
не травмировать слизистую оболочку десны
отличаться простотой изготовления
правильные ответы 1), 2), 5)
правильные ответы 1), 2), 3), 4), 5), 7)
ПРИ ГЕНЕРАЛИЗОВАННОМ ПАРОДОНТИТЕ ВРЕМЕННАЯ ШИНА ДОЛЖНА ОБЕСПЕЧИТЬ СТАБИЛИЗАЦИЮ
ВРЕМЕННАЯ ПЛАСТМАССОВАЯ ШИНА С ОРАЛЬНОЙ СТОРОНЫ ДОЛЖНА
доходить до десневого края
погружаться в зубодесневую бороздку на 0,5 мм
погружаться в зубодесневую бороздку на 1,0 мм
не доходить до десневого края
ШИНА ВЯЗЬМИНА - КОПЕЙКИНА ОБЕСПЕЧИВАЕТ СТАБИЛИЗАЦИЮ
по дуге вместе с парасагиттальной
ВРЕМЕННОЕ ШИНИРОВАНИЕ ПРИ ПАРОДОНТИТЕ ПРОВОДЯТ
до избирательной пришлифовки зубов
после избирательной пришлифовки зубов
вместо избирательной пришлифовки зубов
до и после избирательной пришлифовки зубов
ДЛЯ ИЗГОТОВЛЕНИЯ ВРЕМЕННОЙ ШИНЫ ПРЕПАРИРОВАНИЕ ОПОРНЫХ ЗУБОВ
не требуется
ПРИ ИЗГОТОВЛЕНИИ КАППОВОЙ ВРЕМЕННОЙ ШИНЫ ПОВЫШЕНИЕ ЦЕНТРАЛЬНОЙ ОККЛЮЗИИ НА 2 ММ
ИЗГОТОВЛЕНИЕ ВРЕМЕННЫХ ШИН ВОЗМОЖНО
в клинике врачом
в лаборатории зубным техником
правильны оба ответа
К ВРЕМЕННЫМ ШИНАМ ОТНОСЯТСЯ
шина Вязьмина - Копейкина
капповая шина из пластмассы
лигатурное связывание зубов с покрытием композитом или быстротвердеющей пластмассой
правильные ответы 1), 2), 3)
правильные ответы 4), 5), 6)
ПРИ ОРТОПЕДИЧЕСКОМ ЛЕЧЕНИИ ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА (ПОСТОЯННОМ ШИНИРОВАНИИ) СТАВЯТ ЗАДАЧИ
добиться перераспределения жевательного давления, приходящегося на отдельные зубы, на весь зубной ряд
объединить в блок все зубы каждой челюсти
устранить патологическую подвижность зубов
предупредить смещение зубов
правильные ответы 1), 2), 3), 4)
ПРИ НЕОБХОДИМОСТИ ШИНИРОВАНИЯ ЗУБОВ НА 2-3 ГОДА ПРИМЕНЯЮТ ШИНЫ
ДЛЯ ПОСТОЯННОГО ШИНИРОВАНИЯ СНЯТИЕ СИМПТОМОВ ОСТРОГО ВОСПАЛЕНИЯ
НАЛИЧИЕ ЗУБНЫХ ОТЛОЖЕНИЙ (КАМНЯ) И ГНОЕТЕЧЕНИЯ ДЛЯ ПОСТОЯННОГО ШИНИРОВАНИЯ ЯВЛЯЕТСЯ ПРОТИВОПОКАЗАНИЕМ
ШИНИРУЮЩИЕ АППАРАТЫ ВЛИЯЮТ НА КРОВООБРАЩЕНИЕ В ТКАНЯХ ПАРОДОНТА
ЛУЧШИЙ ШИНИРУЮЩИЙ ЭФФЕКТ ПРИ ГЕНЕРАЛИЗОВАННОМ ПАРОДОНТИТЕ ДАЕТ СТАБИЛИЗАЦИЯ
по дуге вместе с парасагиттальной
ПОСТОЯННЫЕ ШИНЫ МОГУТ БЫТЬ
сочетанное применение несъемных видов
правильные ответы 1), 2), 3)
ДЛЯ ПОСТОЯННОГО ШИНИРОВАНИЯ ТРЕБУЕТСЯ УСТРАНИТЬ
над- и поддесневые зубные отложения
ретракцию десневого края
правильные ответы 1), 2), 4), 6)
ПО ПАРАДОНТОГРАММЕ ИЗГОТОВЛЕНИЕ НЕСЪЕМНЫХ ШИН-ПРОТЕЗОВ ПОКАЗАНО ПРИ РЕЗОРБЦИИ (АТРОФИИ) КОСТНОЙ ТКАНИ АЛЬВЕОЛЯРНОГО ОТРОСТКА
менее 1/4 длины корня
на 1/4 длины корня
на 1/2 длины корня
на 3/4 длины корня
правильные ответы 1),2)
ПО ПАРАДОНТОГРАММЕ ИЗГОТОВЛЕНИЕ НЕСЪЕМНЫХ ШИН-ПРОТЕЗОВ ПОКАЗАНО ПРИ РЕЗОРБЦИИ (АТРОФИИ) КОСТНОЙ ТКАНИ АЛЬВЕОЛЯРНОГО ОТРОСТКА НА
Пародонтит — это воспалительное заболевание, поражающее зубы и их поддерживающие структуры. Воспалительный процесс, возникающий в ответ на атаку бактериальной биопленки, оказывает пагубное воздействие на пародонтальный аппарат, что приводит к разрушению волокон периодонтальной связки и потере костной ткани.
Высота и плотность альвеолярной кости обычно находятся в равновесии между формированием кости и ее резорбцией, которое регулируется локальными и системными воздействиями. Когда резорбция преобладает над формированием кости, высота и плотность могут быть редуцированы.
Первая часть материала опубликована тут.
Факторы, определяющие морфологию кости при заболеваниях пародонта
Нормальные изменения в альвеолярной кости
Значительные нормальные изменения существуют в пределах морфологических особенностей альвеолярной кости, и это влияет на костные контуры, сформированные вследствие заболеваний пародонта. К анатомическим особенностям, существенно влияющим на костно-деструктивный характер заболеваний пародонта, относятся следующие:
● Толщина, ширина, и ангуляция межзубных перегородок
● Толщина вестибулярной и язычной пластинок альвеолярного отростка
● Наличие фенестраций и дегисценций
● Исправление прикуса
● Анатомия корня
● Положение корня в альвеолярном отростке
● Близость к другой поверхности зуба.
Например, ангулярные костные дефекты не могут образовываться в тонких вестибулярных или язычных альвеолярных пластинках, которые имеют мало или вообще не имеют губчатой кости между наружным и внутренним кортикальными слоями. В таких случаях разрушается весь гребень пластинки, а высота кости уменьшается в горизонтальном направлении.
Экзостозы
Экзостозы — это выросты костей различного размера и формы. Небные экзостозы были обнаружены у 40% человеческих черепов. Они могут встречаться в виде небольших узелков, крупных узелков, острых гребней, шиповидных выступов или любой комбинации этих примеров. Описаны редкие случаи развития экзостозов после проведения свободной десневой трансплантации.
Окклюзионная травма
Окклюзионная травма может быть фактором, определяющим размер и форму костных деформаций. Это может привести к утолщению цервикального края альвеолярной кости или изменению морфологии кости (например, воронкообразная кость, утолщенная кость), на которые впоследствии могут наложиться воспалительные изменения.
Ангулярные костные дефекты — как это часто бывает в межзубных областях бокового отдела зубного ряда-не могут образовываться в тонкой радикулярной, вестибулярной или язычной альвеолярной кости. Эти области имеют мало или вообще не имеют губчатой кости между наружным и внутренним кортикальными слоями. В этих анатомических областях разрушается весь гребень пластики, а высота кости уменьшается горизонтально.
Утолщение кости
Костеобразование иногда происходит в попытке укрепить костные трабекулы, которые ослаблены резорбцией. Когда это происходит в челюсти, это называется центральным экзостозом. Когда это происходит на внешней поверхности, это называется периферическим экзостозом. Последнее может вызвать выпячивание костного контура, что иногда сопровождается образованием костных кратеров и ангулярных дефектов.
Застревание пищи
Межзубные костные дефекты часто возникают там, где проксимальный контакт отсутствует. Физическое давление и дополнительное скопление бактерий от воздействия пищи способствуют межпроксимальной резорбции и потере костного рисунка. В некоторых случаях несостоятельный прокимальный контакт может привести к смещению зуба в результате обширной деструкции костей, которой предшествует застревание пищи. У пациентов в этом случае застревание пищи является скорее осложняющим фактором, чем причиной дефекта кости.
Агрессивный пародонтит
Агрессивный периодонтит обычно приводит к потере прикрепления и костной ткани в области резцов и первых моляров, особенно в тех случаях, когда заболевание наблюдается у подростков. Хотя такая потеря костной ткани обычно носит горизонтальный характер в области резцов, вертикальная или ангулярная картина разрушения альвеолярной кости обнаруживается в области первых моляров при агрессивном пародонтите. Причина локализованной деструкции костей, связанной с этим типом заболеваний пародонта, неизвестна.
A)Нижний резец с тонким слоем костной ткани с губной поверхностности. Потеря костной ткани может считаться вертикальной в той ситуации, когда она достигнет утолщения кости в апикальной части (B) верхние моляры имеют тонкий слой костного вещества с вестибулярной поверхности, только там может произойти горизонтальная потери костной ткани (С) Верхний моляр с выраженным объемом костной ткани вестибулярно, что позволяет происходить вертикальной убыли костной ткани.

Ниже показаны экзостозы в области первого и второго моляра: сверху -вид с окклюзионной поверхности, ниже- вид с небной поверхности.


Кратер в области вестибулярной кости. По периферии идет процесс остеообразования вестибулярно и в области гребня.Обратите внимание на деформацию, вызванную остеообрзованием и выпячиванием слизистой.

Горизонтальная потеря костной массы в переднем отделе (А) и в области жевательной группы зубов. Обратите внимание на увеличенное расстояние между краем кости и цементно-эмалевым соединением, это указывает на то, что резорбция костной ткани повлияла на вестибулярную и межпроксимальные поверхности в равной степени.

Клинический (А) и рентгенографический (B) виды вертикального (углового) дефекта верхнего правого центральные резцы на медиальной поверхности. Обратите внимание, что пародонтальный зонд продвигается более апикально, чем окружающие костные стенки.

Вертикальный (угловой) дефекты на медиальной поверхности первого и второго моляров.

Схематическое изображение одного -, двух-, и трехстенночных вертикальных дефектов на правом латеральном резце А) три костные стенки: дистальная (1), язычная (2) и вестибулярная (3) B) двухстеночный дефект: дистальная (1) и язычная (2) C) одностеночный дефект: только дистальная стенка (1).

Деструкции костной ткани при пародонтите: закономерности
Пародонтит изменяет морфологические особенности кости в дополнение к уменьшению высоты кости. Понимание природы и патогенеза этих изменений имеет важное значение для эффективной диагностики и лечения.
Горизонтальная деструкция кости
Горизонтальная потеря кости является самой распространенной картиной потери кости при пародонтите Кость уменьшается в высоту, но край кости остается приблизительно перпендикулярным поверхности зуба. Межзубные перегородки, вестибулярные и язычные кортикальные пластинки поражаются, но не обязательно в равной степени вокруг одного и того же зуба.
Вертикальные или ангулярные дефекты
Вследствие пародонтита могут возникать различные типы деформаций костей. Они обычно встречаются у взрослых, но они также были обнаружены в человеческих черепах с молочными зубными рядами. Их присутствие можно подтвердить на рентгенограммах, но тщательное зондирование и хирургическое воздействие на участки требуется для определения их точной конформации и размеров.
Вертикальные или ангулярные дефекты — это те, которые возникают в косом направлении, оставляя углубление в кости рядом с корнем; основание дефекта расположено апикально к окружающей кости. В большинстве случаев ангулярные дефекты сопровождаются внутрикостными пародонтальными карманами; с другой стороны, внутрикостные карманы всегда имеют основной ангулярный дефект.
Goldman и Cohen классифицировали угловые дефекты на основании количества костных стенок. Ангулярные дефекты могут иметь одну, две или три стенки. Непрерывные дефекты, включающие в себя более одной поверхности зуба, по форме напоминающие сквозные, называются циркулярными дефектами. Количество стенок в апикальной части дефекта часто больше, чем в его окклюзионной части, в этом случае используется термин комбинированный костный дефект.
Вертикальные дефекты, которые возникают интердентально, как правило, можно увидеть на рентгенограмме, хотя толстые, костные пластины могут иногда скрывать их. Ангулярные дефекты могут также появиться на вестибулярной и язычной или
небной поверхностях, но эти дефекты труднее визуализировать на рентгенограммах.
Хирургическое вмешательство — единственный верный способ определить наличие и конфигурацию вертикальных костных дефектов.
Вертикальные дефекты увеличиваются с возрастом. Приблизительно 60% людей с межзубными ангулярными дефектами имеют только один дефект. Сообщалось, что вертикальные дефекты, обнаруженные рентгенологически, чаще всего появляются на дистальных и мезиальных поверхностях. Однако трехстенные дефекты чаще обнаруживаются на мезиальных поверхностях верхних и нижних моляров.
Локализованная ангулярная потеря костной ткани при агрессивном пародонтите обычно располагается в области первых моляров и резцов. Эти костные поражения могут присутствовать у подростков.
Костные кратеры
Костные кратеры являются специфическим типом двухстеночного дефекта; они представляют собой вогнутости в гребне межзубной кости, которая ограничена вестибулярной и язычной стенками. Установлено, что кратеры составляют около одной трети (35,2%) всех дефектов и около двух третей (62%) всех дефектов нижней челюсти; они встречаются в два раза чаще в боковых сегментах, чем в передних.
Было установлено, что высота вестибулярного и язычного гребней кратера идентична в 85% случаев, а остальные 15% почти поровну распределены между более высокими вестибулярными гребнями и более высокими язычными гребнями.
Были предложены следующие причины высокой частоты межзубных кратеров
● В межзубной области накапливается биопленка, и ее трудно вычистить.
●Нормальная плоская или даже слегка вогнутая буколингвальная форма межзубной перегородки в нижних молярах может способствовать образованию кратеров.
● Сосудистые структуры от десны к центру гребня могут обеспечить путь распространения воспаления.
Луковичные контуры костей — это костные наросты, которые вызваны
экзостозом, в качестве адаптации к функционированию или в качестве формирования кости. Они встречаются чаще на верхней челюсти, чем на нижней.
Исчезновение костного рисунка
Потеря (или отрицательная) архитектура альвеолярной кости является результатом потери межзубной кости без сопутствующей потери перирадикулярной (буккальной или язычной/небной) кости . Отрицательная архитектура чаще встречается на верхней челюсти у больных пародонтитом.
Выступы
Выступы представляют собой плато-подобные края кости, которые вызваны резорбцией утолщенных костных пластинок.
Вовлечение фуркации
Термин «вовлечение фуркации» относится к инвазии бифуркации и трифуркации многокорневых зубов при пародонтите. Распространенность вовлеченных в процесс фуркации моляров не ясна. Хотя в некоторых данных указывается, что нижнечелюстные первые моляры являются наиболее распространенными местами, а верхнечелюстные премоляры-наименее распространенными, других исследований выявили более высокую распространенность в верхних молярах.69 С возрастом количество вовлеченных в процесс фуркации увеличивается.
Открытая фуркация может быть видна клинически или покрыта стенкой кармана. Степень вовлечения определяется исследованием с помощью пародонтального или зонда Нейберса .
Поражения фуркации были классифицированы как классы I до IV в зависимости от объема разрушения тканей. Степень I включает в себя начальную потерю костной ткани; степень II включает в себя частичную потерю костной ткани (тупик); и степень III включает в себя полную потерю костной ткани с сквозным отверстием фуркации, но отверстие фуркации не видно из-за десны, которая покрывает отверстие. IV класс похож на III класс, но включает в себя рецессию десны, которая обнажает фуркацию
Микроскопически, вовлечение фуркации не представляет никаких уникальных патологических особенностей. Это просто апикальное расширение пародонтального кармана вдоль многокорневого зуба. На ранних стадиях происходит расширение пародонтального пространства с клеточной и жидкой воспалительной экссудацией, за которой следует пролиферация эпителия в зону фуркации из прилегающего пародонтального кармана. Расширение воспаления в кости приводит к резорбции и уменьшению высоты кости. Костная деструкция может привести к горизонтальной потере, но также могут существовать ангулярные костные дефекты, связанные с внутрикостными карманами. Биопленка, камни и бактериальный налет накапливаются на оголенном фуркационном пространстве.
Деструктивное вовлечение фуркации варьируется в разных случаях и в зависимости от степени вовлечения. Потеря костной ткани вокруг каждого отдельного корня может быть горизонтальной или ангулярной, и часто очаг развивается в межрадикулярной области. Зондирование для определения наличия этих деструктивных очагов должно проводиться горизонтально и вертикально вокруг каждого вовлеченного корня и в области кратера для установления глубины вертикальной составляющей.
Вовлечение фуркации — это стадия прогрессирующего заболевания пародонта, и она имеет ту же этиологию. Сложность, а иногда и невозможность контроля биопленки в фуркациях обусловливают наличие обширных очагов поражения в этой области.
Роль окклюзионной травмы в этиологии фуркационных повреждений является спорной. Некоторые отводят ключевую роль травме, полагая, что области фуркации наиболее чувствительны к травмам от чрезмерных окклюзионных сил. 15 Другие отрицают инициирующий эффект травмы и считают, что воспаление и отек, вызванные биопленкой в области фуркации, имеют тенденцию выдавливать зуб, который затем становится чувствительным.
Другими факторами, которые могут играть определенную роль, являются наличие эмалевых выступов в фуркации, что происходит примерно в 13% многокорневых зубов, и близость фуркации к цементоэмалевому соединению, что происходит примерно в 75% случаев вовлечения фуркации.
Наличие дополнительных корневых каналов в области фуркации может распространить воспаление пульпы на фуркацию. Эта возможность должна быть тщательно изучена, особенно когда мезиально и дистально сохраняется нормальная высота кости. Вспомогательные каналы, соединяющие дно пульповой камеры с фуркацией, обнаружены в 36% первых моляров верхней челюсти, 12% вторых моляров верхней челюсти, 32% нижних первых моляров и 24% нижнечелюстных вторых моляров.
Диагноз поражения фуркации ставится путем клинического обследования и тщательного зондирования с помощью специально разработанного зонда. Рентгенографическое исследование области может быть полезным, но повреждения могут быть скрыты из-за угла луча и рентгеноконтрастности соседних структур.
Заключение
Понимание анатомии, гистологии и структуры костной деструкции для диагностики и прогноза заболеваний пародонта имеет большое значение при определении терапии, которая должна быть проведена. В конечном счете, именно потеря кости будет определять сохранение, поддержание или потерю зубного ряда при пародонтите.
Клинические примеры трехстеночного дефекта-(А), двухстеночного дефекта (щечная стенка отсутствует)- (В), одностеночного дефекта (щечная и язычные стенки отсутствуют)-(С).
Читайте также:

