Как лечить остеопороз зубов
Опубликовано: 09.05.2024
Случается, что, потеряв зуб, человек задумывается о протезировании только спустя несколько лет. Выбирает надежную современную технологию — дентальную имплантацию. И обнаруживает, что за прошедшее время костная ткань «расслабилась» — ее объем и плотность стали недостаточны для полноценной установки имплантата. О том, почему возникает разрежение костной ткани челюсти и возможна ли имплантация без наращивания костной ткани — читайте в нашем обзоре.
Что такое атрофия костной ткани челюсти
Костная ткань — сложная, живая, постоянно изменяющаяся структура. Как и в любой живой ткани, в ней есть вода — около 10% [1] . В среднем 25% состава кости — органическая, «живая» составляющая. Это белки, в основном коллаген, и клетки, регулирующие состав и структуру ткани. Оставшаяся доля — неорганические вещества (в основном гидроксиапатиты). Это именно те вещества, которые придают костной ткани прочность и жесткость. Процентное соотношение может меняться в зависимости от того, идет ли речь о губчатой или компактной костной ткани:
- Губчатая кость — пористая и легкая, в ней между костными структурами (трабекулами) много свободного пространства, где проходят кровеносные сосуды. В структуре преобладают органические компоненты.
- Компактная (кортикальная) кость — плотно скомпонованная и очень прочная. В ней преобладают неорганические субстанции.
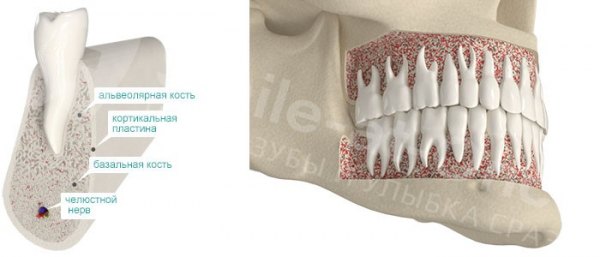
Живая ткань кости формируется костными клетками: остеоцитами и остеокластами.
Остеоциты — это клетки костной ткани, которые ее формируют и регулируют процесс кальцификации. Они синтезируют белковые структуры кости, регулируют минерализацию — концентрацию солей кальция и фосфора, таким образом поддерживая баланс между органической и неорганической составляющей.
Остеокласты уничтожают «отслужившие свое» или поврежденные костные структуры.
В нормальном состоянии живого организма непрерывно поддерживается баланс между разрушением и созиданием — для того чтобы создать что-то новое нужно «расчистить площадку». Но когда по каким-то причинам процесс резорбции (рассасывания) костной ткани начинает преобладать, наступает атрофия костной ткани.
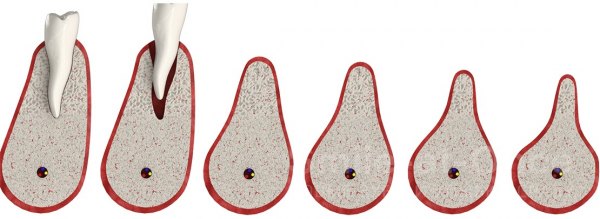
Чаще всего убыль костной ткани развивается после удаления зуба. Любой орган для того, чтобы сохранить нормальное состояние, должен работать, а нерабочие структуры атрофируются — у организма нет возможности тратить питательные вещества и энергию на подержание в работоспособном состоянии нефункционирующего органа. Костная ткань челюсти поддерживается в «рабочем» состоянии нагрузкой, которая передается при жевании через корни зубов. Как только зуб удаляется, нагрузка исчезает. Постепенно перестают функционировать сосуды, которые питали удаленный зуб, а значит, перестает поступать питание и в ткань челюсти. Ткань челюсти в области удаленного зуба начинает рассасываться — атрофироваться. Как показало исследование немецких ученых, после потери зубов такие изменения возникают в 95% случаев [2] . В течение 1 года после потери зуба объем костной ткани уменьшается на 25% [3] . Именно поэтому врачи-стоматологи рекомендуют как можно быстрее после потери зуба поставить на его место имплантат.
В клинической практике выделяют 4 степени атрофии [4] :
- незначительная;
- умеренная;
- выраженная;
- грубая.
При незначительном снижении плотности костной ткани возможна имплантация зубов с помощью дентальных имплантатов оптимального размера. При грубой атрофии имплантация возможна только после реконструкции челюсти.
Причины потери плотности и убыли костной ткани челюсти
Потеря зуба — не единственная причина изменения костной структуры. Такими причинами могут стать:
- воспаление десен и периодонта — структур, окружающих зубы и обеспечивающих их стабильность;
- кисты и воспаления в области корней зубов или верхнечелюстных пазух;
- травмы челюсти;
- остеопороз;
- врожденные анатомические особенности.
Тем не менее основные причины развития атрофии костной ткани челюсти — несвоевременное протезирование после удаления зуба.
Последствия «расслабления» костной ткани
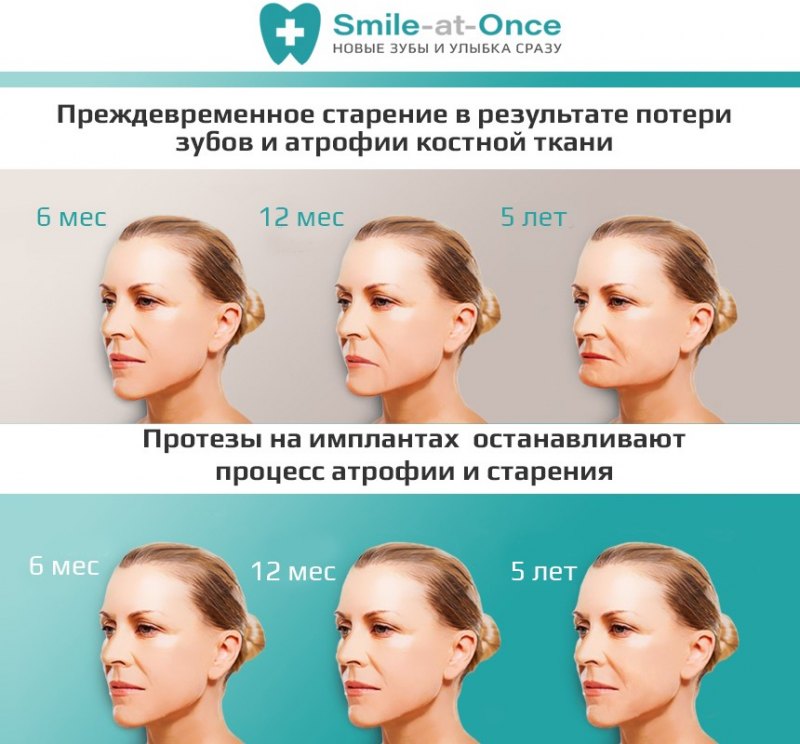
Атрофия альвеолярных отростков — проблема не только «местного» масштаба. Постепенно усиливаясь, процесс вызывает необратимые изменения:
- Меняется выражение лица. В зависимости от того, где расположен дефект, «укорачивается» верхняя или нижняя челюсть, западают губы, вокруг них формируются морщины. Лицо приобретает характерный «старческий» вид.
- Зубы начинают смещаться в сторону «пустого» пространства. Увеличивается вероятность потери и соседних зубов. Из-за того, что расположение зубов меняется, между ними задерживаются остатки пищи: ускоряется развитие кариеса. Да и само жевание становится менее эффективным, как результат — проблемы с ЖКТ.
И основная проблема, с которой сталкиваются пациенты стоматологических клиник, — невозможность имплантации зубов. По данным отечественных врачей, у 35% пациентов она невозможна без проведения реконструкции костной ткани челюсти [5] .
Как предотвратить процесс атрофии?
Поскольку атрофия костной ткани чаще всего развивается из-за удаления зуба (или нескольких зубов), очевидно, что для ее предотвращения следует как можно скорее восстановить зубы. Традиционно используются несколько методик:
- установка мостовидной конструкции;
- установка съемного протеза;
- имплантация.
Первые два метода относительно недороги. Но, к сожалению, они не восстанавливают нагрузку на кость в месте удаленных зубов. Нагрузка ложится на здоровые зубы, фиксирующие протез, в случае съемного моста — на десны. В результате атрофия продолжает развиваться. Часто она сводит на нет результаты протезирования — десна «проседает» вслед за костной тканью, под протезом появляется щель. Это не только неэстетично, но и опасно — в образовавшемся пространстве скапливаются остатки пищи, на которых активно размножаются микроорганизмы, провоцирующие воспаление.
Имплантация зубов, в отличие от других методик протезирования, позволяет сформировать нагрузку непосредственно на костную ткань в районе удаленного зуба. Таким образом, костная ткань продолжает работать в нормальном режиме, а значит, в ней сохраняются все необходимые обменные процессы. Это предупреждает истончение костной ткани челюсти.
Варианты восстановления зубного ряда при значительной атрофии
Но что же делать, если время упущено и степень атрофии костной ткани не позволяет имплантировать зубы? На сегодня есть две основные методики, позволяющие справиться с этой проблемой.
Восстановление костной ткани челюсти с последующей имплантацией с отложенной нагрузкой.
Это классическая методика, проверенная временем. Сначала проводится операция по увеличению объема костной ткани. Существуют разные методики: синус-лифтинг, расщепление альвеолярного отростка, подсадка костного трансплантата или искусственной ткани. Какая из них будет оптимальна в данном конкретном случае, может решить только лечащий врач. После операции потребуется от нескольких месяцев до полугода на восстановление костных структур, после чего в челюсть вживляются имплантаты, пока без коронок — и снова требуется около полугода для их приживления. Только после этого на титановое основание имплантатов устанавливаются коронки и челюсть, наконец, получает нагрузку.
Имплантация с немедленной нагрузкой
Это относительно новая методика стала возможной благодаря специальным имплантатам, которые фиксируются не в альвеолярной части челюсти, а глубже, в базальной ее части, которая состоит в основном из компактного вещества. Имплантаты подбирают исходя из индивидуальных особенностей челюсти пациента. Они требуют минимального времени для заживления — протез устанавливают уже на 3–5-й день после фиксации самого имплантата. Благодаря тому, что кость сразу же получает нагрузку, в ней сохраняется кровообращение, нормальный обмен веществ, что ускоряет регенерацию.
Для того чтобы орган сохранял свою структуру и функции, он должен работать. Это касается и костной ткани челюсти. Потеря зубов приводит к атрофии кости челюсти. Чтобы предупредить этот процесс, необходимо как можно быстрее после удаления зуба заменить его протезом. Имплантация зубов — самый приближенный к естественному способ их восстановления, позволяющий сохранить объем и плотность костной ткани.
Как выбрать стоматологическую клинику?
О том, на что обращать внимание, планируя имплантацию зубов, рассказывает Олег Владимирович Филимонов, врач-имплантолог центра дентальной имплантации SMILE-AT-ONCE:
«Как минимум поинтересуйтесь оборудованием, на котором работает клиника, материалы каких производителей она использует. Например, стоматология SMILE-AT-ONCE — официальный партнер известных производителей имплантатов: Nobel Biocare, Oneway Biomed, Straumann. На нашем сайте есть подробная информация об инструментах, оборудовании, программном обеспечении и технологиях, которые мы используем. Там же вы можете ознакомиться с нашими лицензиями, сертификатами и наградами.
Для успеха лечения важно, как долго клиника существует, каков опыт работы врачей, проходят ли они курсы повышения квалификации. Специалисты нашей клиники имеют более чем десятилетний стаж работы и регулярно участвуют в научно-практических конференциях, обучающих программах, других образовательных мероприятиях. Так, все имплантологи SMILE-AT-ONCE имеют действующие сертификаты Международного фонда имплантации (International Implant Foundation), что подтверждает их право работать в этой области. Клиника входит в международное сообщество имплантологов (International Team for Implantology. ITI), которое существует уже 30 лет. Мы осуществляем весь комплекс услуг по протезированию зубов с использованием имплантатов за семь дней и даем пожизненную гарантию на имплантаты, а также предлагаем удобную схему лечения как пациентам из Москвы, так и иногородним».
Лицензия № ЛО-77-01-013995 от 14 марта 2017г. выдана Департаментом здравоохранения города Москвы

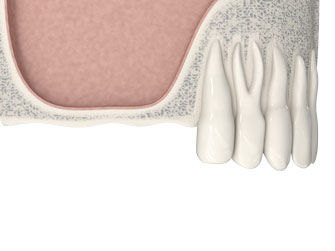
Предотвратить атрофию костной ткани можно, прибегнув к протезированию зубов с использованием имплантатов.
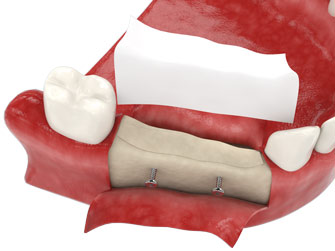
Протезирование зубов с использованием имплантатов часто рекомендуется, если значительно сократился объем костной ткани и если нельзя осуществить костную пластику.

Протезирование зубов с использованием имплантатов позволяет:
- остановить атрофию костной ткани;
- восстановить костную ткань;
- частично разгладить морщины вокруг рта за счет исправления формы челюсти.
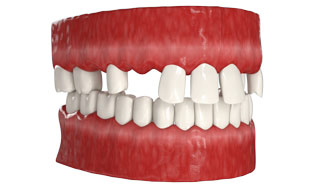
Протезирование зубов с использованием имплантатов возможно даже на последних стадиях развития пародонтита, а также при полной адентии и при значительном сокращении костной ткани.
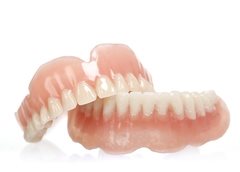
Ношение съемных протезов может вызывать дискомфорт и приводить к атрофии костной ткани и к проседанию десны.
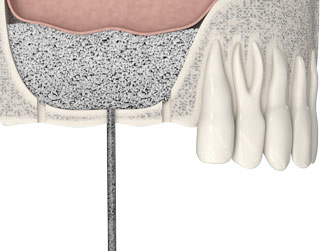
Протезирование зубов с использованием имплантатов не занимает много времени: обрести новую улыбку можно менее чем за одну неделю.
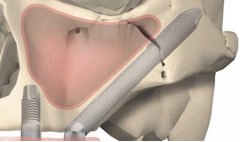
Протезирование зубов с использованием имплантатов может быть актуально для восстановления не только части жевательных зубов, но и всего зубного ряда верхней челюсти.
- 1 Биохимия соединительной ткани
- 2 Lars Schropp, A. Wenzel, L. Kostopoulos, et al. Bone Healing and Soft Tissue Contour Changes Following Single-Tooth Extraction:
A Clinical and Radiographic 12-Month Prospective Study. - 3 Соков, Л.П. Руководство по нейроортопедии. Л.П. Соков, Е.Л. Соков, С.Л. Соков. — М.: РУДН, 2002. — С. 74-75
- 4 Никольский В. Ю., Вельдяксова Л. В., Максютов А. Е. Оценка степени атрофии костной ткани челюстей после удаления зубов
в связи с дентальной имплантацией. Саратовский научно-медицинский журнал 2011. - 5 Клинические результаты использования различных костно- пластических материалов при синус-лифтинге /
С.Ю. Иванов, Э.А. Базикян, М.В. Ломакин [и др.] // Новое в стоматологии. — 1999. — № 5. — C. 75

Каадзе Анастасия Геннадьевна Ответственный редактор
Если вы решились на установку имплантатов или другой вид дентального протезирования, предварительно посетите пародонтолога. При выявлении патологий потребуется их устранение. Кроме того, необходима гигиеническая чистка зубодесневых карманов и зубов для устранения налета и зубного камня.

Вам поставили диагноз атрофия костной ткани и вы переживаете по поводу будущей имплантации зубов? Не знаете, стоит ли выполнять наращивание челюстной кости? С чего начать решение данного вопроса? Эти и многие другие аспекты раскрыли эксперты – дочитайте материал до конца, чтобы знать все самое основное по этому поводу.
Атрофия костной ткани – что это такое?
Атрофия кости – это процесс постепенного убывания твердой ткани челюстной кости, при этом существенно сокращаются размеры альвеолярного гребня, появляются выраженные носогубные складки, челюсть уменьшается в размерах, происходит «опущение» лица. Резорбция (убыль) кости происходит чаще всего после операционного удаления корня, но с этой патологией человек может родиться.
Клинический случай: у человека зуб и корень были удалены давно, а на их место не был установлен имплант и протез. За год костная ткань атрофируется примерно на 25%.
Почему происходит атрофия костной ткани?
Перечислим основные причины атрофического процесса кости:
- Заболевания зубов и десен. К ним можно отнести периостит, периодонтит, остеомиелит, пародонтоз, кисты в области гайморовых пазух, а также корней и др. Любые воспалительные явления в челюстной кости провоцируют ее постепенное атрофирование;
- Отсутствие имплантации и протезирования. Например, у пациента был удален зуб или он самостоятельно выпал, и при этом человек не спешит с восстановлением утраченной зубной единицы. Все это время костная ткань атрофируется, а также происходят другие изменения: неправильно распределяется жевательная нагрузка из-за отсутствия опоры и некорректного давления, деформируется зубной ряд и т.п.
- Преклонный возраст. К сожалению, у людей в возрасте 50+ костная ткань становится более рыхлой, часто возникает остеопороз. Нарушается структура кости, снижается ее плотность, уменьшается масса. Проблема остеопороза обостряется, если у человека диагностируются заболевания сердца и сосудов, ЦНС, щитовидной железы, желудка и кишечника и др.
- Врожденные аномалии челюсти и зубов. Часто так бывает, что человек уже с рождения склонен к атрофии костной ткани. Патология сопровождается уменьшенным размером челюсти, ее недоразвитостью и другими видимыми дефектами, которые годами формируют в людях комплексы. Все эти моменты можно скорректировать ортодонтическим лечением или же пластическими операциями;
- Врожденные аномалии челюсти и зубов. Часто так бывает, что человек уже с рождения склонен к атрофии костной ткани. Патология сопровождается уменьшенным размером челюсти, ее недоразвитостью и другими видимыми дефектами, которые годами формируют в людях комплексы. Все эти моменты можно скорректировать ортодонтическим лечением или же пластическими операциями;
Что будет, если атрофия костной ткани будет прогрессировать?
Основные сложности, с которыми сталкиваются пациенты, таковы:
-
Меняется эстетика лица. Как мы уже указывали выше, носогубные складки становятся более выраженными, лицо опускается, губы как бы западают, возле уголков губ формируются глубокие заломы. В зависимости от локализации атрофического процесса, уменьшается в размерах верхняя или нижняя челюсть.
Это важно! Часто встречаются пациенты в возрасте 20 – 30 лет, но их лицо приобретает черты «старческого». Почему? Потому что у них как раз-таки развивается выраженные атрофические процессы костной ткани. Очень важно, а в юном возрасте, тем более, скорректировать этот момент, чтобы позаботиться о здоровье и красоте внешности.
Как лечить атрофию костной ткани?
Как вы понимаете, проблему нельзя пускать на самотек, ее следует решать комплексно. Вот несколько эффективных путей решения:
1. Имплантация – восстановление корня с помощью внедрения титанового штифта. Таким образом, удается сформировать нагрузку на кость в месте отсутствующего зуба. Когда в зубном ряду нет просветов, равномерно распределяется нагрузка, костная ткань нормально работает, в ней продолжают происходить естественные обменные процессы.
В зависимости от типа имплантации, можно выделить два наиболее эффективных:
- Имплантация с немедленной нагрузкой – процедура реализуется с помощью специальных имплантов, которые фиксируются не в альвеолярную область, а ввинчиваются в базальные, то есть глубокие слои кости. За счет того, что костная ткань получается нагрузку сразу же, в ней сохраняется кровообращение, обеспечивается природная регенерация клеток. Через 3 – 5 дней с момента установки импланта в базальные слои можно ставить протез зубов;
- Имплантация с отсроченной нагрузкой – классическая методика, в соответствии с которой сначала выполняется операция по наращиванию костной ткани, а уже затем ставятся импланты. Установка искусственных корней зубов планируется примерно через 4 – 6 месяцев после наращивания, а еще через 3 – 4 месяца ставится постоянный протез. Данный протокол считается более длительным по реализации и затратным, но дает высокие гарантии приживаемости костного материала и импланта.
Чтобы нарастить костную ткань, в современной стоматологии применяются следующие методы:
- наращивание своего материала, взятого из донорской области;
- наращивание искусственного материала;
- расщепление альвеолярного отростка;
- синус-лифтинг.
Если у вас или у ваших близких есть проблема атрофии костной ткани челюсти, если у вас давно выпал зуб и вы подозреваете, что у вас может быть данная проблема, запишитесь на консультацию к специалисту прямо сейчас. Никогда не поздно восстановить дефицит кости и обеспечить здоровье и красоту зубам!

Остеопороз – обменное заболевание костной ткани, которое характеризуется уменьшением ее плотности, из-за чего развивается хрупкость костей и склонность к переломам даже при незначительном ушибе.
Чаще всего развитие болезни связано с угнетением половой функции и старением организма, поэтому большинство пациентов – женщины 50+ и мужчины 70+. Однако остеопороз может быть вызван другими факторами, поэтому встречается у молодых людей и даже детей.
Общее состояние костной ткани неразрывно связано с состоянием зубов, челюсти и пародонта – истощается минеральный состав эмали, начинает развиваться кариес, десневая ткань становится рыхлой.
Как остеопороз влияет на зубы и ткани пародонта
В процессах синтеза костной ткани первостепенную роль играет кальций (Са). Из общего количества кальция, содержащегося в организме, 98,9% приходится на кости и зубы. При развитии остеопороза падает костная масса и количество кальция в организме. Кости становятся хрупкими, зубная эмаль истончается, а значит снижается ее защитная функция.
В стоматологической практике болезнь проявляется такими симптомами:
- Повышается чувствительность зубов – они болезненно реагируют на горячее, холодное, кислое.
- Возникает предрасположенность к кариесу – зубы начинают быстро разрушаться.
- Разрежение костной ткани приводит к тому, чтоб зубы начинают шататься, а протезирование при помощи мостовидных конструкций и имплантатов становится затруднительным.
- Остеопороз оказывает негативное влияние на ткани пародонта – он становится более рыхлым.
Согласно клиническим исследованиям остеопороз усугубляет течение пародонтоза. Наблюдения проводились среди женщин среднего и пожилого возраста больных пародонтозом. Одна группа исследуемых имела диагностированный остеопороз, другая нет. У пациенток с недостаточностью костной ткани пародонтоз протекал значительно тяжелее, а именно наблюдалась большая степень атрофии пародонта, которая приводила к обнажению корня зуба. У женщин с нормальной плотностью кости пародонтоз имел более легкую форму. Исследование показало, что лечение остеопороза может оказать положительное влияние не только на состояние зубов, но и десен. А также, что измерение плотности костной ткани может дать прогноз по динамике протекания пародонтоза и предсказать его возможное появление.
Кроме зубов и десен, остеопороз оказывает влияние на состояние волос и ногтей. Ногти становятся ломкими, волосы тусклыми, истонченными и склонными к выпадению.
Можно сказать, что ранним признаком нехватки кальция в организме и развивающегося остеопороза является ухудшение здоровья зубов, ногтей и волос.
Диагностика остеопороза
Для измерения плотности кости применяют метод денситометрии, которая проводится такими методами:
- Рентгеновский снимок. Позволяет диагностировать остеопороз, когда до 30% ткани уже потеряно. Хотя его тоже применяют, но больше для диагностики патологических переломов.
- Двухэнергетическая рентгеновская абсорбциометрия DXA. Позволяет выявить разрежение кости на стадии остеопении, когда костная масса уменьшилась, но остеопороза еще нет. Наиболее применимый метод.
- Ультразвуковая диагностика. УЗ-волны по-разному проходят через среды разной плотности, что позволяет диагностировать плотность кости. Чувствительность современных УЗИ-аппаратов дает возможность выявить потерю от 2–5% костной массы.
- Количественная КТ или МРТ.
Кому нужно пройти обследование
Однозначным показанием для проведения обследования являются патологические переломы, которые возникают, если человек слегка ушибся или упал с небольшой высоты.
Также контролю подлежат люди из групп риска:
- Женщины в период менопаузы.
- Люди 70+ обоих полов.
- Женщины кормящие грудью.
- Люди с анорексией – сочетание недостатка питания и малого веса ведет к повышенному риску заболевания.
- Пациенты, постоянно принимающие кортикостероиды.
- Люди с болезнями печени, почек, крови, системными заболеваниями.
- Лица, которые были вынуждены долго пребывать в состоянии иммобилизации (неподвижности).
Также к остеопорозу ведет употребление кофе в больших количествах, курение и алкоголизм.
Лечение и профилактика остеопороза в стоматологии
Остеопороз – болезнь системная, а значит его лечение и профилактика должны быть тоже системными. Стоматологическое лечение носит вспомогательный, местный характер, но тоже играет важную роль в сохранении зубов.
Системная терапия

Лечение остеопороза:
- Физическая активность. Для роста костной ткани крайне важна дозированная нагрузка. В целях профилактики нужно больше ходить и заниматься обычными физическими упражнениями. Для лечения – необходим специально разработанный комплекс ЛФК.
- Насыщение организма витамином D и кальцием. В целях профилактики достаточно придерживаться правильного питания, уптребляя около 800–1000 мг кальция в сутки и 800 МЕ витамина D. Для комплексного лечения обязательно добавление препаратов. Лечебная доза витамина D составляет от 1000–2000 МЕ, а максимально допустимая суточная доза – 4000 МЕ. Кальция необходимо 1200–1500 мг/сут. Препараты кальция нужно принимать на протяжение всего курса лечения.
- Лекарственная терапия. Без нее невозможно обойтись при лечении остеопороза. Обычно применяют вещества, предотвращающие разрушение костной ткани – бисфосфонаты, но возможно использование и других препаратов.
Стоматологическое лечение
Специализированной программы лечения остеопороза в стоматологии нет. Целью терапии является замедление процесса деминерализации зубов и обеспечение их сохранности. Для этого используется реминерализация и фторирование.
Реминерализация
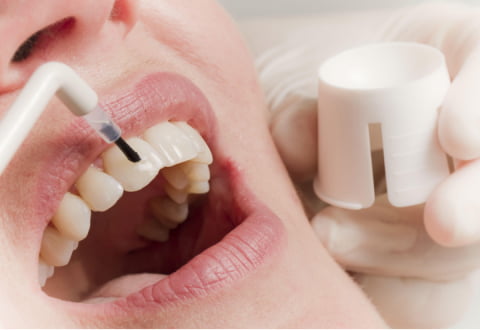
Стоматологическая реминерализация зубов – процедура насыщения эмали минеральными элементами. Обычно это кальций и фтор. Возможна моно-процедура, когда используется один кальций, но вместе со фтором эффект терапии выше.
Реминерализация может быть выполнена мануальным способом, когда врач последовательно наносит на поверхность зубов растворы кальция и фтора, а также физиотерапевтическим – в этом случае эмаль насыщается ионами кальция и фтора при помощи электрофореза или фонофореза.
Фторирование – схожая процедура, но в качестве реминерализирующего вещества выступает фтор. Хоть процентный состав фтора в человеческой эмали по сравнению с кальцием невелик, он играет важную роль в обменных процессах и формировании ее структуры, а также усваивании других элементов, в том числе кальция.
Фторирование бывает простым и глубоким, оба выполняются мануальным методом.
Простое фторирование заключается в нанесении на поверхность зубов при помощи кисточки или индивидуально выполненной каппы фторсодержащего состава. Это недорогие и простые процедуры, однако они действуют лишь на поверхности эмали.
Глубокое фторирование более сложная и дорогая методика, но она дает лучший эффект, так как фтор проникает в глубокие слои эмали.
Гигиенические процедуры
Для сохранности эмали очень важна гигиена ротовой полости, а при остеопорозе она приобретает особенное значение. Эмаль становится тоньше, а значит она скорее разрушается под действием кислот, которые вырабатывают бактерии.
Поэтому нужно не только тщательно чистить зубы щеткой и зубной нитью, но и выполнять профессиональную чистку зубной поверхности от твердого налета – зубного камня, так как под ним эмаль размягчается гораздо быстрее.
Грамотно подобранный комплекс системного и местного лечения позволит остановить развитие остеопороза и сохранить здоровье зубов.
У вас или ваших близких появились проблемы с костями? Интересует тема остеопороза в стоматологии? Литературы на эту тему много, но важно получать качественную информацию. Предлагаем вниманию читателей статью «Системный остеопороз и остеопороз нижней челюсти», которая опубликована в журнале «Медицинская сестра». Публикация представляет собой подробную характеристику этого опасного заболевания. Также дается известная классификация данной болезни. В работе освещаются вопросы диагностики, профилактики и лечения остеопороза. Говорится о мероприятиях, которые помогут его выявить. Также описываются методы определения плотности костной ткани.
Авторы публикации выступают за то, чтобы остеопорозом больше занимались стоматологи и семейные врачи. При этом именно профилактика должна иметь первостепенное значение. Опасны не только переломы конечностей, но и костей лицевого скелета. Это может значительно ухудшить качество жизни пациента.
Чтобы не допустить проблем с костями, важно правильно питаться. Организм должен получать в достаточном количестве кальций, который необходим для строительства костной ткани. При этом нам не всегда хватает полезных микроэлементов, которые содержат продукты. Вот почему авторы статьи рекомендуют использовать различные витаминные комплексы и пищевые добавки.
Для профилактики и лечения остеопороза необходимо чаще бывать на солнце. Под действием ультрафиолетовых лучей в организме вырабатывается витамин D , необходимый для костей. Значительный эффект может дать разумная физическая нагрузка. Если у вас обнаружили остеопороз, лечебная физкультура должна выполняться сначала лежа, потом сидя, затем стоя, но только под контролем специалиста. Это улучшит кровоснабжение конечностей и потренирует равновесие, которое поможет избежать падений. Определенную помощь окажет массаж, но его обычно назначают через три месяца после начала лечения. При этом он должен проводиться очень осторожно.
Подробно описывается действие препаратов, которые усиливают костеобразование. В этой работе затрагивается тема остеопороза в стоматологии. Статья написана в популярной форме, а поэтому будет полезна специалистам и обычным людям.
Издание: «Медицинская сестра», № 5, 2015 год.
Авторы: д.м.н. В.В. Скворцов, к.м.н. И.В. Родионова,
к.м.н. Е.М. Скворцова, О.В. Разваляева.
Волгоградский государственный медицинский университет.
Системный остеопороз и остеопороз нижней челюсти

Даются сведения об остеопорозе в стоматологии, его распространенности, клинической значимости, клинике, лечении и профилактике.
Ключевые слова: стоматология, остеопороз, клиника, диагностика, лечение, профилактика.
Результаты масштабных статистических исследований свидетельствуют о широкой распространенности остеопороза в мире, существенном негативном влиянии этого заболевания на здоровье населения и значительном экономическом ущербе, исчисляемом миллиардами долларов. Однако, несмотря на понимание важности проблемы, профилактикой и лечением остеопороза, в том числе в стоматологии, до сих пор занимается узкий круг специалистов. Учитывая большое количество больных, наличие эффективных и безопасных методов диагностики и лечения, возникает необходимость, чтобы лечением остеопороза шире занимались специалисты терапевтической стоматологии и семейные врачи. Под остеопорозом понимают «прогрессирующее системное заболевание скелета, характеризующееся снижением массы кости и нарушением структуры (микроархитектоники) костной ткани, приводящее к увеличению хрупкости кости и риска переломов» (ВОЗ). Встречаются две основные формы остеопороза: первичный и вторичный. Первичный остеопороз также подразделяется на постменопаузальный и сенильный.
Первичный остеопороз чаще развивается у женщин в период менопаузы и у мужчин в пожилом возрасте. Вторичный остеопороз является осложнением различных заболеваний (эндокринных, воспалительных, гематологических, гастроэнтерологических) или лекарственной терапии (например, стероидной).
Клиническая значимость остеопороза (ОП), в том числе в стоматологии, определяется высоким риском переломов костей скелета. Наиболее частыми и характерными являются возникающие после небольшой травмы (нетравматические) переломы позвоночника, дистального отдела лучевой кости и проксимального отдела бедренной кости. Возможны также переломы верхней и нижней челюстей, причиняющие большие неудобства больному в связи с затруднением приема пищи.
Остеопоретические переломы сопровождаются хроническим болевым синдромом, приводящим к снижению качества жизни, а нередко и к инвалидности.
Диагностика и оценка тяжести остеопороза базируются главным образом на определении плотности костной ткани (ПКТ), в том числе костей лицевого скелета.
Диагностические критерии остеопороза, основанные на определении ПКТ
| Т-индекс | Диагноз | Уровень риска переломов | Рекомендации пациенту |
| +2,0 до –1 | Нормальная ПКТ | Уровень 1: низкий | Только диетические рекомендации или добавки кальция и витамина D, физические упражнения |
| -1,0 до –2,5 | Остеопения | Уровень 2: умеренный риск | Добавки кальция и витамина D, возможно других препаратов |
| -2,5 или меньше без предшествующих переломов | Остеопороз | Уровень 3: высокий | Обязательно лечение антиостеопоретическими препаратами, предотвращение потерь равновесия |
| -2,5 или меньше с предшествующими переломами | Тяжелый остеопороз | Уровень 4: очень высокий | То же, что и уровень 2, но более интенсивно |
Уменьшение массы кости или минеральной плотности костной ткани (ПКТ) является важным фактором риска переломов. Играют роль в развитии остеопоретических переломов также нарушение качества (микроархитектоника, микротравмы, дефекты минерализации) костной ткани, а также внешние факторы, например, случайные потери равновесия, травмы лица, черепа. Значение биохимических маркеров резорбции (дезоксипиридинол, C- и N-телопептиды проколлагена типа I) требует изучения.
Методом выбора для определения ПКТ является биэнергетическая рентгеновская абсорбциометрия (DXA), которая позволяет с высокой чувствительностью определять ПКТ в наиболее важных с точки зрения риска переломов участках – позвоночнике и бедренной кости. Для ранней диагностики ОП и оценки эффективности терапии определение ПКТ позвоночника является более предпочтительным.
Обследование пациента при подозрении на остеопороз
| Обязательные мероприятия | Дополнительные мероприятия |
| Анамнез и физикальный осмотр | Маркеры метаболизма костной ткани в сыворотке и моче |
| Анализ крови (лейкоциты, соэ, уровень кальция, альбумина, фосфатов, щелочной фосфатазы, трансаминазы, белок сыворотки, электрофорез, анализ мочи) | ПТГ, 25-OHD, ТТГ сыворотки, маркеры злокачественных опухолей |
| Рентгенография поясничного и грудного отдела позвоночника | Гонадотропины и свободный кортизол в моче |
| Определение МПКТ (любым стандартизованным методом) | Стернальная пункция |
| Тестостерон и гонадотропин (у мужчин) | Биопсия крестцово-подвздошной кости после двойной маркировки тетрациклином для гистоморфометрии и анализа костного мозга |
Обследование обычно проводится у пациентов, уже перенесших нетравматические переломы или при наличии очевидных факторов риска (ранняя менопауза, длительная стероидная терапия, низкий индекс массы тела).
При осмотре больного следует обратить внимание на снижение роста, которое может быть связано с компрессионными переломами позвоночника, а также на грудной кифоз.
Профилактика остеопороза
Важное место занимает полноценное питание с достаточным содержанием витамина D и особенно кальция. Суточное потребление солей кальция для взрослых должно составлять 1000-1500 мг. Если это не удается осуществить с помощью продуктов питания, при условии ежедневного потребления 1-2 стаканов молока и 100 г творога, содержащих не более 500-1000 мг кальция, требуется дополнительное введение кальция (лекарственные препараты и пищевые добавки).
Витамин D используют как для профилактики, так и для лечения ОП, особенно сенильного. В практике применяют как нативные витамины — эргокальциферол (витамин D2) и холекальциферол ( витамин D3 ), так и активные метаболиты витамина D — альфакальцидол и кальцитриол. При длительном их применении нужно контролировать содержание кальция и фосфора в моче. В любом возрасте для профилактики остеопороза важно пребывание на солнце, особенно в осенне-зимний период, когда ультрафиолетовое облучение, необходимое для выработки витамина D, снижено. Для предотвращения ОП необходима дозированная физическая нагрузка ( ходьба , танцы для укрепления мышц спины, живота, конечностей, тренировки вестибулярного аппарата, что важно для профилактики падений). Лечебная физкультура должна выполняться вначале в положении лежа, затем сидя и лишь потом стоя под контролем методиста. Нужно обучить больного комплексу упражнений, которые затем он может выполнять дома самостоятельно. Массаж назначается не ранее, чем через 3-6 мес. после начала терапии, и проводится осторожно, особенно при поражении позвоночника, путем поглаживания и растирания. Мануальная терапия противопоказана. При длительно сохраняющихся болях необходима консультация ортопеда на предмет назначения фиксирующих устройств, таких как корсеты, которые больные носят длительно, не менее года.
Лечение остеопороза
Патогенетическая терапия ОП включает препараты, замедляющие костную резорбцию: эстрогены, селективные модуляторы эстрогенных рецепторов — СМЭР, кальцитонин, бисфосфонаты , медикаменты, преимущественно усиливающие костеобразование (фториды, анаболические стероиды, паратиреоидный гормон, андрогены), средства, оказывающие многоплановое действие на костную ткань (витамин D и его активные метаболиты, оссеин-гидроксиапатитный комплекс).
Основным критерием эффективности лекарства при лечении ОП является снижение частоты новых переломов костей. С этих позиций препаратами первой линии считаются бисфосфонаты, кальцитонин, СМЭР (ралоксифен).
Бисфосфонаты
По современным представлениям, препаратами выбора при ОП являются бисфосфонаты (этидронат, алендронат, ризедронат), которые считаются наиболее мощными ингибиторами костной резорбции. На фоне лечения этими препаратами наблюдается не только существенное увеличение ПКТ, но и достоверное снижение риска переломов позвоночника. Результаты плацебо-контролируемых исследований и данные метаанализа свидетельствуют о том, что лечение бисфосфонатами приводит к дозозависимому увеличению ПКТ и снижению риска позвоночных и непозвоночных переломов на 30–50% у больных с первичным и стероидным остеопорозом. К недостаткам бисфосфонатов следует отнести то, что их применение относительно противопоказано женщинам до менопаузы. Кроме того, имеются данные о том, что сочетанное применение бисфосфонатов (особенно алендронат) и нестероидных противовоспалительных препаратов (НПВП) может увеличивать риск язвенно-некротических поражений желудочно-кишечного тракта (пищевод, желудок ).
Из бисфосфонатов в России зарегистрирован препарат «Алендронат», который в многоцентровом 3-5-летнем исследовании показал высокую эффективность не только в отношении увеличения плотности кости, но и достоверно снижал частоту переломов позвоночника, шейки бедра и предплечья. Что касается других бисфосфонатов (клодронат, памидронат, ибандронат), то они разрешены для применения в онкологии для лечения остеолитических процессов при опухолях и метастазах в кости, хотя применение некоторых из них для лечения постменопаузального ОП весьма перспективно.
Рандомизированные клинические исследования, проведенные в центральном НИИ травматологии и ортопедии им.Н.Н.Приорова, РАЕН, Ярославской госмедакадемии, показали существенное и достоверное снижение скорости резорбции, сохранение костной массы, повышение минеральной плотности и снижение частоты переломов под действием «Ксидифона».
Какими отличиями и преимуществами по сравнению с другими препаратами группы бисфосфонатов обладает «Ксидифон»? «Ксидифон» регулирует кальциевый обмен не на одном, а на трех уровнях: внутриклеточная регуляция концентрации кальция, регуляция кальция в плазме, органная регуляция кальция. «Ксидифон» оказывает плейотропное действие на различные звенья патологического процесса, обладает высокой эффективностью, сопоставимой с зарубежными аналогами, не меняет баланс микроэлементов, по сравнению с другими препаратами наименее токсичен, может назначаться наиболее длительно, разрешен к применению у детей, может вводиться чрескожно (с помощью электрофореза или аппликаций).
Таким образом, несмотря на многолетние исследования, проблема лечения остеопороза, в том числе в стоматологии, далека от полного решения. Разработан комплекс рекомендаций и имеются отечественные препараты, широкое внедрение которых позволит добиться существенного прогресса в помощи пациентам с этим тяжелым заболеванием.

Пародонтоз — заболевание ротовой полости, которое характеризуется уменьшением объема десен и оголением пришеечной области зубов. Оно развивается в течение длительного времени. И, как правило, заметить его симптомы удается лишь в момент, когда урон, причиненный здоровью полости рта, значителен.
Почему это происходит? Можно ли обратить вспять последствия болезни? И как лечить пародонтоз в домашних условиях? Отвечаем на эти вопросы вместе с экспертами.
Пародонтоз зубов или десен
Пародонтозом называют дистрофический процесс в ротовой полости. Он затрагивает все виды тканей. Разрушение начинается глубоко в структуре десен — в костной ткани, объем которой снижается. И на этом фоне десна приподнимается и «уходит».
Визуально это хорошо заметно по исчезновению межзубных перегородок. Заполненные тканью десны — у здорового человека — у страдающего пародонтозом они со временем становятся «пустыми». Промежутки между зубами расширяются, а сами зубы будто становятся больше по размеру. Это происходит из-за оголения пришеечной области.
Изначально закрытая десной, эта область постепенно выходит на поверхность. Ее цвет темнее, чем цвет зубов, из-за отсутствия эмали. Из-за этого кажется, что у десен зубы стали желтыми или темными. На самом деле, изменения цвета не происходит. Просто те части зубов, которые должны быть скрыты деснами, стали видны невооруженным глазом.
«В медицинской терминологии не существует понятия пародонтоза десен или зубов, — комментирует врач стоматолог-пародонтолог, главный врач сети стоматологических клиник «Все свои!» Игорь Репин. — Это самобытные названия дистрофического процесса в ротовой полости. При его развитии на фоне полного благополучия в уходе за полостью рта и при регулярном посещении стоматолога медленно, но неумолимо уходит десна».

Пародонтит и пародонтоз — особенности течения
Пародонтоз часто путают с другим заболеванием, развивающимся в ротовой полости, — пародонтитом. И эта путаница приводит к неверному пониманию причин болезней и тактик их лечения.
При пародонтозе во рту не бывает воспалительных процессов. По словам Игоря Репина, зубы могут быть абсолютно чистыми от камня, белыми. Они не шатаются в деснах, а сами десны выглядят здоровыми. Но их объем уменьшается, шейки зубов оголяются, из-за чего те кажутся все более крупными.
Пародонтит же — это типичный воспалительный процесс, обусловленный развитием патогенной микрофлоры. При пародонтите будут все признаки воспаления:
- покраснение десен;
- кровоточивость при чистке зубов и пережевывании твердой пищи;
- наличие очагов нагноения в прикорневой области;
- дурной запах изо рта.
Со временем запущенный воспалительный процесс приводит к нарушению плотности тканей десны, и зубы начинают шататься. Всего этого при пародонтозе не наблюдается. С точки зрения гигиены полости рта — ситуация идеальна.

Причины пародонтоза
Но почему же тогда развивается болезнь? В чем ее причина? По словам стоматолога-пародонтолога Игоря Репина, в последние годы позиция официальной медицины в отношении этого заболевания серьезно изменилась.
«По мнению современного научного сообщества, не существует изолированного пародонтоза, — отмечает врач. — Этот процесс становится одним из проявлений остеопороза — заболевания, при котором в организме разрушается костная ткань. За рубежом пародонтоз уже не считают самостоятельным заболеванием, хотя этой позиции все еще придерживается российская медицина. В течение многих лет на международном уровне обсуждается вопрос о необходимости исключить пародонтоз из Международного классификатора болезней МКБ-10, так как доказано, что именно остеопороз является его причиной».
С мнением коллеги согласна и кандидат медицинских наук, консультант эндокринолог Медицинского женского центра на Таганке Светлана Лесникова.
«Пародонтоз может являться одним из проявлений остеопороза как первичного, чаще постменопаузального, так и вторичного, — уточняет эндокринолог. — Последний развивается на фоне тяжелых эндокринных заболеваний щитовидной железы, надпочечников, паращитовидных желез, гипофиза. К нему может привести прием ряда лекарственных препаратов, которые сами по себе, еще до развития остеопороза, негативно влияют на костную ткань».
Болезнь может возникать также на фоне сахарного диабета и атеросклероза сосудов. В этом случае ее вызывает нарушение кровоснабжения ротовой полости из-за хронического поражения сосудов — микроангиопатии.

Пародонтоз и остеопороз
Будучи одним из признаков остеопороза, пародонтоз обычно не становится его первым симптомом. При метаболическом заболевании скелета костная масса равномерно снижается во всем теле. Это нарушает ее плотность в челюсти и области лица, что и вызывает в дальнейшем уменьшение объема десен.
При внимательном отношении к здоровью ротовой полости можно заметить, что зубы начинают желтеть в пришеечной области. И в этом случае нужно срочно обращаться к стоматологу, а затем к эндокринологу, так как разрушительный процесс в костной ткани уже начался.
Но чаще всего первым симптомом остеопороза становится «спонтанный» перелом в области бедра или лучевой кости, который происходит без серьезной травмы. Просто при неловком движении, случайном падении, даже кашле и чихании. Болезни могут сопутствовать боли в области позвоночника, мышечная слабость, но обычно она протекает бессимптомно.
«Костная ткань находится в состоянии постоянного изменения и обновления, — уточняет Лесникова. — В ней одновременно происходят два противоположных процесса. Это образование кости и ее разрушение — костная резорбция. От их баланса и соотношения зависит качество, прочность, минеральная плотность кости. Нарушение взаимодействия этих процессов и приводит к развитию остеопороза».
Группы риска
По статистике, пародонтоз чаще встречается у женщин, чем у мужчин. И в большей мере его возникновению подвержены женщины старше 50 лет. В этом возрасте на фоне серьезных гормональных изменений в организме, угнетении функции половых гормонов и развития менопаузы может начаться деструктивный процесс в костной ткани.

Также ему подвержены люди, которые уже страдают заболеваниями эндокринной природы:
- гиперпаратиреозом — гиперфункцией паращитовидных желез;
- тиреотоксикозом — гиперфункцией щитовидной железы;
- гиперкортицизмом — при наличии опухоли надпочечников или гипофиза.
Склонность к остеопорозу может быть заложена на генетическом уровне, поэтому риск повышен у людей, в семьях которых были тяжелые переломы у пожилых родственников (например, перелом шейки бедра). Также подвержены заболеванию пациенты, вынужденные принимать препараты для лечения тяжелых системных заболеваний:
- ревматоидного артрита;
- системной красной волчанки;
- после трансплантации органов;
- после лечения рака молочной железы и предстательной железы.
«Развитие остеопороза, а вместе с ним и деструктивных процессов в ротовой полости зависит от генетической предрасположенности, образа жизни, физической активности, — уточняет Светлана Лесникова. — На развитие заболевания влияет и гормональный статус, прием некоторых лекарственных препаратов, и конечно, возраст человека, продолжительность его жизни. Негативное влияние оказывает нехватка кальция в рационе и недостаток витамина D».
Лечение пародонтоза
В отличие от пародонтита, причины которого лежат «на поверхности», избавиться от пародонтоза непосредственным воздействием на ротовую полость или десны невозможно. Не существует препаратов для лечения пародонтоза для местного воздействия. Остановить болезнь или обратить вспять ее последствия местными обработками, полосканиями рта не получится.
«Болезнь лечат комплексно, чаще всего с эндокринологами — специалистами по лечению остеопороза, — отмечает стоматолог Игорь Репин. — Терапия специфическая, долгая и сложная, поэтому лечения пародонтоза в домашних условиях не существует, как и какой-либо профилактики его возникновения».
По словам врача эндокринолога Светланы Лесниковой, для выбора тактики лечения необходима диагностика — выявление причины, вызвавшей остеопороз. Врач может порекомендовать несколько обследований:
- Денситометрию. Процедуру измерения минеральной плотности кости в области позвоночника, шейки бедра и в лучевой кости.
- Анализ крови на маркеры костного ремоделирования. Уточняет скорость обновления костной ткани.
- Обследование на исключение основных эндокринных заболеваний, приводящих к остеопорозу. Среди них — анализы на уровни тиреотропного гормона (ТТГ), паратгормона, кальция и глюкозы крови.
- Осмотр пациента эндокринологом. На приеме врач может выявить характерные симптомы эндокринных заболеваний, которые привели к развитию остеопороза, и назначить дополнительные диагностические пробы.
Для лечения остеопороза используют специализированные препараты. Это лекарственные средства, которые препятствуют разрушению костей (антирезорбтивные) и способствуют росту костной ткани (анаболические). В комплексном лечении применяются препараты кальция и нативного витамина D или его активных аналогов.

Прогноз для пациента
Как правило, остеопороз развивается скрытно и длительно. Но при своевременно начатом лечении удается в течение нескольких месяцев избавить пациента от болей в позвоночнике, костях, снизить риск новых переломов и уменьшить мышечную слабость. В некоторых случаях, когда удается победить основное эндокринное заболевание, приведшее к развитию остеопороза, уходит и болезнь костей.
При этом специфичных средств от пародонтоза современная медицина предложить пока не может. Эндокринолог порекомендует пациенту регулярно посещать стоматолога, который поможет поддерживать нормальный прикус и смыкание зубов.
«Вернуть десну, которая «ушла» на фоне пародонтоза, уже невозможно, — отмечает врач стоматолог Игорь Репин. — Нужно направить усилия на снижение скорости прогрессирования заболевания. А насколько интенсивно будет протекать пародонтоз, зависит только от эффективности лечения, подобранного эндокринологом».
При изменении смыкания зубов может потребоваться коррекция прикуса. Врач подшлифует некоторые участки зубов, что уменьшит дискомфортные ощущения пациента. Если же пустить болезнь «на самотек», потеря привлекательности улыбки станет лишь малой толикой в череде опасных последствий для организма. Остеопороз страшен инвалидизацией на фоне разрушения костей позвоночника и спонтанных переломов. Не допустить этого поможет строгое выполнение рекомендаций врача эндокринолога.
Читайте также:

