Кровоточивость десен при заболеваниях печени
Опубликовано: 24.07.2024
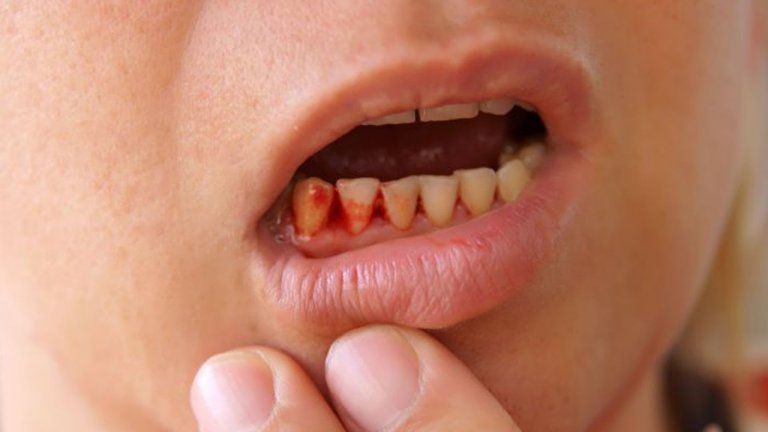
Кровоточивость десен у детей и взрослых - явление достаточно распространенное. Кто-то скажет, что это мелочь — кровь из десен. Но это не так, кровоточивость может быть признаком серьезного заболевания полости рта или инфекционной патологии. Если вы уже не первый раз видите кровь при чистке зубов у себя или у вашего ребенка, стоит обратиться к стоматологу.
Кстати, у многих девушек и женщин десны начинают кровоточить во время беременности. Основной причиной, как правило, являются гормональные изменения в организме. Через 2-3 месяца после родов ситуация изменится в лучшую сторону, вы перестанете ощущать неприятный вкус крови во рту.

Почему нельзя оставлять без внимания кровоточивость десен?
Во-первых, вас будет преследовать неприятный запах изо рта, который будет отталкивать от вас как окружающих, так и близких вам людей. Вы станете более закомплексованным и менее общительным.
А во-вторых, если отказаться от лечения, можно потерять здоровые зубы. Кровотечение из десен может быть вызвано пародонтитом, пародонтозом, стоматитом и гингивитом.

Основные причины кровоточивости десен
Причин может быть несколько - от болезней десен до неправильно подобранной щетки и камней на зубах.
- Частой причиной кровотечений из десен при чистке зубов является распространенное у детей и взрослых заболевание - пародонтоз. Зубные бактерии поражают полость рта, а затем проникают в зубодесневые карманы. Десна в пораженном месте может болеть и опухать, а при чистке зубов появляется кровь. Лечение пародонтоза поможет вам избавиться от данной проблемы.
- Следующей достаточно распространенной причиной, из-за которой десны кровоточат и воспаляются, является образование камней на зубах и под деснами из-за плохой гигиены полости рта. Чистить зубной налет нужно как минимум 1 раз в год, делает это стоматолог.
- Беременность и происходящие в результате нее гормональные изменения провоцируют болезненность десен и их кровоточивость.
- Жесткая щетка — является частой причиной появления крови во время чистки зубов. Оптимальный вариант – щетка с мягкой щетиной или щетиной средней жесткости.
- Инфекционные заболевания горла и носа тоже могут привести к тому, что десны опухают, болят, кровоточат.
- Авитаминоз. Из-за нехватки витаминов и микроэлементов страдает не только организм в целом, но и полость рта.
- В достаточно редких случаях причиной кровоточивости может стать курение.
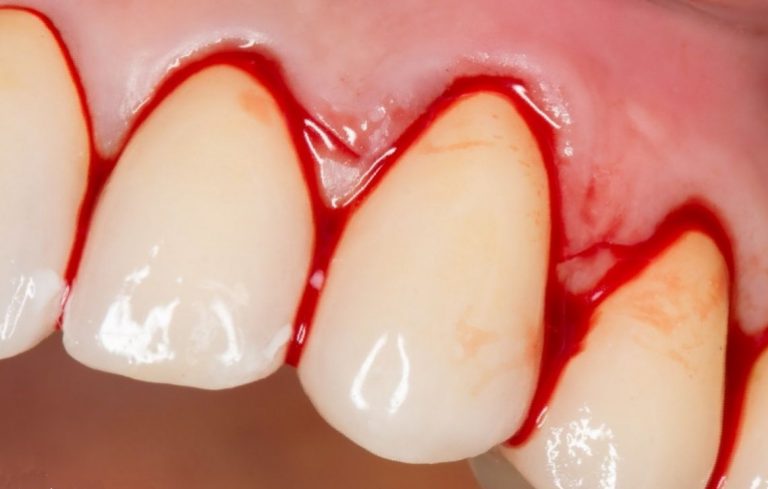
Как быстро остановить кровь
Если у вас вдруг резко потекла кровь из десны, остановить ее можно следующими способами:
- небольшая кровоточивость десен останавливается при помощи простой холодной воды или специального мятного ополаскивателя для полости рта (если его нет, можно использовать настойку ромашки или календулы, разведенные в теплой воде);
- купить в аптеке гомеопатические защитные полоски на десны и приклеить их на пораженный участок;
- остановить кровь из десны можно при помощи ватного тампона, смоченного в хлоргексидине (плотно прикладываем к больному месту и ждем, пока кровотечение пройдет).
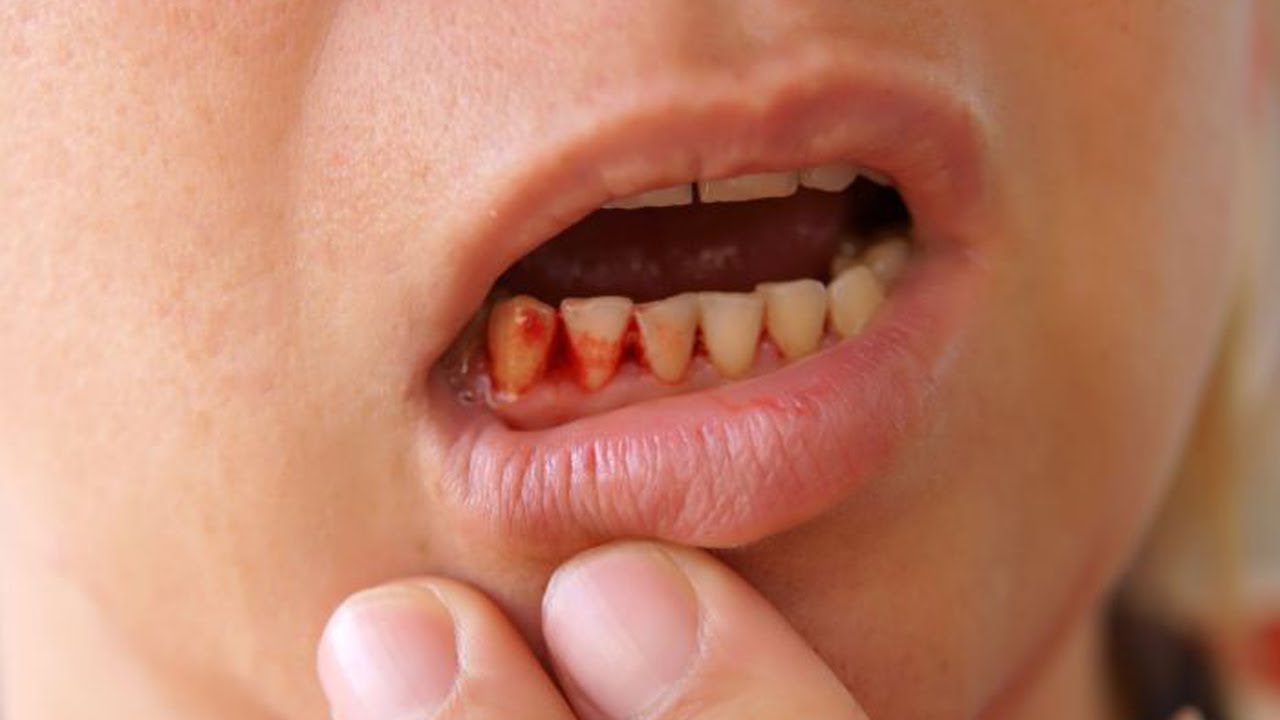
Что делать, если десны кровоточат постоянно
Вы перепробовали разные методы и способы борьбы с кровоточивостью, полоскали рот разными травами и покупали самые лучшие пасты, но ничего не помогает?
Чтобы вылечить больные десны, нужно произвести ряд несложных действий:
- Посетить стоматолога и сделать ультразвуковую чистку зубных отложений. Именно они являются частой причиной появления крови при чистке зубов и кровяного привкуса по утрам. Чистку зубов нужно делать 1-2 раза в год.
- После чистки обязательно нужно купить новую зубную щетку (желательно средней жесткости или мягкую), так как на старой скопилось большое количество бактерий, из-за которых десны могут кровоточить.
- Если позволяют финансы, пройдите лечение у пародонтолога. Он введет специальный лечебный раствор в зубодесневые карманы – они уменьшатся, в них не будут скапливаться остатки пищи и размножаться бактерии.
- Купите ирригатор. Это прибор, который вычищает остатки пищи при помощи водяной струи. Он не только очищает ротовую полость и делает зубы белее и чище, но и укрепляет слабые десны, массируя их. Конечно, в первые дни чистки кровь будет идти сильнее, чем обычно, но уже через 2 недели вы заметите результат - дыхание станет свежим, кровоточивость уменьшиться, а камни будут появляться значительно реже.
- Обязательно чистите зубы 2 раза в день, пользуйтесь ополаскивателем и при необходимости зубной нитью, если у вас нет ирригатора.
- Используйте народные средства. Можно делать отвар из коры дуба и полоскать им десны 2-3 раза в день, также для этих целей подойдет настойка ромашки, липы или календулы.
- Ешьте морковку и другие твердые овощи, чтобы укрепить десны и зубы.
Варикозное расширение вен пищевода и желудка находят у 60% больных циррозом печени, из которых 25% погибают от острых пищеводно-желудочно-кишечных кровотечений. Острое кровотечение из варикозно расширенных вен пищевода и кардии - наиболее частая причина пищеводно-желудочно-кишечных кровотечений и непосредственная причина смерти 1/3 больных циррозом печени. Сопутствующие циррозу печени эрозивно-язвенные поражения верхних отделов пищеварительного канала в редких случаях и обычно в терминальном периоде заболевания являются причиной обильных желудочно-кишечных кровотечений. Продолжительность жизни больных циррозом печени с варикозным расширением вен пищевода зависит от стадии варикоза и степени активности патологических изменений в печени и колеблется от 1,5 до 25 лет.
Летальность после первого кровотечения составляет от 30 до 60%. На фоне кровотечения резко ухудшается функциональная способность печени, часто образуются массивные гипоксические некрозы в ней. При кровотечениях у больных возникают или нарастают желтуха, энцефалопатия, прогрессивно ухудшаются показатели функциональных проб печени, хотя при этом величина асцита и размеры селезенки могут уменьшаться в связи с переходом асцитической жидкости в сосудистое русло и снижением портального давления.
Кровотечение возникает в периоде портального гипертонического криза, когда внезапное повышение портального давления вызывает разрыв аневризм расширенной пищеводной или желудочной вены. Вероятность кровотечения положительно коррелирует с размерами варикозных узлов: в I стадии при эндоскопии видны линейные розовато-голубые вены в слизистой оболочке диаметром менее 2 мм, во II стадии - выдающиеся в просвет синеватые флебэктазии с нодулярными выпячиваниями диаметром 2-3 мм; в III стадии - узловато-извитые синие змеевидные стволы, часто доходящие до свода желудка и выступающие в просвет пищевода до середины его диаметра; в IV стадии - гроздевидные, заполняющие почти весь просвет пищевода темно-синие сосудистые пучки диаметром более 4 мм.
Наибольший риск острого кровотечения из варикозно расширенных вен пищевода и желудка отмечается у больных (с более чем 15-20 мм) расширенной венечной веной желудка, определяемой при ангиографии. Причиной повышения портального давления чаще всего является тяжелая сосудистая и паренхиматозная декомпенсация цирроза печени. У больных с отечно-асцитическим синдромом кровотечения развиваются значительно чаще, чем у больных циррозом без асцита, и в 2 раза чаше заканчивается летальным исходом. Прогноз кровотечения относительно благоприятный у больных в доасцитическую стадию, без желтухи и с нормальным уровнем альбумина крови и неблагоприятен при наличии асцита, гипокалиемии, алкалоза, выраженной гепатоцеллюлярной недостаточности и активности воспалительного процесса в печени (уровень билирубина крови > 51 мкмоль/л, альбумина 1,1 мкмоль/л/ч) и при значительных кровопотерях, требующих для возмещения более 2 л крови или ее заменителей в комплексе с эритроцитной массой. У 15% больных циррозом печени острое массивное кровотечение из верхних отделов пищеварительного канала бывает первым проявлением латентно протекавшего заболевания. У них в отличие от больных с неповрежденной печенью при кровотечении из язвы желудка или двенадцатиперстной кишки или из других источников часто имеет место гипераммониемия. Это следствие эндогенной нагрузки катаболитами белка из-за скопления крови и продуктов ее распада в толстой кишке. После впервые возникшего кровотечения возрастает риск повторных кровотечений.
Классически кровотечение проявляется рвотой темной венозной кровью или «кофейной гущей». Первоначально может возникнуть необильная рвота, а спустя 0,5-1 ч появляется обильная кровавая рвота до 1,5-2 л и более крови. Через несколько часов появляется жидкий или вязкий дегтеобразный стул - мелена. Возможна спонтанная остановка кровотечения в пределах 12-24 ч с его повторением через 7-14 дней. Иногда первым и единственным симптомом бывает мелена. В таком случае кровотечение развивается исподволь, значительных нарушений гемодинамики в течение первых суток после начала кровотечения может не быть.
При эндоскопии через 6-12 ч после начала кровотечения разрыв варикозной вены у 70% больных определяется на уровне гастроэзофагеального перехода или над ним. У части больных кровоточат расширенные вены проксимальных отделов малой кривизны желудка под переходом в пищевод или вены нижней трети пищевода. Редкими причинами кровотечений из верхних отделов пищеварительного канала у больных циррозом являются острые и хронические язвы или эрозии, геморрагический гастрит или эзофагит и синдром Мэллори-Вейса (разрыв слизистой оболочки в области пищеводно-желудочного соустья при длительной неукротимой рвоте).
При проведении эзофагогастродуоденоскопии при кровотечениях необходимо проявлять осторожность в отношении введения больших доз седативных препаратов из-за опасности прогрессирования энцефалопатии и аспирации крови в бронхиальное дерево легких. Эндоскопию при нарастающих кровотечениях следует выполнять после восстановления объема крови путем экстренного введения в вену плазмозамещающих растворов и одногруппной крови, эритроцитной массы с раствором альбумина или реополиглюкина. Перед эндоскопией желудок промывают несколькими литрами воды для удаления скопившейся в нем крови и сгустков.
По сей день врачи теряются в догадках, почему же возникает лейкемия. Однако в одном они абсолютно уверены: длительная кровоточивость десен является одним из симптомов, которые указывают на это тяжелое заболевание.

Алексей Фошкин/ «Здоровье-Инфо»
До сих пор врачи не могут понять, причины возникновения лейкемии. Однако хорошо известны ее симптомы. Ошибочно принято считать, что лейкемия, как корь или свинка, поражает исключительно детей. Эта болезнь возникает в любом возрасте, от 7 до 77 лет.
Механизм действия лейкемии прост, что свойственно практически всем серьезным заболеваниям, тяжело поддающимся лечению. Без видимых причин костный мозг дает сбои в своей работе. Оговоримся сразу: костный мозг – важный орган, который продуцирует клетки крови. Когда мы здоровы, этот орган вырабатывает несколько полноценных видов клеток:
- Лейкоциты (клетки белового цвета), их основная задача защищать организм от вредного воздействия окружающей среды и всего, что в ней водится (микробов, бактерий, аллергенов и так далее). Именно эти клетки противостоят гриппу и другим страшным инфекционным заболеваниям.
- Эритроциты (клетки крови красного цвета, которые и обеспечивают ей главный оттенок) – это своеобразные курьеры, они переносят кислород и другие питательные вещества ко всем органам, обеспечивая тем самым бесперебойное течение всех процессов жизнедеятельности: от биения сердца до роста волос.
- Тромбоциты – клетки, которые минимизируют потери крови. Именно благодаря ним кровь свертывается.
При лейкемии костный мозг без видимых причин начинает вырабатывать «бракованные» лейкоциты. Вместо полноценных клеток, готовых защищать организм ото всех хворей, он выдает «полуфабрикаты»: недоразвитые клетки, которые не в состоянии справляться со своей задачей. При этом они растут быстрее нормальных лейкоцитов – из-за чего цвет кожи приобретает белесый оттенок. Ускоренное взросление «недоделанных» клеток приводит к тому, что они постепенно вытесняют эритроциты и тромбоциты. Именно после этого и возникают симптомы надвигающейся лейкемии.
Симптомы серьезных заболеваний всегда вызывают дискомфорт: предупреждают нас о том, что с организмом что-то не так. При этом человеку без медицинского образования они редко подсказывают, в чем именно проблема. К сожалению, лейкемия не является исключением из этого правила. И нередко она начинается с кровоточивости десен при любом самом безобидном действии. Например, если вы откусили яблоко, а на нем остался отчетливый кровавый след – это уже один из симптомов болезни. Он свидетельствует, о том, что тромбоцитов уже недостаточно, чтобы останавливать кровь даже при незначительном повреждении. А также он сигнализирует: необходимо срочно сдать анализы на малокровие.
Практически у всех болезней есть одна общая черта – чем быстрее обратишься к врачу, тем меньше последствий. Лейкемия – из их числа. Учтите, что в данном конкретном случае требуется не только стоматолог, но и онколог.
Кроме повышенной кровоточивости десен, диагноз «лейкемия» могут подсказать еще несколько симптомов (наличие как минимум двух из них – повод обратиться к онкологу):
- Повышение температуры без видимых причин.
- Частые головные боли.
- Неожиданная ломота в костях и суставах, которая никак не связана с занятиями спортом или изменениями погоды.
- Увеличение селезенки, поэтому может наблюдаться вздутие живота, которое не проходит неделями, в совокупности с кровоточивостью десен, это должно насторожить.
- Неожиданное похудение на фоне выше описанных симптомов также должно послужить поводом для обращения к врачу.
- Частые инфекционные заболевания и сильные осложнения после них – тревожный сигнал.
И вас вылечат
Лечение лейкемии зависит от степени ее запущенности. То есть от количества белых «бракованных» телец, которые уже успели вытеснить красные. В любом случае необходимо быстро обратиться к врачу. Своими руками или «народными средствами» тут ничего не сделать.
После того, как будет поставлен диагноз, врач предложит один из двух методов лечения (либо их комбинацию):
- Химиотерапия – это главный способ лечения лейкемии. В ходе него пациенту вводятся химиопрепараты, стабилизирующие выработку лейкоцитов.
- Лучевая терапия (радиологическое лечение) – на ранних стадиях развития заболевания избыток белых клеток разрушается с помощью облучения.

Кровоточивость десен у детей и взрослых - явление достаточно распространенное. Кто-то скажет, что это мелочь — кровь из десен. Но это не так, кровоточивость может быть признаком серьезного заболевания полости рта или инфекционной патологии. Если вы уже не первый раз видите кровь при чистке зубов у себя или у вашего ребенка, стоит обратиться к стоматологу.
Кстати, у многих девушек и женщин десны начинают кровоточить во время беременности. Основной причиной, как правило, являются гормональные изменения в организме. Через 2-3 месяца после родов ситуация изменится в лучшую сторону, вы перестанете ощущать неприятный вкус крови во рту.

Почему нельзя оставлять без внимания кровоточивость десен?
Во-первых, вас будет преследовать неприятный запах изо рта, который будет отталкивать от вас как окружающих, так и близких вам людей. Вы станете более закомплексованным и менее общительным.
А во-вторых, если отказаться от лечения, можно потерять здоровые зубы. Кровотечение из десен может быть вызвано пародонтитом, пародонтозом, стоматитом и гингивитом.

Основные причины кровоточивости десен
Причин может быть несколько - от болезней десен до неправильно подобранной щетки и камней на зубах.
- Частой причиной кровотечений из десен при чистке зубов является распространенное у детей и взрослых заболевание - пародонтоз. Зубные бактерии поражают полость рта, а затем проникают в зубодесневые карманы. Десна в пораженном месте может болеть и опухать, а при чистке зубов появляется кровь. Лечение пародонтоза поможет вам избавиться от данной проблемы.
- Следующей достаточно распространенной причиной, из-за которой десны кровоточат и воспаляются, является образование камней на зубах и под деснами из-за плохой гигиены полости рта. Чистить зубной налет нужно как минимум 1 раз в год, делает это стоматолог.
- Беременность и происходящие в результате нее гормональные изменения провоцируют болезненность десен и их кровоточивость.
- Жесткая щетка — является частой причиной появления крови во время чистки зубов. Оптимальный вариант – щетка с мягкой щетиной или щетиной средней жесткости.
- Инфекционные заболевания горла и носа тоже могут привести к тому, что десны опухают, болят, кровоточат.
- Авитаминоз. Из-за нехватки витаминов и микроэлементов страдает не только организм в целом, но и полость рта.
- В достаточно редких случаях причиной кровоточивости может стать курение.

Как быстро остановить кровь
Если у вас вдруг резко потекла кровь из десны, остановить ее можно следующими способами:
- небольшая кровоточивость десен останавливается при помощи простой холодной воды или специального мятного ополаскивателя для полости рта (если его нет, можно использовать настойку ромашки или календулы, разведенные в теплой воде);
- купить в аптеке гомеопатические защитные полоски на десны и приклеить их на пораженный участок;
- остановить кровь из десны можно при помощи ватного тампона, смоченного в хлоргексидине (плотно прикладываем к больному месту и ждем, пока кровотечение пройдет).

Что делать, если десны кровоточат постоянно
Вы перепробовали разные методы и способы борьбы с кровоточивостью, полоскали рот разными травами и покупали самые лучшие пасты, но ничего не помогает?
Чтобы вылечить больные десны, нужно произвести ряд несложных действий:
- Посетить стоматолога и сделать ультразвуковую чистку зубных отложений. Именно они являются частой причиной появления крови при чистке зубов и кровяного привкуса по утрам. Чистку зубов нужно делать 1-2 раза в год.
- После чистки обязательно нужно купить новую зубную щетку (желательно средней жесткости или мягкую), так как на старой скопилось большое количество бактерий, из-за которых десны могут кровоточить.
- Если позволяют финансы, пройдите лечение у пародонтолога. Он введет специальный лечебный раствор в зубодесневые карманы – они уменьшатся, в них не будут скапливаться остатки пищи и размножаться бактерии.
- Купите ирригатор. Это прибор, который вычищает остатки пищи при помощи водяной струи. Он не только очищает ротовую полость и делает зубы белее и чище, но и укрепляет слабые десны, массируя их. Конечно, в первые дни чистки кровь будет идти сильнее, чем обычно, но уже через 2 недели вы заметите результат - дыхание станет свежим, кровоточивость уменьшиться, а камни будут появляться значительно реже.
- Обязательно чистите зубы 2 раза в день, пользуйтесь ополаскивателем и при необходимости зубной нитью, если у вас нет ирригатора.
- Используйте народные средства. Можно делать отвар из коры дуба и полоскать им десны 2-3 раза в день, также для этих целей подойдет настойка ромашки, липы или календулы.
- Ешьте морковку и другие твердые овощи, чтобы укрепить десны и зубы.
Если верить американским врачам, ежегодно только в США от цирроза печени погибает 49 500 человек. В России цирроз печени находится на 7 месте среди причин смерти, всего — 47 200 случаев в год [1] . Отчего возникает эта грозная болезнь, как ее избежать и можно ли повернуть процесс вспять — читайте в нашей статье.
Цирроз печени: характеристика заболевания и стадии его развития
Цирроз печени — хроническое прогрессирующее заболевание, в основе которого постепенная гибель клеток печени (гепатоцитов), избыточное разрастание нефункциональной соединительной ткани и активное деление сохранившихся гепатоцитов. Это ведет к нарушению нормального строения органа, невозможности выполнять функции (развитию печеночной недостаточности) и изменению внутрипеченочного кровотока.
В экономически развитых странах цирроз печени входит в шесть основных причин смерти для возраста 35–60 лет. Ежегодно заболеваемость увеличивается на 3,7% [2] .
Цирроз может стать исходом любого хронического воспаления печеночной ткани. Само же воспаление может быть вызвано множеством причин, начиная от вирусов и заканчивая неправильным питанием. Избыток жиров и легко усваиваемых углеводов в пище ведет к избыточному накоплению жира в гепатоцитах (стеатоз), что может стать причиной развития воспаления (стеатогепатит). Независимо от внешней причины, вызвавшей воспаление (вирусов, лекарств, неправильного питания — подробно об этом далее), в тканях печени активируются так называемые звездчатые клетки, которые начинают синтезировать коллаген, то есть соединительную (фиброзную) ткань, которая, собственно, и нарушает нормальную работу печени.
Получившаяся фиброзная ткань:
- препятствует обмену веществ между кровью и гепатоцитами;
- нарушает питание клеток печени;
- скапливаясь вокруг мелких сосудов, усиливает сопротивление току крови, что повышает давление в системе воротной вены (переносящей кровь от органов брюшной полости в печень);
- нарушает отток желчи.
Эти изменения приводят к печеночной недостаточности и портальной гипертензии — повышению давления в системе воротной вены.
В развитии болезни выделяются 3 стадии:
- Начальная: на фоне выраженных патоморфологических изменений симптомы минимальны.
- Стадия выраженных клинических проявлений, когда разворачивается типичная картина заболевания.
- Терминальная: появляются необратимые изменения во всех органах и системах, что приводит к летальному исходу.
Основные осложнения цирроза печени:
- гепаторенальный синдром — нарушение функции почек на фоне портальной гипертензии;
- печеночная энцефалопатия — поражение мозга из-за хронической интоксикации продуктами обмена веществ, которые печень должна обезвреживать;
- кровотечение из варикозно расширенных вен пищевода, образовавшихся из-за повышенного давления в системе воротной вены;
- асцит — скопление в брюшной полости жидкости, «пропотевшей» сквозь стенки расширенных из-за портальной гипертензии вен.
Причины заболевания
Основные причины развития цирроза:
- злоупотребление алкоголем (по данным разных источников от 30 до 80% случаев) [3] ;
- хронические вирусные гепатиты (В, С) — до 40% случаев;
- болезни желчных путей, приводящие к застойным явлениям;
- химические и лекарственные интоксикации;
- хронический дефицит белков и витаминов в пище;
- крайне редко — врожденные нарушения обмена веществ.
Исходя из причин возникновения циррозы делятся на:
- алкогольный;
- вирусный;
- лекарственно индуцированный;
- метаболический — вызванный генетически обусловленными аномалиями обмена веществ;
- первичный билиарный цирроз;
- вторичный билиарный цирроз;
- застойный;
- аутоиммунный;
- криптогенный (причина не установлена).
Крайне трудно провести грань между начавшимся фиброзом и развитием цирроза печени. Несмотря на то, что гистологически (при исследовании биоптата печеночной ткани) выделяют 4 степени фиброза, появление развернутой клинической картины, как правило, говорит о финальной стадии процесса фиброзирования: циррозе — состоянии окончательно необратимом.
Признаки цирроза
Первым проявлением фиброза обычно становится так называемый астеновегетативный синдром: беспричинная усталость, слабость, раздражительность, «капризы» и головные боли.
Далее проявляется комплекс симптомов, которые врачи называют диспептическим:
- пониженный аппетит;
- тошнота, рвота;
- тяжесть «под ложечкой»;
- вздутие живота;
- отрыжка;
- чередование запоров и поносов.
К этим признакам может присоединяться ноющая боль и тяжесть в правом подреберье.
Поскольку печень — главный орган, синтезирующий белки организма, в том числе и белки, регулирующие свертываемость крови, по мере прогрессирования болезни развивается геморрагический синдром:
- кровоточивость десен;
- носовые, маточные кровотечения;
- беспричинные гематомы (синяки);
- точечные подкожные кровоизлияния в виде сыпи (экхимозы);
- желудочные, кишечные кровотечения;
- кровотечения из варикозно расширенных вен пищевода.
Постепенно снижается вес, вплоть до кахексии (т. е. истощения). Из-за асцита начинает расти живот, появляются отеки на ногах, лице — из-за дефицита белка. Накопление токсинов вызывает энцефалопатию.
В зависимости от состояния больного выделяют четыре стадии печеночной энцефалопатии:
- Продромальная стадия: появляется эмоциональная неустойчивость, тревога сменяется эйфорией, раздражительность — апатией. Нарушается память, внимание, замедляется мышление. Меняется сон: ночью больной страдает от бессонницы, днем — от постоянной сонливости. Появляются первые признаки нарушения речи и письма.
- Больные становятся агрессивными, ведут себя «странно», совершают бессмысленные поступки, часто развивается неопрятность. Нарушается координация, снижается разборчивость речи. Возможны желтуха и появление сладкого «печеночного» запаха изо рта.
- Ступор. Длительный сон с редкими пробуждениями, во время которых пациент может приходить в возбужденное состояние. Нарушаются рефлексы, возможны судороги, недержание мочи.
- Кома. Сознание отсутствует, нет реакции на болевые раздражители. В терминальной стадии исчезает реакция зрачков на свет, рефлексы.
Врач при обследовании больного циррозом может увидеть:
- увеличение печени и селезенки;
- желтуху;
- сосудистые звездочки и расширенные вены на передней брюшной стенке;
- геморрагические высыпания;
- ярко-красные ладони (пальмарную эритему);
- признаки гормональных расстройств (гинекомастия, атрофия яичек).
При первых же симптомах нужно обратиться к врачу-терапевту, который порекомендует основные лабораторные исследования и с их результатами переадресует пациента к гастроэнтерологу, по возможности — специализирующемуся на болезнях печени (врачу-гепатологу). При появлении признаков печеночной энцефалопатии необходима консультация невролога.
Как вылечить цирроз печени?
Единственный радикальный метод лечения цирроза печени — трансплантация органа. Вовремя начатая медикаментозная терапия позволяет замедлить процесс и поддержать нарушенные функции.
По возможности необходимо устранить причину цирроза: отказаться от алкоголя, провести противовирусную терапию. Очень важен щадящий образ жизни без чрезмерных физических и психоэмоциональных нагрузок, полноценный сон.
Необходимо строго соблюдать диету: ограничить животные белки, восполняя их недостаток молочными продуктами, белки которых легче усваиваются. Суточное количество белка должно быть не менее 60 г, а при отсутствии печеночной энцефалопатии — 80–100 г. Суточная калорийность — 1800–2500 ккал. Если говорить о калорийности в целом, она тем выше, чем моложе пациент и чем выше его физическая активность. Обязательно наличие в рационе пищевых волокон, клетчатки: овощей, фруктов, цельных злаков, отрубей. Пищевые волокна не только способствуют развитию нормальной микрофлоры, которая активно участвует в пищеварении, но и способны всасывать токсические вещества. Питание 5–6-разовое. При появлении отеков ограничивается соль.
Используемые группы медикаментов:
- Противовирусные средства — для лечения вирусных гепатитов;
- Глюкокортикостероиды и цитостатики — при выраженных аутоиммунных процессах;
- Симптоматическая терапия — коррекция свертывающей системы крови, снятие отеков, лечение энцефалопатии и т. д.
- Антиоксиданты — витамины С, Е, альфа-липоевая кислота и другие. Угнетают процесс перекисного окисления липидов, который развивается при любом воспалении и запускает каскад реакций, разрушающих клетки. Помогают предотвратить обострение и улучшить функциональное состояние печени.
- Глицирризиновая кислота (входит в состав лекарственного средства «Фосфоглив»). Эффективность действующего вещества впервые была обнаружена в Японии, и после 30 лет успешного применения препаратов на его основе глицирризиновая кислота стала включаться в составы различных лекарственных средств во всем мире. Глицирризиновая кислота не только защищает клетки печени от свободных радикалов и стабилизирует мембраны гепатоцитов, но и активирует клетки иммунной системы под названием «натуральные киллеры». Этот вид клеток призван уничтожать звездчатые клетки — первопричину развития фиброза [4] . Кроме того, глицирризиновая кислота обладает выраженной противовирусной и противовоспалительной активностью [5] .
- Эссенциальные фосфолипиды («Эссенциале»), средства на основе экстракта расторопши (например, «Силимарин»), препараты на основе урсодезоксихолевой кислоты (например, «Урсофальк»). Эти вещества стабилизируют мембраны клеток печени, предотвращая разрушение гепатоцитов, ускоряют их регенерацию, предотвращают развитие фиброза, стимулируют синтез белка и тормозят процессы перекисного окисления липидов.
- Адеметионин (S-аденозил-L-метионин) [6] составляет основу таких лекарственных средств как «Гептрал» [7] , «Гепаретта» [8] , «Гептор» [9] . Обладает детоксикационными, регенерирующими, антиоксидантными, антифиброзирующими и нейропротективными свойствами. В биохимических реакциях адеметионин является донором метильной группы для синтеза фосфолипидов клеточных мембран, нейротрансмиттеров, нуклеиновых кислот, белков, гормонов. Является предшественником цистеина, таурина, глутатиона, коэнзима ацетилирования. У пациентов с диффузными заболеваниями печени (цирроз, гепатит) с синдромом внутрипеченочного холестаза понижает выраженность кожного зуда и изменений биохимических показателей (прямого билирубина, активности ЩФ, аминотрансфераз). Терапия сопровождается исчезновением астенического синдрома у 54% пациентов и уменьшением его интенсивности у 46% больных. По результатам клинических исследований, гепатопротективный, антихолестатический и антиастенический эффекты сохраняются в течение 3-х месяцев после прекращения лечения. Показана эффективность при гепатопатиях, обусловленных гепатотоксическими лекарственными средствами. В результате лечения пациентов с опиоидной наркоманией, сопровождающейся поражением печени, отмечалась регрессия клинических проявлений абстиненции, улучшение функционального состояния печени и процессов микросомального окисления.
Цирроз печени — опасное заболевание. Но если выявить проблему на ранних стадиях, можно надолго замедлить его развитие. Внимательное отношение к своему здоровью и регулярные обследования помогут улучшить качество и продолжительность жизни при обнаруженном фиброзе.
Профилактика цирроза печени
«Правильное питание» и «здоровый образ жизни» — фразы, успевшие изрядно поднадоесть. Но они как нельзя более точны, когда речь идет о профилактике цирроза печени. Самые частые причины этой патологии — избыточно калорийное и нерегулярное питание, злоупотребление алкоголем и вирусные гепатиты. Что касается питания и алкоголя — тут все в руках самого человека. Гепатиты же передаются не только через медицинский инструментарий, но и при незащищенных половых контактах. К счастью, вакцинация от гепатита В (являющегося частой причиной не только цирроза, но и рака печени) в нашей стране включена в календарь прививок.
Полноценное, но не чрезмерное питание, умеренная физическая активность приведут в отличную форму не только печень, но и весь организм. Специально же для поддержки правильной работы печени есть целая группа препаратов под названием «гепатопротекторы». Они позволяют защитить самую крупную железу нашего тела при длительном приеме лекарств, праздничных застольях и в других подобных ситуациях, которые случаются в жизни каждого взрослого человека. Гепатопротекторы, особенно включающие глицирризиновую кислоту, могут назначаться и при уже имеющихся гепатитах той или иной природы, для поддержания нормальных функций печени и профилактики фиброза. Так, препараты, в составе которых есть сочетание фосфолипидов и глицирризиновой кислоты, зарекомендовали себя положительно, в частности, в силу способности данных активных компонентов снимать воспаление.

Воспалительные процессы в печени могут привести к циррозу.
Читайте также:

