Лечение пародонтит при беременности
Опубликовано: 22.04.2024
Теория фокальной инфекции, которая приобрела наибольшую популярность в течение XIX и начала XX веков, определяет сепсис как основную причину развития и прогрессирования множества воспалительных заболеваний, таких как, например, артрит, пептические язвы и аппендицит.
Учитывая подобный подход к теории развития фокальной инфекции, множество зубов просто удаляли, дабы предупредить прогрессирование разлитого инфекционного поражения. Однако сегодняшние открытия, посвящённые идентификации и классификации микроорганизмов полости рта с учетом специфики их состава в норме и при патологии, позволили более аргументированного подойти к лечению основных стоматологических заболеваний.
Вместе с тем стало очевидно, что полость рта на самом деле может быть источником распространения патогенных микроорганизмов в более отдаленные участки тела, особенно у пациентов с компрометированным иммунным статусом при наличии злокачественных образований, диабета, ревматоидного артрита или при лечении указанных заболеваний антибиотиками. Результаты определенного количества исследований указывают на то, что инфекции полости рта, особенно маргинальный и апикальный периодонтит, действительно являются факторами риска для развития системных патологий.
Также обнаружено, что патологии пародонта — отдельный фактор риска для развития сердечно-сосудистых, церебральных и респираторных заболеваний и, кроме того, могут играть негативную роль в процессе преждевременных родов и развитии преэклампсии.
Механизмы связи инфекции полости рта и вторичных нестоматологических заболеваний
Предложено три возможных механизма взаимосвязи, которые потенциально могут объединять патологии полости рта с вторичными системными заболеваниями:
- Метастатическая инфекция.
- Метастатическая травма.
- Метастатическое воспаление.
Патология пародонта повышает восприимчивость к системным заболеваниям
Патологии пародонта являются многофункциональными заболеваниями, при которых развиваются воспаление и деструкция аппарата, удерживающего зуб. Подобные нарушения вызываются бактериями, находящимися в зубной бляшке, десять основных из которых ассоциируются с повреждением пародонта и в основном относятся к грамм-негативным палочкам, которые вызывают воспаление и разрушение системы прикрепления зубов. Actinobacillus actinomycetemcomitans, Porphyromonas gingivales и Bacteriodsforsythus чаще всего связывают с патологией пародонта.
В свою очередь, пародонтит может повышать восприимчивость организма к системным заболеваниям посредством трех механизмов:
- влияние одних и тех же факторов риска;
- влияние биоплёнки как резервуара грамм-негативных бактерий;
- влияние самого пародонта как резервуара воспалительных медиаторов.
- Общие факторы риска для пародонтита и сердечно-сосудистых заболеваний.
Для обоих заболеваний характерны такие совместные факторы риска: курение, стресс, возраст, этническая принадлежность и мужской пол.
- Общие факторы риска для пародонтита и преждевременных родов с рождением младенцев с низким весом (ПРНВМ).
Для обоих состояний факторами риска являются возраст матери старше 34 лет или же младше 17 лет, афроамериканская этническая принадлежность, низкий социально-экономический статус, неадекватный пренатальный уход, злоупотребление наркотиками или алкоголем, курение, гипертония, инфекции мочеполовых путей, сахарный диабет, множественная беременность. Более того, курение во время беременности ассоциируется с 20—30% случаев ПРНВМ и с 10% случаев смертей младенца или плода.
- Поддесневая биопленка. Характеризуется высокой концентрацией бактерий, которая в значительной мере повышает общую бактериальную нагрузку на организм. Количество патогенных микроорганизмов в пораженном изъязвлением бороздковом эпителии может достигать 10—10. Пародонт представляет собой высоковаскуляризированную ткань, в которой при воспалении формируется плотная сеть капилляров, входящих в состав грануляционной ткани на границе со сформировавшимся пародонтальным карманом. В результате постоянной активации воспалительных клеток уровень провоспалительных медиаторов в структуре пародонта значительно повышается, таким образом, пародонт, по сути, превращается в резервуар цитокинов, которые в дальнейшем могут мигрировать по всему телу. Доказано, что у пациентов с пародонтитом в сыворотке крови значительно повышен уровень таких биомаркеров воспаления, как IL-Ib, TNF-a, IL-6 и C-реактивный белок. Следовательно, пародонтит провоцирует развитие воспалительного стресса, вызывая высвобождение потенциально вредных медиаторов воспаления в кровоток.
Пародонтальный резервуар липополисахаридов и воспалительных медиаторов
В результате предварительно проведённых исследований доказана негативная непрямая роль продуктов бактериального метаболизма, например эндотоксинов, на организм человека. Эндотоксины в форме липополисахаридов стимулируют продукцию простагландинов плацентой и хориоамнионом, а повышенные уровни ЛПС были зарегистрированы в составе амниотической жидкости в случаях ПРНВМ. Провоспалительные цитокины IL-I, IL-6 и TNF-a могут проходить через эмбриональную мембрану и, таким образом, негативно влиять на плод, провоцируя потенциальное развитие ПРНВМ. Следует напомнить, что огромное количество этих цитокинов в организме человека отмечается как раз при хроническом пародонтите.
Преэклампсия и пародонтит
Преэклампсия является опасным заболеванием в период беременности, которое влияет как на организм матери, так и на организм ребенка. В структуре преэклампсии выделяют два синдрома. Первый является материнским и характеризируется активацией эндотелиальных клеток, гипертонией и протеинурией. Второй же поражает организм плода и проявляется внутриутробным замедлением роста. Симптомы данного синдрома проявляются во втором и третьем триместрах беременности. При этом преэклампсия является полиэтиологической патологией. Ее развитию способствует огромное количество генетических, иммунных и гормональных факторов, а также факторы ожирения и расовой принадлежности. Кроме того, потенциально на развитие преэкламсии влияют факт первых родов у матери, отягощающий акушерский анамнез, наличие патологий почек или дефектов развития матки, многоводие, повышение уровня липидов в сыворотке, отсутствие дородовой помощи для матери и факт наличия сахарного диабета.
Наличие патологии пародонта у матери во время беременности повышает риск развития преэклампсии. Было предположено, что известный уже механизм развития атеросклероза по своему патогенезу напоминает механизм развития преэклампсии и аналогично ассоциируется с воздействием инфекционных факторов.
Сердечно-сосудистые заболевания и пародонтит
Недавно проведенные исследования предоставили довольно противоречивые данные о взаимосвязи между стоматологической патологией, в частности пародонтитом, и сердечно-сосудистыми заболеваниями. Ранее же было установлено наличие эпидемиологической взаимосвязи между пародонтитом и сердечно-сосудистыми нарушениями. Механизм подобной связи заключается в том, что грамм-негативные микроорганизмы, которые провоцируют развитие пародонтита, выделяют также эндотоксины и стимулируют секрецию воспалительных цитокинов, и уже последние инициируют или же усугубляют атерогенез и тромбоэмболические нарушения.
Некоторые исследователи установили, что P.gingivalis может активно приклеиваться и даже проникать в эндотелиальные клетки сердца плода крупного рогатого скота, а также в эндотелиальные клетки аорты и пупочную вену человека. Эффективность инвазии составляла 0,1, 0,2 и 0,3% в эндотелиальные клетки аорты, пупочной вены и сердца соответственно. Сообщалось, что специфический белок теплового шока, HSP65, характеризуется наличием связи с риском развития сердечно-сосудистых нарушений и реакцией организма-хозяина на инвазию в клеточные структуры. Белки теплового шока важны для поддержки нормальной клеточной функции, а также могут играть дополнительную роль фактора вирулентности для многих видов бактерий. Предполагается, что взаимодействие между экспрессированным HSP65 и иммунным ответом на бактериальную инфекцию зависит и является ответственным за раннее атеросклеротическое поражение сосудов.
Хронические инфекции полости рта стимулируют экспрессию высоких уровней HSP65 у пациентов с высоким риском развития сердечно-сосудистых патологий. Теоретической основой для аргументации подобной связи является то, что повышенный уровень воспалительных медиаторов может повысить уровень формирования атеросклеротических бляшек. Однако с клинической точки зрения аргументация подобной взаимосвязи является затруднительной, поскольку сердечно-сосудистые нарушения и пародонтит, по сути, характеризуются наличием аналогичных факторов риска, например возраста и курения. Кроме того, замечен интересный факт, что прием препаратов для купирования сердечно-сосудистых патологий может повысить риск развития пародонтита. Ввиду этого пациентам следует контролировать факторы риска, связанные с основной сердечно-сосудистой патологией, и при этом не забывать о поддержке адекватного уровня гигиены полости рта.
Преждевременные роды, ограничение роста плода и пародонтит
В результате проведенных исследований отмечено наличие связи между пародонтитом и осложнениями, которые могут возникнуть при родах, включая слишком ранние роды (гестационный возраст Выводы
Патологии пародонта являются потенциальным фактором риска для развития осложнений во время беременности. Именно поэтому своевременное пародонтологическое лечение и поддержка адекватного уровня гигиены полости рта среди беременных женщин с пародонтитом важны для минимизации возможных негативных исходов периода гестации. Обеспечение же стоматологической помощи еще до начала беременности и мониторинг состояния стоматологического статуса матери — одни из наиболее важных профилактических мероприятий, позволяющие избежать не только осложнений, но и самих рисков их развития.
Перевод: Мирослав Гончарук-Хомин, Юлия Девятко
11 июля 2017 4 минуты 1 заданых вопросовВо время беременности иммунная система женщины слабеет, и активизируются микробы с бактериями — они могут стать причиной возникновения такого воспалительного заболевания полости рта, как пародонтит. Чем он грозит будущим мамам и как проводится лечение в этот период?

По большому счету, пародонтит опасен для всех людей одинаково, вне зависимости от пола и «интересности положения»: отсутствие своевременного лечения может привести к различным осложнениям и даже к полной потере зубов. Но будущим мамам приходится столкнуться с некоторыми неприятными особенностями развития болезни.
Причины возникновения пародонтита у беременных женщин
Пародонтит при беременности возникает на фоне значительного повышения секреции таких гормонов, как эстроген, прогестерон, а также увеличения секреции гормоноподобных веществ простагландинов – все это стимулирует активное развитие воспалительных заболеваний. Опасен и токсикоз в первом триместре: он может стать причиной обострения недолеченного когда-то воспаления слизистых и десен — гингивита. А тут уже и до пародонтита буквально один шаг.
Симптомы и проявления пародонтита при беременности
Первые признаки пародонтита появляются в течение первого триместра беременности, когда происходят наиболее значимые изменения гормонального фона и организм учится функционировать по-новому. И вот что тогда может произойти:
- образуется зубной камень
- появляется неприятный запах изо рта
- возникает болезненность и отечность десен
- слизистая краснеет
- во время чистки зубов кровоточат десны
- увеличивается глубина пародонтальных карманов
Проявления пародонтита при беременности могут оказаться и более серьезными: в пародонтальных карманах появляются гнойные выделения, разрушается опорная структура зуба, наконец, зубы расшатываются и выпадают. Казалось бы, это признаки уже застарелого, запущенного заболевания. Но дело в том, что без стоматологического обследования и дальнейшего лечения пародонтит ведет к быстрому и значительному ухудшению самочувствия. Самостоятельно, в домашних условиях, не обращаясь за профессиональной помощью вылечить пародонтит при беременности практически невозможно.
Лечение пародонтита при беременности
В первую очередь врач назначает профессиональную чистку зубов, включающую удаление зубного камня и мягкого зубного налета. Но так как во время беременности не рекомендуется проводить ультразвуковую чистку зубов, специалисты используют механический метод удаления отложений и последующую полировку эмали.
Только после этой процедуры можно начинать непосредственно лечение пародонтита. Поскольку во время беременности многие лекарственные препараты противопоказаны, лечащий врач подбирает специальные медикаменты, которые не навредят ни будущей маме, ни ребенку. Для лечения могут быть использованы растительные препараты, травяные составы для полоскания ротовой полости и промывания воспаленных десен, рекомендуются масляные аппликации. Средства для каждодневного ухода за полостью рта тоже должны быть особенными: следует выбирать зубные пасты на основе растительных компонентов, которые обладают мягким противовоспалительным эффектом, и отдавать предпочтение зубным щеткам с мягкой щетиной, не травмирующей воспаленные десны.
Мнение эксперта
Не хочу пугать будущих мам, но они должны знать, что в период беременности для их организма опасны любые воспалительные заболевания. Они не только могут стать причиной ухудшения самочувствия как женщины, так и малыша, но и способны спровоцировать преждевременные роды. А пародонтит — это самое настоящее воспалительное заболевание со всеми сопутствующими рисками для беременных женщин.
Конечно, они совершенно не виноваты в том, что болезнь все-таки начала развиваться — ведь в их организме происходят великие гормональные перемены. Но важно заметить пародонтит на начальной стадии и как можно скорее обратиться к врачу-стоматологу. Тогда лечение будет быстрым и максимально щадящим, безопасным для самой мамы и ее будущего ребенка.
Если же так получилось, что пародонтит уже перешел в среднюю или даже тяжелую степень, то тем более спешите к врачу. Визит к грамотному профессионалу поможет вам избавиться от боли, спасти зубы и значительно улучшить общее физическое и психологическое состояние.
В 99,99% случаев пациенты ошибочно используют термин «пародонтоз», подразумевая под ним заболевание, которое в действительности называется «пародонтит». Перед началом лечения нужно правильно поставить диагноз, т.к. вместо пародонтита у беременной женщины может оказаться гингивит беременных.
Отличия пародонтоза и пародонтита у беременных
Пародонтоз — это обменно-дистрофическое заболевание, которое проявляется медленной убылью десны и обнажением корней зубов. При этом воспаление в деснах отсутствует, т.е. при пародонтозе никогда не бывает ни кровоточивости, ни отека, ни болей. Пародонтоз характерен чаще для людей пенсионного возраста и является следствием возрастных изменений обмена веществ, сосудистой и нервной систем.
Пародонтит наоборот является воспалительным заболеванием десен, проявляющееся их кровоточивостью, отеком, покраснением или синюшностью, болями, образованием пародонтальных карманов с гнойным отделяемым. При средней и тяжелой степени пародонтита к описанным симптомам также присоединяется подвижность зубов, обнажение корней зубов.


Пародонтит является следующим этапом развития хронического гингивита, который не был вовремя вылечен. Причина гингивита и пародонтита одна и та же – это недостаточная гигиена полости рта, при которой на зубах скапливается большое количество мягкого микробного зубного налета и твердых зубных отложений. У беременных женщин изменение гормонального фона является предрасполагающим фактором, который ускоряет переход гингивита в пародонтит.
Отличия гингивита и пародонтита у беременных
Симптомы гвинита у беременных:
- на зубах микробный зубной налет и твердые зубные отложения;
- кровоточивостью десны (особенно при чистке зубов);
- покраснением или синюшностью десны;
- иногда болями в деснах;
- у беременных женщин (из-за гормональных изменений) к этим симптомам может присоединиться разрастание десневого края.
Гингивит является поверхностной формой воспаления десны, при которой отсутствует образование пародонтальных карманов, подвижность зубов, оголение корней зубов.
Важно знать!

Пародонтит во время беременности: симптомы
Все симптомы гингивита, такие как: скопления зубных отложений и налета, покраснение или синюшность десны, кровоточивость при чистке зубов – при пародонтите сохраняются.
Основным отличием пародонтита от гингивита является:
- Разрушение костной ткани вокруг зубов. При легкой форме пародонтита атрофия кости достигает 1/3 длины корня, при средней степени тяжести – до 1/2 длины корня, при тяжелом пародонтите атрофия достигает 2/3 и более длины корня.
- Образование пародонтальных карманов. При разрушении кости одновременно происходит образование пародонтальных карманов и убыль объема зубо-десневого прикрепления. Глубина пародонтальных карманов зависит от тяжести воспаления и может составлять от 2-3 мм до 10 мм. Из пародонтальных карманов обычно выделяется серозно-гнойный экссудат.
- Появление подвижности зубов, обнажение шеек зубов. Появление этих симптомов также связано с выраженной убылью костной ткани.


Пародонтит у беременных: лечение
Напомним, что основная причина развития пародонтита – это твердые зубные отложения и мягкий микробный зубной налет. В соответствии с этим подбирается и лечение.
-
Удаление зубных отложений – это самый главный этап лечения, т.к. если не удалить причину заболевания, то все остальные мероприятия дадут лишь временный и весьма небольшой эффект. У беременных нельзя снимать зубные отложения ультразвуком, но можно делать это ручными инструментами. После снятия отложений зубки обязательно полируются специальными щетками и пастами.В первом триместре беременности обычно любые стоматологические вмешательства (анестезия, лечение зубов) противопоказаны, но зубные отложения снимать можно. Но, если можно, то следует даже такую процедуру перенести на второй триместр. Второй триместр является наиболее безопасным для лечебных процедур.В третьем триместре снимать зубные отложения тоже можно, но в связи с повышенной утомляемостью и нервозностью беременных в этот период – лучше всё же (если есть такая возможность) перенести процедуры на период после родов.



- Раствор Хлоргексидина 0,05% (инструкция к препарату). Курс 10 дней (не более), 2 раза в день утром и вечером после гигиены полости рта. Рот полоскать каждый раз по целой минуте.
- Не спиртовые настои трав, эликсиры – это могут быть: ромашка, шалфей, эвкалипт… Лучше использовать готовые растительные эликсиры для полосканий, которые продаются в аптеках. Выбирая эликсир, обращайте внимание на то, чтобы он не содержал антибиотика (Триклозан).
- Фтористые полоскания. Фтор не только укрепляет зубы, но и оказывает кариес-статический эффект на зубной налет и следовательно уменьшает воспаление в деснах. Выбирая средство для полосканий, обращайте внимание на то, чтобы оно не содержало антибиотика (Триклозан).
Аппликации на десну противовоспалительных гелей:
- Гель МЕТРОГИЛ-ДЕНТА (инструкция к препарату) не рекомендуется назначать препарат беременным женщинам в 1-м триместре беременности (во 2-3-м триместрах – можно). В период лактации следует решить вопрос о прекращении грудного вскармливания на время применения препарата.
- Гель ХОЛИСАЛ (инструкция к препарату). Применение у беременных: возможно, но с осторожностью (нужно согласовать со стоматологом).
Подобные гели наносятся на краевую часть десны и межзубные сосочки, как с передней, так и с задней поверхности зубов. После нанесения желательно 2-3 часа не принимать пищу и не полоскать рот (пить можно). Наносятся 2 раза в день утром и вечером сразу после, например, полоскания хлоргексидином 0,05%. Курс не более 10 дней.

Неоценимую помощь в поддержании гигиены может оказать ирригатор для промывания межзубных промежутков, пародонтальных карманов и других труднодоступных участков полости рта.
Надеемся, что наша статья на тему: Пародонтоз при беременности – оказалась Вам полезной.

Выберите стоматолога для лечения зубов в вашем городе

Лечится пародонтит у беременных следующим образом. Сначала ликвидируются мягкие и твердые зубные отложения. Такая процедура – это основа всего лечения, поскольку эти отложения являются причиной возникновения пародонтита. Без удаления налета и зубного камня все прочие врачебные манипуляции не дадут необходимого лечебного эффекта. Ультразвук беременным противопоказан, поэтому зубной камень ликвидируется при помощи ручного инструментария. После окончания процедуры стоматолог проводит полировку зубной поверхности посредством особых щеток и полировочных паст.
В первые месяцы беременности стоматологические процедуры в виде обезболивания, лечения кариеса и пародонта нежелательны. Однако это не относится к процедуре удаления зубного камня. Но даже и эту процедуру по возможности переносят на более поздний срок.
В конце беременности ликвидировать зубные камни не возбраняется. Однако женщина в этот период быстро утомляется и становится немного нервной. Поэтому по возможности подобные манипуляции откладывается на послеродовой период.
При пародонтите показана также противовоспалительная терапия. Такая терапия включает в себя антисептические полоскания и специальные аппликации, во время которых на десны наносятся противовоспалительные гели. Лечебный курс равняется десяти дням. Если воспаление не слишком сильное, то терапия проводится в домашних условиях. Но эффект от таких процедур можно ожидать только при условии удаления зубного налета.
Антисептики для полоскания применяются следующие:
- Раствор пятипроцентного хлоггексина (десять дней);
- Травяные настои из ромашки, зверобоя, эвкалипта и эликсиры, не содержащие спирта. Не должно быть в этих жидкостях и антибиотика под название «триклозан»;
- Полоскания фторсодержащими средствами. Фтор необходим зубам и деснам, так как способствует уменьшению воспаления и производит статичкски-кариесные действия.
Аппликации осуществляются при помощи геля под название «метрогил». Его нельзя применять в начале беременности, зато в середине и в конце его использование разрешено. На применение геля «холисал» необходимо разрешение стоматолога.
Всеми этими гелеобразными препаратами покрывается край десны, а также сосочки, расположенные между зубами. Гель наносится на фронтальную и языковую зубную поверхность. После лечение гелем нельзя кушать пару часов. Процедура проводится утром и перед ночным отдыхом в течение десяти дней.
Полезны также и зубные пасты, обладающие противовоспалительным свойством. Ярким примером подобной продукции является паста «Пародонтакс», в состав которой входит лечебные травы с высокой степенью концентрации. Еще в состав пасты входят соли, которые вытягивают из десневой ткани и пародонтальных карманов гнойный экссудат.

Если беременная женщина имеет проблемы с зубами и деснами, то ее надо не только лечить, но и обучать надлежащей гигиене ротовой полости, так как все ее проблемы имеют «гигиеническую» причину. Особенный гормональный статус таких пациентов способен спровоцировать воспалительный процесс даже при небольшом зубном отложении, поэтому им необходимо очень тщательно и скрупулезно заниматься уходом за зубами и десневыми тканями.
Специалисты советуют в этот жизненный период приобретать ирригатор, с помощью которого промывается межзубное пространство, десневые карманы и прочие труднодоступные зоны ротовой полости.
Очень важно соблюдать правильный и адекватный режим питания. Не стоит заниматься перекусами, пить сладкую газированную воду, злоупотреблять сладкими продуктами. После того, как женщина полакомится пирожным или конфеткой, ей в обязательном порядке надо сделать чистку зубов. В противном случае углеводы, из которых состоят все «вкусности», увеличат во много раз количество вредоносных микробов во рту. Если не следовать всем этим правилам, то проводимое лечение теряет свой эффект, поэтому проводить его бессмысленно.
Беременность – пожалуй, один из самых светлых и радостных периодов в жизни каждой женщины, ведь она носит в себе новую жизнь. Не секрет, что это время также является тяжелым испытанием для будущей мамы, так как перестройка в работе организма и гормональные изменения могут стать причиной различных проблем со здоровьем, в том числе – стоматологических заболеваний. Среди женщин весьма распространено мнение, что посещать зубного врача во время беременности нежелательно, так как лечение может нанести вред будущему малышу. Правда это или распространенный миф? Как сохранить здоровье зубов в этот период? В этой статье мы попробуем ответить на распространенные вопросы о стоматологическом лечении для беременных.
Лучше подготовиться заранее

Конечно, наша жизнь непредсказуема, но все же к такой важной задаче, как вынашивание ребенка лучше подготовиться заблаговременно. Всем известен тот факт, что во время беременности следует принимать как можно меньше лекарственных средств, а многие стоматологические процедуры проводятся с использованием различных фармакологических препаратов. Также совершенно ясно, что невылеченные заболевания зубов и десен являются источником инфекции и могут очень негативно отразиться на здоровье не только самой женщины, но и развивающегося плода. Поэтому будет очень хорошо, если будущая мама заранее, еще при планировании беременности, посетит зубного врача, проведет полное обследование и своевременно устранит все имеющиеся проблемы. Это даст ей возможность подойти к вынашиванию ребенка с минимальным риском развития заболеваний полости рта.
Стоматологические проблемы у беременных женщин
Причины развития стоматологических проблем во время беременности ни для кого не являются секретом – это колебания гормонального фона, перестройка в работе организма, в частности – иммунной системы, значительное увеличение потребности в витаминах и минеральных веществах. Самыми распространенными патологиями, возникающими у женщин в этот период, являются кариес и гингивит, а также их последствия.

Кариес – заболевание твердых тканей зуба, которое характеризуется разрушением эмали и дентина. Широко распространено мнение, что усиление развития этого заболевания у беременных женщин связано с развитием плода и его потребностью в кальции и фосфоре, но современные исследования опровергают этот миф. Чаще всего развитие кариеса во время вынашивания ребенка происходит по причине значительного ухудшения гигиены полости рта, токсикоза (частая тошнота, рвота), а также изменения пищевых предпочтений и режима питания.
Отсутствие своевременного лечения кариеса может вызвать его осложнения:
- Пульпит – воспаление заполняющего внутреннее пространство зуба соединительной ткани, пронизанной нервами, кровеносными и лимфатическими сосудами.
- Периодонтит – переход воспалительного процесса на связочный аппарат, при помощи которого зуб прикрепляется к костной ткани. Это заболевание связано с развитием очага гнойной инфекции в области верхушки корня зуба.
- Периостит – воспаление надкостницы, сопровождающееся опуханием десны. Часто эту болезнь называют флюсом.
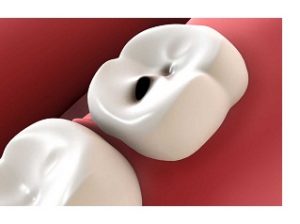
Гингивит – воспаление слизистой оболочки десен, которое сопровождается кровоточивостью, отечностью и неприятным запахом изо рта. Во время беременности, на фоне повышения уровня прогестерона в крови, зубной налет довольно часто становится причиной интенсивного размножения патогенных микроорганизмов, вызывающих воспалительный процесс. При отсутствии лечения гингивит может приводить к более серьезным стоматологическим патологиям. К таковым относят:
- Пародонтит – хроническое воспалительное заболевание тканей, окружающих и удерживающих зуб. Эта болезнь довольно часто возникает у беременных, которые отказываются от посещения зубного врача. Основными проявлениями являются кровоточивость и отек десен, нарушение зубодесневой связки и образование пародонтальных карманов. При отсутствии лечения пародонтит приводит к тяжелым последствиям: нагноениям, абсцессам и потере зубов.
- Пародонтоз – атрофическое поражение окружающих зубы тканей, не связанное с воспалением. Точные причины этого заболевания до сих пор не известны, но отмечается, что развитие инфекции на фоне гормональных изменений в организме при беременности может стать толчком к началу этого патологического процесса.
Иногда во время вынашивания ребенка у женщины может наблюдаться подвижность зубов , которая связана с минеральными изменениями. Кроме того, нередко у будущих мам развивается гиперестезия эмали – ее повышенная чувствительность. Она проявляется в виде болезненной реакции на горячее и холодное, кислое, сладкое, а также при чистке зубов.
Нужно ли посещать стоматолога во время беременности?
Квалифицированные специалисты всего мира едины во мнении, что в период беременности женщине совершенно необходимо регулярно посещать зубного врача. Главное – придя на прием, обязательно предупредить специалиста о вашем положении, чтобы он мог правильно выбрать стратегию и методы лечения, которые не навредят будущему малышу.

Очень часто стоматологические проблемы появляются уже во время первого триместра беременности. Причина тому – токсикоз, тошнота и рвота, которые сопутствуют этому периоду и далеко не лучшим образом отражаются на состоянии полости рта. Нужно знать, что именно в эти месяцы происходит активное формирование плода, поэтому использование лекарственных препаратов крайне нежелательно. Но это не должно становиться причиной отказа от визита к стоматологу – после осмотра врач может провести профессиональную чистку зубов, дать полезные рекомендации и советы по уходу за полостью рта и заранее составить план лечения, которое можно будет провести во время второго триместра.
Обязательно нужно обратиться к стоматологу, если у вас проявился какой-либо из следующих симптомов:
- неприятный запах изо рта;
- кровоточивость, набухание или болезненность десен;
- зубная боль;
- подвижность зубов;
- болезненная реакция на изменения температуры, сладкое или кислое;
- нагноения, абсцессы и любые другие образования в полости рта.

Чаще всего все необходимые мероприятия осуществляют во втором триместре или в начале третьего – это самый безопасный период для проведения стоматологического лечения. Но в случае острой необходимости помощь может быть оказана в любое время при соблюдении максимальных мер предосторожности.
Следует также знать, что существует ряд процедур, которые при беременности проводить нельзя. К таковым относят установку дентальных имплантатов и отбеливание зубов.
Никогда не нужно терпеть, если возникает зубная боль, необходимо срочно обратиться к специалисту. Помимо того, что болевые ощущения являются безусловным стрессом для будущей мамы, все болезни полости рта – это постоянный источник инфекции, распространение которой может серьезно навредить ребенку и отразиться на его развитии.
Анестезия и рентгенография при беременности
Существует распространенное мнение, что в период вынашивания ребенка противопоказано применение анестезии, которая используется при проведении многих стоматологических процедур. Но так ли это?
На самом деле, многие обезболивающие средства нельзя применять во время беременности, но в наши дни существуют безопасные анестетики, которые не наносят вреда будущему малышу. К таковым относятся, например, «Ультракаин» и «Убистезин». Именно этим препаратам отдают предпочтение современные квалифицированные специалисты. Использование анестезии при лечении дает возможность будущей маме избежать стресса, что в ее положении особенно важно. Во время вынашивания ребенка категорически запрещено применение мышьяка и препаратов, содержащих адреналин.

Многие женщины убеждены в том, что использование рентгена при беременности вредно, и в этом есть определенная доля истины. Но нужно также знать, что доза излучения в стоматологических цифровых рентгеновских аппаратах с визиографом крайне мала, не направлена на органы малого таза и воздействует лишь на небольшую область (2–3 см в диаметре). К тому же надежная защита в виде специального свинцового фартука с воротником, исключает возможность нанесения вреда плоду. Наиболее подходящее время для проведения рентгенографии и лечения зубов – второй триместр беременности.
Как избежать стоматологических заболеваний?
Беременность является серьезным испытанием для женского организма, и полностью застраховаться от возникновения стоматологических проблем, конечно, невозможно. Но своевременное лечение зубов и десен, а также регулярные визиты к специалисту значительно снижают риск развития заболеваний полости рта и их неприятных последствий.
Опасность таится в том, что беременная далеко не сразу может сама заметить у себя развитие патологий зубов или десен, обычно это случается, когда болезнь уже довольно запущена. Поэтому в период вынашивания ребенка женщинам рекомендуется минимум 1 раз в три месяца приходить в стоматологический кабинет на профилактический осмотр.
Полезные советы: 
- В течение всей беременности применяйте для чистки зубов пасты, индивидуально подобранные вашим зубным врачом.
- Используйте зубную нить (флосс) для очистки промежутков между зубами. Это позволит убрать налет и снизить риск развития воспаления.
- В случае невозможности чистить зубы из-за токсикоза, полощите рот гигиеническим эликсиром, который также лучше подобрать вместе с доктором. Обязательно нужно пользоваться эликсиром также в случае, если вас стошнило, чтобы устранить из полости рта кислоту.
- Ограничивайте употребление сладких продуктов. Кушайте здоровую пищу, богатую белками, витаминами и минеральными веществами. Увеличьте в рационе количество молочных продуктов – источников кальция, а также употребляйте больше свежих овощей и фруктов.
- Посещайте стоматолога не реже 1 раза в три месяца для профилактического осмотра. Регулярно проводите профессиональную гигиену полости рта, ее можно выполнять на любом сроке беременности.

Совершенно ясно, что вынашивание ребенка сопровождается большим риском возникновения или обострения различных патологий зубов и десен. Но беременной женщине важно понимать, что своевременное лечение и профилактика стоматологических заболеваний – залог здорового развития ее будущего малыша.
Читайте также:

