Микрофлора корневых каналов при хронических формах пульпита
Опубликовано: 22.04.2024
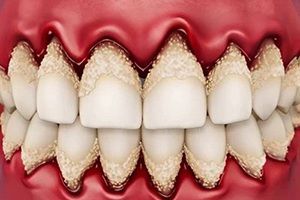
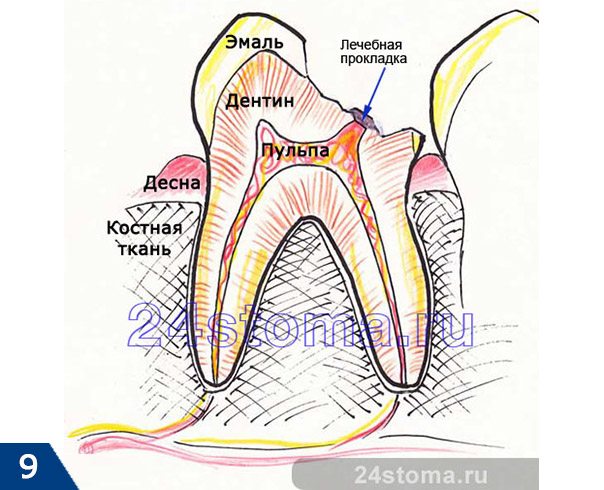
Хронический пульпит — это форма пульпита, воспаления пульпы. Пульпа — мягкая ткань зуба, которая отвечает за кровоснабжение его твёрдых тканей и состоит из нервных окончаний, сосудов и соединительной ткани. Как правило, хронические формы пульпита возникают при подавлении острых форм, но иногда они могут быть первичным процессом без острой стадии.
Хронический пульпит представляет собой воспалительный процесс нервов и сосудов зуба, который постепенно вызывает сильные изменения структуры и функций. При наличии заболевания человек остро реагирует на холодную и горячую пищу, испытывает боль во время пережевывания твердой пищи. Точно определить патологию можно при помощи рентгеновских снимков и электроодонтодиагностики. Развитие хронической формы происходит при отсутствии должного лечения острого пульпита.
Факт: заболевание гораздо чаще обнаруживается в хронической форме, а не в острой. В группу риска попадают люди в возрасте 20-50 лет.
- Стоимость консультации стоматолога - 700
- Стоимость консультации ортодонта - 2 000
Причины возникновения пульпита
Фото хронического пульпита представлены в этой статье. Это заболевание может возникать по разным причинам.
Патология может перейти в хроническую форму, если в течение 12 недель не проводилось лечение острого пульпита. Появляется заболевание из-за токсинов и бактерий. Они проникают в пульпу сквозь каналы и через кровь. Способствовать развитию патологии могут осложнения глубокого кариеса, усиленная стираемость эмали, механические травмы и открытие пульпы.
Запущенный кариес
Игнорирование симптомов кариеса и отсутствие профессионального лечения может привести к дальнейшему развитию этого заболевания с проникновением в глубокие слои зубных тканей, в том числе и пульпы. Попав в неё, патогенные микроорганизмы вызовут воспалительные процессы.
Неправильное лечение кариеса
Иногда пульпит возникает после того, как проводилось лечение кариеса. Причины его возникновения могут быть следующими:
- Удалены не все ткани, поражённые кариесом, и они продолжают разрушительно воздействовать на зуб;
- Во время лечения из-за недостаточного охлаждения пульпа была обожжена;
- Дно зубной полости было пересушено воздушной струёй перед пломбированием.
Травмы зуба
Целостность эмали зуба может быть нарушена из-за удара по нему, попадания на него твёрдой пищи. Если в результате коронка раскололась и оголился нерв, воспаление пульпы в ближайшее время практически неизбежно.
Ретроградный пульпит
Иногда инфекция проникает в пульпу зуба не из ротовой полости, а через верхушечное отверстие при таких заболеваниях, как периодонтит, остит, остеомиелит.
- Механическое повреждение зуба и нарушение целостности коронки.
- Появление осложнений глубокого кариеса и проникновение инфекции в каналы.
- Обострение заболевания и болевой синдром.
- Неправильно установленная пломба и прогрессия патологии.
- Обнаружение очага воспаления на рентгеновском снимке.
- Сердечно-сосудистые заболевания в стадии обострения.
- Беременность и запрет на прием медикаментов.
- Психические и нервные расстройства.
- Слабая свертываемость крови.
- Аллергические реакции на анестезию, антисептики, антибиотики.
Клинические проявления
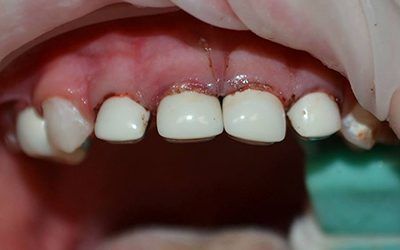
Лечение хронического пульпита далеко не всегда начинается вовремя, поскольку заболевание это очень коварное. Острые боли — это всегда причина обращения за профессиональной помощью, но при хроническом пульпите болевые симптомы бывают выражены не ярко и больной предпочитает отложить свой визит к стоматологу. При этом заболевание развивается достаточно быстро и в лучшем случае приведёт к обострению хронического пульпита с сильнейшими болевыми симптомами или к возникновению периодонтита, при котором спасти зуб от удаления бывает весьма затруднительно. Не менее приятные последствия могут заключаться и в образовании кист, гнойников, флегомонов и даже сепсиса. Вот почему своевременная диагностика хронических пульпитов так важна!
Главным проявлением является острая реакция на холодную и горячую пищу. При этом она наступает с запозданием (иногда спустя 5-10 минут после употребления пищи или жидкости). В спокойном состоянии человек испытывает тяжесть внутри зуба.
Гипертрофированная форма не сопровождается сильной болью. Появляется разросшаяся ткань, разрывающаяся при употреблении пищи. Боль может наступить при употреблении твердых продуктов или при надавливании на воспаленный участок.
Гангренозный пульпит вызывает сильнейшую боль при употреблении горячей пищи, которая долго не проходит. Пульпа начинает гнить, что провоцирует появление неприятного запаха изо рта. Меняется цвет зубной эмали (она становится темно-серой).
Обострение сопровождается сильной болью даже без механического и температурного воздействия на пораженную зону. Наблюдается положительный симптом вазопареза, набухание десен, болевой синдром в области тройничного нерва.
Виды хронического пульпита
Принято различать следующие виды хронического пульпита:
- Гипертрофический – характеризуется образованием грануляционной ткани и дистрофией дентина. При этом разросшиеся грануляции выходят за камеру пульпы и попадают в кариозную зону. Если форма полипозная, то образуются полипы. Сильное обострение способно спровоцировать гангрену пульпы.
- Фиброзный – отличается от других видов тем, что приводит к появлению грубоволокнистой соединительной ткани. Пульпа при осмотре выглядит как рубцовый тяж с изменением цвета на бело-серый. В качестве осложнения развивается гангрена, флегмона и абсцессы.
- Гангренозный – представляет собой полный некроз ткани и разрушение зуба (цвет меняется на серо-черный). Но в редких случаях удается сохранить небольшие участки пульпы.
Несмотря на постоянное развитие качества оказываемой стоматологической помощи, распространенность осложнений кариеса составляет - 35-47%. Серьезной проблемой остается хронический апикальный периодонтит, в связи с тем, что является причиной удаления зубов в 48-80 % случаев [1]. По мнению Максимовой при диспансерном наблюдении у каждого пациента выявляются от 4 до 8 зубов с осложнениями кариеса, нуждающиеся в повторном лечении [2]. Кроме того, данные литературы свидетельствуют о значительной роли одонтогенной инфекции в поражении внутренних органов: сердца, печени, почек, суставов и других органов [3]. Поэтому вопросы, связанные с диагностикой, лечением, оценкой отдаленных результатов лечения патологии пульпы и периодонта остаются до сих пор актуальными.
Заболевания пульпы и периодонта являются воспалительными, этиологическим фактором развития которых признают бактерии. Микробный симбиоз в составе содержимого кариозных полостей является источником первичной инфекций для развития пульпита и периодонтита [6].
В настоящее время с помощью различных методов культивирования более чем 400 различных видов микроорганизмов были выделены в эндодонтических образцах зубов с различными формами патологии [7]. В первичной инфекции периапикальных очагов явно преобладают факультативные анаэробные бактерии, организованные в смешанные сообщества. В целом, бактериальная плотность на канал варьируется от 10 3 до 10 8. [5].
Установлено, что даже после проведенной инструментальной и медикаментозной обработки в корневых каналах могут находиться микроорганизмы. Это означает, что, даже если общая бактериальная элиминация не достигается, по крайней мере, осуществляется сокращение видового представительства. Микроорганизмы могут быть представлены в количестве 1-5 видов, достигая 10 2 -10 5 клеток в образце [9,10]. Чаще это грамположительные бактерии: Streptococcus, Actinomyces, Propionibacterium, Enterococcus faecalis и др. [8]. Наличие выживших микроорганизмов в корневых каналах может повлиять, таким образом, на успех проведенного лечения.
Оптимальной целью лечения, в том числе необратимого пульпита и верхушечного периодонтита, является достижение заживления апикальной раны, которое может привести к частичному или полному восстановлению оригинальной архитектоники и биологической функции ткани или органа [4].
Цель исследования: провести анализ микробиологического содержимого корневых каналов при эндодонтической патологии как прогностического критерия оценки эффективности лечения пациентов с осложнениями кариеса.
Материалы и методы исследования
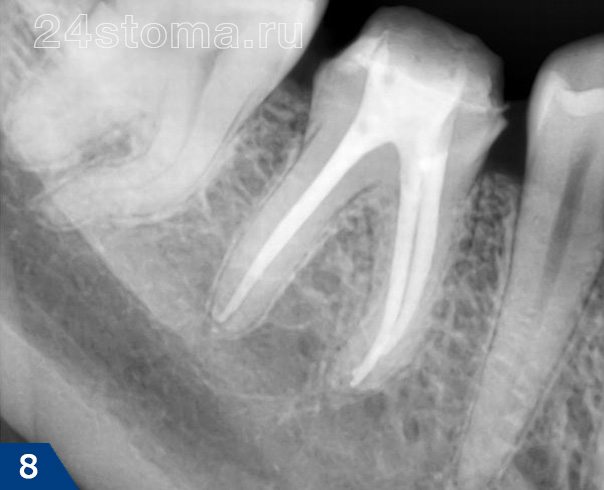
Проведено клиническое обследование 21 пациентов в возрасте 20-40 лет без выраженной сопутствующей соматической патологии. Обследование включало в себя проведение основных и дополнительных методов исследования. Основные методы включали в себя: сбор жалоб, анамнеза жизни и заболевания, осмотр, зондирование, перкуссию, пальпацию. Дополнительно проведены методы: термометрический, рентгенологический, микробиологический. По результатам данных обследования пациенты были разделены на 2 группы: 1 группа – 10 пациентов с диагнозом хронический простой пульпит, 2 группа – 11 пациентов с диагнозом хронический гранулематозный периодонтит. До начала проведения лечебных мероприятий была выполнена диагностическая прицельная рентгенограмма. Было исследовано 43 многокорневых зубов (среднее количество корневых каналов 3), всего 106 корневых каналов.
Методика исследования: после проведения этапа обезболивания (инфильтрационной или проводниковой анестезии препаратами артикаинового ряда) поверхность исследуемого и рядом стоящих соседних зубов очищали пастой и изолировали коффердамом. С целью предупреждения загрязнения и обеспечения отсутствия бактерий на коронковой части зубов, рабочая зона и прилегающая часть коффердама были обработаны 2% раствором хлоргексидина биглюконата. Стерильными алмазными и твердосплавными борами проводили препарирование кариозной полости (удаляли несостоятельные реставрации, некротические ткани, нависающие и острые края эмали). Осуществляли замену использованных алмазных инструментов для исключения инфицирования пульпы или содержимого полости зуба некротическими массами во время ее раскрытия и создания доступа к корневым каналам. Раскрыв полость зуба, проводили удаление коронковой пульпы или ее распада (при лечении деструктивных форм периодонтита). Для гемостаза использовали стерильные ватные шарики. После нахождения устьев в просвет корневых каналов вводили стерильные пульпоэкстракторы до ощущения сопротивления дальнейшему продвижению инструмента. Пульпоэкстракторами (от 1 до 3 для каждого корневого канала) совершали забор содержимого корневого канала путем вращательных и возвратно-поступательных движений (рис. 1).

Рис.1. Материал для микробиологического исследования
Особое внимание уделялось тому, чтобы в многокорневых зубах не происходило перекрестного инфицирования между корневыми каналами в процессе взятия исследуемых образцов, так как каждый канал считался отдельной тестовой единицей. Далее материал очень быстро вносили в пробирку с жидкой транспортной тиогликолевой средой. Материал в течение суток доставляли в бактериологическую лабораторию, где выполняли культивирование микроорганизмов на питательных средах и средах обогащения. Идентификацию возбудителя осуществляли на основании изучения морфологических, культуральных свойств, подсчет микроорганизмов проводили полуколичественный. Далее проводили определение рабочей длины корневого канала с помощью 10/02 К-файла и апекслокатора Bingo-2010 с использованием эндолубриканта "Эдеталь". Следующим этапом осуществляли инструментальную обработку стальными и никель-титановыми файлами, каждый корневой канал расширяли минимум до 25 размера с целью проведения адекватной ирригации антисептиками. Особое внимание уделялось тщательной медикаметозной обработке корневых каналов. Для антисептической обработки использовали нагретый до 37 градусов 3% раствор гипохлорита натрия, 3 % раствор перекиси водорода, раствор ЭДТА. Корневые каналы высушивали стерильными бумажными штифтами. В группе пациентов с хроническим простым пульпитом при невозможности проведения постоянного пломбирования в это же посещение, корневые каналы заполняли гидроокисью кальция сроком на 1 неделю. В группе пациентов с хроническими формами периодонтита корневые каналы заполняли препаратом "КоллапАн-гель" на срок 1-3 месяца. Временную реставрацию в первой и во второй группах выполняли из IRM цемента.
и их обсуждение
Результаты проведенного микробиологического исследования содержимого корневых каналов при лечении эндодонтической патологии приведены в таблице 1.
Распределение встречаемости бактерий при хроническом пульпите и деструктивных формах периодонтита представлено на рисунках 2 и 3.

Рис.2. Распределение частоты встречаемости бактерий при хроническом гранулематозном периодонтите
Количественный и качественный состав выделенных культур
1. Streptococcus intermedius
2. Streptococcus mutans
3. Streptococcus sanguis
4. Streptococcus pyogenes
5. Staphylococcus spp.
6. Lactobacterium spp.
7. Actinomyces viscosa
8. Fusobacterium nucleatum
9. Veilonella spp.
10. Peptostreptococcus anaerobicus
11. Prevotella melaninogenicus
13. Bacteroides fragilis
14. Bacteroides gingivalis
15. Clostridium spp.
16. Borrelliae vincentii
17. Borrelliae buccalis
18. Pseudomonas aerugenosa
Бактериологические исследования.
Большинство проведенных в 60-х годах исследований показали, что в каналах преобладают факультативно анаэробные гемолитические стрептококки. Часто выделяют также энтерококки, микрококки, стафилококки, лактобациллы, кишечные палочки, грибы рода Candida, нейссерии и бактерии рода Veillonella. Эти микроорганизмы были обнаружены с помощью стандартных методов выделения аэробов на таких средах, как мясной бульон, тиогликолевая среда и триптиказносоевый агар. При изменении методик выделения и культивации менялись также виды и количество определяемых микроорганизмов. Например, при использовании фазово-контрастной и гемнопольной микроскопии обнаружили большое количество спирохет и фузобактерий, а при использовании бульона с лактозой и фуксином отмечали повышенный рост формных бактерий и грибов рода Candida.
При анализе литературы выявлено, что эти облигатные анаэробные методики использовались по меньшей мере в 22 эндодонтических исследованиях. Общим результатом этих исследований было то, что при пульпарно-периапикальных заболеваниях обычно выявляются облигатные анаэробы, которые имеют клиническое значение и могут быть преобладающим видом. Исследователи, не использовавшие строгие анаэробные методики, выявили преобладание гемолитических стрептококков.
Было установлено, что при пульпарно-периапикальных заболеваниях преобладают облигатные анаэробы. По данным исследования на обезьянах, в корневых каналах с некрозом пульпы редко выявляются стафилококки, нейссерии, лактобациллы и грибы. В начальных стадиях инфекции пульпы выявляются факультативно анаэробные стрептококки и стафилококки. Одной группой исследователей выявлено, что возбудителями могут быть такие микробы, как Streptococcus salivarius и Staphylococcus epidermidis. Однако, ко времени формирования периапикальных «очагов», корневые каналы всегда инфицированы, а микрофлора почти всегда состоит из облигатных анаэробов, включая бактероиды, фузобактерий и некоторые грамположительные палочки. Оказывается, что глубоко в корневом канале через некоторое время создаются анаэробные условия и в нем имеется достаточно питательных для микробов веществ, поступающих из некротизированной ткани пульпы и сыворотки. В ранних исследованиях на людях было выявлено, что корневые каналы зубов с периапикальными поражениями были инфицированы чаще. Sundqvist обнаружил, что при развитии пульпита наиболее важными микробами являются грамположительные факультативные анаэробы. Он также выявил, что в зубах с некрозом пульпы и периапикальными поражениями микрофлора почти исключительно состоит из облигатных анаэробов. В одном исследовании показано, что при изучении проб из зубов без периапикальных рентгенологических изменений микробный рост был получен только в 28% случаев. В более поздних исследованиях случаев обострения хронического периодонтита установлено, что наибольшую частоту обострений имели зубы с очень большими периапикальными поражениями. Другие авторы выявили, что чем больше периапикальное поражение, тем больше имеется облигатных анаэробов. Он также указывал, что микрофлора корневого канала является частью микрофлоры периодонтального кармана, которая, в свою очередь, является частью микрофлоры полости рта. Поэтому современная концепция заключается в том, что наибольшее клиническое значение имеют облигатные анаэробы, особенно при периапикальных поражениях.
Отдельная характеристика возбудителей хронических форм пульпитов.
Из этой статьи Вы узнаете:
- что такое пульпит зуба в стоматологии,
- симптомы заболевания, как лечить,
- как отличить его от кариеса и периодонтита.
Пульпит – это воспаление сосудисто-нервного пучка (пульпы), который расположен внутри коронки зуба и корневых каналов. Пульпа состоит из нервных волокон, сосудистых капилляров и клеток соединительной ткани, а ее функция заключается в питании тканей зуба изнутри. Нервы и сосуды проникают внутрь зуба через отверстия в области верхушек его корней. Термин «пульпит» возник из сочетания слова «пульпа» и окончания «ит», которое обозначает наличие в тканях воспаления.
Воспаление пульпы зуба чаще всего возникает из-за попадания в нее инфекции – на фоне длительно существующего кариеса. Это может быть как кариес, который пациент не замечал или длительное время игнорировал, так и кариес, возникающий вторично уже после лечения зуба (например, под пломбой). Чаще пульпит протекает остро – пациенты предъявляют жалобы на острую пульсирующую боль. При отсутствии своевременной терапии он быстро трансформируется в периодонтит, при котором в области верхушек корней зуба формируются очаги гнойного воспаления.
Что такое пульпит зуба: фото
Как мы уже сказали выше – чаще всего пульпит возникает вследствие попадания инфекции из пораженных кариесом тканей в полость зуба (пульповую камеру), в которой расположен сосудисто-нервный пучок. Для этого кариозная полость должна стать достаточно глубокой. При глубоком кариесе между сосудисто-нервным пучком и дном кариозной полости – остается лишь очень тонкая прослойка здоровых твердых тканей зуба. Это способствует тому, что инфекция начинает постепенно проникать в полость зуба, где расположена пульпа, вызывая в ней воспаление.
Что такое пульпит: фото
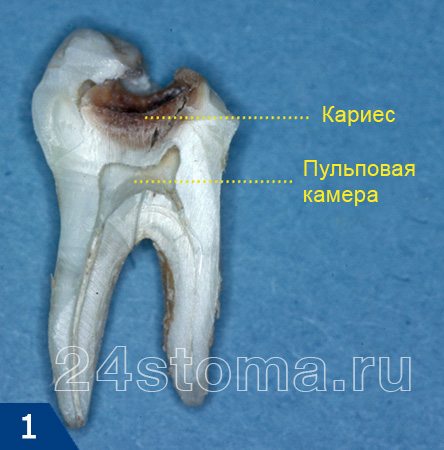
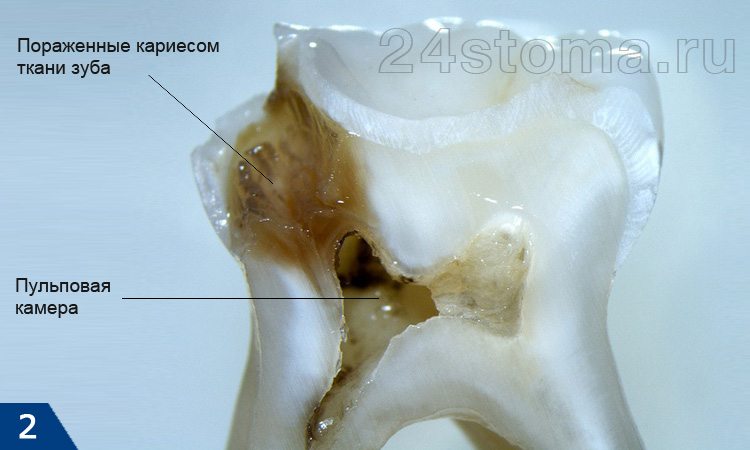
Реже встречаются и другие причины развития пульпита, которые не связаны с развитием первичного кариеса. Как мы уже сказали выше – воспаление нерва в зубе может появиться и в результате вторичного кариеса под пломбой или искусственной коронкой, а также в результате некоторых других факторов:
- травматический пульпит (в результате физической травмы зуба),
- ретроградный пульпит (инфекция в пульпу может проникнуть из глубоких пародонтальных карманов – через апикальные отверстия на верхушках корней),
- в результате термического ожога пульпы в процессе обтачивания зуба под коронку.
Пульпит под пломбой –
После лечения кариеса пульпит под пломбой гарантированно разовьется в том случае, если стоматолог оставил под пломбой хотя бы самую малую часть пораженных кариесом тканей. Это бывает не часто, но случается. В этом кариес будет продолжать разрушать зуб под пломбой, и рано или поздно инфекция попадет в полость зуба к нерву. Кстати, чтобы избежать этого осложнения в каждой клинике есть даже специальный препарат «Кариес-маркер», но не все стоматологи им пользуются.
При нанесении на зуб он окрашивает пораженные кариесом ткани в яркий цвет, что позволяет легко их увидеть и удалить. На рис.3 вы можете увидеть распил коронки зуба, на котором отчетливо видна амальгамовая пломба и пораженные кариесом ткани под ней. Как только ткани зуба поражаются кариесом на всю глубину (до крыши пульповой камеры) – инфекция проникает в пульповую камеру, вызывая развитие пульпита.
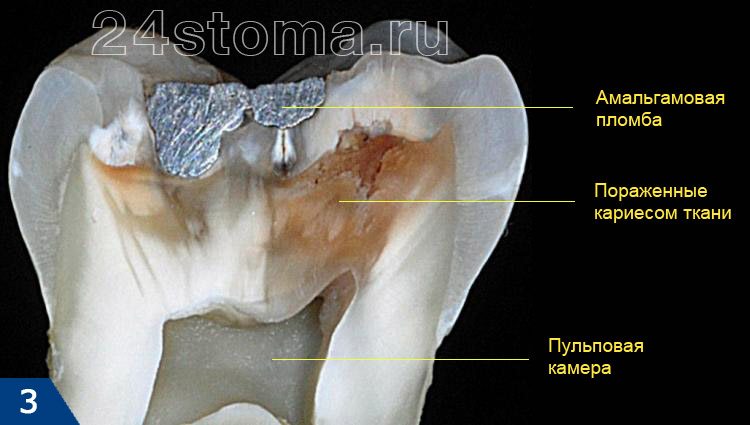
Ретроградный пульпит –
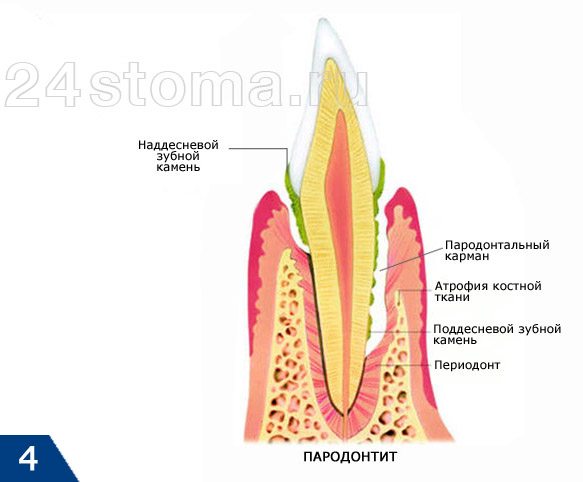
Нужно отметить, что патогенные бактерии могут проникнуть в пульпу зуба не только через кариозную полость. При пародонтите – между корнем зуба и десной возникают пародонтальные карманы, глубина которых может достигать половины длины корня зуба, и даже больше. В таких пародонтальных карманах присутствует очень агрессивная патогенная микрофлора, которая через отверстия корневых каналов, расположенных на верхушках корней, может проникать в пульпу зуба.
Пародонтит и ретроградный пульпит (рис.4-5) –
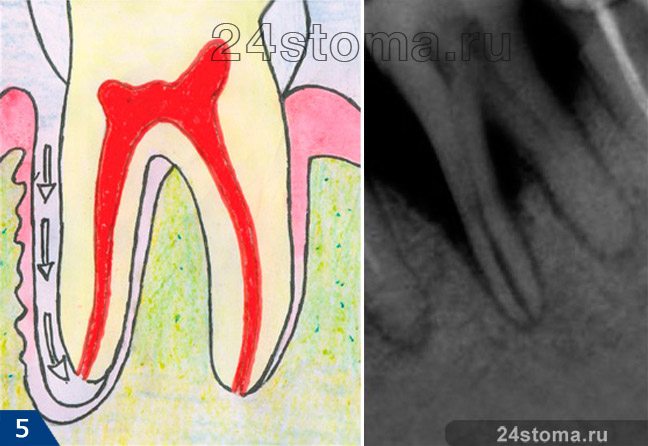
Пульпит под коронкой –
Пульпит под исскуственной коронкой может возникнуть и как результат неполного удаления кариозных тканей, так и при обтачивании зубов под коронки (в тех случаях, когда под коронки берутся живые зубы). В последнем случае недостаточное водяное охлаждение зуба в процессе его сошлифовки – приводит к перегреву твердых тканей зуба и термическому ожогу пульпы. Кроме недостаточного водяного охлаждения причиной термического ожога часто становится слишком высокая скорость препарирования зубов, что бывает когда доктор слишком торопится.
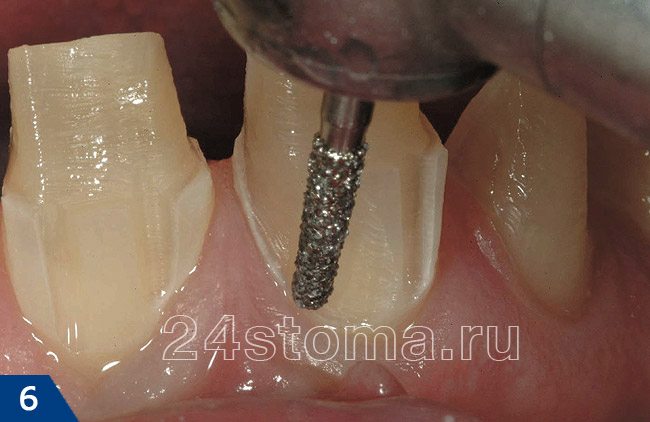
Воспаление в пульпе в этом случае, как правило, развивается не сразу, а постепенно. Поэтому ноющие или острые боли порой могут появиться только спустя 2 недели или месяц после того, как уже готовые коронки были фиксированы на обточенных зубах. А это приведет к тому, что коронки нужно будет снимать, удалять нерв из зуба, пломбировать корневые каналы, а после этого – потребуется изготовить новые коронки.
Пульпит зуба: симптомы
Итак, что такое пульпит зуба нам теперь понятно, и мы переходим к симптомам этого заболевания. При пульпите может наблюдаться разная выраженность симптомов – от острых приступообразных болей и до незначительной болезненности. В связи с этим выделяют 2 его формы: острую и хроническую.
-
Острая форма пульпита –
признаки пульпита в данном случае сводятся к появлению острых приступообразных болей (особенно в ночное время). Боли носят самопроизвольный характер, возникают спонтанно без каких-либо раздражителей. Однако в «безболевые промежутки» боль может провоцироваться термическими раздражителями, преимущественно холодной водой, хотя возможно и от горячей.

Важный момент: после устранения раздражителя боль не проходит еще порядка 10-15 минут. Последнее обстоятельство позволяет отличать пульпитные боли – от болей при глубоком кариесе, т.к. при последнем прекращение боли происходит сразу же после прекращения действия раздражителя.
Часто больные не могут правильно указать больной зуб, т.к. боль может иррадиировать по нервам на всю челюсть. Острота боли увеличивается по ходу перехода воспаления от серозного – к гнойному. При развитии гнойного процесса боли приобретают пульсирующий, стреляющий, рвущий характер, а безболевые промежутки сокращаются вплоть до полного их исчезновения (24stoma.ru).
боль при этой форме пульпита, как правило, ноющая, не выраженная, носит редкий периодический характер. Очень редко болевые ощущения могут совсем отсутствовать. Периодически хроническое воспаление может превращаться в острое, с появлением соответствующих острых симптомов.
Важно : какая форма пульпита возникнет – зависит исключительно от вирулентности (уровня патогенности) микроорганизмов, а также от особенностей иммунного ответа организма на инфекцию. С увеличением возраста частота острых форм пульпита снижается – в связи с уменьшением возможностей иммунного ответа организма.
Как лечить пульпит зуба –
Пульпит в стоматологии занимает около 20% от всех обращений к стоматологу. Лечение воспаления нерва при пульпите проводят обычно путем депульпирования зуб, т.е. удаления нерва. Но есть и относительно консервативные методы лечения, которые позволяют полностью или частично оставить пульпу живой (подробнее о них вы можете прочитать, перейдя по соответствующим ссылкам ниже).
-
Депульпирование зуба –
метод предполагает удаление воспаленного нерва и последующее пломбирование корневых каналов. Этот метод является традиционным и применяется у большинства пациентов, хотя известно, что депульпированные зубы становятся более хрупкими и слегка изменяют свой цвет.
К сожалению, сохранить пульпу жизнеспособной после ее воспаления практически не возможно. Но возможны и исключения (см.следующий метод).
-
Методика сохранения пульпы живой –
метод позволяет сохранить жизнеспособность нерва, но может применяться только при соблюдении сразу нескольких условий. Во-первых – метод будет эффективным, только если пациент обратился при самых первых признаках воспаления. А как известно: люди терпят до последнего, пока пульпит не станет гнойным, и лечить его этим методом уже просто бесполезно.
Во-вторых – метод с успехом применяется только у лиц молодого возраста (детей, подростков, людей до 25-27 лет), и только при одновременном выполнении первого условия. Также существует и умеренно консервативный метод, при котором пульпа сохраняется живой лишь частично. В этом случае удаляется только коронковая часть пульпы, с сохранением ее живой в корневых каналах. Этот метод называется «витальной ампутацией», и прочитать о нем подробнее вы можете по ссылке выше.
Пульпит зуба: видео лечения традиционным методом с удалением нерва
На видео 1 отчетливо показан момент извлечения нерва из зуба, а на видео 2 – как проводится механическая обработка корневых каналов при помощи эндодонтического наконечника и специальных гибких файлов с памятью формы (из никелида титана). Такая механическая обработка позволяет расширить корневые каналы, сделав при этом их стенки более гладкими, что необходимо для их последующего пломбирования гуттаперчей.
Как отличить пульпит от других заболеваний зубов –
1) Как пульпит отличить от кариеса –
при глубоком кариесе болевой синдром возникает только в присутствии раздражителей (термических, химических). При устранении раздражителя боль сразу исчезает. При остром пульпите все по другому – боли, как правило, носят острый самопроизвольный характер, и чаще всего не связаны с какими-либо раздражителями.
Конечно, их можно спровоцировать (в основном при хронических формах пульпита) термическими раздражителями – холодной или горячей водой. Но отличие хронического пульпита от кариеса заключается в том, что при кариесе боли проходят сразу после исчезновения раздражителя, а при хроническом пульпите боли проходят не сразу, а только через 10-15 и более минут.
2) Отличия пульпита от невралгии тройничного нерва –
иногда при остром пульпите боли достигают такой силы, что могут напоминать невралгию тройничного нерва. Отличие пульпита от невралгии в том, что при пульпите боли в ночное время становятся сильнее, а при невралгии ночью они уменьшаются, либо исчезают совсем.
3) Отличия пульпита от обострения хронического периодонтита –
во-первых – накусывание на зуб и постукивание по зубу при пульпите будут безболезненны. При обострении хронического периодонтита и то, и другое будет вызывать сильную боль. Во-вторых – пульпит на рентгеновском снимке увидеть нельзя, а вот при периодонтите на снимке можно увидеть, что у верхушки корня зуба есть разрушение кости. Надеемся, что наша статья на тему: Что такое пульпит зуба фото – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по терапевтической стоматологии,
2. На основе личного опыта работы врачом-стоматологом,
3. National Library of Medicine (USA),
4. «Терапевтическая стоматология: Учебник» (Боровский Е.),
5. «Практическая терапевтическая стоматология» (Николаев А.).

уролог / Стаж: 27 лет
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Хронический пульпит — это воспаление пульпы зуба либо нервно-сосудистого пучка, которое приводит к фиброзному, пролиферативному и гангренозному их изменению, при этом носит стойкий характер.

Возрастную категорию людей, страдающих данным заболеванием, точно выделить нельзя. Наблюдается оно как у молодых пациентов, так и зрелых. У детей также можно встретить хронический пульпит первичной формы при несформированности корней. Хроническая стадия пульпита встречается гораздо чаще острой, она составляет примерно 75% из 100.
Классификация хронического пульпита
В стоматологии выделяют три основных формы данного заболевания. Это фиброзная, гангренозная и гипертрофическая разновидность. Отдельное внимание уделяют обострению хронического пульпита.
Хронический фиброзный пульпит
Наиболее часто встречается фиброзный тип, он составляет около 69% от общего числа выявленных. В этом случае пульпа превращается в достаточно плотное рубцовое образование сероватого цвета. Изменение происходит за счет активного разрастания грубой волокнистой соединительной ткани. Также наблюдаются очаги петрификации и гиалиноза. При отсутствии лечения могут возникать гангрена, флегмона или микроабсцессы.
Хронический гипертрофический пульпит
Гипертрофический тип хронического пульпита наблюдается крайне редко (0,5 из 100%). Для него характерно разделение на гранулирующую и полипозную группу. В первом случае происходит замещение дентина остеодентином. Также образуется грануляционная ткань, которая затрагивает кариозную полость. Во втором случае формируется полип, он имеет грибоподобный вид с язвенной поверхностью.
Хронический гангренозный пульпит
Лишь 2 пациента из 100 страдают данным заболеванием. Оно представляет собой язвенное поражение или некроз пульпы. При рассечении полости зуба можно обнаружить темный тканевой детрит. Спасти здоровую часть пульпы во многих случаях возможно.
Обострение хронического пульпита грозит гангреной, потому важно принять все возможные меры для его предотвращения.
Профилактика и прогноз хронического пульпита
Только своевременное и компетентное лечение может гарантировать положительный прогноз, а именно сохранение «родного» зуба и устранение воспаления. Если запустить заболевание, нелегко будет избежать осложнений. Самыми опасными считаются:
- гнойный периостит;
- периодонтит;
- остеомиелит.
Следует учитывать, что каждое из перечисленных заболеваний имеет свои осложнения, которые могут возникнуть в будущем при бездействии пациента. Для их предотвращения при первых симптомах рекомендовано незамедлительно посетить стоматологическую клинику.
Профилактика хронического пульпита заключается в соблюдении ежедневной гигиены ротовой полости. Регулярные «контрольные» осмотры помогут избежать неприятных последствий.
Медленно развивающийся хронический пульпит — это острая боль, риск возникновения флюса (периостита), прогрессирующее воспаление, образование кисты, флегмоны и свищевого хода. Любое болезненное ощущение, которое исходит от зубов или десны, подлежит незамедлительной диагностике. Это позволит сохранить здоровую улыбку, а также избежать необходимости длительного и болезненного лечения осложнений хронического пульпита.
Причины хронического пульпита
Рассматривая факторы возникновения хронического пульпита, можно разделить их на следующие группы:
- Самостоятельная группа. При ней заболевание развивается само по себе. Зачастую при зарождении болезнь не дает о себе знать и постепенно прогрессирует.
- Переходная группа. В этом случае отмечается острое воспаление, которое через 2–3 месяца при отсутствии надлежащего стоматологического вмешательства перерастает в хронический пульпит.
Основными «провокаторами» всегда выступают различные токсины и болезнетворные микробы. При этом не обязательно, чтобы они находились в ротовой полости. Любая инфекция в организме может привести к хроническому пульпиту. Попадает она в пульпу зуба через кровоток, лимфоток, отверстие верхушки корня и дентинные канальцы. К группе риска также относятся пациенты с такими заболеваниями (при бездействии больного либо некорректных действиях стоматолога), как:
- глубокий кариес;
- пародонтит;
- острый пульпит;
- периодонтит;
- гайморит;
- повреждение нервно-сосудистого пучка;
- остеомиелит челюсти;
- периостит;
- патологическая стираемость зубов;
- обнажение пульпы при травматизме.
Симптомы хронического пульпита
Фиброзный пульпит хронического характера зачастую протекает бессимптомно. Слабые неприятные ощущения могут возникнуть при термическом влиянии. Например, боль могут спровоцировать холодное мороженое или горячий чай. Присутствует чувствительность перкуссии зуба, но это этот симптом является второстепенным. У верхушек корней на рентгенограмме существенных изменений в костной ткани не отмечается.
При гангренозном и гипертрофическом пульпите периодически возникают сильные болевые ощущения. Зуб будет чувствителен к горячим температурам, а холод, наоборот, успокаивает боль.
При обострении хронического пульпита отмечаются следующие симптомы:
- приступообразная зубная боль самопроизвольного характера;
- сильная или ноющая продолжительная боль под влиянием внешних раздражителей;
- затруднение жевания и надкусывания пищи;
- сниженная электровозбудимость пульпы;
- разрежение костной ткани в периапикальной зоне;
- расширение периодонтальной щели.
При неадекватной обработке корневых каналов, без надлежащего лечения или при негерметичной обтурации хронический пульпит может перерасти в периодонтит.
Диагностика хронического пульпита
После первичного осмотра пациента стоматолог проводит беседу, в ходе которой он выясняет характер зубной боли, связывая ее с конкретными причинами. Важно выяснить остроту и длительность боли, а также наличие других заболеваний. Диагностика хронического пульпита состоит из анализа состояния больного зуба и процесса зондирования пульпы. Все это поможет поставить четкий диагноз и назначить правильное лечение. При неадекватной оценке можно принять это заболевание за глубокий кариес, обострение периодонтита или острый пульпит.
Осмотр дает возможность подтвердить наличие кариозной полости, что находится около пульповой камеры. Само зондирование вызывает немало неприятных ощущений, не исключено кровотечение. При гипертрофическом пульпите в кариозной полости будет хорошо видна полипозная ткань.
Один из этапов исследования — проверка и оценка реакции пульпы. Электроодонтометрия точно разграничивает формы хронического пульпита за счет показания мкА:
- 20–25 — фиброзный тип;
- 40–50 — гипертрофический тип;
- 60–90 — гангренозный тип.
Лечение хронического пульпита
Хирургический метод лечения хронического пульпита относится к наиболее действенным и эффективным. Особенности терапии лучше рассматривать исходя из формы болезни:
- Фиброзный пульпит. Применяют методику удаления уплотнившейся и пораженной ткани пульпы. Сложная клиническая картина вынуждает к полной ее ликвидации. Операция проходит под местной анестезией и состоит из следующих этапов:
- вскрытие и чистка кариозной полости от пораженных тканей;
- обработка антисептическими препаратами;
- устранение перегородки, которая отделяет пульпу от зубной полости;
- резекция коронковой зоны пульпы;
- удаление из предварительно расширенных корневых каналов пульпы, поврежденной фиброзом;
- орошение проблемного участка противовоспалительными средствами;
- подготовка и установка временной пломбы.
- Гипертрофический пульпит. В данном случае техника лечения зависит от уровня поврежденности пульпы. Проводят либо ее полное удаление, либо иссекают определенную часть, пораженную грануляциями. Допустимо применения общего наркоза при запущенном заболевании, особое внимание уделяется очистке и процедуре пломбировки каналов.
- Гангренозный пульпит. Эта сложная форма хронического пульпита требует высококвалифицированной помощи. Основные этапы лечения таковы:
- обезболивание зуба и десны;
- вскрытие и очищение кариозной полости;
- удаление коронковой части пульпы;
- расширение коронковых каналов;
- полное удаление воспаленной пульпы;
- прижигание за счет электрокоагуляции обработанной области;
- просушка полости;
- наложение антисептической повязки;
- пломбировка каналов.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Читайте также:

