Начальный пульпит гиперемия пульпы лечение
Опубликовано: 15.04.2024
Одной из актуальных проблем современной терапевтической стоматологии является разработка методов лечения обратимых форм пульпита для сохранения жизнеспособности пульпы, которая необходима для сохранения полноценной структуры твердых тканей, ее защитных, барьерных свойств, предупреждения развития верхушечного периодонтита.
Последние исследования направлены на поиск эффективных средств для прямого или непрямого покрытия пульпы, оказывающих влияние на микроорганизмы и на ткань пульпы с целью восстановления ее морфофункционального состояния.
Начальная гиперемия пульпы (К04.00) характеризуется 3-мя зонами, которые выявляются при исследовании шлифа зуба в световом микроскопе:
1. Зона распада и деминерализации.
В первой зоне видны остатки разрушенного дентина и эмали с большим количеством микроорганизмов. Дентинные трубочки расширены, заполнены бактериями. Дентинные отростки одонтобластов подвергаются жировой дистрофии. Размягчение и разрушение дентина более интенсивно происходит вдоль эмалево-дентинного соединения, что клинически определяется нависающими краями эмали, маленьким входным отверстием в кариозную полость. Под действием ферментов, выделяемых микроорганизмами, происходит растворение органического вещества деминерализированного дентина.
2. Зона прозрачного и интактного дентина
Во второй зоне наблюдается разрушение дентинных отростков одонтобластов, где находится огромное количество микроорганизмов и продуктов их распада. Под действием ферментов, выделяемых микроорганизмами, происходит растворение органического вещества деминерализированного дентина. По периферии кариозной полости дентинные канальцы расширяются и деформируются. Глубже располагается слои уплотненного прозрачного дентина—зона гиперминерализации, в которой дентинные канальцы значительно сужены и постепенно переходят в слой интактного (неизмененного) дентина.
3. Зона заместительного дентина и изменений в пульпе
В этой зоне имеют место выраженные морфологические изменения в нервных волокнах и сосудах пульпы, изменения имеют сходство с острым воспалением, вплоть до полного распада осевых цилиндров нервных волокон. Соответственно очагу кариозного поражения образуется слой заместительного дентина, который отличается менее ориентированным расположением дентинных канальцев. На этом основании некоторые авторы называют его «иррегулярным дентином». При световой микроскопии также обнаруживается дезориентация и уменьшение количества одонтобластов в участке соответственно очагу поражения.
Для осуществления полноценного лечения начального пульпита необходима активная пролиферация на границе пломбировочный материал-ткани зуба. А именно образование заместительного дентина, этот дентин был назван вторичным.
Многие исследователи занимались изучением дентина дна кариозной полости, например, Т.Фусаяма в своих работах доказал, что кариозный дентин состоит из двух слоёв: наружного (инфицированного и не подлежащего реминерализации) и внутреннего (частично деминерализованного и размягченного, неифицированного и способного к реминерализации при воздействии на него микроэлементов, которые содержатся в лечебной прокладке).
Сейчас для лечения начальной гиперемии пульпы используют непрямое покрытие пульпы лечебными прокладками.
- Известен метод лечения начальной гиперемии с применением цинк-эвгеноловой пасты. Преимуществом этого метода является выраженный одонтотропный эффект пасты (т.е. способность стимулировать образование заместительного дентина), ее антибактериальная активность. Недостатки метода в том, что использование этого метода требует нескольких посещений, эвгенол может вызвать аллергическую реакцию со стороны пульпы, обладает неприятным запахом, кроме того цинк-эвгеноловые пасты не адаптированы к современным композиционным материалам.
- Для лечения начальной гиперемии была предложена паста, содержащая димексид, этоний и аэросил, которая в ранние сроки после лечения способствует репаративно-регенеративным процессам в пульпе зуба. Недостаток метода в том, что димексид является сильнотоксичным препаратом.
- Существует метод лечения с использованием прополисовой пасты, которая содержит 4% спиртовую настойку прополиса, к которому добавлен порошок окиси цинка в соотношении 1:3. Недостатком этого метода является слабовыраженное одонтотропное действие пасты, что не может предотвращать прогрессирование заболевания.
- Но в качестве лечебных прокладок все же чаще всего используются препараты на основе гидроокиси кальция – отечественные (кальмецин, кальрадент, кальцесил) и зарубежные (дайкал, лайф, септокальцин), которые обладают выраженным одонтотропным и реминерализующим действиями.
Считается, что реминерализующее действие их обеспечиваются за счет насыщения пограничной зоны ионами кальция и фосфора, кроме того, высокая концентрация гидроксидных ионов обеспечивает бактерицидное действие.
Гидроксид кальция ускоряет процессы репаративного дентиногенеза. Сроки полной нормализации структурного состояния пульпы при применении паст на основе гидроокиси кальция превышают 1 месяц.
Однако, лечебные прокладки имеет ряд негативных сторон:
- Клинически доказано, что оптимальный уровень рН для лечебной прокладки должен быть нейтральным (7,0), а кальцийсодержащие прокладки имеют высокий уровень рН (8-11), который с одной стороны обеспечивает бактерицидную активность прокладки, а с другой – может вызвать негативную реакцию со стороны пульпы – может привести к контактному некрозу пульпы, вакуольной дистрофии, гиалинозу, а также к образованию дентиклей и петрификатов, что приводит к облитерации полости зуба.
- Кальцийсодержащая прокладка, поставленная на дно отпрепарированной кариозной полости, уменьшает площадь сцепления пломбировочного материала с дентином зуба, что ухудшает фиксацию пломбы.
- Лечебная прокладка на основе гидроксида кальция также может смазывать клиническую картину, приводя к бессимптомному некрозу пульпы и дальнейшему развитию периодонтита.
Этих недостатков лишены бондинговые системы.
Использование метода двойного бондинга при начальной гиперемии пульпы, когда толщина дентина между пульповой камерой и дном полости значительна, допускается изолированное использование универсальных адгезивных систем последних поколений, однако следует точно соблюдать время экспозиции кондиционера на дентин отпрепарированной полости, и полностью исключать возможность повторного бактериального обсеменения, что достигается полным удалением инфицированного деминерализованного дентина.
Использование бондинговых систем подразумевает двойную полимеризацию адгезивной системы после тотального травления, при этом дентинные канальцы герметично закрываются гибридным слоем, создавая тем самым полноценный герметизм предупреждая попадание инфекции в пульпу и таким образом создаются условия для компенсаторной реакции пульпы.
Еще одно преимущество бондинговых систем в том, что использование бондов без лечебной прокладки упрощает и сокращает по времени методику пломбирования.
Адгезивные системы обеспечивают образование прочной химической и механической связи пломбировочного материала с твёрдыми тканями, но не обладают стимулирующим действием на пульпу зуба.
Однако некоторые исследователи считают, что применение одного или нескольких слоев адгезива обосновано только при лечении поверхностного и среднего кариеса, так как даже незначительный по глубине кариес (например, средний) сопровождается круглоклеточной инфильтрацией пульпы, что морфологически может быть классифицировано как пульпит. Лишь значительные компенсаторные возможности зуба позволяют ликвидировать после пломбирования эту нежелательную реакцию. При начальной гиперемии основная масса твердых тканей в зоне локального поражения пульпы отсутствует, что значительно снижает возможность компенсаторной реакции.
Предложен метод лечения начальной гиперемии препаратами на основе кальция, используемых при различных заболеваниях в челюстно-лицевой области, связанных с потерей костной ткани. В 1988 году профессоры Георг Диц и Петер Бартоломее предложили к использованию костеобразующий препарат Osteoinductal.
Этот материал является остеоиндуктивным, то есть при лечении начальной гиперемии в качестве лечебной прокладки способен замещаться новообразующимся дентином. Также подтверждена его высокая антибактериальная эффективность, но, в отличие от непрямого покрытия пульпы лечебными прокладками на основе гидроксида кальция, за счет масляного раствора снижается его щелочное значение рН, что уменьшает раздражающее действие кальция, и, следовательно, позволяет применять препарат для лечения начальной гиперемии.
Существует также метод покрытия пульпы с использованием препаратов МТА за счет его положительных свойств (хорошая биосовместимость, антибактериальный эффект, устойчивость к влаге, хорошие герметизирующие способности).
Известен способ лечения начальной гиперемии, где в качестве лечебной прокладки используется 2% гель аскорбата хитозана со степенью деацетилирования 95% и молекулярной массой, равной 100-120 кД, и окись цинка в соотношении 1:2.
Хитозан является биодеградируемым, нетоксичным, биологически активным препаратом, биосовместимым, противовоспалительным, антимикробным, антитоксическим, антиоксидантным препаратом.
Остановка роста патогенной микрофлоры объясняется тем, что хитозан способен агглютинировать микробные тела. Механизм агглютинации аналогичен склеиванию эритроцитов поликатионами. Механизм селективного связывания хитозана с рецепторами полисахаридов на клеточной мембране бактериальной клетки обеспечивает бактериостатический эффект практически на любом виде микробов. Хитозан вызывает связывание свободных микробных токсинов. Усиливается антимикробный эффект хитозана за счет соединения его с аскорбиновой кислотой и присоединения к молекуле хитозана дополнительного протона водорода. Применение пасты на основе аскорбата хитозана при лечении начальной гиперемии пульпы обеспечивает противовоспалительный, бактерицидный и одонтотропный эффект на пульпу, в результате чего происходит отложение заместительного дентина на дне кариозной полости, что изолирует пульпу зуба от воздействия микрофлоры.
И все же выраженность тканевых изменений в пульпе зависит не только от вирулентности микроорганизмов и действия токсинов, но и от состояния реактивности пульпы и организма в целом. Поэтому успех в лечении воспалительного процесса в тканях пульпы зависит от таких факторов, как физиологические особенности пульпы, общее состояние организма, возраст пациента, развитие и локализация кариозного процесса, вирулентность микроорганизмов кариозной полости, анатомо-топографические особенности полости зуба и корневых каналов.
В последнее время очевидна тенденция в лечении начальной гиперемии без использования лечебных прокладок, что связано с рядом их недостатков, несмотря на то, что применение кальцийсодержащих средств при лечении начальной гиперемии в большей степени способствует восстановлению уровня минерального обмена и стимуляции репаративных процессов в тканях зуба по сравнения с изолированным применением адгезивных систем, которые, в отличие от кальцийсодержащих препаратов, направлены только на обеспечение полноценного герметизма, тем самым обеспечивая тканям пульпы возможность на репаративную функцию.
Хабадзе Зураб Суликоевич
Главный врач клиники "Ваш личный доктор". Имеет более 70 научных публикаций.
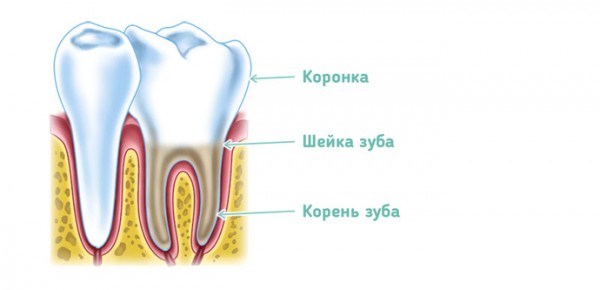
Анатомически зуб состоит из трех частей:
- коронка
- шейка
- корень
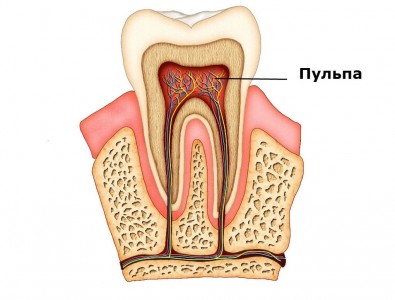
Внутри коронки и корня имеется полость. В этих полостях локализуется пульпа. Часть пульпы, которая находится в коронке, называется коронковой, а в корне – корневая.
Сама пульпа состоит из нервных окончаний, кровеносных и лимфатических сосудов.
Пульпа – нерв зуба вместе с кровеносными и лимфатическими сосудами обеспечивают зуба питательными веществами.
Воспаление пульпы называется пульпитом.
Причины пульпита
Причины пульпита разнообразны. На первом месте стоит бактериальное инфицирование. Бактерии попадают в пульпу через кариозной полости, через дентинные канальцы после препарирования, при снятия слепка под давлением а также попадания микробов через апикальное отверстие (инфицирование пульпы через апикальное отверстие), например, при сепсисе, остеомиелите, после кюретажа глубоких пародонтальных карманов и .т. д.
Раздражение и травма при лечении кариеса и при препарировании зубов под несъемными зубными протезами, токсическое действие пломбировочного материала, травма зубов при переломе или трещиной зуба.
Виды (классификация) пульпитов
1989-м году в ММСИ было предложено следующая классификация пульпита:
1. Острый пульпит:
- а) острый очаговый пульпит;
- б) острый диффузный пульпит.
2. Хронический пульпит:
- а) хронический фиброзный пульпит;
- б) хронический гипертрофический (пролиферативный) пульпит;
- в) хронический гангренозный пульпит.
3. Обострение хронического пульпита.
В России во всех органах и учреждениях здравоохранения переход МКБ-10 осуществлено 1999 году.
Диагноз указывается по МКБ-10. В скобках можно указать соответствующую форму пульпита по ММСИ.
Классификация пульпита по МКБ-10
- К04 – болезни пульпы и периапикальных тканей
- К04.0 – пульпит
- К04.00 – начальный (гиперемия пульпы), а (по ММСИ глубокий кариес)
- К04.01 – острый (по ММСИ острый очаговый пульпит)
- К04.02 – гнойный (пульпарный абсцесс), (по ММСИ острый диффузный)
- К04.03 – хронический (по ММСИ хронический фиброзный пульпит)
- К04.04 – хронический язвенный пульпит (по ММСИ хронический гангренозный пульпит)
- К04.05 – пульпарный полип (по ММСИ – хронический гипертрофический (гиперпластический) пульпит)
- К04.08 – другой уточненный пульпит
- К04.09 – пульпит неуточненный
- К04.1 – некроз пульпы (гангрена пульпы)
- К04.2 – дегенерация пульпы (дентиклы, петрификаты пульпы)
- К04.3 – неправильное формирование твердых тканей в пульпе (вторичный или иррегуляторный дентин)
Клиническая картина начального К04.00
В анамнезе самопроизвольных болей нету. При опросе выясняется, что боли бывают от разных раздражителей, которые быстро проходит после их устранения. Болевой приступ провоцируется холодными и горячими раздражителями (температурные). Почти всегда больной указывает на причинный зуб.
Боли от температурных раздражителей быстро (через несколько) секунд) проходит. При разговоре с пациентом выясняется, что зуб ранее не болел.
- Полость зуба - не вскрыта.
- Перкуссия - безболезненно.
- Зондирование - в одной или нескольких точках болезненно.
- Электроодонтометрия - 10-12, а иногда 20 мка (в норме 2-6 мка).
- Рентгенологически – изменений нет.
Лечение начального К04.00 (гиперемии пульпы),
При начальном пульпите проводится консервативное лечение.
На дно полости накладывают восновном препараты содержащие гидрооксид кальция, а затем пломбируют постоянными пломбами, лучше контролировать через три месяца.
Клиническая картина острого К04.01 (по ММСИ острого очагового) пульпита
- Жалобы – продолжительные боли от всех раздражителей в основном ночное время. Бываю и самопроизвольные боли.
- Боли четко локализованы, светлые промежутки могут продолжатся несколько часов, а позлнее эти светлые промежутки сокращаются.
- При воспалении жевательных зубах (моляров) боль во время приступа может распространятся (иррадиировать) в ухо, висок, зубы противоположной стороны (зубы антогонисты).
- Осмотр – глубокий кариозный полость, много размягченного дентина, который при удалении может быт вскрыта пульповая камера.
- Перкуссия безболезненно
- ЭОД – 25-40 или в пределах нормы
- Зондирование – безболезненно
Лечение острого К04.01 (по ММСИ острого очагового) ПУЛЬПИТА
Первым делом надо остановит воспалительный процесс, то ест купировать воспаление.
Первый способ.
У лиц молодого возраста в начале воспалительного процесса можно остановит воспалительные процессы и сохранит пульпу с применением консервативных процессов. Для этого кариозный полость препарируется современными инструментами, которые имеется в нашей клинике, а потом
обрабатывается медикаментозно и накладывается противовоспалительная, регенерирующая и одонотропная паста в основном на основе гидрооксида кальция пасты на 4-6 дней, а потом если нету никаких жалоб, то зуб пломбируется постоянным пломбам.
Второй способ
При выполнении этого способа сначала проводится инфильтрационная или проводниковая анестезия, а потом алмазным бором удаляется размягченные ткани эмали и дентина, а также воспалительная пульпа на уровне устья канала, затем полость зуба очищается, останавливается кровотечение и без всяких давлений накладывается паста на основе гидроксида кальция. А на него накладывается иономерный цемент. Первый контрол через три, а следующие контролы через 6 месяцев и 1 год.
Клиническая картина острого гнойного К04.02 (пульпарного абцесса) (по ММСИ острого диффузного) пульпита.
- самопроизвольные боли;
- длительные боли с короткими светлыми промежутками;
- иррадиирующие боли по ветвям тройничного нерва;
- интенсивные, нестерпимые боли;
- усиление болей от горячего;
- краткосрочное пркращение болей от холодного;
- ЭОД 30 – 50 мка;
- глубокий кариозный полость с большим количеством размягченного дентина;
- полость зуба не вскрыта;
- зондирование болезненно;
- перкуссия безболезненно;
- пальпация переходной складки на уровне воспалительного зуба безболезненно, но может быть чувствительной;
- при несформированных верхушках корня перкуссия и пальпация болезненно;
- может наблюдаться выраженный отек и нарушения общего состояния всего организма.
- рентгенологически – изменений нет;
Лечение острого гнойного К04.02 (пульпарного абцесса) (по ММСИ острого диффузного) пульпита
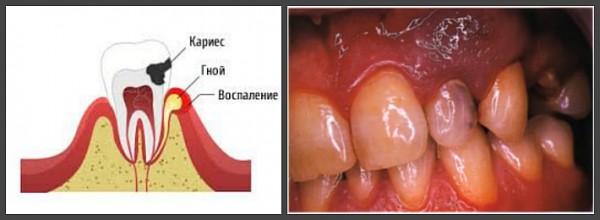
Лечение острого гнойного пульпита
Существует два метода лечений острого гнойного пульпита:
- витальный метод;
- девитальный метод.
Витальный метод лечения острого гнойного пульпита.
- инфильтрационная или проводниковая анестезия;
- удаление размягченных и пораженных тканей кариозной полости;
- удаление коронковой и корневой пульпы;
- инструментальная и медикаментозная обработка корневого канала;
- пломбирование корневого канала до апекса;
- пломбирование зуба;
- полировка пломбы.
Девитальный метод лечения острого гнойного пульпита
Во второе посещение удаляется временная пломба и девитализирующая паста. Канал обработывается инструментально и медикаментозно и пломбируется соответствующим материалом. Далее пломбируют зуб и полируют.
Лечение хронических форм пульпитов
Лечение хронических форм пульпита проводится тоже двумя методами – витальным и девитальным методом, который указывается выше.
Как правило, мы не задумываемся о том факте, что внутри каждого зуба проходят нервные окончания и кровеносные сосуды. Однако острое воспаление способно напомнить об этом в любой момент. Пульпит — патология, с которой хотя бы раз в жизни сталкиваются все. Хорошая новость состоит в том, что современная стоматология имеет проверенные методы лечения, которые способны решить проблему быстро и эффективно.
Но может быть, все не так страшно и боль можно просто перетерпеть? Ведь порой так не хочется идти на прием к стоматологу! Давайте разберемся, какие процессы происходят внутри зуба при пульпите и почему визит к врачу не стоит откладывать.
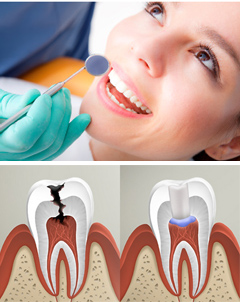

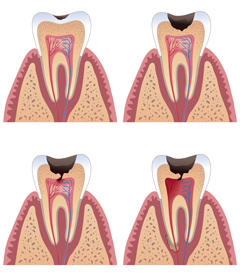

Общая характеристика заболевания
Пульпит — это воспаление зубного нерва (пульпы), который находится в зубной полости и каналах корней зуба. Пульпа крайне чувствительна, и если зуб глубоко поврежден кариесом, в нем есть трещина или из него выпала пломба, то вероятность развития пульпита довольно велика. Воспаление может также возникнуть в ходе лечения или подготовки к стоматологическим операциям, если врач будет недостаточно аккуратен. В редких случаях провоцирующим фактором становится перенесенное инфекционное заболевание.
Боль может возникнуть при воздействии на зуб холода или тепла, кислой пищи, алкоголя, сахара. Если сразу обратиться к врачу, воспаление можно подавить. Однако больные часто стараются сбить боль анальгетиками, теряя драгоценное время. В результате поражение нерва становится необратимым и пульпу требуется удалять. Опасность пульпита состоит в том, что без лечения воспаление может распространиться на зубной корень, что повышает риск потери зуба. Иногда боль проходит самопроизвольно, но это не показатель выздоровления. Такая ситуация может говорить о том, что нерв необратимо поврежден вредоносными бактериями и в полости зуба начинает образовываться гнойная масса. Последняя при попадании в основание корня зуба может вызвать флюс — гнойное поражение челюсти.
Если воспалительный процесс доставляет вам неприятные ощущения уже долго, не следует тянуть с походом к врачу: вовремя удаленный нерв поможет избежать осложнений. Конечно, существует психологический фактор: многие пациенты не любят походов к стоматологу, боятся боли, не хотят тратить время и деньги. Здесь важно принять здравое решение, чтобы не усугублять ситуацию, тем более что современная стоматология доступна и практически безболезненна.
Как лечат пульпит: современные подходы и методы
Лечение пульпита заключается в устранении воспаления. Это можно сделать двумя способами: либо проведя в отношении пульпы оздоровительные и восстановительные процедуры, либо полностью ее удалив. Выбор врача будет зависеть от состояния пульпы и стадии воспаления.
Консервативное лечение пульпита (биологический метод)
Если сразу после возникновения острой боли пациент обратится к врачу, есть возможность купировать воспаление, сохранив нерв. Пульпу обнажают, обрабатывают антибактериальным препаратом, сверху накладывают микроповязку с гидроксидом кальция и закрывают отверстие временной пломбой. Через несколько дней делают рентген, оценивают состояние пульпы и, если воспаление прекратилось, ставят постоянную пломбу. Необходимо иметь в виду, что этот метод не всегда применим и требует высокой квалификации врача, поэтому консервативное лечение вам предложат не в каждой стоматологической клинике.
Хирургическое лечение пульпита
Традиционный метод, имеющий разные варианты реализации в зависимости от конкретного случая и возраста пациента. Состоит в полном или частичном извлечении пульпы из полости зуба.
• Экстирпация. Применяется в подавляющем большинстве случаев. Представляет собой полное удаление пульпы.
- Витальная. Под анестезией извлекается живая ткань пульпы. Сначала удаляется пораженная кариесом зубная ткань, проводится обработка антисептиком, затем извлекается инфицированный нерв и полость пломбируется. Для процедуры достаточно одного посещения стоматолога, она универсальна для любых форм пульпита, но неприменима для пациентов с аллергией на анестетики.
- Девитальная. Если невозможно провести витальную экстирпацию, на пульпу воздействуют пастообразными токсичными веществами (например, мышьяком), чтобы потом ее можно было безболезненно извлечь. Пасту закладывают на 24–48 часов, если пациент может прийти на повторный прием достаточно быстро, или на срок до 14-ти дней — в этом случае используются мягко действующие составы. Полость закрывают временной пломбой до следующей процедуры. На втором приеме врач извлекает отмершую пульпу, прочищает каналы и ставит постоянную пломбу. При гнойном пульпите или некрозе тканей метод не применяется.
• Ампутация. В этом случае удаляется только коронковая часть пульпы, корневая остается на месте. Для зубов с одним корнем ампутация не подходит, так как в этом случае практически невозможно выделить отдельные элементы пульпы. Ампутацию обычно назначают при остром пульпите или случайном механическом повреждении зуба.
- Витальная. Необходимую часть нерва ампутируют под анестезией в рамках одного приема. Метод показан пациентам в возрасте до 45-ти лет при здоровом пародонте.
- Девитальная. После воздействия на пульпу токсичной пастой омертвевший участок удаляют, а здоровый — намеренно мумифицируют, например, антисептической пастой на основе окиси цинка-эвгенола, чтобы инфекция не могла повторно развиться. Девитальную ампутацию применяют в сложных случаях, когда невозможно добраться до нужного участка пульпы. Современный арсенал стоматологов включает в себя гибкие никелевые и титановые инструменты. С их помощью можно обрабатывать даже самые искривленные каналы, что позволяет отказаться от сложных методик.
Использование мышьяка для лечения пульпита было предложено только в конце ХIX века. До этого воспаленную пульпу разрушали с помощью горячего масла или выжигали раскаленным железом. Этими методами пользовались еще древнегреческие и древнеегипетские стоматологи.
Стадии лечения пульпита
Остановимся подробнее на методе экстирпации — как самом распространенном и длительном. Процедура требует двух–трех визитов к врачу в зависимости от количества корней больного зуба.
- Удаление ткани, пораженной кариесом. Зуб очищают, вскрывают и обнажают пульповую камеру. При девитальном варианте лечения в полость зуба закладывают мышьяк, ставят временную пломбу и назначают дату следующего приема. Если пульпу можно удалить сразу, лечение начинается со следующего этапа.
- Удаление пульпы. Используется специальный пульпэкстрактор.
- Рентген. Снимок необходим, чтобы определить длину и форму каналов.
- Чистка каналов и зуба в целом. Этот этап необходим, чтобы исключить новое воспаление.
- Установка пломбы.Сначала пломбируются каналы, затем — коронковая часть.
Последний этап может быть реализован за два посещения. В отдельных случаях назначается лекарственная противовоспалительная терапия.
После установки пломбы возможна так называемая постпломбировочная боль при надкусывании. Она считается вариантом нормы, если только не длится больше недели. Некоторые стоматологи считают ее недопустимой. В любом случае, она не должна быть сильной. Если вы испытываете серьезный дискомфорт, стоит дополнительно проконсультироваться с врачом.
Особенности лечения разных форм поражения зубного нерва
В современной классификации пульпит подразделяют на острый и хронический. В каждой из двух форм легко выделить характерные стадии.
• Острый пульпит. Одно из самых распространенных осложнений глубокого кариеса. Проявляется сильной болью, которая может усиливаться при давлении на зуб, воздействии тепла или холода, кислой или острой пищи. Приступы боли чаще возникают ночью. У детей в силу особенностей строения челюсти острый пульпит практически не встречается, во взрослом возрасте ему подвержены в равной степени мужчины и женщины. Заболевание проходит в две стадии, после чего, в отсутствии лечения, перетекает в хроническую форму.
- Очаговая. Начальная стадия, длится до 2-х дней. Воспалительный очаг находится близко к кариозной полости. Боль носит резкий, «стреляющий», характер, приступы длятся по 10–30 минут с перерывами на несколько часов. На данной стадии несложно определить больной зуб, так как боль точечная.
- Диффузная. Вторая стадия, наступающая при поражении коронковой и корневой частей пульпы. Боль рассеянная, отдающая в разные участки челюсти, височную и затылочную часть головы, скулы. Приступы длиннее, а паузы между ними составляют всего 30–40 минут. Острый диффузный пульпит длится не более 2-х недель. Если за это время пациент не обратился к врачу, болезнь становится хронической.
•Хронический пульпит. Может длиться, не слишком беспокоя больного, до нескольких лет. Зубная боль существенно притупляется, к ней можно привыкнуть, хотя жевание затруднено, а при внешних воздействиях болевые ощущения усиливаются. Периодически возможны обострения. Метод лечения зависит от вида хронического пульпита.
- Фиброзный. Характеризуется наличием глубокой кариозной полости, которая не всегда достигает пульповой камеры. Боль слабая, усиливается только при надавливании на зуб, время от времени появляется кровь.
- Гангренозный. Если к фиброзному пульпиту присоединяется инфекция, пульпа атрофируется, становится грязно-серой, боль усиливается, кариозная полость расширяется. Появляется запах изо рта.
- Гипертрофический. Характеризуется слиянием кариозной полости с полостью зуба и образованием полипа из грануляционной ткани, который кровоточит и болит при нажатии. Но болевых ощущений обычно нет.
- Обострение хронического пульпита. Одновременное проявление признаков острого и хронического пульпита. Больной испытывает приступы резкой боли, усиливающейся при надавливании на зуб. Возможно разрушение костной ткани, заражение периодонта.
Чаще всего к стоматологам обращаются пациенты с фиброзным хроническим пульпитом. Реже встречается гангренозный, на последнем месте — гипертрофический. Если пульпит успел перейти в хроническую форму, в 90% случаев требуется хирургическое лечение. Острые формы поддаются и консервативной терапии. В любом случае вам потребуется надежная клиника, где не только квалифицированно проведут процедуру восстановления или удаления пульпы, но и поставят качественную постоянную пломбу. Выпадение пломбы может спровоцировать повреждение и пульпит соседних зубов.
Стоматологическая клиника в Москве
Внезапная боль порой вынуждает людей обращаться в первую попавшуюся клинику. Ведь решить вопрос хочется как можно скорее: неприятные ощущения мешают выполнять повседневные дела, так что никому не охота заниматься поиском надежной стоматологии. В идеале позаботиться об этом заранее. Однако такая предусмотрительность свойственна далеко не всем. Тем не менее приведем пример клиники, в которую можно обратиться для лечения пульпита.
В Smile-at-Once работают опытные врачи, которые не единожды сталкивались с подобной проблемой. Лечение пульпита в клинике проводится несколькими методами: с извлечением зубной пульпы или с сохранением нерва. Разумеется, способ подбирается исходя из конкретного клинического случая. Благодаря современному оборудованию и опыту врачей и достигается положительный результат. Высокоточная диагностика позволяет обнаружить поражения на ранних стадиях. Бережное лечение способствует сохранению здоровых тканей. Вероятность осложнений после проведения экстрипации пульпы сводится к минимуму.
Поскольку после удаления нерва возможно изменение состояния зуба, стоматологи Smile-at-Once рекомендуют пройти дополнительные процедуры, направленные на восстановление цвета зуба. Так, здесь готовы провести профессиональное отбеливание зубов.
Записаться на прием в Smile-at-Once можно по телефону или на сайте клиники. Консультация специалиста может проходить в одном из двух форматов — виртуальный прием или личное посещение стоматолога. Врач выслушает пациента, осведомиться о наличии или отсутствии определенных заболеваний, чтобы исключить противопоказания к некоторым процедурам. Далее пациента направят на диагностику. Она, как и консультация, в Smile-at-Once проводится бесплатно.
P. S. На сайте Smile-at-Once представлена информация о годовой программе стоматологического сопровождения. Такая опция позволяет сэкономить на различных услугах клиники.
* Лицензия на осуществление медицинской деятельности ЛО-77-01-014630 от 3 августа 2017 года выдана Департаментом здравоохранения города Москвы.

Вся информация, касающаяся медицины и здоровья, приведена исключительно в ознакомительных целях и не является поводом для самодиагностики и самолечения.
Согласно современным представлениям, пульпит – воспаление пульпы зуба, которое развивается под действием различных факторов. Наиболее частая его причина – действие микроорганизмов кариозной полости, а также продуктов их жизнедеятельности. В таком случае о пульпите говорят, как об осложнении кариеса. Пульпит может проявить себя как результат травмы, ятрогенных воздействий и неизвестных, идиопатических, причин. В связи с особенностями патогенеза выделяют хронический и острый пульпит. В данной статье речь пойдет об особенностях клиники и лечения острого пульпита.

Острые формы пульпита
Существует несколько наиболее используемых классификаций острых форм пульпита: МКБ-10, Е.М.Гофунга, Т.В.Виноградовой (у детей).
КО 4. Болезни пульпы и периапикальных тканей.
К04.00. Гиперемия пульпы.
К04.01. Острый пульпит.
К04.02. Острый гнойный пульпит.
Формы острого пульпита (по Гофунгу):
- Частичный (очаговый);
- Общий (диффузный);
Обе эти формы часто объединяют как «острый серозный пульпит»
Клиника острого пульпита
Клиника острого пульпита специфична, симптомы яркие. Это помогает в постановке правильного диагноза и подборе нужного метода лечения.
Главный симптом – острая, нестерпимая, самопроизвольная, «вечерняя» или «ночная» боль. Для ее возникновения не обязательно наличие внешних раздражителей. Если раздражители присутствуют, болевой приступ долго длится и после устранения их действия. Боль чередуется со «светлыми», безболевыми периодами.

Острый очаговый пульпит
Острый очаговый пульпит (частичный) – начальная стадия острого воспаления пульпы. Его очаг находится наиболее близко к глубокой кариозной полости (рог пульпы). Зондирование дна в этом месте резко болезненно. Полость зуба, как правило, не вскрыта. Особенность этого этапа воспаления пульпы – короткие приступы боли с длительными безболевыми промежутками (10-30 минут и несколько часов). Боль не иррадиирует, и пациент правильно указывает причинный зуб. Эта стадия длится не более 2 суток.

Острый диффузный пульпит
Далее воспаление захватывает всю пульпу, и пульпит становится «острым диффузным (общим)». Потому зондирование болезненно по всему дну кариозной полости. Теперь длительность болевого периода увеличивается, а безболезненные промежутки – отрезки времени не более 30-40 минут. Боль может не проходить, а лишь затихать. Пациент затрудняется указать причинный зуб, боль иррадиирует по ходу ветвей тройничного нерва и даже в противоположную сторону челюсти. Возможно ухудшение состояния общего здоровья. Такая клиника острого диффузного пульпита может продолжаться до двух недель.

Острый гнойный пульпит
В полости зуба в результате воспаления может сформироваться абсцесс. В таком случае говорят о возникновении острого гнойного пульпита. При этом заболевании характер болей немного меняется. Она становится пульсирующей, рвущей, усиливающейся, во время безболевых промежутков лишь затихает. Безболевых периодов может не быть вовсе: боль длится вплоть до целого дня или ночи. Наблюдается разная реакция на раздражители. Холод успокаивает боль, тепло её провоцирует. Клинически дно глубокой кариозной полости покрыто размягченным пигментируемым дентином. При зондировании оно легко перфорируется, выделяется гнойный экссудат. После этого боль постепенно утихает. Также характерно появление болезненной реакции зуба на перкуссию – начальная симптоматика апикального периодонтита. Возможно повышение температуры тела.
Исход острого пульпита – гибель (некроз) пульпы или хронизация воспалительного процесса (хронический пульпит).
Острый пульпит у детей
Симптомы острого пульпита у детей несколько отличаются от таковых у взрослых. Это связано с особенностями строения твердых тканей и пульпы временных или постоянных зубов с несформированными корнями.
Во-первых, острый пульпит у детей встречается редко, в основном, у здоровых детей с низкой активностью кариеса. Частичный пульпит – явление еще более редкое, ведь барьер между корневой и коронковой пульпой незрелый. Серозный пульпит очень быстро переходит в гнойный.
Во-вторых, полость зуба всегда закрыта, кариозная полость заполнена светлым инфицированным дентином.
В-третьих, у детей острый пульпит часто сопровождается реакцией периодонта, отеком окружающих зуб мягких тканей. Воспаляются регионарные лимфатические узлы. Ухудшается общее состояние: воспаление переходит на костную ткань.
Наконец, наиболее частый исход острого пульпита временных зубов – некроз пульпы.

Диагностика острого пульпита
Для диагностики острого пульпита используют различные методы.
Основные методы исследования.
При опросе важным является установить так называемый «пульпитный» характер болей.
В ходе осмотра обнаруживается глубокая кариозная полость (при инфекционной причине пульпита).
Зондирование ее дна резко болезненно в одной точке или же по всей поверхности. Возможно прободение в полость зуба.
Реакция на перкуссию ещё безболезненна при частичном пульпите, слегка болезненна в случае общего, болезненна при гнойном пульпите.
Пальпация переходной складки безболезненна.
Среди дополнительных методов исследования применимо исследование реакции на температурные раздражители, электровозбудимости, рентгенография. Температурные раздражители провоцируют интенсивный, длительный болевой приступ.
Показатели электроодонтодиагностики: 20-25 мкА при остром очаговом пульпите (значение может быть нормальным в области другого бугра, со стороны еще не воспаленной пульпы). Острый диффузный пульпит соответствует значениям до 30-40 мкА и более.
Рентгенография эффективна для определения расположения труднодоступной кариозной полости (контактная поверхность), по отношению к полости зуба. Также она помогает выявить периодонтальный карман, воспаление в периапикальных тканях. Это целесообразно в дифференциальной диагностике острых форм пульпита.
Дифференциальная диагностика острого пульпита
Дифференциальная диагностика острого пульпита проводится с разными заболеваниями. Хотя симптоматика острого пульпита ярко выражена и специфична, есть сходства с другими патологиями. Однако в постановке правильного диагноза важнее обратить внимание на следующие отличия:
Гиперемия пульпы
При гиперемии пульпы (глубоком кариесе) нет самопроизвольной ночной болевой реакции. Короткий болевой приступ провоцируют внешние раздражители.
Гингивит
Наличие воспаленной, отечной десны, десневого сосочка, и связанной с этим боли – проявление папиллита или гингивита.
Острый апикальный периодонтит
Острый апикальный периодонтит также сопровождается болью, но уже другого характера. Она постоянная, ноющая, усиливается при накусывании. Также болезненна пальпация переходной складки. Реакции на внешние раздражители нет. Результат электроодонтодиагностики – ответная реакция при значении более 100 микроампер.
Невралгия тройничного нерва
При невралгии тройничного нерва боли возникают при прикосновении к определенным «курковым» зонам лица.

Синусит
Синусит (гайморит) проявляется ухудшением самочувстви, повышением температуры, головными болями. Дыхание затруднено, выделяется гнойный экссудат. При наклоне головы вперёд появляются тяжесть, распирание. Локализация этих симптомов – область верхнечелюстной пазухи. На рентгенограмме видны характерные изменения в пазухах.
Альвеолит
Сильная болевая реакция может проявлять себя и при альвеолите. Осмотр помогает обнаружить лунку удаленного не так давно зуба. Лунка покрыта серым налётом, кровяного сгустка нет. Характерен неприятный запах. Пальпация десны в ее области резко болезненна.
Лечение острого пульпита
Для лечения острого пульпита применяют консервативные и хирургические методы. Консервативные методы (биологический) имеют очень ограниченное применение, необходим ряд дополнительных условий для достижения успеха лечения. Используются в основном в детской практике.
Хирургические методы лечения острого пульпита – ампутация и экстирпация пульпы. Ампутация (удаление только коронковой пульпы, пульпотомия) используется для лечения острого серозного пульпита у детей, в зубах с несформированными корнями.
Во взрослой стоматологии применяется экстирпация пульпы (пульпэктомия) – витальная и девитальная. При этих методах полностью удаляются коронковая и корневая пульпа под местным обезболиванием или с предварительным наложением девитализирующей пасты.

Показания к витальной пульпэктомии: все необратимые формы пульпита.
Противопоказания к витальной пульпэктомии: аллергия на анестетики.
Показания к девитальной пульпэктомии: невозможность витальной пульпэктомии.
Противопоказания к девитальной пульпэктомии: острый гнойный пульпит, аллергия на компоненты девитализирующих паст.

Внезапно возникшая зубная боль, которая не дает спать по ночам и отвлекает от повседневных дел, может быть симптомом пульпита — заболевания ротовой полости, требующего срочного врачебного вмешательства. Своевременное обращение к стоматологу и качественное лечение гарантирует сохранность зубной единицы и полное восстановление функционирования пульпы.
Что такое пульпит?

Пульпит — это воспалительный процесс в пульпе (нервно-сосудистом пучке) и корневых каналах зуба. В зубной коронке есть полостная пульпарная камера, где находится сплетение кровеносных сосудов, соединительной ткани и нервных окончаний. Все это вместе составляет пульпу, главной функцией которой является питание коронковой и корневой части.
Под воздействием провоцирующих факторов происходит гиперемия пульпы. Чаще всего к этому приводит кариес в запущенной стадии. Из-за поражения коронки оголяются мягкие ткани и возникает первичное серозное воспаление (так называемый начальный тип). При отсутствии своевременного лечения недуг переходит в более тяжелые формы и может привести к необратимым последствиям.
Пульпит молочных и постоянных зубов имеет много схожих черт с другими патологиями, поэтому самостоятельная диагностика в большинстве случаев неэффективна. Однако существует ряд признаков, характерных исключительно для воспаления пульпы.
Причины

Терапия заболевания в первую очередь зависит от причин его возникновения. Факторы, которые нередко приводят к воспалению:
- Непролеченный своевременно кариес. В легкой форме болезнь никак не влияет на пульпу, поскольку кариозное поражение распространяется только на поверхностные ткани. По мере разрушения коронки кариес затрагивает все клеточные структуры и добирается до корней.
- Хронический пародонтит (за исключением легкой формы). Глубокие пародонтальные карманы, которые образуются при данной патологии, доходят до корневых сплетений. Патогенные микроорганизмы, размножающиеся в этих полостях, распространяются по всему зубу и доходят до пульпы.
- Травмирование. Удар, ушиб и другие внешние воздействия способствуют нарушению налаженного процесса кровоснабжения и приводят к патологическому процессу.
- Некачественное стоматологическое лечение. Если стоматолог плохо вычистил зубную полость перед постановкой пломбы, оставив кариозные частицы, они распространятся в более глубокие слои и достигнут нервно-сосудистого пучка. Также по вине врача пациент может получить термический ожог пульпы, если специалист во время сверления коронки пренебрег правилами и недостаточно охладил ее водой. Болезнь провоцируется и пересушиванием дентинных канальцев потоком воздуха.
- Воздействие кислот, щелочей, медикаментов, токсичного пломбировочного состава и других химических веществ.
- Инфицирование крови. Инфекция может проникать в пульпу не только через кариозные отверстия, но и при сепсисе.
- Индивидуальная предрасположенность пациента к стиранию зубов и образованию минеральных отложений в пульпарной камере.
Разновидности патологии

Существует 2 основные формы заболевания: острая и хроническая. В первом случае у человека внезапно возникает резкая приступообразная боль (чаще всего — по ночам), которая не зависит от внешних факторов и не проходит при устранении раздражителей. Поначалу на эмали появляется темное отверстие, которое с течением времени разрастается и затрагивает глубокие ткани, в том числе доходя до каналов.
Если воспаление не проходит по истечении 3 недель, заболевание переходит в хроническую форму. Тупые ноющие боли появляются с определенной периодичностью и беспокоят не только в ночное время.
Разновидности острого пульпита:
- Очаговый. Наблюдается всего несколько суток. Боли длятся до 20 минут, при этом промежутки между приступами составляют около 2-3 часов. Наблюдается отечность десен.
- Диффузный. Он распространяется на коронковую часть, нервные окончания и корень. Происходит нарушение кровоснабжения тканей. Боль становится пульсирующей и длится гораздо дольше, чем при очаговой форме.
- Гнойный. Полость пораженной единицы наполняется гноем. Ощущается болезненная пульсация. Состояние пациента постоянно ухудшается.
- Серозный. Чаще всего такой тип наблюдается у детей (пульпит временных зубов). Это патология инфекционной этиологии, которая сопровождается непродолжительными приступами боли.
Классификация хронического пульпита зубов:
- Фиброзный. Является последствием острого. Может протекать скрыто на протяжении нескольких месяцев с периодическими периодами обострения. Десны не отечные, боль носит ноющий характер и возникает нечасто.
- Гангренозный. Это осложнение острого фиброзного заболевания, при котором происходит отмирание тканей пульпы и разрушение коронковой части.
- Гипертрофический. В кариозной полости отчетливо видны ткани яркого красного оттенка, которые постоянно кровоточат, особенно при надавливании.
Симптоматика

Несмотря на то, что каждая из разновидностей болезни имеет свои отличительные признаки, существует перечень симптомов, характерных для всех форм патологии. На начальной стадии заболевания зуб начинает болезненно реагировать на холодное и горячее, а также на иные раздражители. Затем появляется резкая пульсирующая боль, которая усиливается в ночное время суток и при нахождении в лежачем положении. Болезненность возникает самопроизвольно или под воздействием раздражающих факторов.
Внешние проявления заболевания, независимо от его типа:
- потемнение эмали;
- подвижность зубов;
- кровоточивость;
- покраснение десен;
- отечность тканей вокруг больного зуба;
Хроническая форма пульпита может протекать бессимптомно. Для нее характерен гнилостный запах изо рта и ноющая боль.
Важно! Очень часто пациент не может понять, какой именно зуб болит. Боль может отдавать в шею или уши. Для определения локализации воспаления необходим осмотр врача и проведение дополнительных диагностических исследований.
Методы диагностики

Для постановки точного диагноза стоматолог проводит и назначает следующие исследования:
- осмотр поврежденной полости с применением зеркала и зонда;
- проверка реакции зуба на колебания температур (термометрия);
- воздействие на коронку слабым электрическим током (электроодонтодиагностика), с помощью которого можно отличить болезнь от глубокого кариеса и определить, в какой форме она протекает;
- рентген.
Особенности лечения

Терапевтическая схема напрямую зависит от стадии заболевания и локализации воспаления. Методы лечения пульпита, применяемые в стоматологии:
- Биологический. Ликвидируется только очаг инфекции, останавливается прогрессирование болезни, и воспаление постепенно проходит. В полость вводятся лекарственные препараты, которые прекращают рост и размножение патогенной микрофлоры и способствуют устранению воспаления.
- Консервативный (витализация). Врач сохраняет живую пульпу, но удаляет ее коронковую часть. Зуб полностью сохраняется, при этом восстанавливается его функционирование.
- Девитализация. В просверленное отверстие закладывается специальная паста, которая способствует полному отмиранию пульпы. Нервно-сосудистый пучок удаляется, затем специалист ставит временную пломбу. Когда воспаленность тканей полностью исчезает, пломбировочный материал заменяется на постоянный. Девитализирующая паста используется детскими стоматологами при пульпите зуба у ребенка.
- Хирургический. Оперативное удаление делится на ампутацию (частичное удаление пульпарной ткани) и экстирпацию (пульпа удаляется полностью).
Внимание! Чем раньше пациент обратится к стоматологу, тем выше вероятность того, что зуб удастся спасти. Квалифицированный врач сможет не только справиться с отечностью и воспаленностью, но и восстановить целостность коронки, вернуть утраченную белизну эмали.
Можно ли вылечить болезнь народными средствами?
Пульпит требует квалифицированной врачебной помощи и не лечится самостоятельно. Домашние методы для избавления от боли и уменьшения воспаления позволяют лишь временно облегчить состояние больного. Без своевременного консервативного или хирургического лечения возможны тяжелые осложнения.
Возможные осложнения
Если вовремя не пролечиться или делать это неправильно, возрастает риск возникновения осложнений, таких как:
- периодонтит (поражение твердых тканей вокруг корня зуба с пульпитом);
- периостит (воспаление надкостницы, или флюс);
- абсцесс (гнойное воспаление, сопровождающееся интоксикацией организма);
- сепсис (заражение крови);
- хронические патологии внутренних органов и систем.
Профилактические меры

Для того чтобы избежать длительного лечения и хирургического вмешательства, нужно позаботиться о профилактике пульпита, придерживаясь следующих правил:
- чистить зубы 2 раза в день, полоскать рот после еды, своевременно удалять налет и зубной камень;
- посещать стоматолога для профилактических осмотров не реже чем раз в полгода;
- не использовать зубочистки и другие травмирующие приспособления;
- сбалансированно питаться, обеспечить поступление в организм достаточного количества витаминов и минеральных веществ;
- отказаться от вредных привычек (курения, употребления алкоголя), большого количества сахара и вредной пищи;
- своевременно лечить кариес и другие стоматологические патологии, не доводя их до тяжелых стадий.
Резкая боль, отдающая в шею, виски или уши — повод для срочного обращения в стоматологическую клинику. Если вовремя не приступить к лечению, возможны серьезные осложнения вплоть до полной утраты зуба и септического процесса.
Соблюдая меры профилактики, можно обезопасить себя от возникновения пульпита и других болезней полости рта.
Читайте также:

