Обезболивающие при зубной боли при грудном вскармливании какие можно
Опубликовано: 01.05.2024
Содержание:
- Допустимо ли использовать местные анестетики
- Анестетики, которые можно использовать кормящим матерям
- Можно ли кормить малыша сразу по завершению стоматологического лечения
- Как снизить вероятность развития стоматологического заболевания после родов

Необходимость в лечении зубов при грудном вскармливании возникает у многих женщин. Это связано с повышенной нагрузкой на организм молодой мамы, дефицитом кальция, гормональными изменениями. Если появилась зубная боль, очень важно как можно скорее обратиться за квалифицированной стоматологической помощью. Доктор подскажет, можно ли лечить возникшее заболевание, не прерывая лактацию.
Допустимо ли использовать местные анестетики
Существует миф, что кормящим матерям категорически противопоказаны любые стоматологические обезболивающие. Именно из-за этого женщины откладывают визит в клинику стоматологии — лечить больной зуб без анестезии готовы единицы.
На самом деле, во время лактации анестетики местного действия применять можно. Не все лекарства подходят, но перечень безопасных вариантов достаточно широк. Поэтому терпеть сильную боль во время лечения глубокой кариозной полости, пульпита или запущенного воспаления пациентке точно не придется.

Очень важно, чтобы больная заранее предупредила стоматолога о том, что кормит грудью. Тогда доктор сможет подобрать ей оптимальное обезболивающее.
Если предстоящее вмешательство является очень серьезным и требует обязательного введения сильнодействующего анальгетика, следует обсудить с врачом возможность проведения всех манипуляций позже — когда период лактации завершится. Если заболевание не терпит промедления, спорить со специалистом не только бессмысленно, но и вредно для здоровья — нужно просто ему довериться.
Нередко после стоматологической терапии дантист назначает курсовый прием антибиотиков. Это тоже смущает мам, так как все антибактериальные средства выделяются с молоком, а значит, могут представлять опасность для новорожденного. На самом деле, переживать не стоит. Если доктор предупрежден о лактации, он выберет именно то лекарство, которое не навредит ребенку. А вот самостоятельный отказ матери от антибиотикотерапии может обусловить тяжелые осложнения.
Важно понимать: в большинстве случаев откладывание терапии на потом оборачивается серьезными нарушениями. Поэтому ответ на вопрос, разрешено ли лечение зубов во время грудного вскармливания является утвердительным. И чем быстрее женщина посетит дантиста, тем выше ее шансы на скорое выздоровление.
Анестетики, которые можно использовать кормящим матерям
В стоматологии обезболивание принято классифицировать на общее и местное. В первом случае речь идет о наркозе — внутривенном либо ингаляционном. Местная анестезия — это обезболивание воспаленного очага с помощью инъекции, геля или спрея. Использовать общий наркоз при оказании стоматологической помощи кормящим мамам крайне нежелательно. Если избежать этого нельзя, то до полного выздоровления женщине следует кормить малыша специальной детской смесью или заранее заготовленным грудным молоком.

Среди применяемых стоматологами местных анестетиков:
- Новокаин. Разрешен при лактации только в тех случаях, когда ожидаемая польза для женщины гораздо выше возможных рисков для малыша. Прежде чем ввести раствор больной, дантист должен соотнести все «за» и «против». Иногда медикамент вызывает негативные побочные эффекты: головные боли, слабость, сонливость, судороги, головокружения, аритмию, брадикардию, отек губ.
- Лидокаин. В официальной инструкции указано, что лекарство назначать кормящим может исключительно врач. Препарат совсем в небольшом количестве проникает в молоко, и его пероральная биодоступность низкая. Это значит, что то количество активного вещества, которое выделится с молоком, является минимальным. Следовательно, потенциальный вред для ребенка низкий. Из возможных побочных реакций после введения лидокаина: онемение языка, судороги, сонливость, шум в ушах, ухудшение зрения, ангионевротический отек, крапивница и некоторые другие.
- Артикаин. Средство, разрешенное как беременным, так и кормящим. Стоматологи используют его, если нужно провести инфильтрационную или проводниковую анестезию. Среди побочных эффектов лекарства: тошнота, рвота, головокружения, понижение артериального давления, аллергия.
Внимание! Кормящим матерям запрещено вводить анестетики, которые содержат высокое количество адреналина. Такие препараты негативно влияют на здоровье младенца, в частности, провоцируют негативные изменения в сердечной деятельности ребенка.
Можно ли кормить малыша сразу по завершению стоматологического лечения

Между введением анестетика и прикладываем крохи к груди в идеале должно пройти от трех до пяти часов. Зная об этом, женщина может заготовить порцию молока на одно кормление.
В период вынужденного в лактации перерыва рекомендуется проводить сцеживание. Эта нехитрая мера позволит исключить появление болезненных и неприятных ощущений.
Как снизить вероятность развития стоматологического заболевания после родов
Чтобы не переживать лишний раз из-за стоматологических заболеваний в непростой период восстановления организма после родов, важно соблюдать рекомендации:
- На этапе планирования беременности вылечить все имеющиеся болезни полости рта.
- При появлении кариеса сразу обратиться к доктору. Пока кариозная полость небольшая, ее можно абсолютно безболезненно вылечить без применения анестетиков.
- Всегда тщательно соблюдать гигиену полости рта.
- Дважды в год проходить плановые осмотры в кабинете стоматолога.
Женщины, которые заботятся о здоровье своей улыбки, гораздо реже сталкиваются с необходимостью лечения зубов во время лактации.

Фармакологическая промышленность предлагает множество средств для курирования зубной боли. Лекарства подавляют неприятные ощущения, спровоцированные стоматологическими болезнями или травмами. В аптеках отдельные обезболивающие таблетки для зубов продаются без рецепта врача.
Основные группы обезболивающих препаратов
Для подавления зубной боли фармацевтическая промышленность предлагает разнообразные медикаменты, анальгетики и НВПС.
Комбинированные лекарства, входящие в подгруппу НВПС, направлены на купирование воспалительных очагов и болезненных ощущений. От активных компонентов зависит, какое действие окажет таблетка: обезболит, снизит температуру или подавит воспалительный процесс.
Список медикаментов на основе Ибупрофена представлен:
Фаспиком, Деблоком, Нурофеном форте;
МИГом 400, Ибуфеном, Ибусаном;
Ибуклином, Нурофастом, Некстом Уно экспресс;
Седальгином спринт, Бонифеном.
Препараты предназначены для блокирования неприятных ощущений, включая острые зубные боли. Таблетки используются при появлении первых моляров у малышей, при повреждениях или поражениях слизистых оболочек ротовой полости.
Купирование дискомфорта происходит через час – это продолжительное время по сравнению с медикаментами, обладающими аналогичным спектром действия. Препараты назначаются пациентам после проведения стоматологических процедур. Обезболивающий эффект сохраняется на протяжении 8 часов, лекарство действует комплексно.
Препараты, изготовленные на основе Индометацина, представлены:
Индоколлиром, Индобене, Метиндолом ретард;
В стоматологической практике этот ряд медикаментов применяется для подавления серьезных воспалительных процессов в ротовой полости, при лечении болевого синдрома при артритах и артрозах височно-нижнечелюстного сочленения, после операций для купирования дискомфорта и снижения температуры. НВПС применяются наружно, ожидаемый эффект от геля возникает через 1-2 часа.
Пиразолоны относятся к анальгетикам, основной представитель группы – Анальгин. Таблетки от зубной боли начинают действовать через полчаса после приема, эффект сохраняется не больше 3 часов из-за быстрого выведения активных компонентов из организма.
Лечение патологического состояния проводится при помощи:
Баралгетаса, Бралангина, Геомага, Максигана;
Спазмоблока, Спазмалгона, Ревалгина, Темпалгина;
Пленалгина, Спазгана, Реналгана, Оптальгина;
Спазмалина, Брала, Спазмотона, Анальгин-хинина.
Препараты в форме таблеток находятся в свободной продаже и не требуют предъявления рецепта врача.
Иные медикаменты от боли в зубах
Существует множество других форм выпуска обезболивающих средств, которые также помогают справиться с симптомами острой зубной боли. Список популярных лекарств представлен:
Гелями – применяются в детском возрасте во время прорезывания зубов, аналогичное действие наблюдается и при появлении у совершеннолетних последних моляров. Часто используемые медикаменты представлены Холисалом, Солкосерилом, Дентолом, Камистадом, Метрогилом Дента.
Зубными каплями – являются безопасными препаратами из-за своих природных компонентов, входящих в состав. Кроме анальгезирующего и успокоительного действия активные ингредиенты влияют на воспалительные процессы. Лечение проводится Дентой, Дентагутталом, Дентиноксом, Дантинормом.
Инъекциями – для решения проблемы можно пользоваться обычными медикаментами внутримышечного введения (Кетоналом, Кеторолом, Диклофенаком) или средствами точечного спектра действия. Инъекционные формы применяются перед удалением зуба или стоматологической терапией, сильный обезболивающий эффект получается при использовании Септодонта, Ультракаина.
Спреями или аэрозолями – местное обезболивание достигается путем распыления раствора над проблемным участком. К недорогим и доступным средствам относится Лидокаин-спрей.
При острой или ноющей боли не стоит увлекаться любым видом из вышеуказанных препаратов. Регулярный прием снизит их эффективность, потребует увеличения дозировки. После первого подавления болезненных ощущений пациент должен посетить консультацию стоматолога. Врач поможет выяснить причину зубной боли, подберет подходящие терапевтические процедуры.
Лекарства для беременных
Большинство обезболивающих средств при вынашивании или грудном вскармливании находятся под строгим запретом. Выбором безопасного медикамента, не оказывающего негативного влияния на организм матери и младенца, должен заниматься лечащий врач.
Некоторые препараты выписываются для беременных на разных сроках: в первом, втором или третьем триместре. Разрешенные медикаментозные средства представлены:
Лидокаином, Ацетаминофен – на любом этапе вынашивания;
Аспирином – только в течение второго триместра;
Парацетамолом – во втором и третьем квартале;
Детским Нурофеном – допускается в первых двух периодах, запрещен на последнем.
Отдельные медикаменты должны согласовываться с лечащим врачом: Темпалгин, Но-Шпа, Спазмолгон, Баалгин, Кетонал.
Подавление зубных болей является временным эффектом. Процедура приносит облегчение, но не решает основной проблемы, е влияет на причины дискомфортных ощущений. Врачи советуют не затягивать с визитом в стоматологическую клинику: в большинстве случаев приступ повториться сразу же после завершения действия обезболивающих таблеток. Зубы необходимо своевременно лечить, а не пытаться решить проблему через прием лекарств.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Какие обезболивающие можно при грудном вскармливании

При грудном вскармливании безопасно пить следующие обезболивающие препараты: Парацетомол, Ибупрофен, Дротаверин («Но-шпа»), Кеторолак («Кеторол», «Кетанов», «Кетальгин»). Для обезболивания при лечении зубов подойдут инъекции лидокаина или артикаина. Для местного обезболивания при ушибах и некоторых других травмах можно применять мази на основе диклофенака.
Метамизол натрия («Анальгин»)
Нимесулид («Нимесил», «Найз»)
Ацетилсалициловая кислота («Цитрамон», «Аспирин»)
Кеторолак («Кеторол», «Кетанов», «Кетальгин»)
Правила использования
Доктор Комаровский, к примеру, рекомендует избегать применения обезболивающих при грудном вскармливании или беременности, так как некоторые препараты просто не прошли должных клинических исследований. Однако если женщина не может терпеть сильной боли, ждать, когда она пройдет сама, или использовать сомнительные народные методы не стоит. Вот несколько правил, которые помогут быстро разобраться с проблемой и не нанести вред себе и своему ребенку:
- Важно понимать: обезболивающие только снимают симптом, но не лечат само заболевание. Поэтому при болевом дискомфорте рекомендуется обратиться к врачу, найти причину неприятных ощущений и устранить ее. Так, при зубной боли посетите стоматолога, если «стреляет» в ухе – лор-врача. Если не устранить первопричину, боль будет возникать снова и снова, требуя очередного приема медикаментов.
- Даже у препарата, назначенного доктором, проверьте аннотацию, а точнее раздел «Использование при беременности и в период грудного вскармливания». Нет запретов – принимайте, причем в рекомендованной дозировке. Но! Количественный переход лекарственных веществ в молоко матери исследован лишь в отношении немногих препаратов. Поэтому в большинстве случаев вы увидите, что при беременности и лактации препарат не исследовался или беременность и лактация являются противопоказаниями к применению (именно по причине отсутствия исследований на этой группе).
Некоторые мамы пытаются уменьшить вред препаратов, уменьшая дозу. Делать так не рекомендуется, ожидаемого эффекта не произойдет (тем более если мы говорим о средствах, допустимым при кормлении грудью!). - Ищите в инструкции важный для нас показатель – период выведения препарата. Как правило, он одинаковый для плазмы крови и для грудного молока. Так можно просчитать период, когда препарат покинет ваш организм. Анальгетики проникают в кровь и в мамино молоко одновременно: для этого требуется всего полчаса, максимальная концентрация наступает через 1–1,5 часа. А выводятся дольше – до 2–7. Период полувыведения парацетамола, например, около 3, а ацетилсалициловой кислоты – до 7.
Это важно!
Таким образом, идеальный момент для приема средства – после вечернего кормления. Малыши, даже новорожденные, в это время спят по 3–4 часа, за этот период лекарство не только успеет устранить боль у мамы, но и выведется из ее организма, в том числе из молока.
Лечение зубов
Некоторые молодые мамы боятся идти лечить зубы, потому что где-то прочитали, что анестезия может плохо повлиять на качество грудного молока. На деле это не так: врач делает местный укол, который имеет краткосрочное действие и быстро выводится из организма, поэтому не оказывает никакого вреда на здоровье малыша? Как указано это в онлайн-журнале «Доктор Зубов». Так что лечить зубы с обезболиванием во время лактации можно и нужно. О том, какой препарат будут вводить вам, лучше уточнить заранее, при этом сообщив стоматологу о кормлении грудью. В этом случае доктор подберет оптимальное средство, которое не только отлично обезболит в процессе лечения зубов, но и выведется из организма максимально быстро.
Список разрешенных препаратов
Сейчас женщина может обратиться за помощью интернета: достаточно ввести в поисковик соответствующее название лекарства, и несколько сайтов расскажут о том, разрешено ли его принимать при беременности или лактации. Например, существует универсальный справочник e-lactation. Если говорить об обезболивающих препаратах, которые обычно применяют при сильной головной и зубной боли, а также во время чрезвычайно болезненных месячных, то вот полный список таблеток, которые можно пить, а также внутримышечных, наружных и ректальных средств:
- Препараты, содержащие парацетамол, снижают температуру и болевые ощущения, а также способствуют стиханию воспалительных процессов. Основная часть покидает организм спустя пару часов после приема.
- Препараты на основе ибупрофена работают при зубной боли, неприятных ощущениях в суставах и мышцах. Свечи и таблетки снимают температуру и помогают справиться с симптомами ОРВИ. При применении лекарственных средств в молоко попадает менее одного процента действующего вещества – это совершенно безопасно для младенца.
- Из спазмолитиков, то есть препаратов, расслабляющих гладкую мускулатуру и снимающих спазмы, при грудном вскармливании разрешена но-шпа. Препарат устраняет неприятные ощущения в кишечнике, может быть использован при спазмах в желудке или почечной колике.
- Если кормящей маме нужно полечить кариес или удалить зуб, для обезболивания этих процессов можно использовать инъекции ультракаина или лидокаина. Они быстро обеспечивают обезболивающий эффект и после этого так же быстро выводятся из организма.
- При особо сильном болевом синдроме допускается прием «Кеторола» (он же известен под названиями «Кетанов» и «Кетальгин»). Это нестероидное противовоспалительное средство быстро дает обезболивающий эффект. Применяется при мигренях и менструальных болях. Через два часа после приема попадает в грудное молоко, однако его концентрация настолько мала, что даже американские и европейские медики допускают прием «Кеторола» кормящими матерями.
- Диклофенак. Если боль появилась вследствие ушиба, растяжения или другой «спортивной» травмы, врачи предлагают использовать специальные противовоспалительные обезболивающие мази. Вещество никак не влияет на качество и количество молока, быстро выводится из организма. Диклофенак противопоказан людям с высоким артериальным давлением или язвенной болезнью.
Запрещенные препараты

Все эти таблетки почти наверняка есть в вашей аптечке. Но они строго запрещены женщинам, кормящим грудью. В этот список попали:
- Анальгин. В большинстве стран этот препарат в принципе запрещен к применению (не только кормящими женщинами), так как содержит вещество, провоцирующее развитие агранулоцитоза. При попадании в грудное молоко крайне негативно сказывается на работе почек и кровеносной системы младенца. Анальгин входит в состав «Баралгина», «Темпалгина», «Спазмалгона», «Пенталгина», «Спазгана». Разрешен к применению только в самых крайних случаях, при высоких температурах, которые не сбиваются другими лекарствами. Тогда делается внутримышечная инъекция анальгина с димедролом и папаверином. Однако такие радикальные методы может назначать только врач!
- «Нимесил» («Найз», «Нимид» и другие препараты на основе нимесулида). Оказывает практически мгновенное обезболивающее действие. Но из-за отсутствия достаточного количества клинических исследований запрещен для приема беременным и кормящим женщинам, а также детям до 12 лет.
- Ацетилсалициловая кислота (аспирин и цитрамон). Негативно сказывается на работе желудочно-кишечного тракта грудничка, способствует нарушению работы почек и системы кроветворения.
Это важно!
Как видите, разрешенных препаратов гораздо больше, чем запрещенных. Так что страдать от боли, боясь навредить ребенку единственной обезболивающей таблеткой или инъекцией, не стоит. Конечно же, злоупотреблять лекарствами тоже не нужно: при зубной боли нужно посетить стоматолога, при постоянных головных болях — невропатолога, чтобы выяснить их причину и найти способ эффективного лечения.
Все мы так или иначе сталкивались с болью. Бывает, что она мимолетная и не приносит сильного дискомфорта, а бывает и наоборот. Приступообразная, повторяющаяся или постоянная. При таких показаниях необходимо обезболивающее.

Рисунок 1 - Нимесил применяется при зубной боли
Нимесил — нестероидный лекарственный препарат, который обладает анальгезирующим, противовоспалительным и жаропонижающим действием. Применяют Нимесил в качестве симптоматической терапии болевого синдрома при зубной, головной, менструальной, суставной, мышечной и послеоперационной болях, а также при лечении травм мягких тканей и опорно-двигательного аппарата. Продолжительность эффекта препарата составляет около 6 часов.
Применять Нимесил можно как однократно, так и для системной терапии, то есть длительным (до 15 дней) курсом.
Показания к применению Нимесила
Судя по инструкции по применению Нимесила, спектр показаний довольно широк:
- симптоматическая терапия болевого синдрома на фоне остеоартроза;
- купирование острых болей (боль в пояснице и спине; болевой синдром в при травмах, тенденитах, бурситах, растяжениях и вывихах; зубная боль);
- альгодисменорея.
Противопоказания
- гепатотоксические реакции, вызванные активным веществом в анамнезе;
- бронхоспазм, крапивница, ринит, связанные с употреблением ацетилсалициловой кислоты или иных нестероидных противовоспалительных средств в анамнезе;
- совместный прием лекарств с потенциальной гепатотоксичностью;
- состояние после аортокоронарного шунтирования;
- заболевания кишечника воспалительного характера (неспецифический язвенный колит, болезнь Крона) в стадии обострения;
- повышение температуры тела при заболеваниях инфекционно-воспалительного характера;
- обострение язвенной болезни, язва в анамнезе, прободение или кровотечения в органах пищеварительного тракта;
- сочетание бронхиальной астмы, полипоза носа и непереносимости нестероидных противовоспалительных средств;
- кровотечения церебро-васкулярной или иных локализаций; заболевания, сопровождающиеся патологической кровоточивостью;
- декомпенсированная сердечная недостаточность;
- выраженные расстройства свертывания крови;
- декомпенсированная почечная недостаточность, гиперкалиемия;
- заболевания печени;
- печеночная недостаточность;
- алкоголизм, наркотическая зависимость;
- беременность или лактация;
- возраст младше 12 лет;
- гиперчувствительность к составляющим препарата.
Решение о назначении препарата Нимесил остается за лечащим врачом.
Побочные реакции

Рисунок 2 - Побочный эффект Нимесила - расстройство зрения
Как и у любого лекарственного средства, у Нимесила могут возникать побочные эффекты:
- аллергические реакции – потливость, сыпь, зуд, эритема, анафилактоидные реакции, дерматит, крапивница, полиформная эритема, ангионевротический отек, синдром Стивенса-Джонсона, синдром Лайелла;
- расстройства кроветворения – эозинофилия, пацитопения, анемия, тромбоцитопения, геморрагический синдром, тромбоцитопеническая пурпура;
- расстройства зрения – нечеткость зрения;
- расстройства нервной деятельности – чувство страха, головокружение, головная боль, ночные кошмарные сновидения, сонливость, нервозность, энцефалопатия;
- расстройства кровообращения – приливы, тахикардия, артериальная гипертония, резкие перепады артериального давления;
- расстройства системы пищеварения – тошнота, диарея, рвота, метеоризм, запор, боли в животе, гастрит, диспепсия, дегтеобразный стул, стоматит, кровотечение из органов пищеварительного тракта, перфорация или язва желудка, перфорация или язва двенадцатиперстной кишки, гепатит, холестаз, желтуха, повышение уровня печеночных ферментов;
- расстройства дыхания – одышка, приступы бронхиальной астмы;
- общие расстройства – астения, общее недомогание, гипотермия;
- расстройства мочеполовой системы – почечная недостаточность, гематурия, задержка мочеиспускания, дизурия, олигурия, интерстициальный нефрит;
- прочие расстройства – возможна гиперкалиемия.
Как принимать Нимесил?
Нимесил продается в аптеке в виде порошка, из которого непосредственно перед приемом готовится суспензия. Итак, Нимесил принимают внутрь, по 1 пакетику (100 мг активного вещества нимесулида) 2 раза/сут. Препарат рекомендуется принимать после еды. Содержимое пакетика высыпают в стакан и растворяют примерно в 100 мл теплой кипяченой воды. Приготовленный раствор хранению не подлежит. Интервал между приемами средства составляет не менее 12 часов. Увеличивать дозировку запрещено.

Рисунок 3 - Нимесил следует принимать после еды выпив стакан воды
Следует помнить о некоторых указаниях при расчете дозировки и применении Нимесила.
- Максимальная длительность лечения составляет 15 дней. Чтобы снизить риск возникновения побочных реакций, рекомендуется применять минимальную эффективную дозу минимально короткий промежуток времени.
- Для подростков (в возрасте от 12 до 18 лет) необходимости в изменении дозировки нет.
- При нарушенной функции почек показаний для коррекции дозы при легкой и умеренной форме почечной недостаточности (КК 30-80 мл/мин) нет.
- При лечении пожилых необходимость корректировки суточной дозы определяется врачом исходя из возможности взаимодействия с другими лекарственными препаратами.
Что касается зубной боли, то разводить гранулят Нимесила стоит точно так же, как описано выше. Примерно через 20 минут можно ощутить облегчение. Так как Нимесил эффективно подавляет воспалительный процесс в тканях (в том числе и понижает температуру), его пьют при болях, флюсе и иных заболеваниях полости рта воспалительного характера. Но следует помнить, что препарат лишь купирует болевой синдром, но не лечит заболевание. Поэтому не стоит откладывать визит к стоматологу.
Нимесил во время беременности и лактации
Нимесил, как и другие препараты класса НПВС, противопоказано применять в период беременности и кормления грудью. Активное вещество лекарства - нимесулид - отрицательно влияет на течение беременности и эмбриона, так как может привести к преждевременному закрытию артериального протока, гипертензии в системе легочной артерии, нарушению функции почек, к повышению риска кровотечений, снижению контрактильности матки, возникновению периферических отеков.

Рисунок 4 - Нимесил противопоказан при беременности
Также, стоит учитывать, что Нимесил не рекомендуется применять женщинам, которые планируют забеременеть, так как препарат может отрицательно влиять на женскую фертильность.
Нимесил и алкоголь
Нимесил и алкоголь несовместимы, принимать их вместе строго запрещено. Почему? И спиртные напитки, и Нимесил усиливают друг друга и являются гепатоксичными, то есть влияют на печень и могут привести к тяжелым расстройствам ее работы: развитию гранулемы, острому гепатиту и циррозу. Также, сочетание препарата и алкоголя провоцирует задержку жидкости в организме и высокое давление. Нарушается и работа ЖКТ. Алкоголь раздражает слизистую желудка, вызывает гастрит, язву. Может произойти внутреннее кровотечение в результате перфорации стенки желудка и кишечника.

Рисунок 5 - Нельзя принимать Нимесил вместе с алкоголем
Нимесил стараются не назначать пациентам с патологиями сердечно-сосудистой системы и крови. Этиловый спирт вызывает спазм сосудов, что увеличивает нагрузку на сердце, а одновременный прием лекарства может привести к острой сердечной недостаточности или к летальному исходу.
Пациентам, которые страдают от алкогольной зависимости, Нимесил противопоказан, так как организм ослаблен, то риск развития осложнений повышается в разы. Также, суспензию не рекомендуется принимать во время похмелья.
Аналоги Нимесила
Рисунок 6 - Аналоги Нимесила
В аптеках можно встретить довольно большое количество аналогов Нимесила. Действующее вещество препарата - нимесулид - превосходит по действию популярные препараты из группы НПВС (Ибупрофен, Диклофенак). Тем не менее аналогичные вещества в составе не гарантируют одинакового с Нимесилом эффекта. Именно потому не нужно заниматься самолечением - проконсультируйтесь со специалистом.
- Найз – эффективный обезболивающий препарат и аналог Нимесила. Главное отличие – Найз выпускается в виде геля для местного применения и таблеток;
- Нимесулид и Немулекс – лекарство не уступает Нимесилу по силе эффекта, но стоит дешевле;
- Апонил – имеет отношение к НПВС и обладает ярко выраженным противовоспалительным эффектом, но слабее, чем Нимесил;
- Нимулид – лекарство производится в нескольких формах: таблетки, суспензия, инъекционный раствор, гель;
- Пролид – средство выпускается в форме таблеток быстрого действия. По сравнению с Нимесилом, у него меньшее количество побочных эффектов.
Также, фармрынок готов предложить: Амеолин (таблетки), Аффида Форт (гранулы для приготовления суспензии), Ниган (таблетки), Нимегезик (таблетки, суспензия), Нимесин (таблетки), Нимегезик (таблетки, гранулы), Нимуджет (инъекционный раствор), Нимуджет (таблетки), Пансулид (таблетки), Ремесулид (таблетки), Сулидин (гель), Таро-Сановель (таблетки).
Применение аналогов должно быть согласовано с лечащим врачом.
Из этой статьи Вы узнаете:
- можно ли беременным делать анестезию,
- безопасные анальгетики и антибиотики для беременных и кормящих,
- как влияют лекарства на плод.
Антибиотики и анальгетики для беременных – это достаточно короткий список лекарственных средств, которые относятся к категории безопасности «В» и «С». Согласно рекомендациям FDA – все лекарственные средства классифицируются сейчас на 5 категорий (включая и указанные выше), и этой классификации обычно следуют врачи всех стран. Включение того или иного препарата в определенную группу – основано на большом объеме авторитетных клинических исследований, и список разрешенных препаратов вы увидите ниже.
Кроме препаратов для уменьшения боли и воспаления – у беременных четко регламентировано проведение и различных медицинских вмешательств (например, лечение зубов). По этой ссылке вы можете ознакомиться – какие периоды являются на протяжении 3 триместров более благоприятными для стоматологических вмешательств, а в какие периоды – лечение зубов возможно только по неотложным показаниям. Но нужно понимать, что принципиальный отказ беременной женщины от приема препаратов и лечения в необходимых случаях – может нанести будущему ребенку больше вреда, чем сами препараты.
Так, например, боль и связанный с ней стресс – на самом раннем сроке могут привести даже к спонтанному аборту, и поэтому обезболивающее для беременных действительно может стать в некоторых ситуациях хорошим выбором. Кроме того, отказ женщины от лечения и приема антибиотиков порой может быть очень плохим решением. Например, при развитии воспаления – в воспалительном очаге запускается выработка воспалительных цитокинов, простагландинов (PGE-2), а также интерлейкинов (IL-6, IL-8). Причем каждый из них очень негативно влияет на беременность.
Влияние воспалительных маркеров на беременность –
Клинические исследования выявили, что при развитии пародонтита у беременных – повышенные уровни всех вышеперечисленных воспалительных маркеров обнаруживается уже не просто в крови беременной женщины, а даже в амниотической жидкости, в которой находится плод. Бала выявлена четкая корреляция между наличием воспалительных заболеваний в период беременности и преждевременными родами, причем последние в большей степени были связаны с следующими двумя факторами.
Во-первых – это высвобождением PGE-2, который ограничивает плацентарный кровоток, вызывая постепенный некроз плаценты и, как следствие, происходит ограничение внутриутробного роста и преждевременные роды. Во-вторых – с выработкой цитокинов, которые способствуют сокращению матки, а также приводят к расширению цервикального канала. И приведенные данные являются только небольшой частью процессов в организме беременной женщины, опосредованных развитием воспалительных реакций.
Лекарства и беременность –
Применение лекарств беременными женщинами имеет 2 основные проблемы:
- во-первых – нужно не нанести вред
![]()
будущему ребенку, - во-вторых – во время беременности есть критические периоды, когда прием препаратов нужно максимально ограничить,
- во-третьих – есть периоды беременности, когда для достижения эффекта могут понадобиться увеличенные дозировки препаратов (из-за особенностей обмена веществ беременной женщины), что может негативно отразиться на плоде.
Наиболее опасный период для медицинских вмешательств и приема препаратов – это 1 триместр беременности. Он длится с момента зачатия и до 14 недели, но на протяжении этого триместра можно выделить 2 особо опасных периода. Самый опасный период – это время с момента оплодотворения и до имплантации оплодотворенной яйцеклетки (примерно 17-ые сутки). В это время зародыш особо чувствителен к лекарственным препаратам, токсинам, а также стрессам, которая испытывает беременная женщина. Стресс и боль во время этого периода дают высокую вероятность спонтанного аборта.
Уже на 18-е сутки в зародыше начинается закладка органов и тканей. Клинические признаки этого периода – изжога, тошнота и рвота, повышенное слюноотделение, повышенный рвотный рефлекс, периодические обмороки. В этот период также нежелательно проводить какие-либо медицинские процедуры (кроме неотложных), а также в этот период нельзя применять препараты, обладающие даже минимальным тератогенным действием. Этот период заканчивается по 8 неделю включительно.
К нарушению развития плода может привести прием лекарственных препаратов, который происходит именно в критические периоды органогенеза (это 1 триместр беременности, особенно по 8 неделю включительно). Прием тех же препаратов на более поздних сроках – уже не может вызвать серьезных нарушений, но может повлиять на функцию этих органов.

Сегодня известно про примерно 30 препаратов с доказанной тератогенной активностью у человека, причем большинство из них сегодня уже не применяется. Ранее считалось, что многие из распространенных лекарств, например, аспирин, глюкокортикоиды, диазепам – обладают тератогенным действием, однако обширные исследования доказали безопасность этих препаратов.
Под тератогенным действием принято понимать нарушение эмбрионального развития (возникновение аномалий и пороков развития) – в результате воздействия тератогенных факторов. К тератогенным факторам, помимо приема ряда лекарственных препаратов, относят также и некоторые физические и биологические факторы, например, вирусы.
Важность рецепта врача (бланка назначений) –
если врач видит необходимость назначения рецептурного лекарственного препарата, то беременной пациентке необходимо получить назначение в виде правильно оформленного рецепта, заверенного печатью и подписью врача. Рецепт – это официальный документ. Думаю, что не стоит принимать препараты, назначение которых врач отказывается заверить своей печатью и подписью на рецепте. Что касается выписки безрецептурных препаратов, то их назначение должно быть также отражено письменно (обычный бланк назначений), и также заверено росписью врача.
1. Анестезия для беременных –
Так какую анестезию можно беременным – в этом случае самым безопасны анестетиком будет Лидокаин (категория безопасности «В»). Это может быть или наш отечественный лидокаин в ампулах, либо импортный препарат с 2% лидокаином в карпулах, который называется Ксилонор (Xylonor). Обезболивание при беременности в стоматологии может проводиться и анестетиками на основе артикаина, но они уже относятся к категории безопасности «С». Пример такого препарата – Ультракаин. И ксилонор, и ультракаин имеют несколько форм выпуска, среди которых есть формы как вообще без вазоконстрикторов, так и с небольшой концентрацией вазоконстриктора «эпинефрин» – 1:200.000.
Ксилонор и Ультракаин DS в карпулах –
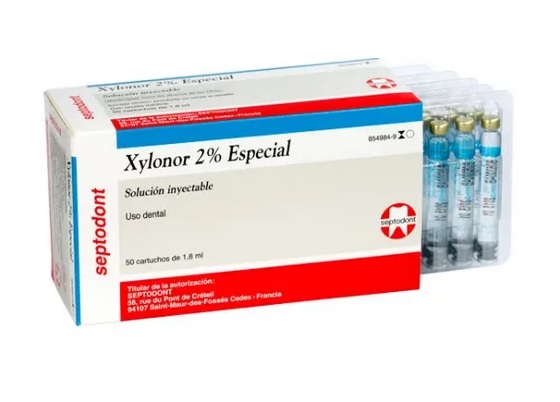
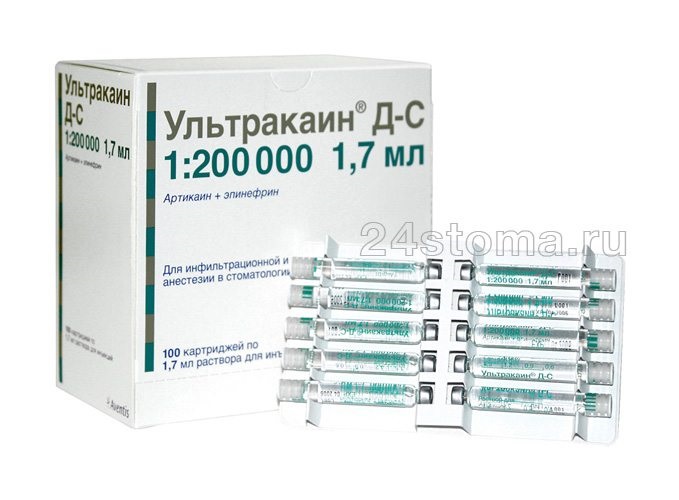
Вазоконстрикторами называют сосудосуживающие компоненты в анестетиках, которые спазмируют сосуды в месте инъекции и не дают анестетику быстро вымываться из тканей (24stoma.ru). Это обеспечивает бОльшую длительность и глубину анестезии. Если планируется лишь коротко вмешательство (не более 10-15 минут) и при этом в месте инъекции нет воспаления, то лидокаина или артикаина без вазоконстриктора может быть достаточно. Однако при более долгом вмешательстве или при лечении/ удалении зуба с воспалением – наличие вазоконстриктора в анестетике становится необходимым.
Кроме того, содержание вазоконстриктора у беременных наоборот приветствуется (особенно у препаратов на основе артикаина, имеющих категорию безопасности «С»). Это связано с тем, что сужение сосудов в месте инъекции анестетика приводит к его более медленному попаданию в кровь, а значит и к снижению пиковых концентраций в крови. Следовательно, и риск побочных эффектов от артикаина в этом случае всегда ниже. Что касается самого вазоконстриктора эпинефрина, то согласно клиническим исследованиям его использование в высокой концентрации 1:100.000 – относится к категории безопасности «С», а более низкой концентрации 1:200.000 – судя по всему можно отнести к категории «В».
Конечно, вазоконстрикторы могут иметь и отрицательные свойства, т.к. в высоких концентрациях они могут снижать маточный кровоток. Но многочисленные исследования на эту 
тему показали, что использование эпинефрина в концентрации от 1:200.000 до 1:100.000 совершенно безопасно для здоровой беременной женщины – при условии отсутствия у беременной женщины повышенного давления и хронической гипоксии плода.
Единственно правило для врача при инъекции анестетика с эпинефрином – всегда нужно выполнять аспирационную пробу (поршень шприца оттягивается назад, и если в шприц не попадает кровь – это будет гарантировать отсутствие внутрисосудистого введения). Но ради справедливости нужно сказать, что риск такого введения есть только при постановке небной анестезии, которая ставится в основном только при удалении моляров и премоляров на верхней челюсти. Именно на небе есть такой крупный сосуд, в который легко попасть. Не стоит, конечно, делать беременным и туберальную анестезию, а также быть осторожным при проведении анестезии в резцовый сосочек на небе.
Пример проведения анестезии в стоматологии –
2. Анальгетики для беременных –
Обезболивающие таблетки для беременных смотрите в таблице №1. Но сразу скажем, что наиболее безопасными препаратами в данном случае будут являться препараты – Парацетамол и Ибупрофен (здесь только нужно отметить, что ибупрофен будет противопоказан беременным только в 3 триместре). Прием препаратов, дозировки, длительность приема – конечно нужно согласовывать с лечащим врачом.
Что касается парацетамола, то обычно разовая дозировка не должна быть больше 500 мг. Что касается ибупрофена (препарат Нурофен), то его однократная дозировка для беременных – это только 200 мг, кратность – 3-4 раза в день, но интервал между приемом таблеток должен быть не менее 6 часов. Однако, кратность приема может быть и меньше, если в организме беременной женщины есть определенные состояния и хронические заболевания, которые могут сделать эти препараты менее безопасными, чем они будут для здоровой беременной женщины.
3. Антибиотики для беременных –
Очень частые вопросы, которые приходится слышать – 1) можно ли беременным пить антибиотик, 2) какие антибиотики можно беременным. В данном случае первыми препаратами выбора являются так называемые «бетта-лактамные антибиотики» (например, группа пенициллинов), к которым относится в том числе и амоксициллин или Амоксиклав. Далее идут антибиотики группы цефалоспоринов, а также такой антибиотик группы линкозамидов как Клиндомицин.
Запрещены к применению антибиотики следующих групп: тетрациклины и фторхинолоны. С осторожностью (нежелательно, но в некоторых случаях можно) – сульфаниламиды и некоторые представители аминогликозидов. Перед началом приема антибиотиков лучше всего обсудить это с лечащим акушером-гинекологом. В таблице №1 вы увидите список наиболее безопасных антибиотиков (категория безопасности «В»).
Лекарства и кормление грудью –
Принимая решение о назначении лекарственного препарата кормящей женщине врач учитывает –
- показатель токсичности препарата,
- дозу и длительность приема препарата,
- возраст ребенка, находящегося на грудном вскармливании,
- объем потребляемого молока,
- влияние препарата на лактацию.
Кроме того, есть способы уменьшения попадания лекарства с молоком к ребенку. Первые два варианта – это временное прекращение вскармливания, либо отказ от кормления ребенка во время пиковых концентраций препарата в плазме крови (в этом случае здесь необходима консультация с врачом, т.к. без него не разберетесь что к чему). Третий вариант – прием препарата во время самого длительного сна ребенка.
Тем не менее, существует ряд наиболее безопасных препаратов для кормящих женщин, которые, по сути, те же самые, что и препараты для беременных. Эти препараты перечислены в таблице 1.
Категории безопасности лекарственных препаратов –
В настоящее время безопасность лекарств для плода классифицируется в соответствии с рекомендациями специалистов «Управления по контролю над пищевыми продуктами и лекарственными средствами». Эта классификация разработана в США, и ей обычно следуют врачи всех стран. Уровень безопасности препарата определяется категориями риска (таблица 1) –
- препараты категории «B» – безопасны,
- препараты категории «C» – безопасны, при соблюдении осторожности,
- препараты категории «D» – опасны для применения (применение возможно только в случае, если возможная польза превышает возможный вред, и если нет более безопасного аналогичного средства).
Таблица 1. Лекарства выбора в стоматологии при беременности и лактации.
| Лекарство: | Категория риска при беременности * | Категория риска при лактации * |
| Местные анестетики – | ||
| Лидокаин Артикаин (ультракаин) Мепивакаин | B С C | Безопасен Безопасен Безопасен |
| Вазоконстрикоры – | ||
| Эпинефрин (от 1:200.000 до 1:100.000) | С (при высокой концентрации) В (при низкой концентрации) | Безопасен |
| Анальгетики – | ||
| Парацетамол Ибупрофен | B, 1 и 2 триместры – B, в 3м триместре – D (категорически нельзя) . | Безопасен Безопасен |
| Антибиотики – | ||
| Пенициллины Цефалоспорины Клиндамицин Метронизазол | B B B B | Безопасен Безопасен Безопасен Безопасен |
| * — в соответствии с классификацией «Управления по контролю над пищевыми продуктами и лекарственными средствами» (FDA, США). | ||
Надеемся, что наша статья на тему: Какие обезболивающие можно беременным – оказалась Вам полезна!
Источники:
1. Высшее проф. образование автора в стоматологии,
2. National Library of Medicine (USA),
3. American Academy of Family Physicians (USA),
4. Food and Drug Administration (FDA, USA),
5. «Терапевтическая стоматология: Учебник» (Боровский Е.).
Читайте также:


