Отсутствие боли в области причинного зуба изменение конфигурации лица
Опубликовано: 16.04.2024
041. Рабочая длина корня при удалении Живой пульпы:
1) равна рентгенологической длине корня
2) на0,5 ммменьше
3) на 1,0 мм меньше
4) на 1,5 мм меньше
5) на 2 мм меньше
042. Рабочая длина корня при удалении некротизированнои пульпы или распада:
1) равна рентгенологической длине корня
2) на 0,5 мм меньше
3) на 1,0 мм меньше
4) на 1,5 мм меньше
5) на 2 мм меньше
043. Общую интоксикацию организма в большей степени вызывает:
1) хронический фиброзный периодонтит
2) хронический гранулирующий периодонтит
3) хронический гранулирующий периодонтит
5) хронический гангренозный пульпит
044. Чаще, чем другие формы хронического периодонтита, обостряется:
1) хронический фиброзный периодонтит
2) хронический гранулирующий периодонтит
3) хронический гранулирующий периодонтит
5) радикулярная киста
045. Свищевой ход является симптомом обострения:
1) фиброзного хронического периодонтита
2) гранулирующего хронического периодонтита
3) гранулематозного хронического периодонтита
5) радикулярной кисты
046. Для медикаментозной обработки канала используют раствор перекиси водорода в концентрации:
047. Для медикаментозной обработки корневого канала используют раствор гипохлорита натрия в концентрации:
048. Для химического расширения корневого канала используют:
5) гипохлорит натрия
049. Эвгенол является основой для:
1) материалов для постоянных пломб
2) паст для постоянного пломбирования каналов
3) паст для временного пломбирования каналов
4) для изолирующих прокладок под композиты химического отверждения
5) для изолирующих прокладок под композиты светового отверждения
050. Йодсодержащие препараты для медикаментозной обработки каналов:
1) хлорамин Т, хлоргексидин
2) протеолитические ферменты
3) гидроокись меди-кальция
4) бетадин, йодинол
5) перекись водорода
051. Ферментные препараты для медикаментозной обработки корневых каналов:
1) гипохлорит натрия, хлорамин
2) йодинол, бетадин
4) лизоцим, трипсин
5) перекись водорода
052. Препарат с выраженным поверхностно активным действием для медикаментозной обработки каналов:
1) лизоцим, трипсин
2) йодинол, бетадин
3) гипохлорит натрия
5) перекись водорода
053. Препарат для медикаментозной обработки каналов с выраженной активностью в отношении анаэробных микроорганизмов:
1) диклофенак натрия
3) гипохлорит натрия
5) перекись водорода
054. При лечении острого периодонтита в стадии выраженного экссудативного процесса в первое посещение:
1) герметично закрывают зуб после медикаментозной обработки
2) пломбируют канал постоянными пломбировочными материалами
3) создают условия для оттока экссудата и оставляют зуб открытым
4) проводят разрез по переходной складке
5) пломбируют канал временными пломбировочными материалами
055. Пломбирование канала зуба при лечении острого периодонтита проводят после стихания острых воспалительный явлений:
4) через 10 дней
5) через 14 дней
056. Целью лечения хронического деструктивного верхушечного периодонтита является:
1) сохранение зуба
2) устранение очага одонтогенной инфекции
3) прохождение корневого канала
4) воздействие на микрофлору корневых каналов
5) пломбирование корневого канала
057. Антисептическое воздействие на систему корневых каналов оказывается проведением:
1) инструментальной обработки
2) медикаментозной обработки
3) общей противовоспалительной терапией
4) протравливаем стенок корневого канала
5) сочетанием инструментальной и медикаментозной обработки
058. Медикаментозная обработка корневых каналов наиболее эффективна при сочетании:
1) антибиотиков и протеолитических ферментов
2) иодосодержащих препаратов и лизоцима
3) гипохлорита натрия и ЭДТА
4) хлорамина и перекиси водорода
5) ферментов и перекиси водорода
059. Антисептические пасты для временного пломбирования каналов содержат:
3) гидроокись кальция
4) эпоксидные смолы
060. Некачественное пломбирование канала на 1/2-1/3 длины корня:
1) требует повторного эндодонтического лечения
2) не требует дополнительного вмешательства
3) требует резекции верхушки корня
4) требует удаления зуба
5) требует реплантации зуба
061. При отсутствии положительной динамики консервативного лечения деструктивного периодонтита однокорневого зуба проводится:
1) повторное эндодонтическое лечение
3) короно-радикулярная сепарация
4) резекция верхушки корня
5) ампутация корня
062. Причиной избыточного выведения пломбировочного материала за верхушечное отверстие корня является:
1) перфорация стенки корневого канала
2) избыточное расширение апикального отверстия
3) облом стержневого инструмента в канале
4) недостаточная медикаментозная обработка
5) плохо высушенный канал
063. Причиной острой травмы периодонта может быть:
1) грубая эндодонтическая обработка канала
2) вредные привычки
3) скученность зубов
4) травматическая окклюзия
5) препарирование кариозной полости
064. Наиболее обсемененной микробами частью корневого канала независимо от формы хронического периодонтита является:
2) средняя часть канала
3) верхушечная часть канала
4) околоверхушечная часть канала
5) обсеменение равномерно по всей длине канала
065. Зона, содержащая некротизированные ткани и бактерии:
2) зона контаминации
3) зона раздражения
4) зона стимуляции
5) ни одна из зон так не характеризуется
066. Зона, содержащая лейкоциты, лимфоциты и остеокласты:
2) зона контаминации
3) зона раздражения
4) зона стимуляции
5) ни одна из зон так не характеризуется
067. Зона, содержащая грунуляционную ткань:
2) зона контаминации
3) зона раздражения
4) зона стимуляции
5) ни одна из зон так не характеризуется
068. Наиболее редко дает обострение хронический периодонтит:
5) нет зависимости от формы периодонтита
069. Лечение острого мышьяковистого периодонтита требует обязательного включения:
4) хлорсодержащих препаратов
5) кислородсодержащих препаратов
070. Наиболее благоприятный для зуба отток экссудата при остром или обострении хронического периодонтита:
1) периодонт с формированием пародонтального кармана
2) корневой канал
3) систему гаверсовых канатов с формированием подслизистого абсцесса
4) систему гаверсовых каналов с формированием периостита
5) для сохранности зуба не играет роли
071. Исходом острого периодонтита не может быть:
1) клиническое выздоровление
2) восстановление периодонта до нормального состояния
3) развитие периостита
4) переход в хронический процесс
5) развитие остеомиелита
072. На выбор метода лечения хронического периодонтита практически не оказывает влияние:
1) проходимость корневого канала
2) размер очага периапикальной деструкции
3) одно- или многокорневой зуб
4) наличие очаговообусловленных заболеваний
5) возраст и пол пациента
073. Консервативное лечение периодонтита может быть успешным в случае, когда:
1) канал запломбирован не полностью
2) периапикальный очаг сообщается с пародонтальным карманом
3) канал запломбирован полностью
4) зуб испытывает повышенную функциональную нагрузку
5) канал запломбирован с избыточным выведением' пломбировочного материала за верхушку корня
074. Для медикаментозной обработки каналов (промывания) чаще всего используются:
1) раствор хлорамина
2) 3% раствор перекиси водорода
3) 12% раствор перекиси карбамида
075. В возрастных изменениях периодонта выделяют:
076. Волокна периодонта, расположенные в разных направлениях, выполняют функцию:
1) распределения давления
077. Форма корневого канала после инструментальной обработки должна быть идентична форме:
5) последнему римеру, применявшемуся в инструментальной обработке
078. В процессе инструментальной обработке апикальную часть канала (до физиологического отверстия) расширяют:
1) на 1--2 номера от первоначального размера
4) на 5-6 номеров
5) оставляют без изменений
079. Содержание в периодонте 60% тканевой жидкости (без учета большого количества лимфы и крови в его сосудах) способствуют выполнению функции:
2) распределения давления
080. Ноющая боль, усиливающаяся при накусывании на зуб, характеризует:
1) обострение хронического гангренозного пульпита
2) острый периодонтит в фазе интоксикации
3) острый периодонтит в фазе экссудации
4) хронический фиброзный пульпит
5) периостит, подслизистый абсцесс
081. Постоянная сильная боль, «чувство выросшего зуба» характеризует:
1) обострение хронического гангренозного пульпита
2) острый периодонтит в фазе интоксикации
3) острый периодонтит в фазе экссудации
4) хронический фиброзный пульпит
5) периостит, подслизистый абсцесс
082. Отсутствие боли в области причинного зуба, изменение конфигурации лица:
1) обострение хронического гангренозного пульпита
2) острый периодонтит в фазе интоксикации
3) острый периодонтит в. фазе экссудации

Принято считать, что внешние изменения с лицом и его формой проявляются только с возрастом, однако это не совсем так. Причин таких изменений может быть множество, давайте рассмотрим некоторые из них и что же делать в такой ситуации.
Внешние изменения нижней трети лица
Асимметрия - как исправить ситуацию?
Большинство кардинальных и “глобальных” средств омоложения касаются воздействия на нижнюю треть лица. Почему? Ответ достаточно прост: именно в нижней трети лица сосредоточена зубо-челюстная система, которая в силу ряда причин претерпевает существенные изменения, ведя за собой и изменения в окружающих ее тканях лица. Процесс, если его описывать простыми словами, выглядит так: кость атрофируется, ткань следует за костью. Визуально это нарушает эстетику лица, возникает асимметрия лица.
Наличие патологий прикуса также может влиять на эстетику лица .
Давайте разберем по-порядку:
Сначала, как это случается, происходит потеря одного зуба .
Отсутствие одного зуба. Начальный фактор #1
Если отсутствует всего один зуб, то на первых порах это может быть не сильно заметно, немного изменится контур губ, так как губа начнет “проваливаться” в место отсутствующего зуба.
Но тут есть один важный момент, костная ткань в отсутствии зуба начнет рассасываться.
Что это значит с точки зрения нарушения эстетики лица:
- постепенно начнут оголятся шейки соседних зубов и может произойти их потеря,
- в этом случае губа еще сильнее западет затрагивая соседние мышцы и над губой могут появиться мелкие вертикальные складки.
Итак, следующий фактор - стираемость зубов
Стираемость зубов и бруксизм. Системный фактор #2
Теперь давайте посмотрим, что происходит при стираемости зубов и бруксизме.
По своей сути, при стираемости зубов происходит истирание тканей зуба. При патологической стираемости и при бруксизме этот процесс происходит в разы быстрее, уменьшается коронковая часть зуба и опять же происходит снижение высоты нижней трети лица.
При стираемости зубов происходят изменения в височно-нижнечелюстном суставе, также, как и при отсутствии зубов.
Какие эстетические дефекты лица возникают при стираемости:
- нижняя челюсть постепенно начинает подниматься вверх,
- расстояние между кончиком носа и подбородком уменьшается,
- увеличиваются носогубные складки,
- вокруг губ появляются вертикальные морщинки.
Неправильный прикус. Глобальный фактор #3
При неправильном положении зубов визуально может:
- смещаться кончик подбородка,
- появляться вторая складка под подбородком,
- “заваленные” жевательные зубы внешне могут “скруглить” линию челюсти в месте их расположения, то есть линия челюсти от подбородка в сторону уха не будет “точеной”.
- также при неправильном положении зубов нижняя челюсть может выпирать вперед или наоборот смещаться назад - внешне такой подбородок выглядит “покато” как будто от подбородка сразу начинается шея.
Патология прикуса очень часто "добавляет" на лицо достаточное количество незапланированных морщинок . С точки зрения эстетики - возникает проблема, которую очень часто начинают решать с помощью косметических процедур:
Давайте на конкретных примерах только двух патологий прикуса (а их гораздо больше) рассмотрим, как это выглядит.
Знаете ли вы, что, например, особенностью дистального прикуса является дисбаланс в развитии челюстей? Зубы верхней челюсти достаточно быстро начинают выступать над нижними, нижняя челюсть при этом отстает в развитии, в результате подбородок кажется маленьким и выглядит неестественно. С точки зрения эстетики это приводит к появлению морщин в области губ. А само лицо становится непривлекательным.
А в случае глубокого прикуса происходит значительное перекрытие нижнего зубного ряда верхними зубами и, как следствие такого контакта, является повышенная стираемость зубов, о которой мы говорили ранее в факторе #2, что еще больше приводит к уменьшению нижней трети лица.
Мы начали рассказ с фактора #1 - потеря одного зуба. Но наиболее серьезные проблемы эстетики лица начинаются при потере нескольких зубов, когда начинает развиваться атрофия костной ткани, влекущая за собой, собственно, как атрофию кости, так и изменения в структуре мягких тканей.
Итак - адентия. Глобальный фактор #4
Адентия бывает как полная, так и частичная. При полной адентии отсутствует полностью зубной ряд на одной или на обеих челюстях. Частичная адентия подразумевает отсутствие одного- двух зубов либо сегмента зубов, например жевательных. Потеря зубов, особенно полная их утрата, сразу отражается на внешнем виде лица.
При отсутствии зубов происходит снижение высоты нижней трети лица, к чему это ведет? Это приводит к потере поддержки челюстей зубами, в результате челюсть смещается в области суставов - назад, а в области подбородка - вперед и вверх. Так появляется “старческое лицо”- уменьшается расстояние между кончиком носа и вершиной подбородка.
Как адентия проявляется на лице?
Какие эстетические дефекты возникают на лице при развитии адентии:
- все складки естественным образом начинают углубляться, носогубные складки становятся ярко выраженными - они опускаются к уголкам губ,
- губы внешне выглядят значительно тоньше, так как при утрате поддержки зубами они смещаются в сторону полости рта,
- снижается тонус мимических мышц, щеки и ткани подбородка провисают,
- при отсутствии группы жевательных зубов мягкие ткани начинают как бы “проваливаться” вовнутрь.
- а при длительном отсутствии жевательных зубов начинает рассасываться костная ткань, внешне это выглядит как очень сильно “впалые щеки”.
Как видите, все эти факторы влияют на изменениям внешнего вида лица, его формы и дает асимметрию. Изменения могут происходить независимо от возраста, но при этом делают лицо старше за счет углубления носогубных складок и неправильного положения челюстей.
Что предлагает косметология для омоложения лица?
Теперь, когда вы разобрались с основами зубных патологий, которые влияют на внешний вид нижней трети лица, давайте рассмотрим основной спектр косметологических процедур, которые направлены на поддержание тканей и кожи лица в тонусе и которые действуют внешне омоложающе.
Сразу оговоримся, что большинство из этих процедур не носят постоянного эффекта, и для того, чтобы выглядеть всегда молодой (не только в душе, но и внешне), эти процедуры омоложения необходимо регулярно повторять.
Итак, современные методы омоложения на страже вашей красоты
Лифтинг лица
Давайте рассмотрим несколько вариантов процедур для коррекции нижней трети лица и устранения асимметрии.
Липолитики
Процедура моделирования лица при помощи липолитиков называется инъекционным липолизом. Липолитики представляют собой препараты на основе натуральных компонентов, основное их действие направлено на расщепление подкожных жировых клеток, в результате чего наступает эффект омоложения.
Эффект от процедуры с липолитиками наступает достаточно быстро, меняется овал лица, происходит выравнивание подкожной структуры тканей. Процедура не позволяет добиться расщепления обширного слоя жиров.
В каких случая применяются липолитики
- если нужно устранить второй подбородок,
- сформировать естественный овал лица,
- уменьшить объем щек,
- устранить дефекты форма носа,
- скорректировать носогубные складки
Стоимость за 1 мл процедуры варьируется от 3 тысяч рублей и выше, в зависимости от препарата, количества введенных миллилитров и от количества зон коррекции. Для выраженного эффекта нужно как минимум шесть-восемь процедур на каждую зону, что предполагает серьезные расходы, достигающие 200 тысяч рублей и даже выше.
Эффект лифтинга - временный. Через некоторое время процедуру, как правило, повторяют.
Мезотерапия
Мезотерапия представляет собой лечебные уколы из индивидуально подобранных коктейлей, которые вводятся в средний слой кожи очень тонкой иглой.
После проведения процедуры мезотерапии:
- улучшается цвет лица,
- увеличивается тонус мышц,
- можно устранить “заломы” кожи,
- можно убрать носогубные складки и опустившиеся уголки губ,
- можно убрать второй подбородок.
Количество омолаживающих процедур при мезотерапии зависит от возраста и проблем, которые следует устранить. Мезотерапия имеет накопительный эффект, результат от процедур можно будет увидеть через 2-4 недели. В среднем необходимо от 5 до 7 процедур с интервалом проведения 1 раз в неделю, при необходимости косметолог может увеличить количество процедур мезотерапии. Стоимость процедуры варьируется от 4000 - 5000 рублей и выше за одну процедуру.
Эффект мезотерапии - временный. Для поддержания эффекта процедуру необходимо повторять 1 раз в 6-12 месяцев.
Биоревитализация - 3D лифтинг лица гиалуроновой кислотой
Процедура биоревитализации на сегодняшний момент является наиболее востребованной. Все мы хорошо знаем, со слов врачей, что основное свойство гиалуроновой кислоты - удерживать влагу, сохраняя естественный гидробаланс кожи.
Биоревитализация проводится на всех участках где имеются проблемы – на лице, шее, в зоне декольте, также используется и на других участках тела, обеспечивая необходимый гидрорезерв кожным слоям. Инъекционная биоревитализация по эффекту сопоставима с хирургической подтяжкой лица, проведение процедуры способно полностью смоделировать лицо.
С помощью инъекций гиалуроновой кислоты можно скорректировать нижнюю треть лица:
- убрать ярко выраженные носогубные складки,
- убрать изъяны, если таковые имеются, на подбородке, то есть изменить его форму,
- а также скорректировать профиль вдоль нижней челюсти.
Стоимость биоревитализии. Стоимость инъекций зависит от используемого препарата, его плотности и количества миллилитров, необходимых для процедуры. Например для визуальной коррекции неправильного прикуса (область под подбородком) может понадобится до 4 мл препарата, стоимость 1 мл от 18-20 тысяч рублей. Общий курс может составлять от 1 до 5 процедур с интервалами проведения.
Эффект от биоревитализации - временный. После процедуры моментальный ярко выраженный визуальный эффект, который держится от 5 до 12-15 месяцев, для поддержания эффекта процедуру необходимо повторять.
Нити коги
Мезонити Cog (Коги) обеспечивают четкий овал лица и выраженный лифтинг эффект. Установленные мезонити способствуют формированию плотной соединительной ткани, а также помогают активизировать выработку коллагена и эластина, отвечающих за упругость кожи.
Нити Коги имеют насечки, благодаря которым удается добиться:
- выраженного лифтинг-эффекта,
- четкого контура, подтяжки мягких тканей и пролонгированного действия тредлифтинга,
- они отлично удерживают заданную форму проблемных участков лица или тела.
На все лицо может понадобится 4-6 нитей, средняя цена от 5 - 15 тысяч рублей за 1 нить.
Эффект от процедуры - более продолжительный, но также - временный. Нити Коги обладают пролонгированным действием, результат процедуры сохраняется от 2 до 4 лет, для поддержания эффекта процедуру необходимо повторять.
Вывод:
Итак, все вышеописанные процедуры омоложения и подтяжки кожи носят тот или иной, но временный эффект . И всегда возникает вопрос: “Как достичь стойкого эффекта. ”
В решении этого вопроса нужно немного сместить взгляд с проблемы состояния кожи и тканей - на проблему зубочелюстной системы.
Что такое адентия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Горожанцева Александра Сергеевича, стоматолога-ортопеда со стажем в 23 года.

Определение болезни. Причины заболевания
Адентия — это патология, которая характеризуется отсутствием одного или нескольких зубов. Также возможна полная потеря зубного ряда — полная адентия.
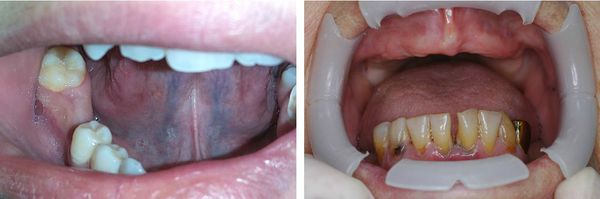
Наследственное происхождение данного заболевания составляет 63,1% от общего числа людей с адентией. [3] Большинство исследователей пришло к выводу, что частота проявления данной аномалии зависит от факторов внешней среды: географии проживания, климатических условий, экологии и других.
По причинам возникновения выделяют две формы адентии:
- первичную (истинную) — составляет 0,9% от числа людей, обращающихся за стоматологической помощью;
- вторичную (приобретённую).
При первичной адентии с самого рождения отсутствует зачаток временного или постоянного зуба. Это связано с неправильным формированием самого зачатка. Так, по исследованию Н.В. Бондарец, у 92,46% пациентов с частичной адентией временных зубов отсутствовали зачатки соответствующих постоянных зубов. [1]
Вторичная адентия возникает по причине травмы зачатка непрорезавшегося зуба в раннем возрасте, а также воспалительных заболеваний и травм прорезавшихся зубов.
Повреждение зачатка в детстве часто происходит из-за невнимательности и высокой активности ребёнка, его любопытства и неосторожности. Эти факторы могут привести к перелому корня, вколоченному зубу или его полному вывиху. [9]
Также у детей, которые проходят курс химиотерапии во время формирования зачатка зубов, часто встречается аплазия этих зачатков. [10]
Поражение возникает при вовлечении зачатков постоянных зубов в воспалительный процесс, возникающий как осложнение периодонтита временных зубов.
Во взрослом возрасте причины адентии постоянных зубов не менее разнообразны. К ним относятся:
- потеря зуба/зубов в результате воспаления пародонта и твёрдых тканей зуба и челюстей;
- дистрофические поражения периодонта (гингивит, периодонтит );
- различные травмы зубочелюстного аппарата (нерациональное ортопедическое лечение, механические и химические травмы);
- хронические заболевания (например, гипертония и сахарный диабет);
- вредные привычки (курение, жевание твёрдых предметов и прочие).
Симптомы адентии
Главный симптом как первичной, так и вторичной адентии — это смещение зубов в зубной дуге после образования дефекта (отсутствия зубов), которое приводит к изменению окклюзионной кривой (условной линии, проходящей через точки смыкания зубов).
В основе деформации зубной дуги лежит единый процесс перестройки кости после потери обычной функциональной нагрузки, т.е. после потери зубов. Этот процесс известен как феномен Попова — Годона. С течением времени перестройка кости прогрессирует, отражаясь на пропорциях лица.
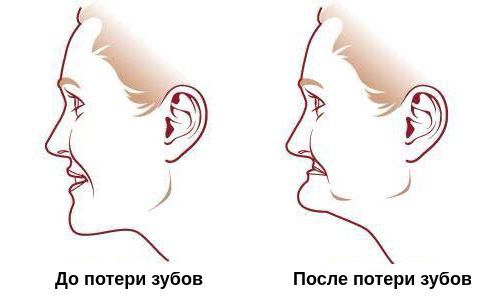
Без должного лечения полной адентии губы западают, носогубные и подбородочные складки становятся ярко выраженными, уголки рта опускаются вниз, появляется двойной подбородок, нижняя челюсть уменьшается, а на шее образуются морщины. При этом у детей чаще всего развивается зубоальвеолярная форма феномена Попова — Годона: недоразвитие альвеолярного отростка одной или обеих челюстей придаёт лицу ребёнка типичное старческое выражение, присущее беззубым взрослым пациентам. [5] [6] [24]
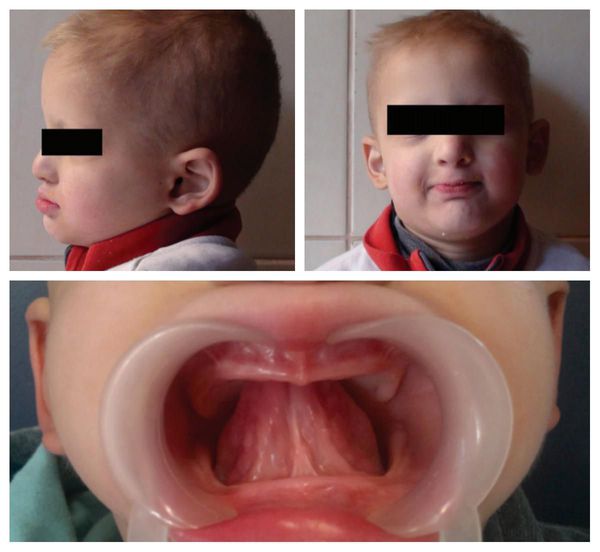
Даже при потере одного-трёх зубов нарушается жевательная функция. И хотя сам пациент может считать трудности, связанные с жеванием, незначительными, в зубочелюстной системе всё же начинают происходить вышеописанные изменения.
Нарушение смыкания зубов приводит к патологическому изменению височно-нижнечелюстного сустава, частым симптомом которого выступает синдром Костена, имеющий разнообразные клинические проявления: [7]
- головокружение;
- шум в ухе и его заложенность;
- нарушенное смыкание зубных рядов и движение височно-нижнечелюстного сустава;
- боли в области шеи.
Также адентия проявляется нарушением речеобразования, особенно при потере зубов фронтальной группы, играющих наиважнейшую роль в создании звуков. [8]
Патогенез адентии
Патогенез патологии заключается в изначальном нарушении закладки зачатка зуба — рассасывания его фолликулы (своеобразного защитного механизма) под влиянием общих, токсических заболеваний и воспалительных процессов в результате осложнений периодонтита молочных зубов.
Многие авторы во главу появления адентии ставят нарушение формирования зачатка в эмбриональном периоде. Это происходит в связи с наследственной предрасположенностью или заболеваниями эндокринной системы. [11]
Помимо этого существуют гипотезы о том, что врождённое отсутствие зубов может развиться вследствие ошибок в заложенной наследственной программе возникновения и развития зубных тканей. [12] [13]

В отечественной и зарубежной литературе многими исследователями [14] [15] проанализированы хромосомные ошибки, наличие которых может приводить к нарушению формирования зубного зачатка и развитию зубочелюстной системы. К ним относятся:
- хромосомные отклонения в определённых участках и генные мутации;
- совместное действие многих генов и факторов среды;
- нарушения минерального обмена.
Иногда первичная адентия является характерным признаком другого системного заболевания. Так, описаны случаи сопутствующей одиночной или системной адентии при:
- гипогидротической эктодермальной дисплазии — врождённом нарушении, проявляющемся пороками развития кожи, волос, зубов и потовых желёз;
- хондроэктодермальной дисплазии — наследственной аномалии хрящевого слоя костей и нарушении развития волос и зубов;
- синдроме Дауна. [16]
J. Parmanand в 2003 году зафиксировал отсутствие зачатков зубов при расщелинах нёба и губ — волчьей пасти и заячьей губе. [17] Причём, по данным Р.Р. Шакировой, первичная адентия постоянных зубов у детей с такой аномалией наблюдалась чаще (34,3%), чем адентия молочных зубов (16,8%). [18]
Классификация и стадии развития адентии
Согласно классификации МКБ-10, разным формам адентии присвоены следующие буквенно-цифровые коды:
- К00.00 Частичная адентия:
- гиподентия — отсутствие нескольких зубов;
- олигодентия — врождённое отсутствие большинства зубов;
- К00.01 Полная адентия;
- К00.09 Неуточнённая адентия.
По мнению авторов И.М. Расулова и М.Г. Будайчиева, данная классификация должна быть уточнена либо пересмотрена полностью, так как неуточнённая адентия является, скорее, не конкретным диагнозом или состоянием, а лишь ситуацией, при которой врач не сумел по разным причинам установить фактор возникновения болезни. [4]
Как говорилось ранее, по причинам появления на первичную и вторичную адентию. Установить причинно-следственные связи, приведшие к патологии, необходимо для точного подбора метода лечения.
По объёму дефекта разделяют частичную и полную адентию.
В зависимости от того, какое количество зубов отсутствует, выделяют три группы дефектов:
- малые — отсутствует один зуб;
- средние — отсутствует 2-3 зуба;
- большие — отсутствует более трёх зубов.
Чаще всего на практике используется классификация дефектов зубных рядов, которую ввёл американский дантист Э. Кеннеди. Он разделил адентию на четыре класса:
- I класс — потеря жевательных зубов с обеих сторон;
- II класс — дефект зубного ряда с одной стороны;
- III класс — дефект зубов с одной стороны при наличии дистальной (боковой) опоры;
- IV класс — отсутствие зубов во фронтальном участке зубного ряда.
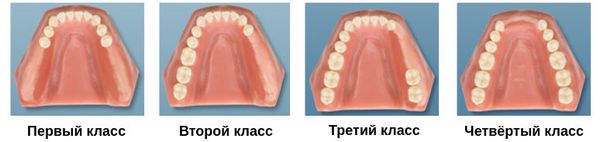
Все перечисленные варианты систематизации позволяют охватить большое разнообразие дефектов зубных рядов, что облегчает постановку диагноза и планирование ортопедического лечения.
Осложнения адентии
Осложнений адентии носят психосоциальный, неврологический, стоматологический, а иногда и системный характер.
При полном отсутствии зубов прежде всего происходит атрофия альвеолярных отростков. Это приводит к нарушению эстетики улыбки, в результате чего у людей с данной болезнью развиваются психологические проблемы.
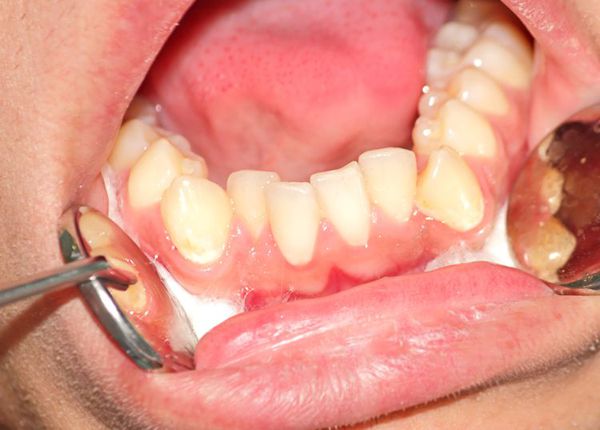
При адентии на одной челюсти в зубном ряду антагонирующие (противоположные) зубы располагаются скученно или нагромаждаются друг на друга. При этом отдельные зубы размещены вне зубного ряда или ретенированны. [2]
Изменения наблюдаются в составе ротовой жидкости. [19] Эти нарушения создают благоприятные условия для возникновения заболеваний зубочелюстной системы, с которыми, порой, приспособительные механизмы организма справиться уже не в состоянии:
- снижается скорость выделения слюны;
- изменяется реакция среды;
- падает количество белка в ротовой жидкости;
- изменяются показатели антибактериальной и антирадикальной защиты.
В 100% случаев вторичной адентии со временем возникает макроглоссия, т. е. увеличение языка: изменениям подвергается его микрососудистое русло. [20]
Пародонт оставшихся зубов испытывает функциональную перегрузку, в частности снижается выносливость пародонта зубов, ограничивающих дефект. [23] Это приводит к образованию патологических костных карманов, атрофии зубной альвеолы и локализованному гингивиту.
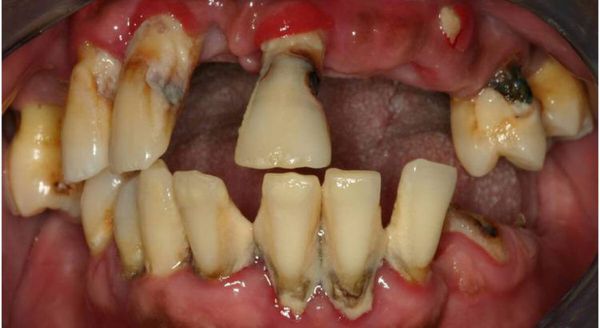
Нарушение смыкания зубных рядов вызывает патологические изменения в строении височно-нижнечелюстного сустава: ограничиваются движения суставных головок, изменяется гистологическое строение тканей.
Взаимное влияние структур жевательного аппарата создаёт предпосылки к формированию неврологических феноменов. Одним из самых разнообразных в проявлении является синдром Костена. Он может сопровождаться:
- болями, преимущественно в околоушной области;
- заложенностью в ухе и снижением слуха;
- головокружением;
- нарушением вкусовой чувствительности.
Из-за нехватки жевательных зубов и недостаточной механической обработки пищи формируются нарушения, связанные с пищеварением — гастрит, колит, язва желудка. [22]
При всём этом опыт показывает, что повышение медицинской грамотности населения снижает количество случаев возможных осложнений, что, очевидно, ведёт к повышению уровня стоматологического здоровья населения. [27]
Диагностика адентии
Диагностика адентии не составляет проблем, так как заболевание обнаруживается при обычном стоматологическом осмотре пациента.
Важно при постановке диагноза определить наличие или отсутствие зачатка зуба. Это можно установить при ортопантомографическом исследовании. Также проводится трактовка данных, полученных при компьютерной томографии, и изучение гипсовых моделей челюстей.
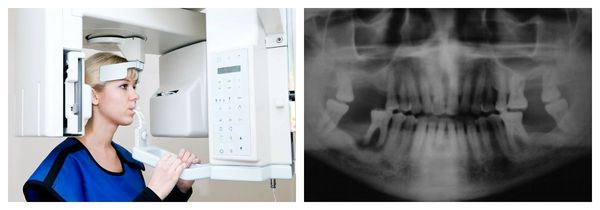
В норме прорезывание первых молочных зубов начинается в 6-8 месяцев, а появление постоянных зубов на месте выпавших молочных происходит в 7-13 лет. Если новые зубы у младенцев не появляются к 11-12 месяцам, а постоянный зуб не сменяет молочный спустя месяц после выпадения, то рекомендуется обратиться к стоматологу и сделать прицельный рентгеновский снимок проблемной зоны. Это позволит исключить или подтвердить адентию.
Ранняя диагностика адентии основывается на ранней диагностике заболеваний, которым обычно сопутствует врождённое отсутствие зубов:
- диагностика ангидротической эктодермальной дисплазии производится у генетика на основе ДНК-исследования и наследственного анамнеза;
- раннее выявление синдрома Дауна возможно ещё до рождения при помощи анализа околоплодных вод и скрининга венозной крови матери на наличие определённых маркеров заболевания.
Лечение адентии
Тактика лечения выбирается врачом-стоматологом исходя из данных тщательного обследования.
При частичной адентии используются традиционные мостовидные, бюгельные, пластиковые и нейлоновые пластинчатые протезы.
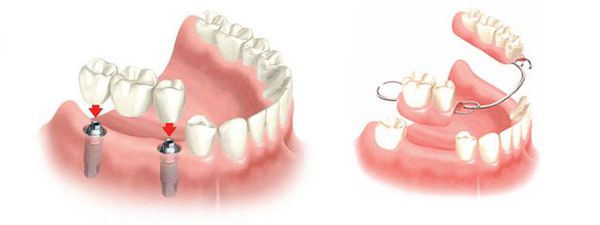
Самой надёжной, эстетичной и перспективной методикой лечения является протезирование на имплантах. Одна из последних разработок в этой сфере — физиологичные зубные импланты, напечатанные на 3D-принтере. Так, на Международной стоматологической выставке в 2017 году продемонстрировали модель зубного импланта, напечатанного на 3D-принтере, которая полностью повторяла естественную форму зуба.
Опыт применения традиционных зубных имплантов за годы доказал их долгий срок службы. Несомненным плюсом является отсутствие необходимости удаления здоровых тканей соседних зубов (в отличии от традиционного мостовидного протезирования).
При полном отсутствии зубов предпочтение отдаётся съёмному и несъёмному протезированию с опорой на импланты. Прогрессирующая атрофия альвеолярных гребней челюстей, связанная с отсутствием адекватной жевательной нагрузки, усложняет применение съёмных пластиночных протезов, особенно в отношении нижней челюсти.
Наибольшую сложность в лечении представляют случаидетской адентии: рост и развитие зубочелюстной системы, продолжающиеся после рождения ребёнка, ограничивают применение имплантов.
Основными вопросами, возникающими при применении дентальных имплантов у детей и подростков, являются:
- влияние имплантов на рост и развитие отдельных участков челюстей, челюсти в целом и зубочелюстной системы;
- влияние роста на положение имплантов и изменения, связанные с этим.
После прорезывания постоянных зубов челюстные кости перестают увеличиваться, поэтому применение дентальных имплантов возможно у детей со всеми прорезавшимися постоянными зубами (кроме третьих моляров — зубов мудрости).
Так, в 1989 году организация DGZMK пришла к выводу, что применение дентальных имплантов у детей до 15 лет может нести опасность для нормального развития челюстей. Однако в некоторых ситуациях применение дентальной имплантации является единственным возможным методом лечения адентии (например, при такой патологии, как эктодермальная дисплазия). Поэтому для грамотной помощи таким юным пациентам врачу необходимо знать принципы роста и развития челюстей, понимать динамику взаимоотношений импланта и развивающихся челюстей.
Прогноз. Профилактика
Успешность лечения адентии напрямую зависит от качества диагностики в ходе выбора метода лечения. Предотвращение и устранение сопутствующих патологий — важная задача на пути к реабилитации пациента.
В целом, независимо от возраста и тяжести поражения, на сегодняшний день есть все необходимые инструменты, позволяющие минимизировать явления атрофии и появления сопутствующих патологий. При грамотном использовании этих инструментов устранения адентии прогноз будет благоприятный.
У детей и подростков о благополучном исходе лечения адентии может свидетельствовать пропорциональное развитие костей лицевого черепа, в первую очередь альвеолярных гребней и тел верхней и нижней челюстей.
В зрелом возрасте первоочередной задачей является сохранение высоты альвеолярного гребня, даже при утрате которого современные методы реконструктивной хирургии могут вернуть физиологичное строение зубочелюстной системы.
Восстановление функций жевания и артикуляции возможно в полной мере и будет свидетельствовать об успешности проведённого лечения. Важным показателем также является восстановление гомеостаза (саморегуляции) полости рта. [21]
Профилактика адентии заключается в предотвращении появления кариеса и иных поражений твёрдых тканей зубов, заболеваний пародонта и болезней, связанных с утратой костной ткани челюстей (злокачественные новообразования, остеопороз, остеонекроз и т.д.).
Основные профилактические меры выглядят так:
- регулярная и качественная гигиена зубов и полости рта;
- систематическое обследование у стоматолога;
- раннее лечение стоматологических заболеваний;
- рациональное питание.
Профилактика проводится на местном и общем уровнях.
Применение зубных паст с содержанием фтора (исключая население, которое проживает в районах с повышенной концентрацией фтора в воде) повышает устойчивость эмали к кариесу, особенно при применении паст с аминофторидом. Во время вторичной минерализации эмали — периода "созревания" эмали в течении 3-5 лет после прорезывания зубов — такие пасты нужно использовать в максимально безопасной концентрации. [25]
Профилактическое пломбирование постоянных зубов минимизирует риск появления кариеса в фиссурах (углублениях) зубов.
Тем не менее, наиболее важным в профилактике стоматологических патологий является правильное питание матери во время беременности. [26]

Острая боль, появление флюса, отечность десен, искажение черт лица свидетельствует о серьезных проблемах в ротовой полости. С жалобами на воспаление челюстной кости в кабинет стоматолога обращаются более 25% пациентов. На основании осмотра и пальпации, а также результатов рентгенографии, врач выносит вердикт – периостит челюсти. При этом заболевании требуется незамедлительное лечение, поскольку промедление может быть чревато опасными осложнениями. Как вовремя распознать недуг и чем опасно самолечение?
Почему возникает

Гнойный периостит челюсти – диагноз достаточно неприятный. Это состояние является следствием вызванного инфекцией воспалительного процесса, очаг которого обычно локализуется в надкостнице – чрезвычайно тонкой соединительной ткани. При инфицировании через поврежденный моляр она утолщается и отслаивается, между ней и костью образуется пространство, которое заполняется гноем или серозной жидкостью. Пациент ощущает сильную боль, организм реагирует на патологию повышением температуры тела до 38-39 градусов, самочувствие постоянно ухудшается.
По каким причинам появляется периостит челюсти:
- проникновение грамположительных бактерий через кариозные зубы;
- попадание инфекции в рану после удаления зубной единицы;
- хронический периодонтит;
- киста;
- альвеолит.
Спровоцировать развитие заболевания могут:
- неправильное питание;
- нерегулярная или недостаточная гигиена ротовой полости;
- вредные привычки;
- герпесная инфекция;
- хронические болезни внутренних органов.
Это важно знать! Запустить воспалительный процесс может даже банальное переохлаждение, эмоциональное перевозбуждение, физическое переутомление, продолжительный стресс.
Симптоматика

Как распознать гнойный периостит верхней челюсти? Сразу становится заметной припухлость лица с той стороны, где локализован очаг воспаления. Из-за скопления гноя возникает отечность мягких тканей, она затрагивает нижний край глаза, крылья носа, щеку. Врач стоматолог на осмотре в кресле отмечает:
- наличие больного зуба в ротовой полости пациента с признаками периодонтита или пульпита;
- гиперемию слизистой;
- патологическую подвижность зубной единицы;
- валикообразную опухоль с очагом флюктуации;
- поддесневой абсцесс;
- увеличение поднижнечелюстных узлов.
Острый периостит челюстей способен изменить черты лица, сделать их ассиметричными. Это вызвано односторонним отеком мягких тканей, который обычно поражает околочелюстную область. При возникновении проблемы в области верхних резцов заметно искажение контура верхней губы. Если задеты премоляры и клыки, отечность распространяется на щечную и скуловую область. При периостите нижней челюсти отекает подбородок, губа и часть шеи.
Важно! В осложненной ситуации на десне нередко образуется свищевой ход, через который выходит гной в ротовую полость. Это приносит больному временное облегчение, однако, через короткое время опасное содержимое снова накапливается.
Пациент при остром периостите челюстей ощущает:
- сильную боль, которая отдает в шею, глазницу, ухо, висок;
- слабость;
- нарушение аппетита;
- беспокоит бессонница;
- ограниченность движения челюсти;
- озноб при нормальной или субфебрильной температуре.

В зависимости от течения заболевания периостит бывает острым и хроническим. В свою очередь, они делятся на разные формы:
- серозный характеризуется накоплением серозного экссудата в небольшом количестве и протекает с абсцессом надкостницы и образованием свищей;
- простой хронический периостит челюсти – обратимый процесс образования костной ткани;
- при оссифицирующем в кратчайшие сроки начинается окостенение и гиперостоз.
Стоматологи также классифицируют недуг по способу проникновения инфекции в область надкостницы:
- травматический – возникает из-за механического повреждения;
- гематогенный – инфекция попала через кровеносную систему;
- лимфогенный – возбудитель проникает через лимфотические пути;
- одонтогенный периостит челюсти – причина в больных зубах.
Обратите внимание! Заболевание может быть, как ограниченным, так и диффузным. В первом случае, он поражает область одного зуба, из-за которого и возникло воспаление, во втором – распространяется на всю челюсть. Как диагностируют заболевание
Как диагностируют заболевание
Характерные клинические признаки периостита стоматолог изначально определит визуально. Если он вызван одонтогенной инфекцией, в ротовой полости наблюдается зуб с сильно разрушенной коронковой частью. При перкуссии зубной единицы пациент чувствует сильную боль, в корневых каналах присутствуют продукты распада тканей.
В зависимости от факторов, вызвавших заболевание, врач определит его этиологию:
- травматический;
- воспалительный;
- специфический;
- токсический.
Обязательно проводят рентгенологическое обследование. С его помощью обнаруживают изменения со стороны костной ткани, выявляют гранулирующий или гранулематозный периодонтит, ретинированные зубы, кисты и прочие скрытые под тканями десны осложнения.
Дополнительно в стоматологи могут назначить общий анализ крови. В нем будет отмечено незначительное повышение лейкоцитов, что свойственно для воспалительного процесса, а также скорости оседания эритроцитов. По полученным результатам диагностики периостита челюсти обследований врач составляет план терапевтических мероприятий. Только соблюдение всех рекомендаций позволяет рассчитывать на благоприятный прогноз.
Лечение

Чем раньше пациент обратился за врачебной помощью, тем лучше. На серозной стадии заболевания его можно вылечить без хирургического вмешательства. Лечение периостита челюсти бывает местным и общим. Если оно начато своевременно, то терапия займет 7-10 дней.
Под местным лечением подразумевается устранение абсцесса. Врач под анестезией осуществляет надрез, очищает ткани от гнойного содержимого, дезинфицирует рану антисептическими средствами. В случае необходимости устанавливается дренажная система.
Для уменьшения отека пациенту назначают процедуры физиотерапии:
- электрофорез с лидазой;
- УВЧ;
- флюктуоризацию;
- лазеротерапию;
- воздействие ультразвуком.
Снять болевые ощущения поможет прием анальгетиков, а также противовоспалительных средств.
Если периостит верхней челюсти был гнойным, стоматолог назначит антибактериальные препараты. Обычно это антибиотики, эффективные против простейших грамположительных и анаэробных бактерий.
Общие терапевтические методы зависят от этиологии заболевания. У взрослых пациентов обычно возникает флюс одонтогенного и травматического характера. В более чем 80% случаев он является последствием незалеченного периодонтита. В этом случае больному предлагают эндодонтическое лечение:
- чистка, дезинфекция, пломбирование зубных каналов;
- восстановление пломбировочным материалом коронки зуба;
- установка протеза при необходимости.
Если зуб разрушен более чем на 50% и его невозможно восстановить культевой вкладкой, штифтом или коронкой, стоматолог удалит единицу, которая уже не представляет функциональной ценности. При диагностировании альвеолита, как причины флюса, проводят очищение лунки, обработку антисептиком и ранозаживляющими мазями.
На заметку! Периостит челюсти имеет по МКБ код 393, он относится к воспалительным патологиям.
В том случае, если на вторые сутки после стоматологического вмешательства пациент не ощущает улучшения, рекомендуется дальнейшее проведение лечебных мероприятий в условиях стационара челюстно-лицевого отделения. Ждать не стоит, иначе воспаление может доставить массу неудобств.
Профилактические меры

Как предупредить развитие опасного для здоровья и жизни человека флюса?
- Правильный уход за зубами и ротовой полостью.
- Своевременно заниматься лечением стоматологических проблем.
- Корректировать неправильный прикус.
- При первых признаках дискомфорта в области зубов и десен посетить врача.
- Не заниматься самолечением.
Промедление с обращением за врачебной помощью в случае периостита чревато серьезными осложнениями – остеомиелитом и заражением крови из-за распространения гнойного выделяемого по тканям человеческого организма. Современная стоматология предлагает абсолютно безболезненные методы терапии, поэтому медлить с обращением из-за страха перед креслом дантиста не стоит. Вовремя вылеченная болезнь – гарантия здоровья ротовой полости и вашего хорошего самочувствия.
Врач Ортодонт-стоматолог Николаева Надежда Николаевна
Височно-нижнечелюстной сустав (ВНЧС) – парный сустав, образуется головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и представляет собой комплексную деятельность организма в виде, жевания, глотания, разговора, зевания. Жевательные мышцы обеспечивают точное движение сустава безошибочным образом, если нет нарушения функции (дисфункция ВНЧС)
По данным ВОЗ около 40% населения в возрасте от 20-50 лет страдают дисфункцией ВНЧС. Но далеко не каждый человек обращается за помощью к врачу-гнатологу или остеопату с жалобами на сустав, предпочитая посещать других врачей с головными болями, утомлением, приступами страха, давлением… Дисфункция проявляет себя в виде неврологической клиники: головная боль, головокружение, щелчки и хруст сустава, напряжение мышц, спазмы в области головы шеи, горла. Отологическая клиника: шум, звон, заложенность ушей, снижение слуха. Но существуют и другие, скрытые и отдалённые последствия дисфункции ВНЧС:
- Шейный лордоз. Нарушение осанки, когда шея чрезмерно выпрямляется или наоборот голова заметно выступает относительно тела человека.
- Искривление в крестцово-подвздошном сочленении (кости таза) как следствие, изменение длины конечностей.
С болями и головокружениями казалось бы, понятно: голова, ухо, сустав. Всё близко, всё взаимодействует. Но какое влияние оказывает ВНЧС на весь опорно-двигательный аппарат, тем более на длину конечностей?
ВНЧС является структурой одного комплекса - СТОМАТОГНОСТИЧЕСКОЙ системы. Стоматогностическая система - комплекс взаимодействий структур и функций головы и шеи. Включает компоненты костей черепа, нижней челюсти, подъязычной кости, ключицы и грудины, мышцы и связки, суставы, сосудистую, лимфатическую и нервную систему обеспечения, а также мягкие ткани головы и зубы. Кроме того она имеет связь с крестцом и копчиком через твёрдую мозговую оболочку. В системе всё взаимосвязано и зависит от нормального функционирования всех её частей.*
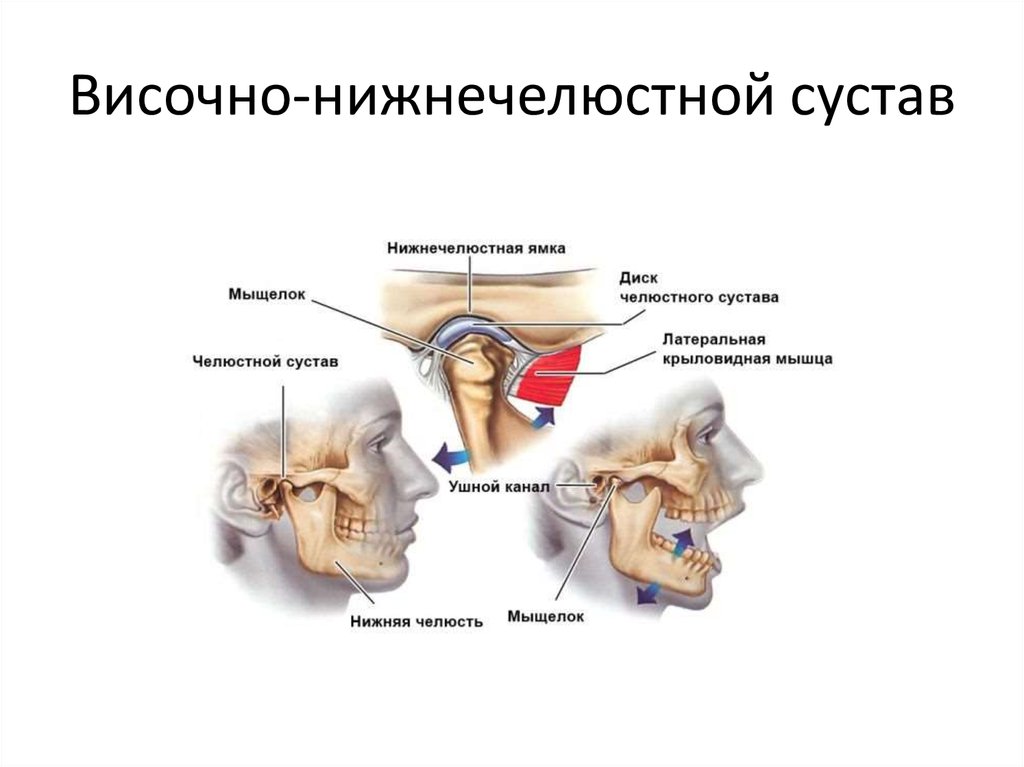
Основные функции стоматогностической системы:
- Обеспечение основных функций организма: жевание, глотание, кусание, речь, дыхание.
- Участие в поддержании статики: механизм походки, шейный, позвонковый и мышечный баланс, баланс таза, равновесие.
- Влияние на краниальную (черепную) функцию - особенно височной кости.
- Влияние на функции нервной, эндокринной, лимфатической систем.
Рассмотрим основные функции организма: жевание, глотание, речь, дыхание. Эти основные функции организма производятся с помощью движения нижней челюсти. Движение нижней челюсти обеспечивается перемещением головки нижней челюсти в суставной ямке ВНЧС, с помощью височной, жевательных, крыловидных, подъязычных и других мышц. Линия смыкания зубов - окклюзионная плоскость, или просто прикус, в норме должны находиться параллельно плоскостям всего опорно-двигательного аппарата. Основные плоскости которого проходят через зрачки, линию смыкания зубов, второй и третий шейный позвонок, лопатки, гребни подвздошных костей, колени и лодыжки. Параллельность линий свидетельствует о здоровье опорно-двигательного аппарата и зубочелюстной системы. Изменение в любой из плоскостей приводит к изменениям в других плоскостях. Поэтому нарушение окклюзионной плоскости относительно других может вызывать боли и негативные изменения в совершенно неожиданных частях организма.
Нарушения окклюзии в результате стираемости зубов, врождённых патологий прикуса, а чаще, неадекватного стоматологического лечения или протезирования, неумелого использования брекет-системы, неправомерного удаления здоровых зубов, приводят к ответным нарушениям в шейном отделе позвоночника и спазму мышц задней поверхности шеи. Длительный спазм приводит к структурным изменениям в мышце, укорачивая ее, и она теряет свою способность сокращаться и расслабляться. Спазм мышцы приводит к спазму жевательной и мимической мускулатуры. Таким образом, для организма спазм мышц с одной стороны является патологическим процессом, который приводит к спазму в другой области. Например, в поддержке статики участвует височная мышца, её синергистом являются жевательные мышцы. Эти мышцы содержат большое количество проприорецепторов (чувствительных волокон). Постоянный поток нервных импульсов от проприорецепторов участвует в регуляции вертикального положения тела. Нарушение окклюзии (прикуса) приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, в т.ч. жевательной и височной мышц. Изменение потока нервных импульсов, вследствие дисфункций ВНЧС, вызывает искривления позвоночника в шейном отделе и крестцово-подвздошном сочленении, что приводит к скручиванию таза и изменению длинны конечностей.
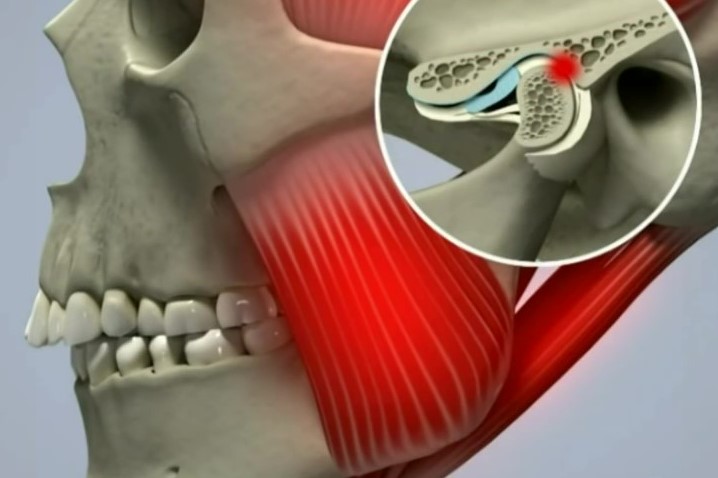
Дисбаланс в ВНЧС посылает негативный стимул и в нервную систему 24 часа в сутки, 7 дней в неделю. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает нескоординированное движение мышц и извращение передачи нервного импульса в мозг. Нескоординированные движения мышц часто вызывают напряжение фасций шеи. Узлы симпатического ствола вегетативной нервной системы лежат кпереди от предпозвоночной фасции шеи. Так дисфункция ВНЧС, вызывая напряжение фасций шеи, может раздражать шейные симпатические коммуникации, провоцируя рефлекторный спазм сосудов головы. Спазм сосудов головы вызывает нарушение кровоснабжения мозжечка, что проявляется нарушением координации, головокружениями – как следствие тревожные состояния. Дисфункция ВНЧС вызывает торсию (torsio; лат. "вращение, скручивание") височной кости, в которой располагается лабиринт с вестибулярным аппаратом. Изменения в вестибулярном аппарате приводит к нарушению равновесия и головокружениям. Заложенность носа может так же быть взаимосвязана с дисфункцией ВНЧС. Вследствие укорочения фасций мышц шеи происходит нарушение лимфооттока и оттока венозной крови от головы. Проявлятся это может в виде тканевого отёка в области носовых ходов, так как эта область богата кровеносными сосудами. Заболевания височно-нижнечелюстного сустава имеют следующие причины:
- Неправильный прикус (окклюзия) - смыкание зубов, при котором происходит нарушение формы и функции зубочелюстной системы. Это проявляется в виде деформации окклюзионной поверхности зубов с блокадой движения нижней челюсти. Что может привести к патологической стираемости зубов, функциональной перегрузке ВНЧС и жевательной мускулатуры. Наиболее распространённая проблема ВНЧС-это снижение высоты прикуса. Что обусловлено несколькими факторами: нарушение прорезывания зубов, бруксизм, преждевременная утрата молочных или постоянных зубов, врождённое отсутствие группы зубов, микродонтиия (мелкие зубы), патологическая стираемость эмали, нарушение вертикального размера зубов вследствие работы стоматолога. Изменение положения ВНЧС при неграмотном ортодонтическом лечении, неправомерное или вынужденное удаление, разрушение зубов.
- Стресс (перенапряжение, сильное сжатие зубов).
- Травма челюсти (переломы лицевых костей и челюсти) .
- Эндокринные, обменные нарушения, инфекционные заболевания.
- Чрезмерные физические нагрузки.
- Вредные привычки (грызть ногти, неправильно держать телефон и т.п.)

Симптомы заболеваний височно-нижнечелюстного сустава:
- Головная боль, спазмы в лицевых мышцах и области челюсти.
- Щелчки, хруст, скрежет при движении челюсти.
- Боль, заложенность и звон в ушах.
- Увеличение подчелюстных лимфатических узлов.
- Головокружение.
Влияние заболеваний ВНЧС на здоровье человека далеко не изучены, в отличие от методов диагностики, лечения и восстановления ВНЧС врачом. В большинстве случаев достаточно прозрачной корректирующей каппы чтобы избавить себя от множества настоящих и будущих проблем со здоровьем.
Читайте также:

