При дистрофических изменениях в пародонте преобладают
Опубликовано: 22.04.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По данным одного из последних исследований, проведенных лондонским Queen Mary University, проблемы с зубами и деснами – такими как кариес, пародонтоз и пародонтит – имеют 3,9 млрд. жителей нашей планеты. И это на 20% больше, чем в 1999 году. Какое-либо заболевание пародонта в наличии у 47% взрослых американцев, а почти 14,5% населения Германии страдает от пародонтоза.
Пародонтоз зубов представляет собой патологическое изменение тканей пародонта - альвеолярной кости, цемента зубного корня, периодонтальной связки. То есть всего опорного аппарата наших зубов.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Код по МКБ-10
Причины пародонтоза
Стопроцентно исчерпывающего ответа на вопрос, от чего бывает пародонтоз, пока нет. Но многочисленными научными исследованиями патогенеза пародонтоза доказано, что данное заболевание не относится к воспалительным…
Это дистрофическое поражение пародонта, связанное с нарушением его питания. Пародонтоз развивается в течение длительного времени вследствие воздействия таких факторов, как функциональные нарушения эндокринной системы организма, патологии сосудистой системы, расстройства системы пищеварения (желудочно-кишечного тракта), стойкий дефицит определенных витаминов (в частности витамина С).
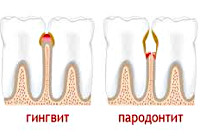
И здесь необходимо сразу же уточнить, чем отличается пародонтоз от пародонтита, поскольку это два разных заболевания, имеющих не только очень похожие названия, но и некоторые сходные симптомы. Но вот причины возникновения и механизмы развития этих болезней существенно различаются.
Если причины пародонтоза носят системный характер, а бактериальное воздействие на окружающие зубы ткани лишь усугубляет клиническую картину течения заболевания, то первопричиной пародонтита всегда является инфекция, которая накапливается в зубном налете. Проникая между зубом и десной, болезнетворные микроорганизмы находят идеальное место для размножения, и тогда начинается воспаление пародонта. Причем воспалительный процесс при пародонтите, в первую очередь, затрагивает более мягкие ткани краевого пародонта (образуя зубодесневые карманы). При отсутствии адекватного лечения в воспалительный процесс вовлекаются более глубокие слои околозубных тканей, что приводит к повышению подвижности зубов и их последующей утрате.
При пародонтозе клинико-морфологическая картина совершенно иная. Все начинается в костной ткани челюсти без малейших намеков на воспаление. Под воздействием атеросклеротических изменений сосудов и нарушений обменного характера (сахарный диабет, остепороз) запускается прогрессирующий патологический процесс, при котором происходит атрофия (уменьшение объемов и размера) альвеолярных отростков (части кости челюсти, несущей на себе зубы), нарушается процесс ороговения эпителия в десне, а в сосудах пародонта появляются склеротические изменения. А вот воспалительные очаги в слизистой десны, которые могут появиться с течением болезни, стоматологи относят к вторичным симптомам пародонтоза.
Пародонтоз при беременности может возникать из-за нарушения гормонального баланса, зубного налета и недостаточной гигиены полости рта.
Следует отметить, что британские и американские ученые пришли к выводу, что пародонтоз является первым этапом потери костной массы организма человека, известной как остеопороз. А изменения тканей пародонта выявлено у 75% больных сахарным диабетом.
Кстати, поскольку пародонтоз является дистрофическим поражением альвеолярной кости, то пародонтоз у детей не диагностируется: в детстве и подростковом возрасте костная система организма активно развивается с образованием новой костной ткани. Однако у детей с сахарным диабетом бывает другая патология (пародонтолиз), при которой, как и при пародонтите, возникает гнойное воспаление десен с образованием «карманов», разрушаются перегородки между альвеолами, и зубы стают подвижными.

[14], [15], [16], [17]
Симптомы пародонтоза
Пародонтоз имеет длительный латентный период и в течение многих лет развивается бессимптомно, медленно разрушая околозубные ткани. Первый «звоночек» наличия данной патологии – ощущение дискомфорта и легкого зуда, которые время от времени возникают в области десен.
Для легкой формы пародонтоза характерны зуд и легкое жжение в деснах, ретракция десны (уменьшение объема тканей десны или ее «оседание»). В результате шейки зубов обнажаются на треть своей высоты, уменьшается высота межзубных альвеолярных перегородок, возрастает чувствительность шеек зубов - иногда с болевыми ощущениями при приеме пищи или вдыхании холодного воздуха. Появляется зубной налет - плотные пигментированные зубные отложения.
Симптомы пародонтоза средней и тяжелой форм выражаются аналогично, но обнажение шеек зубов составляет уже половину или две трети их высоты, зубы утрачивают прочную фиксацию в десне и становятся подвижными. При этом десны не кровоточат, а бледнеют, десневые сосочки полностью сглажены. Появляются стойкие зубные отложения, но десневые карманы и выделения гноя отсутствуют.
Далее (если нет надлежащего лечения) разрушается пародонтальная связка, между зубами появляются щели, нарушается функция жевания и нормальной артикуляции. Выражено несмыкание между режущими краями и жевательными поверхностями зубов (травматическая окклюзия). Полностью нарушается прикус (зубы смещаются вперед), появляется V-образное поражение эмали зуба в области шейки с наружной стороны (клиновидные дефекты). В некоторых зубах костное ложе полностью рассасывается, и зубы - без боли и крови - выпадают…
В чистом виде пародонтоз встречается не более чем в 20-25% случаев, остальные пациенты сталкиваются не только с дистрофией околозубных тканей, но и с их воспалением, которое присоединяется по ходу развития заболевания.
В таком случае симптомы пародонтоза включают: наличие постоянных отеков и покраснения слизистой десны; кровоточивость десны и ее отслоение от зуба; сильную боль при надавливании на подвижный зуб; образование десневого кармана и наличие гноя; запах изо рта; общее плохое самочувствие нередко с повышением температуры (вследствие инфекционной интоксикации организма). При таком «букете» признаков стоматологи часто указывают в диагнозе – «гнойный пародонтоз» или «осложненный пародонтоз».
Где болит?
Что беспокоит?
Классификация пародонтоза
На сегодняшний день сами пародонтологи насчитали добрый десяток различных классификаций пародонтоза. И отмечают, что подобная ситуация вызвана двумя обстоятельствами: различиями в принципах систематизации и отсутствием единства терминологии…
Почти полстолетия ведутся споры по поводу определения форм пародонтоза. По одной версии, классификация пародонтоза включает атрофическую, дистрофическую, геморрагическую, воспалительную стадии и гнойную стадию (альвеолярная пиорея). По второй версии, у этого заболевания всего две формы - дистрофическая и воспалительно-дистрофическая. Однако гуру пародонтологии считают, что воспалительно-дистрофическая форма является тем же пародонтозом, но осложненным воспалением.
А классификация пародонтоза, которой придерживается большинство отечественных специалистов клинической стоматологии, подразумевает наличие трех форм данной болезни – в зависимости от степени ее тяжести. Это легкая, средняя и тяжелая форма. В соответствии с формами выделяются и симптомы пародонтоза.

[18], [19], [20], [21], [22], [23]
Диагностика пародонтоза
В диагностике пародонтоза данных анамнеза и клинической картины заболевания недостаточно, и точный диагноз устанавливается путем рентгенологического исследования, которое дает возможность выявить состояние кости альвеолярных отростков челюстей пациента.
Так, наличие локальных патологических изменений пародонта определяется путем проведения ортопантомографии (панорамной рентгенографии, ОПТГ). Исследование функционального состояния кровеносных сосудов пародонта и определение степени их склеротических изменений проводится с помощью реопародонтографии. А уровень кислорода в тканях пародонта специалисты стоматологических клиник выявляют с помощью полярографии. Значительное снижение этого уровня – объективный показатель наличия патологии пародонта.
Дифференциальная диагностика пародонтоза проводится с целью исключения пародонтита. Это особенно важно, когда течение пародонтоза осложнено воспалением околозубных тканей. И ключевым отличительным диагностическим признаком этих двух патологий пародонта специалисты считают отсутствие при пародонтозе патологических зубодесневых карманов. Помимо этого, с помощью рентгена врач должен убедиться в наличии характерных для пародонтоза изменениях костного рисунка, а также оценить состояние межальвеолярных перегородок зубов и поверхностей альвеолярных отростков.

[24], [25], [26], [27]
К кому обратиться?
Лечение пародонтоза
Для остановки патологического процесса и сохранности всех зубов лечение пародонтоза проводится комплексно – с использованием физиотерапевтических методов и медикаментозной терапии. Лечение проводится только в стоматологических клиниках.
Обязательное условие комплексного лечения пародонтоза – лечение того основного заболевания, которое стало его причиной (см. Причины пародонтоза). Для снижения проницаемости сосудов назначается прием аскорбиновой кислоты (витамина С), рутина (витамина Р), а также 15-20 уколов витамина В1 (5% раствор тиамина хлорида). А для стимуляции защитных сил организма врач может назначить курс инъекций таких биогенных стимуляторов, как экстракт алоэ или фибс (15-20 уколов по 1 мл подкожно). Однако следует иметь в виду, что оба этих препарата противопоказаны при тяжелых сердечно-сосудистых патологиях, гипертонии, нефрозонефрите, острых расстройствах ЖКТ и беременности на поздних сроках.
Для активизации кровообращения и лимфотока в тканях десен стоматологи назначают массаж (в том числе аппаратный), гидромассаж, дарсонвализацию, электрофорез с витаминами, а при повышенной чувствительности твердых тканей зубов - электрофорез с раствором фторида натрия. Также применяются такие физиотерапевтические процедуры, как гальванизация и ультразвуковое воздействие.
В лечении пародонтоза на ранней стадии рекомендуется применять спиртовую настойку прополиса: в виде турунд (тонких марлевых тампонов), помещаемых в десневые карманы (на 5 минут – 1-2 раза в день) или в виде полосканий: 15 мл на 100 мл воды, 4-5 раз в день в течение 3-4 дней. Прополис - хорошее профилактическое средство, которое препятствует распространению заболевания на здоровые ткани десны.
Комбинированный препарат растительного происхождения Мараславин (жидкость во флаконах) содержит экстракты травы полыни понтийской, травы чабера, бутонов гвоздичного дерева, плодов черного перца и корня имбиря. Он оказывает противомикробное, противовоспалительное, анальгезирующее, кератопластическое и кровоостанавливающее действие при стоматологических заболеваниях. Мараславин применяется в виде полосканий, ванночек и аппликаций. Полоскания проводят неразбавленным раствором препарата – по 1-2 столовые ложки 5 раз в сутки.
Лечение пародонтоза, осложненного воспалением
В случае появления при пародонтозе воспаления десны и образования пародонтальных карманов глубиной более 3 мм с гноем производится лечение, аналогичное лечению при пародонтите.
Стоматологи удаляют зубной камень - наддесневой, а затем поддесневой. Далее при местном обезболивании производится специальная стоматологическая процедура – закрытый кюретаж (выскабливание) содержимого десневых карманов. Если у пациента наблюдаются значительные гнойные выделения, то перед проведением этой процедуры производится обработка десневых карманов с использованием 3% раствора перекиси водорода, раствора риванола или химотрипсина.
Когда глубина десневых карманов превышает 5 мм, применяется их открытый кюретаж, при котором рассекается десна. Также может быть применена диатермокоагуляция с последующей обработкой обнажившегося корня зуба.
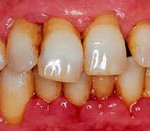
Заболевания пародонта – группа болезней, сопровождающихся поражением твердых и мягких тканей, окружающих зубы. При остром пародонтите пациенты жалуются на кровоточивость, отечность, болезненность десен, наличие гнойного отделяемого из пародонтальных карманов. При пародонтозе происходит равномерная резорбция кости, признаки воспаления отсутствуют. Идиопатические заболевания пародонта сопровождаются лизисом костной ткани. Диагностика заболеваний пародонта включает сбор жалоб, клинический осмотр, рентгенографию. Лечение предполагает ряд терапевтических, хирургических и ортопедических мероприятий.
- Причины и классификация
- 5 основных категорий
- Симптомы заболеваний пародонта
- Диагностика заболеваний пародонта
- Лечение заболеваний пародонта
- Цены на лечение
Общие сведения
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.

Причины и классификация
Основная причина заболеваний пародонта воспалительного характера – пародонтопатогены: Porphyromonas gingivalis, Actinomycetes comitans, Prevotella intermedia. Под влиянием их токсинов происходит альтерация зубоэпителиального соединения, которое служит барьером, препятствующим проникновению инфекционных агентов в направлении корня зуба. Причины идиопатических заболеваний пародонта до конца не выяснены. Ученые считают, что в основе Х-гистиоцитозов лежит иммунопатологический процесс. Весомая роль отводится генетической предрасположенности. Пародонтоз, как правило, является одним из симптомов гипертонии, нейрогенных или эндокринных нарушений.
Опухолевидные заболевания пародонта развиваются в результате хронического раздражения мягких тканей разрушенными стенками зубов, острыми краями глубоко посаженных коронок, неправильно смоделированными кламмерами съемного протеза. Провоцирующими факторами служат гормональные сдвиги, возникающие вследствие нарушения секреции гормонов надпочечниками, щитовидной и поджелудочной железами, дефицит микроэлементов и витаминов, стрессовые ситуации. Неблагоприятными местными условиями, способствующими возникновению заболеваний пародонта, являются патологии прикуса, скученность зубных рядов, аномалии положения отдельно стоящих зубов. Локализированный пародонтит развивается в результате артикуляционной перегрузки зубов, что нередко наблюдается у пациентов с вторичной адентией.
5 основных категорий
- Гингивит. Воспаление тканей десны.
- Пародонтит. Воспалительное заболевание пародонта, при котором наблюдается прогрессирующая деструкция мягких тканей и кости.
- Пародонтоз. Дистрофическое поражение пародонта. Протекает с равномерной резорбцией кости. Признаки воспаления отсутствуют.
- Идиопатические заболевания пародонта. Сопровождаются прогрессирующим лизисом тканей.
- Пародонтомы. К этой группе относят опухоли и опухолевидные процессы.
Симптомы заболеваний пародонта
При пародонтите легкой степени тяжести симптомы заболевания пародонта слабо выражены. Периодическая кровоточивость возникает во время чистки зубов, при употреблении жесткой пищи. В ходе осмотра выявляют нарушение целостности зубоэпителиального соединения, присутствуют пародонтальные карманы. Зубы неподвижны. Вследствие оголения корня зуба возникает гиперестезия. При пародонтите средней степени тяжести наблюдается выраженная кровоточивость, глубина пародонтальных карманов – до 5 мм. Зубы подвижны, реагируют на температурные раздражители. Зубные перегородки разрушаются до 1/2 высоты корня. При воспалительном поражении пародонта 3 степени пациенты указывают на гиперемию, отечность десен. Пародонтальные карманы достигают более 6 мм. Определяют подвижность зубов 3 степени. Резорбция кости в участке поражения превышает 2/3 высоты корня.
При обострении заболеваний пародонта воспалительного характера возможно ухудшение общего состояния, слабость, повышение температуры. При пародонтозе (дистрофическом заболевании пародонта) возникает убыль кости. Признаков воспаления нет, слизистая плотная, розовая. При осмотре обнаруживают множественные клиновидные дефекты. Зубные ячейки атрофируются постепенно. На начальном этапе заболевания пародонта дистрофического характера неприятных ощущений не возникает. У пациентов со средней степенью тяжести пародонтоза появляются жжение, зуд, гиперестезия. При тяжелой степени заболевания пародонта из-за потери костной ткани между зубами образуются промежутки – тремы. Наблюдается веерообразное расхождение коронок.
Пародонтомы – доброкачественные опухолевидные и опухолевые заболевания пародонта. При фиброматозе появляются плотные безболезненные разрастания без изменения цвета десны. Ангиоматозный эпулис представляет собой грибовидное выпячивание мягкоэластической консистенции красного цвета. В отдельную группу выделяют идиопатические заболевания пародонта, сопровождающиеся прогрессирующим лизисом тканей. У пациентов возникают глубокие пародонтальные карманы с гнойным отделяемым. Зубы становятся подвижными, смещаются.
На начальной стадии болезни Хенда-Шюллера-Крисчена развивается гиперплазия десневого края. В дальнейшем образуются язвенные поверхности. Зубы приобретают патологическую подвижность. Из пародонтальных карманов выделяется гнойный экссудат. Синдром Папийона-Лефевра – дискератоз подошв и ладоней. После прорезывания временных зубов у пациентов с этим синдромом возникают признаки гингивита. Вследствие прогрессирующего пародонтолизиса зубы становятся подвижными, появляются патологические карманы. После выпадения постоянных зубов разрушение костной ткани прекращается. При болезни Таратынова происходит постепенное замещение костной ткани разросшимися клетками ретикулоэндотелиальной системы с повышенным количеством эозинофильных лейкоцитов. Начинается все с гингивита, но вскоре образуются патологические карманы, заполненные грануляциями. Наблюдается патологическая подвижность зубов.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Лечение заболеваний пародонта
Выбор индивидуальной схемы лечения заболеваний пародонта зависит от этиологии и степени тяжести поражения. При пародонтите назначают профессиональную чистку, ревизию пародонтальных карманов, противовоспалительную и антибиотикотерапию. Из хирургических вмешательств в стоматологии проводят кюретаж, гингивотомию. Зубы 3-4 степени подвижности подлежат удалению. Действенными ортопедическими мероприятиями при заболеваниях пародонта являются шинирование и избирательное пришлифовывание.
С помощью временных шин удается зафиксировать подвижные зубы, что способствует более равномерному распределению жевательной нагрузки. Для улучшения кровоснабжения при пародонтозе используют физиотерапию – вакуум- и гидротерапию, электрофорез. При гигантоклеточном эпулисе новообразование удаляют в пределах здоровых тканей вместе с надкостницей. В отношении фиброматозного и ангиоматозного эпулиса придерживаются выжидательной тактики, так как после устранения местных раздражающих факторов может наблюдаться регресс новообразования.
При идиопатических заболеваниях пародонта назначают симптоматическое лечение – кюретаж пародонтальных карманов, гингивотомию, выскабливание патологического очага с введением остеоиндуктивных препаратов. При подвижности 3-4 степени зубы подлежат удалению с последующим протезированием. При болезни Папийона-Лефевра лечение симптоматическое – прием ретиноидов, смягчающих кератодермию и замедляющих лизис костной ткани. Для предотвращения инфицирования участка поражения назначают антисептики в виде ротовых ванночек, антибиотики. Прогноз при заболеваниях пародонта зависит не только от характера патологии, уровня гигиены, наличия вредных привычек и генетической предрасположенности, но и от своевременности обращения пациентов в медицинское учреждение, адекватности проводимого лечения.
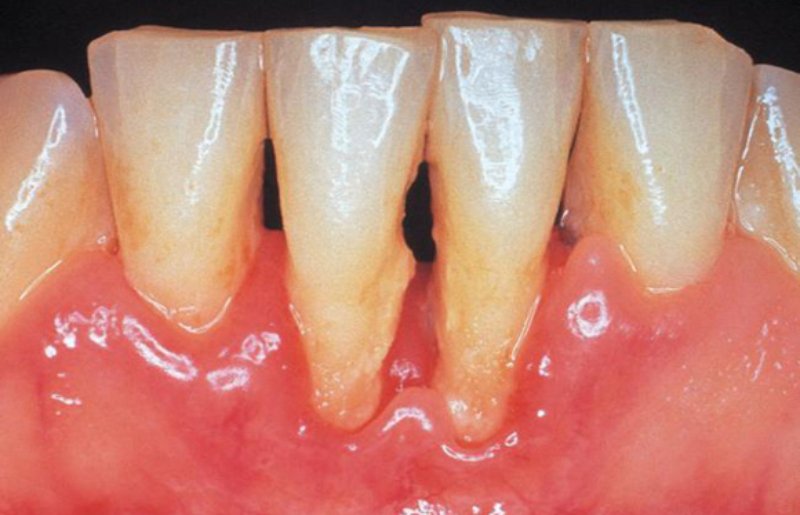
Пародонтоз — это дистрофическое заболевание пародонта, встречается преимущественно у лиц зрелого возраста. Патологические изменения заключаются в нарушении трофики костной ткани, периодонтита (задержка обновления тканевых структур, нарушение метаболизма белка, минерального и других видов обмена).
Причины и предрасполагающие факторы
Точные причины нарушения кровоснабжения в мягких тканях полости рта и обменных процессов до сих пор не известны.
Однако выделен ряд факторов, способствующих появлению заболевания:
- наследственная предрасположенность,
- длительное снижение иммунитета,
- вредные привычки (курение и алкоголь),
- патологии прикуса,
- острые и хронические травмы десен и зубов,
- недостаток витаминов и минеральных веществ.
Кроме того, пародонтоз часто наблюдается у людей с заболеваниями сердечно-сосудистой системы, эндокринными или обменными нарушениями.
Пародонтоз не вызывает каких-либо болевых ощущений и часто протекает совершенно незаметно для человека. Только при средней и тяжелой степени может возникать воспалительный процесс в деснах.
Характерными симптомами являются:
- бледные десны, которые плотно прилегают к поверхности зуба;
- мягкий налет и зубной камень практически отсутствуют;
- рецессия десны с обнажением корней зубов;
- на рентгеновских снимках наблюдается равномерное снижение высоты межзубной перегородки (горизонтальная атрофия);
- могут появляться клиновидные дефекты, эрозия эмали или патологическая стираемость;
- на более поздних стадиях — подвижность зубов.
Дистрофические процессы могут привести к значительному обнажению корней (более 2/3 длины) и полной потере зубов.
Терапия направлена на замедление патологических процессов и включает в себя два последовательных этапа. Прежде всего проводят симптоматическое лечение. При наличии пломбируются некариозные дефекты, и устраняется повышенная чувствительность зубов с помощью глубокого фторирования и реминерализации эмали.
Затем приступают к активации микроциркуляции в тканях пародонта для устранения гипоксии и нормализации метаболических процессов при помощи физиотерапевтических процедур:
- массаж десен,
- электрофорез.
Если пародонтоз осложнен воспалительным процессом, то лечение схоже с терапией пародонтита, т.е. направлено первоначально на ликвидацию воспаления в тканях.
При повышенной подвижности зубов выполняется шинирование, при потере — протезирование.
Определение пародонтологического статуса с заполнением карты
Закрытый кюретаж 1 зуба
Открытый кюретаж в области 1-го зуб
Лоскутная операция в области 1-3 зубов
Лоскутная операция в области до 6 зубов
Шинирование зубов при пародонтите за один зуб
Коффердам (изоляция) и анестезия оплачиваются отдельно.
Терапия и гигиена
- Кариес эмали
- Налет и зубной камень
- Запах изо рта
- Кровоточивость десен
- Воспаление и болезненность десен

Хирургия
- Удаление зуба
- Зуб мудрости
- Цистэктомия
- Гингивэктомия
- Вестибулопластика
Протезирование, имплантация
- Дефекты эмали
- Протезирование зубов
- Реставрация зубов
- Имплантация зубов
- Дистрофия костной ткани
Дополнительно
- Календарь акций и скидок
- Специалисты клиники
- Отзывы пациентов
Сеть клиник пластической хирургии и косметологии профессора Блохина С.Н. и доктора Вульфа И.А.
ООО «Веста-Дент»
Москва, м. Чкаловская или м. Курская, пер. Казарменный, д. 10, стр. 5
К заболеваниям пародонта воспалительной природы относятся гингивит и пародонтит.
Гингивит – воспаление десны, обусловленное неблагоприятным воздействием как местных, так и общих патогенных факторов и протекающее без нарушения целостности зубоэпителиального прикрепления, т. е. без образования зубодесневых карманов [6, 7].
1. По темпу развития:
2. По тяжести проявлений:
б) средней тяжести;
3. По распространенности:
4. По особенностям воспалительного процесса:
Для гингивита характерны все местные признаки воспаления: болезненность, покраснение, отек, повышение температуры, нарушение функции. Гиперемия слизистой оболочки при гингивите может сопровождаться кровоточивостью различной степени выраженности. При гингивите не нарушается целостность зубодесневого соединения, однако за счет отечности межзубных сосочков, увеличения их объема создается кажущееся углубление десневой борозды. При остром течении или при обострении хронического течения гингивита боли в деснах значительно усиливаются во время приема пищи в результате влияния механических и химических раздражителей [1, 2, 3, 5, 6, 8].
Выраженность признаков воспаления зависит от характера воспалительного процесса. Так, воспаление может носить преимущественно альтеративный характер при язвенном и эрозивном гингивите, преимущественно экссудативный характер – при отечной форме гингивита, преимущественно пролиферативный – при гипертрофическом гингивите [5, 6, 7, 8, 9, 10].
Язвенная форма гингивита является наиболее тяжелой и характеризуется наличием некроза и изъязвлений в слизистой оболочке, присоединением инфекции (кокки, спирохеты, фузобактерии).
Для отечной формы характерно значительное увеличение десны, образование ложных десневых карманов, из которых нередко выделяется экссудат [4, 6, 7].
Гипертрофический гингивит характеризуется разрастанием десневых сосочков, которые могут полностью закрывать коронки зубов и травмироваться в процессе жевания. Общее состояние при гингивитах страдает мало, однако периоды обострения, а также язвенные формы могут сопровождаться недомоганием, субфебрильной температурой.
Пародонтит – типовой патологический процесс, характеризующийся развитием стандартных типовых сосудистых и тканевых изменений в тканях пародонта воспалительной природы, при прогрессировании которых возникает деструкция костной ткани альвеол с образованием карманов в зубодесневых структурах.
Факторами риска развития пародонтита являются формирование гингивита, когда имеет место нарушение связочного аппарата зуба с последующей деструкцией цемента, дентина края зуба [6, 7].
Пародонтит развивается в 8-10 % случаев в 11-12-летнем возрасте, в более старших возрастных группах (от 30-50 лет и старше) заболеваемость составляет 60-65 % [6, 7].
1) по распространенности процесса:
Локализованный пародонтит характеризуется поражением пародонта в области одного или нескольких зубов. Причиной локального пародонтита чаше являются местные факторы.
Характерными клиническими проявлениями локализованного пародонтита являются классические признаки воспаления, описанные еще Цельсом и Галеном, в виде гиперемии и отечности десны и других симптомов (tumor, rubor, calor, dolor), functio laesa проявляется формированием зубодесневых карманов с гнойным отделяемым и грануляциями.
Начальные проявления пародонтита характеризуются деструкцией кортикальной пластинки вершин межзубных перегородок. В дальнейшем отмечаются остеопороз и вертикальная резорбция межзубных перегородок, нередко с образованием костных карманов и резорбцией цемента корня зуба [6, 7].
Генерализованный пародонтит нередко носит хронический храктер, имеет инфекционно-аллергическую природу. Характерными признаками генерализованного пародонтита являются развитие гингивита, резорбция альвеолярной кости, формирование пародонтальных карманов.
Этиология и патогенез пародонтопатий дистрофического характера
Пародонтоз – генерализованное дистрофическое поражение всех тканей пародонта. Пародонтоз встречается в 2-10 % случаев поражения тканей пародонта. При пародонтозе дистрофические процессы первичны в отличие от пародонтита, при котором первичными являются воспалительные изменения [4, 5, 6, 7].
В этиологии дистрофических пародонтопатий большое значение имеют как местные патогенные факторы, так и изменения в организме общего и системного характера.
Пародонтоз нередко развивается на фоне общесоматических заболеваний: сердечно-сосудистой патологии, эндокринных, нейрогенных расстройств и т. д.
Среди местных значимых факторов необходимо отметить следующие:
1. Нарушения регионарного кровотока и микроциркуляции в тканях пародонта вследствие:
а) перегрузки пародонта при аномалиях прикуса (глубокое перекрытие, бипрогнатический тип прикуса, дефекты пломбирования и протезирования, аномалии положения и скученности зубов и др.);
б) функциональной недогрузки пародонта (отсутствие зубов, неправильное пломбирование и протезирование, особенности питания и др.);
в) морфологических и функциональных изменений сосудистых стенок (эндартериит, атеросклероз и т. д.).
2. Нарушение иннервации тканей пародонта:
а) повреждения нервных стволов (травмы, невриты и т. д.);
б) нарушение синаптической передачи импульса с нервных окончаний на эффекторные структуры тканей пародонта (бактериальные и вирусные инфекции и интоксикации, травмы, воздействие некоторых фармакологических препаратов и т. д.).
Пародонтоз, как правило, развивается на фоне общесоматических изменений в организме:
1) нарушений обмена веществ (изменения белкового, жирового и липидного обмена, баланса витаминов);
2) гипоксии дыхательного, гипоксического, циркуляторного, гемического и тканевого характера (дыхательная, сердечно-сосудистая недостаточность, анемии и т д )
3) эндокринной патологии (гипоталамо-гипофизарная патология, сахарный диабет, нарушения продукции половых гормонов и т.д.);
4) нарушений деятельности центральной нервной системы (гипоталамическая патология, дистресс и т. д.);
5) интоксикаций экзогенного (промышленные, бактериальные и др. интоксикации) и эндогенного (почечная и печеночная недостаточность) происхождения.
В патогенезе изменений десны и костной ткани при пародонтозе ведущими и определяющими являются нарушения обмена веществ, в том числе синтеза белка; гипоксия, связанная с изменениями микроциркуляции в тканях пародонта. Наряду с дистрофическими процессами отмечается коллагенизация структур, дегенерация нервных окончаний, склерозирование сосудов. В костной ткани уменьшаются костномозговые пространства и утолщается компактная пластинка [5, 6, 8, 9,10].
В патогенезе пародонтоза значительную роль играют нарушения регионарного кровотока и микроциркуляции в тканях пародонта. Причинами последних могут быть морфологические изменения сосудов: атеросклероз, эндартериит и др., которые сопровождаются уменьшением просвета и изменением чувствительности сосудов к вазоактивным веществам. Причиной патологического процесса в пародонте может быть однотипная и однонаправленная функциональная нагрузка зубов, обусловливающая периодические нарушения кровотока в пародонте. При перегрузке возникает перераспределение кровотока в периодонте и костной ткани альвеолы, отмечается выраженная венозная гиперемия, тромбоз сосудов, отек. Удлинение периода нагрузки создает условия для прогрессирующего нарушения трофики тканей пародонта, процессов регенерации и развития дистрофических процессов [1, 2, 5, 6, 8, 9, 10].
Функциональная недогрузка пародонта сопровождается снижением интенсивности регионарного кровотока, что приводит к нарушениям обменных процессов в пародонте и развитию деструктивных изменений.
Сдвиги гормонального статуса часто сопровождаются развитием пародонтоза. Так, снижение продукции гормонов гипофиза приводит к расстройствам кровоснабжения и трофики маргинального пародонта и разрушению межзубных костных перегородок. Избыток глюкокортикоидов вызывает у животных в эксперименте частичную резорбцию кости альвеолярного отростка челюстей за счет повышения активности остеокластов и торможения активности остеобластов. Нарушение продукции половых гормонов является одной из причин инволютивного остеопороза остеопороза альвеолярных костей, что характерно для гипоэстрогенемии в результате раннего угасания функции половых желез у женщин [6, 7].
Дефицит витаминов способствует развитию дистрофических процессов в пародонте. Так недостаток витамина D опосредует резорбцию альвеолярных отростков челюстей вследствие вымывания кальция из костной ткани в условиях усиления выброса паратгормона.
При травмах тройничного нерва и экстирпации верхних шейных симпатических ганглиев возникают дистрофические изменения в пародонте. Нарушение нейроэндокринной регуляции при стрессе, гипоталамической патологии также сопровождается выраженными дистрофическими изменениями в тканях пародонта.
Эндогенные интоксикации, возникающие при почечной и печеночной недостаточности, способствуют развитию дистрофических нарушений в пародонте вследствие метаболического ацидоза, нарушения энергообеспечения и трофики тканей, а также дефицита витамина D.
Пародонтоз характеризуется медленным и непрерывным прогрессирующим течением. Для клинической картины данного заболевания характерно диффузное снижение высоты альвеолярного отростка и ретракция десны, оголение шеек зубов, парестезии, смещение и подвижность зубов, атрофия межзубных сосочков, побледнение и уплотнение десен, наличие клиновидных дефектов и гипоплазий твердых тканей зубов, отсутствие зубодесневых карманов.
Воспалительные явления в тканях пародонта при пародонтозе отсутствуют. При рентгенологическом исследовании обнаруживается горизонтальный тип атрофии альвеолярных перегородок с сохранением кортикальных пластинок, уменьшением костно-мозговых пространств и мелкоячеистый рисунок кости. Для данной формы патологии характерно сужение периодонтальной щели, гиперцементоз, наличие внутризубных дентиклей и петрификатов [6, 7].
При успешном лечении возможны длительные ремиссии. В остальных случаях течение пародонтоза может осложняться воспалением.
Идиопатические заболевания пародонта
К группе идиопатических заболеваний относят пародонтопатии, этиология, патогенез и клиническая картина которых не соответствуют таковым при пародонтитах, пародонтозах, пародонтомах. Они встречаются редко, поэтому изучены недостаточно. Общим для данных заболевании является локализация процесса, а также преобладание деструктивных процессов в тканях пародонта, особенно в костной ткани альвеол [4, 6, 7].
Выделяют следующие разновидности идиопатических заболеваний пародонта:
1) эозинофильная гранулема;
2) синдром Хенда – Шюллера – Крисчена;
3) синдром Папийона – Лефевра;
4) синдром Ослера;
5) болезнь Леттера – Сиве;
6) гистиоцитоз Х;
7) пародонтальный синдром при ряде общих заболеваний:
а) при болезни Иценко – Кушинга;
б) при сахарном диабете;
в) при болезнях крови и др.
Для всех идиопатических заболеваний характерно образование зубодесневых карманов с серозно-гнойным отделяемым, подвижность зубов, клиническая картина может быть схожа с клиникой пародонтита. В ряде случаев наблюдается симметричность поражений пародонта. При рентгеновском исследовании обнаруживается выраженный остеопороз и разрушение костной ткани альвеолы ограниченного или диффузного характера. Остеопороз может выявляться и в других костях скелета [4, 6, 7].
Что такое пародонтоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Длугоборская Ю. В., стоматолога со стажем в 10 лет.

Определение болезни. Причины заболевания
Пародонтоз — заболевание тканей пародонта дистрофического характера.
К тканям пародонта относятся ткани, главной задачей которых является удержание зуба в кости челюсти. К ним относится: десна; связочный аппарат, удерживающий зуб — периодонт; цемент зуба — внешняя поверхность зуба, покрывающая его корень; и альвеолярная часть кости челюсти.
Согласно мировой статистике, около 60% населения страдают этим видом заболевания десен. Риск возникновения пародонтоза увеличивается с возрастом и связан с нарушением обмена веществ в организме, снижением прочности костей всего организма и челюстей в том числе (остеопороз). Главной причиной пародонтоза является недостаточное кровоснабжение десен (нарушение трофики тканей, недостаточное количество кислорода и других веществ).

Данное заболевание часто характерно для людей, страдающих:
- сахарным диабетом;
- злокачественными образованиями; [1]
- патологиями печени;
- атеросклерозом;
- повышенной кислотностью желудка;
- эндокринными заболеваниями;
- хроническими заболеваниями почек;
- нехваткой витаминов и микроэлементов в организме;
- нервно-психическими заболевания (уменьшается количество слюны и образуется больше налета, а также выделяется гормон кортизол, замедляющий процесс заживления тканей). [2]
На течение пародонтоза значительно влияет такая пагубная привычка, как курение: помимо снижения иммунных сил организма в целом, страдают десны вследствие нарушения поступления кислорода в ткани, а также их раздражения. Поэтому замечено, что у курильщиков течение заболеваний пародонта хуже втрое по сравнению с некурящими. [1] Последние годы ученые выявили также важную роль наследственного фактора в возникновении пародонтоза. [3]
Среди причин возникновения пародонтоза в полости рта (местных) следует выделить:
- Наличие зубных отложений (зубных камней, налета) на зубах (данный фактор создает скопление бактерий на зубах, которые в процессе своей жизнедеятельности вызывают воспаление десен и поддерживают его.
- Неправильное смыкание и положение зубов в зубном ряду (нарушение прикуса).
- Повышенное жевательное давление.
Симптомы пародонтоза
Основные признаки пародонтоза — это оголение шеек зубов (часть зуба около десны) и корней, рецессия (опущение) десен, [4] зуб становится «вытянутым», при этом воспаление, отечность и кровоточивость отсутствует, цвет десны бледно-розовый (может быть бледнее цвета здоровой десны), десна плотно охватывает зуб (в отличие от воспалительного заболевания тканей пародонта – гингивита и пародонтита). Подвижность зубов на ранних стадиях не наблюдается. Пациенты могут отмечать дискомфорт, зуд в области десен, кроме того, для пародонтоза характерна повышенная чувствительность зубов. Количество зубных отложений, как правило, незначительное. Пародонтоз часто сопровождается появлением клиновидных дефектов (в околодесневой области). Клиновидный дефект — это поражение зубов некариозного характера, в виде «ступени» возле десны, со стороны щек и губ. Чаще всего страдают передние зубы и клыки, реже — зубы в боковых отделах. Если к процессу присоединяется воспаление в десневой ткани, то пациент замечает кровоточивость десен при чистке зубов, приеме жесткой пищи, может появиться неприятный запах изо рта.
Пациенты с пародонтозом редко обращаются к стоматологу на ранних стадиях, ведь выраженных болевых ощущений нет. Течение заболевания хроническое, вялое и продолжительное. Скорость прогрессирования пародонтоза напрямую связана с возрастом пациента, его общим состоянием здоровья, уходом за зубами, образом жизни и лечением либо игнорированием лечения патологии.
Патогенез пародонтоза
При пародонтозе изменения затрагивают невидимую для глаз человека часть — костную ткань челюсти. Изменения, которые происходят в ней, приводят к подвижности зубов и как результат — их удалению. На уровне кости изменения затрагивают процесс образования костной ткани: новая ткань на фоне разрушения не успевает восстановиться с помощью специальных клеток, строящих ее. Ткань кости челюсти постепенно убывает. Этот процесс виден только на рентгенограмме челюстей. [5]
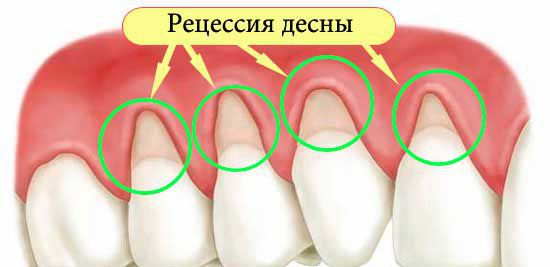
При пародонтозе появляются нарушения в кровеносных сосудах, питающих кость: сужается их просвет за счет утолщения и изменения стенок сосудов. На поверхности десны нарушается обмен белка на клеточном уровне, в более глубоких слоях слизистой оболочки десен происходит разрушение волокон соединительной ткани, которые создают поддержку зубов в челюсти.
На фоне этих нарушений страдает обмен питательных веществ в деснах и возникает их недостаток — дистрофия.
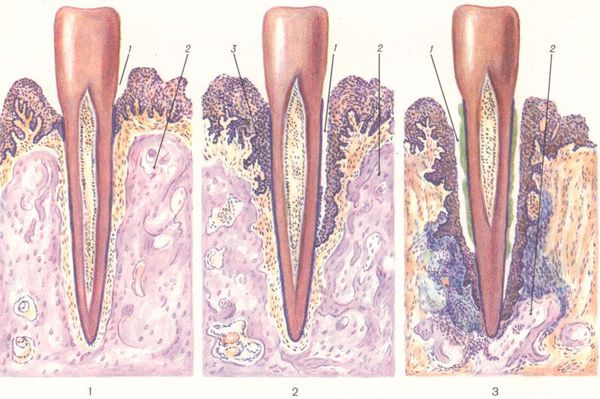
На данный момент существует также мнение о разрушении тканей кости клетками собственного организма при пародонтозе. [6] Согласно этой теории, в организме при определенных обстоятельствах начинается иммунная перестройка: клетки, которые обычно отвечают за борьбу с бактериями, вирусами и другими чужеродными клетками, начинают принимать за таковые собственные клетки. Запускается иммунный ответ, который направляет свои силы на ткани пародонта (на костную ткань, сосуды и нервы пародонта). Таким образом, данный процесс можно сравнить с отторжением органов донора при пересадке в другой организм. [7]
Классификация и стадии развития пародонтоза
В классификации болезней пародонта пародонтоз занимает отдельное место. По отечественной классификации, принятой еще в конце ХХ века, его относят к дистрофическим заболеваниям.
По своей распространенности на ткани пародонтоз может быть только одного вида: генерализованный (т. е. распространяется на верхнюю и нижнюю челюсть и все зубы).
По характеру течения пародонтоза выделяют:
- Хроническое течение.
- Стадию ремиссии.
Острое течение не характерно для данной патологии.
Следует отметить, что классификация ВОЗ на территории некоторых стран Европы и Америки включает 2 формы пародонтоза: воспалительно-дистрофическую и дистрофическую.
Различают легкую, среднюю и тяжелую степень пародонтоза.
Для легкой степени тяжести характерно отсутствие жалоб, изменения в костной ткани видны только на рентгеновском снимке.
Средняя степень пародонтоза характеризуется оголением шеек зубов и корней (до 3мм), на рентгеновском снимке можно заметить снижение высоты костных перегородок между зубами, достигающее половины высоты корней зубов. Пациенты могут жаловаться на появление неприятных ощущений в деснах, зуда, на изменение положения зубов (наклон, смещение в виде веера).
При тяжелой степени пародонтоза оголение шеек зубов и корней доходит до 5 мм, костные перегородки разрушены уже на 2/3 длины корней зубов, что приводит к появлению подвижности зубов и изменению их положения в челюсти и смыкания между собой.
Осложнения пародонтоза
По мере возникновения и развития пародонтоза прогрессирует и подвижность зубов, что приводит к их потере. В результате этого жевательное давление распределяется на оставшиеся зубы неравномерно, и это еще больше усугубляет течение заболевания. После потери зубов без надлежащего лечения процесс атрофии костной ткани не заканчивается, а продолжает разрушать челюсть. [9] Потеря полноценной функции жевания приводит к затрудненному пережевыванию пищи, а это в свою очередь нарушает функцию пищеварения, таким образом возникают заболевания желудка и кишечника, организм не в полной мере получает питательные вещества и витамины. Кроме того, страдает внешний вид и произношение звуков, если зубы утрачиваются в зоне улыбки.
Не стоит забывать, что к пародонтозу может присоединиться воспалительный процесс, а из тканей десны инфекция по кровеносным и лимфатическим сосудам попадает во внутренние органы, вызывая сердечно-сосудистые заболевания, нарушая работу почек, может провоцировать ревматизм в суставах. Могут возникать абсцессы (гнойники) в области десен за счет проникновения гноя через карман между зубом и десной.
В полости рта инфекция может вызвать воспаление в надкостнице (периостит), которое далее прогрессирует в абсцесс (ограниченное воспаление) и флегмону (неограниченное воспаление), лимфаденит челюстно-лицевой области (воспаление в лимфатических узлах), остеомиелит. Такие тяжелые состояния уже угрожают жизни, и лечение проводится в стационаре.
Диагностика пародонтоза
Диагностирует пародонтоз, как правило, врач стоматолог-терапевт либо пародонтолог. Заподозрить начало заболевания доктору помогает клинический опыт, так как жалоб и видимых изменений в полости рта может и не быть.
Выяснение подробностей относительно состояния здоровья, наличия хронических заболеваний и вредных привычек, рода профессиональной деятельности — неотъемлемая часть сбора информации о пациенте. Ведь причина возникновения пародонтоза часто зависит именно от этих факторов.
При осмотре и обследовании специалист определяет уровень гигиены полости рта пациента, наличие и характер зубных отложений, изменения цвета, плотности десны, наличие рецессии десны, клиновидных дефектов, проверяет целостность зубного ряда и наличие жевательной перегрузки на зубы, наличие неправильного смыкания зуба, проблем с прикусом.
Воспаление в десне определяется с помощью пробы Шиллера-Писарева и оценивается по балльной шкале до и в процессе лечения. Состояние сосудов тканей пародонта можно оценить с помощью определения стойкости мелких кровеносных сосудов (автор — Кулаженко, ведется учет времени образования гематом в области десны при воздействии вакуума). Для этих целей также используется метод реопародонтографии, фотоплетизмографии, биомикроскопии. Для определения насыщенности тканей пародонта кислородом в последние годы применяется метод полярографии.
Степень разрушения кости челюстей исследуют с помощью рентгенологического исследования (панорамная рентгенография, компьютерная томография), по которой можно различить стадии пародонтоза. Плотность костной ткани изучают с помощью эхоостеометрии. Изучение состава слюны и микрофлоры полости рта дает большие возможности в терапии пародонтоза. [8]
Лечение пародонтоза
Лечение пародонтоза подбирается индивидуально, в зависимости от клинической ситуации и общего состояния организма. Оно должно быть направлено не только на коррекцию патологии в полости рта, но и на устранение причин, повлекших за собой возникновение пародонтоза. [10]
Для коррекции изменений пародонта изнутри применяются:
- препараты, направленные на улучшение кровотока в пародонте. Например, Трентал (улучшает микроциркуляцию крови, разжижает кровь, показан при атеросклерозе), Инсадол (также улучшает микроциркуляцию, ускоряет образование новой костной ткани, повышает иммунитет), Тыквеол (борется с атеросклерозом, снимает воспаление, способствует регенерации тканей);
- препараты для нормализации обмена веществ: витамины С, А, Е, РР, группы В;
- средства для стимуляции нервных процессов: женьшень, элеутерококк, аралия маньчжурская, моралиевый корень, розеола розовая (не показана при гипертонии);
- физические методы лечения пародонтоза: [11] водная терапия (гидротерапия как на весь организм, так и местно, в полости рта) для повышения микроциркуляции; электрофорез лекарственных средств, применение аппарата Д‘Арсонваля, оксигенотерапия, магнитолазерная терапия, [12] фототерапия, массаж десен в домашних условиях.
Непосредственно в полости рта стоматологом должны быть произведены такие манипуляции:
- профессиональная гигиена полости рта — снятие твердых и мягких зубных отложений; [13]
- лечение кариеса и его осложнений, устранение всех очагов инфекции;
- коррекция преждевременных контактов зубов; [14]
- исправление неправильного положения зубов и прикуса (ортодонтическое лечение);
- замещение дефектов зубов и отсутствующих зубов коронками, протезами и другими конструкциями для полноценного жевания и правильного распределения нагрузки; [15]
- хирургическое лечение (лоскутные операции на тканях десны).
Прогноз. Профилактика
Прогноз заболевания зависит от стадии, на которой пациент обращается за помощью. Чем более ранняя стадия пародонтоза, тем выше вероятность успешного лечения. Стоит обратить внимание, что течение пародонтоза хроническое и длительное, развитие заболевания и уже наступившие изменения можно остановить, подобрав комплексное лечение. [16]
К сожалению, запущенные стадии пародонтоза приводят к расшатыванию зубов, их выпадению и разрушению костной ткани. [17] Образовавшийся дефект в челюсти восполнить достаточно сложно, так, например, успех имплантации и дальнейшего протезирования у больных пародонтозом значительно ниже, чем у людей со здоровым пародонтом.
Профилактика пародонтоза, как, впрочем, и других заболеваний десен, состоит в:
- тщательной и регулярной гигиене полости рта в домашних условиях (пользование зубной щеткой, пастой, зубной нитью, разнообразными ершиками для чистки зубов в труднодоступных местах);
- использовании массажа десен в домашних условиях (с помощью ирригатора либо самомассаж);
- профессиональной гигиене полости рта у стоматолога раз в полгода, лечение всех очагов инфекции в полости рта;
- устранении дефектов зубного ряда (отсутствующих зубов) своевременно (для предотвращения изменений в костной ткани челюстей);
- исключении профвредностей;
- нормализации распорядка дня;
- профилактике нарушения общего состояния организма;
- рациональном питании (жесткая пища, наличие в рационе овощей, фруктов, рыбы, молочных продуктов, ограничение потребления сахара и сладостей); [18]
- отказе от вредных привычек (курение, алкоголизм, наркотическая зависимость);
- избегании стрессовых ситуаций. [19][20]
Читайте также:

