При дистрофическом процессе в пародонте нейтрофилы и плазматические клетки
Опубликовано: 24.07.2024
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта. Что же такое пародонт?
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта.
Что же такое пародонт? Пародонт — это комплекс тканей, которые окружают зуб и обеспечивают его фиксацию в челюстных костях. В этот комплекс включают десну, периодонтальную связку, соединяющую корень зуба с костной лункой, костную ткань альвеолярных отростков и цемент корня зуба. При различных заболеваниях пародонта в патологический процесс может вовлекаться какая-либо часть пародонтального комплекса либо весь пародонт в целом. Характер патологического процесса также бывает различным: дистрофический, воспалительный или опухолевый.
Среди всех заболеваний пародонта 90-95% приходится на воспалительные, такие как гингивит и пародонтит. Поэтому именно на них мы остановимся наиболее подробно.
Гингивит — это воспалительный процесс в тканях десневого края, при котором поражаются только поверхностные ткани десны.
Пародонтит — это воспалительный процесс, в который вовлекаются все структуры пародонта. Он характеризуется разрушением зубодесневого соединения и прогрессирующей деструкцией альвеолярных отростков челюстных костей.
Фактически гингивит и пародонтит — это две взаимосвязанные формы заболевания, поскольку воспалительный процесс возникает сначала в тканях десны, и постепенно в него вовлекаются подлежащие структуры пародонта: зубодесневая связка и альвеолярная кость.
В настоящее время установлены основные местные патогенетические факторы, лежащие в основе воспалительных заболеваний пародонта. Это скопление зубного налета (микробный фактор), нарушение строения преддверия полости рта, зубочелюстные аномалии и супраконтакты.
Воспалительный процесс в тканях десны изначально возникает из-за массивных микробных скоплений и выделяемых ими ферментов и токсинов. Пока воспаление ограничивается только десной, а подлежащие ткани не затронуты, мы имеем дело с гингивитом, который протекает с периодами обострения и ремиссии, с различной степенью активности у разных пациентов.
 |
| Рисунок 1. Хронический гингивит. |
Различие в характере течения гингивита определяется состоянием защитных механизмов общего характера у пациентов. Именно поэтому, при абсолютном признании микробного фактора в качестве причинного, никогда не подвергалась сомнению «заинтересованность» всего организма в развитии и течении этого, казалось бы, сугубо местного процесса.
Какие жалобы предъявляют пациенты при гингивите?
Чаще всего это жалобы на кровоточивость десен.
Кровоточивость десен во время чистки зубов отмечают практически все пациенты с гингивитом. Могут быть жалобы также на боль и кровоточивость десен во время приема пищи. Общее состояние за редким исключением не нарушено.
При осмотре пациентов, как правило, определяется большое количество мягкого зубного налета, особенно в области шеек зубов. Десневой край обычно гиперемирован, отечен, десна легко кровоточит при зондировании.
Поскольку при гингивите воспалены только поверхностные, хорошо доступные для обзора и направленных лечебных вмешательств ткани, лечение этого заболевания очень эффективно.
Основным методом лечения и профилактики гингивита является удаление микробных скоплений, то есть гигиенические мероприятия.
Гигиенические средства — пасты и зубные щетки — основное оружие против воспалительных заболеваний пародонта. Более того, они одинаково эффективно действуют как против воспаления в пародонте, так и против кариеса, так как микробный фактор и в том и в другом случае является основным.
Однако, несмотря на наличие столь действенного и доступного профилактического и лечебного средства, проблема воспалительных заболеваний пародонта остается очень актуальной. Уже в детском возрасте в 30-80% случаев диагностируется начальная стадия заболевания в виде поверхностного воспаления — гингивита, для течения которого характерно чередование периодов интенсивной воспалительной реакции и относительно благополучного состояния пародонта. С возрастом интенсивность и распространенность воспалительной реакции в пародонте нарастает: у подростков с гингивитом в 2-6% случаев отмечаются деструктивные изменения в пародонте. Позже частота поверхностных воспалительных изменений, проявляющихся в виде гингивита, уменьшается, и значительно увеличивается распространенность более глубоких деструктивных явлений в пародонте различных степеней тяжести.
 |
| Рисунок 2. Хронический пародонтит. |
Проблема адекватного гигиенического ухода за полостью рта, привития необходимых гигиенических навыков детям крайне сложна. На сегодняшний день на отечественном рынке представлены гигиенические средства (пасты и щетки) довольно высокого качества. Вопрос в другом: чтобы добиться необходимой очистки зубов и десен, необходимо не менее 20 раз провести щеткой по одной поверхности зуба, общее время чистки зубов — с наружной и внутренней сторон — должно составлять не менее трех минут, иначе микробная бляшка сохраняется. Кроме того нужно обязательно обрабатывать межзубные промежутки с помощью флоссов (зубных нитей). К этому необходимо приучать детей с самого раннего возраста, чтобы сформировать у них потребность в такой чистке зубов не менее двух раз в день.
Пока ребенок не будет устойчиво мотивирован к такого рода уходу, трудно ожидать ощутимых результатов в отношении состояния десен и зубов. Следует помнить, что качество очистки зубов в большей степени зависит от индивидуальных мануальных навыков. Многие дети при всем желании просто не могут хорошо вычистить зубы, даже если очень стараются. Сказанное впрямую относится к детям с нарушениями общего развития.
Какой же из этой ситуации может быть выход? Врач должен регулярно проводить соответствующую обработку или назначать препараты, эффективно подавляющие активность микроорганизмов и замедляющие формирование микробных скоплений. В этих целях на сегодня наиболее эффективен препарат хлоргексидина биглюконат, резко ингибирующий жизнедеятельность всех микробных скоплений, которые вызывают повреждение тканей пародонта и твердых тканей зуба. Кроме того, он активно подавляет вирусы герпеса, грибов, оказывает слабый обезболивающий эффект. Недостаток этого средства — устойчивый горький вкус, что ограничивает применение данного препарата, особенно у детей. Недавно появившийся на нашем рынке препарат корсодил лишен указанного недостатка. В силу этого он получил широкое распространение во многих странах мира. Окрашивание поверхностей языка и пломб — свойство хлоргексидина — явление временное, которое достаточно быстро проходит. Зато эффект от применения хлоргексидина и в качестве лечебного, и в качестве профилактического средства очень высок и стабилен. Пациенты применяют препарат самостоятельно, курс лечения составляет 5-7 дней.
Как только воспаление преодолевает основной барьер — зубодесенное соединение, — оно устремляется в подлежащие ткани — на периодонт и альвеолярную кость. Являясь логическим продолжением гингивита, эта форма обретает абсолютно новые черты. Во-первых, формируется пародонтальный карман, в котором микробные скопления оказываются надежно скрыты и не удаляются во время чистки зубов. Во-вторых, в глубине пародонтальных карманов активно размножаются наиболее агрессивные микробные виды — анаэробы, спирохеты, повреждающий потенциал которых чрезвычайно высок. В-третьих, из карманов и сами микроорганизмы, и их ферменты и токсины с легкостью проникают в подлежащие структуры, растворяя их. Как следствие, снижается устойчивость зубов, они становятся подвижными, а механическая нагрузка на зубы при жевании оказывается травматичной. Вследствие этой травмы разрушение опорного аппарата зуба идет особенно быстро, что, в свою очередь, еще больше способствует распространению микробных скоплений. Формируется пародонтит.
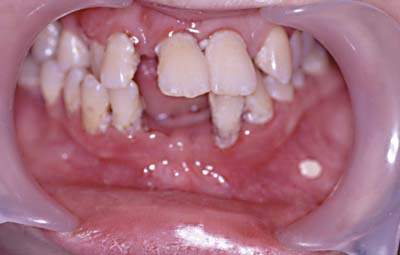 |
| Рисунок 3. Быстропрогрессирующий пародонтит. |
Жалобы, которые обычно предъявляют пациенты, — подвижность зубов, кровоточивость десен, неприятный запах изо рта, веерообразное расхождение верхних фронтальных зубов, оголение шеек зубов.
При осмотре отмечается гиперемия десневого края, часто с цианотичным оттенком, десна неплотно прилегает к шейке зубов.
При зондировании определяются пародонтальные карманы различной глубины, в зависимости от степени тяжести процесса. Имеются над-и поддесневые зубные отложения. При выраженном процессе могут иметь место гнойные выделения из пародонтальных карманов и значительная подвижность зубов. Рентгенологически при пародонтите отмечается снижение высоты альвеолярного отростка за счет резорбции костной ткани межальвеолярных перегородок.
Лечение пародонтита направлено в первую очередь на удаление микробных скоплений, зубного камня и грануляций из пародонтальных карманов. При значительной глубине пародонтальных карманов их тщательная обработка возможна только хирургическим путем. А после проведения операции основная задача — не допустить вновь активного проникновения микробных масс вглубь. Этого добиться уже сложнее, но опять-таки главным методом профилактики в этом случае является качественная контролируемая гигиена полости рта, назначение эффективных антимикробных полосканий, среди которых корсодил сегодня признан наиболее эффективным.
Есть ряд форм воспалительных заболеваний пародонта, отличающихся повышенной агрессивностью. Основное их отличие — в присутствии специфических микроорганизмов и их сочетаний.
Препубертатный пародонтит. Процесс возникает в детском возрасте, в него вовлекаются зубы постоянного и даже молочного прикуса. Раннее развитие и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты общей защиты — моноцитов и полиморфноядерных лейкоцитов. В таких случаях тактика специалистов сводится к более тщательному антимикробному контролю. Но результат может быть обеспечен только усилиями специалистов общего профиля — в случае, если удается устранить дефекты клеток крови с помощью направленного медикаментозного воздействия.
Очаговый ювенильный пародонтит. При этой форме парадонтита происходит избирательное поражение опорного аппарата первых постоянных зубов. Заболевание вызывается видом Actinobacillus Actinomycetes comitans. В большинстве случаев возникает у детей, родители которых являются носителями микроорганизма. Процесс протекает при минимальной воспалительной реакции. Быстрое его распространение обусловлено тем, что данный вид микроорганизмов обладает способностью подавлять хемотаксис лейкоцитов, а антитела в таких условиях не успевают образовываться. Поэтому последующие постоянные зубы повреждаются редко, так как позднее успевают сформироваться и проявить свое защитное действие специфические антитела. Лечение включает активную антибиотикотерапию — на протяжении не менее 3 недель — в сочетании с местными вмешательствами. Длительность и необходимость общей антибиотикотерапии обусловлены тем, что микроорганизмы не только населяют зубодесневую бороздку, а в последующем — пародонтальный карман, но еще и проникают вглубь тканей и костных структур, где достаточно стойко сохраняются.
Быстропрогрессирующий пародонтит, а также пародонтит, устойчивый к лечебным вмешательствам, — вызывается специфической микрофлорой: Porphyromonas gingivalis (ранее — бактериоиды) Actinobacillus Actinomycetes comitans и Prevotella intermedia. Причем обычно имеет место именно их сочетание. В этом случае указанные микроорганизмы проявляют резко положительное синергическое взаимовлияние, и микробный состав не только обусловливает резкое деструктивное влияние на ткани, но и подавляет эффект защитных клеток. Кроме того, характерна инвазия этих микроорганизмов вглубь тканей.
 |
| Рисунок 4. Пародонтоз. |
Врачебная тактика состоит в тщательной механической обработке пародонтальных карманов и интенсивной антимикробной терапии. Эффективно местное применение метронидазола или тетрациклина внутрь. Лоскутные операции целесообразно проводить не ранее чем через 3-4 недели после начала антимикробной терапии, иначе — при сохранении жизнеспособности перечисленных микроорганизмов — хирургическое лечение окажется неэффективным. Хороший эффект после хирургического лечения оказывает корсодил. Учитывая относительную местную ареактивность, самым надежным критерием эффективности лечения является микробиологический анализ содержимого пародонтальных карманов и тканевых биоптатов. Из этого следует, что в ряде случаев лечение таких пациентов целесообразно проводить только в специализированных учреждениях, имеющих необходимую базу. И конечно же, никакое лечение не может оказаться результативным, тем более когда речь идет об отдаленном прогнозе, если отсутствует надлежащий уход за полостью рта.
Одно из заболеваний, в основе которых лежит дистрофический процесс, — пародонтоз. Пародонтоз представляет собой атрофически-дистрофический процесс в тканях пародонта. Это заболевание имеет довольно скудную симптоматику. Что же приводит пациентов к врачу?
В основном это косметический дефект, выражающийся в том, что происходит обнажение корней зубов и увеличение их клинической коронки. Пациенты жалуются на то, что «десна оседает, а зубы становятся длинными», особенно это беспокоит их во фронтальном отделе. В ряде случаев больных беспокоит зуд в деснах, а также болевые ощущения со стороны обнаженных шеек зубов.
При осмотре чаще всего наблюдается равномерность атрофических проявлений в области всех зубов и вовлечение в процесс непосредственно зубных тканей — это выражается в наличии так называемых клиновидных дефектов. Данная патология отличается медленным течением и относительной асимптоматичностью.
Причина этой патологии неясна, ее рассматривают либо как преждевременное развитие инволюционных процессов, либо как проявление общих нарушений в пародонте, то есть синдрома или симптома общих нарушений. Однако очень конкретная и четко выраженная клиника позволяет выделять данную форму заболевания.
Адекватного лечения пародонтоза не существует, поскольку не установлена причина заболевания. Врач проводит только симптоматическое лечение — устраняет повышенную чувствительность зубов, назначает массаж или аутомассаж десен с целью коррекции трофических нарушений, а также проводит пломбирование клиновидных дефектов. Стремясь пойти навстречу пожеланиям пациентов, некоторые хирурги проводят вестибулопластические операции. Однако этого делать не следует, поскольку эффект от таких вмешательств оказывается очень кратковременным.
Что на самом деле эффективно, так это применение средств, устраняющих болевую чувствительность обнаженных щеек зубов. Для этого используют фтор-лак, флюогель, порошок питьевой соды. В настоящее время на рынке появилась паста сенсодин, которая успешно снимает повышенную чувствительность зубов, и пациент может использовать ее самостоятельно. Врач должен предупредить пациентов с таким заболеванием о том, что им нельзя пользоваться жесткой щеткой и проводить горизонтальные движения, чтобы не усиливать глубину клиновидных дефектов.
Опухолевые и опухолеподобные поражения также относятся к числу заболеваний, которые трудно прогнозировать, так как они развиваются только у лиц, имеющих склонность к данному процессу. А толчком к началу развития процесса могут быть гормональные сдвиги, в частности накопление соматотропного гормона в периоды полового созревания или беременности, наличие хронического травматического фактора, предшествующее воспаление. Однако все это лишь дополнительные факторы риска, провоцирующие развитие подобных поражений у лиц, предрасположенных к данному процессу.
Меры лечения и профилактики состоят в устранении травмы, воспаления и, при необходимости, в хирургическом удалении разросшихся тканей (при фиброматозе десен, гипертрофическом гингивите, эпулисе, межкорневой гранулеме). В настоящее время появился еще один достаточно серьезный фактор, провоцирующий развитие подобного рода патологии: использование молодыми людьми анаболиков при занятиях культуризмом и профессиональными силовыми видами спорта. Возможности врача здесь скромны: разъяснение и совет.
Что реально приводит в таких случаях к положительному результату? Максимально тщательная гигиена полости рта, использование самими пациентами эффективных антисептических и антибактериальных полосканий после активного лечебного курса.
В первую очередь, автореферат "Современные иммунологические аспекты в патогенезе заболеваний пародонта" будет интересен специалистам в области стоматологии, а также широкому кругу читателей, кто интересуется современными тенденциями в исследованиях и научными взглядами в лечении пародонтита.
Что особо хотелось отметить - это возраст исследуемых. Средний возраст - всего 38 (!) ле т. Заболевания пародонта "молодеют", причем процент наблюдаемых мужчин составил около 30 процентов, женщин - чуть менее 70 процентов. Пародонтит становится серьезнейшей проблемой, затрагивающей 99-100 процентов взрослого населения России.
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Московский медико-стоматологический университет имени А.И.Евдокимова» Министерства здравоохранения Российской Федерации (ГБОУ ВПО МГМСУ имени А.И.Евдокимова Минздрава России).
Научные консультанты:
- Янушевич Олег Олегович , Заслуженный врач РФ, Лауреат премии Правительства Российской Федерации в области науки и техники, доктор медицинских наук, профессор
- Гуревич Константин Георгиевич , доктор медицинских наук, профессор
Официальными оппонентами в диссертации выступили:
- Аванесов Анатолий Михайлович , доктор медицинских наук, профессор, заведующий кафедрой общей и клинической стоматологии медицинского института Федерального государственного автономного образовательного учреждения высшего образования «Российский университет дружбы народов».
- Иванова Елена Владимировна , доктор медицинских наук, доцент кафедры терапевтической стоматологии Государственного бюджетного образовательного учреждения дополнительного профессионального образования «Российская медицинская академия последипломного образования» Минздрава РФ.
- Панченко Леонид Фёдорович , доктор медицинских наук, профессор, заслуженный деятель науки РФ, академик РАН, заведующий лабораторией биохимии филиала ФГБУ «Федеральный медицинский исследовательский центр психиатрии и наркологии им. В.П. Сербского» Минздрава РФ.
С моей диссертацией в полном объеме можно ознакомиться в библиотеке ГБОУ ВПО МГМСУ имени А.И. Евдокимова МЗ РФ по адресу 127206, Москва, ул. Вучетича, д.10а
Актуальность проводимого исследования
Согласно последним исследованиям ВОЗ, более 90% населения старше 40 лет страдает заболеваниями пародонта: в Российской Федерации у взрослого населения распространенность заболеваний пародонта достигает 99- 100% . Лечение заболеваний пародонта до настоящего времени остается сложной и не до конца решенной медицинской проблемой. Функциональные расстройства зубочелюстной системы, обусловленные потерей зубов от заболеваний пародонта, развиваются в 5 раз чаще, чем при осложнениях кариеса (Грудянов А.И, 2009). Более того, воспалительные заболевания пародонта осложняются психологическими факторами, и проблема становится не только медицинской, но и социальной (Дмитриева Л.А, 2001).
Известно, что развитие заболеваний пародонта определяется сложным взаимодействием иммунной системы и патогенов, переоценка роли каждого из которых может привести к предвзятым выводам (Pollreisz A, Huang Y, Roth GA, et all, 2010).
Эти знания необходимы для развития иммуномодулирующих стратегий при лечении пародонтита , а также для максимальной защиты и минимизации разрушений тканей пародонта. В рамках расширенной парадигмы Th1/Th2/Th17, вероятно, можно будет объяснить, чем обуславливается защитная или деструктивная реакция в пародонте отдельных клеток, и тогда вероятно, появится возможность разработать адекватные терапевтические вмешательства, максимизирующие защитные и минимизирующие деструктивные функции T-клеток при заболеваниях пародонта.
Цель исследования
Изучение иммунологических аспектов хронического генерализованного пародонтита для разработки персонифицированного подхода к лечению и оценке прогноза течения заболевания.
Задачи исследования
- Выявить факторы риска развития хронического генерализованного пародонтита
- Провести индексную оценку состояния полости рта при пародонтите до и после лечения
- Выявить факторы, связанные с неэффективностью лечения пародонтита
- Исследовать показатели клеточного иммунитета при пародонтите.
- Изучить содержание цитокинов в десневой жидкости и плазме крови у пациентов с пародонтитом
- Определить уровень антител к P.gingivalis у здоровых лиц и больных пародонтитом
- Провести оценку состояния иммуно-интерфероновой системы при пародонтите
- Исследовать особенности дифференцировки лимфоцитов при заболеваниях пародонта
- Изучить влияние лечения на иммунологические показатели
Научная новизна полученных результатов исследования
- Показано , что развитие и неэффективность лечения хронического генерализованного пародонтита сопряжены с наличием модифицируемых и немодицицируемых факторов риска. Среди немодифицируемых основными являются: женский пол, возраст. Основными модифицируемыми факторами риска являются: нерациональное питание, гиподинамия, курение, ожирение.
- Показано , что при пародонтите изменяются показатели клеточного звена иммунитета.
- Выявлено , что содержание TNFα, IL-18, IL-17 и IFNγ в десневой жидкости и плазме крови больных пародонтитом выше, чем у контрольных лиц.
- Доказано , что содержание IL-4 и IL-10 в десневой жидкости и плазме крови при пародонтите ниже, чем у практически здоровых лиц. В десневой жидкости и плазе крови наблюдается дисбаланс цитокинов остеокластогенеза. У 5% клинически здоровых лиц определены значимые титры IgA и IgM к P.gingivalis. Данные антитела выявлены у 100% больных пародонтитом. У 1 / 10 больных отсутствует выработка IgG к P.gingivalis.
- Обнаружено , что эффективность иммунного ответа на P.gingivalis, определяемая по выработке антител, связана с социально-демографическими, поведенческими и клиническими факторами.
- Выявлено три типа изменений системы интерферона при пародонтите: а) резкое снижение продукции IFNα и IFNγ, повышение уровень сывороточного IFN, б) снижение уровней сывороточного IFN, существенное снижение продукции IFNα и IFNγ на фоне повышения спонтанного синтеза IFN, в) снижение продукции IFNα и IFNγ, повышением уровня сывороточного IFN.
- Доказано , что при пародонтите снижается экспрессия CD14 и повышается экспрессия CD16 и CD45RA на лимфоцитах периферической крови.
- При пародонтите выявлено два основных типа изменений со стороны лимфоцитов: а) снижение числа цитототоксических Т-лимфоцитов (CD3 + CD8 + ), увеличение CD3 - CD8 + клеток (73,2% пациентов), б) повышение числа В-лимфоцитов и NK-клеток, выраженное снижение уровня Т-лимфоцитов (15,4% пациентов). При увеличении числа NK- клеток у 100% пациентов наблюдаются признаки резорбции костной ткани, а последующее лечение в 2/3 случаев будет неэффективным.
Какие научные положения были вынесены на защиту моей докторской диссертации
- Развитие и неэффективность лечения хронического генерализованного пародонтита сопряжены с наличием модифицируемых и немодифицируемых факторов риска.
- При пародонтите изменяются показатели клеточного звена иммунитета.
- Пародонтит сопряжен с дисбалансом про- и противо-воспалительных цитокинов как в десневой жидкости, так и в крови.
- Эффективность иммунного ответа на P.gingivalis, определяемая по выработке антител, связана с социально-демографическими, поведенческими и клиническими факторами.
- При хроническом пародонтите наблюдается три типа изменений системы интерферона и два основных типа изменений со стороны лимфоцитов.
Теоретическая и практическая значимость полученных результатов
- Разработана методология персонифицированной оценки течения пародонтита.
- Показана высокая иммунологическая эффективность лечения хронического генерализованного пародонтита методом root planing, которая позволяет добиться клинического улучшения состояния больного в 81% случаев через 6 месяцев . Данный метод также имеет положительное влияние на изучаемые показатели иммунной системы.
- Выявлены факторы, приводящие к снижению эффективности лечения хронического генерализованного пародонтита. К немодифицируемым относятся возраст и женский пол. К модифицируемым относятся курение, питание, низкая двигательная активность. Воздействие на них может повысить эффективность лечения пародонтита.
- Наиболее информативным методом изучения иммунного статуса при пародонтите является исследование малых субпопуляций лимфоцитов.
- Интерфероновый статус и уровень антител к P.gingivalis обладают прогностической информативностью в отношении течения хронического генерализованного пародонтита.
- Результаты работы послужили основанием для информационно-методического письма главного внештатного специалиста стоматолога МЗ РФ от 04.03.2015 года, главного внештатного стоматолога здравоохранения Ростовской области от 16.02.2015 года.
Внедрение результатов исследования
Результаты исследования послужили основанием для написания информационно-методических писем главного внештатного специалиста стоматолога МЗ РФ и главного внештатного стоматолога здравоохранения Ростовской области. Результаты используются в работе Министерства здравоохранения Республика Мордовия, в клинике ГБОУ ВПО КДМК МГМСУ им. А.И. Евдокимова МЗ РФ, ГБОУ ВПО Ростовский государственный медицинский университет МЗ РФ, поликлиническом отделении ФГБУ «РНИИАиП» МЗ РФ, ГАУ Ростовской области «Стоматологическая поликлиника», «Стоматологической поликлинике №4» Ростовской области.
Апробация результатов исследования
Материалы диссертации были доложены и обсуждены на заседании:
- кафедры «Пародонтологии»,
- кафедры ЮНЕСКО «Здоровый образ жизни-залог успешного развития»,
- кафедры патофизиологии,
- кафедры клинической стоматологии №3 ГБОУ ВПО Московский государственный медико-стоматологический университет МЗ РФ.
- III международной студенческой Научно-практической конференции, РУДН, Москва (2011),
- 7 конгрессе European Federation of Periodontology (2012) Vienna, Austria,
- VIII Всероссийской конференции «Иммунологические чтения в Челябинске» (2013),
- 8 конгрессе European Federation of Periodontology (2015) London.
По теме моей диссертации " Современные иммунологические аспекты в патогенезе заболеваний пародонта опубликовано 26 работ , из них - 19 в журналах рекомендованных ВАК (Высшей Аттестационной Комиссией).
Я самостоятельно осуществляла подбор пациентов в исследование. Проводила клиническое, инструментальное и лабораторное обследование. Мной проведён анализ отечественной и зарубежной литературы, сформулированы цель, задачи, этапы и методы исследования, научные положения, выносимые на защиту, выводы и практические рекомендации. Я участвовала в иммунологических исследованиях, заполняла специально разработанные учетные формы и клинические карты. Также мной проведена статистическая обработка обобщенного материала, результаты статистической обработки вы сможете увидеть в этой статье.
У вас наблюдаются симптомы пародонтита? Все предыдущее лечение пародонтита оказалось неэффективным?
Записаться на прием к д.м.н. Теблоевой Лауре Михайловне!
В исследование было включено 340 пациентов с пародонтитом
Итак, в мое исследование включено 340 пациентов с хроническим генерализованным пародонтитом, обратившихся в момент обострения заболевания, которые составили основную группу.
Средний возраст обратившихся был 38+0,5 лет , из них 30,1% составили мужчины. То есть женщины в исследовании составили чуть меньше 70%. Все обратившиеся - жители Москвы и Московской области. Обследованные удовлетворяли перечисленным ниже критериям включения, невключения и исключения из исследования.
Критерии включения в исследование:
мужчины и женщины в возрасте от 21 до 50 лет; постоянное проживание в Москве или Подмосковье; верифицированный диагноз «пародонтит средней степени тяжести»; отсутствие предшествующего лечения пародонтита в течение не менее 6 месяцев; прикус ортогнатический, вторичная адентия – III класс дефектов зубных рядов по Кеннеди Е. (1974) – включенные дефекты в области моляров или премоляров с одной стороны – отсутствие не более 2 зубов; наличие несъемных ортопедических конструкций – одиночные искусственные коронки, мостовидные протезы – время изготовления менее 3-х лет, удовлетворяющие гигиеническим требованиям; способность свободно читать и заполнять анкеты; у женщин на основании опроса – отсутствие беременности и кормления грудью, климактерического синдрома; высказанное в письменном виде письменное добровольное согласие на участие в исследовании.
Критерии исключения из исследования:
пародонтит легкой или тяжелой степени тяжести; предшествующее лечение пародонтита в течение 6 месяцев и менее до первого визита; для женщин – беременность или послеродовый период, а также климактерический синдром (отсутствие менструаций со слов женщины более 1 месяца); другие воспалительные или дегенеративные заболевания полости рта; системные заболевания; патологические виды прикуса; частичная вторичная адентия – I, II, IV классы дефектов зубных рядов по Кеннеди Е. (1974); III класс по Кеннеди Е. – отсутствие более 2 зубов; наличие съемных ортопедических конструкций; наличие несъемных ортопедических конструкций, время изготовления которых более 3-х лет, не удовлетворяющих гигиеническим требованиям; трудности с чтением и заполнением анкет; отсутствие письменного добровольного согласия на участие в исследовании.
Критерии невключения в исследование:
лица, находящиеся под действием алкоголя или наркотиков; пациенты, не способные обслуживать себя самостоятельно; наличие острых воспалительных заболеваний вне полости рта; возраст менее 21 лет и более 50 лет;
Чтобы отобрать указанных пациентов, было осмотрено 668 пациентов , обратившихся по поводу пародонтита.
Социальный статус пациента оценивали на основании специальной анкеты. Индекс массы тела рассчитывали на основании сообщенных пациентом данных о росте и весе.
Комплексное обследование пациентов с пародонтитом включало клиническое, индексное и рентгенологическое исследования.
При постановке диагноза использована классификация, в основу которой положена клиническая форма заболевания, с определением характера тяжести течения. Данная классификация принята в 1983 г. на 16 Пленуме Всесоюзного общества стоматологов в г. Ереван. Для индексной оценки состояния тканей пародонта использовали метод Силнеса и Лоэ, индекс РМА, индекс CPITN, метод Muhleman в модификации Cower, индекс гигиены Грина Вермильона, измерение глубины пародонтальных карманов с помощью зондов Уильямса.
Антитела к P.gingivalis определяли в плазме крови. Использовался иммуно-ферментный анализ (ИФА) для определения IgG, IgM, IgE. Все реактивы были производства фирмы Sigma (США). В работе использован "сэндвич"-вариант твердофазного ИФА. Исследования выполнены ФГБУ «ФНИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи» МЗ РФ.
Показатели интерферонового-статуса определяли микрометодом в цельной крови по методике Григорян С.С и др. (1988). Исследования выполнены в лаборатории интерферонов и интерфероногенеза в ФГБУ «ФНИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи» МЗ РФ.
Исследование субпопуляционного состава лимфоцитов периферической крови проводили с применением проточного цитофлюориметра на базе лаборатории клеточной иммунологии ФГБУ «ФНКЦ ДГОИ им. Дмитрия Рогачёва МЗ РФ. В работе использована двух-платформенная технология: при подсчете абсолютного количества клеток задействованы 2 прибора – проточный цитофлюориметр и гематологический анализатор.
Анализ содержания цитокинов IFN-γ, IFN-α, IL-4, IL-10 и TNF-α проводили с помощью твердофазного иммуноферментного анализа. Исследования выполнены в лаборатории интерферонов и в ФГБУ «ФНИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи» МЗ РФ.
Законы распределения параметров устанавливали с помощью λ-критерия Колмогорова-Смирнова. При непротиворечии гипотезе о нормальном распределении сравнение дисперсий проводили при помощи F-критерия Фишера. При равенстве дисперсий для сравнения средних применяли t-критерий Стьюдента, иначе – критерий Уэлча. При противоречии гипотезе о нормальном распределении средние величины сравнивали с использованием U-статистики Вилкоксона-Мана-Уитни и X критерий Ван-дер Вардена. Для изучения механизмов взаимосвязи параметров применен корреляционный анализ. Вычисляли коэффициент ранговой корреляции Кэндалла, что позволило не учитывать закон распределения изучаемых параметров. Полученные коэффициенты корреляции сравнивали с нулем для определения их значимости и между собой для определения различий (Лакин Г.Ф., 1990; Харламов и соавт., 1994). Частоты встречаемости признаков оценивали методом «случай-контроль» с расчетом отношения шансов (OR, odds ratio). 95% доверительные интервалы рассчитывали методом Фишера (OR-Cl95%) (Гржибовский А.М., 2008).
Результаты собственных исследований
До начала лечения пациенты предъявляли жалобы на кровоточивость дёсен при чистке зубов, подвижность зубов, запах изо рта. В анамнезе у пациентов выявлены следующие поведенческие факторы риска: курение, нерациональное питание, гиподинамия, ожирение, аборты. У 35% мужчин и 12% женщин установлено предшествующее неэффективное лечение пародонтита, причем среди женщин это число достоверно ниже (таблица 1).
Типичная анамнестическая картина у пациентов до начала лечения пародонтита в зависимости от пола
Как известно, пародонт представляет собой комплекс тканей, расположенных вокруг зуба. Формирование гистологических структур пародонта происходит в момент дифференцировки тканей зуба. Пародонт включает в себя 4 основных компонента, в частности слизистую оболочку десны, периодонтальную связку, или периодонт, цемент корня и альвеолярную кость. Особенности локализации тканей пародонта определяют и его название (от греческого para – около и odontos – зуб) [3, 4, 6].
Значимость пародонта как совокупности тканей, выполняющих определенные взаимосвязанные и взаимозависимые функции, заключается в следующем:
а) обеспечение опорно-удерживающей функции;
б) выполнение функции распределения давления и регуляции жевательного акта;
в) обеспечение пластической и трофической функций;
г) участие в росте, прорезывании и смене зубов;
д) барьерная функция;
е) сенсорная функция.
Останавливаясь на характеристике отдельных функций пародонта, следует отметить, что под влиянием жевательной нагрузки постоянно возникает тенденция к смещению зуба. Благодаря наличию разнонаправленных пучков коллагеновых волокон периодонтальной связки, с одной стороны, обеспечивается некоторая свобода перемещения зуба в альвеоле, с другой стороны, коллагеновые волокна обладают слабой степенью растяжимости и тем самым ограничивают движения корня зуба в альвеоле под действием силы жевательного давления. При этом напряжение передается челюстной кости, которая противодействует силе жевательного давления за счет достаточной прочности и массы [1, 2, 4, 5, 6].
Следует отметить и тот факт, что давление, падающее на какой-либо зуб, распространяется не только по его корням на альвеолярные отростки, но и по межзубным контактам на соседние зубы.
Жевательные движения создают повышенное давление в периодонте, тем самым способствуя опорожнению кровеносных сосудов. При этом уменьшается ширина периодонтальной щели, возникает погружение зуба в лунку. При уменьшении жевательного давления сосуды наполняются кровью, способствуя восстановлению периодонталыной щели до прежних размеров и возвращению зуба в исходное положение. Таким образом, физиологическая подвижность зуба может регулироваться за счет изменения объема сосудистого русла периодонта и ширины периодонтальной щели, что обеспечивает частичную амортизацию жевательного давления. Этому способствует и значительное количество рыхлой соединительной ткани в области верхушки корня зуба. Сила жевательного акта регулируется при участии механорецепторов периодонта [3, 4, 5, 6].
Пластическая и трофическая функции обеспечиваются клеточными элементами пародонта и сетью кровеносных сосудов. Так, образование кости обеспечивается остеобластами, цемента – цементобластами, что играет важную роль в репарации тканей, утраченных в результате физиологических нагрузок или патологических процессов [5, 6].
Клубочковый характер строения капилляров периодонта, создающий большие резервные возможности объемного кровотока, большое количество анастомозов с костной сосудистой системой, десной и костно-мозговыми сосудами обеспечивают полноценную трофическую функцию в отношении тканей периодонта. Обилие анастомозов кровеносных сосудов через надкостницу с периодонтом и слизистой оболочкой десны характерно и для альвеолярной кости. Интенсивный кровоток в тканях пародонта не только обеспечивает достаточную оксигенацию, но и его трофику, в частности достаточное снабжение клеток минералами. Регуляторные механизмы, контролирующие кровоснабжение пародонта, чрезвычайно мобильны и обеспечивают быструю адаптацию интенсивности кровообращения в тканях пародонта к характеру и интенсивности нагрузки. Обеспечению полноценной трофики пародонта способствует чрезвычайно развитый иннервационный аппарат [1, 2, 4, 5, 6].
В тканях пародонта протекает постоянная перестройка структур, характеризующаяся динамическим равновесием процессов разрушения и образования клеток и волокон пародонта. В течение жизни человека происходят процессы активного и пассивного прорезывания зубов, в которых определенная роль отводится и тканям пародонта [3, 4, 5, 6].
Сенсорная функция тканей пародонта обеспечивается за счет формирования тригеминальной афферентной импульсации. Наиболее богаты чувствительными нервами ткани периодонта в области верхушки корня.
Существует тесная взаимосвязь ядер тройничного, лицевого, языкоглоточного и блуждающего нервов. Чувствительные волокна тройничного нерва имеют тесные синаптические контакты с ретикулярной формацией ствола мозга, что может обеспечить формирование патологических стволовосоматических и стволововисцеральных тригеминальных рефлексов при патологии тканей пародонта с последующим вовлечением в патологический процесс различных внутренних органов и систем [3, 4, 6].
Барьерная функция пародонта обеспечивается за счет взаимодействия комплекса неспецифических и специфических иммунологических механизмов защиты, имеющих место в различных структурных компонентах пародонта, в частности в слизистой десны и периодонте, а также альвеолярной кости [1, 2, 4, 5, 6].
Касаясь неспецифических механизмов зашиты, необходимо отметить прежде всего способность эпителия маргинального отдела десны к ороговению, наличие тонофиламентов в цитоплазме клеток эпителия слизистой десны, что обеспечивает определенное противодействие механической жевательной нагрузке. Слизистая десны обладает лишь избирательной проницаемостью для растворенных в воде соединений, которая определяется соотношением в мембранах клеток гистогематического барьера фосфолипидов, холестерина, жирных кислот. Уровень проницаемости слизистой зависит также от концентрации растворов, температуры, pH среды, интенсивности оксигенации и васкуляризации. Важнейшими факторами защиты слизистой пародонта, как и полости рта в целом, являются лизоцим, муцин, пероксидаза, лактоферрин, лизосомальные ферменты, обладающие выраженным бактерицидным действием. В сулькулярном отделе слизистой десны, а также в соединительной ткани десны содержится большое количество нейтрофильных лейкоцитов, которые обеспечивают процессы фагоцитоза на фоне воздействия патогенных факторов, а также продукцию комплекса веществ с выраженным бактерицидным и бактериостатическим действием, в частности катионных белков, свободных радикалов, лизоцима, ферментов [1, 2, 3, 4, 5, 6].
Слущивание эпителия слизистой десны, сопровождающееся смывом ротовой жидкостью микроорганизмов слущенного эпителия, также может быть отнесено к неспецифическим механизмам защиты.
Важнейшими факторами специфических иммунологических механизмов защиты являются иммуноглобулины классов G, А, М, а также компоненты системы комплемента, в частности фракции Сз и С4. В наибольшем количестве иммуноглобулины содержатся в жидкости десневых карманов, в соединительной ткани десны, богатой микрососудами; часть иммуноглобулинов обнаруживается между эпителиальными клетками десны, иногда имеет место внутриклеточная локализация иммуноглобулинов класса G и А. В слюну иммуноглобулины проникают путем пассивной диффузии преимущественно через зубодесневую борозду [4, 5, 6].
Наиболее значимым для обеспечения иммунитета слизистой десны и полости рта являются секреторные иммуноглобулины класса А, которые фиксируются на эпителиальной клетке слизистой десны, становясь ее рецептором и придавая ей иммунологическую специфичность. Плазматические клетки слизистой десны могут продуцировать и иммуноглобулины G в небольшом количестве. Иммуноглобулины могут фиксироваться не только на эпителиальных клетках, но и на поверхности лимфоцитов, нейтрофилов, часть из них находится в свободном состоянии [1, 4, 5, 6].
Через зубодесневую борозду в слюну проникают и компоненты системы комплемента.
Интенсивность эмиграции лейкоцитов и транспорта иммуноглобулинов в ткани пародонта и в ротовую область резко увеличивается на фоне антигенной стимуляции в условиях патологии.
Выраженным хемотаксическим действием обладают бактериальные антигены зубной бляшки.
Слизистая оболочка десны покрывает альвеолярный отросток верхней челюсти и альвеолярную часть нижней челюсти, охватывает зубы в области шейки. В отечественной литературе принято выделять три зоны слизистой оболочки десны: маргинальную, или свободную, альвеолярную, или прикреп-ленную, и межзубной сосочек. Указанное деление на зоны обусловлено особенностями микроскопического строения в области сулькулярного, свободного и прикрепленного участков. Свободная десна в области шейки плотно прилежит к зубу, прикрепленная – плотно сращена с надкостницей соединительнотканными волокнами. Между поверхностью зуба и десневым свободным краем слизистой оболочки имеется так называемая десневая борозда – желобок глубиной до 1,5 мм, выстланный эпителием, прикрепляющимся к кутикуле эмали (эпителиальное прикрепление). Дно десневой борозды ц условиях нормы соответствует уровню эмалево-цементного соединения [4, 5, 6].
Следует отметить, что представленное выше условное разделение слизистой десны на межзубный десневой сосочек, краевую десну (десневой край, или свободная часть), альвеолярную десну (прикрепленная часть), в соответствии с данными Н. Ф. Данилевского и соавт., (1993) претерпело определенные изменения в интерпретации Н. К. Логиновой и А. И. Воложина (1994). Последние авторы выделяют в слизистой оболочке десны 3 отдела: сулькулярный, маргинальный (свободный десневой край) и прикрепленный к альвеолярной кости, иначе альвеолярная слизистая. В маргинальной свободной десне выделяют как отдельную структурную единицу межзубный сосочек (межзубную десну).
Принципиальной разницы в классификационной характеристике слизистой десны, представленной различными авторами, нет.
Гистологически все отделы десны представлены эпителием и соединительной тканью с микрососудистой сетью. В соответствии с определенными структурными особенностями различают эпителий полости рта, эпителий борозды и соединительный эпителий (эпителий прикрепления).
Как известно, поверхность слизистой оболочки полости рта покрыта многослойным плоским эпителием, количество слоев которого различно в различных участках слизистой. Эпителий межзубных сосочков и маргинального края десны относится к категории ороговевающего. Однако в отличие от эпидермиса кожи в эпителиальных клетках слизистой оболочки десны содержится меньше кератогиалина, тоньше роговой слой. Количество кератинпродуцирующих клеток в эпителии десны может достигать 90 % от всей клеточной популяции, что обеспечивает барьерную функцию эпителия маргинального края и межзубных сосочков, повышает их устойчивость к механическим, химическим, температурным воздействиям [5, 6].
В слизистой оболочке полости рта, в частности десны, как правило, различают 4 слоя эпителия: поверхностный, зернистый, шиповатый и базальный слои.
Как указывалось Выше, эпителий слизистой десны представлен также эпителием борозды и эпителием прикрепления. Клетки прикрепления – продолговатые клетки, обладающие высокой регенераторной активностью, образуют несколько рядов, располагаются параллельно поверхности зуба.
Сулькулярный отдел десны представлен тонким слоем эпителиальных клеток, соединяющихся с кутикулой зубной эмали, – это так называемое зубодесневое соединение. В целом сулькулярный отдел десны расположен вокруг шейки зуба в области цементно-эмалевого соединения, образует так называемый десневой канал – расстояние порядка 0,5–2 мм между сулькулярным отделом десны и цементно-эмалевым соединением зуба. Эпителий борозды занимает промежуточное положение между многослойным плоским и соединительным эпителием. Сулькулярный эпителий, или эпителий борозды, имеет определенные структурные особенности: относится к категории неороговевающего, характеризуется увеличением количества тономиофиламентов, увеличением расстояния между отдельными эпителиальными клетками. Последнее имеет определенную значимость: с одной стороны, именно в зоне сулькулярного отдела повышена проницаемость эпителия для воздействия различных токсических факторов бактериальной и небактериальной природы; с другой стороны, особенности структуры эпителия сулькулярной зоны способствуют развитию и механизмов защиты. Как известно, между клетками сулькулярного отдела десны имеется большое количество нейтрофильных лейкоцитов, значительно превышающих таковое в других участках слизистой. Однако следует отметить, что лейкоциты, обнаруживаемые в норме в сулькулярном участке десны, находятся в неактивном состоянии, их присутствие указывает не на развитие воспалительного процесса, а на усиленную проницаемость слизистой в этом участке десны. Последняя обусловлена не только увеличенным расстоянием между эпителиальными клетками, но и наличием большого количества лизосомоподобных телец [4, 5, 6].
Касаясь возрастных особенностей слизистой оболочки десны, необходимо отметить, что у детей меньше слой эпителиальных клеток, что делает более ранимой слизистую десны. У лиц пожилого возраста развиваются склеротические процессы в микрососудистой сети десны, теряется эластичность сосудистой стенки, десна приобретает бледно-розовый цвет. По мере старения увеличивается примерно в три раза количество тонофиламентов в цитоплазме клеток всех слоев эпителия (кроме рогового), в связи с этим возрастает тургор десны, снижается ее растяжимость. С возрастом изменяется соотношение маргинального, или свободного, десневого края десны и прикрепленного. Маргинальная десна атрофируется, а прикрепленная становится утолщенной.
Важным компонентом слизистой десны является так называемая собственная пластинка, состоящая из поверхностного сосочкового и более глубокого сетчатого слоев. Сосочковый слой представлен рыхлой соединительной тканью, в сосочках которой, вдающихся в эпителиальные клетки, проходят сосуды и нервы. Сетчатый слой состоит из более плотной соединительной ткани, Соединительная ткань собственной пластинки представлена основным веществом, волокнистыми структурами и клеточными элементами. Выросты эпителия, располагающиеся между соединительнотканными сосочками, называют эпителиальными сосочками. Последние увеличивают площадь соприкосновения между эпителием и соединительнотканной основой, способствуют обмену веществ между ними [5, 6].
Для соединительнотканной стромы десны характерно увеличенное содержание лейкоцитов, аморфного вещества. Капилляры стромы десны характеризуются наличием непрерывной базальной мембраны, фибрилл в эндотелиальных клетках и отсутствием фенестрации эндотелия. Клеточные компоненты эпителия и стромы десны являются активно функционирующими у лиц молодого возраста, характеризуются наличием митохондрий с электронно-плотным матриксом, развитой эндоплазматической сетью, большим количеством рибосом и полисом. По мере старения организма у лиц пожилого возраста снижается функциональная активность эпителия и стромы десны, уменьшается количество рибосом, митохондрий в различных клеточных элементах, возрастает количество тонофиламентов в цитоплазме всех клеток эпителия, кроме рогового [5, 6].
Собственная пластинка отделяется от эпителия десны густым сплетением тонких аргирофильных волокон, образующих базальную мембрану. Касаясь особенностей структуры собственной пластинки десны, необходимо отметить наличие большого количества клеточных элементом – фибробластов, гистиоцитов, плазматических и тучных клеток, располагающихся среди пучков коллагеновых и сети аргирофильных волокон. Как известно, характерной особенностью тучных клеток является наличие в цитоплазме обильной метахроматической зернистости, а также способность вырабатывать, депонировать и секретировать биологически активные вещества. В гранулах тучных клеток содержатся гистамин, гепарин, вазоактивный интестинальный пептид, арилсульфатаза, миелопероксидаза, хондроитинсульфаты, хемотаксические факторы, фактор активации тромбоцитов, освобождающиеся из гранул в окружающие ткани в зоне воспалительного процесса аллергической, инфекционной и неинфекционной природы. Появление указанных соединений в высокоактивной форме сопровождается развитием комплекса биологических эффектов, в частности сосудистых изменений. Плазматические клетки являются источником синтеза иммуноглобулинов, ответственных за развитие специфических иммунологических механизмов защиты [3, 4, 5, 6].
Слизистая оболочка десен лишена подслизистой, как и слизистая оболочка языка и твердого нёба.
Слизистая оболочка рта и десны имеет хорошую иннервацию и васкуляризацию. Общим чувствительным нервом для органов полости рта является тройничный нерв, его вторая и третья ветви, верхнечелюстной и нижнечелюстной нервы. От них отходят ветви, образующие зубные сплетения. Последние обеспечивают иннервацию десны, периодонта, пульпы зуба. Слизистую оболочку десны в области верхних моляров иннервирует щечный нерв, слизистая оболочка десны в области нижней челюсти иннервируется язычным нервом. Нервные окончания слизистой десны представлены инкапсулированными структурами, так называемыми колбами Краузе, и осязательными тельцами Мейснера. Кроме того, от клубочков сосочкового слоя отходят внутриэпителиальные нервные окончания. Рецепторный аппарат десны воспринимает тактильные, температурные, болевые раздражения [4, 5, 6].
Часть нервных ветвей тройничного нерва в области края альвеолы проникает в десневой край из периодонта, образуя в ростковом слое эпидермиса внутриэпителиальное сплетение частично из безмякотных волокон. Концевые окончания этих нервов имеют вид колбочек и кустиков. Некоторые из них локализуются в поверхностном эпителии.
Слизистая десны, как и пародонт в целом, кровоснабжается конечными ветвями верхне- и нижнечелюстной артерий, являющихся ветвями наружной сонной артерии. Десна верхней челюсти кровоснабжается из анастомозов, образованных сосудами наружной артериальной дуги, верхней челюсти. Десна нижней челюсти кровоснабжается артериальными ветвями внутренней альвеолярной дуги, с язычной поверхности – язычной артерией.
Вены, сопровождающие артерии, впадают во внутреннюю яремную вену. Лимфа оттекает в регионарные подбородочные и подчелюстные лимфатические узлы.
Капиллярная сеть десны имеет определенные особенности: капилляры покрыты лишь несколькими слоями эпителиальных клеток, поэтому очень ранимы. В поверхности десневых сосочков, прилежащих к шейке зуба, находятся подковообразные капиллярные клубочки, которые повреждаются в первую очередь при гингивитах. Многочисленные петле- и подковообразные капиллярные клубочки образуют хорошо выраженную сосудистую манжетку, обеспечивающую плотное прилегание десневого края к зубу.
Среди капилляров десны имеются и нефункционирующие, находящиеся в спавшемся состоянии. Значительное количество анастомозов между артериальными и венозными сосудами пародонта свидетельствует об отсутствии артерий концевого типа.
Слизистая оболочка десны, как и полости рта в целом, выполняет ряд функций, в частности обеспечивает проницаемость, чувствительность, буферную способность, обладает барьерной функцией, обеспечивает местный иммунитет. Слизистая оболочка выдерживает значительное жевательное давление, принимает участие в формировании пищевого комка [3, 4, 5, 6].
Важнейшим компонентом десны является связочный аппарат, содержащий большое количество коллагеновых, эластических и аргирофильных волокон, способствующих плотному прилеганию десны к зубу и равномерному распределению жевательной нагрузки. В пришеечной области десны формируется так называемая циркулярная связка зуба.
Наиболее мощным фактором, способствующим развитию и поддержанию болезней пародонта, является развитие дисбиоза в полости рта, который развивается на фоне сниженного иммунитета, или сам приводит к его изменению. Дисбиотические изменения протекают часто на фоне вторичного иммунодефицита
Воспалительные поражения пародонта возникают в результате сложного взаимодействия бактериальной инфекции и ответной реакции организма. Системные факторы и факторы внешней среды, способствующие их развитию, могут влиять и на течение процессов. Для пародонтита характерен комплекс патологических изменений, в основе которых лежат неуклонно прогрессирующее и волнообразно текущее хроническое воспаление, распространяющееся из десны на нижние отделы пародонта, и связанные с ним деструктивные процессы. Таким образом, при пародонтите, как правило, обнаруживается картина сопутствующего ему гингивита, органично входящего в комплекс патологических изменений, характерных для развившихся форм воспалительных заболеваний пародонта.
Развитие хронического пародонтита сопровождается существенными изменениями состояния иммунных механизмов защиты ротовой полости, проявляющимися в местных изменениях состава клеток крови десны (в том числе количественного соотношения популяций и субпопуляций лимфоцитов), а также содержания в слюне иммуноглобулинов и цитокинов. Данные изменения варьируют в зависимости от степени повреждения пародонта и отражают процессы местного воспаления и активации иммунных механизмов защиты. Ингибирование иммунных реакций сопровождается хронизацией патологического процесса и потерей зубов, ведущую роль в патогенезе играет дисбаланс местных иммунных реакций.
Иммунологические исследования пациентов с тяжелыми формами генерализованного пародонтита показали, что в общем изолированный патологический процесс сопровождался существенными изменениями Т- и В-звеньев иммунитета. При хроническом генерализованном пародонтите в тканях пародонта развивается поликлональная активация В-лимфоцитов, что привлекает в зону поражения нейтрофильные лейкоциты. Последнее, в условиях активации В-лимфоцитов приводит к неадекватному ответу на присутствие патогенных микроорганизмов.
Снижение функциональной активности авангардной линии антимикробной защиты, представленной нейтрофильными гранулоцитами и макрофагами, способствует пролонгированию течения и хроиизации процесса.
Хронические воспалительные заболевания пародонта развиваются на фоне подавленных механизмов фагоцитарной защиты, при этом характер местной иммунной реакции в зависимости от степени тяжести процесса существенно не различается. У одного и того же пациента выраженность воспалительного процесса в пародонте может колебаться от катарального гингивита до легкой или тяжелой форм пародонтита.
Современные открытия в области расшифровки механизмов естественного и адаптивного иммунитета на наноуровне позволили изучить роль образ-распознающих рецепторов эпителиальных клеток (pattern recognition receptors), идентифицирующих молекулярный образ микроорганизмов, запускающих активацию про- и противовоспалительных цитокиновых каскадов. Так, у больных с хроническим генерализованным пародонтитом в десневой жидкости наблю-. дается- увеличение содержания как про-, так и противовоспалительных медиаторов с наличием признаков ПтД-девиации (снижение уровня INF-y и повышение уровня IL-4). В пародонтальном комплексе у этих пациентов отмечалось выраженное увеличение концентраций Ig классов G, М и А, что, по-видимому, является следствием локальной поликлональной активации В-лимфоцитов. В десневой жидкости больных с хроническим генерализованным пародонтитом установлено повышение уровня цитокинов RANKL, TNF-a, TL-1 и снижение концентрации OPG, ч то может быть причиной активации остеокластов и последующей деструкции костной ткани. В зоне пародонта при этом развивается «нетипичное» для хронического процесса воспаление, характеризующееся повышенным уровнем IL-8 и преобладанием количества нейтрофилов над численностью других форм лейкоцитов.
Опосредованное образ-распознающими рецепторами преодоление эпителиального барьера микробами с формированием хронического очага инфекции возможно при внедрении как патогенной, так и условно-патогенной нормальной микрофлоры, если развивается утрата местной толерантности к ней. Известно, что интактный пародонт представляет собой достаточно эффективный барьер для бактерий. Инвазии пародонтопатоге-нов препятствует соединительнотканный эпителий и комплекс иммунных факторов защиты. В тех случаях, когда общая масса бактерий или вирулентность некоторых их видов достигает определенного критического уровня, происходит их внедрение в ткани пародонта. Возможно, этому способствует травма пародонта, а также сбои в иммунной системе.
В процессе инвазии бактерии могут вырабатывать соединения, ингибирующие или полностью блокирующие активность защитных сил. Инвазия бактерий приводит к гибели тканей и образованию микроабсцессов. Гистологически, в коронковой части пародонтального кармана внедрившиеся бактерии окружены мощными инфильтратами плазматических клеток, защищающими нижележащие ткани от инфекции. Уничтожение бактерий, внедрившихся в клетки и ткани пародонта, осуществляется посредством клеток фагоцитарной и лимфоцито-макрофаговой систем. Эти системы сами по себе обладают большим деструктивным потенциалом и могут стать причиной нарушения тканей пародонта вследствие дегрануляции и выработки цитокинов.
Иммунный ответ организма на присутствие пародонтопатогенов основан на взаимодействии нескольких систем: слизисто-секреторной, нейтрофильной, гуморальной, комплементарной и иммунорегуляторной. Предполагают, что основным механизмом слизисто-секреторной системы защиты является препятствие прикреплению на поверхности клеток адгезивных элементов пародонтопатогенов. Микроорганизмы с более активной адгезивной системой, например, трепонемы, прикрепляются к поверхностной мембране эпителиальных клеток. Другие микробы, отторгнутые защитной системой, прикрепляются к трепонеме и продолжают колонизацию.
Бактерицидные свойства слюны предотвращает развитие патогенной микрофлоры зубного налета, ведущего этиологического фактора заболеваний пародонта. Доказательством участия слизистосекреторной системы в защите от инвазии пародонтопатогенов являются фактические данные об увеличении содержания секреторного иммуноглобулина А (slgA) в слюне у больных пародонтитом. Однако эти данные противоречивы. Так, Орехова Л.Ю. с соавт. (2001) обнаружили снижение уровня секреторного иммуноглобулина в ротовой жидкости при пародонтитах.
Барер Г.М., Лемецкая Т.И. (1996) выявили повышенный уровень иммуноглобулинов основных классов вследствие их местного синтеза в воспаленной десне, а также транссудации из пораженных тканей с последующим поступлением десневой жидкости в смешанную слюну. В крови больных с данной‘Патологией снижается концентрация Ig А, М, G. По данным А.А. Кунина с соавт. (2001) при хроническом генерализованном пародонтите в стадии обострения содержание в ротовой жидкости Ig А, Е, G и лизоцима повышено, в то же время содержание slgA понижено, появляются следы Ig М. В десневой жидкости значительно увеличено количество макрофагов, нейтрофилов, лимфоцитов и эпителиоцитов. При этом в три раза снижена функциональная активность Т-лимфоцитов капиллярной крови десны.
Таким образом, хронический гингивит и пародонтит представляют собой многокомпонентные процессы, ключевыми из которых, с одной стороны, являются воспалительно-инфильтративные и деструктивные, а с другой стороны — компенсаторные. Ремиссия, которая наступает самостоятельно либо достигается проведением эффективного лечения, есть результат мобилизации и компенсаторной перестройки тканевых систем пародонта с их выведением на новый уровень гомеостаза. Наиболее мощным фактором, способствующим развитию и поддержанию болезней пародонта, является развитие дисбиоза в полости рта, который развивается или на фоне сниженного иммунитета, или сам приводит к его изменению.
Существует также механическая теория, которая позволяет по-новому взглянуть на патогенез воспалительного процесса в тканях пародонта. Весьма существенными явились результаты изучения изменений в системе иммунитета при длительной гиподинамии. Было обнаружено снижение способности лимфоцитов к активации и пролиферации, что повышает степень риска развития инфекционного процесса. Хорошо известно, что в полости рта лимфоциты относят к факторам местной защиты. Они мигрируют из лимфоидной ткани глоточного кольца и крови, через стенки микрососудов, обильно кровоснабжающих ткани десны. При длительной гипокинезии количество функционирующих микрососудов значительно уменьшается. Для тканей пародонта очень важно, что уменьшение кровоснабжения снижает уровень миграции клеток крови в десневую и ротовую жидкости. Это-касается также и сывороточных иммуноглобулинов, и компонентов комплементов, являющихся гуморальными факторами местной защиты тканей полости рта.
Можно представить, что снижение активности лимфоцитов влечет за собой уменьшение продуцирования секреторного иммуноглобулина IgA плазматическими клетками, образующимися из местных В-лимфоцитов в слизистой оболочке десны. Снижение же способности лимфоцитов к пролиферации, ведет к уменьшению связанных с ними иммуноглобулинов, что в свою очередь ослабляет защитные реакции в тканях пародонта. Становится понятным, что именно снижением активности лимфоцитов по причине регионарной гиподинамии и гипокинезии можно объяснить тот факт, что защитная реакция в пародонте начинается не с активации лимфоцитов антигенами микробов зубной бляшки, а с нейтрофильного хемотаксиса — увеличения числа нейтрофилов в зубодесневой борозде.
Для понимания механизмов развития деструктивных процессов в пародонте чрезвычайно важным явилось обнаружение при изучении иммунной системы в условиях гипокинезии достоверного увеличения продукции лимфоцитами остеокластактивирующего фактора, который вызывает потерю Са костной тканью. Совершенно очевидно также, что снижение интенсивности жевательной функции сопровождается снижением уровня саливации, что в свою очередь, ослабляет естественную резистентность тканей полости рта (в частности за счет таких факторов, как лизоцим, муцин и пр.). С уменьшением, саливации страдает и такой путь, снижения количества микроорганизмов в полости рта, как смыв их ротовой жидкостью.
Все вместе взятое благоприятствует микробной агрессии в полости рта и развитию воспаления в тканях пародонта, которые имеют наибольший контакт со скоплением микробов в зубной бляшке. Для развития воспаления в пародонте не менее важным является то, что гиподинамия способствует нарастанию устойчивости патогенных микробов к антибиотикам и возникновению аутоинфекции, а также сенсибилизации аллергенами аутомикрофлоры. Последнее, как установлено, вызывает потерю костной ткани в пародонте.
Благодаря изучению проблем гипокинезии и гиподинамии, стало очевидным, что малоподвижный образ жизни, который ведет человек в нашем столетии, отрицательно сказывается на состоянии его иммунной системы и сопротивляемости микробным инфекциям. Следует полагать, что это усугубляет последствия снижения факторов местной защиты полости рта, связанные с регионарной гиподинамией и гипокинезией (гипофункцией) в жевательной системе. Дополнением к этому являются многочисленные соматические заболевания, которые еще больше ослабляют иммунные силы организма и приводят в своем патогенезе к убыли костной ткани.
Таким образом, хронические очаги инфекции в полости рта вносят существенный вклад в развитие иммунологических дисбалансов, постоянно отвлекая на себя иммунологические ресурсы организма и истощая общий потенциал противоинфекционной защиты, что множит число вновь возникающих инфекционных очагов и хронизирует их. С другой стороны, полость рта у этих больных становится постоянно существующим источником распространения инфекции в нижележащие органы, а также лимфогенно и гематогенно по всему организму. Персистирующий антигенный инфекционный стимул неизбежно обусловливает аллергическую сенсибилизацию организма, что еще более грубо нарушает равновесие иммунной системы»больных, оказывая на нее угнетающее и дезорганизующее влияние.

Приглашаем подписаться на наш канал в Яндекс Дзен
Другие названия: лейкограмма, формула крови, Leukocyte differential count, WBC differential.
Код услуги для заказа 4036 Мануальный подсчет лейкоцитарной формулы в медицинской лаборатории Синэво.
Общая информация
Лейкоциты (белые кровяные тельца) — это форменные элементы крови, основной функцией которых является защита организма от чужеродных агентов (токсинов, вирусов, бактерий, отмирающих клеток собственного организма и др.).
Лейкоцитарная формула – процентное соотношение различных видов лейкоцитов в сыворотке крови. Мануальный подсчет – это подсчёт клеток в окрашенном мазке крови под микроскопом. Лейкоциты делятся на 5 типов: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы. Они отличаются по внешнему виду и выполняемым функциям.
Важно! Существует такое понятие, как сдвиг лейкоцитарной формулы влево и вправо. Сдвиг лейкоцитарной формулы влево – это когда в ответ на инфекцию сильно увеличивается продукция нейтрофилов, и в кровь выходят их незрелые палочкоядерные формы («палочки»). Сдвиг лейкоцитарной формулы вправо – увеличение количества зрелых сегментоядерных нейтрофилов с измененным строением ядер, что встречается при мегалобластных анемиях, заболеваниях печени и почек.
Показания к назначению исследования:
- плановое профилактическое обследование;
- обследование перед госпитализацией и оперативным вмешательством;
- диагностика инфекционных, воспалительных и гематологических заболеваний;
- мониторинг эффективности проводимой терапии или течения заболевания;
- аллергические реакции;
- опухоли.
Метод: ручной
Единицы измерения: %
Материал для исследования: венозная (капиллярная) кровь
Рекомендации по подготовке к анализу:
- сдавать натощак, после сна;
- за 8-12 часов до анализа прекратить прием пищи;
- пить можно только чистую негазированную воду;
- не курить перед анализом в течение 2 часов;
- не употреблять в течение 2 дней острую, жирную, жареную пищу и алкоголь;
- исключить физические и эмоциональные нагрузки за 1 день до анализа;
- не сдавать анализ после рентгенографии, физиотерапевтических процедур и инструментальных исследований.
Интерпретация результатов:
Результат лабораторных исследований не является достаточным основанием для постановки диагноза. Интерпретация результатов и постановка диагноза осуществляется только лечащим врачом.
Нейтрофилы (NEUT), Neutrophils
Нейтрофилы — наиболее многочисленная разновидность лейкоцитов, составляют 50-75% от общего количества белых клеток. При развитии инфекционного или воспалительного процесса внутри нейтрофилов активируются особые вещества, необходимые для разрушения возбудителя или собственных пораженных клеток. Нейтрофилы активно движутся к месту инфекции и выполняют свою защитную функцию.
Выделяют сегментоядерные (зрелые) нейтрофилы и небольшое количество (1-5% от общего количества) палочкоядерных (более молодых) нейтрофилов.
Расшифровка у детей и взрослых
Референтные значения (норма)
Дети
2 недели-1 год: 16-45;
Взрослые: 40-72.
Возможные причины повышения уровня нейтрофилов:
- острые локализованные бактериальные инфекции (абсцессы, остеомиелит, острый аппендицит, отит, пневмония, острый пиелонефрит, сальпингит, менингиты (гнойные и туберкулёзный, др.), ангина, острый холецистит, тромбофлебит и др.);
- острые генерализованные бактериальные инфекции (сепсис, перитонит, эмпиема плевры, скарлатина, холера и др.);
- воспаление или некроз ткани: инфаркт миокарда, обширные ожоги, гангрена, быстро развивающаяся злокачественная опухоль с распадом, узелковый полиартериит, острая ревматическая лихорадка;
- интоксикации экзогенные: свинец, змеиный яд, вакцины, бактериальные токсины;
- интоксикации эндогенные: уремия, диабетический ацидоз, подагра, эклампсия, синдром Кушинга;
- миелопролиферативные заболевания (хронический миелолейкоз, эритремия);
- острые геморрагии.
Возможные причины понижения уровня нейтрофилов:
- бактериальные инфекции (тиф, паратиф, туляремия, бруцеллёз, подострый бактериальный эндокардит);
- вирусные инфекции (инфекционный гепатит, грипп, корь, краснуха);
- миелотоксические влияния и супрессия гранулоцитопоэза:
- ионизирующее излучение;
- химические агенты (бензол, анилин и др.);
- дефицит витамина В12 и фолиевой кислоты;
- острый лейкоз;
- апластическая анемия;
- иммунный агранулоцитоз:
- гаптеновый (гиперчувствительность к медикаментам);
- аутоиммунный (СКВ, РА, хронический лимфолейкоз);
- изоиммунный (у новорождённых, посттрансфузионный);
- перераспределение и секвестрация нейтрофилов в органах:
- анафилактический шок;
- спленомегалия различного происхождения;
- наследственные формы нейтропении (циклическая нейтропения, семейная доброкачественная нейтропения и др.).
Вещества и препараты, влияющие на повышение уровня нейтрофилов: стероиды, препараты дигиталиса
Вещества и препараты, влияющие на понижение уровня нейтрофилов: пенициллин, антитиреоидные препараты, карбамазепин, вальпроевая кислота, мышьяк, ртуть, индометацин, ибупрофен, ацетилсалициловая кислота, барбитураты, диазепам, галоперидол, каптоприл, пропранолол, гидралазин, метилдопа, диазоксид, нифедипин, нитрофурантоин, гризеофульвин, метронидазол, рифампицин, изониазид, стрептомицин, сульфаниламиды, имипенем, противомалярийные препараты, противовирусные препараты, антидиабетические препараты, диуретики, противоопухолевые препараты (цитостатики, иммуносупрессанты).
Лимфоциты (LYMPH), lymphocytes
Лимфоциты — это важнейшие клеточные элементы иммунной системы. Они выполняют различные функции: распознают возбудителей болезни, изменения и уничтожения клеток собственного организма, а также дают гуморальный ответ в виде синтеза антител – специальных защитных белков. Лимфоциты участвуют в формировании иммунологической памяти – способности организма к ускоренному и усиленному иммунному ответу при повторной встрече с чужеродным агентом.
Референтные значения (норма)
Дети
0-2 недели: 22-55;
2 недели-1 год: 25-70;
1-2 года: 30-65;
2-5 лет: 30-60;
6-7 лет: 30-50;
8-9 лет: 30-50;
9-11лет: 30-46;
12-15 лет: 20-50;
16-18 лет: 20-50.
Взрослые: 20-40.
Возможные причины повышения уровня лимфоцитов:
- вирусные инфекции (инфекционный мононуклеоз, цитомегаловирус, краснуха, ветряная оспа);
- токсоплазмоз;
- некоторые бактериальные инфекции (туберкулёз, коклюш);
- онкологические заболевания костного мозга (хронический лимфолейкоз) и лимфоузлов (неходжкинская лимфома);
- острый вирусный гепатит;
- макроглобулинемия Вальденстрема;
- травматические повреждения тканей;
- злокачественные опухоли (особенно карцинома бронхов);
- уремия;
- эклампсия;
- заболевания щитовидной железы;
- острое кровотечение;
- постспленэктомия.
Возможные причины понижения уровня лимфоцитов:
- тяжёлые вирусные заболевания (грипп);
- острые бактериальные инфекции;
- системная красная волчанка;
- некоторые врожденные заболевания новорождённых (синдром Ди Джорджа);
- гиперспленомегалия;
- интоксикация тяжелыми металлами, при ионизирующем излучении;
- заболевания костного мозга — первичные и вторичные (гранулемы, метастазы);
- мегалобластная, апластическая анемия;
- миелодиспластические синдромы;
- наследственные заболевания (анемия Фанкони, наследственный дискератоз);
- почечная недостаточность;
- недостаточность кровообращения;
- вторичный иммунодефицит;
- ВИЧ/СПИД;
- злокачественные новообразования.
Вещества и препараты, влияющие на повышение уровня лимфоцитов:
аминосалициловая кислота, цефтазидим, дексаметазон, галоперидол, леводопа, офлоксацин, тиоурацил, спиронолактон, вальпроевая кислота.
Вещества и препараты, влияющие на понижение уровня лимфоцитов: аспарагиназа, бензодиазепины, цефтриаксон, циклоспорин, фолиевая кислота, фуросемид, ибупрофен, левофлоксацин, литий, офлоксацин, глюкокортикоиды.
Моноциты (MONO), Monocytes.
Моноциты — это самые крупные клетки, циркулирующие в крови, мигрируя в очаг воспаления они поглощают микробы, погибшие лейкоциты, а также поврежденные клетки воспаленной ткани, очищая этим очаг воспаления и подготавливая его для восстановления. За эту функцию моноциты называют «дворниками организма». Также моноциты синтезируют большое количество биологически активных веществ, необходимых для жизненно важных процессов в организме.
Референтные значения
Дети
2 недели-1 год: 5-20;
1года -18 лет: 2-10.
Взрослые: 2-10.
Возможные причины повышения уровня моноцитов:
- подострый бактериальный эндокардит, период выздоровления после острых инфекций, вирусные (мононуклеоз), грибковые, риккетсиозы и протозойные инфекции (малярия, лейшманиоз);
- туберкулёз, особенно активный, сифилис, бруцеллёз, саркоидоз, язвенный колит;
- острый монобластный и миеломоноцитарный лейкозы, хронический моноцитарный, миеломоноцитарный и миелолейкоз, лимфогранулематоз;
- системная красная волчанка, ревматоидный артрит, узелковый полиартериит.
Вещества и препараты, влияющие на повышение уровня моноцитов: ампициллин, гриеофульвин, галоперидол, пеницилламин, преднизолон.
Эозинофилы, эозинофильные гранулоциты (ЕОS), Eosinophils
Это клетки, которые захватывают чужеродный материал, слишком крупный для нейтрофилов. Эозинофилы присутствуют в очагах воспаления, вызванных аллергическими заболеваниями, например, при бронхиальной астме. Высвобождение биологически активных веществ из эозинофила — составная часть механизма развития аллергических реакций. Так же их выработка увеличивается при заражении гельминтами.
Референтные значения (норма)
Дети
Взрослые: 0-6.
Возможные причины повышения уровня эозинофилов:
- аллергические заболевания (бронхиальная астма, сенная лихорадка, аллергический дерматит, лекарственная аллергия);
- инвазии паразитов (аскаридоз, токсокароз, трихинеллез, эхинококкоз, шистосомоз, филяриоз, стронгилоидоз, описторхоз, лямблиоз, анкилостомидоз);
- гемобластозы (острый лейкоз, хронический миелолейкоз, эритремия, лимфомы, лимфогранулематоз), другие опухоли, особенно с метастазами или некрозом;
- иммунодефициты (синдром Вискотта-Олдрича);
- болезни соединительной ткани (узелковый полиартериит, ревматоидный артрит);
- эозинофильный эзофагит, эозинофильный гастроэнтерит, эозинофильный колит (связан с аллергией на коровье молоко, хотя может возникнуть у детей, которых кормили соевыми детскими смесями или грудью);
- инфекционные заболевания на стадии выздоровления при других инфекциях;
- наследственная эозинофилия;
- неаллергический эозинофильный ринит.
Возможные причины понижения уровня эозинофилов:
- начальная фаза инфекционно-токсического процесса;
- тяжёлое состояние у пациентов в послеоперационном периоде.
Вещества и препараты, влияющие на повышение уровня эозинофилов: аллопуринол, аминосалициловая кислота, амоксициллин, амфотерицин В, ампициллин, каптоприл, цефотаксим, цефтазидим, цефтриаксон, доксициклин, эналаприл, гентамицин, галоперидол, вакцина от гепатита А, офлоксацин, пеницилламин, ранитидин, рифампицин, спиронолактон, стрептомицин.
Вещества и препараты, влияющие на понижение уровня эозинофилов: амитриптилин, аспирин, каптоприл, кортикотропин, индометацин, рифампицин, сульфаметоксазол.
Базофилы (базофильные гранулоциты, «тучные клетки», BASO), Basophils
Главная функция базофилов — участие в аллергических реакциях немедленного типа. Основной компонент этих клеток – белок гистамин, который запускает аллергические процессы.
Референтные значения (норма)
у взрослых и детей: 0-1,0
Возможные причины повышения уровня базофилов:
- аллергические заболевания (аллергический ринит, назальные полипы, хронический синусит, бронхиальная астма, атопический дерматит, лекарственная аллергия);
- мегакариобластная лейкемия при синдроме Дауна (трисомия 21);
- хронический миелолейкоз и другие хронические миелопролиферативные синдромы (истинная полицитемия, миелоидная метаплазия с миелофиброзом);
- системный мастоцитоз, пигментная крапивница (педиатрическая форма ограниченной мастоцитарной пролиферации, с кожной локализацией);
- базофильная лейкемия;
- болезнь Ходжкина;
- хроническая гемолитическая анемия, постспленэктомия;
- последствия ионизирующего облучения;
- инфекции различной этиологии (туберкулез, ветряная оспа, грипп);
- гипотиреоз.
Возможные причины понижения уровня базофилов:
- острая фаза инфекционных заболеваний;
- реакция на стресс (беременность, инфаркт миокарда);
- результат длительного лечения стероидами, химиотерапии, облучения;
- врожденное отсутствие базофилов;
- острая ревматическая лихорадка у детей;
- гипертиреоз;
- крапивница;
- бронхиальная астма;
- анафилактический шок;
- системный мастоцитоз, пигментная крапивница, мастоцитарная лейкемия;
- макроглобулинемия, лимфомы с медуллярной инвазией;
- кортикосупраренальная недостаточность;
- хронические заболевания печени и почек;
- остеопороз.
Дополнительные субпопуляции клеток
Атипичные мононуклеары – клетки лимфоидной природы, возникающие в ответ на вирусные инфекции, чаще всего на инфицирование вирусом Эпштейна-Барр (инфекционный мононуклеоз), но могут обнаруживаться и при других вирусных заболеваниях.
Плазматические клетки – антителообразующие клетки лимфоидной природы. Обычно находятся в лимфатических узлах и селезенке. Могут появляться в кровотоке при инфекционных заболеваниях. Присутствие 1-2% плазматических клеток можно считать вариантом нормы. Присутствие большого количества плазматических клеток (более 10%) характерно для ряда онкогематологических заболеваний.
Палочкоядерные нейтрофилы – «молодые» нейтрофилы с несегментированным ядром. В норме их количество составляет 1-6% от общего количества лейкоцитов. Повышенное содержание палочкоядерных нейтрофилов обычно свидетельствует о наличии инфекционного или воспалительного процесса.
Юные миелоциты – незрелые клетки гранулоцитарного ряда, предшественники палочкоядерных нейтрофилов. Их присутствие также может свидетельствовать о наличии инфекционного или воспалительного процесса. Могут появляться при приеме некоторых лекарственных препаратов. В небольшом количестве в норме могут присутствовать у беременных женщин и новорожденных детей.
Миелобласты, промиелоциты и миелоциты — клетки-предшественники взрослых нейтрофилов. Могут появляться в мазке крови в исключительных случаях, например, при тяжелых инфекционных заболеваниях, а также при хроническом миелолейкозе (злокачественном заболевании кроветворной системы).
Где сдать мануальный подсчет лейкоцитарной формулы
Сдать анализ крови на мануальный подсчет лейкоцитарной формулы можно в любом пункте Синэво в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
Читайте также:

