При генерализованном пародонтите целесообразно использовать стабилизацию
Опубликовано: 23.04.2024
Перекрывающие протезы в различных вариантах применяются несколько десятилетий. Одним из показаний к их изготовлению являются заболевания пародонта. Эти конструкции протезов позволяют сохранить зубы с выраженной патологической подвижностью. Рациональное использование таких зубов при протезировании перекрывающими съемными протезами позволяет обеспечить надежную фиксацию и стабилизацию съемного пластиночного протеза, что создает условия для равномерного распределения жевательного давления на ткани протезного ложа и на пародонт зубов, взятых в конструкцию, и достичь наиболее благоприятных отдаленных результатов [1, 4–6].
А. П. Матвеев
клинический ординатор кафедры факультетской ортопедической стоматологии МГМСУ
Н. В. Шарагинк.м.н., доцент кафедры факультетской ортопедической стоматологии МГМСУ
В. Ю. Кабановк.м.н., доцент кафедры факультетской ортопедической стоматологии МГМСУ
В. В. Чистохваловк.м.н., ассистент кафедры факультетской ортопедической стоматологии МГМСУ
Перекрывающие протезы имеют ряд преимуществ над обычными пластиночными протезами [2]:
Сохранение зуба или корня, перекрытого этим видом протеза, способствует значительному замедлению атрофии альвеолярной части нижней челюсти и альвеолярного отростка верхней челюсти.
Сохраненные зубы и корни, создавая дополнительную опору для протеза, позволяют добиться хорошей ретенции, стабилизации и фиксации, что повышает его жевательную эффективность.
Применение этих видов съемных протезов приводит к значительному уменьшению периода адаптации.
Перекрывающие протезы более эстетичны в отличие от частичных съемных пластиночных протезов, где применяется кламмерная система фиксации.
В этих видах конструкции возможны укорочения границ базиса протеза, что немаловажно для пациента.
К сожалению, применение перекрывающих протезов неоправданно ограниченно, а врач, выбирая конструкции протезов при генерализованном пародонтите, часто рекомендует удалять значительное количество зубов, изготавливая недостаточно функционально полноценные съемные протезы.
Цель исследования — оценить эффективность ортопедического лечения пациента, страдающего генерализованным пародонтитом тяжелой степени, с применением перекрывающего протеза на основании анализа данных о подвижности зубов, полученных с помощью двухпараметрического периодонтометра на различных этапах лечения.
Материал и методы
Исследование проводилось в клинике кафедры факультетской ортопедической стоматологии МГМСУ: пациенту К., 1957 года рождения, был поставлен диагноз (рис. 1, 2) «генерализованный пародонтит тяжелой степени в стадии ремиссии на фоне сахарного диабета II типа, осложненный частичным отсутствием зубов на верхней и нижней челюстях, I степенью патологической подвижностью зубов 2.7, 3.5 (по Д. А. Энтину), II степенью патологической подвижности зубов 1.1, 1.2, 2.2, 3.1, 3.2, 4.2, 4.4 и III степенью патологической подвижности зуба 2.6, вертикальным выдвижением зубов 1.1, 1.6, 1.7, 2.5, 2.6, 2.7, 3.2, 3.1, 4.1, 4.2, хроническим периодонтитом зубов 1.6 и 3.5».

Рис. 1а. Диагностические модели пациента К. (до начала лечения).

Рис. 1б. Диагностические модели пациента К. (до начала лечения).

Рис. 1в. Диагностические модели пациента К. (до начала лечения).

Рис. 1г. Диагностические модели пациента К. (до начала лечения).

Рис. 2. Ортопантомограмма пациента К. (до начала лечения).
В качестве критерия оценки правильности подготовки полости рта к ортопедическому лечению и проведения лечебных мероприятий была выбрана величина подвижности зубов, которая измерялась двухпараметрическим периодонтометром (ДПП), разработанным на кафедре факультетской ортопедической стоматологии МГМСУ. По результатам измерения подвижности зубов пациента К. и анализа диагностических моделей решено оставить под постоянные конструкции девять зубов — из них шесть на верхней челюсти (1.7, 1.4, 1.3, 2.1, 2.3, 2.5) и три на нижней (3.3, 3.4, 4.3). Составлен план лечения:
Депульпировать зубы 1.7, 1.4, 1.3, 2.1, 2.3, 2.5, 3.3, 3.4, 4.3.
Изготовить иммедиат-протез с последующим удалением зубов 1.6, 1.2, 1.1, 2.2, 2.6, 2.7, 3.1, 3.2, 3.5, 4.1, 4.2, 4.4. Эти зубы удаляются в связи с высокой степенью патологической подвижности, сочетающейся с атрофией костной ткани альвеолы не менее чем на ¾ длины корня. Зубы 1.6 и 3.5 удаляются из-за хронического периодонтита и нецелесообразности эндодонтического перелечивания этих зубов.
Изготовить литые металлические колпачки на зубы 1.7, 1.4, 1.3, 2.1, 2.3, 2.5 под перекрывающий пластиночный протез.
Изготовить пластиночный перекрывающий протез на верхнюю челюсть и пластиночный протез на нижнюю челюсть с кламмерами на зубы 3.4, 4.3.
В процессе лечения проводилось динамическое измерение подвижности зубов с помощью ДПП: для составления плана лечения, после депульпирования зубов, через 40 дней пользования иммедиат-протезами, через месяц после изготовления постоянных съемных протезов. Измерения подвижности зубов осуществлялись в одно и то же время суток и через равные промежутки времени после приема пищи.
Результаты и их обсуждение
В области всех зубов пациента наблюдалась степень атрофии костной ткани альвеолы не менее 3/4 длины корня, а подвижность зубов варьировалась в пределах от 107 мкм/Н до 1500 мкм/Н, что соответствовало превышению нормы примерно от 8,5 раза до 120 раз. При этом видимая подвижность зубов 1.3, 1.4, 1.6, 1.7, 2.1, 2.3, 2.5, 3.3, 3.4, 4.1, 4.3 отсутствовала, а у зубов 2.7, 3.5, 1.1, 1.2, 2.2, 3.1, 3.2, 4.2, 4.4, 2.6 соответствовала I , II и III степеням патологической подвижности (по Д. А. Энтину).
В целях подготовки девяти оставшихся зубов к ортопедическому лечению было решено провести их депульпирование. Это привело (по данным, полученным с помощью ДПП) к возрастанию подвижности зубов в среднем на 15 %, что, по-видимому, объясняется воспалительными явлениями в периапикальной части периодонта, связанными с разрывом сосудисто-нервного пучка во время депульпации. Сразу после депульпировании и пломбирования каналов были изготовлены временные частичные съемные пластиночные иммедиат-протезы на верхнюю и нижнюю челюсти с удалением зубов 1.6, 1.2, 1.1, 2.2, 2.6, 2.7, 3.1, 3.2, 3.5, 4.1, 4.2, 4.4 и с кламмерами на зубы 1.7, 2.1, 2.5 и зубы 3.4 и 4.3.
Протезы были припасованы в полости рта с последующей коррекцией через сутки с выверением окклюзионных контактов. Через неделю, после снятия швов, была произведена перебазировка протезов самотвердеющей пластмассой Reline , выверены окклюзионные контакты. Для компенсации несоответствия между протезом и протезным ложем в результате посттравматической атрофии кости в результате удаления зубов через месяц после наложения протезов была произведена вторая перебазировка самотвердеющей пластмассой Reline , выверены окклюзионные контакты.
Через 40 дней пользования протезами была повторно измерена подвижность оставшихся зубов. Их подвижность возросла в среднем на 20 % по сравнению с первоначальными показателями, что, возможно, связано с возрастанием нагрузки от зубов-антагонистов. Если до наложения съемных протезов зубы не имели полноценных контактов, некоторые контактировали с подвижными зубами, у других зубов не было антагонистов, то при наличии протезов появились плотные контакты с искусственными зубами-антагонистами, что повысило нагрузку на опорно-удерживающий аппарат и, соответственно, привело к повышению подвижности зубов.
Далее мы приступили к следующему этапу лечения: подготовке зубов верхней челюсти к изготовлению постоянного съемного пластиночного перекрывающего протеза. Для этого (до препарирования зубов под колпачки) было проведено получение оттиска базовым слоем С-силиконовой оттискной массы Speedex с верхней челюсти вместе с иммедиат-протезом с целью его использования для создания временного перекрывающего протеза на период изготовления литых колпачков.
После чего зубы 1.7, 1.4, 1.3, 2.1, 2.3, 2.5 были отпрепарированы с укорочением на 2/3 длины их видимой части, получен двуслойный оттиск с верхней челюсти А-силиконовой массой Flexitime для изготовления литых цельнометаллических колпачков. По оттиску, снятому до препарирования зубов, вместе со съемным протезом, была проведена его «починка» и превращение во временный перекрывающий протез. Для этого на отпрепарированные зубы была наложена пластмасса «Акродент», а из самотвердеющей пластмассы Reline был изготовлен базис протеза с искусственной десной (рис. 3).

Рис. 3а. Временный перекрывающий протез на верхнюю челюсть, изготовленный с использованием имеющегося иммедиат-протеза, и иммедиат-протез на нижнюю челюсть с кламмерной фиксацией (вид с наружной и внутренней поверхностей).

Рис. 3б. Временный перекрывающий протез на верхнюю челюсть, изготовленный с использованием имеющегося иммедиат-протеза, и иммедиат-протез на нижнюю челюсть с кламмерной фиксацией (вид с наружной и внутренней поверхностей).

Рис.3 в. Внешний вид пациента К.
За неделю пользования временным перекрывающим протезом никаких жалоб пациент не предъявлял, видимая подвижность зубов исчезла. За эту неделю были изготовлены, затем припасованы и фиксированы литые металлические колпачки из хромоникелевого сплава (рис. 4). Получены оттиски с верхней и нижней челюстей альгинатной массой Ypeen для изготовления постоянных конструкций: частичного съемного пластиночного протеза с фиксацией на удерживающих кламмерах на нижнюю челюсть и полного съемного перекрывающего протеза на верхнюю челюсть.


Рис. 4. Пациент К. Литые металлические колпачки в полости рта.
На период изготовления постоянных протезов у временного перекрывающего протеза в области его прилегания к зафиксированным колпачкам были проведены расширение внутренней части протеза фрезой и дополнительная перебазировка пластмассой Reline .
После изготовления в зуботехнической лаборатории постоянных съемных протезов — частичного съемного пластиночного протеза на нижнюю челюсть с кламмерами на зубы 3.4 и 4.4 и полного съемного пластиночного перекрывающего протеза на верхнюю челюсть (рис. 5) — были проведены припасовка протезов в полости рта, перебазировка протеза на верхнюю челюсть в области колпачков с помощью пластмассы Reline (для контакта колпачков с базисом протеза) с последующим выверением окклюзионных контактов.


Рис. 5а. Внешний вид пациента К.
Через неделю после пользования перекрывающим протезом на верхней челюсти были проведены измерения подвижности зубов.


Рис. 5 в. Перекрывающий протез на верхнюю челюсть и пластиночный протез с кламмерной фиксацией на нижнюю челюсть (вид с наружной и внутренней поверхностей).
Показатели подвижности зубов верхней челюсти уменьшились на 33 % у зуба 1.3, на 28 % у 1.7, на 25 % у 2.1, на 55 % у 2.3, на 70 % у 2.5 и у зуба 1.4 не изменились по сравнению с результатами подвижности во время пользования временными протезами. Подвижность зубов на нижней челюсти (3.3, 3.4, 4.3) после изготовления постоянного частичного съемного пластиночного протеза практически не изменилась, что объясняется заменой временного протеза на аналогичную постоянную конструкцию.
Нам представляется, что уменьшение подвижности зубов верхней челюсти связано с укорочением длины рычага (высоты видимой части зуба, на которую действовала сила жевательного давления) более чем в 2 раза (на 2/3 длины видимой части зуба) и с распределением жевательного давления не только на эти зубы, но и на слизистую оболочку после перекрытия их протезом.
Таким образом, применение перекрывающих протезов при генерализованном пародонтите тяжелой степени с сохранением зубов, находящихся в состоянии декомпенсации опорно-удерживающего аппарата, оправданно, так как позволяет снять перегрузку с оставшихся зубов и продлить срок пользования ими, увеличить функциональную ценность протезов и замедлить атрофию костной ткани протезного ложа (за счет пролонгированного использования зубов).
Процесс резорбции костной ткани протезного ложа при генерализованном пародонтите не заканчивается при потере зубов и требует постоянного контроля. Так, выбранный нами вид фиксации перекрывающего протеза (на колпачках) требует проведения каждые 3,5–4 месяца перебазировки из-за ослабления фиксации в результате истирания пластмассы вокруг колпачков. Необходимая в этих случаях перебазировка протеза также позволяет добиться улучшения конгруэнтности поверхностей протеза и слизистой оболочки, что позволит избежать перегрузки перекрытых зубов (корней) и увеличит срок их сохранности.
В начальной стадии определяется потеря компактной пластинки края альвеол и появление дистрофических процессов, захватывающих менее 1/4 длины стенок альвеолы. В этой ситуации малая степень атрофии вызывает равномерное и незначительное снижение резервных сил зубного ряда как верхней, так и нижней челюсти. При диагностировании такого состояния зубочелюстной системы, если не произошло смещения зубов и образования трем и диастем, шинирование не показано. Рекомендуются лечение, направленное на регуляцию кровообращения и снятие воспалительных явлений, общеукрепляющая терапия, снятие экзогенных факторов: удаление зубного камня, замена некачественных пломб и коронок, сошлифовывание блокирующих движения нижней челюсти участков твердых тканей, проведение избирательного прищлифовывания.
Положение резко меняется, если атрофические процессы усиливаются и обнаруживается атрофия более 1/4 длины стенки альвеолы. Это ведет к снижению функциональной ценности зубов, снижению или полному исчезновению резервных сил, развитию функциональной недостаточности пародонта, усилению патологической подвижности зубов, обусловленной в основном атрофией костной ткани и расширением периодонтальной щели. В этих случаях ортопедическое лечение имеет следующие задачи: 1) жевательное давление, приходящееся на отдельные зубы, перераспределить на весь зубной ряд; 2) объединить в блок все зубы каждой из челюстей; 3) снять патологическую подвижность; 4) предупредить смещение зубов.
Применяемые шины должны обеспечить иммобилизацию по дуге в сочетании с парасагиттальной иммобилизацией.
В последние годы широкое распространение в лечении генерализованного пародонтита получили цельнолитые съемные шины, состоящие из единой системы различных модификаций опорно-удерживающих и многозвеньевых кламмеров с вестибулярными отростками. Специфика конструирования таких шин основана не только на идее создания стабилизации по дуге в сочетании с парасагиттальной стабилизацией, но и на целенаправленном использовании модификаций кламмеров системы Ney для разгрузки пародонта каждого зуба от травмирующих компонентов жевательного давления. При введении в конструкцию шины того или иного варианта кламмера руководствуются функциональной значимостью каждого вида кламмера и сведениями о клиническом состоянии пародонта, степени потери резервных сил, топографии наибольшей атрофии альвеол зубов, направлении и степени наибольшей подвижности.
При неравномерном течении атрофического процесса ортопедическое лечение призвано снять с зубов с атрофией пародонта III степени не только горизонтальный, но и вертикальный компонент жевательного давления. В конструкцию съемных шин необходимо включить литые элементы, полностью перекрывающие окклюзионную поверхность зубов с III степенью поражения пародонта, и продолжить их на зубы, сохранившие резервные силы. Возможно применение сочетанного шинирования — съемного и несъемного.
Рис. 173. Несъемные шины, применяемые для лечения заболеваний пародонта.
1 — шина из спаянных экваторных коронок (а) и их границы по зоне препаровки зубов (б); 2 — шина из спаянных колпачковьгх коронок (а) и их границы по зоне препаровки зубов (б); 3 — штифтовая шина Мамлока (а) и границы ее по зоне препаровки зубов и длина штифта (б); 4 — составной мостовидный цельнолитой шинирующий протез на модели (а) и части этого протеза (б).
При атрофии более 1/2 длины стенки альвеолы зуба наилучший терапевтический эффект достигается применением несъемных видов шин в сочетании со съемными, обеспечивающими парасагиттальную иммобилизацию и перераспределение вертикального компонента жевательного давления.
К несъемным видам шин следует отнести цельнолитые или спаянные экваторные (колпачковые) коронки, колпачковую шину Бынина, интердентальную шину конструкции Копейкина, колпачковую литую шину со штифтами при депульпированных зубах (рис. 173).
Шины, состоящие из спаянных коронок, требуют значительной препаровки твердых тканей зубов, сложны при фиксации и травмируют десневой край. Экваторные коронки и колпачковые шины фиксируют на отдельных группах зубов, обеспечивая тем самым фронтальные или сагиттальные виды иммобилизации.
Учитывая, что при генерализованном пародонтите отдельные виды стабилизации, фронтальная или сагиттальная, неэффективны, необходимо дополнительно применить съемную шину, состоящую из бюгеля и системы опорно-удерживающих кламмеров, создав тем самым иммобилизацию по дуге в сочетании с парасагиттальной. Используя несъемные звенья шины, следует решить вопрос о депульпировании зубов с целью предупреждения развития ретроградного пульпита. Показанием к депульпированию с целью предупреждения развития пульпита зубов, включенных в несъемную шину, являются длительное воспаление краевого пародонта, наличие десневого или костного кармана, атрофия более У2 длины стенки альвеолы.
Интердентальная шина в сочетании со съемной шиной обеспечивает перераспределение всех компонентов жевательного давления. Шина представляет собой введенный с апроксимальных сторон двух соседних зубов гантелеобразный металлический штифт (можно применять крампоны фарфоровых зубов). Перед изготовлением шины проверяют окклюзионные контакты и в случае неравномерности их стачивают участки, блокирующие движения челюсти. По рентгенограмме определяют зоны безопасности твердых тканей, чтобы при препаровке не вскрыть полость зуба.
У зубов передней группы полости располагают с язычной стороны в зоне между режущим краем и зубным бугорком, но так, чтобы от режущего края до начала полости было не менее 2 мм. Это необходимо, чтобы сохранить достаточно прочный слой эмали, способный противостоять вертикальной нагрузке. У жевательных зубов полость создают с жевательной поверхности, отступя 2— 3 мм от апроксимального края, глубина ее не менее 2 мм. В центре полости алмазным бором (размер бора должен соответствовать размеру утолщения на штифте) делают углубление. Затем обратноконусным бором создают ровное основание полости с небольшим поднутрением. После препаровки полость должна иметь форму усеченной пирамиды, усеченная сторона которой выходит на окклюзионную поверхность. После создания полости в соседнем зубе их соединяют поперечным пазом. В полость вводят штифт и пломбируют композитным материалом.
Эффективна также несъемная шина Мамлока. Шина состоит из цельнолитых вкладок со штифтами. Вкладки целиком закрывают окклюзионную поверхность зубов, и для изготовления шины требуется препаровка этой поверхности. Кроме того, необходима предварительная девитализация зубов. Отсюда ясно, что этот вид шины может быть применен в случаях, когда показана девитализация зубов. При генерализованной форме пародонтита такая шина должна применяться в сочетании с другими шинирующими аппаратами, обеспечивающими стабилизацию зубного ряда по дуге.
Эффективным с точки зрения эстетики является применение единой системы цельнолитых коронок, облицованных керамикой или композитными материалами.
В последние годы все большее распространение для лечения пародонтитов находят шины типа «Мериленд-систем» и его вариантов. Эти шины относятся к несъемным видам, так как фиксируются на зубах с помощью композитных материалов. Конструктивной особенностью шин является расширенный язычный многозвеньевой кламмер с системой перекидных элементов и вестибулярных отростков.
Изготовление такой шины требует лишь незначительного сошлифовывания твердых тканей зубов для размещения перекидных элементов. Преимущество — несъемность конструкций, позволяющая замещать дефекты в 1— 2 зуба. В 1967 г. несъемные шины кламмерной системы, фиксируемые с помощью клеев, описаны и применены в Советском Союзе (В. Н. Копейкин).
Ортопедическая стоматология
Под редакцией члена-корреспондента РАМН, профессора В.Н.Копейкина, профессора М.З.Миргазизова
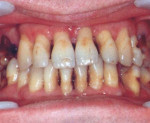
Генерализованный пародонтит – распространенный деструктивно-воспалительный процесс, поражающий весь комплекс тканей пародонта. Генерализованный пародонтит протекает с кровоточивостью и отеком десен, болевыми ощущениями, неприятным запахом изо рта, наличием зубных отложений, образованием зубодесневых карманов, подвижностью и дислокацией зубов. Диагностика генерализованного пародонтита проводится врачом-пародонтологом с помощью осмотра полости рта, определения индекса гигиены и пародонтального индекса, ортопантомографии, биопсии тканей десны. Лечение генерализованного пародонтита включает местное консервативное и хирургическое лечение; общую противовоспалительную и иммуномодулирующую терапию.
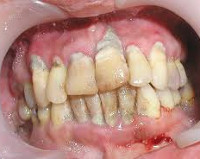
- Причины генерализованного пародонтита
- Классификация
- Симптомы генерализованного пародонтита
- Диагностика генерализованного пародонтита
- Лечение генерализованного пародонтита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Генерализованный пародонтит - диффузное повреждение пародонтального комплекса, охватывающее большинство зубов или все зубы. Генерализованный пародонтит является одной из наиболее сложных и до конца еще нерешенных проблем клинической стоматологии. Пародонтит, особенно его генерализованная форма, в 5-6 раз чаще, чем кариес, приводит к частичной и полной вторичной адентии, а длительное персистирование инфекции в пародонтальных карманах является фактором риска развития ревматоидного артрита, инфекционного эндокардита, атеросклероза, инфаркта миокарда, инсульта и др.
Термином «пародонт» обозначается комплекс околозубных тканей, имеющих общую иннервацию и кровоснабжение и тесно связанных между собой в морфологическом и функциональном отношении. Пародонтальный комплекс образован десной, периодонтом, костной тканью альвеолярных отростков, цементом корней зубов и выполняет важнейшие функции – опорно-удерживающую, защитную, рефлекторную. К патологии пародонта относятся гингивит, пародонтит, пародонтоз, опухолевидные процессы (пародонтомы). При возникновении распространенных дистрофически-воспалительных изменений во всем комплексе тканей пародонта, говорят о генерализованном пародонтите.

Причины генерализованного пародонтита
Предпосылками возникновения генерализованного пародонтита выступают факторы экзогенного и эндогенного происхождения при доминирующем влиянии последних. Кроме этого, все этиологические факторы подразделяются на локальные и общие. К числу первых относится наличие зубного налета и зубного камня, неправильного прикуса, бруксизма, аномалий положения зубов, тяжей слизистой оболочки, аномалий прикрепления уздечек языка и губ и т. д. Во вторую группу входят общие заболевания – сахарный диабет, диффузный токсический зоб, ожирение, остеопороз, гиповитаминозы, патология системы крови, ревматизм, холецистит, гепатит, гастрит, энтероколит, гипоиммуноглобулинемия и др., отражающиеся на состоянии пародонта.
С помощью микробиологических исследований доказано, что ведущая этиологическая роль в развитии генерализованного пародонтита принадлежит пародонтопатогенным микроорганизмам - Prevotella intermedia, A. Actinomycetemcomitans, Porphyromonas gingivalis, Bacteroides forsythus, Peptostreptococcus и др. Главным «микробным депо» служит зубная бляшка - поддесневой налет, скапливающийся в десневой борозде, пародонтальных карманах, на корне зуба и т. д. Продукты жизнедеятельности патогенной микрофлоры активизируют секрецию цитокинов, простагландинов, гидролитических энзимов, вызывающих деструкцию тканей пародонта. Факторами риска генерализованного пародонтита, снижающими местную и общую неспецифическую защиту, служат табакокурение, лучевые повреждения, несоблюдение гигиены полости рта.
Развитию генерализованного пародонтита предшествует воспалительное поражение десневого края, приводящее к нарушению зубодесневого соединения, разрушению связочного аппарата и резорбции альвеолярной кости. Эти изменения сопровождаются патологической подвижностью зубов, перегрузкой отдельных групп зубов, возникновением травматической окклюзии. Без адекватного и своевременного лечения генерализованный пародонтит приводит к выпадению или удалению зубов, нарушению функционирования зубочелюстной системы и организма в целом.
Классификация
В зависимости от тяжести развившихся нарушений (глубины патологических карманов и выраженности деструкции костной ткани) выделяют три степени генерализованного пародонтита.
- I (легкая) степень – глубина зубодесневых карманов до 3,5 мм; резорбция кости не превышает 1/3 длины корня зуба;
- II (средняя) степень - глубина зубодесневых карманов до 5 мм; резорбция костной ткани достигает 1/2 длины корня зуба;
- III (тяжелая) степень – глубина зубодесневых карманов более 5 мм; резорбция костной ткани превышает половину длины корня зуба.
С учетом клинического течения различают генерализованный пародонтит с частыми обострениями (1-2 раза в год), редкими обострениями (1 раз в 2-3 года) и хронического течения без обострений.
Симптомы генерализованного пародонтита
В начальной стадии генерализованного пародонтита отмечается кровоточивость десен, их отечность и рыхлость; зуд, пульсация и жжение в области десен, болевые ощущения при жевании пищи, неприятный запах из полости рта. Зубодесневые карманы неглубокие, располагаются преимущественно в межзубных пространствах. Подвижность и смещение зубов отсутствует; общее состояние пациента не нарушено.
Для клиники развившегося генерализованного пародонтита, кроме перечисленных симптомов, характерны расшатывание и смещение зубов, повышенная восприимчивость (гиперестезия) зубов к температурным раздражителям, трудности с пережевыванием пищи. В тяжелых случаях генерализованный пародонтит приводит к нарушению общего самочувствия - слабости и недомоганию, повышению температуры тела, острой болезненности в области десен. Регионарные лимфоузлы увеличиваются и становятся болезненными. При стоматологическом осмотре выявляются признаки диффузного гипертрофического гингивита, обильные скопления мягкого зубного налета, над- и поддесневые зубные отложения, выраженная травматическая окклюзия, множественные пародонтальные карманы различной формы и глубины, нередко с серозно-гнойным или гнойным содержимым. В запущенных стадиях генерализованного пародонтита может отмечаться выпадение зубов, образование пародонтальных абсцессов и свищей.
При хроническом генерализованном пародонтите в стадии ремиссии десна имеет бледно-розовый цвет; зубные отложения и гноетечение из зубодесневых карманов отсутствуют; корни зубов могут быть обнажены. По данным рентгенографии признаков резорбции костной ткани не наблюдается.
Диагностика генерализованного пародонтита
В диагностике генерализованного пародонтита большое значение имеют клинические данные и давность заболевания. При наличии сопутствующей патологии пародонтолог может направить пациента на консультацию к другим специалистам – терапевту, эндокринологу, гастроэнтерологу, гематологу, иммунологу, ревматологу.
При оценке стоматологического статуса пациента с генерализованным пародонтитом обращается внимание на количество и характер зубных отложений, состояние десен, глубину преддверия рта, прикус, состояние уздечек языка и губ, подвижность зубов, наличие и глубину пародонтальных карманов. В процессе первичного обследования производится проба Шиллера-Писарева, определение индекса гигиены, пародонтальных индексов, составляется пародонтограмма.
При генерализованном пародонтите показано исследование соскоба из десневого кармана методом ПЦР, хемилюминесценции слюны, бакпосева отделяемого зубодесневых карманов. Из дополнительных обследований может быть рекомендовано исследование биохимического анализа крови на содержание глюкозы, СРБ; определение сывороточных IgA, IgM и IgG.
С целью определения стадии генерализованного пародонтита проводится ортопантомография, прицельная внутриротовая рентгенография, биопсии тканей десны. При генерализованном пародонтите требуется проведение дифференциальной диагностики с гингивитом, пародонтозом, периоститом и остеомиелитом челюсти.
Лечение генерализованного пародонтита
Учитывая многофакторность патологии, лечение хронического генерализованного пародонтита должно быть комплексным и дифференцированным, осуществляемым с участием пародонтологов, стоматологов-терапевтов, хирургов, ортопедов. Важную роль играет обучение пациента правилам гигиены, профессиональная помощь в подборе средств ухода за полостью рта.
При легкой степени генерализованного пародонтита показано удаление зубного налета и снятие зубных отложений, медикаментозная обработка зубодесневых карманов антисептиками (растворами фурацилина, хлоргексидина, мирамистина), нанесение пародонтологических аппликаций на пораженную область.
К лечению генерализованного пародонтита средней тяжести добавляется избирательное пришлифовывание окклюзионных поверхностей зубов, кюретаж пародонтальных карманов для удаления поддесневых отложений, эпителия и грануляций, наложение лечебных повязок. Одновременно решаются вопросы о необходимости удаления корней или отдельных зубов, проведения лечебного шинирования и ортопедического лечения. Местные противовоспалительные процедуры дополняются общей терапией.
В процессе лечения генерализованного пародонтита тяжелой степени, кроме перечисленных выше мероприятий, могут потребоваться хирургические меры: удаление зубов III-IV степени подвижности, проведение гингивотомии или гингивэктомии, лоскутной операции, вскрытие пародонтальных абсцессов и т. д. По показаниям выполняется пластика преддверия полости рта, остеогингивопластика, пластика уздечек языка и губ. При тяжелом течении генерализованного пародонтита обязательным является проведение системной противовоспалительной (НПВС, антибиотики), иммуномодулирующей терапии, витаминотерапии.
В комплексной терапии генерализованного пародонтита находит свое применение физиотерапия (лекарственный электрофорез, дарсонвализация, ультрафонофорез, лазеротерапия, магнитофорез), гирудотерапия, озонотерапия, апитерапия, фитотерапия.
Прогноз и профилактика
Раннее и адекватное начало лечения генерализованного пародонтита позволяет достичь стойкой клинической ремиссии и продлить ее сроки. В восстановлении тканей пародонта и сохранении функции зубочелюстной системы важную роль играет последующее соблюдение рекомендаций по выполнению профилактических мероприятий. При запущенных стадиях генерализованного пародонтита неблагоприятный прогноз может быть связан не только с потерей зубов, но и развитием тяжелых системных осложнений со стороны середечно-сосудистой системы.
Профилактика генерализованного пародонтита требует правильного гигиенического ухода за полостью рта, периодического проведения профессиональной гигиены, своевременного лечения гингивита, удаления зубных отложений и терапии сопутствующих заболеваний.
- 1. отсутствие контактного пункта между соседние зубами
- 2. нависающий край пломбы
- 3. эндокринные заболевания
- 4. скученность зубов
- 5. нарушение техники чистки зубов
- 1. на 1/3 длины корня зуба
- 2. на 1/2 длины корня зуба
- 3. на 2/3 длины корня зуба
- 4. на 3/4 длины корня зуба
- 5. отсутствует
- 1. на 1/3 длины корня зуба
- 2. на 1/2 длины корня зуба
- 3. на 2/3 длины корня длины корня зуба
- 4. на 3/4 длины корня зуба
- 5. верно 3) и 4)
- 1. катаральным гингивитом
- 2. гипертрофическим гингивитом
- 3. пародонтитом тяжелой степени
- 4. пародонтозом
- 5. фиброматозом
- 1. катаральным гингивитом
- 2. гипертрофическим гингивитом
- 3. пародонтитом средней степени тяжести
- 4. пародонтозом
- 5. фиброматозом
- 1. воспалительное
- 2. воспалительно-дистрофическое
- 3. дистрофическое
- 4. опухолевидное
- 5. инфекционное
- 1. I-II степени
- 2. II-III степени
- 3. III степени
- 4. более III степени
- 5. отсутствует
- 1. I—II степени
- 2. Н-Ш степени
- 3. III степени
- 4. более III степени
- 5. отсутствует
- 1. жалобы пациента
- 2. длительность заболевания
- 3. кровоточивость десны при чистке зубов
- 4. глубина пародонтального кармана
- 5. степень подвижности зубов
- 1. кюретаж карманов
- 2. операция «открытый кюретаж»
- 3. лоскутная операция
- 4. гингивотомия
- 5. гингивэктомия
- 1. диспансеризация
- 2. антибактериальная терапия
- 3. десенсибилизирующая терапия
- 4. прием фторсодержащих таблеток
- 5. герметизация фиссур зубов
- 1. переходу в следующую фазу заболевания
- 2. стабилизации процесса
- 3. выздоровлению
- 4. не влияет на течение заболевания
- 5. обострению процесса
- 1. 5-6 лет
- 2. 7-9 лет
- 3. любом, при сформированном постоянном прикусе
- 4. до 5 лет
- 5. верно 1) и 2)
- 1. десна
- 2. костная ткань альвеолы
- 3. сосудистая система пародонта
- 4. верно 1) и 3)
- 5. верно 1), 2) и 3)
- 1. зубного камня
- 2. деформаций зубных рядов
- 3. кровоточивости десен
- 4. верно 1) и 2)
- 5. верно 1), 2) и 3)
- 1. легкой степени
- 2. средней степени
- 3. тяжелой степени
- 4. верно 1) и 3)
- 5. верно 1), 2) и 3)
- 1. системная остеопатия
- 2. микробная бляшка
- 3. травма десневого края
- 4. верно 1) и 3)
- 5. верно 2) и 3)
- 1. неправильно созданных контактных пунктов на пломбах, вкладках
- 2. отсутствия экватора у коронки
- 3. применения широких и длинных коронок
- 4. верно 1), 2) и 3)
- 5. верно 2) и 3)
- 1. одного зуба
- 2. нескольких зубов
- 3. зубов верхней челюсти
- 4. зубов нижней челюсти
- 5. всех зубов
- 1. фронтальную
- 2. сагиттальную
- 3. по дуге
- 4. парасагиттальную
- 5. фронтосагиттальную
- 1. уменьшение величины жевательных бугров
- 2. сошлифовывание защитных бугров
- 3. сошлифовывание скатов бугров
- 4. углубление фиссур
- 5. верно 3) и 4)
Gee Test
Система подготовки к тестам и средство для проверки своих знаний. Инструмент для тестирования студентов и школьников.
Генерализованный пародонтит — это заболевание мягких тканей пародонта, для которого характерен разрушающий характер на фоне воспалительного процесса, который распространяется по всей ротовой полости или поражает отдельные зубы.
- Причины возникновения генерализованного пародонтита
- Классификация генерализованного пародонтита
- Симптомы генерализованного пародонтита
- Методы диагностики генерализованного пародонтита
- Лечение генерализованного пародонтита
- Прогноз и профилактика генерализованного пародонтита
Основной этиологический фактор, обуславливающий появление генерализованного пародонтита, — самозаражение патологическими микроорганизмами, находящимися в большом количестве на слизистой оболочке полости рта пациента. В ходе прогрессирования заболевания происходит деструкция костных и периодонтальных тканей, образовываются пародонтальные карманы. Глубокое проникновение инфекции между костной тканью и десной вызывает процесс воспаления тканей пародонта, именно этот момент является первой стадией деструкции зубного корня.
Чаще всего генерализованный пародонтит диагностируется у пациентов в возрасте 30-45 лет. Также выделяют отдельную возрастную группу, в которой заболевание встречается не так часто, — пациенты в возрасте от 16 до 20 лет. Данный патологический процесс считается довольно серьезным заболеванием, и в диагностике очень важно выявить его на ранней стадии, что позволит избежать преждевременной потери зубов, которая при генерализованном пародонтите встречается значительно чаще, нежели при кариозном заболевании. Осложнить течение заболевания может отсутствие качественной и регулярной гигиены ротовой полости, что вызывает скопление большого количества мягкого зубного налета и отложений, в которых скапливаются болезнетворные бактерии.
Причины возникновения генерализованного пародонтита
В современной стоматологии до сих пор не могут однозначно выделить факторы, которые провоцируют появление заболевания, что связано с воспалительной природой генерализованного пародонтита, которое может появиться на фоне местных причин или общих причин, вызванных сопутствующими заболеваниями.
На распространение процесса воспаления в тканях, окружающих зуб, оказывают влияние такие факторы, как:
- большое количество патогенных бактерий, проникающих в пространство между краевой линией десны и поверхностью зуба;
- снижение иммунитета человека и неспособность организма бороться с микробами, что приводит к нарушению обмена веществ в пародонтальных тканях;
- различные отклонения от анатомического положения и строения зубов, неправильный прикус;
- травмы, полученные в ходе драки или падения, а также в процессе хирургического вмешательства, родовая травма;
- нарушение минерального обмена зубов — деминерализация;
- неправильный рацион питания, основанный на приеме исключительно мягких продуктов, что приводит к уменьшению нагрузки на зубы, они становятся более чувствительными;
- экология — проживание в местах, где происходят регулярные химические или бактериологические выбросы, повышенный радиационный фон. Это также касается условий труда;
- стрессовые ситуации, состояние постоянных депрессий.
Единственное мнение, в котором сходятся все стоматологи, заключается в том, что генерализованный пародонтит появляется в результате несоблюдения правил гигиены ротовой полости.
В связи с эти причинами, вызвавшими пародонтит, могут являться:
- скопление большого количества налета на зубах, в особенности, когда он переходит в стадию зубной бляшки или камня;
- вредная привычка в виде табакокурения, способствующая снижению защитной функции организма, что может послужить причиной заражения тканей пародонта микробами в связи с взаимодействием слюны с табаком и, как следствие, создания благоприятных условий для жизнедеятельности бактерий;
- генетическая предрасположенность к подобного рода заболеваниям. В этом случае сначала появляется гингивит, а он — в свою очередь — перерождается в генерализованный пародонтит даже в случае регулярной гигиены полости рта;
- малый объем производимой слюны, обусловленный дисфункцией слюнных желез или проявляющийся в результате приема медикаментов седативного действия;
- различные патологии и воспалительные процессы, протекающие во внутренних органах;
- наличие таких заболеваний, как сахарный диабет, туберкулез, гипертония;
- нарушение гормонального фона, обусловленное беременностью, периодом кормления грудью или менопаузой;
- нехватка витаминов или неправильный обмен в организме человека;
- некачественная работа стоматологов.
Классификация генерализованного пародонтита
По характеру течения заболевания выделяют:
- острый генерализованный пародонтит;
- хронический генерализованный пародонтит;
- генерализованный пародонтит обострившегося типа;
- генерализованный пародонтит в стадии ремиссии.
По локализации очагов заболевание бывает:
- локализованный пародонтит;
- генерализованный пародонтит.
Выделяют три степени тяжести заболевания:
- легкая — 1степень, ткани зубной лунки убывают на одну третью часть от высоты зубного корня, в ходе обследования глубина пародонтального кармана составляет менее 4 миллиметров, зубы неподвижны;
- средняя — 2 степень, пародонтальный карман достигает длины в 5 миллиметров, убыль тканей зубной лунки достигает 1/2 корня зуба, становится заметна патология в виде подвижности зубов;
- тяжелая — 3 степень, пародонтальный карман достигает глубины более 5 миллиметров, убыль тканей зубной лунки более 1/2 длины корня зуба, подвижность зубов находится в 3-4 стадии.
Обострения генерализованного пародонтита в зависимости от тяжести заболевания могут происходить от одного раза в два-три года до одного-двух раз за год.
Симптомы генерализованного пародонтита
Основным симптомом генерализованного пародонтита является течение заболевания, которое имеет постоянный (хронический) характер. Если заболевание локализованного типа, то поражение будет распространяться на определенные зубы. При генерализованной форме поражены все мягкие ткани и зубы обеих челюстей. В связи с этим диагностика заболевания облегчается, однако лечение предстоит продолжительное.
На начальной стадии патологического процесса у пациента прогрессирует гингивит, для которого характерен процесс воспаления десен, сопровождающийся достаточным кровотечением. С течением времени, при отсутствии лечения, заболевание приводит к деструкции окружающих зуб тканей.
На следующем этапе генерализованного пародонтита происходит разрушение целостности и надежного сцепления зубодесневых соединений и связок. Наряду с этим внутри происходит процесс разрушения костной ткани, начинает проявляться патологическая подвижность зубов, которая при прогрессировании болезни постоянно увеличивается.
Пациент ощущает чувство боли и дискомфорта в области зубной шейки. Кровоточивость усиливается. На зубах все в большем количестве откладывается зубной налет. В связи с болезненностью гигиенических процедур и невозможностью снять налет, он начинает твердеть и перерастает в зубной камень.
Далее при тяжелой и запущенной степени заболевания из десен и зубных камней начинают появляться гнойные выделения, характеризующиеся неприятным запахом из ротовой полости и соответствующим привкусом во рту.
Далее образовывается пародонтальный карман — расстояние между пародонтом и зубами, имеющее патологическую природу, — основной признак генерализованного пародонтита.
Методы диагностики генерализованного пародонтита
Диагностика данного патологического процесса основывается на клинической картине, а также времени, на протяжении которого оно присутствует у пациента. Если имеются какие-либо заболевания, протекающие вместе с генерализованным пародонтитом, то может потребоваться консультация некоторых специалистов, например, терапевта, эндокринолога, иммунолога и прочих.
Стоматолог осматривает ротовую полость больного, определяет наличие налета на зубах и выставляет его оценку. Тщательно осматривает десна, отмечает их кровоточивость, наличие карманов пародонта, определяется интенсивность воспалительного процесса. Составляются стоматологические индексы и пародонтограмма.
Лабораторная диагностика заключается в соскобе из кармана пародонта, бакпосеве, анализе крови. Стадия заболевания определяется результатами рентгена, может потребоваться биопсия пораженного участка.
Важно дифференцировать заболевание от гингивита и пародонтоза.
Лечение генерализованного пародонтита
Когда установлен диагноз генерализованный пародонтит, лечение необходимо выполнять не только дифференциальное, но и комплексное. Для достижения максимального эффекта привлекаются специалисты из различных областей медицины. Однако самое первое, что необходимо для успешного старта лечения, — соблюдение правил и норм гигиены ротовой полости. За этот процесс ответственность полностью возлагается на пациента. Стоматолог поможет подобрать правильную зубную пасту и щетку для этих процедур.
Когда пародонтит находится в незапущенной форме, для лечения будет достаточно такой стоматологической процедуры, как профессиональная чистка зубного налета и твердых отложений, обработка поверхностей препаратами антисептического действия, а также аппликации фтором на пораженные зубы.
При средней степени заболевания пациенту выполняют кюретаж карманов пародонта. Стоматолог определяет необходимость удаления зубного корня и пораженных зубов, далее проводят шинирование в лечебных целях и, при необходимости, устанавливают ортопедические системы. Чтобы снять процесс воспаления, назначают комплекс противовоспалительных медикаментов.
Тяжелая степень заболевания требует лечения хирургическим способом. В частности, это удаление пораженных зубов, у которых наблюдаются последние степени патологической подвижности. Могут быть проведены пластические стоматологические операции. Назначается курс приема антибиотиков, что связано с высоким уровнем развития воспалительного процесса. Необходимо принимать препараты, которые повышают защитную функцию организма, и витаминные комплексы для насыщения организма недостающими микроэлементами.
В качестве комплексного лечения могут быть назначены такие процедуры, как электрофорез, лазерная или ультразвуковая терапия, терапия травами или медицинскими пиявками.
Прогноз и профилактика генерализованного пародонтита
Такой патологический процесс, как генерализованный пародонтит, нуждается в тщательно подобранном лечении. Только при условии, что пациент будет соблюдать все предписания стоматолога, а в особенности, проводить регулярную гигиену ротовой полости, можно будет достичь максимальных результатов и приостановить течение болезни, перевести ее в стадию продолжительной ремиссии и продлить этот период как можно дольше.
Мягкие ткани пародонта в ходе лечения будут постепенно восстанавливаться. Чем раньше выявить заболевание, тем больше шансов на полное выздоровление пациента и сохранение нормального функционирования зубов и всей челюсти.
Неблагоприятным прогнозом лечения является преждевременная потеря зубов, но это может случиться только в том случае, когда обращение за стоматологической помощью было слишком поздним, а заболевание перешло в тяжелую форму. Также осложниться генерализованный пародонтит может нарушением работы сердечной и сосудистой систем организма, поэтому необходимо выявить болезнь в максимально короткий срок.
В качестве профилактики заболевания врачи рекомендуют качественно и регулярно выполнять гигиенические процедуры ротовой полости. Если зубных отложений много, то следует выполнить гигиеническую чистку на профессиональном уровне. Следует лечить сопутствующие заболевания, особенно если они имеют воспалительную природу.
Читайте также:

