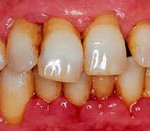
При лечении болезней пародонта гидромассаж рекомендуется
Опубликовано: 22.04.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По данным одного из последних исследований, проведенных лондонским Queen Mary University, проблемы с зубами и деснами – такими как кариес, пародонтоз и пародонтит – имеют 3,9 млрд. жителей нашей планеты. И это на 20% больше, чем в 1999 году. Какое-либо заболевание пародонта в наличии у 47% взрослых американцев, а почти 14,5% населения Германии страдает от пародонтоза.
Пародонтоз зубов представляет собой патологическое изменение тканей пародонта - альвеолярной кости, цемента зубного корня, периодонтальной связки. То есть всего опорного аппарата наших зубов.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Код по МКБ-10
Причины пародонтоза
Стопроцентно исчерпывающего ответа на вопрос, от чего бывает пародонтоз, пока нет. Но многочисленными научными исследованиями патогенеза пародонтоза доказано, что данное заболевание не относится к воспалительным…
Это дистрофическое поражение пародонта, связанное с нарушением его питания. Пародонтоз развивается в течение длительного времени вследствие воздействия таких факторов, как функциональные нарушения эндокринной системы организма, патологии сосудистой системы, расстройства системы пищеварения (желудочно-кишечного тракта), стойкий дефицит определенных витаминов (в частности витамина С).
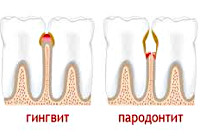
И здесь необходимо сразу же уточнить, чем отличается пародонтоз от пародонтита, поскольку это два разных заболевания, имеющих не только очень похожие названия, но и некоторые сходные симптомы. Но вот причины возникновения и механизмы развития этих болезней существенно различаются.
Если причины пародонтоза носят системный характер, а бактериальное воздействие на окружающие зубы ткани лишь усугубляет клиническую картину течения заболевания, то первопричиной пародонтита всегда является инфекция, которая накапливается в зубном налете. Проникая между зубом и десной, болезнетворные микроорганизмы находят идеальное место для размножения, и тогда начинается воспаление пародонта. Причем воспалительный процесс при пародонтите, в первую очередь, затрагивает более мягкие ткани краевого пародонта (образуя зубодесневые карманы). При отсутствии адекватного лечения в воспалительный процесс вовлекаются более глубокие слои околозубных тканей, что приводит к повышению подвижности зубов и их последующей утрате.
При пародонтозе клинико-морфологическая картина совершенно иная. Все начинается в костной ткани челюсти без малейших намеков на воспаление. Под воздействием атеросклеротических изменений сосудов и нарушений обменного характера (сахарный диабет, остепороз) запускается прогрессирующий патологический процесс, при котором происходит атрофия (уменьшение объемов и размера) альвеолярных отростков (части кости челюсти, несущей на себе зубы), нарушается процесс ороговения эпителия в десне, а в сосудах пародонта появляются склеротические изменения. А вот воспалительные очаги в слизистой десны, которые могут появиться с течением болезни, стоматологи относят к вторичным симптомам пародонтоза.
Пародонтоз при беременности может возникать из-за нарушения гормонального баланса, зубного налета и недостаточной гигиены полости рта.
Следует отметить, что британские и американские ученые пришли к выводу, что пародонтоз является первым этапом потери костной массы организма человека, известной как остеопороз. А изменения тканей пародонта выявлено у 75% больных сахарным диабетом.
Кстати, поскольку пародонтоз является дистрофическим поражением альвеолярной кости, то пародонтоз у детей не диагностируется: в детстве и подростковом возрасте костная система организма активно развивается с образованием новой костной ткани. Однако у детей с сахарным диабетом бывает другая патология (пародонтолиз), при которой, как и при пародонтите, возникает гнойное воспаление десен с образованием «карманов», разрушаются перегородки между альвеолами, и зубы стают подвижными.

[14], [15], [16], [17]
Симптомы пародонтоза
Пародонтоз имеет длительный латентный период и в течение многих лет развивается бессимптомно, медленно разрушая околозубные ткани. Первый «звоночек» наличия данной патологии – ощущение дискомфорта и легкого зуда, которые время от времени возникают в области десен.
Для легкой формы пародонтоза характерны зуд и легкое жжение в деснах, ретракция десны (уменьшение объема тканей десны или ее «оседание»). В результате шейки зубов обнажаются на треть своей высоты, уменьшается высота межзубных альвеолярных перегородок, возрастает чувствительность шеек зубов - иногда с болевыми ощущениями при приеме пищи или вдыхании холодного воздуха. Появляется зубной налет - плотные пигментированные зубные отложения.
Симптомы пародонтоза средней и тяжелой форм выражаются аналогично, но обнажение шеек зубов составляет уже половину или две трети их высоты, зубы утрачивают прочную фиксацию в десне и становятся подвижными. При этом десны не кровоточат, а бледнеют, десневые сосочки полностью сглажены. Появляются стойкие зубные отложения, но десневые карманы и выделения гноя отсутствуют.
Далее (если нет надлежащего лечения) разрушается пародонтальная связка, между зубами появляются щели, нарушается функция жевания и нормальной артикуляции. Выражено несмыкание между режущими краями и жевательными поверхностями зубов (травматическая окклюзия). Полностью нарушается прикус (зубы смещаются вперед), появляется V-образное поражение эмали зуба в области шейки с наружной стороны (клиновидные дефекты). В некоторых зубах костное ложе полностью рассасывается, и зубы - без боли и крови - выпадают…
В чистом виде пародонтоз встречается не более чем в 20-25% случаев, остальные пациенты сталкиваются не только с дистрофией околозубных тканей, но и с их воспалением, которое присоединяется по ходу развития заболевания.
В таком случае симптомы пародонтоза включают: наличие постоянных отеков и покраснения слизистой десны; кровоточивость десны и ее отслоение от зуба; сильную боль при надавливании на подвижный зуб; образование десневого кармана и наличие гноя; запах изо рта; общее плохое самочувствие нередко с повышением температуры (вследствие инфекционной интоксикации организма). При таком «букете» признаков стоматологи часто указывают в диагнозе – «гнойный пародонтоз» или «осложненный пародонтоз».
Где болит?
Что беспокоит?
Классификация пародонтоза
На сегодняшний день сами пародонтологи насчитали добрый десяток различных классификаций пародонтоза. И отмечают, что подобная ситуация вызвана двумя обстоятельствами: различиями в принципах систематизации и отсутствием единства терминологии…
Почти полстолетия ведутся споры по поводу определения форм пародонтоза. По одной версии, классификация пародонтоза включает атрофическую, дистрофическую, геморрагическую, воспалительную стадии и гнойную стадию (альвеолярная пиорея). По второй версии, у этого заболевания всего две формы - дистрофическая и воспалительно-дистрофическая. Однако гуру пародонтологии считают, что воспалительно-дистрофическая форма является тем же пародонтозом, но осложненным воспалением.
А классификация пародонтоза, которой придерживается большинство отечественных специалистов клинической стоматологии, подразумевает наличие трех форм данной болезни – в зависимости от степени ее тяжести. Это легкая, средняя и тяжелая форма. В соответствии с формами выделяются и симптомы пародонтоза.

[18], [19], [20], [21], [22], [23]
Диагностика пародонтоза
В диагностике пародонтоза данных анамнеза и клинической картины заболевания недостаточно, и точный диагноз устанавливается путем рентгенологического исследования, которое дает возможность выявить состояние кости альвеолярных отростков челюстей пациента.
Так, наличие локальных патологических изменений пародонта определяется путем проведения ортопантомографии (панорамной рентгенографии, ОПТГ). Исследование функционального состояния кровеносных сосудов пародонта и определение степени их склеротических изменений проводится с помощью реопародонтографии. А уровень кислорода в тканях пародонта специалисты стоматологических клиник выявляют с помощью полярографии. Значительное снижение этого уровня – объективный показатель наличия патологии пародонта.
Дифференциальная диагностика пародонтоза проводится с целью исключения пародонтита. Это особенно важно, когда течение пародонтоза осложнено воспалением околозубных тканей. И ключевым отличительным диагностическим признаком этих двух патологий пародонта специалисты считают отсутствие при пародонтозе патологических зубодесневых карманов. Помимо этого, с помощью рентгена врач должен убедиться в наличии характерных для пародонтоза изменениях костного рисунка, а также оценить состояние межальвеолярных перегородок зубов и поверхностей альвеолярных отростков.

[24], [25], [26], [27]
К кому обратиться?
Лечение пародонтоза
Для остановки патологического процесса и сохранности всех зубов лечение пародонтоза проводится комплексно – с использованием физиотерапевтических методов и медикаментозной терапии. Лечение проводится только в стоматологических клиниках.
Обязательное условие комплексного лечения пародонтоза – лечение того основного заболевания, которое стало его причиной (см. Причины пародонтоза). Для снижения проницаемости сосудов назначается прием аскорбиновой кислоты (витамина С), рутина (витамина Р), а также 15-20 уколов витамина В1 (5% раствор тиамина хлорида). А для стимуляции защитных сил организма врач может назначить курс инъекций таких биогенных стимуляторов, как экстракт алоэ или фибс (15-20 уколов по 1 мл подкожно). Однако следует иметь в виду, что оба этих препарата противопоказаны при тяжелых сердечно-сосудистых патологиях, гипертонии, нефрозонефрите, острых расстройствах ЖКТ и беременности на поздних сроках.
Для активизации кровообращения и лимфотока в тканях десен стоматологи назначают массаж (в том числе аппаратный), гидромассаж, дарсонвализацию, электрофорез с витаминами, а при повышенной чувствительности твердых тканей зубов - электрофорез с раствором фторида натрия. Также применяются такие физиотерапевтические процедуры, как гальванизация и ультразвуковое воздействие.
В лечении пародонтоза на ранней стадии рекомендуется применять спиртовую настойку прополиса: в виде турунд (тонких марлевых тампонов), помещаемых в десневые карманы (на 5 минут – 1-2 раза в день) или в виде полосканий: 15 мл на 100 мл воды, 4-5 раз в день в течение 3-4 дней. Прополис - хорошее профилактическое средство, которое препятствует распространению заболевания на здоровые ткани десны.
Комбинированный препарат растительного происхождения Мараславин (жидкость во флаконах) содержит экстракты травы полыни понтийской, травы чабера, бутонов гвоздичного дерева, плодов черного перца и корня имбиря. Он оказывает противомикробное, противовоспалительное, анальгезирующее, кератопластическое и кровоостанавливающее действие при стоматологических заболеваниях. Мараславин применяется в виде полосканий, ванночек и аппликаций. Полоскания проводят неразбавленным раствором препарата – по 1-2 столовые ложки 5 раз в сутки.
Лечение пародонтоза, осложненного воспалением
В случае появления при пародонтозе воспаления десны и образования пародонтальных карманов глубиной более 3 мм с гноем производится лечение, аналогичное лечению при пародонтите.
Стоматологи удаляют зубной камень - наддесневой, а затем поддесневой. Далее при местном обезболивании производится специальная стоматологическая процедура – закрытый кюретаж (выскабливание) содержимого десневых карманов. Если у пациента наблюдаются значительные гнойные выделения, то перед проведением этой процедуры производится обработка десневых карманов с использованием 3% раствора перекиси водорода, раствора риванола или химотрипсина.
Когда глубина десневых карманов превышает 5 мм, применяется их открытый кюретаж, при котором рассекается десна. Также может быть применена диатермокоагуляция с последующей обработкой обнажившегося корня зуба.
При лечении у детей и подростков воспалительных процессов в деснах, фиброматозных разрастаний местно применяют коротковолновые УФ-лучи в виде особых ламп (КУФ и ОКУФ-5) с низким давлением ртутных паров - тубус - кварц или холодный кварц. Физиологическое воздействие УФ-излучения состоит в блокировании нервных рецепторов, стимулировании костеобразования, бактерицидном и дегидратационном эффекте.
Общее УФО с использованием ламп ПРК-2 и ПРК-4 имеет нейрогуморальный механизм действия. При этом активизируется функция фосфатазы, повышается усвоение и фиксация тканями фосфора и кальция, усиливается образование витамина D из провитаминов, повышается реактивность тканей.
Одновременно с общим УФО рекомендуется назначать внутрь препараты кальция и фосфора, а также диету, богатую минеральными веществами.
Вакуум-терапия - метод лечения пародонтита низким дозированным вакуумом, предложенный впервые в нашей стране В. И. Кулажен-ко (1954). Для этих целей автор сконструировал специальный аппарат АЛП и набор электродов, позволяющих проводить диагностику и лечение пародонтита.
Метод лечения пародонтита по В. И. Кулаженко заключается в образовании гематом в десне в области переходной складки с разрежающим давлением до 40 мм рт. ст.
Предварительно удаляют местные раздражители, проводят медикаментозное лечение. Стерильную вакуумную трубку прикладывают к десне в области корней зубов. Затем включают аппарат. За 20-30 с образуется одна гематома, в течение сеанса - четыре гематомы на верхней челюсти и четыре на нижней.
Рассасываются они обычно через 3-4 дня, после чего назначают повторную вакуум-терапию. Курс лечения 5-6 сеансов.
При вакуум-терапии наряду с образованием гематом наблюдается и массирующее действие - вакуум-массаж. Массирующий эффект происходит под влиянием кратковременного разрежающего действия на ткани пародонта, приводя к перераспределению жидкостей в патологическом очаге, обогащению тканей кислородом.
Бальнеотерапия - применение при заболеваниях пародонта лечебных минеральных вод для полоскания, аппликаций, ротовых ванн, орошений и ингаляций.
Положительное действие на ткани пародонта оказывают минеральные воды источников Боржоми, Трускавца, Мацесты (Сочи), Пятигорска, Цхалтубо и др., в состав которых входят радон, сероводород и многие микроэлементы.
Заслуженное признание получили нарзанные воды кисловодского курорта, содержащие свободную углекислоту. Благотворное влияние нарзана вызвано применением гидромассажа с основанием искусственной углекислой воды.
Гидротерапия с угольной кислотой после соответствующей демонстрации осуществляется самим больным в подростковом возрасте; детям младшего возраста эту процедуру выполняет медицинская сестра.
В настоящее время гидротерапия с угольной кислотой находит широкое применение при лечении пародонтита .
Происходит механическая обработка межзубных промежутков, ложных и истинных патологических зубодесневых карманов (удаляются некротические ткани, десквамированный эпителий, мертвые лейкоциты, микробы и др.). При давлении перемещающейся струи осуществляется гидромассаж, который регулирует капиллярный кровоток и обменные процессы в тканях пародонта. Одновременно происходит химическое воздействие углекислого газа на его ткани. Это изменяет рН среды, улучшает обменные процессы, препятствует образованию зубного камня. Угольная кислота благотворно влияет на сосудистые и нервные рецепторы. В результате наступает активная гиперемия, не исключается при этом воздействие на рефлекторные зоны тройничного нерва.
Ирригацию пародонта следует понимать как местное лечение лишь условно. Несомненно, что здесь происходит рефлекторное воздействие через рецепторный аппарат. Ирригация углекислотой, оказывая местное и общее воздействие, повышает активность защитных механизмов. Наступающее улучшение условий циркуляции крови в пародонте приводит к повышению трофики.
Ирригацию углекислотой можно рекомендовать при начальной и I степени пародонтита, а также с целью профилактики его у детей и подростков.
При лечении гингивита и пародонтита в зависимости от клинических проявлений используется гидромассаж различными медикаментозными средствами. С этой целью применяются настои календулы, зверобоя, растворы фурацилина, этакридина лактата и другие противовоспалительные средства. Лекарственная гидротерапия возможна с гипотермическим и изотермическим режимом. Гидротерапия благоприятно сказывается на функциональном состоянии сосудов пародонта.
Полоскания назначают и в домашних условиях. Для этого подходит заряженный сифон с простым приспособлением из хлорвиниловых или резиновых трубок. В качестве наконечника можно использовать обыкновенную глазную пипетку. На одну процедуру расходуется 2,5-3 л жидкости (1 заряженный сифон).
Пелоидтерапия - применение лечебных грязей (пелоидов) для аппликации на десны. Рекомендуются иловые грязи одесских лиманнов, Евпатории (сакская грязь), Пятигорска и др. Физиологическое действие лечебных грязей связано с наличием в них микроэлементов, гормонов, веществ типа антибиотиков.
При пародонтите широкое применение находят также парафин и озокерит.
Парафин , обладая большой теплоемкостью и малой теплоотдачей, оказывает на ткани пародонта компрессионное действие, уменьшает их отечность, изменяет местный тканевый обмен, усиливает тканевые окислительные процессы, улучшает трофику и тонус десен, стимулирует репаративные процессы, уменьшает иммунобиологические свойства тканей пародонта. Расплавленный парафин при температуре 50-52 °С послойно аппликационным методом наносят на высушенную десну. Он, быстро остывая, образует защитную пленку, отличающуюся малой теплопроводимостью. Поверх застывшего парафина наносят более толстый слой (до 0,3 см). Длительность процедуры, проводимой ежедневно, 20-40 мин, курс лечения 15-20 сеансов.
Озокерит также благоприятно влияет на обмен в тканях пародонта, стимулирует репаративные процессы, улучшает трофику. Применение озокерита показано при пародонтите. Предварительно удаляют зубные отложения, проводят лечение патологических зубодесневых карманов. Непосредственно перед пело-идтерапией ткани пародонта орошают лекарственным раствором. Озокерит марки «Ж-50» разогревают в электропарафинонагревателе до температуры 100 °С, а затем погружают туда ватно-марлевые тампоны, которые охлаждают до 45 °С и в виде аппликаций накладывают на оральную и вестибулярную стороны десны. Экспозиция аппликации 20 мин. Курс лечения 10-15 сеансов.
Массаж. При лечении гингивита и пародонтита у детей и подростков находят применение различные виды массажа: вибрационный, вакуум-массаж, гидромассаж, пальцевой массаж.
Вибрационный массаж тканей пародонта проводится с помощью электромассажного прибора ЭМП-2 или портативного переносного аппарата «Вибромассаж» со специально изготовленным металлическим стержнем-удлинителем, который ввинчивают в корпус вибратора (насадка). Аппарат позволяет регулировать интенсивность вибрации путем кнопочного переключателя на корпусе вибратора.
Вибрационный массаж является механическим раздражителем многочисленных нервных рецепторов десен, сосудистой сети пародонта, особенно капилляров. Регулируемая интенсивность раздражения приводит к ослаблению чувствительности тканей пародонта. После массажа наступает активная гиперемия десен, расширяется капиллярная сеть и ускоряется кровоток в ней. Улучшение капиллярного кровоснабжения усиливает обменные процессы, устраняет явления гипоксии тканей пародонта. Массаж расширяет лимфатические капилляры, улучшает лимфоток, что способствует рассасыванию воспалительного экссудата, уменьшает отечность тканей. Под его влиянием усиливаются защитные свойства слизистой оболочки десны.
Вибрационный массаж применяется при лечении катарального гингивита и пародонтите.
Продолжительность первых сеансов вибромассажа не должна превышать 1-2 мин, последующие сеансы постепенно продлевают до 5 мин на каждой челюсти.
Количество сеансов подросткам определяют в соответствии с состоянием тканей пародонта, но в среднем не более 15. В период между курсами лечения рекомендуется пальцевой аутомассаж.
Вакуум-массаж применяют при лечении пародонтита. Он проводится специальными вакуумными трубочками, изготовленными из стекла, которые подсоединяются к вакуум-насосу РВН-2 с дистанционным управлением.
Вакуум-массаж активирует и улучшает обменные процессы в тканях пародонта, ликвидирует застойные явления. Возникающая под его влиянием гиперемия поверхностных сосудов улучшает кровоснабжение и питание тканей пародонта, оказывает противовоспалительное действие. Расширение просвета функционирующих капилляров, мобилизация резервных капилляров десен обогащают ткани пародонта кислородом. Воздействие на нервные окончания и на вазомоторные рецепторы способствует улучшению трофики тканей пародонта.
Гидромассаж - массаж десен перемещающейся струей воды под давлением с угольной кислотой. При этом происходит комбинированное воздействие на ткани пародонта массажа и бальнеотерапии, благотворное влияние которой подробно описано выше.
Пальцевой массаж назначается как постоянная обязательная гигиеническая процедура, имеющая большое профилактическое и лечебное значение при гингивите и пародонтите. Пальцевой массаж рекомендуется по утрам после полоскания полости рта и чистки зубов. Большими и указательными пальцами попеременно правой и левой руки производят скользящее движение по десне с вестибулярной и оральной сторон в направлении коронок зубов: на верхней челюсти от основания альвеолярной кости вниз, на нижней - вверх, затем вдоль альвеолярной кости и круговые движения. Силу нажима пальцев постепенно увеличивают. Периодически полость рта прополаскивают содовым или другим раствором. Продолжительность массажа 3-5 мин на каждой челюсти.
Криотерапия (влияние хладоагента) - воздействие низкими температурами на биологические процессы в тканях.
Оксигенотерапии придается важное значение при лечении заболеваний пародонта. Она улучшает окислительно-восстановительные процессы в организме, снижает признаки кислородного голодания в тканях пародонта. Кислород можно получать в кислородных палатках (10-12 сеансов по 10 мин) и в виде кислородной пенки внутрь (по 1/2 стакана в день на протяжении 1 мес). Широкое распространение при кислородном голодании тканей пародонта получили аппликации 3% раствора перекиси водорода и перманганата калия (1:1000).
Представляет интерес сообщение о создании длительного контакта кислорода с тканями пародонта. Изготовленный для этой цели мундштук, подающий кислород из подушки в индивидуальную оттискную ложку, позволяет создавать длительные кислородные аппликации тканей пародонта. Время одной процедуры 20-25 мин, курс лечения 2-10 сеансов с перерывом между ними 2-3 дня.
Для лечения хронического кислородного голодания тканей пародонта применяется гидрокислородная терапия. Предложен аппарат для проведения лекарственной гидрокислородной терапии, где водная струя обогащается кислородом. Кислород из водной струи освобождается, увеличивается его парциальное давление на поверхности тканей пародонта. Гидротерапия способствует образованию гиперемии десен, что благотворно влияет на физический газообмен кислорода.
Таким образом, практическое значение рационального использования физиотерапии в комплексном лечении заболеваний пародонта не требует дополнительных доказательств.
Заболевания пародонта – группа болезней, сопровождающихся поражением твердых и мягких тканей, окружающих зубы. При остром пародонтите пациенты жалуются на кровоточивость, отечность, болезненность десен, наличие гнойного отделяемого из пародонтальных карманов. При пародонтозе происходит равномерная резорбция кости, признаки воспаления отсутствуют. Идиопатические заболевания пародонта сопровождаются лизисом костной ткани. Диагностика заболеваний пародонта включает сбор жалоб, клинический осмотр, рентгенографию. Лечение предполагает ряд терапевтических, хирургических и ортопедических мероприятий.
- Причины и классификация
- 5 основных категорий
- Симптомы заболеваний пародонта
- Диагностика заболеваний пародонта
- Лечение заболеваний пародонта
- Цены на лечение
Общие сведения
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.

Причины и классификация
Основная причина заболеваний пародонта воспалительного характера – пародонтопатогены: Porphyromonas gingivalis, Actinomycetes comitans, Prevotella intermedia. Под влиянием их токсинов происходит альтерация зубоэпителиального соединения, которое служит барьером, препятствующим проникновению инфекционных агентов в направлении корня зуба. Причины идиопатических заболеваний пародонта до конца не выяснены. Ученые считают, что в основе Х-гистиоцитозов лежит иммунопатологический процесс. Весомая роль отводится генетической предрасположенности. Пародонтоз, как правило, является одним из симптомов гипертонии, нейрогенных или эндокринных нарушений.
Опухолевидные заболевания пародонта развиваются в результате хронического раздражения мягких тканей разрушенными стенками зубов, острыми краями глубоко посаженных коронок, неправильно смоделированными кламмерами съемного протеза. Провоцирующими факторами служат гормональные сдвиги, возникающие вследствие нарушения секреции гормонов надпочечниками, щитовидной и поджелудочной железами, дефицит микроэлементов и витаминов, стрессовые ситуации. Неблагоприятными местными условиями, способствующими возникновению заболеваний пародонта, являются патологии прикуса, скученность зубных рядов, аномалии положения отдельно стоящих зубов. Локализированный пародонтит развивается в результате артикуляционной перегрузки зубов, что нередко наблюдается у пациентов с вторичной адентией.
5 основных категорий
- Гингивит. Воспаление тканей десны.
- Пародонтит. Воспалительное заболевание пародонта, при котором наблюдается прогрессирующая деструкция мягких тканей и кости.
- Пародонтоз. Дистрофическое поражение пародонта. Протекает с равномерной резорбцией кости. Признаки воспаления отсутствуют.
- Идиопатические заболевания пародонта. Сопровождаются прогрессирующим лизисом тканей.
- Пародонтомы. К этой группе относят опухоли и опухолевидные процессы.
Симптомы заболеваний пародонта
При пародонтите легкой степени тяжести симптомы заболевания пародонта слабо выражены. Периодическая кровоточивость возникает во время чистки зубов, при употреблении жесткой пищи. В ходе осмотра выявляют нарушение целостности зубоэпителиального соединения, присутствуют пародонтальные карманы. Зубы неподвижны. Вследствие оголения корня зуба возникает гиперестезия. При пародонтите средней степени тяжести наблюдается выраженная кровоточивость, глубина пародонтальных карманов – до 5 мм. Зубы подвижны, реагируют на температурные раздражители. Зубные перегородки разрушаются до 1/2 высоты корня. При воспалительном поражении пародонта 3 степени пациенты указывают на гиперемию, отечность десен. Пародонтальные карманы достигают более 6 мм. Определяют подвижность зубов 3 степени. Резорбция кости в участке поражения превышает 2/3 высоты корня.
При обострении заболеваний пародонта воспалительного характера возможно ухудшение общего состояния, слабость, повышение температуры. При пародонтозе (дистрофическом заболевании пародонта) возникает убыль кости. Признаков воспаления нет, слизистая плотная, розовая. При осмотре обнаруживают множественные клиновидные дефекты. Зубные ячейки атрофируются постепенно. На начальном этапе заболевания пародонта дистрофического характера неприятных ощущений не возникает. У пациентов со средней степенью тяжести пародонтоза появляются жжение, зуд, гиперестезия. При тяжелой степени заболевания пародонта из-за потери костной ткани между зубами образуются промежутки – тремы. Наблюдается веерообразное расхождение коронок.
Пародонтомы – доброкачественные опухолевидные и опухолевые заболевания пародонта. При фиброматозе появляются плотные безболезненные разрастания без изменения цвета десны. Ангиоматозный эпулис представляет собой грибовидное выпячивание мягкоэластической консистенции красного цвета. В отдельную группу выделяют идиопатические заболевания пародонта, сопровождающиеся прогрессирующим лизисом тканей. У пациентов возникают глубокие пародонтальные карманы с гнойным отделяемым. Зубы становятся подвижными, смещаются.
На начальной стадии болезни Хенда-Шюллера-Крисчена развивается гиперплазия десневого края. В дальнейшем образуются язвенные поверхности. Зубы приобретают патологическую подвижность. Из пародонтальных карманов выделяется гнойный экссудат. Синдром Папийона-Лефевра – дискератоз подошв и ладоней. После прорезывания временных зубов у пациентов с этим синдромом возникают признаки гингивита. Вследствие прогрессирующего пародонтолизиса зубы становятся подвижными, появляются патологические карманы. После выпадения постоянных зубов разрушение костной ткани прекращается. При болезни Таратынова происходит постепенное замещение костной ткани разросшимися клетками ретикулоэндотелиальной системы с повышенным количеством эозинофильных лейкоцитов. Начинается все с гингивита, но вскоре образуются патологические карманы, заполненные грануляциями. Наблюдается патологическая подвижность зубов.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Лечение заболеваний пародонта
Выбор индивидуальной схемы лечения заболеваний пародонта зависит от этиологии и степени тяжести поражения. При пародонтите назначают профессиональную чистку, ревизию пародонтальных карманов, противовоспалительную и антибиотикотерапию. Из хирургических вмешательств в стоматологии проводят кюретаж, гингивотомию. Зубы 3-4 степени подвижности подлежат удалению. Действенными ортопедическими мероприятиями при заболеваниях пародонта являются шинирование и избирательное пришлифовывание.
С помощью временных шин удается зафиксировать подвижные зубы, что способствует более равномерному распределению жевательной нагрузки. Для улучшения кровоснабжения при пародонтозе используют физиотерапию – вакуум- и гидротерапию, электрофорез. При гигантоклеточном эпулисе новообразование удаляют в пределах здоровых тканей вместе с надкостницей. В отношении фиброматозного и ангиоматозного эпулиса придерживаются выжидательной тактики, так как после устранения местных раздражающих факторов может наблюдаться регресс новообразования.
При идиопатических заболеваниях пародонта назначают симптоматическое лечение – кюретаж пародонтальных карманов, гингивотомию, выскабливание патологического очага с введением остеоиндуктивных препаратов. При подвижности 3-4 степени зубы подлежат удалению с последующим протезированием. При болезни Папийона-Лефевра лечение симптоматическое – прием ретиноидов, смягчающих кератодермию и замедляющих лизис костной ткани. Для предотвращения инфицирования участка поражения назначают антисептики в виде ротовых ванночек, антибиотики. Прогноз при заболеваниях пародонта зависит не только от характера патологии, уровня гигиены, наличия вредных привычек и генетической предрасположенности, но и от своевременности обращения пациентов в медицинское учреждение, адекватности проводимого лечения.
Болезни пародонта – это обобщающий термин, используемый для описания инфекционного воспалительного процесса, который может поражать один структурный элемент или комплекс составных элементов пародонта. Структуры, поддерживающие зуб, представлены альвеолярной костью, периодонтальной связкой и цементом корня. Заболевания пародонта в основном спровоцированы действием зубного налета или микробной биопленкой, представляющей собой гетерогенную структуру из патогенных микроорганизмов. Более 500 видов микроорганизмов считаются потенциальными этиологическими агентами, провоцирующими поражение тканей пародонта. Кроме них, вирусы и грибки тоже играют не последнюю роль в патогенетическом процессе. При возникновении и прогрессировании заболевания патогенные микроорганизмы колонизируют область десен, окружающую зуб, а вследствие их воздействия на ткани начинает формироваться пародонтальный карман. В глубоких пародонтальных карманах можно найти до 109 разновидностей бактерий, но несмотря на потенциал многих патогенов, которые ассоциируются с заболеваниями пародонта, лишь небольшое их количество связано с активной фазой заболевания.
Socransky и коллеги разделили патогенные микроорганизмы, участвующие в прогрессировании заболевания на две основные группы: "красный" и "оранжевый" комплексы. Красный комплекс включает в себя следующие грамотрицательные анаэробные бактерии: Porphyromonas gingivalis, Treponema denticola и Tanneralla forsythia, в то время как оранжевый комплекс состоит из Prevotella nigrescens, Peptostreptococcus micros, Campylobacter rectus, Centruroides gracilis, Campylobacter showae, Eubacterium nodatum и Streptococcus constellatus. Кроме них, с болезнями пародонта тесно ассоциируются Aggregatibacter actinomycetemcomitans и Eikenella corrodens. В результате многочисленных исследований было установлено, что для достижения успешного результата лечения, один из аспектов терапии должен быть направлен именно на нейтрализацию данных бактерий, жизнедеятельность которых напрямую связана с протеканием заболевания.
Антибиотики
Системная антибиотикотерапия должна рассматриваться как один из приемлемых вариантов лечения пациентов с пародонтитом. Данный подход актуален для пациентов, резистентных к обычной терапии заболевания, или у которых наблюдаются следующие проблемы со здоровьем: наличие абсцесса, компромиссное или ослабленное состояние иммунитета, неконтролируемый сахарный диабет, присутствие признаков и симптомов системных поражений, лихорадки и лимфаденопатии. Выбор наиболее подходящего системного антибиотика должен основываться на результатах культивирования микроорганизмов и тестирования их чувствительности к определенному препарату. Таким образом, удается узнать, во-первых, какие микроорганизмы присутствуют в области поражения, и, во-вторых, подобрать наиболее эффективный и действующий агент. Но следует помнить, что системная антибиотикотерапия не должна быть единственным методом лечения, а лишь представлять собой сегмент комплексного подхода обследования, диагностики и разработки адекватной системной терапии. Антибиотикотерапия, как и какой-либо другой метод лечения, имеет свои преимущества и недостатки. Поскольку прием данных препаратов является довольно таки известным методом лечения, пациенты, как правило, понимают основные ключевые моменты данного лечения, и без проблем соглашаются на предложенный алгоритм курса медикаментов. Но вместе с тем, пациенты часто могут путать официальные основные наименования лекарств, забывать дозу, время или даже сам факт их приема, нарушая тем самым эффект их действия. Системные антибиотики могут вызывать побочные эффекты и нарушения функционирования желудочно-кишечной системы в форме диареи или абдоминальных спазмов. Другие возможные негативные влияния препаратов связаны с аллергическими реакциями и возникновением резистентности бактерий к антибиотикам при их длительном и неконтролируемом приеме. Бактериальная резистентность является серьезной проблемой в медицине, поскольку она формирует ряд других научно-клинических дилемм относительно терапевтического соотношения риска лечения против потенциальной пользы от приема антибиотиков.
Системные антибиотики достигают тканей пародонта путем транссудации из сыворотки крови, после чего проходят через соединительный эпителий и выстилку десневого кармана, чтобы попасть в область десневой борозды. Эффективная концентрация антибиотика при достижении им десневой борозды во время курсового приема отличается от таковой в любой другой системе тканей или органе с признаками инфицирования, что связано со специфической структурой пародонта. Существует ряд уже хорошо апробированных схем приема антибиотиков для лечения заболеваний пародонта, которые, как правило, используются в сочетании с механическим удалением над- и поддесневых отложений и бактериального налета. Данный подход в комплексе с эффективной домашней гигиеной полости рта направлен на снижение бактериальной нагрузки в области тканей десны выше и ниже маргинальной границы. Некоторые врачи обычно назначают схемы антибиотикотерапии для лечения и управления заболеваниями пародонта на основе амоксициллина (375 мг) и метронидазола (500 мг) при приеме препаратов 3 раза в день в течение 7 дней в сочетании с проведением скейлинга ротовой полости и полной очисткой области корней в первые 48 часов. Такой подход помогает достичь уменьшения глубины карманов и снизить уровень кровотечения, что было обнаружено при сравнении результатов лечения в исследуемой и контрольной группах. Альтернативная схема лечения предусматривает прием азитромицина (500 мг) в течение 3 дней до проведения процедуры полного удаления зубного камня и очистки поверхности корней, чтобы уменьшить количество бактерий красного комплекса и снизить показатели гингивального индекса. При отсутствии возможностей проведения посева культуры бактерий и определения их чувствительности к антибиотикам, можно пользоваться эмпирическим принципом назначения препаратов для лечения пародонтита. Обоснованные варианты лечения включают в себя комбинацию амоксициллина и метронидазола (250 мг - 500 мг каждого) с приемом препаратов 3 раза в день в течение 8 дней, или комбинацию метронидазола и ципрофлоксацина (500 мг) в течение 8 дней по 2 раза в сутки.
Местная антибиотикотерапия является альтернативным адъюватным вариантом лечения, который также может применятся в ходе лечения поражений пародонта. Суть процедуры состоит в доставке антибиотика непосредственно в пародонтальный карман – то есть прямо в место колонизации патогенных бактерий, при этом концентрация антибиотика в области поражения по сравнению с системным приемом заметно увеличивается. Другим преимуществом является отсутствие потенциальных нарушений расстройств желудочно-кишечного тракта и аллергических реакций. Первым антибиотиком, используемым для местного лечения, был Actisite (пародонтальный тетрациклин). Он состоял из нерезорбируемых, пропитанных тетрациклином, волокон, которые помещались непосредственно в пародонтальный карман и оставались там в течение 10 дней – вплоть до следующего визита к стоматологу. Со временем проходило усовершенствование препаратов и методов их доставки в область пародонтального поражения. Таким образом, был разработан Atridox (Denmat), который является первым резорбируемым антибиотиком местного действия, состоящим из гелевой формы доксициклина. Данный препарат вводится в карман с помощью шприца, и при контакте со слюной – затвердевает, приобретая восковую консистенцию. Таким образом, антибиотик может выделятся из затвердевшей фазы на протяжении 21 дня. Arestin (Orapharma) также является представителем местных рассасывающихся препаратов антибактериального действия, который состоит из гранул миноциклина в форме порошка. Поставляется он в виде ампул, заряженных в шприц. Порошок вводится непосредственно в пародонтальный карман, высокий уровень его терапевтического действия продолжается в течении 14 дней, а сам препарат остается в кармане на протяжении 28 суток. Исследования доказали, что использование антибиотиков местного действия вместе с процедурой полного удаления зубного камня и очисткой поверхности корней позволяет добиться клинически эффективных результатов: наблюдается уменьшение глубины карманов и частичное восстановление нарушенного биологического прикрепления.
Противомикробные ополаскиватели полости рта
Противомикробные полоскания являются хорошо известными и приемлемыми процедурами, эффективно дополняющими комплексное лечение воспаления тканей десен. Примерами аргументированного их использования являются ситуации, когда пациент не в состоянии обеспечить оптимальный уход за полостью рта с помощью обычных гигиенических средств в домашних условиях, например, в послеоперационный период. Чтобы правильно выбрать ротовой ополаскиватель, который бы эффективно справлялся с воспалением десен и в то же время с профилактикой зубного налета, нужно узнать имеет ли он Сертификат одобрения Американской стоматологической ассоциацией. Если да, то данный продукт прошел через ряд клинических, биологических и лабораторных испытаний, которые доказали его противовоспалительную и антибактериальную эффективность. Однако, следует понимать, что данная оценка является рекомендательной, но никак не директивной в отношении препарата. Единственными ополаскивателями, доступными на рынке с соответствующей оценкой Ассоциации, являются представители с фенольными составляющими, по типу Listerine и других аналогичных версий. Золотым стандартом среди антимикробных ополаскивателей также считается хлоргексидин глюконат (0,12%), который в США отпускается лишь по рецепту и известен под коммерческими названиями Peridex и PerioGuard (Colgate-Palmolive). Хлоргексидин является наиболее эффективным антимикробным ополаскивателем, снижающим число бактерий и обеспечивающим эффективное лечение гингивита. Препарат более эффективен в отношении грамположительных бактерий и дрожжей, и менее эффективен в борьбе с грам-отрицательными патогенами. Его обычно назначают в послеоперационный период для снижения бактериальной нагрузки в период заживления. Хлоргексидин имеет высокую субстантивность, что обеспечивает его пролонгированное действие. Некоторые побочные эффекты, связанные с использованием хлоргексидина, включают потенциальное окрашивание зубов и спинки языка; изменение вкусовых восприятий; риск возможного образования наддесневого камня, формирование признаков мукозита и десквамации эпителия. Другими противомикробными ополаскивателями, доступными для широких масс, но менее часто рекомендованными специалистами, являются производные четвертичного аммония, такие как Cepacol (Reckitt Benckiser). Продукты на основе сангвинарина, по типу Viadent, больше широко не доступны на рынке. Продукты на основе оксигенатов, как пероксид водорода, рекомендуется чаще использовать в форме пасты. Они владеют противовоспалительными свойствами, благодаря которым уменьшаются признаки кровотечения. Последнее является важным критическим показателем для оценки воспаления пародонта. Однако данные представители имеют лишь небольшое влияние на уровень бактериальной контаминации, а в последнее время все чаще высказывается мнение об их возможном канцерогенном потенциале. Триклозан является еще одним антимикробным агентом, поставляющимся в форме зубных паст и ополаскивателей. Тем не менее, согласно данных исследований, он тоже демонстрирует минимальное влияние на микробную флору полости рта, а безопасность его использования до сих пор находится под вопросом.
Противовоспалительные агенты
Мы должны помнить, что заболевания пародонта имеют инфекционную природу, а воспалительные явления являются иммунным ответом организма на микробную контаминацию. В воспаленных тканях процесс размножения патогенных бактерий происходит быстрее, что приводит к прогрессированию патологических и разрушительных эффектов воспалительного процесса, посредством активации клеток иммунной системы организма (макрофагов и их предшественников, моноцитов, лимфоцитов, и полиморфноядерных лейкоцитов, таких как нейтрофилы). Компоненты микробной структуры, по типу липополисахарида, который находится в стенках клеток грамотрицательных анаэробных микроорганизмов, активируют макрофаги для продуцирования и секретирования провоспалительных цитокинов, таких как интерлейкин-1 (IL-1) и фактор некроза опухолей-альфа (TNF-alpha). Интерлейкин-1 стимулирует резорбцию кости, а также способствует высвобождению PGE2 клетками фибробластов, которые являются основными и наиболее распространенными типами клеток соединительной ткани. Фибробласты синтезируют коллаген – основной структурный белок соединительной ткани, который является также основным компонентом волокон десны и кости. Данные клетки и клетки воспалительной реакции (нейтрофилы и макрофаги) синтезируют матриксные металлопротеиназы (ММР), которые представляют собой ферменты или белки, участвующие в ряде биологических реакций. Например, ММР-1 и ММР-8 являются ферментами, которые принимают участие в деградации коллагена, что значительно ослабляет структуру пародонта. Активация иммунной системы по своей сути является защитной реакцией организма – ответом на бактериальную инвазию, однако в ходе механизма реализации иммунного ответа происходит разрушение тканей самого организма-хозяина. Данный феномен связан с высвобождением цитокинов, провоспалительных медиаторов и ММР, поскольку данные агенты действуют не только локально на ткани пародонта, но попадая в кровоток могут вызвать и нежелательные системные эффекты.
ММР являются группой протеолитических ферментов, обнаруженных в тканях пародонта, которые в своем составе имеют коллагеназу и желатиназу. Функция данных ферментов состоит в ремоделировании внеклеточного матрикса. Поскольку исследователями было обнаружено, что доксициклин имеет антиколлагенлитические свойства, они предложили использовать его в качестве модуляторного агента для лечения пародонтита. Субантимикробные дозы доксициклина (20 мг дважды в день) являются эффективными для ингибирования активности коллагеназы, и в то же время никак не влияют на фактор антимикробной резистентности при его использовании в сочетании с полным удалением зубного камня и очисткой поверхности корней. Такой подход обеспечивает максимальный эффект для восстановления биологического прикрепления тканей и снижения глубины пародонтальных карманов.
Пероральные лекарственные средства
Нестероидные противовоспалительные препараты (НПВП) также были изучены в качестве ингибиторов реакции организма хозяина при лечении заболеваний пародонта. Механизм их действия состоит в предотвращении продукции простагландинов. Простагландин Е2 (PGE2) напрямую ассоциирован с процессами воспаления и резорбции костной ткани, что подтверждено его верификацией в пораженных пародонтальных участках. В ходе изучения различных НПВП (флурбипрофен, ибупрофен, кеторолак, напроксен, аспирин), которые вводились системно или локально, было обнаружено, что при их сочетании с процедурой полного удаления зубного камня и очисткой поверхности корней, удавалось сохранить имеющуюся высоту альвеолярного гребня, предупреждая его резорбцию. Бисфосфонаты представляют собой класс препаратов, ингибирующих резорбцию альвеолярной кости, которые также были использованы в качестве хост-модулирующих агентов при лечении заболеваний пародонта. Исследования показали, что бисфосфонаты при использовании в сочетании с полной очисткой полости рта, обеспечивают снижение глубины пародонтальных карманов и уровня кровотечения во время зондирования, а также улучшают восстановление биологического прикрепления и обеспечивают сохранение высоты альвеолярного гребня. Однако, несмотря на потенциальные преимущества бисфосфонатов, исследования показали, что длительное применение и высокие дозы препаратов инициируют остеонекроз челюстей. Очевидно, что для аргументированных выводов необходимо проведение дальнейших более детализированных исследований, которые помогут определить соотношение потенциальной пользы препаратов и относительного риска осложнений в процессе лечения пародонтита.
Хост-модулирующая терапия
Локальное применение хост-модулирующих агентов, таких как эмалевые матриксные протеины, костные морфогенетические белки и тромбоцитарные факторы роста, может быть довольно эффективным в ходе комплексного лечения пародонтита. Эмалевые матриксные протеины доступны в форме препарата Emdogain (Straumann) и успешно используются в ходе восстановления пародонтальных дефектов. Данные белки играют роль модуляторов заживления, стимулируя регенерацию всех пародонтальных компонентов поддерживающего аппарата зуба. Костные морфогенетические белки способствуют модуляции и дифференциации мезенхимальных клеток в клетки-предшественники костной ткани. Они действуют в качестве каркаса, на который может наращиваться новая костная ткань, и часто используются при направленной костной регенерации во время аугментации альвеолярного гребня. Наконец, тромбоцитарные факторы роста усиливают хемотаксис нейтрофилов и моноцитов, стимулируют пролиферацию фибробластов, а соответственно и синтез внеклеточного матрикса, а также повышают уровень дифференциации мезенхимальных клеток-предшественников, фибробластов и эндотелиальных клеток. Именно тромбоцитарные факторы роста наиболее часто используется при хирургических вмешательствах на тканях пародонта с целью ускорения их регенерации.
Выводы
Новые знания относительно хост-бактериальных взаимодействий и иммунных реакций организма, которые провоцируют поражение тканей пародонта, станут полезными для разработки более новых и эффективных концепций лечения пародонтита с использованием системных и местных антибиотиков, антимикробных ополаскивателей и принципов хост-модулирующей терапии. Результаты дальнейших исследований могут пролить свет на вспомогательную адьювантную терапию, которая может быть использована для коррекции алгоритмов лечения с целью достижения наиболее успешного эффекта комплексной терапии поражений поддерживающего аппарата зуба.
Оглавление
- Пародонтит – что это такое?
- Причины возникновения пародонтита
- Симптомы и осложнения
- Классификация
- Степени тяжести пародонтита
- Формы пародонтита
- Виды пародонтита по степени локализации
- Диагностика пародонтита
- Как лечить пародонтит?
- Профилактические меры
- Преимущества лечения в МЕДСИ
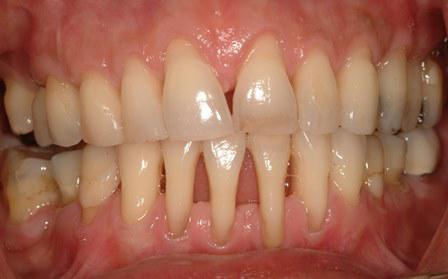
Пародонтит – распространенное стоматологическое заболевание, которым поражено около 90% взрослого населения планеты. Так же, как и кариес, он приводит к потере зубов. Но если об опасности, причинах и профилактике кариеса знают практически все, то пародонтит все еще остается для многих малоизвестным заболеванием.
Пародонтит – что это такое?
Наши зубы окружены так называемым пародонтом. Он состоит из десны, кровеносных сосудов, соединительной и костной ткани. Пародонт обеспечивает питание твердых тканей зуба и альвеолярного отростка (части челюсти, в которой расположены зубные лунки). И он же плотно удерживает зуб на его месте.
Пародонтит – это инфекционное воспаление пародонта. Чаще всего ему предшествует гингивит, при котором воспаляется поверхность десны. Появляются кровоточивость, дискомфортные ощущения. При пародонтите воспаление проникает глубже, симптомы могут усиливаться.
Если заболевание не лечить, оно переходит в пародонтоз, при котором разрушается костная ткань и начинают выпадать зубы.
Причины возникновения пародонтита
Пародонтит вызывают бактерии. А те факторы, благодаря которым в ротовой полости создается благоприятная среда для их питания и размножения, являются причиной этого заболевания. К ним относят:
- Плохую гигиену полости рта. После еды в промежутках между зубами, в десневых карманах (углублении между десной и тканью зуба) остаются частички пищи. Это отличная питательная среда для размножения бактерий. И чем реже или небрежнее мы чистим зубы, тем больше шансов развития воспаления
- Зубной камень. Каждый день на наших зубах образуется зубной налет – биопленка из бактерий. Затвердев, она образует зубной камень, который провоцирует воспаление прилегающих к зубу тканей
- Травмирование десен твердой пищей, плохо подогнанной пломбой или коронкой, жесткой зубной щеткой и т. д. Ранки являются благоприятной средой для патогенных микроорганизмов
Также к факторам, способствующим развитию пародонтита, относят:
- Невылеченные зубные воспаления (они распространяются на близлежащие ткани)
- Ослабление иммунитета из-за авитаминоза, неполноценного питания, постоянного стресса
- Курение и жевание табака
- Нарушения гормонального фона
- Снижение количества твердой пищи в рационе и, как следствие, – атрофию костных тканей
- Генетическую предрасположенность
Симптомы и осложнения
Коварство пародонтита в том, что чаще всего он протекает спокойно, без боли. Его симптомы неприятны, но не беспокоят настолько, чтобы бежать в больницу. А на плановом осмотре у стоматолога часто о них даже забывают упомянуть. Поэтому болезнь не лечится годами, пока не перейдет в запущенную форму.
Обязательно покажитесь врачу, если заметите хотя бы один из следующих признаков:
- Десны кровоточат во время чистки зубов
- У вас неприятный запах изо рта, который не исчезает после полоскания или чистки зубов
- Промежутки между зубами увеличились
- Некоторые участки десны имеют ярко-красный цвет
- Между зубом и десной появился промежуток – «карман»
- Эмаль стала чувствительной к холодному и горячему
- На участке зуба, прилегающем к десне, постоянный желтый налет
- Зубы словно стали тоньше у основания, удлинились
- Из десневых карманов выделяется гной
- Вы ощущаете боль при жевании и чистке зубов
Запускать болезнь опасно. Со временем воспаление разрушает ткани, пародонтальные карманы увеличиваются, зубы перестают в них держаться и в итоге выпадают – даже здоровые, не тронутые кариесом.
Классификация
Для выбора правильной стратегии лечения врач устанавливает тип пародонтита. Заболевание классифицируется по степени тяжести, остроте протекания, локализованности.
Степени тяжести пародонтита
В зависимости от тяжести пародонтита различают:
- Легкую степень, когда человека беспокоят только кровоточивость и дискомфорт во время чистки зубов. На данной стадии разрушено не более трети корня зуба, а глубина пародонтальных карманов – до 3 мм
- Среднюю степень, при которой карманы углубляются до 6 мм, а дегенеративные (разрушительные) процессы поражают до половины корня зуба. Пациент на этой стадии замечает, что зубы начинают расшатываться
- Тяжелую степень, во время которой изменяется внешний вид зубного ряда – увеличиваются межзубные промежутки, оголяются корни зубов. Десневые карманы увеличиваются, становятся очагами гнойных воспалений, так как в них попадает пища. Все больше тканей пародонта разрушается, зубы начинают выпадать
Формы пародонтита
По остроте заболевание делят на острую и хроническую формы.
Острый пародонтит обычно сопровождается выраженными болезненными ощущениями в месте воспаления, возникновением гнойных нарывов (абсцессов), образованием свищей, через которые гной выходит наружу. Возможно повышение температуры, общая слабость. Есть только один плюс – с острой формой чаще обращаются к врачу и начинают лечение пародонтита, что обычно предотвращает его переход в тяжелую запущенную стадию.
Хроническая форма пародонтита на ранних этапах проявляет себя, в основном, только кровоточивостью десен, неприятным запахом изо рта. Пациента почти ничего не беспокоит, но ткани пародонта тем временем воспаляются и разрушаются. Скрытая форма встречается чаще всего.
Виды пародонтита по степени локализации
По степени распространения различают:
- Локальную форму, когда поражен только отдельный участок
- Генерализованную форму, когда патологический процесс охватывает обширную область пародонта
Диагностика пародонтита
Для начала врачу необходимо ваше подробное описание проблемы. На ранних стадиях даже опытный стоматолог может не заметить заболевание – внешних признаков почти нет. А на основании ваших жалоб он обязательно назначит дополнительные исследования.
Для правильной диагностики заболевания, определения его тяжести врач стоматолог использует:
- Осмотр ротовой полости
- Рентгенографию или компьютерную томограмму – для оценки состояния тканей пародонта и корней зубов
- Реопародонтографию, при которой через ткани пародонта пропускается слабый ток. С помощью нее изучается тонус кровеносных сосудов в исследуемой области. Чем тяжелее стадия пародонтита, тем больше негативных изменений кровеносной системы определяет исследование
- Ультразвуковую остеометрию, с помощью которой оценивается степень деструктивных изменений в костной ткани
- Пробу Шиллера-Писарева, когда ротовая полость обрабатывается специальным раствором. Пораженные и здоровые ткани после обработки имеют разную интенсивность окраски
- Определение индекса кровоточивости
- Определение пародонтального индекса
- Микробиологические исследования ротовой полости – для определения типа патогенных микроорганизмов, вызвавших воспаление
- Клинические анализы мочи и крови – для выявления факторов, способствующих развитию пародонтита, а также общего состояния организма
Комплекс диагностических мер помогает определить причины, тяжесть заболевания, обширность его распространения. Дополнительные исследования помогают определить противопоказания и особенности применения терапии. В результате врач принимает взвешенное решение о методах лечения.
Как лечить пародонтит?
Современные методы позволяют вылечить даже тяжелые формы пародонтита. Но восстановить уже разрушенные ткани не удастся в любом случае. Именно поэтому нельзя допускать перехода пародонтита в тяжелую форму.
Схема лечения пародонтита обычно предусматривает:
- Ликвидацию источников инфицирования. Проводится санация ротовой полости: лечение кариозных зубов, удаление зубного камня, чистка пародонтальных карманов
- Регулярную тщательную гигиену ротовой полости. Врач-стоматолог объясняет пациенту, как правильно чистить зубы, как часто. Рекомендует лечебные зубные пасты и средства для полоскания
- Уничтожение бактериальной инфекции в пародонте. Обычно борьба ведется и на местном уровне (антибактериальные мази, аппликации, полоскания), и на системном – назначаются инъекции антибиотиков или таблетки
- Укрепление иммунитета с помощью поливитаминных комплексов, минеральных добавок, иммуномодулирующих препаратов
- Исправление прикуса, неправильно установленных коронок или пломб, которые стали причиной воспаления
- Общеукрепляющую, восстановительную терапию для тканей пародонта с помощью физиотерапевтических процедур и медикаментозных препаратов
- Коррекцию разрушенных тканей, зубного ряда в запущенных случаях. Здесь используются хирургические методы
Рассмотрим, какие процедуры и медикаменты применяются для лечения пародонтита.
- Ультразвуковая, аппаратная или лазерная чистка зубного камня и десневых карманов
- Полоскание ротовой полости антисептическими препаратами
- Обработка десен антисептическими, антибактериальными мазями и гелями
- Физиотерапевтические процедуры – УВЧ, электрофорез, воздействие ультразвуком, массаж десен, бальнеотерапия и так далее
- Шинирование зубов - хирургическая операция, при которой зубы скрепляются специальной лентой для предотвращения их выпадения
- Лоскутная операция, при которой лоскут десны срезается, открываются и вычищаются пародонтальные карманы. Затем лоскут пришивается на место таким образом, чтобы закрыть оголенные корни и укрепить десну
- Наращивание разрушенной костной ткани и другие хирургические вмешательства
Народные методы лечения можно применять только в комплексе с терапией, назначенной врачом, и только с его одобрения. Сами по себе они чаще всего не способны справиться с пародонтитом.
Профилактические меры
Лечение пародонтита – сложный процесс. Поэтому лучше всего предотвратить его развитие. К мерам профилактики относятся:
- Регулярные осмотры стоматолога (не реже двух раз в год)
- Тщательная и правильная чистка зубов. Щетка должна быть средней жесткости, движения при чистке – направлены к режущей кромке зубов, длительность процедуры – не менее 5 минут
- Регулярная профессиональная чистка зубного камня в клинике
- Полоскание ротовой полости после еды
- Регулярное использование зубной нити или ирригатора
- Включение в свой рацион твердой пищи, которая улучшает кровоснабжение десен и костной ткани челюсти, а также естественным образом очищает зубы от налета
- Осторожное отношение к слизистой оболочке рта, предотвращение ее травмирования
- Поддержание хорошего общего тонуса организма, укрепление иммунитета
- Своевременное протезирование отсутствующих зубов
- Регулярный массаж десен – несложная процедура, которую можно проводить самостоятельно. Для этого достаточно в течение 5-10 минут массировать десны пальцами (предварительно вымыв руки)
- Своевременное лечение общих заболеваний
Преимущества лечения в МЕДСИ
Сеть клиник МЕДСИ предлагает профессиональную диагностику и лечение пародонтита современными методами, а также профилактические мероприятия, такие как профессиональная чистка зубного налета и камня.
Преимущества обращения к нам – это:
- Комплексные консультации. Часто проблема затрагивает сразу несколько областей стоматологии, например, терапию и протезирование. В этом случае ваш врач обязательно пригласит на консультацию смежных специалистов
- Составление прозрачного и подробного финансового плана лечения, который поможет вам спланировать расходы и даст возможность «заморозить» цены на услуги
- Комфорт. Уютные места ожидания и приемные кабинеты, использование современных технологий диагностики и лечения дают вам ощущение комфорта на всем протяжении пребывания в клинике
- Отличная техническая оснащенность. В наших клиниках можно провести все необходимые диагностические обследования, включая конусно-лучевую компьютерную томографию. Все оборудование – от ведущих европейских производителей
- Возможность лечения во сне, с использованием щадящей медицинской седации (наркоза). Такое лечение поможет полностью избежать дискомфорта и провести объемные работы в короткое время
Вы можете быть уверены, что в наших клиниках вам проведут точную, комплексную диагностику, назначат правильное лечение и тщательно проследят за его эффективностью.
Читайте также:

