Сестринский процесс при кариесе
Опубликовано: 25.04.2024
Сестринский процесс – это совокупность проводимых медицинской сестрой мероприятий по оказанию помощи пациенту, ориентированной на его потребности, с целью предупреждения, облегчения, уменьшения или сведения к минимуму проблем (трудностей), возникающих у него в связи с заболеванием.
Стоматологические заболевания являются одними из наиболее распространенных, практически у каждого человека рано или поздно появляется потребность в посещении стоматолога в связи с развитием какого-либо заболевания (пульпит, кариес, стоматит и т.д.)
В настоящее время в структуре заболеваемости среди всех стоматологических болезней одно из ведущих мест занимают стоматиты. Их распространенность среди населения неуклонно растет и составляет по различным данным до 65%.
Готовые работы на аналогичную тему
- Курсовая работа Сестринский процесс в стоматологии 470 руб.
- Реферат Сестринский процесс в стоматологии 260 руб.
- Контрольная работа Сестринский процесс в стоматологии 220 руб.
И, если при некоторых стоматологических заболеваниях исход зависит в основном от действий врача и поведения пациента, то при лечении стоматитов большая роль отводится медицинской сестре. Поэтому рассмотрим особенности сестринского процесса в стоматологии на примере стоматитов.
Стоматит является воспалительным заболеванием слизистой оболочки ротовой полости.
Непосредственной причиной развития стоматита являются различные микроорганизмы (бактерии, дрожжеподобные грибы, вирусы). В некоторых случаях воспаление слизистой ротовой полости может быть связано с интоксикацией, воздействием медикаментов или другими заболеваниями.
Способствующим фактором развития стоматита является снижение иммунитета. При этом микробы, обитающие в полости рта постоянно и до сих не дававшие о себе знать, начинают проявлять патогенные свойства.
Цели сестринского процесса при стоматитах:
- решение проблем пациента со здоровьем, возникающих в связи с развитием заболевания;
- предотвращение появления потенциальных проблем и поддержка здоровья больного;
- повышение эффективности и качества лечебного процесса;
- снижение сроков лечебного процесса с минимальным привлечением дополнительных средств или без такового.
Этапы сестринского процесса при стоматитах
Особенности этапов сестринского процесса при стоматитах:
Сестринское обследование. На этом этапе проводится подробный опрос пациента (или его родственников) относительно имеющихся жалоб, особенностей и условий развития настоящего заболевания, заболеваний, перенесенных ранее в течение жизни, аллергологического анамнеза и других проблем, которые могут оказывать влияние на течение основного заболевания или просто волнуют больного. Также на этом этапе медицинская сестра проводит осмотр пациента, уделяя особое внимание состоянию слизистой оболочки ротовой полости, а также полости носа, глотки и зубам, так как проблемы с рядом расположенными органами могут оказывать непосредственное влияние на эффективность лечения основного заболевания. Лучшим источником информации в большинстве случаев является пациент, поэтому перед проведением обследования медицинской сестре важно установить доверительные взаимоотношения с пациентом. Зачастую пациент, положительно настроенный отвечать на вопросы, дает наиболее точную информацию. Другими источниками информации могут выступать члены семьи, коллеги и друзья пациента, другие медицинские работники, работавшие ранее с этим больным, медицинская документация (выписка из истории болезни, амбулаторная карта и т.д.), специальная медицинская литература.
Сестринский диагноз. На этом этапе медицинской сестрой идентифицируются проблемы и потребности больного в наблюдении и уходе. Проблемы пациента могут быть краткосрочными, например, снятие или ослабление боли в настоящий момент, и долгосрочными, например, устранение всех симптомов заболевания через 7-10 дней и предупреждение повторного высыпания элементов. Другими примерами сестринского диагноза при стоматите являются: дефицит знаний у пациента и его родственников о характере и особенностях заболевания, наличие инфекционной опасности для окружающих, необходимость рационального питания больного стоматитом, дефицит знаний о необходимости тщательной гигиены полости рта, наличие симптомов интоксикации и др.
Сестринское планирование. На этом этапе медицинская сестра составляет план сестринских вмешательств, при этом важно определить приоритеты по уходу, цели и ожидаемые результаты ухода за пациентом. Так, с целью устранения дефицита знаний у пациента и его родственников о характере и особенностях заболевания, медсестра планирует провести с ними обучающее мероприятие, касающееся также и вопросов по особенностям ухода. Для того, чтобы обеспечить инфекционную безопасность окружающих, больного необходимо изолировать и обеспечить его отдельными предметами ухода и посудой. Для наилучшего эффекта терапии и скорейшего выздоровления больному стоматитом должно быть организовано рациональное питание. Следует исключить из рациона соленые и острые блюда, пища должна быть полужидкой или жидкой, теплой, ни в коем случае не горячей в целях исключения раздражения слизистой оболочки ротовой полости. Также больной должен быть обеспечен обильным витаминизированным питьем с целью устранения симптомов интоксикации, и в целом для укрепления защитных сил организма. Для профилактики осложнений, в том числе присоединения другой бактериальной инфекции, необходимо соблюдать санитарно-гигиенический режим в помещениях: регулярно проветривать их, проводить влажную уборку и обработку поверхностей дезинфицирующим раствором. Не менее важно провести с пациентом беседу о важности тщательного мытья рук и соблюдения мер гигиены в уходе за ротовой полостью, недопустимости касания болезненных элементов руками. В план сестринских вмешательств обязательно включается пункт о выполнении назначений врача. Обычно назначаются местные обезболивающие и дезинфицирующие средства и препараты, повышающие иммунитет.
Реализация плана вмешательств. На этом этапе медицинская сестра выполняет на практике все запланированные ею действия по удовлетворению различных нужд пациента. В ходе процесса план и, соответственно, его реализация, могут меняться в зависимости от условий и обстоятельств.
Оценка полученных результатов. На этом этапе оценивается эффективность проведенного сестринского ухода. Если результаты расходится с поставленными целями, план действий пересматривается и выполняется снова с дальнейшей повторной оценкой.

Кариес считается самой распространённой болезнью на свете. С ним так или иначе сталкивается более 90 % населения земного шара. О профилактике и лечении кариеса нам рассказал стоматолог-ортопед-терапевт «Клиники Эксперт» Иркутск Зоригто Мунгэн-Доржеевич Ошоров.
— Зоригто Мунгэн-Доржеевич, что такое кариес?
— Это деминерализация и разрушение тканей зуба в результате комплексного воздействия неблагоприятных внешних и внутренних факторов.
— Каковы причины возникновения кариеса?
— Основная причина — изменение кислотности в полости рта под воздействием бактерий и возникающих в процессе их жизнедеятельности органических кислот. К этому чаще приводит плохая гигиена вкупе с большим количеством пищи, богатой углеводами.
— Каковы симптомы кариеса? Он всегда проявляется болью?
— Не обязательно. Симптомы кариеса (боли во время приёма пищи, чувствительность зубов, застревание пищи между зубами) появляются на поздних стадиях болезни, когда деструкция тканей уже значительна. Если патологический процесс только начинается, пациент, как правило, ничего не чувствует. Поэтому так важны профилактические осмотры.
— Расскажите, пожалуйста, о классификации кариеса.
— Существует несколько классификаций. Наиболее востребована классификация по глубине процесса. Согласно ей, выделяют следующие стадии кариеса:
- Стадия пятна. Деминерализация эмали только начинается, поражённый участок можно опознать по пятну белого цвета.
- Поверхностный кариес. Деминерализация эмали значительна, но другие ткани зуба не затронуты.
- Средний кариес. Патологический процесс затрагивает эмалево-дентинное соединение.
- Глубокий кариес. Поражены все слои твёрдых тканей зубов.
- Осложнённый кариес. Начинается воспаление внутренних тканей зуба.
— На чём основывается диагностика кариеса?
— Приём начинается с опроса пациента и осмотра полости рта. Кариес не всегда хорошо заметен при осмотре, некоторые участки зуба скрыты даже от врача. Поэтому дополнительно используются рентгенодиагностика (RVG, ОПГ, КЛКТ), окрашивание специальными составами, осмотр в трансиллюминационном освещении. Определить стадию кариеса также помогает электроодонтодиагностика.
— Какие методы лечения зубов при кариесе использует современная медицина?
— Всё зависит от стадии и формы кариеса. В большинстве случаев люди приходят на приём уже со значительной деструкцией зуба.
На первой стадии — стадии пятна — процесс ещё обратим. Поэтому возможно неинвазивное лечение. Достаточно применения реминерализующих препаратов. При последующих стадиях, когда произошло необратимое поражение тканей, без инвазивного лечения не обойтись, необходимо использовать бормашину. С её помощью удаляют поражённые кариесом ткани. Образовавшийся дефект восстанавливают. В зависимости от конкретной ситуации для этого применяют пломбы, вкладки и даже коронки. Если объём необратимо изменённых тканей невелик, можно проводить воздушно-абразивную обработку. Это более щадящий метод. Он подходит для детей, а также для взрослых, боящихся лечить зубы. Перспективным методом лечения является лазеротерапия.
— Брекеты увеличивают риск развития кариеса?
— Безусловно. Кариес не появляется непосредственно под брекетами, поскольку адгезивный, или клеевой, состав служит хорошим барьером для развития кариеса. Но вокруг брекетов скапливается зубной налёт, это и становится причиной развития болезни.
Однако отказываться от исправления прикуса не стоит. Нужно только помнить, что во время ношения ортопедических скоб необходим более тщательный уход за полостью рта. Установка брекетов требует от пациента особой ответственности.
— Можно ли вылечить кариес, если он возник вокруг брекетов?
— Разумеется. Ни в коем случае нельзя ждать, пока брекеты снимут. Исправление прикуса — долгий процесс. Кариес за это время способен вовсе разрушить зуб.
Как только кариес выявлен, приступают к лечению. Всю систему при этом снимать не требуется. На время лечения снимают только коррекционную дугу. После лечения её возвращают обратно.
— Что нужно делать для профилактики кариеса?
— Самое очевидное: чистить зубы два раза в день. Утром после завтрака (именно после) и вечером (перед отходом ко сну). Выбор зубной пасты лучше обсудить со стоматологом. Количество вариантов сейчас огромно. Нужно учитывать конкретную ситуацию (образ жизни человека, особенности здоровья, состав питьевой воды в данной местности и т. д.). Одному человеку паста с содержанием фтора необходима, другому противопоказана. Также врач может рекомендовать дополнительные средства, ополаскиватели.
Важно, чтобы в питьевой воде содержалось достаточно фтора. По рекомендации ВОЗ, количество фтора в воде должно быть не менее 1 мг/л, но не более 1,5 мг/л. Если содержание ниже нормы, возникает кариесогенная ситуация. Если фтор поступает с избытком, появляется другая болезнь — флюороз.
Каждые 6 месяцев нужно приходить на плановый профилактический осмотр к стоматологу. Это позволит обнаружить кариес на ранней стадии. Также врач может вовремя отследить кариесогенную ситуацию и дать дополнительные рекомендации по профилактике.
— Каковы особенности лечения кариеса у беременных?
— Лучше всего посетить стоматолога ещё при планировании беременности, вылечить все выявленные болезни. Я понимаю, что ситуации бывают разные. Но избавиться от кариеса до беременности крайне желательно.
Затем во время беременности необходимо регулярно каждый триместр проходить осмотр у стоматолога, чтобы при появлении болезни диагностировать её ещё на стадии пятна.
Об услугах по диагностике и лечению кариеса можно подробнее узнать здесь:
Для справки:
Ошоров Зоригто Мунгэн-Доржеевич
В 2010 году окончил Иркутский государственный медицинский университет (стоматология)
2011 год — интернатура по стоматологии в Иркутском государственном медицинском университете
Цикл переподготовки по ортопедической стоматологии в 2011 году, циклы переподготовки по терапевтической стоматологии в 2012 году
В 2016 году — повышение квалификации по ортопедической стоматологии, а в 2017 году — по терапевтической стоматологии

Кариес, который сопровождается разрушением глубоких слоев дентина вблизи пульпы зуба, называется «глубоким кариесом».
Жалобы пациентов с глубоким кариесом:
- наличие полости
- кратковременные боли от сладкого, кислого
- кратковременные боли от холодной и горячей пищи и напитков
- незначительные боли при попадании пищи в кариозную полость
- жалобы могут полностью отсутствовать
При зондировании глубокого кариеса, как правило, выявляется болезненность.
Особенности глубокого кариеса
Глубокий кариес в некоторых случаях не удается отличить от хронического необратимого пульпита из-за сходства картины и жалоб пациента. Подробный опрос пациента увеличивает точность диагностики глубокого кариеса в том случае, когда пациент прислушивается к своим ощущениям и может точно их описать.


Лечение глубокого кариеса в одно посещение
Выполняется обезболивание (местная анестезия). Под анестезией раскрывают кариозную полость и удаляют все пораженные ткани до тех пор, пока полость не будет иметь твердые, плотные стенки и дно.
Как правило, при глубоком кариесе дно полости расположено вблизи пульпы зуба. Пульпа очень чувствительна к любому виду воздействия: химическому, термическому, механическому, и в неблагоприятных для неё условиях развивается острое воспаление пульпы – пульпит. Зубы с пульпитом требуют эндодонтического (внутриканального) лечения.
Чтобы не допустить развития острого пульпита во время лечения глубокого кариеса, необходимо нанести лечебное средство на дно и/или тщательно изолировать пульпу от пломбы (пульпа соединяется с полостью через крошечные канальцы).
В качестве лечебного средства используют лечебные прокладки, которые вызывают уплотнение или утолщение дентинной прослойки между пломбой и пульпой (путем стимуляции клеток пульпы). Далее следует – изолирующая прокладка (стеклоиономерный цемент) и пломба.
Второй метод предполагает изоляцию пульпы инертным для нее материалом (цемент на основе МТА) с последующим наложением пломбы.
Пример лечения глубокого кариеса


Пациенту необходимо явиться к стоматологу через 6 месяцев после наложения пломбы, чтобы убедиться в эффективности мероприятий: отсутствие жалоб, живая пульпа, здоровая кость вблизи верхушки корня зуба.
Лечение глубокого кариеса в два посещения
В первое посещение выполняется обезболивание (местная анестезия). Под анестезией раскрывают кариозную полость и удаляют все пораженные ткани до тех пор, пока полость не будет иметь твердые, плотные стенки и дно. Затем – наложение лечебной прокладки и временной пломбы.
Далее – наблюдение от нескольких дней до нескольких недель. При отсутствии жалоб во второе посещение производится замена временной пломбы на постоянную. Явка через 6 месяцев после наложения пломбы, чтобы убедиться в эффективности мероприятий: отсутствие жалоб, живая пульпа, здоровая кость вблизи верхушки корня зуба.
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта. Что же такое пародонт?
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта.
Что же такое пародонт? Пародонт — это комплекс тканей, которые окружают зуб и обеспечивают его фиксацию в челюстных костях. В этот комплекс включают десну, периодонтальную связку, соединяющую корень зуба с костной лункой, костную ткань альвеолярных отростков и цемент корня зуба. При различных заболеваниях пародонта в патологический процесс может вовлекаться какая-либо часть пародонтального комплекса либо весь пародонт в целом. Характер патологического процесса также бывает различным: дистрофический, воспалительный или опухолевый.
Среди всех заболеваний пародонта 90-95% приходится на воспалительные, такие как гингивит и пародонтит. Поэтому именно на них мы остановимся наиболее подробно.
Гингивит — это воспалительный процесс в тканях десневого края, при котором поражаются только поверхностные ткани десны.
Пародонтит — это воспалительный процесс, в который вовлекаются все структуры пародонта. Он характеризуется разрушением зубодесневого соединения и прогрессирующей деструкцией альвеолярных отростков челюстных костей.
Фактически гингивит и пародонтит — это две взаимосвязанные формы заболевания, поскольку воспалительный процесс возникает сначала в тканях десны, и постепенно в него вовлекаются подлежащие структуры пародонта: зубодесневая связка и альвеолярная кость.
В настоящее время установлены основные местные патогенетические факторы, лежащие в основе воспалительных заболеваний пародонта. Это скопление зубного налета (микробный фактор), нарушение строения преддверия полости рта, зубочелюстные аномалии и супраконтакты.
Воспалительный процесс в тканях десны изначально возникает из-за массивных микробных скоплений и выделяемых ими ферментов и токсинов. Пока воспаление ограничивается только десной, а подлежащие ткани не затронуты, мы имеем дело с гингивитом, который протекает с периодами обострения и ремиссии, с различной степенью активности у разных пациентов.
 |
| Рисунок 1. Хронический гингивит. |
Различие в характере течения гингивита определяется состоянием защитных механизмов общего характера у пациентов. Именно поэтому, при абсолютном признании микробного фактора в качестве причинного, никогда не подвергалась сомнению «заинтересованность» всего организма в развитии и течении этого, казалось бы, сугубо местного процесса.
Какие жалобы предъявляют пациенты при гингивите?
Чаще всего это жалобы на кровоточивость десен.
Кровоточивость десен во время чистки зубов отмечают практически все пациенты с гингивитом. Могут быть жалобы также на боль и кровоточивость десен во время приема пищи. Общее состояние за редким исключением не нарушено.
При осмотре пациентов, как правило, определяется большое количество мягкого зубного налета, особенно в области шеек зубов. Десневой край обычно гиперемирован, отечен, десна легко кровоточит при зондировании.
Поскольку при гингивите воспалены только поверхностные, хорошо доступные для обзора и направленных лечебных вмешательств ткани, лечение этого заболевания очень эффективно.
Основным методом лечения и профилактики гингивита является удаление микробных скоплений, то есть гигиенические мероприятия.
Гигиенические средства — пасты и зубные щетки — основное оружие против воспалительных заболеваний пародонта. Более того, они одинаково эффективно действуют как против воспаления в пародонте, так и против кариеса, так как микробный фактор и в том и в другом случае является основным.
Однако, несмотря на наличие столь действенного и доступного профилактического и лечебного средства, проблема воспалительных заболеваний пародонта остается очень актуальной. Уже в детском возрасте в 30-80% случаев диагностируется начальная стадия заболевания в виде поверхностного воспаления — гингивита, для течения которого характерно чередование периодов интенсивной воспалительной реакции и относительно благополучного состояния пародонта. С возрастом интенсивность и распространенность воспалительной реакции в пародонте нарастает: у подростков с гингивитом в 2-6% случаев отмечаются деструктивные изменения в пародонте. Позже частота поверхностных воспалительных изменений, проявляющихся в виде гингивита, уменьшается, и значительно увеличивается распространенность более глубоких деструктивных явлений в пародонте различных степеней тяжести.
 |
| Рисунок 2. Хронический пародонтит. |
Проблема адекватного гигиенического ухода за полостью рта, привития необходимых гигиенических навыков детям крайне сложна. На сегодняшний день на отечественном рынке представлены гигиенические средства (пасты и щетки) довольно высокого качества. Вопрос в другом: чтобы добиться необходимой очистки зубов и десен, необходимо не менее 20 раз провести щеткой по одной поверхности зуба, общее время чистки зубов — с наружной и внутренней сторон — должно составлять не менее трех минут, иначе микробная бляшка сохраняется. Кроме того нужно обязательно обрабатывать межзубные промежутки с помощью флоссов (зубных нитей). К этому необходимо приучать детей с самого раннего возраста, чтобы сформировать у них потребность в такой чистке зубов не менее двух раз в день.
Пока ребенок не будет устойчиво мотивирован к такого рода уходу, трудно ожидать ощутимых результатов в отношении состояния десен и зубов. Следует помнить, что качество очистки зубов в большей степени зависит от индивидуальных мануальных навыков. Многие дети при всем желании просто не могут хорошо вычистить зубы, даже если очень стараются. Сказанное впрямую относится к детям с нарушениями общего развития.
Какой же из этой ситуации может быть выход? Врач должен регулярно проводить соответствующую обработку или назначать препараты, эффективно подавляющие активность микроорганизмов и замедляющие формирование микробных скоплений. В этих целях на сегодня наиболее эффективен препарат хлоргексидина биглюконат, резко ингибирующий жизнедеятельность всех микробных скоплений, которые вызывают повреждение тканей пародонта и твердых тканей зуба. Кроме того, он активно подавляет вирусы герпеса, грибов, оказывает слабый обезболивающий эффект. Недостаток этого средства — устойчивый горький вкус, что ограничивает применение данного препарата, особенно у детей. Недавно появившийся на нашем рынке препарат корсодил лишен указанного недостатка. В силу этого он получил широкое распространение во многих странах мира. Окрашивание поверхностей языка и пломб — свойство хлоргексидина — явление временное, которое достаточно быстро проходит. Зато эффект от применения хлоргексидина и в качестве лечебного, и в качестве профилактического средства очень высок и стабилен. Пациенты применяют препарат самостоятельно, курс лечения составляет 5-7 дней.
Как только воспаление преодолевает основной барьер — зубодесенное соединение, — оно устремляется в подлежащие ткани — на периодонт и альвеолярную кость. Являясь логическим продолжением гингивита, эта форма обретает абсолютно новые черты. Во-первых, формируется пародонтальный карман, в котором микробные скопления оказываются надежно скрыты и не удаляются во время чистки зубов. Во-вторых, в глубине пародонтальных карманов активно размножаются наиболее агрессивные микробные виды — анаэробы, спирохеты, повреждающий потенциал которых чрезвычайно высок. В-третьих, из карманов и сами микроорганизмы, и их ферменты и токсины с легкостью проникают в подлежащие структуры, растворяя их. Как следствие, снижается устойчивость зубов, они становятся подвижными, а механическая нагрузка на зубы при жевании оказывается травматичной. Вследствие этой травмы разрушение опорного аппарата зуба идет особенно быстро, что, в свою очередь, еще больше способствует распространению микробных скоплений. Формируется пародонтит.
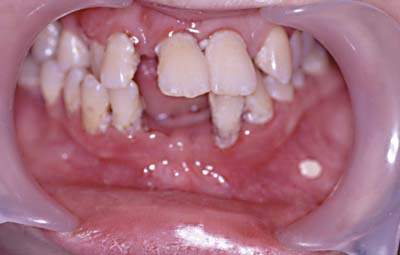 |
| Рисунок 3. Быстропрогрессирующий пародонтит. |
Жалобы, которые обычно предъявляют пациенты, — подвижность зубов, кровоточивость десен, неприятный запах изо рта, веерообразное расхождение верхних фронтальных зубов, оголение шеек зубов.
При осмотре отмечается гиперемия десневого края, часто с цианотичным оттенком, десна неплотно прилегает к шейке зубов.
При зондировании определяются пародонтальные карманы различной глубины, в зависимости от степени тяжести процесса. Имеются над-и поддесневые зубные отложения. При выраженном процессе могут иметь место гнойные выделения из пародонтальных карманов и значительная подвижность зубов. Рентгенологически при пародонтите отмечается снижение высоты альвеолярного отростка за счет резорбции костной ткани межальвеолярных перегородок.
Лечение пародонтита направлено в первую очередь на удаление микробных скоплений, зубного камня и грануляций из пародонтальных карманов. При значительной глубине пародонтальных карманов их тщательная обработка возможна только хирургическим путем. А после проведения операции основная задача — не допустить вновь активного проникновения микробных масс вглубь. Этого добиться уже сложнее, но опять-таки главным методом профилактики в этом случае является качественная контролируемая гигиена полости рта, назначение эффективных антимикробных полосканий, среди которых корсодил сегодня признан наиболее эффективным.
Есть ряд форм воспалительных заболеваний пародонта, отличающихся повышенной агрессивностью. Основное их отличие — в присутствии специфических микроорганизмов и их сочетаний.
Препубертатный пародонтит. Процесс возникает в детском возрасте, в него вовлекаются зубы постоянного и даже молочного прикуса. Раннее развитие и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты общей защиты — моноцитов и полиморфноядерных лейкоцитов. В таких случаях тактика специалистов сводится к более тщательному антимикробному контролю. Но результат может быть обеспечен только усилиями специалистов общего профиля — в случае, если удается устранить дефекты клеток крови с помощью направленного медикаментозного воздействия.
Очаговый ювенильный пародонтит. При этой форме парадонтита происходит избирательное поражение опорного аппарата первых постоянных зубов. Заболевание вызывается видом Actinobacillus Actinomycetes comitans. В большинстве случаев возникает у детей, родители которых являются носителями микроорганизма. Процесс протекает при минимальной воспалительной реакции. Быстрое его распространение обусловлено тем, что данный вид микроорганизмов обладает способностью подавлять хемотаксис лейкоцитов, а антитела в таких условиях не успевают образовываться. Поэтому последующие постоянные зубы повреждаются редко, так как позднее успевают сформироваться и проявить свое защитное действие специфические антитела. Лечение включает активную антибиотикотерапию — на протяжении не менее 3 недель — в сочетании с местными вмешательствами. Длительность и необходимость общей антибиотикотерапии обусловлены тем, что микроорганизмы не только населяют зубодесневую бороздку, а в последующем — пародонтальный карман, но еще и проникают вглубь тканей и костных структур, где достаточно стойко сохраняются.
Быстропрогрессирующий пародонтит, а также пародонтит, устойчивый к лечебным вмешательствам, — вызывается специфической микрофлорой: Porphyromonas gingivalis (ранее — бактериоиды) Actinobacillus Actinomycetes comitans и Prevotella intermedia. Причем обычно имеет место именно их сочетание. В этом случае указанные микроорганизмы проявляют резко положительное синергическое взаимовлияние, и микробный состав не только обусловливает резкое деструктивное влияние на ткани, но и подавляет эффект защитных клеток. Кроме того, характерна инвазия этих микроорганизмов вглубь тканей.
 |
| Рисунок 4. Пародонтоз. |
Врачебная тактика состоит в тщательной механической обработке пародонтальных карманов и интенсивной антимикробной терапии. Эффективно местное применение метронидазола или тетрациклина внутрь. Лоскутные операции целесообразно проводить не ранее чем через 3-4 недели после начала антимикробной терапии, иначе — при сохранении жизнеспособности перечисленных микроорганизмов — хирургическое лечение окажется неэффективным. Хороший эффект после хирургического лечения оказывает корсодил. Учитывая относительную местную ареактивность, самым надежным критерием эффективности лечения является микробиологический анализ содержимого пародонтальных карманов и тканевых биоптатов. Из этого следует, что в ряде случаев лечение таких пациентов целесообразно проводить только в специализированных учреждениях, имеющих необходимую базу. И конечно же, никакое лечение не может оказаться результативным, тем более когда речь идет об отдаленном прогнозе, если отсутствует надлежащий уход за полостью рта.
Одно из заболеваний, в основе которых лежит дистрофический процесс, — пародонтоз. Пародонтоз представляет собой атрофически-дистрофический процесс в тканях пародонта. Это заболевание имеет довольно скудную симптоматику. Что же приводит пациентов к врачу?
В основном это косметический дефект, выражающийся в том, что происходит обнажение корней зубов и увеличение их клинической коронки. Пациенты жалуются на то, что «десна оседает, а зубы становятся длинными», особенно это беспокоит их во фронтальном отделе. В ряде случаев больных беспокоит зуд в деснах, а также болевые ощущения со стороны обнаженных шеек зубов.
При осмотре чаще всего наблюдается равномерность атрофических проявлений в области всех зубов и вовлечение в процесс непосредственно зубных тканей — это выражается в наличии так называемых клиновидных дефектов. Данная патология отличается медленным течением и относительной асимптоматичностью.
Причина этой патологии неясна, ее рассматривают либо как преждевременное развитие инволюционных процессов, либо как проявление общих нарушений в пародонте, то есть синдрома или симптома общих нарушений. Однако очень конкретная и четко выраженная клиника позволяет выделять данную форму заболевания.
Адекватного лечения пародонтоза не существует, поскольку не установлена причина заболевания. Врач проводит только симптоматическое лечение — устраняет повышенную чувствительность зубов, назначает массаж или аутомассаж десен с целью коррекции трофических нарушений, а также проводит пломбирование клиновидных дефектов. Стремясь пойти навстречу пожеланиям пациентов, некоторые хирурги проводят вестибулопластические операции. Однако этого делать не следует, поскольку эффект от таких вмешательств оказывается очень кратковременным.
Что на самом деле эффективно, так это применение средств, устраняющих болевую чувствительность обнаженных щеек зубов. Для этого используют фтор-лак, флюогель, порошок питьевой соды. В настоящее время на рынке появилась паста сенсодин, которая успешно снимает повышенную чувствительность зубов, и пациент может использовать ее самостоятельно. Врач должен предупредить пациентов с таким заболеванием о том, что им нельзя пользоваться жесткой щеткой и проводить горизонтальные движения, чтобы не усиливать глубину клиновидных дефектов.
Опухолевые и опухолеподобные поражения также относятся к числу заболеваний, которые трудно прогнозировать, так как они развиваются только у лиц, имеющих склонность к данному процессу. А толчком к началу развития процесса могут быть гормональные сдвиги, в частности накопление соматотропного гормона в периоды полового созревания или беременности, наличие хронического травматического фактора, предшествующее воспаление. Однако все это лишь дополнительные факторы риска, провоцирующие развитие подобных поражений у лиц, предрасположенных к данному процессу.
Меры лечения и профилактики состоят в устранении травмы, воспаления и, при необходимости, в хирургическом удалении разросшихся тканей (при фиброматозе десен, гипертрофическом гингивите, эпулисе, межкорневой гранулеме). В настоящее время появился еще один достаточно серьезный фактор, провоцирующий развитие подобного рода патологии: использование молодыми людьми анаболиков при занятиях культуризмом и профессиональными силовыми видами спорта. Возможности врача здесь скромны: разъяснение и совет.
Что реально приводит в таких случаях к положительному результату? Максимально тщательная гигиена полости рта, использование самими пациентами эффективных антисептических и антибактериальных полосканий после активного лечебного курса.

гинеколог / Стаж: 22 года
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Кариес — патологический процесс, который возникает в твердых тканях зубов и приводит впоследствии к их разрушению. Считается самым распространенным в мире стоматологическим заболеванием, поскольку болеют им около 93% человек. Статистические данные также подтверждают и то, что около 95-98% взрослых прибегают к пломбированию зубов из-за кариеса. Менее всего заболевание распространено в экваториальных странах. Наибольшее количество больных зафиксировано в странах Скандинавии, Европы и Северной Америки.

Учеными было разработано несколько классификаций кариеса. В частности, Всемирная организация здоровья выделяет кариес дентина, эмали, цемента, приостановившийся кариес и одонтоплазию. Кариес может быть осложненным и неосложненным. К осложненным разновидностям заболевания относят пульпит (воспаление в мягких тканях зуба, которое может распространяться на челюсти) и периодонтит (воспаление тканей, которые окружают корень зуба).
К разновидностям неосложненного кариеса относят следующие: стадия пятна (поверхностное поражение эмали, на которой появляется небольшое меловое пятно), средний (воспалительный процесс затрагивает дентин и эмаль), поверхностный (характеризуется слабым повреждением эмали), глубокий (патологический процесс распространяется на пульпу). Классифицируют патологию также зависимо от времени ее возникновения: первичный кариес развивается на вполне здоровом зубе, а вторичный — под пломбой зуба, который уже лечили.
Механизм появления кариеса
Механизм возникновения кариеса довольно сложный, поскольку помимо активного воздействия микроорганизмов и ферментирования углеводов в нем также участвует множество предрасполагающих факторов. Кариес представляет собою вялотекущий процесс, который может длиться несколько лет. К основным факторам, которые могут его провоцировать, относят следующие:
- гигиена ротовой полости — на зубах постоянно скапливается налет, который нужно ежедневно утром и вечером удалять зубной щеткой, поскольку в ином случае вероятность возникновения кариеса увеличивается;
- особенности строения зубов — зубной налет обычно скапливается в зубных щелях и создает благоприятные условия для брожения микробов;
- количество слюны — регулярное очищение ротовой полости от микроорганизмов осуществляется с помощью большого количества слюны, поэтому обратный процесс может спровоцировать благоприятные условия для прикрепления различных бактерий к поверхности зубов;
- рацион питания — кариес может быть спровоцирован богатой углеводами пищей и низким содержанием в ней витаминов, что ведет к ослаблению зубной эмали;
- наследственная предрасположенность — у детей, чьи родители имеют проблемы с зубами, высокий риск заболевания кариесом;
- состав слюны — патологический процесс может быть вызван снижением в слюне количества антител, уничтожающих микробы;
- состояние организма — ослабленный в результате голоданий, стрессов, очагов воспаления, инфекций и других факторов организм больше всего подвержен развитию кариеса.
Профилактика кариеса зубов
Профилактика кариеса предусматривает устранение провоцирующих факторов и повышение кариесрезистентности тканей. Для предотвращения заболевания необходимо:
- ограничить потребление сахара;
- правильно чистить зубы;
- регулярного ухаживать за ротовой полостью;
- покупать пасты, содержащие фтор;
- полоскать рот раствором хлоргексидина и специальными ополаскивателями;
- посещать стоматолога два раза в год;
- употреблять ежедневно клисит в виде жевательных резинок.
Важное место в профилактике кариеса занимает правильное питание. Обусловлено это тем, что основной причиной развития заболевания ученые считают чрезмерное потребление сахаров. Поэтому с ранних лет необходимо ограничить количество углеводов в рационе и заменить сахар продуктами, которые не вызывают кариес (ксилит и сорбит).
Показано также ежедневное использование жевательных резинок, которые удаляют частицы пищи и зубной налет, стимулируют выработку слюны, улучшают реминерализацию эмали, поскольку содержат в своем составе лактат кальция и пирофосфат.
Для профилактики кариеса полезно также отказаться от употребления сладких продуктов на десерт, пить сладкие или кислые напитки через соломинку, не есть конфеты на ночь. Большое значение в профилактике заболевания играет также фторирование зубов, поскольку фтор обладает сильным противокариозным эффектом. Для этого рекомендовано пить фторированную воду, а также чистить зубы пастой, в состав которой входит фтор.
Помогают в профилактике также и следующие меры: закупорка щелей и зубных ямок герметиками, использование гелий-неоновых лазеров, применение местных минерализующих растворов. Для предотвращения кариеса необходимо также вовремя лечить инфекционные болезни (особенно воспаления ротовой полости и миндалин), а также повышать иммунитет.
Причины развития кариеса зубов
Появление кариеса провоцирует локальное изменение pH, которое возникает на поверхности зуба из-за такого патологического процесса, как брожение углеводов, вызванное микроорганизмами. Возбудителями патологического процесса в зубах являются болезнетворные микробы и продукты ферментирования углеводов:
- Болезнетворные микробы. Во рту постоянно находится множество самых разных микробов, однако кариогенными свойствами обладают всего два их вида — лактобактерии (превращают лактозу в молочную кислоту) и кислотообразующие стрептококки (провоцируют анаэробное брожение). Оба вида бактерий в процессе своей жизнедеятельности образовывают специфические кислые продукты, которые оказывают разрушающее воздействие на зубы.
- Продукты ферментирования углеводов. Сахар, который попадает в организм с пищей, затем ферментируется в кислоты: муравьиную, пропионовую, масляную. Эти кислоты вредны для зубов, так как именно они способны воздействовать на эмаль зуба и приводить к ее разрушению. Стоит отметить, что различные виды сахара по-разному воздействуют на зубы.
Например, в большей степени процессу брожения подвержена сахароза, поэтому именно из нее и получается больше всего кислот, способных менять уровень pH в ротовой полости. Глюкоза и фруктоза гораздо в меньшей степени подвержены процессу брожения, поэтому воздействуют на зубы не настолько плохо, как сахароза. В свою очередь такие сахара, как сорбит, ксилит и маннит, практически не способны провоцировать кариес.
Клинические проявления кариеса
Процесс развития заболевания очень длительный, поэтому клиническая картина зависит от стадии кариеса зубов.
Стадия пятна
Развитие кариеса начинается с потери эмалью естественного блеска и появления на ней пятен. Затем зависимо от остроты патологического процесса пятно может развиваться двумя способами: превратиться в поверхностный кариес из-за повреждения эмали или перейти ненадолго в стадию стабилизации. Однако стоит помнить, что замедление процесса временное, поэтому рано или поздно пятно спровоцирует дефект тканей зуба. На этой стадии кариес протекает без выраженных симптомов, однако в случае острого течения может появляться чувствительность к термическим и химическим раздражителям.
Поверхностный кариес
Больные с поверхностным кариесом жалуются на резкую боль, которая появляется из-за воздействия на зубы сладкого, кислого и соленого. Боль обычно исчезает сразу же после того, как заканчивается воздействие раздражителя. Возникает болевой синдром и при механическом воздействии — пережевывании жесткой пищи или надавливании на зуб.
Средний кариес
Больной, у которого диагностирована средняя стадия кариеса, обычно жалуется на боль, которая может появляться из-за слишком холодной либо горячей еды. При этом болевые приступы обычно кратковременные и проходят после устранения возбудителя. Если поражение зуба оказалось настолько сильным, что разрушилась граница между дентином и эмалью, пациент может вовсе не чувствовать боли. Симптомами среднего кариеса являются также резкий запах изо рта и кариозная полость.
Глубокий кариес
Наиболее выраженным симптомом этой разновидности кариеса является сильная боль, которая появляется от воздействия самых разных раздражителей. Даже небольшие частицы пищи могут вызывать резкую боль. Кариозная полость хорошо просматривается на эмали зуба. При глубоком кариесе у больных наблюдается неприятный, резкий запах изо рта.
Диагностика кариеса
Успешное лечение кариеса зубов напрямую связано с его своевременной диагностикой. В обратном случае патология может спровоцировать тяжелые осложнения вроде пульпита или периодонтита, стать причиной потери зубов или возникновения заболеваний, опасных для всего организма (абсцесс, флегмона).
Для точной диагностики кариеса стоматологи используют целый набор разнообразных методик. Разумеется, начинается диагностика с внешнего осмотра зубов пациента. Для этой цели врач использует зонд и стоматологическое зеркало, которые позволяют ему хорошо осмотреть зубы, оценить их состояние и внешний вид.
Рентгенография
Для уточнения диагноза назначается рентгенография. В зависимости от подозрения врача может быть сделан снимок только пораженного зуба или панорамный снимок зубов. Данная методика считается эффективной, поскольку позволяет обнаружить даже скрытую форму заболевания, когда дефект присутствует только внутри зуба, а снаружи не проявляется.
Рансиллюминация
Хорошо рассмотреть все трещины и кариозные полости можно под фотополимеризационными лампами в ходе рансиллюминации.
Лазерная диагностика
Скрытые формы патологии, а также ее начальную стадию можно обнаружить во время лазерной диагностики. Проводится процедура следующим образом: аппарат выпускает лазерный пучок, который при наличии кариозной полости меняет свои свойства, о чем врач узнает по звуковому сигналу. Этот метод совершенно безопасен, поэтому применяется даже для подтверждения диагноза у детей.
Электроодонтометрия
Еще одним эффективным диагностическим методом является электроодонтометрия, с помощью которой исследуется чувствительность зубов путем воздействия на них слабого электрического тока. В некоторых случаях врач может назначить витальное окрашивание, которое предусматривает нанесение на зуб раствора красителя метиленового синего: пораженные участки твердых тканей приобретут синий оттенок. На начальной стадии выявить кариес иногда оказывается непросто из-за слоя слюны, поэтому врачи прибегают к методике высушивания.
Лечение кариеса
Проще всего избавиться от кариеса, если он находится в стадии пятна. Врач сначала удаляет весь зубной налет, а затем наносит на зубы реминерализующие препараты: раствор натрия фторида или кальция глюконата. Лечение более сложных стадий кариеса предполагает удаление пораженной ткани и пломбирование кариозной полости.
Процедура обработки кариозной полости осуществляется следующим образом. Для начала врач осматривает ротовую полость и зубы, чтобы определить места поражения. Затем производится анестезия — инфильтрационная, аппликационная, проводниковая или наркоз. На следующем этапе процедуры врач тщательно очищает зубной налет с помощью стоматологических пескоструев и накладывает изолирующую систему.
После подготовки зубов осуществляется удаление кариозной полости с помощью бормашины, а также создание новой полости для хорошей фиксации пломбы. После удаления пораженных тканей врач проводит обработку кариозной полости раствором хлоргексидина. Затем осуществляется обработка полости адгезивом или праймером, а также ее пломбирование (вкладкой из керамики, металлокомпозиций, композитных материалов). На завершающем этапе процедуры врач полирует пломбы. К сожалению, в наиболее сложных случаях кариеса данная процедура оказывается неэффективной, поэтому приходится прибегать к депульпации — удалению зуба с нервом.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
- Абсцесс полости рта
- Адентия
- Актинический хейлит
- Аллергический стоматит
- Альвеолит
- Артрит ВНЧС
- Бруксизм
- Вывих зуба
- Вывих нижней челюсти
- Гипертрофический гингивит
- Гранулема зуба
- Доброкачественные опухоли полости рта
- Доброкачественные опухоли языка
- Зубной камень
- Зубной налет
- Кандидоз полости рта
- Кариес зубов
- Кисты слюнных желез
- Околочелюстная флегмона
- Околочелюстной абсцесс
- Опухоли слюнных желез
- Перелом зуба
- Периодонтит
- Рак языка
- Сиаладенозы
- Средний кариес
- Травмы зубов
- Хейлит
- Хронический пародонтит
- Хронический стоматит
- Язвенный стоматит
"Лицензии Департамента здравоохранения города Москвы"
Читайте также:

