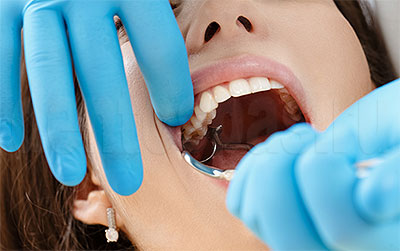
Слабость после анестезии зуба
Опубликовано: 17.04.2024



Современная стоматология имеет в своем арсенале множество методов, позволяющих сохранить даже проблемные зубы. Однако в некоторых случаях удаления все-таки не избежать. Стоматологические клиники проводят эту операцию безболезненно (как правило, используется местная анестезия, но в некоторых случаях возможен и наркоз).
Перед проведением вмешательства врач обязательно тщательно обследует пациента, уточнит, нет ли противопоказаний к операции. Будьте готовы к тому, что вам потребуется сделать рентгеновский снимок до вмешательства — это необходимо для того, чтобы доктор оценил состояние корней.
Как правильно себя вести после операции по удалению зуба? Как происходит заживление, от чего зависит его качество и можно ли ускорить процесс? Ответы на эти и другие популярные вопросы, касающиеся удаления зубов дает Илья Неменатов — врач стоматолог-ортопед, хирург, кандидат медицинских наук.
Как проходит восстановление?
После хирургического удаления зуба на его месте образуется отверстие — лунка, которая постепенно закрывается тканью. Этапы заживления в норме бывают следующими:
- образование кровяного сгустка (происходит через 2–4 часа после удаления);
- появление грануляционной ткани (3–4 дня спустя);
- образование костной ткани (через 1–2 недели).
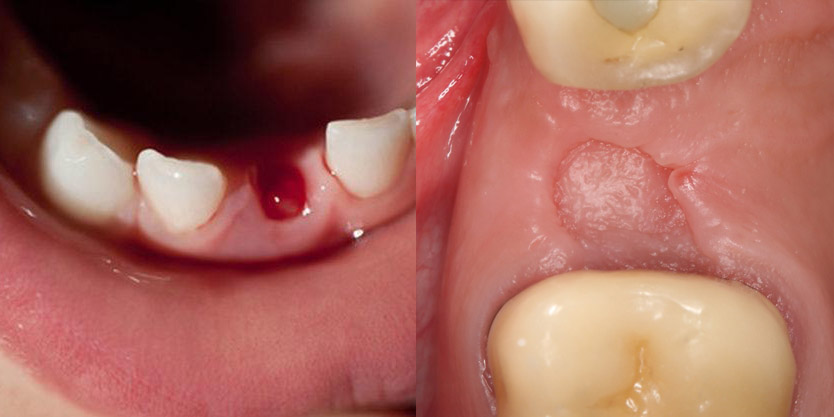
Образование кровяного сгустка (слева) и грануляционной ткани (справа)
Если вам удалили зуб мудрости, полное заживление обычно происходит примерно через месяц. Связано это с тем, что у этих зубов чаще бывает нетипичная форма корней, и операции по их удалению в целом более травматичны, чем вмешательства на других участках зубного ряда. Иногда корни зуба вообще не удается удалить полностью.
Время восстановления десны после удаления зуба будет зависеть от того, насколько сильно были травмированы ткани в ходе операции. Если операция была сложной и потребовалось наложение швов, рана будет беспокоить вас примерно неделю — обычно швы снимают примерно на 7 день.
После удаления: норма и отклонения
Одним из главных симптомов, с которыми в норме сталкивается каждый пациент, является боль. После того как прекращается действие анестезии, в области, где было проведено вмешательство, появляются болезненные ощущения.
Они могут быть довольно сильными. В этом случае рекомендуется прием обезболивающих и противовоспалительных препаратов (например, Нимесил, Ибупрофен, Кетанов). Боль может быть ноющей, тянущей, пульсирующей — это нормально. Обычно болевой синдром полностью проходит за 2–4 дня.
В течение первой недели после проведенного вмешательства рекомендуется внимательно наблюдать за своим состоянием и при малейших подозрениях на осложнения обращаться к врачу.
Кровотечение
Кроме того, может присутствовать кровотечение. Обычно кровяной сгусток начинает формироваться достаточно быстро, так что в подавляющем большинстве случаев кровь не попадает в полость рта из послеоперационной лунки. В некоторых случаях стоматолог-хирург устанавливает в лунке специальную саморассасывающуюся губку. Но если вы задели травмированную область, например, твердой пищей, десна может начать кровоточить. Если кровотечение сильное и его не удается самостоятельно остановить, нужно немедленно обратиться к врачу.
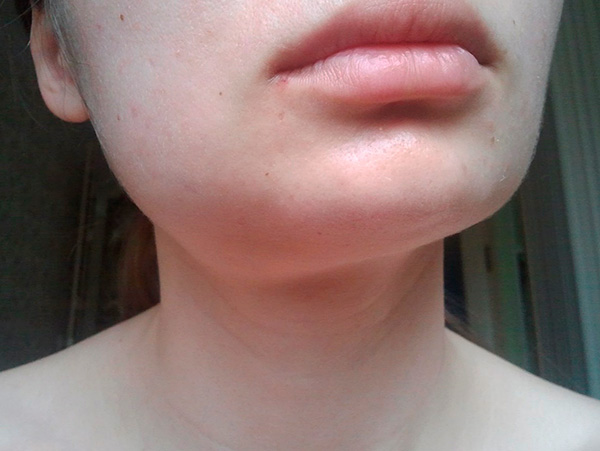
Отек, возникший после удаления зуба
Если после удаления зуба наблюдается отек, особого повода для беспокойства нет: небольшая припухлость является вполне нормальной. А вот если отек увеличивается, присутствует сильная боль — это может уже свидетельствовать о развитии воспаления. Обычно оно возникает в случае, если уже после операции вы случайно повредили кровяной сгусток, который образовался в ране.
В этом случае лунка остается открытой и внутрь может попасть инфекция. Медлить с обращением к стоматологу нельзя — последствия могут быть серьезными. Врач проведет осмотр, в случае необходимости очистит рану, обработает антисептиками и назначит антибиотики.
Сильный отек, при котором опухает не только десна внутри, но и щека — повод для немедленного визита к стоматологу. Опухоль щеки бывает при сильном воспалении, образовании гноя. Если не вмешаться вовремя, могут развиться дополнительные осложнения.
Повышение температуры
Если после операции у вас повысилась температура, необходимо срочно обратиться к врачу. Как правило, это свидетельствует об инфицировании послеоперационной раны. в некоторых случаях так проявляется воспаление десны. Резкое повышение температуры может свидетельствовать о развитии серьезных осложнений.
В этом случае потребуется в кабинетных условиях очистить полость от гноя, обработать антисептиками, затем провести терапию антибиотиками.
Возможные осложнения после удаления
Альвеолит
Среди самых распространенных осложнений — альвеолит (воспаление послеоперационной лунки). Обычно он возникает, когда процесс формирования кровяного сгустка по какой-то причине был нарушен, и рана оказалась беззащитна перед внешними факторами — в ткани проникла инфекция. Ключевой симптом альвеолита — сильная боль. Обычно она возникает на вторые-третьи сутки после операции и сопровождается повышением температуры. При альвеолите зубная лунка покрывается налетом грязно-серого цвета, может издавать неприятный запах. Также возможно увеличение лимфоузлов.
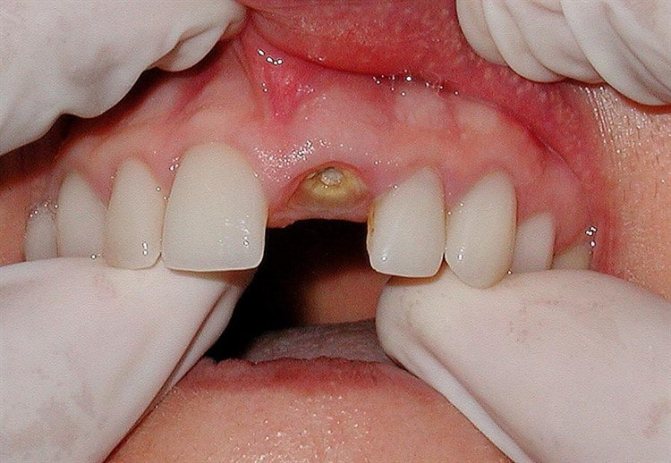
Возникновение альвеолита после удаления зуба
Обычно альвеолит развивается вследствие воздействия условно-патогенной флоры, это возможно даже если операция по удалению зуба была проведена безупречно.
Возникновению альвеолита могут способствовать:
- хронические воспалительные очаги в полости рта;
- сильная травматизация тканей во время операции;
- нарушение формирования кровяного сгустка;
- наличие хронических тяжелых заболеваний.
Лечить осложнение нужно сразу после того, как оно было диагностировано. В некоторых случаях достаточно обработать рану составом-антисептиком. В более сложных ситуациях может потребоваться прием антибиотиков.
Луночковое кровотечение
Данное осложнение после удаления зубов может возникнуть сразу после операции или в течение нескольких дней после нее. Кровотечение десны бывает связано с факторами, вызвавшими расширение сосудов, а также при травматизации лунки. Кроме того, причиной может быть: повреждение десны, надлом части альвеолы, повреждение кровеносных сосудов.
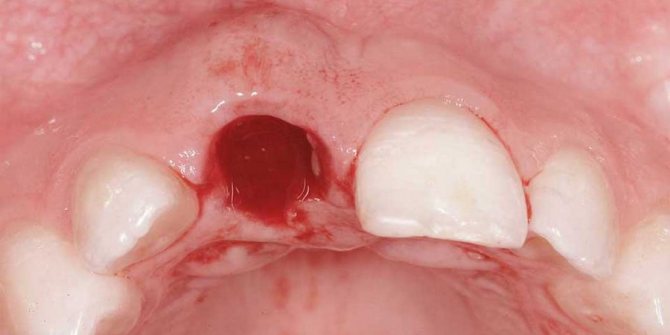
Луночковое кровотечение после удаления зуба
Лечение зависит от локализации проблемы: если кровоточат края раны, на них накладывают швы, если кровь идет из сосуда в лунке — применяют тампон с кровоостанавливающим составом.
Парестезия
Редкое осложнение, причиной которого является повреждение нервов в процессе операции.
Парестезия после удаления зуба
Главный симптом — онемение в области щек, языка, губ. Как правило, это явление временное и неопасное, проходит в срок от нескольких дней до 1–2 недель.
Травмы после удаления зуба
Осложнения при удалении зубов бывают разнообразными. Многое зависит от положения элемента зубного ряда, который удаляют. Например, при удалении премоляров и моляров более проблемной считается верхняя челюсть. Довольно часто возникает перфорация верхнечелюстной пазухи (это может быть связано как с анатомическими особенностями конкретного пациента, так и с состоянием зуба). Если вам предстоит удалить нижний зуб, вероятность возникновения дополнительных проблем гораздо ниже.
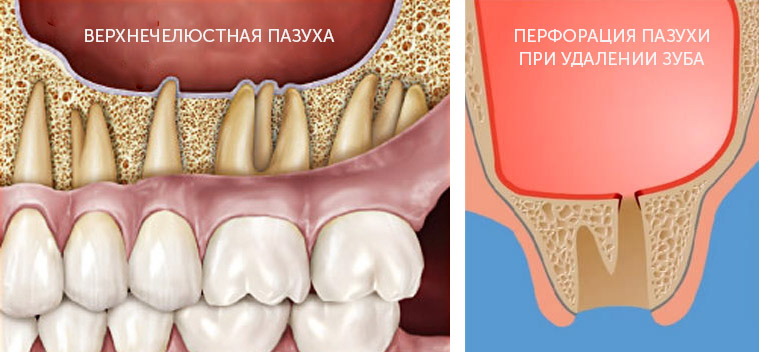
Перфорация верхнечелюстной пазухи при удалении случается, если корни зубов находятся внутри пазухи
Кроме того, иногда встречаются следующие проблемы:
- повреждение соседних зубов (сколы, переломы);
- неполное удаление зуба (в этом случае небольшая часть корня остается в челюстной кости);
перелом челюсти (встречается редко, обычно связано с сопутствующими хроническими заболеваниями — например, остеопорозом у пожилых женщин).
Перелом челюсти — редкое, но очень опасное осложнение
Сложное удаление может сопровождаться серьезным повреждением мягких тканей. Однако они, как правило, заживают достаточно быстро.
Еще одним осложнением можно считать нарушение порядка рядом стоящих зубов. После удаления любого элемента зубного ряда остальные неизбежно начинают смещаться. В результате может образоваться скученность зубов, либо, наоборот, неэстетичные «пробелы».
Постепенно в месте проведенной операции истончается костная ткань, и восстановление утраченного зуба становится проблематичным. Именно поэтому необходимо максимально задействовать зубосохраняющие технологии. Если операции не избежать, стоит рассмотреть вариант немедленной установки импланта — так вы сможете восстановить не только первоначальный внешний вид челюсти, но и ее полную функциональность.
Что можно и чего нельзя делать после операции
Список ограничений не так уж широк, однако все их стоит соблюдать — это поможет ускорить процесс заживления и избежать развития осложнений.

Что можно и что нельзя делать после удаления
После хирургического удаления зуба нельзя:
- принимать препараты, препятствующие нормальному свертыванию крови:
- есть твердую пищу и вязкие продукты, которые могут попасть в рану:
- курить и пить спиртное;
- посещать сауну и баню.
Также категорически нельзя полоскать зуб после удаления — это может повредить формирующийся или уже сформированный кровяной сгусток.
- есть мягкую протертую пищу, стараясь дополнительно не задевать десну
- заниматься привычными видами деятельности
- чистить зубы (но соблюдая предельную осторожность, стараясь не задевать поврежденную область).
Подробные рекомендации и правила предосторожности, которые вам предстоит соблюдать в ближайшие дни после операции, врач озвучит после того, как она будет завершена. Постарайтесь неукоснительно следовать им — так вы сможете максимально оградить себя от неприятных последствий.
Как свести риск осложнений при удалении зуба к минимуму?
Не откладывать визит к стоматологу, опасаясь боли или последствий. Удаление зуба - это крайняя мера в стоматологической практике. Сохранение зуба дешевле, чем имплантация нового. Которую будет необходимо сделать, чтобы не нарушать работу всей челюсти и не получить еще больше проблем с зубами.
Ни в коем случае не начинать лечение в домашних условиях. Народная медицина не является полноценным лечением и не может устранить главное — причину заболевания.
Выбирать только проверенные клиники, чтобы не потратить средства и здоровье зря.
В стоматологии Денити принимают хирурги с опытом клинической практики более 15 лет. Наши специалисты ежегодно повышают свой уровень на семинарах специалистов с мировыми именами не только в России, но и за рубежом. Все подтверждающие сертификаты вы можете увидеть в клинике или на сайте.
Первый и самый важный этап - диагностика. Для этого в нашей стоматологии используется немецкий 3D-томограф Ortophos XG3D от мирового лидера в сфере производства стоматологического оборудования Sirona (Сирона). Уникальная съемка, позволяет за один раз снять и вывести на экран трехмерное изображение зоны лечения для точного анализа костной структуры и всех анатомических особенностей.
Если зуб все-таки требуется удалить, используем только метод атравматичного удаления зубов. Данная методика подразумевает извлечение зуба без использования щипцов. В процессе удаления проводят рассечение зубов на сегменты. Отделяют зуб от связочного аппарата с помощью микрохирургических лезвий, далее, фрагменты зубов без труда удаляют. Во время процедуры пациент не испытывает боль и прочие неудобства.
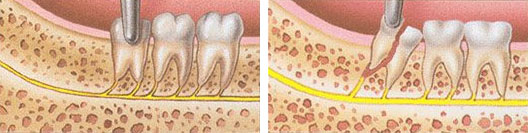
Атравматичное удаление зуба: 1) разделение зуба на сегменты. 2) удаление отдельных сегментов.
Лунка заживает гораздо быстрее, не нарушается десневой рельеф. В процессе удаления не повреждаются костные стенки, что позволяет сохранить объем костных тканей.
Что делать, если осложнения уже есть
Помните: самолечение опасно! При первых признаках осложнений нужно как можно быстрее обратиться к врачу.
Применение местной инъекционной анестезии может вызвать осложнения общего и локального характера. Самые распространенные местные осложнения – это возникновение гематомы и ограниченности в движении сустава, повреждение сосуда, поломка иглы для инъекции, травма нервного ствола, разрывы в тканях мышц, отеки и боли после проведения инъекции, парез мимической мускулатуры, некроз тканей, диплопия. Вероятные осложнения общего характера – это отравление обезболивающим раствором, анафилаксия и анафилактический шок.
Осложнения местного характера и ошибки во время процедуры анестезии
Перед любым оперативным вмешательством в челюстно-лицевом отделе необходимо провести полноценную аналгезию тканей, так как анестезия в стоматологии – это не только гуманное отношение к пациенту, но и способ патогенетической терапии, который применяют при лечении любого воспалительного процесса и болезней травматического характера, которые развиваются в шокогенной зоне.
Врач не может рассчитывать на то, что заболевание будет протекать без осложнений, в случае, если он проводил вмешательство, не сделав полной анестезии в области травмы или воспаления.
Неполноценное обезболивание – это одна из самых часто допускаемых ошибок среди врачей поликлиники во время лечения пациентов во всех разделах специальности.
Другой распространенной ошибкой, допускаемой врачами является слишком быстрый ввод анестезирующего средства. Его ни в коем случае нельзя допускать при инфильтрационной анестезии мягких тканей. Обезболивающее средство впрыскивается под высоким давлением, поэтому депо обезболивающего раствора, которое необходимо для инфильтрации тканей около острия иглы не формируется. Вместо этого раствор выстреливается вглубь в виде струи и расходится. Нужный обезболивающий эффект не достигается.
При введении анестезирующего средства внутрь кости, например при проведении интралигаментарной анестезии, нужный эффект достигается именно при введении препарата под высоким давлением. Однако даже в этом случае нужно учитывать, что слишком быстрый ввод препарата может вызвать разрыв связок периодонта зуба и его вытеснение из лунки.
Другим видом осложнения является повреждение сосуда инъекционной иглой и образование гематомы. Данное осложнение распространено при внутриротовой «туберальной» анестезии. В редких случаях оно встречается при проведении анестезии подглазничного нерва. С учетом того, что обезболивание участка у бугра верхней челюсти почти всегда приводит к образованию гематомы, а ее нагноение – к возникновению флегмон крылонебной ямки и подвисочного пространства, что серьезно угрожает здоровью пациента, нужно отказаться от использования данного способа анестезии. Кроме того, инфильтрационная анестезия современными средствами обеспечивает достижение нужного анестезирующего эффекта при любом виде стоматологического вмешательства в области анатомических структур верхней челюсти.
Для того чтобы не допустить возникновение гематомы при проведении обезболивания у нижнеглазничного отверстия нужно продвигать иглу в направлении распространения раствора. Не стоит вводить иглу в канал, так как современные анестетики имеют диффузионные возможности, позволяющие быстро распространиться введенному лекарству и осуществить блокаду нервного ствола. Если возникает подозрение на развитие гематомы, то необходимо в течение нескольких минут зажимать участок тканей тампоном. После того, как обезболивающий эффект будет достигнут, можно начинать планируемое вмешательство. Можно также применять гипотермию, а через три дня – рассасывающую терапию.
Редким, но более тяжким осложнением является отлом инъекционной иглы. Чаще всего это случается, если анестезиолог допускает слишком резкое движение, когда иголка шприца находится уже в мышечных тканях. Риск развития осложнений возрастает, если иголку полностью погружают в ткани. Для того чтобы избежать осложнений, необходимо контролировать качество используемых игл для проведения инъекций, а также то, насколько врач придерживается правил проведения анестезии. Не допускать полного погружения иглы в ткани и резких движений инъектором. Если отлом иглы все же произошел, то удалить ее в амбулаторных условиях можно только в том случае, если конец виднеется над поверхностью. Если для изъятия поломанной иглы необходимо провести рассечение тканей, то пациента нужно госпитализировать. Перед оперативным вмешательством должно быть сделано рентгеновское исследование. Рентген также должен проводиться на этапе проведения операции, объем которой может быть значительным.
Относительно часто встречается повреждение нервного ствола инъекционной иглой, в результате этого развивается травматический неврит, который сопровождают парестезия или сильные боли. Чтобы этого не произошло иглу нужно продвигать в направлении тока анестетика. Если появилась парестезия или боли, то они могут продлиться от 3 дней до недели и даже до нескольких месяцев. При этом показаны прием витаминов группы В и анальгетиков, а также проведение физиотерапевтических процедур.
При повреждении инъекционной иглой волокон внутренней крыловидной мышцы может развиться ее контрактура и нарушиться функция нижней челюсти. Чтобы не дать развиться осложнениям во время анестезии нижнего луночкового нерва, нужно тщательно соблюдать технику продвижения иглы до кости внутренней поверхности ветви челюсти к нижнечелюстному отверстию. Чаще всего устранить контрактуру удается уже через несколько дней, при использовании методов физиотерапии и обезболивающих препаратов. Если ее течение затягивается, то нужно провести механотерапию. Еще более тяжелое повреждение нервного ствола или мышечных волокон может возникнуть при сгибании кончика иглы для инъекции, по этой причине не следует применять шприцы с деформированной иглой.
Послеинъекционныеболи и отек могут возникнуть вследствие травмы надкостницы, либо как результат слишком интенсивного ввода анестетика в мягкие ткани. Другая причина осложнений кроется в применении просроченных обезболивающих растворов. Профилактика возникновения таких осложнений сводится к соблюдению правил проведения анестезии. Нужно исключить поднадкостное и слишком интенсивное введение обезболивающего раствора в ткани, а также применение анестетиков, которые прошли сертификацию, и у которых не истек срок годности.
Лечение осложнений сводится к физиотерапевтическим процедурам. Рекомендуется также применять обезболивающие и противоаллергические средства, такие как димедрол и супрастин.
Парез мимической мускулатуры развивается, как результат блокировки обезболивающим препаратом веточек лицевого нерва. Это может наблюдаться при проведении внеротовой анестезии на бугре верхней челюсти и при анестезии нижнего луночкового нерва. Парез отдельных мимических мышц лица, который развился в результате, проходит после того, как обезболивающее средство перестанет действовать и не требует лечения.
Развитие диплопии (двоения) возможно при распространении раствора анестетика в подглазничный канал при соответствующей анестезии, в результате чего развивается парез глазодвигательных мышц. Такое осложнение проходит само по себе, после, того как действие анестетика прекратиться.
Самым тяжким осложнением, которое угрожает здоровью, и даже жизни пациента, является некроз тканей, развивается оно как результат введения неизотонического раствора по ошибке. Это может быть спирт, хлорид кальция, бензин или какой-либо другой препарат. Первым признаком некроза является сильная боль, возникающая в начале введения раствора. Нужно сразу же прекратить введение препарата, инфильтрировать ткани разбавленным анестетиком и, если возможно, широко рассечь ткани для осуществления интенсивного дренирования. В случае если неизотонический раствор был введен в глубокие ткани, то после оказания первой помощи больного нужно сразу госпитализировать. Это необходимо, потому что вскоре может развиться сильный отек тканей, который возможно распространиться на шею, что вызовет трудности в дыхании, и понадобится провести неотложную реанимацию.
При наблюдении за больными, которым во время анестезии ошибочно ввели агрессивные жидкости, у одного из пациентов из-за введения неизотоничного раствора около нижнечелюстного отверстия начал быстро развиваться некроз крылочелюстного, околочелюстного пространства и боковой поверхности шеи. На одиннадцатый день появилось кровотечение, из-за чего пришлось перевязать наружную сонную артерию. Другому пациенту в крылочелюстное пространство ошибочно ввели спирт, из-за чего развилась стойкая контрактура нижней челюсти и произошло обширное рубцевание тканей. Это потребовало оперативного вмешательства в большом объеме. Ошибочное введение 2 мл сосудосуживающего препарата подростку закончилось трагически.
С профилактической целью во избежание подобных осложнений применяют карпульную технологию. Это исключает ошибку при подборе анестезирующего препарата.
Общие осложнения при местной анестезии
При местной анестезии часто возникают осложнения в виде развития аллергической реакции. Артикаиновые препараты вызывают осложнения гораздо реже других. Однако в состав раствора входит стабилизатор вазоконстриктора, бисульфат натрия, который может вызвать аллергию у пациентов с повышенной чувствительностью к сере. Это очень опасно для пациентов с бронхиальной астмой.
Метилпарабен, используемый для консервации анестетиков, также может вызвать аллергию. Чтобы избежать подобных осложнений не стоит использовать корпулированные растворы с парабенами для анестезии.
Еще одно осложнение при проведении местной анестезии – это токсикоз. Осложнение может появиться вследствие передозировки или введения препарата прямо в ток крови. За короткое время в крови создается слишком высокая концентрация обезболивающего средства.
Если произошло отправление новокаином, то скорее всего будет наблюдаться общая слабость, тошнота, одышка, учащенный пульс, нарастающее возбуждение. В особенно тяжелых случаях могут развиться клонические и тонические судороги, которые вскоре сменяться депрессией сердечной деятельности, а также ухудшением дыхания до полной его остановки. Если произошло отравление тримекаином, то может наблюдаться пониженное артериального давления и далее развиться коллапс, остановка дыхания и прекращение сердцебиения.
При использовании препаратов артикаинового ряда развитие токсикоза менее вероятно. Для детей в возрасте 4-12 лет максимально допустимо использовать 5 мг/кг артикаина с вазоконстрпктором, а для взрослых – 7 мг/кг. Это соответствует 3 и 7 карпулам по 1,8 мл 4% раствора, поэтому в этом случае передозировка маловероятна. При этом развивается реакция со стороны центральной нервной системы, может произойти потеря сознания, судороги, ухудшение дыхания.
Водорастворимые аппликационные препараты, такие как тетракаин или пиромекаин обладают выраженным токсическим действием, это обусловлено высокой концентрацией обезболивающего средства и скоростью всасывания его в кровь.
Профилактика осложнений возможна при соблюдении дозировки обезболивающих средств и правил выполнения анестезин инъекционным способом. До того как ввести раствор обезболивающего нужно немного потянуть на себя поршень шприца, убедившись, таким образом, в том, что игла не проникла в кровеносный сосуд. Если в шприце появилась кровь, нужно изменить угол ввода иглы.
Если отравление имеет легкую степень, то больного укладывают горизонтально и дают вдохнуть нашатырный спирт, если токсикоз выявлен в тяжелой степени, то неотложная помощь начинается с ввода внутривенно 1-2 мл 1% раствора тиопентала натрия и проведении искусственной вентиляции легких. Если имеются показания к применению, то вводят сердечно-сосудистые препараты и выполняют комплекс мер по безотлагательной госпитализации больного.
Самым тяжелым осложнением при проведении местной анестезии инъекционным методом является анафилактический шок. Развивается он под влиянием соединения аллергических антител с антигеном, как результат этого, образуются биологически активные вещества, такие как гистамин, гепарин, ацетилхолин, серотонин, брадикардин и прочие. Они вызывают нарушения в микроциркуляции, повышают проницаемость сосудов, вызывают спазмы гладкой мускулатуры и, как следствие, происходит перемещение крови на периферию. Признаками анафилактического шока являются возбуждение и последующее быстрое торможение функций центральной нервной системы, резкое снижение артериального давления, бронхоспазм. Чаще всего анафилактический шок развивается у пациентов, у которых наблюдались аллергические реакции на пищевые продукты, либо лекарственные препараты. Период, во время которого развивается шок, колеблется от нескольких секунд до получаса. При этом, чем быстрее развивается шок, тем хуже прогноз.
При возникновении первых признаков анафилактического шока, таких как беспокойство, пульсирующие головные боли, появление холодного пота, чувство страха, шум в ушах, кожный зуд, увеличивающийся отек Квинке, бледность кожных покровов и слизистых, нужно безотлагательно ввести раствор анестетика. Также нужно ввести 0,5 мл 0,1% раствора адреналина в место инъекции и такую же дозу в любое другое место подкожно. Больному вводят кордиамин, кофеин, дают кислород, вводят камфору, 10 мл 2,4% раствора эуфиллина с 20 мл 40% раствора глюкозы внутривенно. Дополнительно вводят противоаллергические средства – 1 мл 2,5% раствора пипольфена внутримышечно, глюкокортикоидные гормоны – 1-2 мл 3% раствора преднизолона и 5% раствор глюкозы внутривенно. Кроме того, обязательно нужно немедленно госпитализировать больного, в случае возможности его транспортировки на машине скорой помощи.
Предугадать, разовьется ли анафилактический шок практически невозможно. Но это не отменяет предварительный и тщательный сбор анамнеза. При этом особое внимание нужно обратить на появление у больного даже легких аллергических реакций и не применять более препарат их вызвавший.
У меня стали наблюдаться кровотечения из дёсен. Но я хочу поменять свою зубную пасту. Скажите, решит ли это мою проблему?
Иногда после посещения стоматолога (лечения, удаления или имплантации зуба) возникают неврологические осложнения. Наша клиника специализируется на лечении лицевой боли и неврологических осложнений после манипуляций в стоматологии. Мы предложим Вам помощь неврологов и ЛОР-врачей, имеющих опыт в лечении лицевой боли и нейростоматологии.
После лечения у стоматолога болит зуб, онемение губы, щеки, боль в лице и челюсти, после лечения пульпита болит зуб
Невралгия тройничного нерва периферического типа и луночковая плексалгия. Это повреждение или раздражение тройничного нерва и его ветвей – луночковых сплетений. Характерные симптомы: боль, часто жжение в челюсти и губе, боль с жгучим компонентом, возможно онемение губы, щеки, неприятные ощущения при касании. Эти симптомы могут усиливаться при накусывании. Боли могут быть монотонными, изматывающими, приводить к нервному истощению, депрессии. Чаще мы встречаем 3 варианта проблемы.
Вариант 1. Давление пломбировочным материалом на ветви тройничного нерва, луночковые нервные сплетения. После удаления нерва и пломбировки каналов болит зуб.

Стрелками показаны фрагменты пломбировочного материала (вид спереди и сбоку), который при пломбировании канала выпал за пределы зуба и «упёрся» в область залегания ветви тройничного нерва. У пациента долго болел зуб после лечения пульпита, затем онемела верхняя губа и часть щеки.
Вариант 2. Киста корня зуба раздражает ветвь тройничного нерва. Боль и онемение губы и щеки, боль при накусывании.

Стрелками показаны кисты корней зубов (вид спереди). Кисты в данном случае представляют собой замкнутые очаги инфекционного воспаления. Киста со временем набухает и создает давление на ветви тройничного нерва, отсюда онемение лица и боль. Осложнение после лечения пульпита.
Вариант 3. Онемение после удаления зуба. При повреждении тройничного нерва и его сплетений после удаления зуба может онеметь щека, губа, часть десны. Чем более извиты и деформированы корни зуба – тем выше риск повредить тройничный нерв при его удалении.
Как проверить состояние тройничного нерва. Мы предлагаем в таких случаях три способа диагностики:
1.Электромиография лица. Это исследование параметров проведения нервных импульсов по системе тройничного и лицевого нервов. В случае повреждения нерва мы регистрируем снижение его способности к проведению нервных импульсов. Подробнее про электромиографию лица
2.Рентгеновские исследования. На обычных рентгенограммах и панорамных снимках не всегда видна истинная картина болезни. Мы рекомендуем конусно-лучевую компьютерную томографию с функцией защиты от дефектов изображения от пломбировочного материала и протезов.
3.Осмотр врачом. Врач невролог видит несколько иную картину, чем стоматолог. Нам легче оценить функции нервов и мышц лица и установить источник невропатической боли. Часто именно осмотр дает больше информации, чем электромиография и рентгеновские методы.
В данном случае понимание полной картины причин проблемы – это путь к выбору оптимального лечения. Обычно это курс неврологического лечения в сочетании с решением стоматологической проблемы. Нам доводится решать проблемы 10-15-летней давности.
Боль после имплантации зубов, болит имплант зуба
При дентальной имплантации тройничный нерв и его ветви, луночковые нервные сплетения, могут пострадать в результате:
- Вкручивания импланта в канал, где лежит тройничный нерв или его ветви;
- Воспаления в области импланта (проникновение инфекции и/или отторжение импланта).
Некоторая болезненность в процессе приживления импланта – это норма. Если боль после имплантации зубов держится слишком долго, очень сильная или сопровождается онемением губы, щеки – мы можем проверить состояние тройничного нерва с помощью электромиографии и путём неврологического осмотра по характерному выпадению чувствительности лица и распространению боли по системе тройничного нерва.
Реакция отторжения и воспалительные процессы в области импланта обычно хорошо видны при ПРАВИЛЬНОМ рентгеновском исследовании, компьютерной томографии.
Импланты в нижней и верхней челюсти. Боль после имплантации зубов

Возможно прямое давление имплантом на нерв или воспаление в области импланта с набуханием тканей, отёком и последующим давлением на нерв.
Не открывается рот после удаления зуба или лечения у стоматолога, болит висок после лечения или удаления зуба
В большинстве случаев эта проблема сравнительно легко разрешима. Обычно боль в области височно-нижнечелюстного сустава и жевательных мышцах появляется в результате нескольких причин:
- Травма височно-нижнечелюстного сустава и жевательных мышц при удалении зуба (особенно после удаления 8-ки – зуба 1_8), длительном пребывании с открытым ртом, ударе в челюсть, накусывании твердых предметов. Сустав нижней челюсти находится в височной области, поэтому после удаления зуба может болеть висок, ухо, шея.
- Тризм – неконтролируемый болезненный спазм жевательных мышц после их растяжения при грубых стоматологических манипуляциях, в результате стресса, и в результате серьезных нарушений прикуса. Защитный рефлекс смыкает челюсти, чтобы обездвижить пострадавшую область. Спазм мышц может быть очень болезненным.
- Не открывается рот после укола (анестезии). Это одно из неврологических осложнений проводниковой анестезии в стоматологии.
- Дисфункция височно-нижнечелюстного сустава. Перегрузка сустава в результате нарушения прикуса. Типичные осложнения после протезирования зубов. Подробнее здесь
Разрыв суставного хрящевого диска височно-нижнечелюстного сустава. Болит висок после удаления зуба
 |  |
Височно-нижнечелюстной сустав наиболее уязвим при открывании рта: при удалении зубов, чрезмерном и длительном открывании рта. Сустав можно прощупать самостоятельно кпереди от слухового прохода. В случае повреждения он может быть болезненным на ощупь. Типичный случай – не открывается рот после удаления 8-ки.
Лечение стоит начать по возможности быстрее. Чем сохраннее суставной хрящ, тем легче привести височно-нижнечелюстной сустав в порядок. Чем мы можем Вам помочь:
- Противовоспалительное лечение поможет быстрее восстановить движения челюсти и снять боль. Аналогично, как при растяжении и повреждении любых других мышц и суставов. В тяжелых случаях мы вводим противовоспалительное лекарство непосредственно в сустав нижней челюсти. Это приносит облегчение уже через несколько минут.
- Введение препаратов ботулотоксина (например, Ботокса или Диспорта) в спазмированные мышцы. Мы предложим Вам этот метод лечения в случае чрезмерного повышения тонуса жевательных мышц, если перегружен сустав, нарушен прием пищи или очень выражена боль. Боль стихает обычно спустя 2-3х суток, затем нарастает подвижность челюсти.
- Лечение у врача остеопата. Остеопат с помощью очень мягких и деликатных ручных приемов способствует восстановлению нормального положения и движения челюсти в суставах. Мы предлагаем это лечение по окончании острого периода травмы. Подробне об остеопатии
- Введение хондропротекторов (лекарств для питания и восстановления хряща) в височно-нижнечелюстной сустав. Подробнее про восстановление хряща
Болит и щелкает челюсть после протезирования или лечения зубов
Дисфункция височно-нижнечелюстного сустава. Нижняя челюсть соединена с черепом двумя височно-нижнечелюстными суставами. Нарушение функции этих суставов возможно после установки зубного протеза, коронки, моста, любого лечения или удаления зуба, если это привело к нарушению прикуса и/или повреждению височно-нижнечелюстного сустава. Это типичное осложнение после протезирования зубов. Подробнее о лечении дисфункции ВНЧС здесь
Дисфункция височно-нижнечелюстного сустава

Зеленая стрелка указывает на здоровый сустав. Красная стрелка – на сустав, который остается в «открытом» положении при закрывании рта. Это приводит к износу суставного хряща, боли и щелчкам при открывании-закрывании рта. Одна из причин – неправильное положение правой верхней «восьмерки» (зуб 1_8 лежит горизонтально).
Чем мы можем Вам помочь:
- Противовоспалительное лечение поможет снять боль. При необходимости мы вводим противовоспалительное лекарство непосредственно в сустав нижней челюсти. Это приносит облегчение уже через несколько минут.
- Введение препаратов ботулотоксина (например, Ботокса или Диспорта) в спазмированные мышцы. Это актуально в случае, чрезмерного повышения тонуса жевательных мышц, если именно мышцы являются «виновником» дисфункции височно-нижнечелюстного сустава.
- Лечение у врача остеопата. Остеопат работает с суставами и мышцами челюстей мягкими ручными приемами. Так можно разрешить массу проблем, не решаемых в классической стоматологии. Подробне об остеопатии
- Введение хондропротекторов (лекарств для питания и восстановления хряща) в височно-нижнечелюстной сустав. Подробнее про восстановление хряща
Гайморит, киста верхнечелюстной пазухи, пропало обоняние после посещения стоматолога
Корни зубов верхней челюсти в норме могут прилежать к верхнечелюстным (гайморовым) пазухам носа и даже выстоять в них. Гайморит, киста верхнечелюстной пазухи и потеря обоняния возможны при проникновении инфекции или пломбировочного материала из зубов в околоносовые пазухи. К сожалению, это не редкость. Более того, часть случаев упорно рецидивирующего гайморита связана с инфекцией, проникающей из корней зубов. В этом случае возможный симптом – сильный неприятный запах из носа и изо рта.
Одонтогенный гайморит после лечения у стоматолога

Одонтогенный гайморит (схема). Зубы и верхнечелюстная пазуха. Слева – норма. Справа – разрушен корень «семерки» (зуб 2_7), воспаление вокруг разрушенного корня, гной в гайморовой пазухе.
Пломбировочный материал в гайморовой пазухе и гайморит после пломбировки каналов «шестерки» (зуб 2_6). Боль в левой половине лица после посещения стоматолога.

1 – корни зубов, 2 – норма, воздух в правой гайморовой пазухе (вид спереди, воздух на снимке выглядит черным), 3 – в левой гайморовой пазухе фрагмент пломбировочного материала, окруженный воспалительным валом. Пациент долго ошибочно получал лечение по поводу невралгии тройничного нерва.
Кисты верхнечелюстных (гайморовых) пазух при болезнях корней зубов.

1 – корни зубов, 2 – кисты верхнечелюстных пазух, растут от корней зубов (кисты – округлые «пузыри», на снимке выглядят серыми).
Чем мы можем Вам помочь:
- Найдем источник боли после лечения зубов;
- Проведем лечение воспалительных процессов, гайморита, синусита и неврологических осложнений, при необходимости Вашим здоровьем будут заниматься совместно невролог и ЛОР-врач. Лечение гайморита без прокола
Все мы не раз слышали ужасные истории о пациентах, на которых при стоматологическом лечении абсолютно не подействовало местное обезболивание. Кому грозит такая ситуация и как можно себя от неё уберечь?

Вид анестезии при лечении зубов
Чтобы понять, почему случается такая ситуация, разберемся, как обезболивают зубы. В стоматологии используется несколько типов анестезии:
- Аппликационная, или поверхностная – препарат наносится наружно (без укола) в спрее, мази, геле. Метод используется для обезболивания небольших разрезов на десне, удаления шатающихся зубов и для снижения чувствительности слизистой перед инъекциями;
- Инфильтрационная – при этом методе обезболивается не ствол нерва, а его ответвления. После укола анестезия довольно быстро отходит. Метод эффективно используется при лечении зубов верхнего ряда и для проведения стоматологических операций на деснах;
- Проводниковая – при этом способе обезболивают нервные стволы. Метод используется для обезболивания сразу нескольких элементов зубного ряда, лечения зубных элементов нижней челюсти, удаления зубов и сложных хирургических операций на зубодесневом аппарате;
- Внутрисвязочная (интралигаментарная) – препарат вкалывают в пространство между эмалью и десной. Этот вид обезболивания часто применяется при лечении и удалении зубов у детей. Метод дает минимальное онемение слизистой, которая уже через час обретает чувствительность;
- Внутрикостная – обезболивающий препарат вводится в кость. Применяется для глубокого обезболивания, например при операциях на нижней челюсти или серьезных удалениях. Проводится в два приема. Вначале обезболивают наружные ткани, а следующим этапом лекарство вводится глубоко в кость, замораживая сразу несколько элементов зубного ряда.
При стоматологическом лечении эти методы часто комбинируют между собой. В большинстве случаев комбинированная анестезия позволяет достичь оптимального результата. А теперь рассмотрим случаи, когда эти методы оказываются неэффективными.
Когда виноват организм
Низкая эффективность местной анестезии может быть обусловлена следующими причинами:
- Особенностями строения челюстно-лицевого аппарата – у некоторых людей в месте вкола челюстная кость настолько толстая, что не дает обезболивающему препарату проникнуть к нерву. Ситуация часто возникает во время проводниковой анестезии нижней челюсти. В этом случае делается дополнительный укол обезболивающего препарата;
- Анестетик плохо доходит до нерва при депульпации. Современная стоматология научилась бороться с этой ситуацией с помощью инъекций, которые делаются не только на околозубные ткани, но и непосредственно в пульпу;
- Рыжий цвет волос – как ни удивительно, но у рыжих, особенно кудрявых, людей существует мутация в организме, снижающая чувствительность к местной анестезии. Поэтому таким пациентам приходится колоть повышенную дозу обезболивающих;
- Синдром Элерса-Данлоса – наследственное заболевание, проявляющееся повышенной растяжимостью кожи и гибкостью суставов. У больных, страдающих такой патологией, резко снижена чувствительность к местным анестетикам, поэтому им нужно вводить более высокую дозу препарата;
- Частое введение обезболивающих лекарств – ученые давно пришли к выводу, что анестетики, как и любые лекарства, вызывают привыкание. Поэтому если вы часто лечили зубы, например, с обезболиванием ультракаином и он вдруг перестал вас «брать», нужно проводить анестезию другим препаратом.
В каких случаях виноват пациент
Эффективность местной анестезии снижают следующие ситуации:
- Запущенные гнойные воспалительные процессы. Из-за увеличения кислотности среды такие зубы очень тяжело обезболиваются. Поэтому лучше не дожидаться, пока разовьется абсцесс или возникнет острая боль, а обращаться к врачу при первых симптомах болезни;
- Алкоголь – даже небольшое количество спиртного, принятое накануне или в день лечения, снижает действие анестезии. Ткани становятся нечувствительными к обезболиванию, поэтому выпить для храбрости перед посещением врача – не самый лучший вариант. В состоянии острого алкогольного опьянения зубы вообще лечить нельзя, а любителей спиртного со стажем не берёт ни один, даже самый «крутой», обезболивающий препарат;
- Наркотики – ситуация складывается, как и при приеме алкоголя. Причём не важно, что употреблял пациент. Даже травка, которую «любители дури» считают безобидной, может полностью заблокировать действие анестетиков;
- Обезболивающие и сильные успокаивающие средства, принятые за день до лечения или перед визитом к стоматологу, могут снизить эффективность анестетиков;
- Критические дни – есть мнение, что в этот период зубы обезболиваются тяжелее. Поэтому при отсутствии срочных показаний лучше визит к стоматологу отложить;
- Стресс – некоторые больные панически боятся стоматолога и настраивают себя на неуспех анестезии. В результате все так и происходит. Но стоит больному расслабиться и успокоиться, анестезия начинает действовать. Чтобы этого не произошло, к дантисту нужно идти с положительным настроем, а перед приемом врача выпить пару таблеток тенотена или растительных успокаивающих средств (не на спирту).
Когда виноват врач
- Укол сделан недостаточно глубоко или специалист не нашел нерв. Такое происходит в недорогих клиниках, где принимают дантисты, не имеющие опыта.
- Препарат просрочен – бич дешёвых стоматологий, где могут вколоть даже контрафактные лекарства, вызывающие аллергию.
Чтобы избежать проблем, поинтересуйтесь репутацией клиники, в которой решили лечиться.
Если после лечения зуба возникла боль
В этом случае виноваты осложнения:
- гематома – опухоль, возникающая на месте вкола. При повреждении крупного сосуда может быть разлитой. При попадании инфекции возникает нагноение гематомы – серьёзное осложнение стоматологического лечения, опасное для жизни;
- отломился кусочек иглы, оставшийся внутри челюстных тканей. Это осложнение сейчас почти не встречается, поскольку одноразовый инструмент практически не ломается. Если такое произошло, возможно, клиника, в которую вы обратились, использует дешевый медицинский инструмент. Задумайтесь, стоит ли лечиться в таком месте;
- временный парез лицевого нерва – осложнение проходит самостоятельно без лечения;
- аллергическая реакция – обычно возникает при первом введении нового препарата. Чтобы не попасть в столь опасную ситуацию, расскажите врачу об имеющейся у вас аллергической предрасположенности.
В большинстве случаев все проблемы с анестезией легко устраняются. Для этого делаются дополнительные инъекции или лечение переносят на другой день.
Если после лечения зубов пациент должен соблюдать специальные рекомендации или выполнять назначения, стоматолог клиники «ДентоСпас» обязательно предупредит об этом, даст всю необходимую информацию. Также есть ряд общих рекомендаций, связанных с восстановлением после лечения и закреплением его результатов.
![Девушка после лечения зубов]()
После анестезии
Переносимость анестезии индивидуальна. У одних пациентов ее действие проходит за 2-3 часа, у других может сохраняться до конца дня. Пока анестезия продолжает действовать, нужно:
- контролировать движение челюстей, губ, языка, чтобы не травмировать слизистые. Их чувствительность может быть снижена, и из-за этого возможны травмы внутренней поверхности губ или щек;
- в первые 3-4 часа не есть горячую пищу и не пить горячие напитки, чтобы не получить ожог слизистых. Любую еду нужно пережевывать с осторожностью;
- некоторые анестетики могут снижать скорость реакции, влиять на внимание, координацию движений. В редких случаях появляется головная боль. Пока действие анестезии не пройдет полностью, не рекомендуется садиться за руль, работать со сложной техникой. Важно соблюдать осторожность при переходе проезжей части, поездках в метро и т.п.
Если при лечении врач пломбировал зуб или ставил коронку, под действием анестезии пациент может не до конца ощущать их. Когда обезболивание пройдет, нужно оценить, не «мешается» ли вылеченный зуб, правильно ли смыкаются челюсти. Если есть дискомфорт, пломба сильно выступает, мешает, царапает слизистые, нужно обратиться к стоматологу. Учитывайте, что в первые дни смыкание зубов может казаться непривычным (особенно если зуб был разрушен, на его место ставилась коронка или пломбирование выполнялось в большом объеме). Если большого дискомфорта нет, можно подождать 2-3 дня и обратиться к врачу, если он не пройдет за это время.
![Хирургическое лечение зубов]()
После хирургического лечения
После удаления зуба или другого лечения, связанного с хирургическим вмешательством, соблюдают рекомендации:
- в течение 40 минут после лечения нельзя ничего пить, в течение 2 часов нельзя есть;
- в первые дни нежелательно нагружать участок, для которого проводилось вмешательство (избегать больших жевательных нагрузок, стараться жевать другой стороной челюсти);
- не рекомендуется часто полоскать рот (если полоскания не назначает врач). При каждом полоскании рана становится открытой, что замедляет заживление;
- кровотечение может сохраняться до 1 часа. Если оно продолжается, рану закрывают стерильным бинтом, надкусывают его и держат так еще час. Если и после этого кровотечение сохраняется, нужно связаться с лечащим врачом;
- после хирургического вмешательства нежелательно употреблять алкоголь, посещать сауну или баню;
- в день визита к стоматологу лучше воздержаться от физических нагрузок.
Если врач поставил временную пломбу
Временная пломба изготавливается из непрочного материала, ставится на несколько дней, чтобы закрыть полость зуба с заложенным внутрь лекарством. Задача пациента — не повредить временную пломбу до следующего визита к стоматологу:
- зубы чистят с осторожностью, нажим зубной щетки на зуб, на котором стоит временная пломба, должен быть минимальным;
- очень горячие и очень холодные продукты и напитки лучше исключить. Нельзя употреблять горячее и холодное одновременно;
- жевательная нагрузка на запломбированный зуб должна быть ограниченной, лучше не пережевывать еду им, если это возможно.
![Девушка чистит зубы]()
Уход за зубами в первую неделю после лечения
Чистка зубов выполняется аккуратно. Лучше использовать щетку с мягкой щетиной. При чистке не должно быть сильного нажима в той части челюсти, где выполнялось лечение. Зубы чистят дважды в день легкими движениями. Если после лечения край десны раздражен, при чистке зубов его стараются не травмировать.
В первую неделю после пломбирования зуба композитным материалом не рекомендуется есть красящие продукты, пить много крепкого кофе или чая, красного вина, чтобы пломба не потемнела.
Если зуб продолжает болеть, можно принять обезболивающее, рекомендованное врачом. Боль может сохраняться до 2-3 дней. Она должна постепенно слабеть. Если боль усиливается или сохраняется дольше, нужно обратиться к стоматологу, который выполнял лечение.
После хирургического вмешательства, лечения кариеса или пульпита, снятия зубного камня с пришеечной части коронок на деснах по краю может появиться небольшой отек, они могут стать болезненными. Это — нормальная реакция на вмешательство. Если она доставляет дискомфорт, снять отек можно, прикладывая пакет со льдом к больному месту на 10-15 минут (лучше заранее согласовать с врачом).
Пока боль и отек десен не пройдут, лучше не заниматься спортом, не посещать сауну, бассейн или солярий.
Если после лечения в течение суток температура тела поднимается выше 37,5 градуса, боль усиливается, воспаляются лимфатические узлы, ухудшается самочувствие, нужно срочно обратиться к стоматологу.
Читайте также: