Торусальная анестезия какие зубы
Опубликовано: 22.04.2024
Обезболивание при лечении зубов — главное достижение современной стоматологии. Без местной анестезии проводится лишь устранение поверхностного кариеса, не затронувшее пульпу. Если пациент панически боится врачебного вмешательства, стоматологические манипуляции проводятся под общим наркозом. В статье будет освещен вопрос, что такое торусальная анестезия и в каких случаях она применяется.

Что такое торусальная анестезия
Методы обезболивания при стоматологических манипуляциях выбираются в зависимости от типа проводимого вмешательства и особенностей клинической картины. Это может быть как укол анестетика в десну (инфильтрация), так и охват большого участка лица пациента — проводниковая анестезия. При проводниковой анестезии блокируется пучок нервов, которые транслируют болевые ощущения в мозг.
Так как нервов в ротовой полости несколько, то проводят воздействие именно на прилегающий к больному зубу. Так, при лечении моляров нижней челюсти проводят мандибулярную анестезию, разновидностью которой является торусальный метод обезболивания. При данном методе обезболивания блокируются нижнечелюстные нервы:
- нижнеальвеолярные;
- щечные;
- язычные.
Обезболивающий раствор вводится в точку соединения указанных нервов — торус. В результате инфильтрации раствора происходит полное обезболивание следующих лицевых зон:
- подбородок;
- мягкие ткани нижней челюсти;
- соответствующие им кожные покровы.
То есть, теряется чувствительность на уровне костной и мышечной систем, а также кожных покровов. Эффективность обезболивания позволяет приступать к врачебным манипуляциям почти сразу же после инстилляции средства.
К преимуществу методики относится большая область участка лицевого отдела, нечувствительного к боли. Недостатки — возможность осложнений после инъекции и наличие высокой квалификации у стоматолога. Врач должен обладать знаниями анатомических ориентиров, чтобы без оплошности находить нужную точку для инстилляции.
Применяемые обезболивающие лекарства:
- лидокаин;
- ультракаин;
- новокаин
- тримекаин.
Для серьезных оперативных вмешательств, требующих длительного времени, применяют иные лекарственные вещества с обезболивающим эффектом. Для удаления нижних моляров используют тримекаин, он качественно блокирует зубные нервы. Также его используют и при чистке каналов и пломбировании пораженных кариесом зубов.
Если жевательные моляры остаются нечувствительными к действию лекарства после инъекции, стоматолог проводит дополнительное обезболивание: пропитывает раствором слизистую оболочку около чувствительных моляров.

Когда применяется
Эффективность и простота торусальной анестезии позволяет использовать ее во многих случаях зубоврачебной практики.
Торусальная анестезия применяется при:
- вскрытии гнойников и абсцессов в нижней челюсти;
- экстракция нижнечелюстных моляров;
- депульпировании и иных методах вмешательства;
- установке фиксирующих шин при травмировании нижнечелюстного отдела;
- удалении моляров с аномальным расположением корней;
- хирургии сломанных костей челюсти;
- устранении новообразований;
- наращивании/удалении челюстной кости.
Также обезболивание проводят при аномальном прорезывании зуба мудрости, которое сопровождается сильным отеком и болевым синдромом. Некорректный рост зуба мудрости может спровоцировать разрыв тканей десны и вызвать сильное осложнение.
Эффективность применения инстилляции зависит от квалификации стоматолога. Чтобы одновременно блокировать три нерва, нужно точно попасть в точку их соединения, которая расположена в торусе. Если доктор не сможет правильно определить расположение торуса, то обезболить искомый участок нижней части лица не получится.
Неполное обезболивание может привести к дискомфорту во время стоматологических манипуляций. Если пациент чувствует недостаточность блокировки лицевых нервов, он должен немедленно сообщить об этом стоматологу.
Анестетики, применяемые при данном методе, могут вызвать аллергические реакции. Поэтому нужно предупредить стоматолога о непереносимости отдельных лекарственных компонентов.
Аллергическая реакция на лекарственные средства — еще одна проблема анестезии. Так как у достаточно большого числа пациентов обнаруживается непереносимость некоторых веществ, обезболивание может вызвать непредсказуемую реакцию организма.

Техника проведения
Так как техника была разработана советским стоматологом Вайсбремом, она носит его название. Помимо методики Вайсбрема существуют еще несколько опробованных способов торусальной анестезии, разработанных другими опытными стоматологами — Легарди, Акинози и др.
По Вайсбрему
Чтобы инстилляции лекарства прошла успешно, пациент должен запрокинуть голову и широко раскрыть рот. При инстилляции игла шприца достигает челюстной кости, поэтому его следует держать строго перпендикулярно щеке пациента. От правильного нахождения точки торуса зависит успех обезболивания.
Игла шприца вводится в мягкие ткани достаточно глубоко и находится на уровне первого либо второго жевательного моляра. После введения иглы инстиллируется лекарственный состав в объеме 1,5-2 кубика. Для проверки попадания иглы в кровеносный сосуд врач затягивает небольшой объем лекарства обратно в шприц. Наличие крови в корпусе шприца говорит о деформации кровеносного сосуда во время инстилляции.
Если все прошло удачно, врач проводит блокировку языкового нерва. На его обезболивание расходуется не более 0,5 мл лекарственного состава. Через 5 минут пациент должен почувствовать онемение нижнечелюстного отдела, и только после этого можно приступать к лечебным процедурам.
По Акинози
С помощью методики блокируются два нерва — язычковый и луночковый. Пациенту не нужно широко открывать рот, все манипуляции проводятся с сомкнутыми зубами. Врач вводит иглу шприца в точку между бугром и отводом нижней челюсти. Объем лекарственного средства тот же и составляет 1,5-2 мл. Однако анестезия по Акинози применяется лишь в случаях неэффективной блокировки нервных окончаний другими методиками.
Несмотря на высокую эффективность обезболивания, метод отличается следующими рисками:
- травмирование лицевого нерва;
- деформация надкостницы;
- травмирование крыловидной и височной мышцы.
Метод Аскинози требует высокой квалификации стоматолога, так как является небезопасным и травматичным. Однако именно метода Аскинози приносит качественное обезболивание пациентам, у которых в молярах два и более нервных окончаний.

По Гоу-Гейтсу
Метод анестезии был разработан австралийским стоматологом Гоу-Гейтсом. Отличается тем, что инстилляция проводится в угол губ пациента. Шприц вводится в сухожилие крыловидной и височной мышц и касается челюстной кости. После взятия аспирационной пробы (проверка на наличие крови в растворе) стоматолог вводит лекарственный состав в объеме 1,5 -2 мл. Далее пациент должен находиться с открытым ртом до полной блокировки нервных окончаний. Это занимает не более пяти минут, хотя и приносит неудобства.
Несмотря на неудобства, с помощью метода Гоу-Гейтса блокируются сразу несколько нервных корешков:
- челюстно-подъязычный;
- язычковый;
- височный;
- щечный;
- нижний луночковый.
Полная блокировка нервных корешков наступает несколько позже, чем при использовании других методик.
Неправильно проведенная инстилляции может вызвать спазм дыхательных путей и образование гематомы. Метод относится к наиболее безопасным.
Опасность и риски
Обезболивающие процедуры требуют высокой квалификации стоматолога и определенной осторожности в проведении. Неграмотное проведение торусальной анестезии может повлечь за собой следующие осложнения:
- перелом иглы шприца с последующим хирургическим вмешательством;
- травмирование кровеносных сосудов с последующим кровотечением и гематомами;
- паралич мимических мышц, частичная утрата подвижности мимики;
- травмирование волокон крыловидных мышц;
- потеря чувствительности слизистой ротовой полости;
- ишемия подбородка из-за проникновения лекарственного состава в кровяное русло;
- инфицирование тканей с последующим развитием очага воспаления;
- неврит нижнечелюстных нервов.
Однако пациент должен соблюдать осторожность после манипуляций стоматолога:
- вовремя санировать ротовую полость;
- исключить грубую пищу до момента полного заживления слизистых оболочек;
- позаботиться о восстановлении печени.
Любая анестезия отрицательно сказывается на здоровье печени, поэтому пациент обязан самостоятельно позаботиться о собственном здоровье и принимать назначенные препараты либо применять иные методы восстановительных процедур.

Противопоказания к проведению
В каких случаях местное обезболивание ротовой полости противопоказано или имеет частичные противопоказания? Обезболивание запрещено при любых печеночных патологиях, так как напрямую воздействует на клетки печени. Из-за высокой дозы новокаина этот метод исключен из допустимых, и вместо него рекомендован общий наркоз.
Также торусальная анестезия противопоказана при:
- непереносимости компонентов лекарственного вещества;
- патологиях кровеносной системы;
- психических расстройствах;
- бронхиальной астме;
- сердечно-сосудистых патологиях;
- эпилептических припадках.
Также местную анестезию указанного метода не проводят при анатомических нарушениях в строении челюсти и десны, а также при сдвиге точки соединения нервов.
Можно ли применять данную анестезию во время беременности? Разрешение должен дать лечащий гинеколог, так как метод может представлять определенную опасность для плода.
Торусальная анестезия — это эффективное средство для быстрого обезболивания большого участка лицевой зоны. Она проводится при сложных стоматологических манипуляциях, когда нужно обезболить на длительное время большой участок лицевого отдела. За одну инъекцию удается блокировать сразу три лицевых нерва, остро реагирующих на болевой синдром.
Однако проведение манипуляции требует высокой врачебной квалификации, знание анатомии расположения нервных окончаний, аккуратность в обращении с инструментами. Неправильное введение лекарственного вещества может привести к различным осложнениям и травмировать пациента. Методика применяется при недейственности других методов блокады нервных окончаний.
Используемые источники:
- Основные способы обезболивания на амбулаторном стоматологическом приеме / Самедов Тимур Исламович. — М.: СпецЛит, 2011.
- Местное обезболивание в стоматологии / Э.А. Базикяна. — М.: ГЭОТАР-Медиа, 2012.
- Терапевтическая стоматология. Обезболивание. Отбеливание. Пломбирование. Эндодонтия / Под редакцией Е.В. Боровского. — М.: Стоматология, 2005.
-
29 ноября 2009 54877
Мандибулярная анестезия. Методика проведения
Внутриротовой пальпаторный способ.
- Ощупывают передний край ветви нижней челюсти на уровне дистального края коронки 3 моляра. Перемещая палец кнутри, определяют височный гребешок. Палец фиксируют в позадимолярной ямке.
- Расположив шприц на уровне премоляров противоположной стороны, делают вкол иглы кнутри от височного гребешка и на 0,75-1,0 см выше коронки 3 моляра. Продвигают иглу кнаружи и кзади. Достигают кость на глубине 0,5-0,75 см и выпускают 0,5-1,0 мл анестетика (выключение язычного нерва).
- Перемещают шприц на уровень центральных резцов и продвигают иглу еще на 2,0 см, где вводят 2-3 мл анестетика (выключение нижнего альвеолярного нерва).
Внутриротовой аподактильный способ.
Расположив шприц на уровне премоляров противоположной стороны, делают вкол иглы в наружный скат крыловидно-нижнечелюстной складки, на середине расстояния между жевательными поверхностями коронок верхних и нижних моляров. Продвигают иглу кнаружи и кзади на 1,5-2,0 см до контакта с костью и вводят 2-3 мл анестетика (выключение нижнего альвеолярного и язычного нервов).
Внеротовой способ.
Производят вкол иглы в область основания нижней челюсти, отступив на 1,5 см кпереди от угла нижней челюсти, продвигают иглу на 3,5-4 см параллельно заднему ее ветви, выпускают 2 мл анестетика.
Зона обезболивания:
- все зубы соответствующей половины;
- костная ткань альвеолярного отростка;
- десна с вестибулярной и язычной сторон;
- слизистая оболочка подъязычной области;
- передние 2/3 языка;
- кожа и слизистая оболочка нижней губы;
- кожа подбородка соответствующей стороны.
Время наступления: 10-20 минут.
Торусальная анестезия. Методика проведения
- Шприц располагают на молярах противоположной стороны. Вкол иглы делают в бороздку, образованную латеральным скатом крыловидно-нижнечелюстной складки и щекой, на 0,5 см ниже жевательной поверхности верхнего 3 моляра. Иглу продвигают до кости на 0,25-2 см и вводят 1,5-2 мл анестетика (выключение нижнего альвеолярного и щечного нервов).
- Выводят иглу на несколько миллиметров в обратном направлении и вводят 0,5-1,0 мл анестетика (выключение язычного нерва).
Зона обезболивания:
- все зубы соответствующей половины;
- костная ткань альвеолярного отростка;
- десна с вестибулярной и язычной сторон;
- слизистая оболочка подъязычной области;
- передние 2/3 языка;
- кожа и слизистая оболочка нижней губы;
- кожа подбородка соответствующей стороны;
- слизистая оболочка и кожа щеки.
Время наступления: 10-20 минут.
Анестезия в области подбородочного отверстия (ментальная). Методика проведения
Внеротовой способ.
- Делают вкол иглы на 0,5 см выше и кзади от проекции подбородочного отверстия, которое расположено на 12-13 мм выше основания тела нижней челюсти в области 2 премоляра.
- Продвигают иглу вниз, внутрь и кпереди до соприкосновения с костью, вводят 0,5 мл анестетика.
- Вводят иглу в подбородочное отверстие, продвигают в канале на 3-5 мм и вводят 1-2 мл анестетика.
Внутриротовой способ.
- Отводят мягкие ткани щеки в сторону. Делают вкол иглы на уровне середины коронки 1 моляра, отступив несколько миллиметров кнаружи от переходной складки.
- Продвигают иглу на 0,75-1,0 см вниз, кпереди и внутрь до подбородочного отверстия и вводят 0,5 мл анестетика.
- Вводят иглу в подбородочное отверстие, продвигают в канале на 3-5 мм и вводят 1-2 мл анестетика.
Зона обезболивания:
- мягкие ткани подбородка и нижней губы;
- премоляры, клыки и резцы;
- костная ткань альвеолярной части;
- слизистая оболочка альвеолярного отростка в пределах обезболиваемых зубов.
Время наступления: 5 минут.
Анестезия в области язычного нерва. Методика проведения
Шпателем отводят язык в противоположную сторону и делают вкол иглы в слизистую оболочку челюстно-язычного желобка на уровне середины коронки нижнего 3 моляра, где нерв залегает очень поверхностно. Вводят 2 мл анестетика.
Зона обезболивания:
- слизистая оболочка подъязычной области;
- передние 2/3 языка.
Время наступления: 3-5 минут.
Анестезия в области щечного нерва. Методика проведения
Делают вкол иглы в область переднего края венечного отростка на уровне жевательной поверхности верхних моляров в слизистую оболочку щеки, направляя шприц с противоположной стороны. Продвигают иглу на 1,0-1,5 см до переднего края венечного отростка и вводят 1-2 мл анестетика.
Зона обезболивания: слизистая оболочка и кожа щеки.
Время наступления: 10 минут.
Анестезия по Берше. Методика проведения
Производят вкол иглы перпендикулярно к кожному покрову под нижний край скуловой дуги, отступив 2 см кпереди от козелка ушной раковины. Иглу продвигают через вырезку нижней челюсти на 2,0-2,5 см и вводят 3-5 мл анестетика.
Зона обезболивания: расслабление жевательных мышц.
Время наступления: 5-10 минут.
Анестезия по Егорову. Методика проведения
Делают вкол иглы под нижним краем скуловой дуги на 0,5-1,0 см кпереди от суставного бугорка под углом 60-75 0 к коже. Продвигают иглу вверх до наружной поверхности височной кости и извлекают иглу на 0,5-1,0 см. Затем под прямым углом к поверхности кожи иглу погружают в мягкие ткани на извлеченное расстояние и вводят 2 мл анестетика.
Зона обезболивания: блокада всех двигательных ветвей нижнечелюстного нерва.
Время наступления: 5-10 минут.
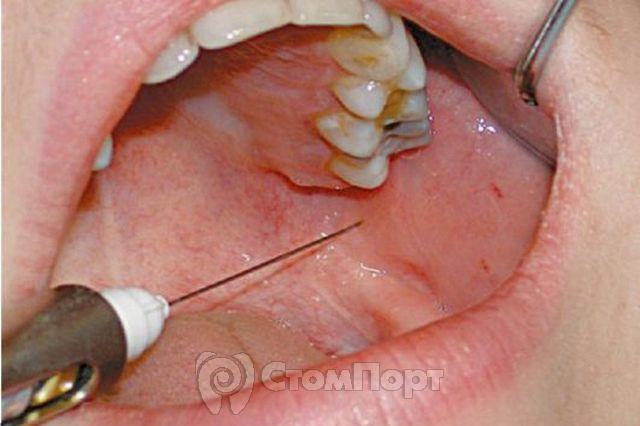
Торусальная анестезия по М.М. Вейсбрему
Целевой пункт: нижнечелюстное возвышение (рис. 101, А).
Оно находится в месте соединения костных гребешков венечного и суставного отростков спереди, сверху и медиальнее от костного язычка нижней челюсти. Ниже и к середине от возвышения расположены нижнеальвеолярный, язычный и щечный нервы, окруженные рыхлой клетчаткой.
Техника проведения торусальной анестезии
1. Пациент как можно шире открывает рот (рис. 101, Б). Место укола: точки пересечения горизонтальной линии, проведенной на 5 мм ниже жевательной поверхности третьего верхнего моляра с желобинкой, образованной латеральным склоном крылочелюстной складки и щекой.
2. Шприц расположен на первом нижнем моляре (или даже на втором нижнем моляре), игла направлена перпендикулярно к плоскости ветви нижней челюсти.
Рис. 101. Торусальная анестезия по М.М. Вейсбрему (С.Н. Вайсблат,1962).
А - схема расположения нервов в участке нижнечелюстного возвышения: 1 - щечный нерв; 2 - язычный нерв; 3 - нижнеальвеолярный нерв; 4 - нижнечелюстное возвышение (торус); 5 - горизонтальная линия, проведенная на 5 мм ниже жевательной поверхности третьего верхнего моляра (достигает торуса). Б - положение укола иглы, положение шприца при торусальной анестезии
3. Иглу продвигают в мягкие ткани к кости на глубину 15-20 мм, проводят аспирационную пробу, вводят 1,5-2 мл анестетика, обезболивая нижнеальвеолярный и щечный нервы.
4. Выдвинув иглу на несколько миллиметров, выпускают 0,3-0,5 мл анестетика для обезболивания язычного нерва.
Анестезия наступает через 3-5 мин.
Примечание. В последние 3 года, используя современные сильные анестетики, мы не выдвигали иглу для обезболивания язычного нерва (п. 4). При введении 1,5-2 мл анестетика возле кости зона обезболивания охватывает как нижнеальвеолярный, щечный, так и язычный нервы.
5. Зона обезболивания: те же ткани, что и при мандибулярной анестезии, а также: слизистая оболочка и кожа щеки, десны нижней челюсти от середины второго премоляра к середине второго моляра с вестибулярной стороны.
6. Осложнения - такие же, что и при мандибулярной анестезии.
Методика "высокой" анестезии нижнеальвеолярного нерва
Проведение стандартной мандибулярной анестезии не всегда обеспечивает достаточное обезболивание нижней челюсти, что можно объяснить наличием дополнительной иннервации.
Зубы нижней челюсти могут получать дополнительную иннервацию от подъязычного, ушно-височного и верхних шейных нервов.
Подъязычная ветвь выходит из ствола нижнеальвеолярного нерва приблизительно на 1 см выше нижнечелюстного отверстия и потому ее невозможно выключить обычными методиками. От ушно-височного нерва отходят разветвления к пульпе нижних зубов через отверстия в ветви нижней челюсти. Эта иннервация блокируется "высокой" анестезией по Гау-Гейтс (G.A.Gow-Gates) и Акинози (J.O.Akinosi).
Методика Гау-Гейтс
Техника этой анестезии очень сложная и состоит в создании депо анестетика рядом с головкой суставного отростка нижней челюсти.
1. Пациент широко открывает рот.
2. Врач проводит мысленную линию от угла рта к впадине (ямке) около козелка уха. Это и есть плоскость, в которой будет продвигаться игла.
3. Иглу вводят со стороны противоположного клыка нижней челюсти и направляют через медиальный нёбный бугорок верхнего второго моляра, расположенного на стороне обезболивания.
4. Иглу вкалывают в слизистую оболочку (место укола иглы находится значительно выше, чем при обычной мандибулярной анестезии) и углубляют в мягкие ткани к кости (к контакту с головкой суставного отростка) (рис. 102 А).
Рис.102. Положение иглы при "высоком" блокировании нижнеальвеолярного нерва. А - по методике Гау Гейтс. Б - по методике Акинози.
5. Иглу слегка оттягивают назад, проводят аспирационную пробу и после инъекции все содержимое шприца поступает в мягкие ткани возле суставного отростка.
6. Пациент должен держать рот открытым на протяжении нескольких минут, до появления признаков анестезии нижней челюсти.
Методика Акинози
Эта методика известна как "методика закрытого рта" Вазирани-Акинози. Она проще, чем методика Гау-Гейтс и уникальна для внутриротовых анестезий, ибо не нуждается в соприкосновении кончика иглы с костью. При этой анестезии депо анестетика также создают вблизи головки суставного отростка нижней челюсти.
Рот пациента закрыт. Карпульный шприц с иглой длиной 35 мм направляют параллельно к окклюзийнной плоскости верхней челюсти на уровне ее переходной складки, игла входит в ткани на 25-30 мм - между ветвью нижней челюсти и верхнечелюстным бугром. Медленно вводят 1,5-2 мл анестетика. Игла находится в крылочелюстном пространстве, что обеспечивает её контакт с ветвями нижнечелюстного нерва (рис. 102, Б).
Методики Гау-Гейтс и Акинози представляют собой высокие методики проведения анестезии нижнеальвеолярного нерва. При их применении блокируется и язычный нерв. Вдобавок методика Гау-Гейтс блокирует проводимость щечного нерва.
Методики Гау-Гейтс и Акинози нужно применять только тогда, когда другие методики обезболивания не дали результата, ибо они дают больше осложнений, чем другие виды мандибулярных анестезий. Чем глубже вводится игла, тем она ближе к верхнечелюстной артерии и крыловидному венозному сплетению.
Осложнения:
1. Сужение верхнечелюстной артерии — вызывает боль и побледнение (ишемию) лица в участке его кровоснабжения.
2. Травма сосуда в крыловидном венозном сплетении — приводит к обширной гематоме.
Используемые материалы: Местное обезболивание в амбулаторной стоматологии. Кононенко Ю.Г., Рожко Н.М., Рузин Г.П.; 2-е издание, перераб. и доп. —Москва: - издательство Книга плюс, 2004.
Зубы чрезвычайно чувствительны к различным манипуляциям с ними. Потому многие люди воспринимают стоматологический кабинет примерно так же, как камеру пыток, и находят тысячи причин для того, чтобы отложить поход к зубному врачу на потом. И если лечение поверхностного кариеса, когда еще не открылась пульпа, проходит практически безболезненно, то при начавшемся пульпите даже внедрение зонда в зубное дупло может спровоцировать резкую боль, способную вызвать болевой шок с последующим летальным исходом.

Торусальная анестезия: правильное положение шприца
Потому в современной стоматологии обезболивание является неотъемлемой процедурой при лечении зубов. Без анестезии проводят лишь пломбирование зуба до начала воспалительного процесса в пульпе. В прочих же случаях, таких как лечение пульпита и периодонтита, удаление зубов, имплантация, проведение хирургических операций на тканях десны и кости, и так далее, применяется местная анестезия. В некоторых ситуациях применяется даже общий наркоз – например, при очень длительных и сложных операциях либо при наличии у пациента очень сильной боязни стоматологических процедур.
В зависимости от клинической картины и специфики проводимых процедур, могут быть применены различные способы местной анестезии, которые, в целом, сводятся к двум подходам. Первый из них заключается во введении анестетика в ткани, прилегающие к верхушке корня оперируемого зуба. Такая местная анестезия называется инфильтрационной. Второй подход заключается в медикаментозном воздействии на нерв, передающий болевые ощущения. Такое обезболивание называется проводниковым, и оно способно сразу охватить большой участок лица пациента.

Место укола при торусальной анестезии за Вейсбремом
В зависимости от места расположения больного зуба, проводят анестезию различных нервов. Так, при операциях на определенных участках верхней челюсти блокируется нерв, выходящий из подглазничного отверстия. При лечении зубов нижней челюсти применяется мандибулярная анестезия, одним из вариантов которой является торусальная анестезия. Итак, что же собой представляет этот метод обезболивания и когда он применяется?
Когда и как используется торусальная анестезия в стоматологии
Данный вид обезболивания является вариантом мандибулярной анестезии, являющейся наиболее распространенным способом устранения болевой чувствительности при проведении лечебных процедур в области нижней челюсти. Суть этого вида обезболивания заключается в блокировке проведения болевых импульсов язычным, щечным и нижнеальвеолярным нервами, проходящими через нижнечелюстное отверстие, местом расположения которого является внутренняя поверхность кости нижней челюсти.
Торусальная анестезия заключается во введении раствора анестетика в тот участок нижней челюсти, где находится нижнечелюстной валик (торус). Целью процедуры является одновременная блокировка нижнеальвеолярного, щечного и язычного нервов.
При использовании торусальной анестезии происходит обезболивание таких зон, как:
- подбородок;
- участок, прилегающий к альвеолярному отростку;
- мягкие ткани полости рта, относящиеся к нижней челюсти;
- соответствующие области кожи лица.
Одним из преимуществ данного метода лишения болевой чувствительности является отсутствие необходимости менять угол наклона иглы шприца при введении обезболивающего препарата во время его инъекции в торус – участок валика нижней челюсти. Это упрощает процедуру анестезии.
Когда применяется торусальная анестезия в стоматологии
Важными достоинствами данного метода являются его простота и эффективность. Именно благодаря этому метод получил широкое распространение. Эта техника обезболивания позволяет проводить процедуры лечения и удаления на всем ряду нижних зубов без введения дополнительных доз анестетика. Данная методика анестезии используется в следующих случаях:
- при хирургическом вскрытии гнойников в полости рта, например, абсцесса, развившегося при воспалении надкостницы;
- при лечебных процедурах, проводимых на нижних зубах, в частности, при депульпировании;
- при вырывании зубов – в том числе, в случае их аномального расположения;
- при лечении переломов нижнечелюстной кости;
- при удалении кист и доброкачественных новообразований в зоне нижней челюсти, а также при хирургических операциях на нижнечелюстной кости (удаление или, напротив, наращивание участков костной ткани).
Простота метода и быстрота наступления эффекта позволяют приступить непосредственно к лечебной процедуре почти сразу же после проведения обезболивающего укола.
Анестетики, применяемые для торусальной анестезии, равно как и для любого другого способа обезболивания, могут оказаться аллергенами для конкретного пациента. Особенно тяжелые аллергические реакции возникают у детей. Потому при выборе препарата должны учитываться индивидуальные особенности пациента.
При инъекции в область торуса происходит обезболивание всех тканей, за чувствительность которых ответственны щечный, язычный и нижнеальвеолярный нервы. Несмотря на то, что данная техника обезболивания сравнительно проста, врач, ее применяющий, должен обладать должной квалификацией, так как успешность блокировки сразу трех нервов зависит от точности введения иглы шприца.
Если врач допустил неточность в определении точки укола, то нервы могут оказаться недостаточно блокированными. Результатом становится неполное обезболивание соответствующих зон. В этом случае пациент должен сказать стоматологу о том, что у него сохранилось чувство боли – тогда врач примет дополнительные меры по устранению болевой чувствительности.
В чем состоит техника проведения торусальной анстезии
При применении методики данного вида обезболивания, разработанной Вейсбремом, пациент должен усесться в стоматологическое кресло, запрокинуть голову и масимально широко открыть рот. Врач делает обезболивающий укол в десну так, чтобы игла шприца с раствором анестетика была строго перпендикулярной внутренней поверхности щеки. При этом острие иголки должно достичь челюстной кости.
Для локализации целевого пункта на слизистой, необходимо определить в полости рта криловидно-нижнечелюстную складку, которая покрывает одноименную криловидно-нижнечелюстную связку. В месте между складкой и слизистой щеки можно обнаружить углубление, которое проецируется на нижнечелюстной валик (торус).
Торусальная анестезия по Вейсбрему подразумевает точное определение места укола. Это место расположено там, где сходятся костные гребешки, исходящие от мыщелкового и венечного отростков. После обезболивающего укола должна произойти одновременная блокировка проводимости языкового, щечного и альвеолярного нервов. Во время инъекции игла шприца должна находиться на уровне первого или второго из основных жевательных зубов.
Когда иголка шприца введена максимально глубоко, вводится от полутора до двух миллилитров раствора анестетика, после чего некоторое количество препарата затягивается обратно в шприц для проверки наличия в отобранной жидкости крови (аспирационная проба). Если при взятии аспирационной пробы в шприце обнаружена кровь, то это указывает на травму кровеносного сосуда.
После введения первой дозы обезболивающего препарата игла шприца немного выдвигается назад, и вводится не более 0.5 миллилитра анестетика для блокировки языкового нерва. Обезболивание наступает спустя, максимум, пять минут после инъекции.
Кроме метода Вейсбрема существуют и другие способы торусальной анестезии, разработанные Акинози, Гоу-Гейтсом, Легарди и другими врачами.
Методика торусальной анестезии по Акинози
заключается в том, что иголка шприца не контактирует с челюстной костью, и пациенту не нужно широко открывать рот. При проведении обезболивания этим способом пациенту, зубы которого сомкнуты, не спеша вводят полтора-два миллилитра раствора анестетика в точку, находящуюся в промежутке между бугром нижней челюсти и ее отводом. Тем самым препарат действует на нервные окончания, находящиеся в этой области. Метод Акинози позволяет осуществить блокировку луночкового и язычкового нерва.

Техника проведения торусальной анестезии
Анестезия по Акинози применяется редко – в тех случаях, когда прочие способы обезболивания не дают желаемого результата. Причиной ограниченности применения данной методики является высокий риск таких осложнений, как:
- спазм жевательной мускулатуры из-за повреждения височной или крыловидных мышц;
- травма надкостницы;
- травма лицевого нерва.

Торусальная анестезия в стоматологии: зона обезболивания при методике Акинози
Из-за высокой опасности осложнений применять обезболивание по Акинози может лишь опытный стоматолог. Именно рискованность процедуры является ее основным минусом. Достоинством же данного метода анестезии является то, что он является лучшей дополнительной мерой для тех пациентов, у которых число нервов в зубе больше трех.
Методика Гоу-Гейтса
Данный метод, разработанный австралийским зубным врачом Гоу-Гейтсом, весьма сложен, однако в девяноста семи процентах случаях он дает ожидаемый эффект.

Анестезия по Гоу-Гейтсу
Суть этого способа состоит в том, что пациенту вращают нижнюю челюсть относительно фронтальной оси для того, чтобы произошло выдвижение головки мыщелкового отростка на суставное возвышение и изменилось взаимное расположение нижнечелюстного нерва и места введения раствора анестетика.

Техника проведения торусальной анестезии по Гоу-Гейтсу включает в себя следующие шаги:
- выбор наиболее подходящего взаиморасположения врача и пациента;
- помещение шприца в угол губ при максимально широко раскрытом рте пациента;
- введение иголки шприца в сухожилие височной мышцы в крыловидно-челюстной области;
- медленное продвижение иголки до челюстной кости;
- проведение аспирационной пробы;
- при отсутствии в шприце крови – медленное вливание одной капсулы анестетика;
После инъекции препарата пациент должен несколько минут посидеть с открытым ртом – пока не произойдет полное обезболивание.

1 – Щечный нерв (n. buccalis)
2 – Барабанная струна (chorda tympani)
3 – Жевательный нерв (n. massetericus)
4 – Нижний альвеолярный нерв (n. alveolaris inferior)
5 – Резцовый нерв (n. incisivus)
Данная методика блокирует проводимость:
- нижнего луночкового нерва;
- щечного нерва;
- язычкового нерва;
- ушно-височного нерва;
- челюстно-подъязычного нерва.
Небрежность во время укола может привести к появлению гематомы. Кроме того, у пациента может возникнуть нарушение дыхания.
Метод Гоу-Гейтса имеет следующие преимущества:
- высокая результативность;
- возможность определить место укола с высокой точностью;
- невысокий риск осложнений.

Зона обезболивания при анестезии Гоу-Гейтса
Недостатком методики является медленное наступление эффекта – на несколько минут позже, чем при использовании иных техник.
Чем опасна торусальная анестезия
Если при проведении обезболивания были допущены врачебные ошибки, то могут иметь место следующие негативные последствия:
- утрата нервной чувствительности слизистой оболочки горла;
- травма внутренних крыловидных мышц;
- травма кровеносных сосудов, приводящая к кровотечениям и гематомам;
- попадание анестетика в кровное русло, что приводит к ишемии кожного покрова нижней губы и подбородка;
- судороги и частичный паралич мимической мускулатуры;
- расстройства нервной системы;
- прелом иголки, требующий хирургической операции по ее извлечению;
- развитие постинъекционных воспалений при занесении инфекции во время укола.
При выполнении обезболивающего укола движения должны быть аккуратными, плавными и точными, инструмент должен быть качественным и стерильным. Тогда опасность нежелательных последствий будет минимальной. Кроме того, пациент после укола должен соблюдать в полной мере гигиену ротовой полости.
У некоторых пациентов торусальная анестезия может стать причиной неприятного привкуса во рту, чувства жжения на слизистой оболочке ротовой полости, а также болевых ощущений.
Вне зависимости от применяемой методики, обезболивание отрицательно воздействует на печень. Потому пациенту желательно после процедуры принимать препараты, способствующие ее восстановлению.
Когда торусальная анестезия противопоказана
Данный способ обезболивания, как и любая мандибулярная анестезия, противопоказан при печеночных патологиях, так как все анестетики кроме новокаина создают чрезмерную нагрузку на печень. Если нужно провести сложную и длительную операцию на большом участке челюсти, то в этом случае для должного эффекта потребуется слишком большая доза новокаина, превышающая допустимую. Потому местное обезболивание в таких ситуациях не применяется.
Противопоказаниями к торусальной анестезии являются также:
- аллергия на местные анестетики;
- эпилепсия;
- патологии психики;
- сердечно-сосудистые патологии;
- бронхиальная астма;
- болезни крови.
При беременности допустимость применения анестетиков определяется уровнем возможной опасности для плода. В отдельной статье мы подробно описали все моменты когда нельзя лечить зубы с анестезией при беременности.
В целом, вопрос о том, насколько приемлема местная анестезия, решается для каждого пациента индивидуально, исходя из всех нюансов состояния его здоровья.

При торусальной анестезииобезболивающий раствор вводят в область нижнечелюстного валика (torus mandibularis). Он находится в месте соединения костных гребешков, идущих от венечного и мыщелкового отростков, — выше и кпереди от костного язычка нижней челюсти. Ниже и кнутри от валика располагаются нижний альвеолярный, язычный и щечный нервы, окруженные рыхлой клетчаткой (рис. 5.22, а). При введении анестетика в данную зону эти нервы могут быть «выключены» одновременно. При торусально анестезиирот больного должен быть открыт максимально широко. Вкол иглы производят перпендикулярно к слизистой оболочке щеки, направляя шприц с противоположной стороны, где он располагается на уровне больших коренных зубов. Местом вкола является точка, образованная пересечением горизонтальной линии, проведенной на 0,5 см ниже жевательной поверхности верхнего третьего большого коренного зуба и бороздки, образованной латеральным скатом крыловидно-нижнечелюстной складки и щекой (рис. 5.22, б). Иглу продвигают до кости (на глубину от 0,25 до 2 см). Вводят 1,5—2,0 мл анестетика, блокируя нижний альвеолярный и щечный нервы. Выведя иглу на несколько миллиметров в обратном направлении, инъецируют 0,5—1,0 мл анестетика для «выключения» язычного нерва. Анестезия наступает через 5 мин.
Зона обезболивания при торусальной анестезии: те же ткани, что и при анестезии у отверстия нижней челюсти, а также ткани, иннервируемые щечным нервом: слизистая оболочка и кожа щеки, слизистая оболочка альвеолярной части нижней челюсти от середины второго малого коренного зуба до середины второго большого коренного зуба. В связи с особенностями взаимоотношений щечного нерва с нижним альвеолярным и язычным нервами обезболивание в зоне иннервации щечного нерва наступает не всегда. В этом случае следует дополнительно провестиинфильтрациониую анестезию в области операционного поля для «выключения» периферических окончаний щечного нерва.
Ментальная анестезия (подбородочная анестезия) Обезболивание в области подбородочного нерва.
Для выполнения ментальной анестезии необходимо определить расположение подбородочного отверстия. Чаще оно располагается на уровне середины альвеолы нижнего второго малого коренного зуба или межальвеолярной перегородки между вторым и первым малыми коренными зубами и на 12— 13 мм выше основания тела нижней челюсти. Проекция отверстия находится, таким образом, на середине расстояния между передним краем жевательной мышцы и серединой нижней челюсти. Подбородочное отверстие (устье канала нижней челюсти) открывается кзади, кверху и наружу. Это следует помнить, чтобы придать игле направление, позволяющее ввести ее в канал (рис. 5.25, а).

Внеротовой метод. Проводя ментальную анестезию на правой половине нижней челюсти, удобное положение для врача — справа и сзади больного. «Выключая» подбородочный нерв слева, врач располагается справа и кпереди от больного. Определяют проекцию подбородочного отверстия на кожу и указательным пальцем левой руки в этой точке прижимают мягкие ткани к кости. Придав игле направление с учетом хода канала, делают вкол иглы на 0,5 см выше и кзади от проекции подбородочного отверстия на кожу (рис. 5.25, б). Затем продвигают ее вниз, внутрь и кпереди до соприкосновения с костью. Введя 0,5 мл анестетика и осторожно перемещая иглу, находят подбородочное отверстие и входят в канал. Ориентиром может служить ощущение характерного проваливания иглы. Продвигают иглу в канале на глубину 3—5 мм и вводят 1—2 мл обезболивающего раствора. Анестезия наступает через 5 мин. Если иглу не вводить в канал нижней челюсти, то зона обезболивания, как правило, ограничивается только мягкими тканями подбородка и нижней губы. Обезболивание в области малых коренных зубов, клыка, резцов и альвеолярной части в этом случае выражено недостаточно.
Внутриротовой метод. При сомкнутых или полусомкнутых челюстях больного отводят мягкие ткани щеки в сторону. Вкол иглы делают, отступив несколько миллиметров кнаружи от переходной складки, на уровне середины коронки первого большого коренного зуба (рис. 5.25, в). Иглу продвигают на глубину 0,75—1,0 см вниз, кпереди и внутрь до подбородочного отверстия. Последующие моменты выполнения анестезии не отличаются от таковых при внеротовом методе.
Зона обезболивания при ментальной анестезии: мягкие ткани подбородка и нижней губы, малые коренные зубы, клыки и резцы, костная ткань альвеолярной части, слизистая оболочка его с вестибулярной стороны в пределах этих зубов. Иногда зона обезболивания распространяется до уровня второго большого коренного зуба. Выраженная анестезия наступает обычно только в пределах малых коренных зубов и клыка. Эффективность обезболивания в области резцов невелика из-за наличия анастомозов с противоположной стороны.
Осложнения при ментальной анестезии. При повреждении сосудов возможны кровоизлияние в ткани и образование гематомы, появление участков ишемии на коже подбородка и нижней губы. При травме нервного ствола может развиться неврит подбородочного нерва. Лечение и профилактика этих осложнений не отличаются от таковых при анестезии других нервов.
Читайте также:

