Воздействие на пульпу повреждающего фактора вызывает ее острое воспаление которое протекает по
Опубликовано: 22.04.2024

Внезапно возникшая зубная боль, которая не дает спать по ночам и отвлекает от повседневных дел, может быть симптомом пульпита — заболевания ротовой полости, требующего срочного врачебного вмешательства. Своевременное обращение к стоматологу и качественное лечение гарантирует сохранность зубной единицы и полное восстановление функционирования пульпы.
Что такое пульпит?

Пульпит — это воспалительный процесс в пульпе (нервно-сосудистом пучке) и корневых каналах зуба. В зубной коронке есть полостная пульпарная камера, где находится сплетение кровеносных сосудов, соединительной ткани и нервных окончаний. Все это вместе составляет пульпу, главной функцией которой является питание коронковой и корневой части.
Под воздействием провоцирующих факторов происходит гиперемия пульпы. Чаще всего к этому приводит кариес в запущенной стадии. Из-за поражения коронки оголяются мягкие ткани и возникает первичное серозное воспаление (так называемый начальный тип). При отсутствии своевременного лечения недуг переходит в более тяжелые формы и может привести к необратимым последствиям.
Пульпит молочных и постоянных зубов имеет много схожих черт с другими патологиями, поэтому самостоятельная диагностика в большинстве случаев неэффективна. Однако существует ряд признаков, характерных исключительно для воспаления пульпы.
Причины

Терапия заболевания в первую очередь зависит от причин его возникновения. Факторы, которые нередко приводят к воспалению:
- Непролеченный своевременно кариес. В легкой форме болезнь никак не влияет на пульпу, поскольку кариозное поражение распространяется только на поверхностные ткани. По мере разрушения коронки кариес затрагивает все клеточные структуры и добирается до корней.
- Хронический пародонтит (за исключением легкой формы). Глубокие пародонтальные карманы, которые образуются при данной патологии, доходят до корневых сплетений. Патогенные микроорганизмы, размножающиеся в этих полостях, распространяются по всему зубу и доходят до пульпы.
- Травмирование. Удар, ушиб и другие внешние воздействия способствуют нарушению налаженного процесса кровоснабжения и приводят к патологическому процессу.
- Некачественное стоматологическое лечение. Если стоматолог плохо вычистил зубную полость перед постановкой пломбы, оставив кариозные частицы, они распространятся в более глубокие слои и достигнут нервно-сосудистого пучка. Также по вине врача пациент может получить термический ожог пульпы, если специалист во время сверления коронки пренебрег правилами и недостаточно охладил ее водой. Болезнь провоцируется и пересушиванием дентинных канальцев потоком воздуха.
- Воздействие кислот, щелочей, медикаментов, токсичного пломбировочного состава и других химических веществ.
- Инфицирование крови. Инфекция может проникать в пульпу не только через кариозные отверстия, но и при сепсисе.
- Индивидуальная предрасположенность пациента к стиранию зубов и образованию минеральных отложений в пульпарной камере.
Разновидности патологии

Существует 2 основные формы заболевания: острая и хроническая. В первом случае у человека внезапно возникает резкая приступообразная боль (чаще всего — по ночам), которая не зависит от внешних факторов и не проходит при устранении раздражителей. Поначалу на эмали появляется темное отверстие, которое с течением времени разрастается и затрагивает глубокие ткани, в том числе доходя до каналов.
Если воспаление не проходит по истечении 3 недель, заболевание переходит в хроническую форму. Тупые ноющие боли появляются с определенной периодичностью и беспокоят не только в ночное время.
Разновидности острого пульпита:
- Очаговый. Наблюдается всего несколько суток. Боли длятся до 20 минут, при этом промежутки между приступами составляют около 2-3 часов. Наблюдается отечность десен.
- Диффузный. Он распространяется на коронковую часть, нервные окончания и корень. Происходит нарушение кровоснабжения тканей. Боль становится пульсирующей и длится гораздо дольше, чем при очаговой форме.
- Гнойный. Полость пораженной единицы наполняется гноем. Ощущается болезненная пульсация. Состояние пациента постоянно ухудшается.
- Серозный. Чаще всего такой тип наблюдается у детей (пульпит временных зубов). Это патология инфекционной этиологии, которая сопровождается непродолжительными приступами боли.
Классификация хронического пульпита зубов:
- Фиброзный. Является последствием острого. Может протекать скрыто на протяжении нескольких месяцев с периодическими периодами обострения. Десны не отечные, боль носит ноющий характер и возникает нечасто.
- Гангренозный. Это осложнение острого фиброзного заболевания, при котором происходит отмирание тканей пульпы и разрушение коронковой части.
- Гипертрофический. В кариозной полости отчетливо видны ткани яркого красного оттенка, которые постоянно кровоточат, особенно при надавливании.
Симптоматика

Несмотря на то, что каждая из разновидностей болезни имеет свои отличительные признаки, существует перечень симптомов, характерных для всех форм патологии. На начальной стадии заболевания зуб начинает болезненно реагировать на холодное и горячее, а также на иные раздражители. Затем появляется резкая пульсирующая боль, которая усиливается в ночное время суток и при нахождении в лежачем положении. Болезненность возникает самопроизвольно или под воздействием раздражающих факторов.
Внешние проявления заболевания, независимо от его типа:
- потемнение эмали;
- подвижность зубов;
- кровоточивость;
- покраснение десен;
- отечность тканей вокруг больного зуба;
Хроническая форма пульпита может протекать бессимптомно. Для нее характерен гнилостный запах изо рта и ноющая боль.
Важно! Очень часто пациент не может понять, какой именно зуб болит. Боль может отдавать в шею или уши. Для определения локализации воспаления необходим осмотр врача и проведение дополнительных диагностических исследований.
Методы диагностики

Для постановки точного диагноза стоматолог проводит и назначает следующие исследования:
- осмотр поврежденной полости с применением зеркала и зонда;
- проверка реакции зуба на колебания температур (термометрия);
- воздействие на коронку слабым электрическим током (электроодонтодиагностика), с помощью которого можно отличить болезнь от глубокого кариеса и определить, в какой форме она протекает;
- рентген.
Особенности лечения

Терапевтическая схема напрямую зависит от стадии заболевания и локализации воспаления. Методы лечения пульпита, применяемые в стоматологии:
- Биологический. Ликвидируется только очаг инфекции, останавливается прогрессирование болезни, и воспаление постепенно проходит. В полость вводятся лекарственные препараты, которые прекращают рост и размножение патогенной микрофлоры и способствуют устранению воспаления.
- Консервативный (витализация). Врач сохраняет живую пульпу, но удаляет ее коронковую часть. Зуб полностью сохраняется, при этом восстанавливается его функционирование.
- Девитализация. В просверленное отверстие закладывается специальная паста, которая способствует полному отмиранию пульпы. Нервно-сосудистый пучок удаляется, затем специалист ставит временную пломбу. Когда воспаленность тканей полностью исчезает, пломбировочный материал заменяется на постоянный. Девитализирующая паста используется детскими стоматологами при пульпите зуба у ребенка.
- Хирургический. Оперативное удаление делится на ампутацию (частичное удаление пульпарной ткани) и экстирпацию (пульпа удаляется полностью).
Внимание! Чем раньше пациент обратится к стоматологу, тем выше вероятность того, что зуб удастся спасти. Квалифицированный врач сможет не только справиться с отечностью и воспаленностью, но и восстановить целостность коронки, вернуть утраченную белизну эмали.
Можно ли вылечить болезнь народными средствами?
Пульпит требует квалифицированной врачебной помощи и не лечится самостоятельно. Домашние методы для избавления от боли и уменьшения воспаления позволяют лишь временно облегчить состояние больного. Без своевременного консервативного или хирургического лечения возможны тяжелые осложнения.
Возможные осложнения
Если вовремя не пролечиться или делать это неправильно, возрастает риск возникновения осложнений, таких как:
- периодонтит (поражение твердых тканей вокруг корня зуба с пульпитом);
- периостит (воспаление надкостницы, или флюс);
- абсцесс (гнойное воспаление, сопровождающееся интоксикацией организма);
- сепсис (заражение крови);
- хронические патологии внутренних органов и систем.
Профилактические меры

Для того чтобы избежать длительного лечения и хирургического вмешательства, нужно позаботиться о профилактике пульпита, придерживаясь следующих правил:
- чистить зубы 2 раза в день, полоскать рот после еды, своевременно удалять налет и зубной камень;
- посещать стоматолога для профилактических осмотров не реже чем раз в полгода;
- не использовать зубочистки и другие травмирующие приспособления;
- сбалансированно питаться, обеспечить поступление в организм достаточного количества витаминов и минеральных веществ;
- отказаться от вредных привычек (курения, употребления алкоголя), большого количества сахара и вредной пищи;
- своевременно лечить кариес и другие стоматологические патологии, не доводя их до тяжелых стадий.
Резкая боль, отдающая в шею, виски или уши — повод для срочного обращения в стоматологическую клинику. Если вовремя не приступить к лечению, возможны серьезные осложнения вплоть до полной утраты зуба и септического процесса.
Соблюдая меры профилактики, можно обезопасить себя от возникновения пульпита и других болезней полости рта.
Внутри каждого зуба, в самом центре (пульповой камере) и в корневых каналах располагаются нервные окончания и кровеносные сосуды (пульпа зуба), которые в силу различных причин способны воспаляться, вызывая такое заболевание как пульпит. С этим неприятным явлением рано или поздно сталкивается практически каждый.
Особенностью пульпита являются достаточно сильные болевые ощущения, которые возникают у пациента. Их можно временно нейтрализовать при помощи лекарственных средств, но полностью избавиться от них можно только в кабинете у стоматолога.
Лечение пульпита – не самая простая манипуляция. Впрочем, современные методы лечения, применяемые в стоматологии, позволяют выполнять ее эффективно и безболезненно для пациента.
При возникновении пульпита важно не откладывать визит к врачу и своевременно обращаться за профессиональной помощью. Специалист проведет осмотр и выберет соответствующий метод решения проблемы. От действий и профессионализма врача напрямую зависит то, каким будет результат лечения, забудет ли пациент о проблеме или она заявит о себе вновь спустя некоторое время.
Именно поэтому за лечением стоит обращаться в профессиональную стоматологическую клинику, которая хорошо зарекомендовала себя.
Что такое пульпит
Итак, что такое пульпит зуба? Как мы уже отметили выше, это воспаление сосудисто-нервного пучка или пульпы. Обычно именно это заболевание подразумевается, когда говорится о воспалении нерва зуба.
Пульпа, состоящая из сосудов и нервных волокон, проникая в зуб через верхушки корней, заполняет внутреннюю полость коронки. Именно пульпа обеспечивает питание и кровоснабжение зуба.
Пульпа высоко чувствительна к любым повреждениям и инфекциям. При ее воспалении у пациента появляется острая боль, так как пульповая камера, небольшая по своим размерам, не дает развиться отеку, свойственному для воспалительных процессов.
Наиболее часто воспаление нерва происходит вследствие попадания инфекции через эмаль и дентин, истонченные кариесом. Кроме того, вызывать заболевание могут такие причины как:
- неправильное лечение кариеса (неполное удаление поврежденных тканей, ожог сосудисто-нервного пучка и т.д.);
- неправильная обточка зуба под коронку (препарирование живых зубов при неправильном лечении может вызывать ожог пульпы);
- травмы зуба (удары, сколы, вывихи);
- попадание инфекции через корневые каналы.
Виды пульпита
Формы пульпита могут быть разными, исходя от причин, которые вызывают заболевание. Так, различают следующие виды пульпита:
- острый катаральный пульпит (так называемая начальная стадия заболевания, которая длится не более 48 часов);
- острый гнойный пульпит (форма заболевания, вызванная протеканием бактериальных процессов);
- очаговый пульпит (характеризуется поражением определенной области пульпы, может быть как острым, так и хроническим);
- диффузный пульпит (отличается полным поражением пульпы, может иметь как острое, так и хроническое выражение);
- хронический фиброзный пульпит (может не иметь острой стадии, характеризуется появлением неприятных ощущений при воздействии определенных раздражителей, например, холода или сладкой пищи);
- хронический гипертрофический пульпит (образовывается в зубе, подвергшемуся сильному разрушению, пульпа при этом разрастается и кровоточит);
- хронический гангренозный пульпит (характеризуется гибелью пульпы зуба, обычно его развитие вызывает хронический пульпит или острый пульпит).
Приведенная классификация пульпита включает в себя основные формы заболевания.
Симптомы
Основным симптомом, свидетельствующим о наличии пульпита, является острая боль. Обычно даже пациенты, имеющие высокий болевой порог, описывают ее как крайне сильную.
Пульпит болит при воздействии внешних раздражителей (холодного воздуха, мороженого, определенной еды или напитков). Иногда боль может возникать спонтанно.
Кроме того, характеризуют пульпит симптомы, приведенные ниже: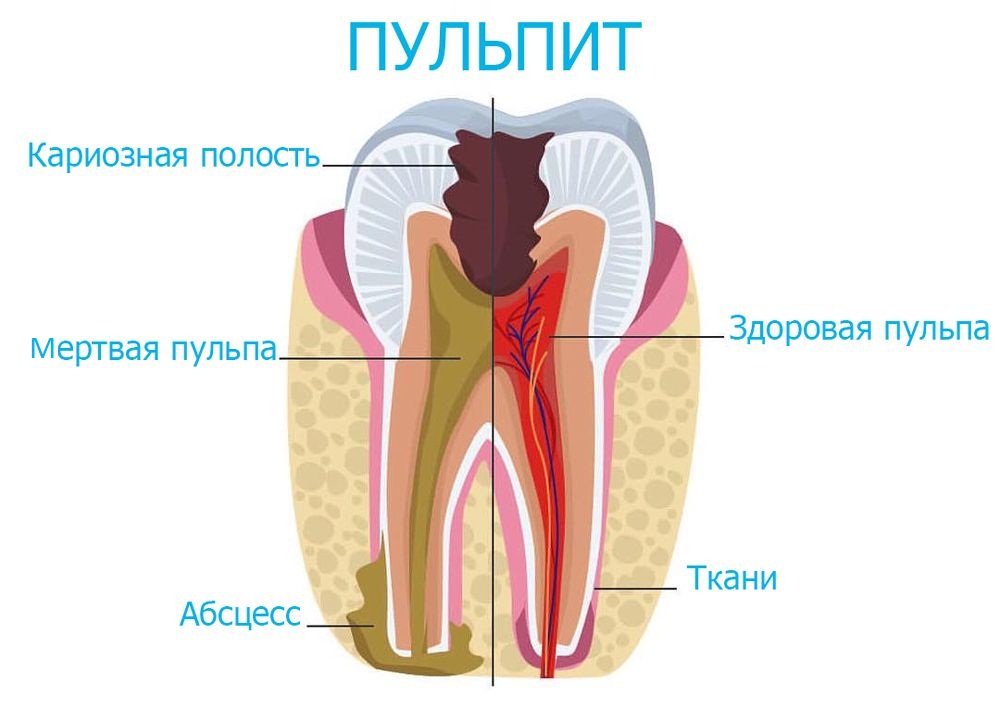
- повышенная чувствительность зубов, располагающихся рядом с больным зубом;
- кровоточивость десен;
- появление неприятного запаха изо рта;
- присутствие полостей в зубе;
- неприятные ощущения в деснах и мышцах лица при разговоре.
Заболевание может сопровождать как один, так и несколько перечисленных симптомов.
Если пульпит хронический, перечисленные симптомы могут локализоваться в одном больном зубе, но иногда неприятные симптомы передаются (иррадиируют) на соседние зубы.
Обнаружив симптомы, указывающие на пульпит, что делать? Незамедлительно обращаться к врачу для проведения лечения.
Лечение биологическим методом
Биологический или консервативный метод лечения пульпита предполагает сохранение зубного нерва, снятие воспаления и восстановления его функций. В рамках данного метода применяются лекарственные препараты и физиотерапевтические процедуры. К преимуществам метода относится то, что зуб остается живым и не разрушается.
Биологический метод лечения применяется относительно редко, ориентировочно в 5% случаев. Это связано с необходимостью соблюдения ряда условий, таких как:
- молодой возраст пациента (регенеративные свойства сосудисто-нервного пучка связаны с возрастом, поэтому биологический метод лечения обычно применяется по отношению к пациентам возрастом до двадцати пяти лет);
- время обращения за лечением (метод наиболее эффективен при обращении пациента в первые часы или сутки после образования проблемы, на начальной стадии пульпита);
- отсутствие рядом очагов воспаления (кариеса, гингивита и т.д.).
В ходе лечения биологическим методом на первом этапе выполняется удаление пораженных областей, промывание ротовой полости и установка временной пломбы. На втором этапе производится удаление временной пломбы, введение препарата, восстанавливающего дентин и установка постоянной пломбы.
Часто пациенты интересуются, можно ли вылечить пульпит за 1 раз? Ответ на этот вопрос отрицательный, так как пульпит, его лечение и этапы подразумевают несколько посещений стоматологического кабинета.
После лечения биологическим методом пациенту следует осторожно обращаться с зубом в течение месяца (не жевать поврежденной стороной, ограничить употребление кислотной пищи, полоскать рот после еды) и придерживаться рекомендаций, данных врачом.
Хирургический метод
К хирургическому методу лечения пульпита относится ампутация и экстирпация пульпы. В первом случае удаляется коронковая часть (при наличии у зуба нескольких корней), во втором – пульпа удаляется полностью.
Оба перечисленных метода могут быть:
- витальными (с сохранением здоровых участков пульпы);
- девитальными (без сохранения участков пульпы).
Хирургическое лечение применяется в случаях, когда консервативные методы не приносят желаемого результата. Важнейшую роль при этом играет качественная пломбировка каналов.
Хирургическое лечение применяется в 90% случаев, если пульпит приобрел хроническую форму.
При витальной ампутации удаляется лишь пораженный участок пульпы. Такой способ хирургического лечения считается достаточно щадящим и рекомендуется пациентам с остальными здоровыми зубами, у которых вероятность развития повторной инфекции минимальна.
В ходе витальной ампутации на первом этапе производится удаление тканей зуба, пораженных кариесом, выполняется подготовка полости для обеспечения удобного доступа к пульпе. После этого выполняется удаление пораженной части пульпы, обработка полости и постановка временной пломбы.
На завершающем этапе временная пломба снимается и на ее место после проведения антибактериальной обработки устанавливается постоянная пломба.
Витальный способ лечения имеет свои преимущества: корни зуба сохраняют свою чувствительность и жизнеспособность, что, в свою очередь, обеспечивает более высокую прочность коронки.
Девитальный метод
Девитальный метод подразумевает полное удаление пульпы. Живые участки при его применении уничтожаются и обрабатываются с помощью специальных препаратов.
Метод применяется, если существует риск возникновения осложнений и образования повторной инфекции.
Процесс лечения девитальным методом включает в себя следующие этапы:
- диагностику;
- подготовку ротовой полости, удаление кариеса;
- наложение девитализирующей пасты, убивающей пульпу (накладывается на оголенный нерв);
- постановку временной пломбы;
- удаление временной пломбы через 2-7 дней;
- полное удаление пульпы;
- обработку полости антисептиком;
- закладку изолирующей прокладки;
- постановку постоянной пломбы.
Вследствие применения данного метода пульпа полностью удаляется из зуба. При этом после лечения пульпита таким способом в дальнейшем сохраняется риск полного разрушения зуба.
Пульпит молочных зубов у детей
Отдельно следует остановиться на лечении пульпита у детей. Дело в том, что пульпит молочного зуба, как и его лечение, имеет свои особенности. А именно, не допускается повреждение постоянных не до конца сформированных зубов (при лечении пульпита несформированных зубов).
Иногда можно услышать мнение о том, что лечить молочные зубы вовсе нет необходимости, так как они все равно будут заменены. На самом деле это не так. Состояние молочных зубов отражается на состоянии постоянных.
Пульпит молочного зуба у ребенка лечится так же, как и аналогичное заболевание у более взрослого пациента. В частности, пульпит у детей устраняется с помощью тех же способов лечения, с сохранением последовательности их этапов.
Основным отличием лечения являются используемые средства. Для детей применяется анестезия с наиболее гипоаллергенными препаратами.
Кроме того, для лечения пульпита у детей применяются самые щадящие методы и технологии. Так, девитальное удаление у детей практикуется крайне редко.
Современные методы лечения без боли
Часто пациенты задают вопрос – можно ли вылечить пульпит без боли? Отметим, что все методы лечения, которые сегодня применяются, являются практически безболезненными благодаря применению современных средств анестезии.
В то же время необходимо сказать об относительно новых, инновационных методах лечения пульпита, позволяющих сохранить ткань зуба живой. Такие методы могут применяться в случае, если у пациента отсутствует некроз пульпы.
К этим методам принадлежат:
- лечение с помощью лазера (применяется для стимулирования процессов обмена в тканях пульпы);
- депофорез (один из видов электрофореза, применяется для обеспечения питательных веществ, способствующих восстановлению зуба);
- УВЧ (один из вспомогательных методов).
К современным методам также относится лечение пульпита под микроскопом. Специальные дентальные микроскопы многократно увеличивают обрабатываемую область и позволяют наиболее тщательно обтурировать корневые каналы.
Главным в современном лечении является устранение воспаления. Для этого врач подбирает наиболее подходящий метод лечения зуба. На выбор врача при этом влияет состояние пульпы и стадия воспаления.
Таким образом, ответ на часто встречающийся вопрос – можно ли вылечить пульпит без боли, является положительным.
Возможные осложнения и противопоказания
Иногда после пульпита могут возникать осложнения, которые могут быть вызваны следующими факторами:
- ошибками при проведении диагностики;
- неправильно проведенным лечением;
- неправильными действиями пациента после лечения.
В первых двух случаях какая-то часть поврежденной пульпы остается внутри зуба, что приводит к продолжению патологического процесса. Воспалительный процесс при этом может перейти на десну, что, в свою очередь, может вызвать другие проблемы (пародонтит, периостит и прочие заболевания).
Если после лечения, в ходе которого была нарушена технология оказания помощи, у пациента болит зуб, пульпит также может приводить к неприятным последствиям, наиболее серьезным из которых является разрушение зуба.
Пломба может неплотно прилегать к зубу или мешать пациенту жевать и разговаривать, пульпит болит после лечения – все это может говорить о том, что зуб после пульпита не был правильно вылечен.
Если после пульпита болит зуб вследствие неправильных действий пациента, это может быть связано с нарушением ухода за зубом, а также с отклонениями в пищевом и температурном режимах. Боли в таких случаях могут возобновиться, а пломба – выпасть. Именно поэтому важно прислушиваться к рекомендациям врача.
Профилактика
Говоря о профилактике пульпита, важно не забывать, что чаще всего он развивается вследствие кариеса. Поэтому лучшей профилактикой является недопущение исходного заболевания.
Для недопущения кариеса следует придерживаться правил пищевого поведения: избегать чрезмерно твердой, холодной и горячей пищи, резких температурных колебаний. Желательно включать в рацион продукты, богатые витамином С, кальцием и фтором. Помимо этого по рекомендации специалистов можно принимать специальные витаминные комплексы.
Кроме того, необходимо соблюдать правила гигиены ротовой полости: чистить зубы два раза в день, полоскать их после приема пищи, использовать зубную нить.
Также важно проходить регулярный осмотр у квалифицированного стоматолога, не реже одного раза в полгода.
Еще одним важным правилом является своевременное лечение выявленных проблем. Обнаружив какое-либо заболевание зуба, следует незамедлительно его лечить.
Особое внимание следует уделять детским зубам: соблюдение правил гигиены поможет уберечь зубы ребенка от пульпита и его негативных последствий.
Острый пульпит - острая воспалительная сосудисто-тканевая реакция пульпы зуба на повреждающее действие инфекционных и иных раздражителей. Для острого пульпита характерны самопроизвольные кратковременные или длительные приступы зубной боли, усиливающейся при температурных изменениях и в ночное время. Острый пульпит диагностируется по данным анамнеза, субъективных жалоб, инструментального осмотра полости рта, электроодонтодиагностики, рентгенографии зуба. Острый пульпит лечится консервативно биологическим методом и оперативно – с помощью ампутации или экстирпации пульпы зуба.
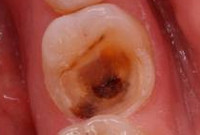
- Причины острого пульпита
- Классификация острого пульпита
- Симптомы острого пульпита
- Диагностика острого пульпита
- Лечение острого пульпита
- Прогноз и профилактика острого пульпита
- Цены на лечение
Общие сведения
Острый пульпит - воспалительный процесс, затрагивающий анатомические структуры пульповой камеры коронки и каналов корня зуба. Ткань пульпы, содержащая большое количество нервных окончаний, кровеносных и лимфатических сосудов, является серьезным противоинфекционным барьером и на действие агрессивных факторов отвечает воспалительной реакцией с развитием острого пульпита. По частоте распространения в терапевтической стоматологии пульпит занимает второе место после кариеса. Заболеваемости острым пульпитом одинаково подвержены и мужчины, и женщины. У детей из-за особенностей строения зубочелюстной системы острая форма пульпита встречается намного реже хронической.

Причины острого пульпита
Этиологическими факторами острого пульпита выступают различные типы раздражителей, среди которых ведущая роль принадлежит инфекции, проникающей в ткани пульпы из кариозной полости зуба (нисходящий путь), из очагов верхушечного периодонтита, пародонтита, гайморита, остеомиелита (восходящий путь), а также при острых инфекционных заболеваниях, сепсисе (гематогенный и лимфогенный путь).
Острый пульпит - частое осложнение среднего и глубокого кариеса, возбудителями которого являются ассоциации стрептококков (гемолитического и негемолитического), стафилококков (золотистого), грамположительных палочек, фузобактерий, актиномицетов и дрожжеподобных грибов. Вирулентные микроорганизмы и их токсины попадают из кариозной полости в пульповую камеру через дентинные канальцы или размягченный дентин. Протекая обычно в закрытой полости зуба, острый пульпит приводит к нарушениям в системе микроциркуляции (венозному застою, мелким кровоизлияниям, тромбообразованию), гипоксии, дисметаболизму, дистрофическим изменениям нервных волокон и всех структурных элементов пульпы.
К острому пульпиту могут приводить острая травма зуба - подвывих и полный вывих зуба, трещины, скол коронки, перелом зуба в корневой или коронковой части. Острый пульпит может быть следствием ранения пульпы стоматологическим инструментарием, нарушения правил препарирования зубов (вибрация, высокие скорости, отсутствие водяного охлаждения), образования дентиклей и петрификатов в зубной полости.
В развитии острого пульпита определенную роль играет токсическое действие химических веществ, используемых в стоматологии (спирта, эфира, фенола, пломбировочных и прокладочных материалов, цементов, компонентов бондинговых систем и протравок).
Классификация острого пульпита
По клинико-морфологическим признакам различают: очаговый (серозный и гнойный) и диффузный (гнойный и некротический) острый пульпит. В зависимости от этиологии пульпиты подразделяют на инфекционные (бактериальные) и асептические (травматические, химические и др.). По локализации выделяют коронковый, корневой и тотальный пульпит; по исходу - обратимый (с регенерацией пульпы) и необратимый.
В развитии острых форм пульпита первостепенное значение имеет экссудативная стадия с нарастанием отека, появлением серозного экссудата, часто трансформирующегося в серозно-гнойный или гнойный. При очаговом гнойном пульпите острое воспаление имеет ограниченный характер (пульпарный абсцесс), при диффузном - экссудат заполняет коронковую и корневую пульпу с развитием флегмоны.
Симптомы острого пульпита
Для острого пульпита характерна приступообразная, спонтанно возникающая зубная боль, обусловленная нарушением оттока скопившегося воспалительного экссудата и его давлением на нервные окончания пульпы. Острый серозный очаговый пульпит сопровождается кратковременными (по 10–20 мин.), четко локализованными болевыми приступами, длительными (до нескольких часов) светлыми промежутками. Боль ноющая, усиливается от перемены температуры, чаще от холодной воды и пищи, и не проходит после устранения причины. В течение ночи боль имеет более интенсивный характер. Острый серозный пульпит довольно быстро (через 1-2 суток) переходит в диффузный, при котором болевой синдром становится более интенсивным и продолжительным с постепенным укорочением светлых безболевых промежутков.
Пульсирующая зубная боль может иррадиировать в различные зоны: по ходу ветвей тройничного нерва, висок, бровь, ухо, затылок; усиливаться при нахождении в горизонтальном положении. Реакция зуба на температурные раздражители болезненная и продолжительная. Уменьшение характерной интенсивной боли на поздних стадиях острого диффузного гнойного пульпита связано с деструкцией нервных волокон. Длительность течения острого пульпита составляет от 2 до 14 суток.
Диагностика острого пульпита
Диагноз острого пульпита ставится стоматологом, исходя из данных анамнеза, инструментального осмотра полости рта, электроодонтодиагностики (ЭОД) пульпы зуба, рентгенографии (радиовизиографического исследования).
При остром серозном пульпите выявляется глубокая кариозная полость и болезненность области дна при зондировании; перкуссия зуба безболезненна. При гнойной форме острого пульпита зондирование может быть безболезненно, а перкуссия зуба вызывать боль. ЭОД фиксирует постепенное снижение значения электровозбудимости; реодентография и лазерная допплеровская флоуметрия (ЛДФ) - изменение кровоснабжения пульпы зуба. Острый пульпит могут подтвердить данные термического теста, рентгенографии зуба.
Дополнительно проводятся лабораторные исследования: анализы крови (клинический и биохимический, иммунологический); определение уровня иммуноглобулинов в ротовой жидкости. Острый пульпит необходимо дифференцировать от глубокого кариеса, острого периодонтита, альвеолита, папиллита, неврита тройничного нерва, острого гайморита. При затруднении верификации острого пульпита показаны консультации невролога, хирурга, отоларинголога.
Лечение острого пульпита
Лечение острого пульпита направлено на купирование воспаления пульпы и по возможности - восстановление ее нормального функционирования. Для снятия болевого синдрома назначаются анальгетики. При асептическом остром серозном пульпите у лиц молодого возраста возможно сохранение ткани пульпы с применением консервативного (биологического) метода. После механической и медикаментозной обработки кариозной полости с применением нераздражающих антисептиков, антибиотиков, протеолитических ферментов на ее дно накладывается лечебная противовоспалительная и регенерирующая паста с постановкой временной пломбы на 5-6 дней, а в дальнейшем - окончательным пломбированием зуба при отсутствии жалоб со стороны пациента. В ряде случаев возможно использование физиопроцедур – лазеротерапии, флюктуоризации, апекс-фореза.
Острый серозно-гнойный и гнойный пульпит приводят к необратимым изменениям и потере функциональной способности пульпы, что требует ее удаления: частичного (ампутации) или полного (экстирпации), которое выполняется под местной проводниковой или инфильтрационной анестезией (витальное) или после применения девитализирующих средств (девитальное).
Витальная ампутация (пульпотомия) направлена на сохранение жизнеспособности корневой пульпы и показана при остром очаговом пульпите многокорневых зубов и случайном обнажении пульпы. Проводится вскрытие полости зуба с удалением коронковой и устьевой пульпы, наложением на культю дентиностимулирующей пасты и герметизацией пульпарной камеры. Витальная экстирпация (пульпэктомия) заключается в тщательной медикаментозной и инструментальной обработке корневых каналов с полным удалением некротизированной пульпы и восстановлении зуба пломбой.
Девитальная экстирпация пульпы проводится при остром диффузном пульпите с предварительным наложением на вскрытую пульпу девитализирующей пасты, содержащей мышьяковистые или другие соединения (в однокорневых зубах на 24 ч, в многокорневых - на 48 ч) и постановкой временной пломбы. Полное удаление пульпы, обработка корневых каналов с их пломбировкой и наложением постоянной пломбы проводится при следующем посещении. Результаты эндодонтического лечения контролируются рентгенологически.
Прогноз и профилактика острого пульпита
Исход острого пульпита зависит от характера и распространенности воспалительного процесса в пульпе. Это может быть регенерация пульпы - при асептическом серозном пульпите или некроз пульпы с развитием одонтогенной инфекции, либо переход в хроническую форму - при гнойном диффузном воспалении. При лечении острого пульпита – прогноз, как правило, благоприятный.
Профилактика острого пульпита заключается в своевременном выявлении и лечении кариозных очагов в молочных и постоянных зубах, соблюдение правил препарирования зубов.
Зубная боль для многих из нас является одним из самых неприятнейших моментов нашей жизни, поскольку очень сложно думать о чем-либо другом в ее присутствии. Достаточно часто ее причиной становятся воспалительные процессы, затрагивающие «сердцевину» зуба – его пульпу, вследствие чего говорят о возникновении пульпита.
Почему так важно здоровье пульпы зуба
Пульпа или, как принято в народе принято называть нервом, потому что она отвечает за чувствительность зуба. Однако это не единственная роль пульпы. Что же это за субстанция, и какова её роль – давайте разберёмся по порядку.
Пульпа – это сосудисто-нервный пучок, который располагается в полости зуба. В ней расположены многочисленные кровеносные и лимфатические сосуды и нервы. Полость зуба – это канал, простирающийся от коронки до верхушки корня, и пульпа заполняет весь просвет канала, который ещё принято называть пульповой камерой. Сосудисто-нервный пучок входит в полость зуба через апикальное отверстие корневого зубного канала, и обеспечивает питание зуба, а выходя из корневого канала, объединяется с нервным стволом, проходящим вдоль верхушек корней всех зубов. Этим объясняется появление ноющей боли во всей половине челюсти или даже лица при появлении воспаления пульпы одного из зубов.
У молодых зубов просвет пульповой камеры значительно шире, чем у людей старшего возраста, поскольку продолжается созревание твёрдых тканей зуба – эмали и дентина, интенсивнее идут обменные и восстановительные процессы. С этой особенностью связан более яркий тон цвета зубов.
А теперь об этом более подробно: пульпа выполняет следующие функции:
- пластическую, или строительную – клетки-одонтобласты, окружающие пульпу снаружи, активно участвуют в формировании и наращивании нового слоя дентина, а значит, восстановления зуба изнутри;
- трофическую, или обеспечивающую питание зуба – благодаря многочисленным капиллярам, повышенному давлению и скорости потока жидкостей внутри пульпы;
- защитную – благодаря присутствию в пульпе клеток, отвечающих за поддержание иммунитета и уничтожающих микроорганизмы, она служит естественным щитом против попадания в периодонт болезнетворных микроорганизмов из кариозных очагов;
- сенсорную – благодаря веерообразно расходящимся нервным волокнам (которые пучком входят через апикальное отверстие в зубную полость, распространяясь периферийно по коронковой части зубной пульпы) мы ощущаем механические, физические и химические воздействия на зуб.
Как проявляется воспаление пульпы?
Воспалительный процесс в пульпе зуба (пульпит) чаще провоцируется проникновением туда инфекции (например, вследствие длительно развивающегося кариеса). В результате деятельности болезнетворных микроорганизмов в пульпе возникает отек, сдавливающий нервные корешки, что, в свою очередь, приводит к появлению сильного болевого синдрома. Помимо биологического фактора, причинами развития пульпита могут стать:
- механические повреждения (например, при переломе зубной коронки, повлекшем вскрытие пульповой камеры, патологической зубной стираемости и т.д.);
- врачебные ошибки, допущенные при лечении (например, при слишком грубом обтачивании зуба под коронку, перегреве пульпы, случайном вскрытии пульпарной камеры при манипуляциях);
- химические воздействия (например, при некорректном использовании травильного геля, сильных антисептических средств, некачественных пломбировочных материалов и т.д.).
Обычно симптоматика воспаления пульпы связана с разновидностью пульпита.
Острое течение пульпита чаще встречается у детей и подростков, т.е. в молодых зубах, а также у людей со сниженным иммунитетом, на фоне респираторных и вирусных заболеваний. Причиной является инфицирование пульпы через кариозную полость; пульповая камера при этом остаётся закрытой. Начинается очаговое поражение пульпы, т.е. воспаление затрагивает только отдел коронковой пульпы. Такая форма пульпита является обратимой. В случае своевременного лечения корневую пульпу можно сохранить жизнеспособной, со временем она полностью восстановится.
Если в течение суток пациенту с острым очаговым пульпитом не оказана помощь, воспаление превращается в диффузное, распространяясь на весь сосудисто-нервный пучок. Различают серозный пульпит, что периодически проявляется сильным болевым синдромом, распространяющимся по направлению разветвления тройничного нерва, особенно по ночам, с длительным реагированием на термические раздражители. Серозная форма пульпита при отсутствии лечения переходит в гнойный, сопровождаемый образованием гнойного экссудата и проявляющимся острой пульсирующей болью в ответ на горячий раздражитель. Серозно-гнойный экссудат при отсутствии лечения ищет выход наружу, и путь через кость оказывается самым коротким. Постепенно происходит гнойное расплавление костной ткани и вокруг корня зуба, формирование свищевого хода. Это осложнение кариеса и пульпита – периодонтит.
Хроническое течение пульпита может развивается вследствие кариеса зубов, часто протекает бессимптомно или с незначительными болевыми ощущениями при фиброзном пульпите, при котором наблюдается разрастание соединительной ткани пульпы в открытое кариозное пространство, формированием фиброзного полипа при пролиферативном пульпите, либо тканевым распадом в коронковой части пульпы при гангренозном пульпите).
Часто все формы пульпита имеют достаточно схожую симптоматику. Поэтому наиболее характерными симптомами воспаления пульпы можно считать:
- боль (при острой форме – сильной интенсивности, «стреляющего» характера, особенно по ночам, продолжающаяся до 3 недель, при хронической – более низкой интенсивности, «ноющего» характера);
- продолжительность болевой реакции от 5 до 15 минут (на горячее и холодное, сладкое);
- болевая «отдача» в другие участки головы (скулу, ухо, висок, затылок);
- характерный запах изо рта;
- наличие зуба с кариозным поражением.
Что делать, если пульпит внезапно себя проявил?
Единственным правильным решением в данном случае может быть только экстренное обращение к квалифицированному стоматологу. При начальных проявлениях пульпита есть шанс сохранить жизнеспособность корневой пульпы, а значит, сохранить питание зуба. Наиболее точную диагностику заболевания может выполнить стоматолог, в арсенале которого имеется компьютерный томограф, который позволяет подробно изучить состояние зуба и окружающих тканей (на послойных срезах с шагом до 0,5 мм) и микроскоп, увеличивающий обзор до 40 крат.
Плановое лечение пульпита
Целью лечения пульпита является ликвидация воспалительного процесса, происходящего в пульпе, поэтому полностью зависит от текущего состояния последней и формы заболевания. Для этого обычно применяют следующие методы:
- биологический направленный на создание условий для сохранения и восстановление нормальной деятельности сосудисто-нервной ткани;
- хирургический, связанный с частичным или полным удалением нерва пульпы.
Собственно, хирургический метод лечения пульпита можно, в свою очередь, разделить на:
- ампутацию пульпы – удаление воспаленного фрагмента коронковой части пульпы, проводящееся обычно при острых пульпитах, либо травмах постоянных зубов;
- экстирпацию – полное удаление ткани пульпы из корневых каналов, последующей механической и медикаметнозной обработке каналов и их пломбировкой. Этот метод наиболее часто применяется в стоматологической практике. Ранее использовался, так называемый, девитальный метод, с предварительным наложением на пульпу девитализирующей пасты, например, мышьяка. Однако нередко наблюдались осложнения в связи с токсическим действием девитализирующих средств и сложностью дозировки, поэтому выбор часто делается в пользу одномоментного удаления воспаленной пульпы под местной анестезией.
Обычно плановое лечение пульпита происходит за несколько визитов, продолжительность интервалов между которыми определяет доктор, ориентируясь на форму и тяжесть заболевания, а также индивидуальное состояние пациента.
- местное обезболивание;
- удаление тканей зуба, пораженных кариесом;
- удаления воспаленной пульповой ткани;
- измерения длины каналов посредством рентгенологического исследования и апекслокатора;
- медикаментозная и механическая обработка корневых каналов, удаление микрочастиц пораженной пульпы из боковых ответвлений и дополнительных каналов;
- обтурация (пломбирование) корневых каналов;
- восстановление разрушенной части зуба.
Следует ещё раз подчеркнуть, что на сегодняшний день микроскоп в стоматологии является незаменимым помощником при лечении корневых каналов зубов.
Профилактика
В качестве профилактических мероприятий по предупреждению пульпита можно рекомендовать:
- тщательный гигиенический уход за полостью рта;
- своевременное лечение кариеса;
- проведение лечебных стоматологических процедур в профессиональных клиниках, использующих современное оборудование и качественные материалы;
- регулярный профилактический осмотр ротовой полости;
- сбалансированное питание.
У Вас периодически возникает зубная боль? Опытные специалисты медицинского центра «Шифа» всегда готовы установить точную причину Вашего недомогания, квалифицированно ее устранить и вернуть Вам достойное качество Вашей жизни!

Что такое пульпа? Это мягкая ткань, находящаяся в полости зуба. Ее называют нервом зубов из-за повышенной чувствительности. Малейшая инфекция, проникающая в пульпу, может вызывать ее воспаление и развитие пульпита. Зуб отзывается болью на перепад температуры в полости рта (прием слишком холодной или горячей пищи). Своевременное лечение пульпита у врача помогает предотвратить дальнейшее распространение инфекции и спасти зуб.

Как лечить пульпит
При первых симптомах заболевания нужно сразу же обращаться за помощью к специалистам. Лечение пульпита в клинике проходит с применением местной анестезии, поэтому больной не испытывает болевых ощущений.
Основное лечение направленно на устранение воспалительного процесса в тканях зуба. Можно выделить два основных метода:
- биологический;
- хирургический.
В первом случае работают над восстановлением и оздоровлением нерва. Второй метод – нерв удаляют полностью или частично.
Методы лечения пульпита

От состояния пульпы и стадии развития воспаления зависит, какой метод лечения выберет стоматолог.
Биологический метод
Этот метод считается наиболее щадящим для зуба, воспаление убирается и нерв сохраняется. Лечение будет успешным только в том случае, если больной обращается за помощью сразу же после возникновения острой зубной боли.
Этот метод почти не используется при наличии хронического фиброзного пульпита, однако он может быть применен в самом начале заболевания.
Пульпа вскрывается и обрабатывается антисептическими средствами, затем сверху накладывается повязка, пропитанная гидроксидом кальция. Врач ставит временную пломбу, которую через непродолжительное время меняют на постоянную.
Такое лечение обеспечит положительный результат только на ранней стадии заболевания. В дальнейшем необходимо внимательно следить за состоянием зуба и периодически ходить на рентген, чтобы отслеживать возможные изменения в пульпе.
Следует учесть, что к биологическому методу врачи прибегают крайне редко из-за его сложности. Исход лечения зависит от множества факторов:
- полная стерильность во время обработки зуба;
- возраст пациента;
- имеются ли посторонние инфекции в организме больного;
- необходимость проводить постоянное охлаждение во время процедуры лечения и многое другое.
Лечащие врачи во многих стоматологических клиниках стремятся исключить риск повторного воспаления и поэтому предпочитают более радикальные методы, чтобы вылечить пульпит зуба.
Ампутация
Этот метод включает в себя удаление только коронковой пульпы, корневая же часть остается не тронутой. Этот метод подходит для лечения зубов детей и подростков, у которых коренные зубы еще полностью не сформированы.
Метод исключается, если у зуба имеет только один корень – сложность состоит в трудности выделения отдельных элементов пульпы.
Ампутацию проводят, когда больной обращается с острым пульпитом или с воспалением, вызванным случайной травмой. В этом случае хирургическое вмешательство может быть двух видов.
Витальная манипуляция – проводится местная анестезия и удаляется воспаленный участок нерва. Эту процедуру проводят только в том случае, если здоровый пародонт и возраст пациента не превышает 45 лет.
Девитальная – происходит намеренное умерщвление пульпы с помощью девитализирующей пасты. Кроме этого происходит удаление одного участка и «мумификация» другого при помощи раствора резорцин-формалина. Делают это с целью исключить повторное инфицирование «живого» нерва.
Раньше этот метод применялся тогда, когда не было возможности достать именно тот участок пульпы, который нужно было лечить. Современная медицина не стоит на месте, теперь в распоряжении стоматологов имеются гибкие инструменты из титана и никеля, позволяющие обрабатывать изогнутые каналы. Этот метод постепенно теряет свою актуальность.
Необходимо учитывать, что даже при самой тщательно выполненной очистке, внутри зуба будет сохраняться своя микрофлора. А это может создать новые предпосылки для возникновения пульпита.

Методы лечения пульпита
Экстирпация
Это наиболее действенный метод, при котором пульпа полностью удаляется. Теоретически к этому методу лечения пульпита врачи должны прибегать только в том случае, если нет возможности оставить нерв «живым». В действительности этот метод получил широкое распространение и применяется в большинстве случаев. Так же как и при ампутации, имеются две разновидности лечебной процедуры.
Витальная. Проводится анестезия и извлекается «живая» пульпа. Затем стоматолог убирает зубную ткань, которая поражена кариесом. Далее при помощи специальных тонких иголочек из каналов извлекается зараженный инфекцией нерв. Канал обрабатывается антисептиком.
Такой вид лечения проводят за один сеанс. Процедура с успехом применяется для лечения зуба на разной стадии заболевания. Врач должен обязательно выяснить, имеется ли у пациента аллергия на анестетики.
Девитальная. От предыдущего метода, этот метод отличается только тем, что пульпа вначале «умерщвляется», а только затем извлекается из каналов.
Вначале полость зуба вскрывается, и накладываются специальные химические соединения «убивающие» нерв. Это может быть мышьяк или другой компонент.
Для однокоренных зубов время действия препарата – сутки. Если корней больше паста должна действовать около двух суток. Некоторые «мягкие» пасты могут постепенно убивать нерв в течение двух недель.
После удаления пульпы происходит очищение каналов. Затем ставиться постоянная пломба.
Этот метод не подходит для лечения гнойного пульпита или если ткани повреждены некрозом. Мышьяк не используется в детской стоматологии, так как он может повлиять на формирование корней.
Важно понимать, что после наложения пасты с содержанием мышьяка ставиться именно временная пломба, а не постоянная. Временные пломбы прочные и способны продержаться долгое время. Зуб болеть перестает, отверстие в нем закрыто. Это может ввести некоторых больных в заблуждение, и они не спешат к врачу для дальнейшего лечения. Это очень большая ошибка. Мышьяк может причинить вред, постепенно отравляя организм.
Витальную и девитальную экстирпацию в практической стоматологии считают наиболее действенными методами лечения. Лечение пульпита по такой усовершенствованной методике происходит качественно и быстро. Современное оборудование и медикаменты значительно повышают эффективность лечения.
Лечение пульпита у ребенка
Лечение воспаления пульпы у детей почти не отличается от лечения «взрослого» пульпита. Однако следует обращать внимание на некоторые нюансы.
Для быстро развивающегося воспаления не обязательно наличие глубокого кариеса. Инфекция может распространяться очень быстро. Очень важно, чтобы осталась не пораженной ткань вокруг зуба, так как именно там происходит начальное формирование коренных зубов.
Родители должны сразу же реагировать, если ребенка начала беспокоить зубная боль. Так как пульпит у ребенка развивается стремительно, поход в клинику откладывать нельзя ни в коем случае.
Детский стоматолог не применяет при лечении материалы, которые могут оказать негативное влияние на формирование корневой системы зубов. Поэтому наносятся такие пасты, которые со временем способны рассасываться вместе с корнями молочных зубов, когда начинают расти постоянные зубы. Прежде чем делать анестезию, врач должен выяснить, нет ли аллергической реакции на это лекарство у малыша.
При развитии пульпита у ребенка, родители задаются вопросом – удалить поврежденный зуб или оставить и пролечить. Если есть возможность сохранить зуб, его оставляют. Удаление молочных зубов иногда оказывает влияние на формирование неправильного прикуса у ребенка.
Виды пульпита и симптомы заболевания

Исследовательский институт имени Семашко в 1989 году применил классификацию пульпита, которую используют в современной стоматологии до сих пор. Она подразумевает деление заболевания на острую форму и хроническую. У каждой формы есть подтипы, правильное определение которых влияет на ход лечения.
Острый пульпит
Этот тип заболевания часто является осложнением глубокого кариеса. Этот тип заболевания сопровождается острой зубной болью, которая беспокоит в ночное время. Болевые ощущения усиливаются, когда происходит воздействие на зуб или при смене температурного режима в полости рта.
Это заболевание не поражает детей, так как их челюстная система имеет свои особенности строения. У острого пульпита имеются две основные формы течения болезни.
Очаговый
Его относят к первой стадии развития заболевания. Такая форма развивается в течение двух дней. Локализация воспаления находится в ближайшей к кариозной полости части пульпы. Резкая «простреливающая» боль возникает независимо от воздействия на пораженный зуб. Длительность боли имеет определенные временные рамки. Обычно болевые ощущения длятся до получаса. Определить заболевший зуб не сложно, так как боль сконцентрирована вокруг определенного зуба.
Диффузный
Она является следующей фазой острого воспаления пульпы. В этом случае воспаление затрагивает как коронковый, так и корневой участок пульпы. Боль не локализуется вокруг зуба, она может отдавать в область затылка, охватывает виски, скулы и всю челюсть.
Приступы боли возникают чаще и становятся длиннее. Промежутки между ними составляют около тридцати минут. В том случае, если прием горячей пищи делает болевые ощущения сильнее, а холод приносит облегчение, можно с уверенностью констатировать наступление гнойной стадии. Длительность диффузного пульпита составляет около двух недель, после чего он «плавно перетекает» в хронический.
Хронический пульпит
Хронический пульпит может протекать в течение очень длительного времени. Протяженность этого заболевания иногда достигает нескольких лет. Болевые ощущения со временем притупляются и не беспокоят так явно, как при острой форме. Они проявляются периодически, но до конца не проходят. Больной старается жевать на другую сторону, чтобы исключить воздействие на воспаленный зуб.
При хроническом пульпите происходит выделение крови из пульпы и разрушение твердых тканей зуба. Время от времени происходит обострение болезни и усиление боли.
У этого вида пульпита также имеются разновидности, с присущими им симптомами и различными подходами к лечению воспаления пульпы.
Фиброзный
Эта стадия обычно протекает скрытно и не вызывает ярко выраженных болевых ощущений. На приеме у стоматолога выясняется наличие глубокой кариозной полости, которая не всегда имеет соединение с камерой пульпы. Болевые ощущения возникают лишь при прикосновении к пульпе, а кровотечение происходит с некоторой периодичностью.
Гангренозный
Его развитие происходит вследствие инфицирования и протекает на фоне фиброзной стадии пульпита. Нервные ткани отмирают, и пульпа становится грязно-серого цвета. Кариозная полость разрастается, появляются сильные болевые ощущения и неприятный запах из полости рта.
Гипертрофический
На этой стадии заболевания происходит соединение полости кариеса с зубной полостью, разрастаются грануляционные ткани. Далее происходит образование полипа, заполняющего все свободную полость. Если на полип нажать – он выделяет кровь и вызывает болевые ощущения. Если на него нет воздействия – боль отсутствует.
Обострение хронического пульпита
Это завершающая стадия заболевания, картина которого носит негативный и неприглядный характер. Финальный процесс объединяет признаки как хронического, так и острого пульпита. Острая боль становится постоянной и усиливается при воздействии на больной зуб. Костная ткань разрушается. На этой стадии возможно заражение периодонта.
Чаще всего в стоматологическую клинику обращаются с фиброзным хроническим пульпитом. Это заболевания является необратимым. Происходит разрушение пульпы, отмирание тканей, сосуды разрастаются. В этом случае удаление пульпы единственный выход.
Профилактика пульпита
К основным профилактическим мерам можно отнести:
- тщательный гигиенический уход за полостью рта;
- своевременное выявление и лечение кариеса;
- посещение стоматологической клиники два раза в год;
- обработку зубов фторлаком;
- профессиональную чистку зубов в кабинете стоматолога при помощи ультразвука;
- обязательная обработка ротовой полости после еды ополаскивающими растворами;
- применение герметизации фиссур, в которых часто начинает образовываться кариес.
Следует всегда помнить, что профилактика заболевания избавит от необходимого и дорогостоящего лечения. «Голливудская улыбка» возможна только при тщательном и внимательном уходе за зубами.
Читайте также:

