Оголение шейки зуба при ношении брекетов
Опубликовано: 24.07.2024

Шейка зуба или место, где коронка зуба соединяется с десной, - одно из самых уязвимых мест для образования различных дефектов. Оголение шейки зуба и лечение этого дефекта в стоматологии – довольно распространенное явление. Однако о причинах, вызвавших это заболевание, нужно поговорить отдельно.
В стоматологии оголенная шейка зуба и лечение этого дефекта называется лечением клиновидного дефекта – V-образного поражения эмали зуба.
Как определить оголение шейки зуба, требующее лечения? Ведь визуально пациент не всегда может заметить начало этого заболевания на раннем этапе? Обычно оголение шейки зуба сопровождается возникновением кратковременных болей при приеме холодной, сладкой или кислой пищи. Также могут возникать неприятные ощущения при чистке зубов от прикосновения щетины щетки к проблемному месту. Однако подобные симптомы могут наблюдать лишь люди в молодом возрасте. У более пожилых людей обнажение шейки зуба, как правило, не вызывает никаких побочных эффектов.
Почему оголенная шейка зуба требует лечения? Помимо эстетического дискомфорта и болезненных ощущений пациента с таким заболеванием до поры до времени больше ничего не беспокоит. Однако при отсутствии необходимого и своевременного лечения обнаженная шейка зуба может стать причиной быстротечного разрушения этого самого зуба.
Самое интересное в современной стоматологии Москвы то, что для оголенной шейки зуба лечения, полностью устраняющего причины появления этого дефекта, так и не придумано. А все дело в том, что стоматологи до сих пор не установили точных причин образования клиновидного дефекта. Причем в настоящий момент для сокрытия такого эстетического дефекта зубов стоматологи предлагают закрыть его пломбой, винирами и даже коронками. Но все дело в том, что поставленные на клиновидный дефект пломбы, виниры и коронки прослужат гораздо меньше, чем такие же конструкции, поставленные по какой-либо другой причине.
Видео. Терапевтическая стоматология - Клиновидный дефект
Долгое время в стоматологии бытовало распространенное мнение о том, что оголение шейки зуба и лечение этого дефекта требуется в результате механического истирания зуба твердыми, жидкими и газообразными инородными телами. Другими словами, стоматологи советовали во избежание лечения оголенной шейки зуба не пить газированную воду, соки и не есть цитрусовые, а также не пользоваться слишком жесткой зубной щеткой.
Однако в настоящее время эти теории не являются основными, хотя и способствуют прогрессированию клиновидного эффекта, и отягчают течение этого заболевания. Но при этом данные причины не могут вызывать развитие оголения шейки зуба. Хотя в нашем организме ничто не вечно и даже самая твердая ткань нашего организма – зубная эмаль поддается истиранию. Причем это истирание образуется преимущественно с наружной стороны. В результате такого длительного воздействия образуется клиновидный дефект.
Именно он может стать причиной того, что после лечения болит зуб. Но не только механическое истирание, но и естественное изгибание зуба при сильной жевательной нагрузке способствует растрескиванию эмали в области шейки зуба.

Еще одной причиной возникновения клиновидного эффекта стоматологи считают неправильное смыкание зубных рядов. Так как при неправильном прикусе и негармоничном смыкании зубных рядов нагрузка между ними распределяется неравномерно.
Оголение шейки зуба и лечение этого дефекта в стоматологии выделяет традиционные методы и грамотные. Из традиционных методов можно назвать аппликационные повязки различных препаратов. Например, мазей, лаков, реминерализирующих растворов и т. д. В любом случае при оголенной шейке зуба такое лечение не навредит, но и достаточной пользы может не предоставить. Длительного эффекта такое лечение, конечно же, не дает, но на некоторое время может избавить от боли.
Из методов длительного и самостоятельного лечения можно выделить использование снижающих чувствительность зубов зубных паст. Этот метод лечения оголенной шейки недорог и доступен. Эффект от него примерно такой же, как и при аппликациях различных препаратов: окончательно вылечиться с помощью данного метода невозможно, но болезненные ощущения устранить удастся.
Традиционное лечение обнаженной шейки зуба в стоматологии сводится к пломбированию, установке виниров, а также изготовлению искусственных коронок. Здесь пациент выбирает, исходя из того, сколько стоит лечение зубов, рекомендаций специалистов и ожидаемого эффекта.

- Время чтения статьи: 1 минута
Причины оголения шейки зуба
Основными причинами, которыми может быть вызвана данная патология, являются ненадлежащая гигиена ротовой полости, некоторые проблемы в части стоматологии, а также хронические заболевания внутренних органов. Все эти проблемы атрофируют мягкие ткани десны и сдвигают край пародонта (те ткани, которые удерживают корень зуба в первоначальном положении).
Среди остальных причин оголения шейки зуба можно выделить:
Атрофический гингивит. Процесс сопровождается воспалением десен, отечностью и сильным кровотечением. В результате этого мягкие ткани теряют прежний объем и оголяют шейку зуба.
Пародонтит. Вызвано несоблюдением правил гигиены полости рта, по этой причине в межзубных промежутках начинают скапливаться болезнетворные бактерии, появляется зубной налет, из-за чего мягкие ткани десны подвергаются разрушению, а вместе с этим расшатывается зуб.
Пародонтоз. С течением данного заболевания мягкие ткани становятся “рыхлыми” и оседают вниз. Таким образом, оголяются те части зуба, которые раньше были не видны.
Кариес пришеечной зоны. Если кариесом поражена пришеечная часть зуба, это может вызвать размножение в верхней части коронки вредоносных микроорганизмов и вызвать разрушение мягких тканей.
Несоблюдение гигиены ротовой полости. Ненадлежащая гигиена полости рта, или, напротив, слишком интенсивный уход за зубами могут привести к нанесению микротравмы десны и размножению на этом участке бактерий, разрушающих мягкие ткани.
Неправильный прикус. Данная патология, связанная с очень близким расположением зубных корней к кости лица, и малый объем соединительных нервов, со временем может “оттягивать” мягкие ткани десен от зубов.
Вредная привычка скрежетать зубами в нервных ситуациях, низкая/высокая кислотность слюны может вести к механическим повреждениям эмали зуба, что в свою очередь, является причиной возникновения болезнетворных микроорганизмов, из-за чего мягкие ткани подвергаются разложению.
У людей пожилого возраста может наблюдаться возрастные изменения мягких тканей десны, что также может быть причиной возникновения оголения шейки зуба.
Характерные симптомы и признаки заболевания
Необходимо быть предельно внимательным, так как данное заболевание практически невозможно заметить невооруженным глазом: кажется, что зубная ткань просто несколько удлиняется, а десна становится чуть меньше.
Основным признаком, свидетельствующим об оголении шейки зуба, является характерный участок желтого цвета между коронковой частью зуба и мягкой тканью десны.
Кроме того, у пациента, как правило, наблюдаются:
отечность и кровотечение десен;
возникновение острой боли при надавливании на зуб или при приеме пищи;
значительное увеличение зубных промежутков;
зуб становится очень чувствительным при употреблении в пищу горячих, холодных, сладких продуктов питания.
Какую опасность несет за собой оголение шейки зуба
Наверняка, многие задаются вопросом, к чему приводит оголение шейки зуба и чем это чревато для здоровья человека.
Помимо дискомфорта, связанного с болезненными ощущениями при приеме пищи, данное заболевание (при отсутствии должного лечения) может прогрессировать и привести к полной дистрофии мягких тканей и быть причиной выпадения зубов из лунок.
Комплексное продолжительное лечение – это неотъемлемый этап на пути к выздоровлению и восстановлению эстетики зубного ряда. В некоторых случаях может потребоваться имплантация протеза или наращивание/пересадка мягких тканей на тот участок десны, где процесс оголения шейки зуба особенно прогрессировал.
Из-за того, что участок зуба в пришеечной и корневой частях очень тонкая, может произойти и перелом вследствие большой жевательной нагрузки.
Лечение подобного заболевания должно производиться при непрерывном участии профессионального стоматолога, который должен диагностировать, выявить причины заболевания и назначить правильный курс лечения. Терапевтические процедуры будут зависеть от степени поражения мягких тканей, а также от текущих заболеваний пациента.
Информационный мир очень огромен. Каждого из нас преследует миллион точек зрения по любой проблеме в любой области знаний, стоит только задать поисковый запрос. То же самое происходит и в околомедицинских кругах интернета – обсуждение проблем здоровья широко представлено как пациентами, так и докторами и часто доходит до абсурда:
Например, в вопросах:
- расшатывания зуба,
- оголения шейки зуба,
- почему оголились десна и зубы,
Проблема "как лечить пародонтоз" подхватывается врачами, которые только подливают масла в огонь, рекомендуя лекарства и даже народные средства от пародонтоза, не имея на это достаточной компетенции.
Давайте эти точки зрения рассмотрим профессионально, и постараемся донести одну простую истину, которая для абсолютного большинства пациентов (и даже кого-то из докторов) станет открытием: диагноза «пародонтоз десен» - не существует .
Экспертную точку зрения высказывает известный врач-пародонтолог, доктор медицинских наук Теблоева Лаура Михайловна:
Как правило, у пациентов, которые приходят ко мне и говорят: «У меня - пародонтоз», я всегда уточняю - вы сами себе поставили этот диагноз или вы были у врача? Часто пациенты отвечают, что эта информация у них - от врача. Получается, что пациент не где-то прочитал и сам себе определил диагноз «пародонтоз», а, к сожалению, такой диагноз был поставлен именно врачом.
Всегда обращаются с проблемой десен
Когда пациент приходит к врачу, он на что-то жалуется. С какими симптомами он обращается к врачу, прежде чем получить диагноз «пародонтоз», что его беспокоит?
Дословно пациенты говорят доктору так: у меня просела десна, оголилась десна, опустилась нижняя десна. И симптом проседания десны автоматически почему-то означает, что у пациента т.н. пародонтоз.
Более опытные пациенты, которые уже наслышаны профессиональных терминов, которые вникают в профессиональный разговорный язык докторов, говорят так: «Оголились шейки зубов немножко, зубы стали чуть выше». Но, по статистике, большинство пациентов жалуется именно на проседание десен.
И вот, когда с жалобами на проблему оголенных шеек зубов пациенты приходят к врачу, врач им ставит диагноз пародонтоз. Разумеется, начинает их лечить. И лечить - именно от пародонтоза.
Но время идет, деньги тоже уходят, а вопрос почему опускаются десны и оголяются шейки зубов, почему уходит десна - не решен. И пародонтоз как был у пациента, так и остается.
Какая применяется тактика лечения пародонтоза?
Хочу начать с того, что пациенты, которые приходят с диагнозом пародонтоз, они нуждаются, все до единого, в лечении … не у пародонтолога, к которому изначально обратились.
Если говорить о тактике ведения пациентов с т.н. пародонтозом, которые потом повторно обращаются ко мне, то это стыдно озвучивать, но лечение пародонтоза проводилось вплоть до уколов в оголенную десну Линкомицина.
По статистике, практически всегда лечение пародонтоза у взрослых лекарственными средствами отягощено прокалыванием курса каких-либо антибиотиков и с проведением физиотерапии.
И главное, совершенно непонятна задача всех этих манипуляций: что врачи таким образом хотят добиться, флору какую-то уничтожить или какие-то процессы деструктивные в десне остановить? Мне очень сложно сказать, что происходит с компетенцией врача, который колет антибиотики при т.н. пародонтозе, но это - абсолютное кощунство. Разве можно пародонтоз вылечить уничтожением флоры? Десна в результате не выздоровеет никогда.
Лечение пародонтоза десен доходит до абсурда
Хотелось бы отметить широчайшую гамму препаратов и народных средств, которыми пациенты проводят попытки самостоятельного лечения пародонтоза в домашних условиях. Из народных средств можно отметить лечение пародонтоза перекисью водорода, и даже – лечение содой:
А применение различных зубных паст от пародонтоза? Какими целями руководствуются пациенты? Задача зубной пасты профилактическая, а не лечебная. И никакая зубная паста не устранит воспаление, потому что его при пародонтозе …нет.
Нетрудно догадаться, что в этих комбинациях процедур вопрос о том, как вылечить пародонтоз, остается открытым.
При пародонтозе не бывает воспаления
Когда возникает т.н. пародонтоз, в десне не бывает воспалительного процесса. Клиническая картина при «пародонтозе» резко отличается от пародонтита, именно при пародонтите зуба возникает воспаление.
И уколы в десну, бесконечные реставрации шеек десны – это бег по кругу. Со временем опять все реставрационные пломбы скалываются, и опять эти пациенты приходят на повторное восстановление этих пломб. И вот так происходит бесконечно :
И никуда не девается диагноз «пародонтоз». Десна как убегала, так она и продолжает уходить. Пломбочки увеличиваются, то есть зубы увеличиваются, потому что десна проседает все больше и больше, и ничего полезного не происходит.
Когда такой пациент попадет на прием ко мне, разматывая на консультации весь его клубок мытарств, становится понятно, что все проводимое ранее лечение десен представляет из себя 3 фактора:
- потерянное время,
- потерянные деньги,
- разрушенные надежды.
Диагноз был поставлен неправильно, и лечение было соответствующим неправильному диагнозу. Что было сделано не так?
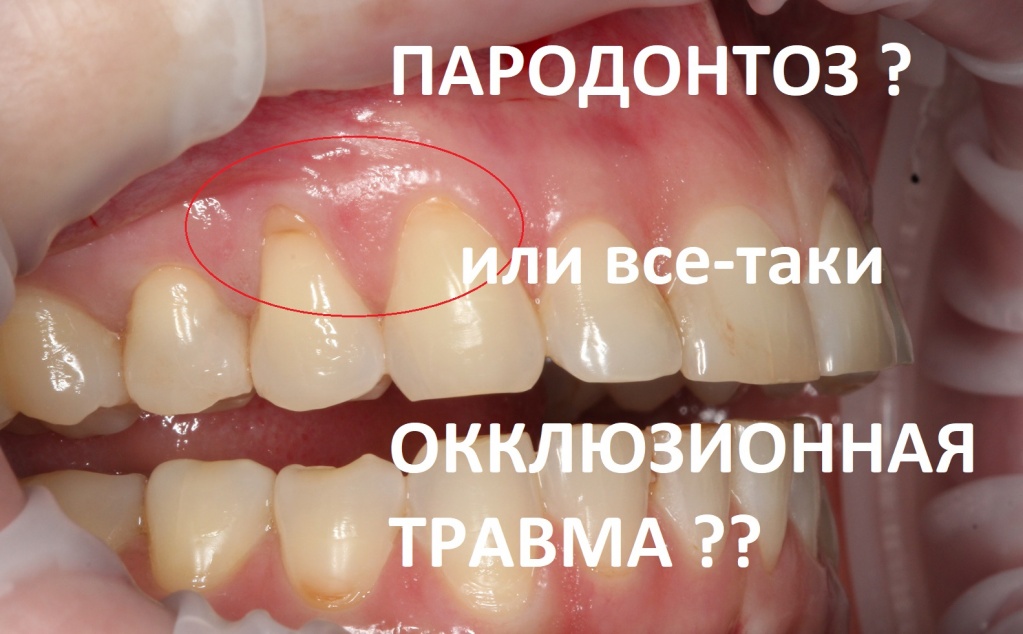
Пациенты должны идти всегда с таким диагнозом на консультацию . к ортодонту . Потому что пародонтоз – это окклюзионная травма .
То, что я вижу у таких пациентов с признаками пародонтоза, является совершенно другим диагнозом. Это – окклюзионная травма, которая устраняется только у ортодонта.
Что такое окклюзионная травма
Окклюзионная травма – это когда зуб испытывает чрезмерную нагрузку в связи с тем, что:
- зуб находится не в зубном ряду,
- зуб стоит не в правильном положении,
- зуб не физиологично вырос,
- зуб стоит под наклоном, под неправильным углом.
Нарушена окклюзия зубов. То есть при жевании у пациента с нарушенной окклюзией создается разрушительная сила жевательного давления, и костная ткань в области этих вышеперечисленных зубов начинает убывать.
Что такое жевание с точки зрения физиологии?
Это удар зубов о зубы. Сильнейший удар, так как жевательные мышцы самые сильные в организме.
Простыми словами, у пациента от такого гиперудара, гиперсокращения жевательных мышц, которое развивается при жевании, от этого биения зубов друг о друга начинает сокращаться кость. Костная ткань сокращается. А следом за костью сокращается и десна, потому что кость с десной плотно связаны. Десна опускается, следую за костью. И здесь мы ответили на основной вопрос – почему опускаются десны.
Давайте теперь начнем формировать понимание ответа на следующий вопрос: что делать, если опустилась десна.
Ортодонтия выходит на первый план
На сегодняшний день происходит грандиозная ошибка как в поисках причин пародонтоза и в постановке диагноза, так и в способе эффективного лечения. Вместо того, чтобы ставить зуб в окклюзию, выводить из травматического прикуса, пациентам предлагают вот эти все ранее озвученные мной манипуляции, которые совершенно не направлены на избавление от этих жалоб, а только на то, что пациенты теряют время, процессы усугубляются.
В лечении т.н. пародонтоза большая проблема в потери времени на неадекватное лечение, а потеря времени для пациента – это осложнение патологии окклюзии зубов, и перехода стадии заболевания в более запущенную форму.
Если у пациента, например, три года назад убыль костной ткани была два миллиметра, то на фоне «лечения пародонтоза» у него убыль уже произошла пять миллиметров, то есть мы потеряли время.
А если бы он пришел с убылью костной ткани два миллиметра к ортодонту, то убыль десны проще было бы остановить, проще ликвидировать развитие патологии десны после ортодонтического лечения, когда зубы становятся в зубной ряд.
Уже можно вести речь о том, что мы закрываем все оголенные шейки рецессий десны, тем самым проводим лечение шейки зуба. Но когда пациенты теряют время на неадекватные заболеванию лечения, то иногда закрытие рецессии бывает уже невозможно. Потому что для лечения рецессии десны есть тоже строгие показания и противопоказания.

Довольно часто пациенты обращаются ко мне с жалобами на повышенную чувствительность зубов. Невозможно выпить холодную воду летом, не съесть мороженное.
Как правило, виной является рецессии десны. Давайте разберемся что это, и что можно и нужно сделать для того чтобы наслаждаться вкусным мороженным без дискомфорта.
Рецессия десны — это оголение шейки зуба, которое сопровождается эстетическим дискофортом и повышенной чувствительностью.
Почему возникает рецессия десны?
Рецессия десны возникают по многим причинам.
Основные причины возникновения рецессии это:
- Гигиена. Налет и зубной камень, который своевременно не удален приводит к «отдавливанию» десны и обнажению шейки зуба. Также чрезмерно агрессивная неправильная домашняя гигиена приводит к таким же последствиям.
- Патологический прикус. При неправильном расположении зуба, когда зуб наклонен в ту или иную сторону или же при сильной скученности происходит перегрузка пародонта (комплекса тканей, окружающих и удерживающих зуб) которая приводит к уменьшению десны и обнажении корня зуба.
Лечение рецессии десны.
Очень важный момент в том, что при рецессиях происходит не только убыль десны, а также потеря КОСТНОЙ ТКАНИ в области зуба. Исходя из этого, если не обратить внимание своевременно на данную проблему, то это может привести в дальнейшем к подвижности и потере зубов.
Хирургический метод является основным методом лечения рецессии десны. Благодаря разным техникам проведения происходит восстановление десневого контура и закрытие корня зуба. Если причина рецессии связана с патологическим прикусом, то в таких ситуация необходимо провести вначале ортодонтическое лечение и после завершения прибегать к хирургическим методам. В некоторых случаях при грамотном проведении ортодонтии происходит закрытие рецессии, не прибегая к хирургии.
Рецессия десны классификация.
В зависимости от тяжести течения, рецесии бывают
- Легкой формы – десна опускается не более чем на 3мм.
- Средней формы – десна опускается на 3-5мм.
- Тяжелой формы – десна опускается более чем на 5мм.
Что касаемо охвата полости рта, то патология может иметь как локальное, так и генерализованное распространение.
Лечение рецессий десны.
Основная суть хирургической методики — это забор собственной ткани (с нёба или с бугра верхней челюсти) и подшивании в зоне дефекта, увеличивая таким образов объем мягких тканей.
Актуальность такой методики сохраняется и при локализованной, и при генерализованной форме. Её преимуществом считается эффективное восстановление, так как материалы совпадают на 100%. Единственным недочётом манипуляции является ощущение незначительного дискомфорта в течение некоторого времени на месте забора донорской ткани. Также бывают случаи, когда лоскут не приживется на пересаживаемом участке. Как правило это происходит при плохой гигиене и не соблюдении рекомендаций, выданных врачом.
Благоприятный прогноз обеспечивает своевременное обращение за квалифицированной помощью. Поэтому не стоит откладывать визит к стоматологу в долгий ящик, так как именно от этого зависит исход лечения.
Рецессия десны как остановить!
- если имеются заболевания зубов и другие повреждения ротовой полости, то необходимо своевременно проводить их лечение — это в большей степени касается кариеса, который пациенты часто доводят до запущенного состояния (переходит в осложнённые формы);
- регулярно посещать стоматолога для профилактического осмотра: как известно ранняя диагностика позволяет оперативно устранить проблему, без радикального вмешательства, не дожидаясь серьёзных нарушений здоровья;
- следить за состоянием десневого края, не допуская его травмирования и чрезмерной кровоточивости;
- своевременно исправлять прикус;
- не забывать об укреплении зубной эмали с помощью реминерализирующего лечения;
- уделять особое внимание гигиене — эффективной чистке зубов, выбору щётки, зубной пасты.
Одна из моих работ:
Проведена подготовка (закрытие рецессии) перед ортодонтическим лечением. После ортодонтического лечения планируется косметическое устранение оставшихся рецессии

Многие люди считают, что брекеты разрушают эмаль, способствуют развитию кариеса и вызывают другие зубные заболевания. Действительно ли это так? Стоит ли человеку отказываться от ортодонтического лечения, если есть риск повреждения зубов или десен? В статье ответим на эти вопросы.
В этой статье
- Портятся ли зубы от брекетов
- Почему портятся зубы от брекетов
- Как предотвратить повреждение эмали при ношении брекетов
- Гигиена при брекетах
Брекеты представляют собой сложные конструкции, состоящие из нескольких деталей: винтов, замков, дуги и пр. Как правило, их изготавливают из металла. Если система сделана из другого материала, например, пластика, керамики или сапфира, дуга в ней все равно будет металлической. Фиксируются брекеты непосредственно на зубной эмали с помощью специального стоматологического клея и цемента. Снимать их нельзя. Человеку приходится носить конструкцию в течение нескольких месяцев или лет, все зависит от патологии прикуса.
Многие пациенты, которые проходили ортодонтическое лечение, рассказывают, что из-за брекетов портятся зубы. По их мнению, в процессе ношения стоматологической конструкции эмаль становится более тонкой, часто развивается кариес, воспаляются десны и пр. Как утверждают врачи, такие осложнения встречаются в медицинской практике, однако виной этому являются не брекеты. Узнаем, что именно вызывает эти осложнения.
Портятся ли зубы от брекетов

Итак, портят ли брекеты эмаль? Кариес, воспаление десен и реминерализация зубной поверхности — довольно распространенные осложнения, которые выявляют в процессе ортодонтического лечения или после его завершения и снятия брекетов. Некоторые считают, что виной этому становятся сами ортодонтические конструкции. Во-первых, они царапают эмаль, во-вторых, под замками и дугой скапливается большое количество бактерий, которые вызывают деминерализацию и кариес. Это одни из самых распространенных мифов о брекетах.
Ортодонтические скобы плотно прилегают к зубам и не смещаются. Коррекция прикуса осуществляется за счет давления, которое дуга оказывает на челюсть. На протяжении всего времени лечения замки конструкции остаются на тех же местах, на которых были закреплены, поэтому поцарапать эмаль они могут только вследствие травмы или из-за неправильной установки брекетов, что бывает крайне редко.
Между замками скоб и зубами не остается пространства, в которое могли бы попасть микробы. Напротив, замок защищает от внешних факторов область эмали, на которую он установлен. Более того, стоматологический клей содержит в своем составе фтор и другие минералы, способствующие укреплению зубной поверхности.
Таким образом, если брекеты установлены правильно, а пациент соблюдает правила их ношения, нанести вред зубам и другим тканям ротовой полости они не могут. Из-за чего в таком случае возникают осложнения?
Почему портятся зубы от брекетов
Стоматологи называют следующие причины осложнений, возникающих вследствие ношения брекетов:
Неправильная установка конструкции
Перед процедурой пациент проходит обследование, при необходимости проводится лечение сопутствующих патологий, устранение кариозных полостей и профессиональная чистка зубов. Если на этом этапе врач допустит ошибку и установит брекеты при наличии той или иной патологии ротовой полости, впоследствии могут возникнуть осложнения. Также существует вероятность того, что врач зафиксирует замки некачественно и между ними образуются зазоры. Из-за этого может развиться кариес.

Использование некачественных материалов
В составе клея, который применяется для крепления конструкции к зубам, должен быть фтор. Если его нет или он содержится в малом количестве, защитные свойства пленки между замком и эмалью значительно ослабевают. Из-за этого повышается риск развития кариозного процесса.
Плохая гигиена
Брекет-система сильно усложняет процедуру очистки зубов. Чтобы поддерживать гигиену ротовой полости, нужно тратить на это много времени и средств. К тому же необходимо использовать дополнительные приспособления для очистки зубов и брекетов. Если человек этого не делает и не следует рекомендациям ортодонта, он чаще болеет кариесом и другими зубными болезнями.
Неправильное питание

После установки брекетов пациент должен придерживаться определенной диеты. Ему придется отказаться от ряда продуктов, иначе он рискует повредить скобы или спровоцировать заболевание зубов и десен. Некоторые считают, что причиной их возникновения являются брекеты. Однако основным фактором развития становится неправильное питание.
Беременность
Обычно беременным брекеты не ставят. Но бывают случаи, когда женщина беременеет уже после установки скоб. В период вынашивания плоду необходимо большое количество микроэлементов. Из-за этого в организме может образоваться недостаток кальция и фтора, что отражается на состоянии эмали. Беременным рекомендуют правильно питаться и принимать специальные препараты с витаминами и минералами.
Как предотвратить повреждение эмали при ношении брекетов
Чтобы сохранить здоровье зубов в период ношения ортодонтических скоб, пациент должен придерживаться диеты и тщательно соблюдать правила гигиены. Сначала расскажем, как должен питаться человек с брекетами.
Сразу после их установки можно есть только мягкую или жидкую пищу, чтобы быстрее привыкнуть к конструкции. Впоследствии следует отказаться от:
- Твердых продуктов: орехов, ряда фруктов и овощей, сушек, сухарей, жесткого мяса и пр. Они могут повредить дугу конструкцию, десны или эмаль. Повреждение брекетов потребует дополнительных расходов. Однако это не значит, что придется полностью исключить из рациона морковь, орехи и другие продукты — их можно есть в протертом виде.
- Липкой пищи: конфет и шоколада с нугой, кукурузных хлопьев, жвачек, сыров и пр. Остатки таких продуктов приклеиваются к замкам брекетов и становятся источником для распространения бактерий. К тому же большая часть такой еды содержит много быстрых углеводов, которыми питаются кариесогенные бактерии. Из-за этого может развиться кариес.
- Продуктов с мелкими зернами: малины, чиа, кунжута, клубники, киви и пр. Семечки из этих продуктов попадают в замки, а вычистить их оттуда достаточно сложно. Может быть нарушена функциональность брекетов. Кроме того, в деталях скоб начнут активно размножаться микробы, которые способствуют возникновению различных болезней.
- Еды и напитков с красителями: кофе, чая, газировок и пр. Полностью отказываться от них не нужно, однако ограничить их потребление все-таки придется, иначе сначала потемнеют брекеты, а потом и эмаль. К тому же из-за красителей быстрее образуется налет и зубной камень, который является благоприятной средой для распространения бактерий.

Также пациенту с брекетами нужно соблюдать во время еды температурный режим. Не рекомендуется есть слишком горячую или холодную пищу, которая может воздействовать на скобы и эмаль. В период ношения брекетов желательно питаться полезной пищей с витаминами и минералами в составе. Они ускоряют процесс восстановления структуры зубной поверхности.
Гигиена при брекетах
На чистку зубов у человека с брекетами уходит порядка 10 минут утром и вечером. Кроме того, чистить и ополаскивать ротовую полость придется несколько раз в течение дня — после каждого приема пищи. Для этого необходимо использовать специальные гигиенические средства. В их числе:
- Ортодонтическая щетка с углублением в центре щетины (V-образная), например, CURAPROX Ortho. Благодаря такой форме щетинок она хорошо очищает не только зубы, но и саму конструкцию. На чистку такой щеткой надо уделять минимум 3-4 минуты утром и вечером.
- Монопучковая щетка (Curaden International CURAPROX 1006 Single & Sulcular, Cumdente Gmbh CURAPROX 1006 Single & Sulcular). Ею можно чистить каждый зуб по отдельности. Особенно удобно такой щеткой очищать моляры и восьмерки. Ее используют после стандартной очистки.
- Ершик — ортодонтическое приспособление из проволоки и щетинок, длина которых уменьшается от основания к кончику (Curaprox CPS 10, Biorepair Scovolini Interdentali Cilindrici). С помощью ершика очищается пространство между дугой и зубами, а также вокруг замков брекетов. Ершик нужно использовать после каждого приема пищи.
- Зубная нить с жесткими волокнами (Mirafloss implant chx). Она помогает очистить межзубные промежутки. Применять ее следует минимум раз в день, особенно после употребления волокнистой пищи, например, мяса.
- Ополаскиватель (Biorepair Mouthwash). Он понадобится сразу после еды для очищения и дезинфекции. Желательно приобретать средства, которые содержат в составе кальций.
- Ирригатор — устройство, которое позволяет качественно очистить межзубные промежутки от остатков еды и микробов, а также удалить зубной налет. Применять его необходимо минимум 2-3 раза в неделю. Людям, которые часто бывают в поездках, подойдет портативный ирригатор (Panasonic EW-1411), а для домашнего использования можно купить стационарный прибор (Donfeel OR-820D Compact). Выбирайте модели с насадками для ортодонтических конструкций.
Все эти средства лучше покупать после консультации врача. Не забывайте о профилактических обследованиях, которые будет назначать ортодонт. При первых симптомах кариеса и других патологий обратитесь к доктору, не дожидаясь планового осмотра.
Читайте также:

