Может ли болеть живот от зубной пасты
Опубликовано: 16.04.2024
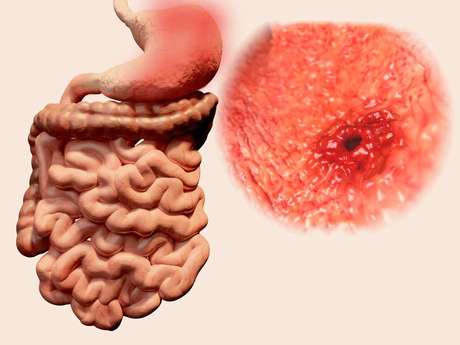
Гастрит и язва
Гастрит и язва желудка сегодня диагностируются, пожалуй, чаще других заболеваний желудочно-кишечного тракта. При этом заболевания очень похожи друг на друга, но язвенная болезнь протекает намного сложнее и тяжелее переносится пациентом. В осенне-весенний период заболевания имеют свойство обостряться. Вместе с тем вылечить и гастрит, и язву можно. Нужно лишь неукоснительно соблюдать рекомендации врача и режим питания.
Причины развития гастрита и язвы
Многие по незнанию часто путают эти два заболевания. Неверно определив заболевание при лечении можно получить обратный эффект. Именно поэтому при обнаружении первых признаков той или иной болезни обязательно нужно обратиться за консультацией к врачу.
Гастрит
Гастрит — заболевание, причиной которого зачастую является Helicobacter pylori — микроорганизм, проще говоря, бактерия. Вместе с тем причиной может стать и неправильный образ жизни — отсутствие режима, правильного питания, злоупотребление алкоголем и курением, а также постоянные стрессы. Неправильное питание — одна из главных причин возникновения гастрита. При этом в этот термин входит не только вредная пища. При недостаточно тщательном пережевывании и питании "в сухомятку", а также употреблении слишком горячей или слишком холодной пищи также происходит изнашивание слизистой желудка.
Как и у гастрита, причиной возникновения язвенной болезни желудка может стать бактерия Helicobacter pylori, неправильный режим питания, злоупотребление алкоголем и курением, а также недостаток витаминов в организме и частые стрессы. Кроме этого причиной язвы могут стать лекарственные препараты, которые человек принимает на протяжении долгого времени. Особенно глюкокортикостероиды и нестероидные противовоспалительные лекарственные средства.
Симптомы гастрита и язвы
Со времен обнаружения такой болезни как гастрит проводилось множество исследований. Пожалуй, самое интересное в них это то, что главным симптомом гастрита можно считать статус человека. Жители мегаполисов подвержены гастриту больше других. Появляется дискомфорт, ощущение тяжести и сдавленности, болевые ощущения. При более серьезных проявлениях гастрита появляется отрыжка, изжога, тошнота и даже рвота, температура тела стабильно держится в районе 37 градусов. Если симптомы проявляются отдельно друг от друга, то они могут быть причиной другого заболевания желудочно-кишечного тракта. Однако если имеет место хотя бы два симптома одновременно — со стопроцентной уверенностью можно диагностировать гастрит.
Боль в области желудка — первый признак язвы. При этом в зависимости от степени поражения боль может проявиться как сразу после приема пищи, так и через пару часов. В момент болевого пика может открыться рвота, после которой наступает облегчение. Облегчить боль возможно снижающими кислотность препаратами. Они обволакивают стенки и снимают болевые спазмы при язве. Вместе с тем если принимать такие препараты бесконтрольно, можно только усугубить ситуацию. (тема симптомы: а информация по лечению. ) Как показывает статистика, в последнее время симптомы могут проявляться несколько иначе. Например, при регулярном приеме нестероидных противовоспалительных препаратов язва может не проявляться обычным образом. Наблюдаются незначительные проблемы с пищеварением, а само заболевание обнаруживается уже на более поздних, опасных стадиях.
Как отличить язву от гастрита
Язва и гастрит очень похожи по симптомам. Гастрит относится к более легким заболеваниям нежели язва. При гастрите эпицентр болевых ощущений сосредоточен в районе эпигастрия, в то время как очаг боли при язве находится в районе двенадцатиперстной кишки. К тому же, болевые ощущения при язве могут резкими толчками отзываться в подвздошной и предкардиальной областях.
При гастрите болевые ощущения обычно проявляются после приема пищи примерно через 3-4 часа. При язве же болевые ощущения возникают сразу же или не позднее чем через час. При этом зачастую одними болями не ограничивается и появляется тошнота и даже рвота. В ночное время язвенные боли обостряются, при гастрите же ночных болей обычно не наблюдается. Осенью и весной язва обычно обостряется.
Лечение гастрита и язвы
Главное при лечении гастрита и язвы — не заниматься самолечением, а строго следовать предписанному лечению и методикам.
Принципы и схема лечения гастрита
Главный принцип лечения гастрита заключается в строгом соблюдении здорового образа жизни. Сюда входит правильное питание, контроль за массой тела, отказ от курения и алкоголя. Если же перечисленные способы уже не действуют, назначается медикаментозное лечение.
Лечение острого гастрита зависит от причины его возникновения, тяжести заболевания, выраженности клинических симптомов(флегмонозный, коррозивный, фибринозный гастриты лечатся только в стационаре.) Лечение катарального гастрита возможно амбулаторно.
- Промывание желудка с целью удаления из него токсических веществ. Нужно выпить 2–3 литра воды, а затем вызвать рвоту, раздражая корень языка.
- Диета ( в первый день болезни следует воздержаться от приема пищи, разрешено только теплое питье, затем рекомендуется щадящее питание). Диета при остром гастрите подразумевает следующее:
исключение продуктов, которые раздражают слизистую оболочку желудка (специи;горчица,перец ).
предпочтение отдаётся пище, приготовленной на пару, отварной,в протертом виде.
еда должна быть только тёплой.
исключение алкоголя и табака.
хорошо подходят нежирные сорта мяса и рыба, бульоны и вторые блюда из них.
3. Медикаментозная терапия
Ингибиторы протонной помпы - омепразол, лансопразол, пантопразол, омез и т.д.
Антацидные препараты (изжога) - маалокс, фосфалюгель, гастал и т.д.
Спазмолитики - но-шпа, папаверин, бускопан, дюспаталин, дицетел.
Прокинетики (при сильной тошноте и рвоте) - церукал,мотилиум.
Энтеросорбенты (при токсикоинфекции) - полисорб, полифепам, энтеросгель и т.д.
Антибиотики, если этиологией гастрита является отравление токсическими веществами
В состав медикаментов для лечения Хронического гастрита обязательно входят следующие препараты:
ингибиторы протонной помпы (Омез,Нольпаза,Нексиум и т.д.)
антацидные препараты (Маалокс,Альмагель,Фосфалюгель и т.д.)
гастропротекторы (Вентер,Де-нол,Новобисмол и т.д.)
прокинетики (Церукал,Моилиум,Гонатон и т.д.)
ферменты (Мезим,Фестал, Панзинорм,Креон,Пангрол и т.д.)
спазмолитики (Бускопан,Но-шпа,Дюспаталин и т.д.)
антибиотики при обнаружении Helicobacter pylori;
витамины (препараты железа, фолиевая кислота,никотиновая кислота, В12)
При гастритах, ассоциированных с Helicobacter pylori лекарственная терапия проводится следующим образом:
Первая линия терапии рассчитана на 7-14 дней и включает:
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день;
- кларитромицин 500 мг (клацид, клабакт,фромилид) х 2 раза в день;
- амоксициллин 1000 мг (флемоксин солютаб) х2 раза в день.
Применение терапии второй линии рекомендуют в случае неэффективности препаратов первой линии (курс также 7-14 дней):
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день
- метронидазол (трихопол,клион, флагил) 250 мг х4 раза в день
- тетрациклин 500 мг х 4 раза в день.
- висмута трикалия дицитрат (де-нол, новобисмол, улькавис, эскейп) 120 мг х 4 раза в день.
После успешного подавления деятельности Helicobacter pylori рекомендуется каждые полгода пропивать препарат - висмута трикалия дицитрат по 240мг дважды в сутки, курсом 1 месяц. Обязательное соблюдение диеты в первое время после терапии, в дальнейшем обязателен переход на иную систему питания, которая исключает продукты, увеличивающие риск развития заболеваний ЖКТ.
Принципы и схема лечения язвы желудка
Еще несколько лет назад лечение язвы не могло обойтись без хирургического вмешательства. Сегодня же существуют методы лечения язвы желудка без скальпеля. Если причиной возникновения язвы стала бактерия, то эффективность любого лечения будет равна нулю пока бактерия не будет устранена. Для борьбы с бактерией используются антибактериальные препараты.
Если причиной возникновения язвы стали другие факторы, не связанные с бактериальной природой (Helicobacter pylory), то к антибиотикам назначаются дополнительные препараты. С помощью антацидов (Маалокс,Альмагель,Фосфалюгель и т. д.) снижается уровень кислотности в желудке. Кроме этого удается купировать болевые приступы. Также важно, чтобы в комплексе лечения присутствовали блокаторы гистаминовых рецепторов и ингибиторы протонной помпы (Антисекреторные препараты). Они не дают желудку вырабатывать большое количество кислоты. (позволяют уменьшить выработку соляной кислоты, тем самым, ускоряя процесс заживления поврежденных оболочек желудка) это ингибиторы протонного насоса (Омез, Нольпаза, Нексиум и т.д.)
В комплексе применяется еще ряд других препаратов:
- обволакивающие препараты для защиты стенок желудка; гастропротекторы (Вентер,Де-нол,Новобисмол и т. д.)
- прокинетики, способствующие быстрому передвижению пищи в желудке и блокирующие рвотный рефлекс; прокинетики (Церукал,Моилиум,Гонатон и т. д.)
- седативные вещества для подавления стресса; Успокоительные препараты, которые имеют растительное происхождение, обладающие седативным действием, оказывая при этом успокаивающий эффект на нервную систему — Ново-пассит, Персен.
- витамины для восстановления. Используются поливитаминные комплексы, в которых обязательно должны содержаться: Витамин А, Витамин С, Витамин Е, Витамины группы В (В1, В2, В3, В6, В7, В9), микроэлементы: Цинк, Калий, Кальций, Магний. Подойдут Мульти-табс классик плюс, Витрум плюс, Компливит, Алфавит Класси.
- пробиотики для восстановления микрофлоры. Линекс, Максилак, Аципол, Бак-сет, Эвиталия, Биовестин, Бифиформ.
Возможно также применение препаратов для обезболивания. Однако применять их следует максимально осторожно, так как они могут спровоцировать внутреннее кровотечение: Спазмолитики: Но-шпа, Бускопал, Дюспаталин. Препараты Фитотерапии: Иберогаст, желудочный сбор, зверобой, мята, ромашка.
Кроме медикаментозного лечения врачом может быть назначены физиотерапия и лечебная физкультура. Вместе с тем самым важном этапом, влияющим на скорейшее выздоровление, является строгое соблюдение диеты.
Диета при гастрите и язве
Диета — обязательный компонент любой стадии лечения гастрита или язвы. Если гастрит находится в острой стадии, рекомендуется в первый день вообще отказаться от приема любой пищи. Можно только пить теплые жидкости — некрепкий сладкий чай, воду, шиповник. После того как желудку стало немного легче, можно начинать принимать щадящую пищу — отварные и протертые овощи, не тяжелое мясо, бульоны. Категорически запрещается употреблять соль и другие приправы.
Главное в диете — не навредить желудку еще больше и ускорить процесс выздоровления. Голодать в период болезни категорически запрещается. Голодание будет провоцировать более агрессивное поведение кислоты в желудке. Наоборот рекомендуется есть как можно чаще — до 8 приемов пищи. При этом важно следить не только за качеством еды, но и за ее температурой. Оптимальная температура — не выше 60 градусов.
Обычно пациент, проходящий лечение придерживается так называемого стола №1. Главный принцип которого — снижение нагрузки на желудок. В рацион входят блюда с пониженной калорийностью. Готовятся блюда на пару или отвариваются, а подаются только в виде каши.
При язвенной болезни рекомендуется по максимуму сохранить стандартный рацион исключив из него некоторые продукты. В основном это компоненты, которые раздражают слизистую желудка: грибы, жирные продукты, приправы и соусы, хлеб и выпечку из сдобного и слоеного теста, пшеничной и ржаной муки, газированные и алкогольные напитки, копченые, консервированные продукты, фастфуд.
Гастрит и язву намного проще не допустить, нежели лечить. Для этого необходимо просто более тщательно следить за своим образом жизни и питанием.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Показания
- К кому обратиться?
- Техника проведения
- Противопоказания к проведению
- Последствия после процедуры
- Осложнения после процедуры

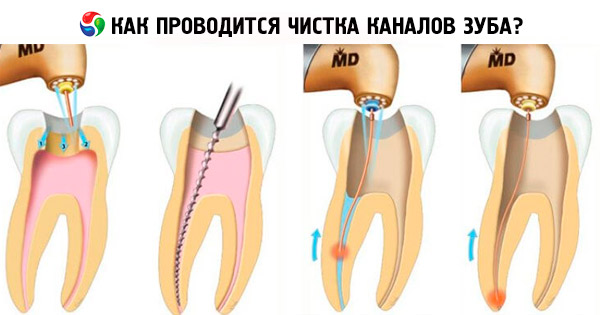
Чистка каналов зуба – это стоматологическая манипуляция, которая проводится при попадании инфекции в корневые каналы. Эта процедура может иметь разные варианты выполнения в зависимости от диагноза, анатомических особенностей корневых каналов и общесоматического статуса организма. Если вам предстоит данное лечение, нужно быть готовым к тому, что это процесс не является быстрым и чаще всего длится от двух до десяти посещений.

[1], [2], [3]
Показания
Показаниями к проведению чистки каналов зуба являются острые и хронические пульпиты и периодонтиты. Пульпит – это воспаление сосудисто-нервного пучка зуба, который находится в корневых каналах. Данное заболевание может возникнуть как осложнение кариеса или быть результатом травмы зуба. В случае, если произошло осложнение кариозного процесса, инфекция попадает в пульповую камеру, где вскоре возникает воспалительный процесс. Данная ответная реакция организма направлена на уничтожение инфекции в полости зуба. Однако, побочными эффектами тяжелого воспалительного процесса может быть появление гноя в полости пульпы. Гнойный экссудат распространяется в окружающие твердые ткани, а также, может проникнуть за верхушку корневого канала. В этом случае речь уже идет о периодонтите, который также сопровождается выделением гнойного содержимого. При наличии воспалительного процесса в тканях периодонта чистка каналов зуба крайне необходима. И если вовремя не обратиться за помощью, то заболевание может приобрести хронический характер.
Травма зуба хоть и не является инфекционным процессом, как предыдущие заболевания, однако после нее также может понадобиться чистка каналов зуба. При нарушении целостности структур зуба патогенные микроорганизмы проникают в ткани пульпы через поврежденные участки твердых тканей и провоцируют возникновение воспалительных процессов. Также фактором попадания инфекции служит нарушение метаболизма в поврежденных дентальных структурах. Дело в том, что при травме периодонта возникает его повреждение, что нарушает стабильность обмена веществ. Таким образом, организм пытается компенсировать данные сбои в работе периодонта, что вызывает ослабление факторов защиты. Это приводит к тому, что присутствующая рядом инфекция начинает вести активную жизнедеятельность и распространяться в соседние области.

[4], [5], [6], [7], [8]
К кому обратиться?
Техника проведения чистки каналов зуба
Техника проведения чистки каналов представляет собой ряд последовательных манипуляций, при выполнении которых используется эндодонтический инструментарий. После удаления пораженных тканей зуба врач приступает к извлечению пульпы и очищению корневых каналов от остатков пораженных тканей. Перед каждой манипуляцией важно промывать полость зуба растворами антисептиков для уменьшения распространения инфекции. Следующий этап – это очищение стенок каналов режущими инструментами, которые удаляют инфицированный дентин и придают каналу нужную форму. Правильный изгиб и конусность корневого канала играют важную роль на стадии пломбирования. После механической инструментации следует обработка коневых каналов агрессивными антисептиками, высушивание каналов и их пломбирование. На ключевых этапах лечения стоматолог должен контролировать положение инструмента в канале при помощи апекслокатора или рентгена. Апекслокатор – это прибор, который показывает расположение инструмента в корневом канале. Данный момент очень важен, так как без визуального контроля есть риск продвижения режущего инструмента за верхушку корня, а при лечении периодонтита существует вероятность выведения материала за апикальное отверстие (верхушку корня).
Открытый зуб после чистки каналов
После проведения вышеописанных манипуляций дальнейший терапевтический план может быть разным. Если лечение проводилось по поводу пульпита, то после чистки корневых каналов их, как правило, пломбируют и выполняют реставрацию зуба. Что касается пломбирования каналов, то данная манипуляция может проводиться по различным методикам. Иногда применяются пломбировочные материалы без каких-либо опорных конструкций. Если же зуб требует более надежной реставрации, то могут быть использованы комбинации композитов и штифтов. В случае, если коронка зуба сильно разрушена, предлагается поставить цельнолитую металлическую вкладку (внутриканальный микропротез, на который устанавливается коронка) Если лечение проводилось по поводу периодонта, тактика лечения будет совершенно иной. После проведения чистки каналы оставляют на 1-2 дня открытыми для создания оттока гнойного содержимого. Извлечение гноя ускоряется благодаря полосканиям, которые регулярно выполняет пациент. На время еды открытый зуб рекомендуют закрывать ватным шариком, а после еды – активно полоскать теплыми антисептическими растворами. И только после стихания симптоматики периодонтита приступают к временному, а потом и к постоянному пломбированию каналов.
Чистка каналов в зубе мудрости
Чистка каналов в зубе мудрости проводится по стандартным правилам, однако существует ряд сложностей в выполнении поставленной задачи. Корневые каналы в зубе мудрости часто имеют множество ответвлений и сами по себе очень искривлены, что затрудняет проведение их механической обработки. Также зубы мудрости могут быть наклонены в разные стороны, что создает сложные условия для работы с их корневыми каналами. Большие тяжи слизистой оболочки и невозможность широкого открывания рта мешают врачу в работе с этими зубами. Помимо перечисленных нюансов следует помнить и о том, что корневая система восьмых зубов часто проходит в нижнечелюстном канале. Это канал в кости нижней челюсти, который содержит нижнечелюстной нерв. Он иннервирует все зубы нижней челюсти, а также некоторые участки кожи лица, слизистую оболочку десны, мышцы и язык. Повреждение этого нерва влечет за собой нарушение иннервации этих областей, а при лечении каналов зуба мудрости такая опасность существует.
Несмотря на все описанные неприятности, с которыми сталкивается врач при лечении корневых каналов зубов мудрости, провести качественное их лечение вполне возможно. Для этого врач должен обладать теоретическими знаниями, практическим опытом и необходимым набором качественных инструментов.

[9]
Удаление нерва зуба и чистка каналов
Для проведения качественного лечения пульпита доктору необходимо удалить нерв и провести чистку каналов зуба. Это необходимо для ликвидации инфекционного воспалительного процесса. Перед тем как начать лечение, врач принимает решение о выборе метода лечения. Среди них выделяют витальный и девитальный методы. Суть первого метода заключается в том, что пульпа (нерв) удаляется живой. Предварительно проводят медикаментозную подготовку, анестезию в области больного зуба. Затем выполняют удаление нерва зуба и чистку корневых каналов. Второй метод представляет собой удаление пульпы с предварительной девитализацией. Данный способ является более длительным и включает в себя ряд посещений. В начале лечения в зубе оставляют девитализирующее вещество (мышьяк или параформальдегид) и после определенного времени (от 2 до 7 дней) проводят удаление нерва. В современной стоматологии чаще всего применяется первый метод благодаря его быстроте и меньшей болезненности.
Противопоказания к проведению
Абсолютных противопоказаний к чистке корневых каналов не существует. Имеются лишь противопоказания к конкретным методам лечения пульпита, а именно к витальному способу. В первую очередь речь идет о тяжелых стадиях общесоматических патологий (например, гипертоническая болезнь 2-3 степени, некомпенсированный сахарный диабет, гепатиты и др.). Также в эту группу следует отнести аллергические реакции на анестетики, так как в этом случае невозможно выполнить обезболивание зуба.
В случае нестабильного психического состояния или психических заболеваний не рекомендуется проводить лечение витальным методом. В случае тяжелых патологий нервной системы может понадобиться лечение под наркозом.
Одной из основных причин, по которой не используют этот вид терапии – это анатомические особенности строения каналов. Если они имеют искривленную форму, то обработать такой канал будет очень сложно. Ваш врач всегда должен понимать, сможет ли он качественно выполнить лечение данного зуба. Если оставить обрывки нерва в канале или же не полностью провести пломбирование каналов, то есть вероятность возникновения различных осложнений.
Часто витальный метод не применяется у людей пожилого возраста. Чаще всего это связано с тем, что анестетики содержат сосудосуживающие вещества. При неустойчивости сердечно-сосудистой системы пожилых людей обезболивающие вещества могут нанести серьезный урон организму.
Как утверждалось выше, все перечисленные противопоказания являются лишь относительными. Это связано с тем, что в современной стоматологии существуют гипоаллергенные формы анестетиков, препараты с минимальной дозой сосудосуживающих веществ. Также создание комфортных условия для пациента, работа врача с ассистентом позволяют выполнить все манипуляции максимально быстро и эффективно.

[10], [11], [12], [13], [14]
Последствия после процедуры
Боль в зубе после чистки каналов может свидетельствовать о многих состояниях. Самое часто встречаемое – это осложнение заболевания, по поводу которого проводилось лечение. Неправильно пролеченный пульпит может перейти в периодонтит, а острый периодонтит – в хроническую форму.
Почему болит зуб после чистки каналов?
При лечении пульпита очень важно, чтобы за верхушку корневого канала не выводились пораженные ткани, агрессивные антисептические растворы и другие вещества. Ввиду того, что канал в области верхушки очень сильно сужается, просвет между ним и периодонтальной щелью остается очень маленьким. Он имеет название верхушечное отверстие. Если стоматолог его расширит, то проведенное лечение может оказаться неэффективным, так как воспалительный процесс перейдет на ткани периодонта.
Если же было проведено лечение острого периодонтита или пульпита, то через некоторое время может возникнуть хронический периодонтит. Причины данных исходов не всегда ясны, иногда это банальное переохлаждение и снижение защитных сил организма. В некоторых случаях причиной становится повышенная нагрузка на зуб. А иногда осложнения возникают в связи с неполным удалением инфекции из каналов. Независимо от причины осложнения необходимо сразу же обратиться к специалисту, который сможет остановить распространение воспалительного процесса.
Если после чистки каналов зуб болит при надавливании на него или на десну, это может говорить о развитии периодонтита или рецидива хронического заболевания. При периодонтите гнойный экссудат накапливается в периодонтальной щели и оказывает давление на зуб. Симптоматически это может проявляться как чувство «выросшего зуба». При этом будет наблюдаться постоянная пульсирующая боль, особенно при накусывании на этот зуб.
В случае, если возникает боль при надавливании на десну возле ранее леченого зуба, то чаще всего причиной является хронический периодонтит, либо пародонтит. При хроническом периодонтите большое количество гноя накапливается в периодонте, что заставляет его искать пути выхода. Как правило, гной движется в направлении десны со стороны губ и щек. Это объясняется тем, что кость лунки с щечной стороны более тонкая, чем с небной. Поэтому гной проделывает канал в кости и десне, «разъедая» твердые и мягкие ткани. Данный процесс сопровождается покраснением десны, резкой болью при дотрагивании к ней. В результате выхода гноя на десне образуется небольшое отверстие (свищ), через которое содержимое вытекает в полость рта. Наличие свища является одни из самых наглядных признаков обострения хронического периодонтита.
Иногда причиной боли при надавливании на десну в области леченого зуба является пародонтит. Пародонтит – это воспаление связки зуба, при прогрессировании которого разрушается кость вокруг зуба. В результате данного хронического процесса зуб постепенно начинает расшатываться и со временем выпадает. В этом случае для подтверждения диагноза нужно сделать рентген-снимок, а также ряд исследований, которые выполняются в условиях стоматологической клиники.

[15], [16], [17], [18]
Сколько зуб болит после чистки каналов?
После проведения чистки каналов зуба не должно быть ярко выраженной боли. Могут наблюдаться неприятные ощущения в зубе, незначительное покалывание, зуб может быть гиперчувствительным. Чувствительность при накусывании на леченый зуб до двух-трех недель считается нормой. Это связано с тем, что после удаления нерва, часть нервных волокон остается за верхушечным отверстием. В связи с недавним лечением оставшиеся нервы находятся в стрессовом и раздраженном состоянии. Поэтому даже незначительная жевательная нагрузка, употребление горячей и холодной пищи, может провоцировать неприятные ощущения. Однако, стоит быть внимательным к своему организму! Если боль постоянная, пульсирующая, рвущая, длительность которой больше двух недель – это явный повод для обращения к специалисту.
Такое бытовое средство, как зубная паста, если не повезет, может оказаться не только бесполезным, но и опасным. Сухость губ или появление заедов после чистки зубов — признаки аллергии. «Афиша Daily» узнала у стоматолога, как выбрать пасту и не навредить себе.
Мария Михайлова
Кандидат медицинских наук, врач — стоматолог-ортодонт, пародонтолог клиники Alliance Française
Эмаль зуба не умеет восстанавливаться после разрушительного воздействия бактерий, которые вызывают кариес, и механических травм (сколы, трещины). Зубная паста — наиболее доступный носитель минеральных компонентов для укрепления эмали и профилактики кариеса. Использование специальных реминерализирующих компонентов в составе может помочь предотвратить кариес и устранить чувствительность зубов. Производители зубных паст стремятся создать высокоэффективное средство с активными компонентами, что иногда вызывает побочный эффект — аллергию.
Можно ли найти гипоаллергенную пасту?
Существуют методики оценки потенциальной аллергенности зубных паст. Сложность заключается в том, что понятие гипоаллергенности очень условно, так как любой натуральный или химический компонент является чужеродным для нашего организма, а значит, может вызвать аллергическую реакцию . Поэтому даже самые современные тесты и разработки на сегодняшний день не дают гарантию отсутствия аллергической реакции у конкретного человека, но позволяют прогнозировать вероятность.
Как понять, что у меня аллергия на зубную пасту?
Аллергия может начаться сразу после контакта с зубной пастой или иметь накопительный эффект и проявить себя через несколько дней. Поэтому, покупая новый продукт, необходимо несколько дней понаблюдать за своими ощущениями. Если появились проявления аллергической реакции (сухость губ, слизистых полости рта, покраснение, зуд, отек), необходимо прекратить использование и обратиться к врачу-аллергологу. Он поможет определить основной аллерген и подобрать средство гигиены, которое не содержит опасных для вашего организма компонентов.
Каких ингредиентов стоит избегать?
В состав паст входят компоненты для улучшения степени очистки, антибактериальные и антисептические препараты, пенообразующие элементы, реминерализирующие компоненты, ароматизаторы и красители.
Наиболее вероятные аллергены — это пенообразователи (SLS — лаурилсульфат натрия). Этот компонент может стать причиной хронической формы афтозного стоматита или ксеростомии (снижение выработки слюны). Также пенообразователи могут вызывать резкое сужение сосудов и капилляров, что усугубляет течение воспалительных заболеваний пародонта. Именно поэтому я советую пасты без данного компонента — пусть вас не смущает отсутствие пены, это никак не влияет на эффективность очищения.
Загуститель — обычно используется натриевый альгинат, соль альгиновой кислоты, который вызывает аллергическую реакция почти у 1% населения. Альтернатива, которую стоит искать в составе, — глицерин, пектин, агар-агар.
Несмотря на свои положительные свойства, самым аллергичным из реминерализующих компонентов является фтор , который содержится в большинстве зубных паст. Хорошая альтернатива — цинк-замещенный гидроксиапатит, глицерофосфат кальция, кальций на органической основе и наногидроксиапатит.
В состав противовоспалительных и антисептических зубных паст, которые назначают при заболеваниях пародонта, входят карбамиды (мочевина), аллергия на которые возникают при длительном использовании, а также антисептик хлоргексидин, нитраты цинка, триклозан, пирофосфат калия, которые тоже могут вызывать аллергическую реакцию.
Самые распространённые аллергены — совсем не обязательные компоненты зубных паст. Это красители и ароматизаторы . Например, привычный ментол является очень сильным аллергеном.
Натуральные компоненты, эфирные масла, экстракты трав, могут вызвать аллергию при индивидуальной непереносимости. Обращайте внимание на их наличие в составе, особенно если страдаете сезонной аллергией.
Рекомендуемые статьи

- Причины воспаления десен
- Виды воспалений
- Основные проявления и симптомы
- Особенности диагностики
- Методы лечения
- Способы профилактики
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.

Зубная боль может возникнуть неожиданно и застать врасплох в самом неподходящем месте. Рассмотрим в статье, как облегчить боль до обращения к стоматологу.
Что нельзя делать при зубной боли
Задача первой помощи при боли в зубах – облегчить страдания и создать терпимые условия пациенту до обращения к стоматологу. И сделать это желательно без тяжелых осложнений для здоровья ради пятиминутного облегчения. Поэтому о том, что делать не нужно, стоит знать в первую очередь.
Не прикладывайте тепло. Если мучает острая зубная боль, греть не рекомендуется ни сам зуб, ни щеку. Сильная зубная боль свидетельствует о наличии воспалительного или инфекционного процесса. Прикладывая теплые компрессы, используя иные методы прогревания, вы стимулируете приток крови к патологической зоне. Вместо одного больного зуба можно получить осложнение на весь зубной ряд.
Если болит зуб, намного эффективней заменить согревающие компрессы на кратковременно приложенный лед;
Осторожно пользуйтесь медикаментами. Нельзя слепо верить всему, что написано в сети Интернет. Сильная зубная боль эффективно снимается или облегчается только в условиях стоматологического кабинета. Все остальные методы дают лишь незначительный кратковременный эффект, не стоит ждать от них чудодейственного излечения. Не ставьте самостоятельно инъекции обезболивающего в десну, не используйте для снятия зубной боли не предназначенные для этого медикаменты. К примеру, таблетка аспирина, приложенная к беспокоящему зубу, может вызывать сильнейшие ожоги слизистой, но так и не принести облегчения;
Постельный режим – не для вас. В случае, если застала врасплох острая зубная боль, лучше сопротивляться ей на ногах или сидя. Положение полусидя является тем самым компромиссом, который позволит вам более комфортно переносить неприятную и изматывающую ситуацию и не принесет еще большего вреда больному зубу. Дело в том, что когда человек находится в горизонтальном положении, усиливается приток крови к больному зубу. Вокруг и без того раздраженных нервных окончаний создается повышенное давление и сильная зубная боль становится просто невыносимой. Если острая зубная боль застала вас ночью, уложите подушки повыше, откиньтесь на них и попробуйте подремать в таком положении;
Горячие полоскания и народные средства. Большинство способов снять боль в зубах основано на народных методах лечения и обезболивания. И подавляющая часть рецептов советует использовать горячие полоскания. Делать этого нельзя! Но вот если применять эти же отвары трав в теплом виде, то эффект может быть очень даже положительным, в крайнем случае, безвредным.
Что делать, если болит зуб
Первая помощь, когда болит зуб, начинается с выявления причин, повлекших за собой неприятные ощущения, и устранения раздражающих факторов. Зубная боль может быть вызвана различными раздражителями:
- Горячей или холодной едой и напитками;
- Холодным воздухом;
- Сладкой, кислой, соленой едой и напитками;
- Перепадом давления;
- Положением головы;
- Надавливанием или другим воздействием;
- Попаданием пищи в кариозную полость;
- Иными механическими воздействиями на зуб.
Как только стало понятно, из-за чего в конкретный момент болит зуб, необходимо прекратить раздражающие воздействие. После этого обратиться к врачу за помощью. Если прием откладывается на длительный срок, то стоит принять обезболивающие препараты.
Лекарства от зубной боли
В аптеках множество обезболивающих препаратов, которые достаточно эффективно помогают, когда болит зуб. Однако, выбирая медикаменты без рецепта и рекомендации врача, стоит помнить, что у каждого лекарства существует целый ряд противопоказаний и побочных действий, поэтому необходимо внимательно читать инструкцию, а при возможности, уточнить информацию у фармацевтов и провизоров.
Для снятия зубной боли применяют лекарственные препараты:
| Анальгин; | Индометацин; | Пироксикам; |
| Денебол; | Кетанов; | Солпадеин; |
| Диклофенак; | Кетопрофен; | Темпалгин. |
| Ибупрофен; | Напроксен; |
Для местного обезболивания и при болезнях десен подойдут калгель, дентинокс, холисал, камистад и мундизал. Также можно использовать бальзамы-ополаскиватели на основе трав. Они обладают успокаивающим и антисептическим действием.
Народные средства снятия зубной боли
Самые популярные народные средства также основаны на полоскании рта отваром различных трав, а также прикладывании к больному зубу различных негреющих компрессов.
Наиболее эффективными из полосканий считаются:
| Шалфей; |  |
| Душица; |  |
| Кора дуба; |  |
| Отвар ромашки; |  |
| Календула; |  |
| Раствор соды, соли и йода. |  |
Боль в зубах хорошо снимают компрессы или точечное воздействие на больной зуб. Для этого используют тампоны или ватные диски, смоченные в лечебном растворе или содержащие целебное вещество. В таком качестве может выступать:
- Прополис;
- Эфирные масла;
- Спирт или крепкий алкоголь;
- Чеснок или луково-чесночная смесь с солью.
Не забывайте про самый простой и верный способ временно обезболить тревожащий вас зуб. Достаточно достать из морозилки кубик льда и ненадолго приложить к больному участку. Холод замораживает и останавливает все процессы, поэтому боль на некоторое время стихнет. Не прикладывайте холод надолго, так как можно застудить нервные окончания.
Острая зубная боль
Возникает очень неожиданно и стремительно набирает силу. Боль в зубах бывает такой силы, что человек может на некоторое время потерять сознание.
Сильная зубная боль может возникнуть при приеме пищи, во время разговора, за чашкой кофе, при сжатии челюстей, повороте или наклоне головы, подъеме по лестнице и даже просто во время дыхания. Во время каждого из этих действий чувствительный зуб будет сталкиваться с раздражителями и реагировать сильной болью:
- На горячую пищу или воду;
- На холодный воздух;
- На изменение давления и усиления кровообращения.
При этом зубная боль может быть кратковременной, возникать только при наличии раздражающих факторов и стихать после их удаления, непрекращающейся, а может то появляться, то исчезать.
В любом случае, зубная боль – это повод немедленно обратиться к врачу. Без отлагательств и ожидания серьезных осложнений.
Приглушенная боль в зубах
Это зубная боль, с которой человек привык мириться и приспособился жить. Она не настолько сильна как острая зубная боль, но неприятна и отравляет жизнь. Может носить постоянный или периодический характер, возникать с определенной закономерностью, реагируя на известные раздражители, или сама по себе.
Причиной приглушенной боли становятся различные заболевания полости рта. Даже первые болевые ощущения — повод обратиться к врачу. Большинство серьезных заболеваний начинаются со вполне терпимой болевой реакции. Но если вовремя не посетить стоматолога, можно вместо обычного кариеса получить пульпит, а вместо кровоточащих десен – потерять зуб. Чтобы этого не случилось, не надо терпеть, когда болит зуб, необходимо сразу записываться на прием к врачу.
Возможные причины зубной боли
Кариес на разных стадиях может вызывать боль в зубах. В результате плохой гигиены полости рта на зубах образуется зубной камень, и как следствие – развивается кариес. Постепенно эмаль зуба будет разрушаться, начнут поражаться внутренние чувствительные ткани зуба. На первых этапах развития кариеса зуб может болезненно реагировать на горячее и холодное. Когда нерв уже воспален, зубная боль может возникать в результате попадания на него пищи или воды. Самолечение здесь не поможет: причину болевых ощущений можно устранить только в кабинете врача;
Абсцесс зуба или флюс. Прямо в десне образуются гнойные отложения. Боль в зубах в этом случае достаточно острая, пульсирующая. Присутствует сильная опухоль в ротовой полости, в особо серьезных случаях может опухнуть вся щека;
Пульпит – логичное продолжение запущенного кариеса, которое вызывает сильную боль в зубах. Когда болит зуб при пульпите, неожиданные сильные приступы можно испытывать в любое время дня и ночи, при этом наблюдается иррадация в ухо или висок;
Механические повреждения. Травма зуба, скол эмали, повреждение коронковой части зуба – все это неизбежно приведет к болевым ощущениям. Если повреждается эмаль, но нерв остается нетронутым, то сразу боль может и не возникнуть, но если своевременно не обратиться к врачу, может начаться воспалительный процесс пульпы;
Различные заболевания десен – пародонтит, периодонтит, обнажение шеек зубов. Все эти заболевания часто начинаются с кровоточивости десен и имеют очень серьезные последствия, вплоть до потери зуба. Поэтому обязательно требуют лечения в кабинете стоматолога.
Боль в зубах у детей
Взрослый терпеть зубную боль еще может. А вот когда болит зуб у ребенка – для родителя это не менее мучительно, так как помочь в такой ситуации бывает очень трудно. Боль в зубах, а точнее в деснах, начинается на первом году жизни, когда у малыша начинают прорезываться зубы. В этом случае нет необходимости срочно бежать к стоматологу за помощью. Достаточно планового посещения специалиста в рамках профосмотра по графику.
Облегчить зубную боль малыша в этот период помогут специальные игрушки-прорезыватели с охлаждающим эффектом, зубные пасты и силиконовые щеточки для малышей, а также местные обезболивающие. Самыми популярными и безопасными для здоровья малышей считаются калгель и холисал.
Если проблема не в прорезывании зубов, и малыша беспокоит что-то иное, например, проблемы с деснами или слизистой рта – это повод срочно обратиться к врачу. Стоматолог даже в таком раннем возрасте может диагностировать кандид или гингивит. Правильная гигиена полости рта и своевременное местное лечение помогут быстро решить проблему.
С зубной болью малыш может столкнуться при появлении молочных зубов. Самое первое серьезное заболевание – это бутылочный кариес. Неправильный режим питания и долгое использование бутылочки может привести к полной потере передних молочных зубов, поэтому регулярное посещение стоматолога – обязательно с ранних лет.
За бутылочным кариесом может развиться самый обыкновенный кариес молочных зубов. Лечить такие зубки очень сложно, так как пломбы плохо держаться на маленьких зубах. Намного проще и эффективнее предотвратить развитие болезни. Сегодня детская стоматология предлагает множество способов сохранить молочные зубы.
Вывод
Эффективность описанных в статье методов избавления от зубной боли научно не доказана. Поэтому не рекомендуем прибегать к методам народной медицины или самостоятельно назначать себе лекарства. Установить точную причину боли, назначить правильное лечение и эффективно обезболить может только врач. Если вы столкнулись с зубной болью, как можно скорее обратитесь к стоматологу!
Читайте также: