Можно ли повредить нерв при уколе в десну
Добавил пользователь Алексей Ф.
Иногда после посещения стоматолога (лечения, удаления или имплантации зуба) возникают неврологические осложнения. Наша клиника специализируется на лечении лицевой боли и неврологических осложнений после манипуляций в стоматологии. Мы предложим Вам помощь неврологов и ЛОР-врачей, имеющих опыт в лечении лицевой боли и нейростоматологии.
После лечения у стоматолога болит зуб, онемение губы, щеки, боль в лице и челюсти, после лечения пульпита болит зуб
Невралгия тройничного нерва периферического типа и луночковая плексалгия. Это повреждение или раздражение тройничного нерва и его ветвей – луночковых сплетений. Характерные симптомы: боль, часто жжение в челюсти и губе, боль с жгучим компонентом, возможно онемение губы, щеки, неприятные ощущения при касании. Эти симптомы могут усиливаться при накусывании. Боли могут быть монотонными, изматывающими, приводить к нервному истощению, депрессии. Чаще мы встречаем 3 варианта проблемы.
Вариант 1. Давление пломбировочным материалом на ветви тройничного нерва, луночковые нервные сплетения. После удаления нерва и пломбировки каналов болит зуб.

Стрелками показаны фрагменты пломбировочного материала (вид спереди и сбоку), который при пломбировании канала выпал за пределы зуба и «упёрся» в область залегания ветви тройничного нерва. У пациента долго болел зуб после лечения пульпита, затем онемела верхняя губа и часть щеки.
Вариант 2. Киста корня зуба раздражает ветвь тройничного нерва. Боль и онемение губы и щеки, боль при накусывании.

Стрелками показаны кисты корней зубов (вид спереди). Кисты в данном случае представляют собой замкнутые очаги инфекционного воспаления. Киста со временем набухает и создает давление на ветви тройничного нерва, отсюда онемение лица и боль. Осложнение после лечения пульпита.
Вариант 3. Онемение после удаления зуба. При повреждении тройничного нерва и его сплетений после удаления зуба может онеметь щека, губа, часть десны. Чем более извиты и деформированы корни зуба – тем выше риск повредить тройничный нерв при его удалении.
Как проверить состояние тройничного нерва. Мы предлагаем в таких случаях три способа диагностики:
1.Электромиография лица. Это исследование параметров проведения нервных импульсов по системе тройничного и лицевого нервов. В случае повреждения нерва мы регистрируем снижение его способности к проведению нервных импульсов. Подробнее про электромиографию лица
2.Рентгеновские исследования. На обычных рентгенограммах и панорамных снимках не всегда видна истинная картина болезни. Мы рекомендуем конусно-лучевую компьютерную томографию с функцией защиты от дефектов изображения от пломбировочного материала и протезов.
3.Осмотр врачом. Врач невролог видит несколько иную картину, чем стоматолог. Нам легче оценить функции нервов и мышц лица и установить источник невропатической боли. Часто именно осмотр дает больше информации, чем электромиография и рентгеновские методы.
В данном случае понимание полной картины причин проблемы – это путь к выбору оптимального лечения. Обычно это курс неврологического лечения в сочетании с решением стоматологической проблемы. Нам доводится решать проблемы 10-15-летней давности.
Боль после имплантации зубов, болит имплант зуба
При дентальной имплантации тройничный нерв и его ветви, луночковые нервные сплетения, могут пострадать в результате:
- Вкручивания импланта в канал, где лежит тройничный нерв или его ветви;
- Воспаления в области импланта (проникновение инфекции и/или отторжение импланта).
Некоторая болезненность в процессе приживления импланта – это норма. Если боль после имплантации зубов держится слишком долго, очень сильная или сопровождается онемением губы, щеки – мы можем проверить состояние тройничного нерва с помощью электромиографии и путём неврологического осмотра по характерному выпадению чувствительности лица и распространению боли по системе тройничного нерва.
Реакция отторжения и воспалительные процессы в области импланта обычно хорошо видны при ПРАВИЛЬНОМ рентгеновском исследовании, компьютерной томографии.
Импланты в нижней и верхней челюсти. Боль после имплантации зубов

Возможно прямое давление имплантом на нерв или воспаление в области импланта с набуханием тканей, отёком и последующим давлением на нерв.
Не открывается рот после удаления зуба или лечения у стоматолога, болит висок после лечения или удаления зуба
В большинстве случаев эта проблема сравнительно легко разрешима. Обычно боль в области височно-нижнечелюстного сустава и жевательных мышцах появляется в результате нескольких причин:
- Травма височно-нижнечелюстного сустава и жевательных мышц при удалении зуба (особенно после удаления 8-ки – зуба 1_8), длительном пребывании с открытым ртом, ударе в челюсть, накусывании твердых предметов. Сустав нижней челюсти находится в височной области, поэтому после удаления зуба может болеть висок, ухо, шея.
- Тризм – неконтролируемый болезненный спазм жевательных мышц после их растяжения при грубых стоматологических манипуляциях, в результате стресса, и в результате серьезных нарушений прикуса. Защитный рефлекс смыкает челюсти, чтобы обездвижить пострадавшую область. Спазм мышц может быть очень болезненным.
- Не открывается рот после укола (анестезии). Это одно из неврологических осложнений проводниковой анестезии в стоматологии.
- Дисфункция височно-нижнечелюстного сустава. Перегрузка сустава в результате нарушения прикуса. Типичные осложнения после протезирования зубов. Подробнее здесь
Разрыв суставного хрящевого диска височно-нижнечелюстного сустава. Болит висок после удаления зуба
 |  |
Височно-нижнечелюстной сустав наиболее уязвим при открывании рта: при удалении зубов, чрезмерном и длительном открывании рта. Сустав можно прощупать самостоятельно кпереди от слухового прохода. В случае повреждения он может быть болезненным на ощупь. Типичный случай – не открывается рот после удаления 8-ки.
Лечение стоит начать по возможности быстрее. Чем сохраннее суставной хрящ, тем легче привести височно-нижнечелюстной сустав в порядок. Чем мы можем Вам помочь:
- Противовоспалительное лечение поможет быстрее восстановить движения челюсти и снять боль. Аналогично, как при растяжении и повреждении любых других мышц и суставов. В тяжелых случаях мы вводим противовоспалительное лекарство непосредственно в сустав нижней челюсти. Это приносит облегчение уже через несколько минут.
- Введение препаратов ботулотоксина (например, Ботокса или Диспорта) в спазмированные мышцы. Мы предложим Вам этот метод лечения в случае чрезмерного повышения тонуса жевательных мышц, если перегружен сустав, нарушен прием пищи или очень выражена боль. Боль стихает обычно спустя 2-3х суток, затем нарастает подвижность челюсти.
- Лечение у врача остеопата. Остеопат с помощью очень мягких и деликатных ручных приемов способствует восстановлению нормального положения и движения челюсти в суставах. Мы предлагаем это лечение по окончании острого периода травмы. Подробне об остеопатии
- Введение хондропротекторов (лекарств для питания и восстановления хряща) в височно-нижнечелюстной сустав. Подробнее про восстановление хряща
Болит и щелкает челюсть после протезирования или лечения зубов
Дисфункция височно-нижнечелюстного сустава. Нижняя челюсть соединена с черепом двумя височно-нижнечелюстными суставами. Нарушение функции этих суставов возможно после установки зубного протеза, коронки, моста, любого лечения или удаления зуба, если это привело к нарушению прикуса и/или повреждению височно-нижнечелюстного сустава. Это типичное осложнение после протезирования зубов. Подробнее о лечении дисфункции ВНЧС здесь
Дисфункция височно-нижнечелюстного сустава

Зеленая стрелка указывает на здоровый сустав. Красная стрелка – на сустав, который остается в «открытом» положении при закрывании рта. Это приводит к износу суставного хряща, боли и щелчкам при открывании-закрывании рта. Одна из причин – неправильное положение правой верхней «восьмерки» (зуб 1_8 лежит горизонтально).
Чем мы можем Вам помочь:
- Противовоспалительное лечение поможет снять боль. При необходимости мы вводим противовоспалительное лекарство непосредственно в сустав нижней челюсти. Это приносит облегчение уже через несколько минут.
- Введение препаратов ботулотоксина (например, Ботокса или Диспорта) в спазмированные мышцы. Это актуально в случае, чрезмерного повышения тонуса жевательных мышц, если именно мышцы являются «виновником» дисфункции височно-нижнечелюстного сустава.
- Лечение у врача остеопата. Остеопат работает с суставами и мышцами челюстей мягкими ручными приемами. Так можно разрешить массу проблем, не решаемых в классической стоматологии. Подробне об остеопатии
- Введение хондропротекторов (лекарств для питания и восстановления хряща) в височно-нижнечелюстной сустав. Подробнее про восстановление хряща
Гайморит, киста верхнечелюстной пазухи, пропало обоняние после посещения стоматолога
Корни зубов верхней челюсти в норме могут прилежать к верхнечелюстным (гайморовым) пазухам носа и даже выстоять в них. Гайморит, киста верхнечелюстной пазухи и потеря обоняния возможны при проникновении инфекции или пломбировочного материала из зубов в околоносовые пазухи. К сожалению, это не редкость. Более того, часть случаев упорно рецидивирующего гайморита связана с инфекцией, проникающей из корней зубов. В этом случае возможный симптом – сильный неприятный запах из носа и изо рта.
Одонтогенный гайморит после лечения у стоматолога

Одонтогенный гайморит (схема). Зубы и верхнечелюстная пазуха. Слева – норма. Справа – разрушен корень «семерки» (зуб 2_7), воспаление вокруг разрушенного корня, гной в гайморовой пазухе.
Пломбировочный материал в гайморовой пазухе и гайморит после пломбировки каналов «шестерки» (зуб 2_6). Боль в левой половине лица после посещения стоматолога.

1 – корни зубов, 2 – норма, воздух в правой гайморовой пазухе (вид спереди, воздух на снимке выглядит черным), 3 – в левой гайморовой пазухе фрагмент пломбировочного материала, окруженный воспалительным валом. Пациент долго ошибочно получал лечение по поводу невралгии тройничного нерва.
Кисты верхнечелюстных (гайморовых) пазух при болезнях корней зубов.

1 – корни зубов, 2 – кисты верхнечелюстных пазух, растут от корней зубов (кисты – округлые «пузыри», на снимке выглядят серыми).
Чем мы можем Вам помочь:
- Найдем источник боли после лечения зубов;
- Проведем лечение воспалительных процессов, гайморита, синусита и неврологических осложнений, при необходимости Вашим здоровьем будут заниматься совместно невролог и ЛОР-врач. Лечение гайморита без прокола
Стоматологи делают укол в десну по разным причинам. Чаще всего инъекции выполняются при необходимости анестезии, хотя методика эффективно применяется и при проведении лечения патологий мягких тканей. Следует знать, когда делают укол в десну, и насколько эта процедура неприятна или болезненная.
В каких случаях делают уколы в десну?
Чаще всего уколы в десну делают, когда требуется анестезия. Местное обезболивание при помощи инъекции считается эффективным, так как препараты проникают непосредственно к месту проведения манипуляций и эффективно блокируют передачу нервных импульсов. Использование анестезии позволяет создать комфорт для пациента в следующих случаях:
- при удалении зуба
- при вживлении импланта
- при лечении кариеса
- при проведении других болезненных манипуляций
Уколы в десну также делают при лечении патологий мягких тканей, в частности, гингивита и пародонтита. Инъекции могут использоваться для ведения противовоспалительных препаратов, антибиотиков, а иногда — витаминов и других лекарств.
В отличие от внутримышечных уколов введение препарата в месте заболевания имеет большую эффективность, так как активные вещества проникают сразу к пострадавшим клеткам. К тому же при воспалительных процессах в деснах часто ухудшается кровообращение, что затрудняет доступ активных компонентов к локации болезни при внутримышечном введении.
Больно ли делать укол в десну?
Нередко пациентов интересует больно ли делать укол в десну, если предстоит такая процедура. Однозначно ответить на этот вопрос нельзя, поскольку дискомфортные ощущения зависят от нескольких факторов:
- болевого порога человека
- вводимого препарата
- соблюдения техники выполнения и др.
Один человек может испытывать кратковременную боль или дискомфорт, другой — и вовсе не чувствовать чего-то неприятного. Все индивидуально. Часто, чтобы исключить появление болезненных ощущений, применяется аппликационная анестезия. На десну сначала наносится обезболивающий гель, спрей или мазь, а затем делается укол.

Больно ли делать укол в десну? Нет, если вы попали к опытному доктору. Он подберет правильную технику выполнения процедуры и препараты. Не стоит бояться манипуляции, если вы решите воспользоваться услугами клиники Периоцентр, в которой работают квалифицированные и опытные врачи.
Лечение уколами в десну
В современной стоматологии распространено лечение уколами в десну, так как такой подход отличается высокой эффективностью. Если назначаются уколы в десну при пародонтите, для введения при помощи инъекций могут использоваться различные препараты:
- биостимуляторы
- витаминные комплексы
- средства для снятия отеков
- антитоксические сыворотки с антителами для укрепления местного иммунитета и борьбы с вредоносными бактериями
Также используются противовоспалительные уколы в десну от воспаления. Препараты обычно оказывают комплексное действие: снимают боль, устраняют отек, убирают воспалительный процесс.
Часто назначают антибактериальные уколы в десну при пародонтите. Антибиотики подбираются в зависимости от возбудителя патологии. Уколы в десну от воспаления обычно делают на протяжении нескольких дней. Длительность лечения определяется врачом в каждом случае индивидуально в зависимости от проявления болезни.
Укол в десну: техника выполнения
Если делается укол в десну, техника процедуры довольно проста. Обычно врач выполняет следующий алгоритм действий:
- Сначала он собирает анамнез, уточняет имеется ли индивидуальная непереносимость определенных препаратов.
- Проводит визуальный осмотр и решает, куда делать укол в десну в зависимости от имеющейся проблемы и локации патологии.
- На место укола наносится обезболивающий гель или мазь.
- Через пару минут доктор вводит препарат при помощи специального шприца с тонкой иглой.
- Далее пациенту нужно придавить рукой щеку в месте введения препарата.
- Если вводится анестетик, приступать к основному лечению можно через 10-15 минут.
Если делается противовоспалительный или антибактериальный укол в десну, техника выполнения остается такой же.
Не профессиональный укол в десну: какими могут быть последствия?
Если неправильно выполнен укол в десну, последствия могут быть довольно неприятными. Чаще всего случаются такие осложнения:
- Если игла попала в сосуд, высока вероятность возникновения гематомы. Она может вызывать сильную боль, сопровождаться отеком и другими неприятными симптомами.
- Если игла попала в нерв, сильная боль может присутствовать на протяжении нескольких недель, а то и месяцев. В таком случае человек испытывает боль при жевании и во время разговора, а порой — и в спокойном положении.
- При нарушении правил асептики и антисептики или слабом иммунитете иногда возникают очаги инфекции. Они могут сопровождаться пульсирующей болью, припухлостью, иногда даже поднимается температура тела.
- Некроз тканей случается крайне редко. Обычно этому способствует чрезмерно быстрое введение препарата или большая дозировка.
Если делает профессиональный врач укол в десну, последствия процедуры исключены. Тщательное соблюдение правил асептики и антисептики, а также выполнение техники введения инъекции — залог предупреждения возможных осложнений. Пациенту также следует внимательно следить за гигиеной ротовой полости.
Анестезия в стоматологии – не только способ уменьшить боль при сложных процедурах, но и избавиться от страха перед врачом. Комфорт пациента сегодня ставится на один уровень с результатами лечения, и грамотное использование обезболивающих средств позволит максимально улучшить эффективность работы даже при сложных операциях, требующих больших усилий.
Препараты для анестезии в стоматологии
На сегодняшний день медицинский рынок представлен всевозможными средствами для обезболивания, но далеко не каждый состав используется зубными врачами. Современные клиники предпочитают закупать для инъекций составы на основе артикаина – это инновационная формула, которая обладает минимальным воздействием на сосуды с длительным эффектом.
Лучшими препаратами, в состав которых входит артикаин, считаются:
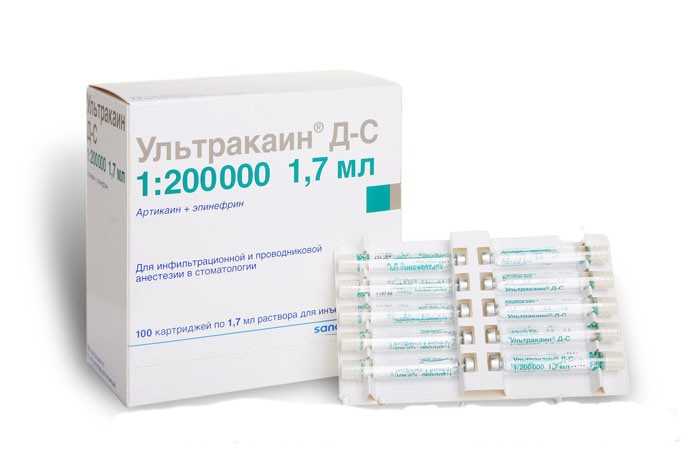
- Ультракаин – популярный в российских поликлиниках состав, пришедший на смену лидокаину. Поставляется в нескольких вариантах дозировок, которые подходят пациентам разных возрастов.
- Убистезин – дорогой аналог ультракаина, имеет схожий состав и чуть более щадящее воздействие на нервные окончания.
- Септанест – бюджетный вариант с хорошими клиническими испытаниями, но из-за входящих в состав сульфитов натрия часто вызывает аллергическую реакцию.
- Скандонест – французская разработка, ориентированная специально на людей с бронхиальной астмой и сердечнососудистыми заболеваниями.

Противопоказания для проведения анестезии
Несмотря на непрекращающиеся исследования и разработки, противопоказания к анестезии в стоматологии остаются ключевым препятствием большинства процедур. Даже дорогие препараты от ведущих фирм категорически нельзя использовать при следующих болезнях и ситуациях:
- перенесенный до полугода назад инфаркт миокарда или операция по корональному шунтированию
- сахарный диабет и поражения щитовидной железы
- аритмия и тахикардия
- глаукома
- печеночная недостаточность
- психоневрологические заболевания, включая эпилепсию
- индивидуальная непереносимость компонентов
Любой из перечисленных пунктов потребует от врача отказаться от местного обезболивания. В этом случае пациенту рекомендуют обратиться в клинику, где есть возможность общего наркоза, но и такой вариант имеет свои противопоказания:
- бронхиальная астма
- патологически затрудненное носовое дыхание
- беременность и период лактации
- пневмония
- инфекции в острой форме
Виды анестезии в стоматологии
Существует несколько техник проведения анестезии, каждая из которых будет отличаться по области воздействия, способу введения препарата и рекомендуемым операциям.
Аппликационная анестезия
Второе название – инфильтрационный метод, когда игла и шприц не используются вообще, а препарат вводится в мягкие ткани путем пропитывания тампона или с помощью специально разработанного аэрозоля. Рекомендуется в следующих ситуациях:
- пациент – ребенок или взрослый, боящийся уколов
- незначительное препарирование, например, при среднем кариесе
- ультразвуковая чистка зубов с повышенной чувствительностью эмали
Минус у метода один – замораживающий эффект длится не более 15-20 минут, после чего анестезию необходимо повторить.

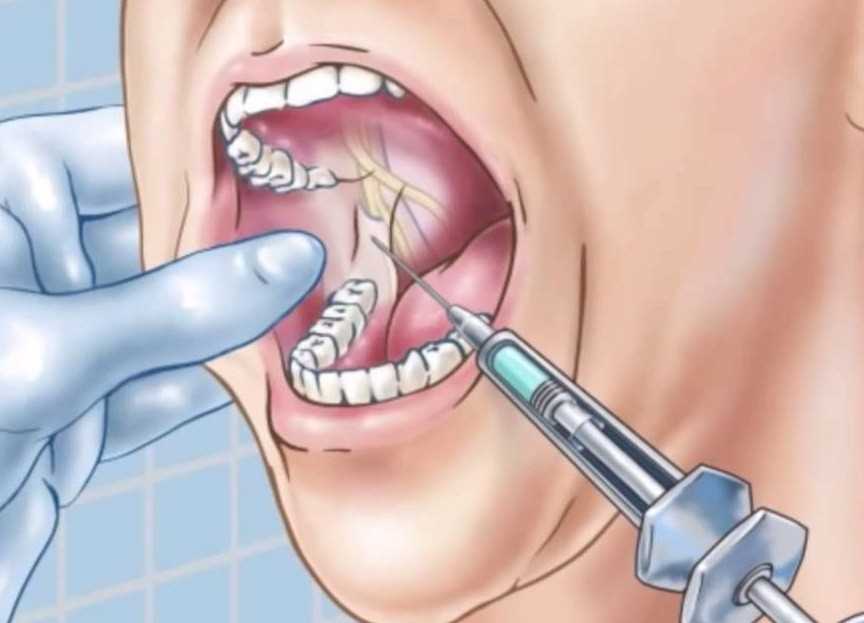
Проводниковая анестезия
Наиболее эффективный из доступных способов, когда лекарство вводится уколом в сам нервный ствол или в непосредственной близости от него. Это позволяет «отключить» чувствительность в большой зоне, например, чтобы работать с несколькими коренными зубами, удалить пульпу, или же установить неглубокий имплантат. Другие плюсы технологии:
- гарантированное замораживание на 2-3 часа
- снижается слюноотделение – врач может с уверенностью работать без трубки отсоса
- укол делается не в воспаленном очаге, а рядом
Относительный минус – сложность самой инъекции – требуется большой опыт и высокая квалификация врача, в противном случае есть риск повредить нерв.
Интралигаментарная анестезия
Также встречается название – внутрисвязочный способ обезболивания. Его отличие во введении препарата специальной ультратонкой иглой в саму ткань периодонта. Это позволяет небольшим количеством лекарства заморозить половину челюсти. Эффект получается мощный, но недолгий – операция не должна превышать 40 минут, иначе пациент почувствует невыносимую боль.
Внутриканальная анестезия
Отличается от внутрисвязочного метода использованием бормашины – в поражённом зубе сверлится лунка, через которую уже вставляется игла. Рекомендуется для процедур, связанных с прочисткой при глубоком кариесе и других заболеваниях. Эффект недолгий (около 30 минут), но действенный.
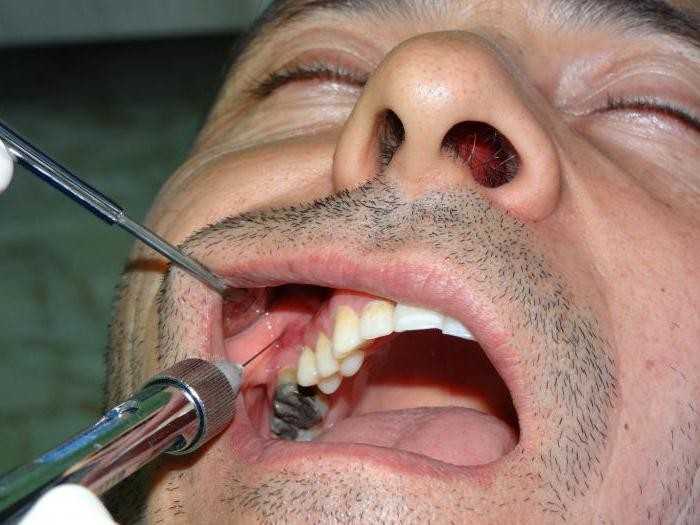
Туберальная анестезия
Серьезный и в некоторой степени опасный вид инъекций, когда препарат вводится в туберы – бугры верхней челюсти. В этом районе находится луночковый нерв, который позволяет «заморозить» большую часть альвеолярного гребня. Из-за большого риска осложнений, такой укол проводится редко, и только стоматологом. Имеющим достаточный опыт и квалификацию.
Компьютерная и ультразвуковая анестезия
По сути – это не способы введения препарата, а предварительный расчет. С помощью специальных программ анализируется панорамный снимок челюсти, просчитываются анатомические нюансы, и выявляется необходимая дозировка. Ультразвук же помогает с точностью до доли миллиметра определить место, куда ставить укол.
Общая анестезия
Операции под общим наркозом в стоматологиях проводятся редко, потому что это требует наличие отдельного врача анестезиолога-реаниматолога и специального оборудования. Тем не менее, в особо тяжелых случаях другого выхода может и не быть. Также, чтобы снизить страх, пациенту могут предложить седацию – легкий вариант наркоза, когда сознание не «отключается», поэтому его применяют только вместе с местным обезболиванием.
Можно ли проводить анестезию детям?
Этот вопрос перестал быть актуальным вот уже несколько десятилетий. Обезболивание при любых процедурах для ребенка не просто разрешено, но и обязательно. Из-за повышенной чувствительности даже незначительное вмешательство вызывает риски сильной боли, страха и последующей боязни любых врачей, а не только «страшного» стоматолога.
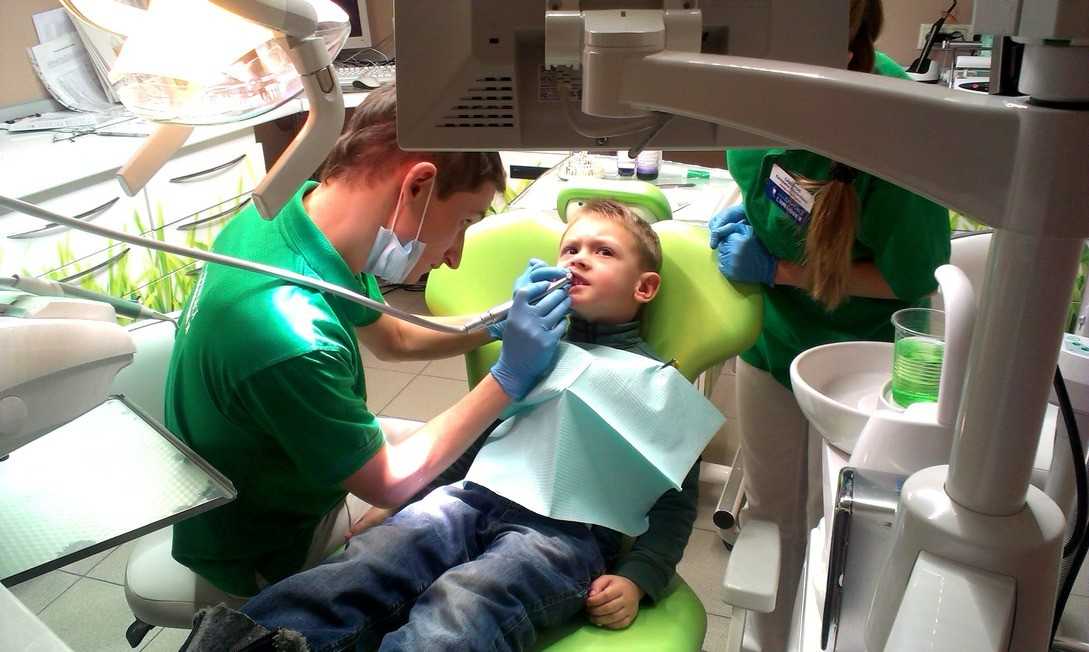
Если же случилось так, что ребенок уже панически боится уколов в десну, то существует две дополнительные методики введения анестезирующего препарата:
- Мандибулярная анестезия – способ инъекции через нижнечелюстной сустав. Проводится, как с внутренней, так и с внешней стороны особой иглой, которая практически незаметно проходит в мягкие ткани.
- Торусальная анестезия – разновидность мандибулярного метода, только укол ставится не в свободное место над нижнечелюстным суставом, а в мышечный валик под языком.
Оба способа достаточно эффективны и разрешаются к проведению с 6-летнего возраста. Средняя продолжительность эффекта – 1 час, но полного замораживания перед непосредственной операцией нужно подождать минимум 10-15 минут.
Вредна ли анестезия при беременности и кормлении грудью?
Любое вмешательство в организм женщины, которая готовится стать матерью, связано с большим риском, и обезболивающие уколы не станут исключением. В первый и третий триместры их делать крайне не рекомендуется, а вот во второй триместр стоматологи решаются на лечение с анестезией, но с целым рядом важных оговорок:
- Большинство препаратов подходит, если содержание эпинефрина и ультракаина в них соответствует пропорции 1:200000. Хорошо, если на ампулах будет маркировка «DS», это точно означает, что лекарство подходит роженицам.
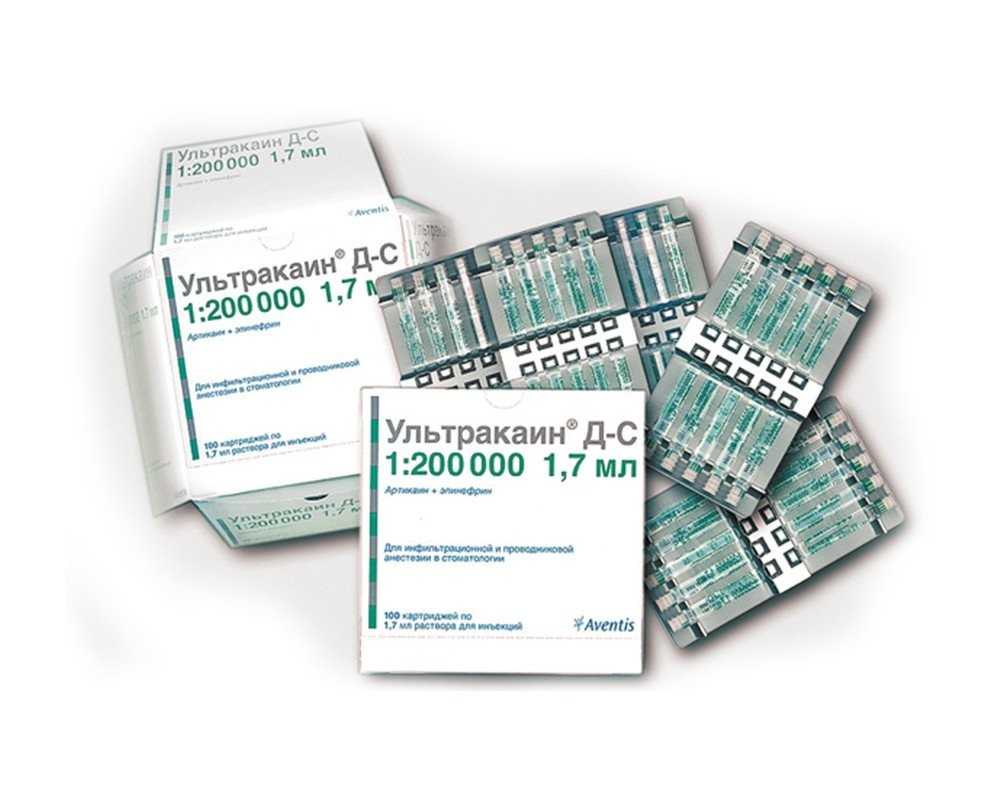
- Полностью отказываться от адреналиновых добавок нельзя, что бы ни говорил врач. Дело в том, что сосудосуживающий эффект выполняет дополнительную защитную функцию – он не дает химическому соединению распространяться по организму и проникнуть в плаценту. Иначе есть риск навредить будущему ребенку.
- Препараты Мепивастезин и Скандонест нельзя использовать даже во втором триместре. По своей токсичности они в несколько раз сильнее новокаина, обезболивание при этом не соответствует заявленной стоимости одной ампулы.
В остальном решение о том, проводить процедуры с анестезией или нет, должен принимать не один стоматолог, а, по возможности, несколько контактирующих друг с другом врачей в рамках комплексного обследования. Любой неосторожный шаг может привести к необратимым последствиям, но и невылеченные зубы оставлять ни в коем случае нельзя.
Побочные эффекты анестезии в стоматологии
Даже современные препараты не гарантируют отсутствия ряда побочных эффектов:
- аллергические высыпания на внутренней поверхности губ и щек
- онемение языка и временные дефекты речи
- небольшой отек лица
- затрудненное дыхание
- головокружение и тошнота
- анестезия не проходит дольше положенного времени
Согласно отзывам, все побочные эффекты проходят в течение 12 часов, если дискомфорт или описанные проявления продолжаются, нужно немедленно обратиться за помощью к врачу.
28.10.2018
Большинство процедур в стоматологии сопровождает обезболивание при помощи уколов, помогающее людям избежать боли и неприятных ощущений. Действие анестезии кончается спустя пару часов, не оставляя на месте инъекции следов. Иногда она выражается опуханием десны, появлением дискомфорта и болезненности, преследующих пациента до нескольких дней. Тогда следует неотложно посетить специалиста.
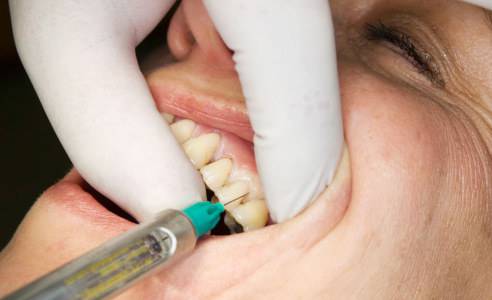

Качественную инъекцию применяют почти при каждой процедуре. Зачастую пользуются одним из следующих методов:
- Инфильтрационный – введение укола близко к очагу воспаления.
- Проводниковый - анестезия зоны нервного ствола, позволяющая до 10-ти часов «заморозить» ткани пародонта.
Аккуратность и качество лечения не исключает проблемы болей в десне после инъекции. Это норма, поскольку иглой повреждаются ткани пародонта. На протяжении 24 часов тянущее ощущение после визита к стоматологу не должно причинять беспокойство.
Боли после обезболивающего укола – основные причины
Реакция пациента на анестезию будет зависеть от его порога чувствительности и возрастной категории. Ее длительность колеблется от 2-х часов до нескольких дней. Если боль десны в месте инъекции беспокоит дольше, следует проконсультироваться с врачом.
Распространены следующие осложнения:
- Абсцесс (нагноение) – это инфицирование мягкой ткани, характерными симптомами является формирование припухлости, жжение и болезненная пульсация.
- Гематома - это повреждение маленького капилляра, что привело к скоплению крови под слизистой и образованию выпуклости темного цвета или шишки.
- Травма нервного ствола - нарушение нервных волокон из-за попадания иголки в чувствительное окончание, что ведет к распространению боли на щеку, височную долю и за ухо.
- Послеоперационная иррадиация боли. По удалению абсцесса в зубном корне или свища, создается впечатление, что в области инъекции болит десна.
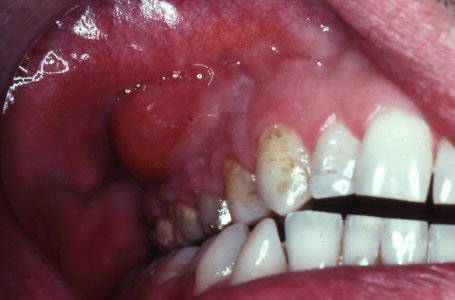

Самый серьезный повод болезненности - это отмирание слизистой. Некроз бывает вызван:
- Чересчур быстрое введение анестезии;
- Ошибка в расчете и повышенная доза адреналина;
- Проблемное кровообращение как результат хронического заболевания;
- Ввод лекарств, способных инициировать отторжение слизистой оболочки.
Чем снять боль после укола в десну?
Прием антибиотиков остановит воспалительный процесс в челюсти и затормозит инфицирование. Специалисты рекомендуют: Линкомицин; Амоксиклав; Сумамед.
Чтобы устранить побочный эффект и защитить кишечник параллельно назначают пребиотики и пробиотики (Линекс, Бифидумбактерин или Бифиформ).
Интенсивность боли влияет на выбор препарата, который купирует приступ на длительное время. Общедоступным и мощным способом является прием:
- Ибупрофена;
- Нурофена;
- Найза;
- Кетанова;
- Диклофенака с парацетамолом.
Сформировавшийся гнойник стоматолог вскрывает, используя антисептические аппликации. Также назначают процедуру полоскания с Хлоргексидином или Мирамистином.
Народные средства для снятия боли после укола в десну
Из народных средств врачи советуют обработку содовым раствором и противовоспалительными травяными отварами. Часто используют:
- Шалфей;
- Ромашку;
- Настойку календулы;
- Дубовую кору;
- Тысячелистник;
- Прополис.


Также восстановлению свища или раны способствует облепиховое масло и прикладывание измельченного листа алоэ. Запрещено пользоваться спиртовым полосканием, прогревать опухшую щеку или греть больную десну.
Не занимайтесь лечением самостоятельно. Даже массаж десен может провоцировать, прилив крови, что приведет к усилению боли. Соблюдайте гигиену ротовой полости и рекомендации стоматолога, что поможет избежать некротических процессов и понизить риск прочих осложнений.
Тройничный нерв представляет собой узел, из которого образуются три «ветви», выходящие непосредственно из ствола головного мозга. Три «ветви» достигают непосредственно лица человека, снабжая его нервами и связывая с центральной нервной системой.
Тройничный нерв выходит из черепа через три различных отверстия. Первая «ветка» выходит через симметричные точки, которые находятся немного выше бровей человека (так называемый глазной отросток). Вторая, выходя, проходит по обеим сторонам носа (чуть ниже области глаз и близко к щекам) и поэтому называется верхнечелюстной, третья «ветвь» выходит в области нижней челюсти (нижнечелюстная) по направлению от уголков рта к его центру.
При воспалении различных отростков тройничного нерва наблюдаются боли, локализированные в различных местах лица. При воспалении первой «ветви» боль возникает выше или ниже надбровного дуги, в области лба и в передней части височной области головы. При воспалении второй и третьей «ветки» тройничного нерва боли возникают соответственно в верхней и нижней челюстях, что, в свою очередь, становится причиной сильнейшей зубной боли.
Далее мы расскажем о видах невралгии, причинах возникновения и способах лечения. Но если вы прямо сейчас испытываете нестерпимую боль, запишитесь к нам на прием. Во время записи сообщите администратору о том, что вам нужна экстренная помощь, вам подберут ближайшее время для приема. Запись к стоматологу ведется по телефону 8 (495) 221-21-18 или через форму записи онлайн.
Виды невралгии тройничного нерва
Невралгия тройничного нерва подразделяется на два вида. Первый – так называемая истинная невралгия тройничного нерва – представляет собой целостное заболевание, вызванное в большинстве случаев сдавливанием нерва или нарушением кровоснабжения. Второй вид – вторичная невралгия тройничного нерва – является симптомом общего заболевания организма. Это может быть опухоль или серьезное инфекционное заболевание.
В большинстве случаев врачи диагностируют воспаление одного из отростков тройничного нерва, но в некоторых ситуациях случается воспаление сразу двух или трех отростков. Воспаление может поразить как одну сторону лица, так и обе, причем в различном сочетании.
Причины воспаления тройничного нерва
Врачи полагают, что основная причина воспаления тройничного нерва – сдавливание его либо внутри черепной коробки, либо вне её. Внутри черепа тройничный нерв может быть сдавлен в результате образования опухолей, в большинстве случаев возникающих как следствие каких-либо травм головы.
Также довольно распространенной причиной воспаления тройничного нерва является внутреннее венозное или артериальное смещение.
Среди других причин невралгии тройничного нерва можно назвать:
- наличие в организме хронического воспалительного процесса, вирусной или бактериальной инфекции;
- герпетическая инфекция (герпес);
- опухоль головного мозга;
- рубцевания в стволе головного мозга;
- неудачное проведение анестезии при лечении либо удалении зубов.
Чаще всего воспалением тройничного нерва заболевают женщины в предпенсионном и пенсионном возрасте (обычно от пятидесяти до семидесяти лет). Если невралгия тройничного нерва диагностирована молодому человеку или девушке, то, скорее всего, её причиной является изменение артерий склеротического характера либо сильное расширение сосудов.
Как проявляется воспаление тройничного нерва
Главный симптом воспаления тройничного нерва – сильные боли, которые возникают в лицевой части. Боли действительно обладают мощной силой и стреляющим характером, поэтому пациенту очень тяжело спокойно переносить болевые приступы. Боль усиливается при совершении малейших действий мышцами лица и челюстями – зевании, пережевывании, смехе, проведении ежедневной гигиены полости рта. При этом чувствительность кожного покрова на воспаленной стороне лица снижается.
Очередной болевой приступ сопровождается быстрым расширением зрачков пациента и таким же стремительным сокращением мимических мышц. Может начаться повышенное слезоотделение.
Боли при невралгии тройничного нерва имеют сильный, но не постоянный характер. Боль возникает на несколько секунд и прерывается на некоторое время. Но если промежутки между болевыми приступами короткие, то создается впечатление, что боль носит постоянный характер.
Невралгия тройничного нерва опасна тем, что перерыв между приступами может составлять и несколько недель, а иногда даже и несколько месяцев. Но по истечении этого срока боль непременно возвращается. Долгий перерыв не означает, что заболевание прошло, поэтому если уже один раз вы заметили у себя симптомы невралгии, то необходимо незамедлительно обращаться к врачу.
Почему при воспалении тройничного нерва болят зубы
Как воспаление тройничного нерва связано с зубами? Связь здесь самая прямая. Во-первых, сильная боль во время приступов «отдает» в верхнюю либо нижнюю челюсти (в зависимости от того, какой отросток нерва воспален), а иногда и в обе челюсти. От этого возникает сильная и нестерпимая зубная боль.
Во-вторых, те нервы, которые находятся в верхних и нижних зубах и деснах, напрямую связаны с тройничным нервом. Второй отросток тройничного нерва иннервирует верхние зубы и десну, а третий, соответственно, нижнюю челюсть и десну.
Повредить тройничный нерв можно и при проведении ряда манипуляций с зубами. Неудачное удаление зубов или неграмотное проведенное пломбирование, хирургическое вмешательство в строение челюсти, окончившееся неудачно, и травмы могут стать причинами невралгии тройничного нерва.
Очень важно отличить воспаление тройничного нерва от других заболеваний полости рта, в частности пульпита – воспаления внутренних зубных тканей. Характерным признаком воспаления тройничного нерва является то, что, несмотря на сильную боль, не повышается чувствительность зубов при их контакте с холодными и горячими блюдами, а переохлаждение или нагревание не провоцирует начала нового болевого приступа. Острая чувствительность зубов является симптомом пульпита.
При повреждении тройничного нерва в области челюсти возникает острая зубная боль, боль в подбородке, ушах и иногда – в нижней губе. Боль может становиться все более интенсивной, и часто после приступа пациент продолжает чувствовать тупые болевые ощущения.
Лечение воспаления тройничного нерва
Первый этап лечения воспаления тройничного нерва – медикаментозный. Он направлен на снижение силы и частоты болевых ощущений у пациента. Чаще всего врачи прописывают пациенту, страдающему невралгией тройничного нерва, противосудорожные препараты. Также применяются успокаивающие средства.
Хороший лечебный эффект имеют физиотерапевтические процедуры, а также рассасывающая терапия для снятия воспалительного процесса. Далее врач может порекомендовать применение лазерного лечения, при котором лазер направляется накожно в области выхода отростков тройничного нерва из черепа.
Наша клиника расположена в одном здании с многопрофильной клиникой «Диамед на Щелковской», где для пациентов Стоматологии организованы особые условия получения физиотерапевтических процедур. Физиотерапевтический кабинет клиники оборудован современной аппаратурой, в том числе и лазерным физиотерапевтическим аппаратом, с помощью которого вы почувствуете облегчение уже после первой процедуры. Уйдет боль, вы сможете вернуться к нормальному питанию. Запишитесь на прием к стоматологу по телефону 8 (495) 221-21-18 или через форму записи онлайн. Врач поставит точный диагноз и направит вас на лечение.
Если вас сильно мучает боль, а к нам вы еще по каким-то причинам не записались, то её можно облегчить народными средствами. Возьмите одну столовую ложку тысячелистника, залейте стаканом кипятка, дайте настояться в течение одного часа и процедите. Настойку нужно принимать по одной столовой ложке перед едой три-четыре раза в день.
Читайте также:

