Биопсия десны на амилоидоз
Опубликовано: 17.04.2024
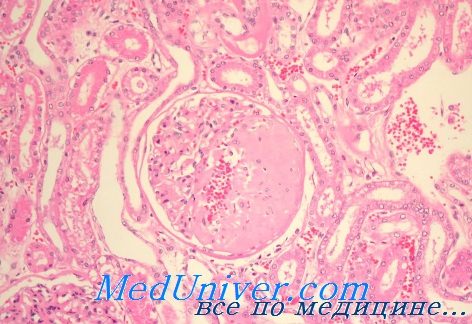
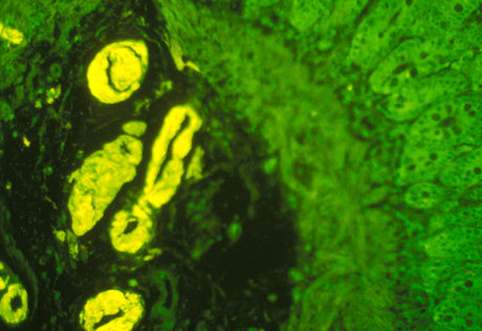
Термин «амилоидоз» объединяет группу заболеваний, характеризующихся отложением амилоида (вещества, состоящего из нерастворимых фибриллярных белков) во внеклеточном пространстве. Это внешне гомогенное эозинофильное вещество окрашивается конго красным. При исследовании с помощью поляризационного микроскопа видно, что оно состоит из характерных двояко преломляющих нитей зеленого цвета. Микроскопические фибриллы амилоида биохимически гетерогенны; в их состав входит не менее 15 различных белков.
Однако во всех амилоидных отложениях содержится один и тот же нефибриллярный компонент — сывороточный амилоид Р. Отложения амилоида могут не иметь явных последствий, но в конце концов обычно приводят к нарушению функции органов. Характер нарушений зависит от состава амилоида. Клинический диагноз амилоидоза, как правило, возможен лишь на поздних стадиях процесса.
Различают системные амилоидозы (полиорганные заболевания), в том числе первичный, вторичный, семейный и диализный, и локальные амилоидозы. Последние связаны со старением и сахарным диабетом и поражают отдельные органы, например, эндокринные железы. Чаще всего встречаются первичный идиопатический амилоидоз и миеломная болезнь. Амилоид в этих случаях состоит из фрагментов легких цепей моноклональных иммуноглобулинов (AL-амилоидоз).
При вторичном, или реактивном амилоидозе, развивающемся при периодической болезни и хронических воспалительных заболеваниях, откладывается амилоидный А-белок (АА-амилоидоз). При амилоидозах, связанных со старением (например, при болезни Альцгеймера) и некоторыми формами редких семейных заболеваний, в состав амилоида входят другие белки.
У детей первичный амилоидоз встречается крайне редко. Вторичный же, как отмечалось выше развивается при периодической болезни и хронических воспалительных заболеваниях — ювенильном ревматоидном артрите, анкилозирующем спондилите, язвенном колите, туберкулезе, муковисцидозе и др. АА-белок, выделяемый из амилоида в таких случаях представляет собой N-концевой фрагмент сывороточного АА-белка.
Последний принадлежит к белкам острой фазы воспаления, что делает понятным нарастание его количества и развитие вторичного АА-амилоидоза в перечисленных случаях. Для других воспалительных заболеваний (например, СКВ или дерматомиозит) при которых периоды воспаления продолжаются менее длительно, вторичный АА-амилоидоз нехарактерен. Вторичный амилоидоз при ювенильном ревматоидном артрите наблюдается почти у 10% детей из европейских стран и редко встречается как осложнение тех же заболеваний у детей США и Канады.
Причина такого различия неизвестна но определенную роль могут играть факторы окружающей среды. Вторичный амилоидоз обычно возникает через несколько лет после начала воспалительного процесса и проявляется анемией, поносом, гепатоспленомегалией, протеинурией. Позднее развиваются нефротический синдром и хроническая почечная недостаточность.
Диагноз амилоидоза требует выявления отложений амилоида в пораженных тканях. Биопсия почек при амилоидозе сопряжена с риском кровотечения. Часто поражается селезенка, но проводить ее биопсию трудно. Легче получать биоптаты слизистой оболочки прямой кишки и тканей десен. Для диагностики амилоидоза и наблюдения за его течением используют и сканирование с сывороточным амилоидом Р. При ювенильном ревматоидном артрите и вторичном амилоидозе обычно повышен уровень белков острой фазы воспаления и иммуноглобулинов в сыворотке крови.
Амилоидоз при ювенильном ревматоидном артрите (в отличие от периодической болезни) не поддается лечению колхицином, но введение хлорамбуцила приводит к обратному развитию заболевания и продлевает жизнь больных. Хлорамбуцил разрушает хромосомы, и его применение может повышать риск злокачественных опухолей. Опыт применения других цитотоксических средств и лечения вторичного амилоидоза при других заболеваниях весьма невелик.
Амилоидоз — наиболее частое из тяжелых осложнений периодической болезни, приводящее к хронической почечной недостаточности. Частота этого осложнения зависит от этнической принадлежности больных; среди турок она достигает 60 %, среди евреев-сефардов — 27 %, а среди армян, проживающих в США, — 1-2%. Колхицин не только предотвращает приступы периодической болезни, но и препятствует развитию амилоидоза. Недавнее обнаружение и клонирование гена периодической болезни позволило установить, что риск амилоидоза при этом заболевании особенно высок у детей - гомозигот по мутации M694V. Эти больные должны принимать колхицин пожизненно.
Видео этиология, патогенез амилоидоза
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Амилоидоз – это заболевание, при котором в различных органах и тканях происходит отложение аномального белка, называемого амилоидом. Синтез амилоида происходит в клетках костного мозга. Чаще всего амилоид накапливается в сердце, почках, печени, селезенке, нервной системе и желудочно-кишечном тракте.
Следует отметить, что амилоидоз – редкое заболевание, и его точная причина до сих пор не установлена. Поэтому лечение амилоидоза направлено на уменьшение симптомов и угнетение синтеза амилоида.
Симптомы
Жалобы пациентов и симптомы амилоидоза зависят от того, какой орган поражен. К ним относятся:
- Отеки нижних конечностей
- Слабость
- Значительная потеря веса
- Одышка
- Чувство онемения или покалывания в кистях или стопах
- Диарея или запор
- Чувство быстрого насыщения
- Повышенная утомляемость
- Увеличение языка (макроглоссия)
- Изменение состояния кожи, например, утолщение или склонность к образованию синяков
- Лиловые пятна (пурпура) на коже вокруг глаз
- Нарушения сердечного ритма
- Затруднение глотания
- Появление белка в моче
В каком случае следует обратиться к врачу?
Если в течение некоторого времени наблюдается один или несколько из перечисленных симптомов, следует обратиться к врачу. Врач установит, является ли причиной появления симптомов амилоидоз или другое заболевание.
Причины
- Первичный амилоидоз. При первичном амилоидозе, который встречается чаще всего, могут поражаться сердце, почки, печень, селезенка, нервные волокна, кишечник, кожа, язык и кровеносные сосуды. Точная причина первичного амилоидоза не установлена. Тем не менее известно, что синтез амилоида идет в костном мозге. Костный мозг является источником не только эритроцитов, лейкоцитов и тромбоцитов, но и антител. Антитела – это белки, защищающие наш организм от инфекционных заболеваний. В норме после выполнения своих функций они подвергаются разрушению и переработке. Амилоидоз развивается в том случае, если эти антитела не разрушаются и накапливаются в крови, а затем откладываются в виде амилоида, что ведет к нарушению функции того или иного органа.
- Вторичный амилоидоз. Вторичный амилоидоз развивается на фоне хронических инфекционных и воспалительных заболеваний, таких как ревматоидный артрит и остеомиелит (воспаление костной ткани и костного мозга). При вторичном амилоидозе чаще всего поражаются почки, селезенка, печень и лимфатические узлы. Лечение основного заболевания замедляет прогрессирование вторичного амилоидоза.
- Наследственный (семейный) амилоидоз. Как следует из названия, этот тип амилоидоза имеет наследственный характер. При семейном амилоидозе поражаются печень, нервные волокна, сердце и почки.
Факторы риска
- Возраст. В большинстве случаев амилоидоз развивается у лиц старше 40 лет.
- Сопутствующие заболевания. Риск развития амилоидоза повышается при наличии хронических инфекционных и воспалительных заболеваний. Так, амилоидоз развивается у 15% пациентов с множественной миеломой (опухолевым заболеванием костного мозга).
- Наследственная предрасположенность. Амилоидоз может передаваться по наследству.
- Гемодиализ. Риск развития амилоидоза повышается при заболеваниях почек, требующих проведения гемодиализа. В данном случае появление амилоидоза связано с тем, что при гемодиализе из крови не удается удалить крупные молекулы белков, поэтому они могут накапливаться и откладываться в окружающих тканях. С появлением современных методов гемодиализа данный вид амилоидоза встречается все реже.
Осложнения
Тяжесть амилоидоза зависит от поражения того или иного органа. К состояниям, угрожающим жизни, относится почечная недостаточность и застойная сердечная недостаточность.
- Поражение почек. Если амилоид откладывается в почках, происходит нарушение их фильтрующей способности, в результате чего белок из крови попадает в мочу. Увеличение количества белка, главным образом альбумина, в моче сопровождается его уменьшением в крови. На фоне уменьшения количества альбумина в крови жидкость выходит за пределы кровеносного русла и накапливается в окружающих тканях, что вместе с задержкой натрия приводит к появлению отеков стоп, лодыжек и голеней. В конечном итоге нарушение фильтрующей способности почек ведет к задержке в организме продуктов метаболизма и развитию почечной недостаточности.
- Поражение сердца. Если амилоид откладывается в сердце, то основным симптомом является одышка, возникающая даже при небольшой физической нагрузке – например, при ходьбе или подъеме на один лестничный пролет. Накопление амилоида в сердце приводит к уменьшению количества крови, заполняющей сердце между его сокращениями и, соответственно, уменьшению количества выбрасываемой крови. Поэтому при физической нагрузке органы и ткани не получают достаточного количества кислорода. Если амилоид повреждает проводящую систему сердца, возникают нарушения сердечного ритма.
- Поражение нервной системы. Амилоид может накапливаться в нервной ткани и нарушать работу нервной системы. Примером может служить синдром запястного канала, который сопровождается болевыми ощущениями, а также онемением пальцев кисти и чувством покалывания. Отложение амилоида в других нервных структурах может привести к онемению или частичной потере чувствительности в стопе и пальцах ног или появлению чувства жжения.
- Если амилоид откладывается в нервных волокнах, иннервирующих кишечник, наблюдается чередование диареи и запоров. Иногда амилоид откладывается в нервных структурах, отвечающих за регуляцию артериального давления. Это проявляется в виде головокружения или предобморочного состояния при резком переходе из горизонтального положения в вертикальное – из-за падения артериального давления.
Диагностика
Для того чтобы исключить другие заболевания, врач проводит объективное обследование и назначает анализы, прежде всего, анализ крови и мочи. Несмотря на то что аномальный белок может присутствовать в крови или моче (что указывает на наличие амилоидоза), единственным достоверным критерием постановки диагноза «амилоидоз» является биопсия.
Биопсия
Биопсия – это метод исследования, при котором с помощью иглы забирается образец ткани. При подозрении на системный амилоидоз, который сопровождается поражением нескольких органов, берется несколько образцов – из абдоминальной жировой ткани, костного мозга, десен, слюнных желез, кожи или прямой кишки. Затем взятые образцы направляются в лабораторию, где они изучаются под микроскопом на предмет выявления признаков амилоидоза. Биопсия проводится в амбулаторных условиях под местной анестезией.
В некоторых случаях требуется биопсия печени или почек, что позволяет диагностировать поражение этих органов. В таком случае биопсия выполняется в стационаре.
Лечение
Амилоидоз считается неизлечимым заболеванием, поэтому лечение направлено на устранение симптомов и угнетение синтеза амилоида.
Лечение первичного системного амилоидоза
В настоящее время оценивается эффективность нескольких методов лечения амилоидоза. Информацию об этих методах можно получить у лечащего врача. Для лечения первичного системного амилоидоза используются следующие методы:
- Медикаментозное лечение. Чаще всего используется мелфалан (Алкеран) – химиотерапевтический препарат, который применяется для лечения рака, и дексаметазон – кортикостероид, обладающий противовоспалительным эффектом. Ученые изучают возможность применения других лекарств – например, препаратов, которые используются для лечения миеломной болезни: бортезомиба (Велкейд), талидомида (Таломид) и производного талидомида – леналидомида (Ревлимид). Эти препараты используются в виде монотерапии или в сочетании с дексаметазоном. Информацию о проводимых клинических исследованиях можно получить у лечащего врача. На фоне медикаментозной терапии амилоидоза могут развиваться такие побочные эффекты, которые наблюдаются при химиотерапии рака: повышенная утомляемость, тошнота, рвота, выпадение волос.
- Трансплантация стволовых клеток периферической крови. Этот метод заключается в использовании высокодозной химиотерапии и последующей трансплантации стволовых клеток периферической крови, замещающих разрушенные высокими дозами химиотерапии клетки костного мозга. Стволовые клетки крови берутся у самого пациента до химиотерапии (аутогенная трансплантация) или же у донора (аллогенная трансплантация). Предпочтение отдается аутогенной трансплантации. Для проведения трансплантации стволовых клеток периферической крови существуют строгие показания и противопоказания. Данный метод лечения сопряжен с риском развития тяжелых осложнений и может привести к смерти. По данным некоторых исследований такой агрессивный метод лечения дает обнадеживающие результаты. Однако данные других исследований говорят о том, что общая выживаемость после химиотерапии выше, чем после трансплантации стволовых клеток. Информацию о потенциальных рисках и преимуществах данного метода можно получить у лечащего врача.
Лечение вторичного амилоидоза
Лечение вторичного амилоидоза прежде всего направлено на лечение основного заболевания. Например, при амилоидозе на фоне ревматоидного артрита следует принимать противовоспалительные препараты.
Лечение наследственного амилоидоза
Перспективным методом лечения наследственного амилоидоза является пересадка печени, поскольку при данной форме заболевания амилоид синтезируется в печени.
Лечение осложнений
Амилоидоз может сопровождаться развитием различных осложнений, при наличии которых требуется соответствующее лечение в зависимости от жалоб, симптомов и локализации поражения.
Например, при амилоидозе сердца или почек рекомендуется ограничить употребление соли, что позволит избежать задержки жидкости в организме. Кроме того, применяются диуретики, обезболивающие и другие препараты.
При тяжелом поражении какого-либо органа пациенту требуется трансплантация органа. Этот метод не приводит к излечению амилоидоза, поскольку амилоид с высокой вероятностью будет накапливаться и в донорском органе. Однако такая мера позволяет увеличить продолжительность жизни пациента.
Рекомендуемый образ жизни
Физическая активность. При появлении одышки следует отдохнуть и восстановить дыхание. Необходимо избегать интенсивных физических нагрузок. Информацию относительно ограничения физической активности можно получить у лечащего врача.
Сбалансированное питание. Для поступления в организм достаточного количества энергии требуется полноценное питание.
Психологическая помощь
Пациентам, у которых диагностировано такое тяжелое хроническое заболевание, как амилоидоз, необходима помощь родных и друзей. При отсутствии поддержки близких можно обратиться за поддержкой к психологу. Кроме того, хорошо помогает и спасает от одиночества общение с людьми, страдающими амилоидозом.
Амилоидоз – общее, системное заболевание организма, при котором происходит отложение специфического гликопротеида (амилоида) в органах и тканях с нарушением функции последних. При амилоидозе могут поражаться почки (нефротический синдром, отечный синдром), сердце (сердечная недостаточность, аритмии), ЖКТ, опорно-двигательный аппарат, кожа. Возможно развитие полисерозита, геморрагического синдрома, психических нарушений. Достоверной диагностике амилоидоза способствует обнаружение амилоида в биопсийных образцах пораженных тканей. Для лечения амилоидоза проводится иммунодепрессивная и симптоматическая терапия; по показаниям - перитонеальный диализ, трансплантация почек и печени.
МКБ-10
- Причины амилоидоза
- Патогенез
- Классификация
- Симптомы амилоидоза
- Диагностика
- Лечение амилоидоза
- Прогноз
- Цены на лечение
Общие сведения
Амилоидоз – заболевание из группы системных диспротеинозов, протекающее с образованием и накоплением в тканях сложного белково-полисахаридного соединения - амилоида. Распространенность амилоидоза в мире в значительной мере географически детерминирована: так, периодическая болезнь чаще встречается в странах средиземноморского бассейна; амилоидная полиневропатия – в Японии, Италии, Швеции, Португалии и т. д. Средняя частота амилоидоза в популяции составляет 1 случай на 50 тыс. населения. Болезнь обычно развивается у лиц старше 50-60 лет. Учитывая тот факт, что при амилоидозе поражаются практически все системы органов, заболевание изучается различными медицинскими дисциплинами: ревматологией, урологией, кардиологией, гастроэнтерологией, неврологией и др.

Причины амилоидоза
Вопросы этиологии первичного амилоидоза до конца не изучены. Вместе с тем, известно, что вторичный амилоидоз обычно ассоциируется с хроническими инфекционными (туберкулезом, сифилисом, актиномикозом) и гнойно-воспалительными заболеваниями (остеомиелитом, бронхоэктатической болезнью, бактериальным эндокардитом и др.), реже - опухолевыми процессами (лимфогранулематозом, лейкозом, раком висцеральных органов). Реактивный амилоидоз может развиваться у больных с атеросклерозом, псориазом, ревмопатологией (ревматоидным артритом, болезнью Бехтерева), хроническим воспалением (неспецифическим язвенным колитом, болезнью Крона), мультисистемными поражениями (болезнью Уиппла, саркоидозом). Среди факторов, способствующих развитию амилоидоза, первостепенное значение имеют гиперглобулинемия, нарушения функционирования клеточного иммунитета, генетическая предрасположенность и др.
Патогенез
Среди многочисленных версий амилоидогенеза наибольшее число сторонников имеют теория диспротеиноза, локального клеточного генеза, иммунологическая и мутационная теории. Теория локального клеточного генеза рассматривает лишь процессы, происходящие на клеточном уровне (образование фибриллярных предшественников амилоида системой макрофагов), в то время как образование и накопление амилоида происходит вне клетки. Поэтому теория локального клеточного генеза не может считаться исчерпывающей.
Согласно теории диспротеиноза, амилоид является продуктом аномального белкового обмена. Основные звенья патогенеза амилоидоза - диспротеинемия и гиперфибриногенемия способствуют накоплению в плазме грубодисперсных фракций белка и парапротеинов. Иммунологическая теория происхождения амилоидоза связывает образование амилоида с реакцией антиген-антитело, в которой антигенами выступают чужеродные белки или продукты распада собственных тканей. При этом отложение амилоида происходит преимущественно в местах формирования антител и избытка антигенов. Наиболее универсальной является мутационная теория амилоидоза, учитывающая огромное разнообразие мутагенных факторов, имеющих возможность вызвать аномальный синтез белка.
Амилоид представляет собой сложный гликопротеид, состоящий из фибриллярных и глобулярных белков, тесно связанных с полисахаридами. Амилоидные отложения накапливаются в интиме и адвентиции кровеносных сосудов, строме паренхиматозных органов, железистых структурах и т. д. При незначительных отложениях амилоида изменения выявляются лишь на микроскопическом уровне и не приводят к функциональным нарушениям. Выраженное скопление амилоида сопровождается макроскопическими изменениями пораженного органа (увеличением объема, сальным или восковым видом). В исходе амилоидоза развивается склероз стромы и атрофия паренхимы органов, их клинически значимая функциональная недостаточность.
Классификация
В соответствии с причинами различают первичный (идиопатический), вторичный (реактивный, приобретенный), наследственный (семейный, генетический) и старческий амилоидоз. Встречается различные формы наследственного амилоидоза: средиземноморская лихорадка, или периодическая болезнь (приступы жара, боли в животе, запор, диарея, плеврит, артрит, высыпания на коже), португальский нейропатический амилоидоз (периферическая полинейропатия, импотенция, нарушения сердечной проводимости), финский тип (атрофия роговицы, краниальная невропатия), датский вариант (кардиопатический амилоидоз) и мн. др.
В зависимости от преимущественного поражения органов и систем выделяют нефропатический (амилоидоз почек), кардиопатический (амилоидоз сердца), нейропатический (амилоидоз нервной системы), гепатопатический (амилоидоз печени), эпинефропатический (амилоидоз надпочечников), АРUD-амилоидоз, амилоидоз кожи и смешанный тип заболевания. Кроме этого, в международной практике принято различать локальный и генерализованный (системный) амилоидоз. К локализованным формам, как правило, развивающимся у лиц старческого возраста, относятся амилоидоз при болезни Альцгеймера, сахарном диабете 2-го типа, эндокринных опухолях, опухолях кожи, мочевого пузыря и др. В зависимости от биохимического состава амилоидных фибрилл среди системных форм амилоидоза выделяют следующие типы:
- AL - в составе фибрилл легкие цепи Ig (при болезни Вальденстрема, миеломной болезни, злокачественных лимфомах);
- AA – в составе фибрилл острофазный сывороточный α-глобулин, сходный по своим характеристикам с С-реактивным белком (при опухолевых и ревматических заболеваниях, периодической болезни и др.);
- Aβ2М- в составе фибрилл β2-микроглобулин (при хронической почечной недостаточности у больных, находящихся на гемодиализе);
- ATTR – в составе фибрилл транспортный белок транстиретин (при семейных наследственных и старческих формах амилоидоза).
Симптомы амилоидоза
Клинические проявления амилоидоза отличаются многообразием и зависят от выраженности и локализации амилоидных отложений, биохимического состава амилоида, «стажа» заболевания, степени нарушения функции органов. В латентной стадии амилоидоза, когда отложения амилоида могут быть обнаружены только микроскопически, симптоматика отсутствует. По мере развития и прогрессирования функциональной недостаточности того или иного органа нарастают клинические признаки заболевания.
При амилоидозе почек длительно текущая стадия умеренной протеинурии сменяется развитием нефротического синдрома. Переход к развернутой стадии может быть связан с перенесенной интеркуррентной инфекцией, вакцинацией, переохлаждением, обострением основного заболевания. Постепенно нарастают отеки (сначала на ногах, а затем на всем теле), развивается нефрогенная артериальная гипертензия и почечная недостаточность. Возможно возникновение тромбоза почечных вен. Массивная потеря белка сопровождается гипопротеинемией, гиперфибриногенемией, гиперлипидемией, азотемией. В моче обнаруживается микро-, иногда макрогематурия, лейкоцитурия. В целом в течение амилоидоза почек выделяют раннюю безотечную стадию, отечную стадию, уремическую (кахектическую) стадию.
Амилоидоз сердца протекает по типу рестриктивной кардиомиопатии с типичными клиническими признаками – кардиомегалией, аритмией, прогрессирующей сердечной недостаточностью. Больные жалуются на одышку, отеки, слабость, возникающую при незначительных физических нагрузках. Реже при амилоидозе сердца развивается полисерозит (асцит, экссудативный плеврит и перикардит).
Поражение ЖКТ при амилоидозе характеризуется амилоидной инфильтрацией языка (макроглассией), пищевода (ригидностью и нарушением перистальтики), желудка (изжогой, тошнотой), кишечника (запорами, диареей, синдромом мальабсорбции, кишечной непроходимостью). Возможно возникновение желудочно-кишечных кровотечений на различных уровнях. При амилоидной инфильтрации печени развивается гепатомегалия, холестаз, портальная гипертензия. Поражение поджелудочной железы при амилоидозе обычно маскируется под хронический панкреатит.
Амилоидоз кожи протекает с появлением множественных восковидных бляшек (папул, узелков) в области лица, шеи, естественных кожных складок. По внешним признакам поражение кожи может напоминать склеродермию, нейродермит или красный плоский лишай. Для амилоидного поражения опорно-двигательного аппарата типично развитие симметричного полиартрита, запястного туннельного синдрома, плечелопаточного периартрита, миопатии. Отдельные формы амилоидоза, протекающие с вовлечением нервной системы, могут сопровождаться полинейропатией, параличами нижних конечностей, головными болями, головокружением, ортостатической гипотензией, потливостью, деменцией и т. д.
Диагностика
С клиническими проявлениями амилоидоза могут столкнуться различные клиницисты: ревматологи, урологи, кардиологи, гастроэнтерологи, неврологи, дерматологи, терапевты и др. Первостепенное значение для правильной постановки диагноза имеет всесторонняя оценка клинических и анамнестических признаков, проведение комплексного лабораторного и инструментального обследования.
С целью оценки функционального состояния сердечно-сосудистой системы назначается ЭхоКГ, ЭКГ. Обследование органов пищеварительного тракта предполагает проведение УЗИ органов брюшной полости, рентгеновской диагностики (рентгенография пищевода, желудка, ирригография, рентгенография пассажа бария), эндоскопических исследований (ЭГДС, ректороманоскопия). Об амилоидозе следует думать при сочетании протеинурии, лейкоцитурии, цилиндрурии с гипопротеинемией, гиперлипидемией (повышением в крови содержания холестерина, липопротеидов, триглицеридов), гипонатриемией и гипокальциемией, анемией, снижением количества тромбоцитов. Электрофорез сыворотки крови и мочи позволяет определить наличие парапротеинов.
Окончательная диагностика амилоидоза возможна после обнаружения амилоидных фибрилл в пораженных тканях. С этой целью может производиться биопсия почки, лимфатических узлов, десен, слизистой оболочки желудка, прямой кишки. Установлению наследственного характера амилоидоза способствует тщательный медико-генетический анализ родословной.
Лечение амилоидоза
Отсутствие полноты знаний об этиологии и патогенезе заболевания обусловливают трудности, связанные с лечением амилоидоза. При вторичном амилоидозе важное значение имеет активная терапия фонового заболевания. Рекомендации по питанию предполагают ограничение приема поваренной соли и белка, включение в рацион сырой печени. Симптоматическая терапия амилоидоза зависит от наличия и выраженности тех или иных клинических проявлений. В качестве патогенетической терапии могут назначаться препараты 4-аминохинолинового ряда (хлорохин), диметилсульфоксид, унитиол, колхицин. Для терапии первичного амилоидоза используются схемы лечения цитостатиками и гормонами (мельфолан+преднизолон, винкристин+доксорубицин+дексаметазон). При развитии ХПН показан гемодиализ или перитонеальный диализ. В отдельных случаях ставится вопрос о трансплантации почек или печени.
Прогноз
Течение амилоидоза носит прогрессирующий, практически необратимый характер. Заболевание может отягощаться амилоидными язвами пищевода и желудка, кровотечениями, печеночной недостаточностью, сахарным диабетом и др. При развитии хронической почечной недостаточности средняя продолжительность жизни больных составляет около 1 года; при развитии сердечной недостаточности – около 4 месяцев. Прогноз вторичного амилоидоза определяется возможностью терапии основного заболевания. Более тяжелое течение амилоидоза отмечается у пожилых пациентов.
Термин «амилоидоз» объединяет группу заболеваний, характеризующихся отложением амилоида (вещества, состоящего из нерастворимых фибриллярных белков) во внеклеточном пространстве. Это внешне гомогенное эозинофильное вещество окрашивается конго красным. При исследовании с помощью поляризационного микроскопа видно, что оно состоит из характерных двояко преломляющих нитей зеленого цвета. Микроскопические фибриллы амилоида биохимически гетерогенны; в их состав входит не менее 15 различных белков.
Однако во всех амилоидных отложениях содержится один и тот же нефибриллярный компонент — сывороточный амилоид Р. Отложения амилоида могут не иметь явных последствий, но в конце концов обычно приводят к нарушению функции органов. Характер нарушений зависит от состава амилоида. Клинический диагноз амилоидоза, как правило, возможен лишь на поздних стадиях процесса.
Различают системные амилоидозы (полиорганные заболевания), в том числе первичный, вторичный, семейный и диализный, и локальные амилоидозы. Последние связаны со старением и сахарным диабетом и поражают отдельные органы, например, эндокринные железы. Чаще всего встречаются первичный идиопатический амилоидоз и миеломная болезнь. Амилоид в этих случаях состоит из фрагментов легких цепей моноклональных иммуноглобулинов (AL-амилоидоз).
При вторичном, или реактивном амилоидозе, развивающемся при периодической болезни и хронических воспалительных заболеваниях, откладывается амилоидный А-белок (АА-амилоидоз). При амилоидозах, связанных со старением (например, при болезни Альцгеймера) и некоторыми формами редких семейных заболеваний, в состав амилоида входят другие белки.

У детей первичный амилоидоз встречается крайне редко. Вторичный же, как отмечалось выше развивается при периодической болезни и хронических воспалительных заболеваниях — ювенильном ревматоидном артрите, анкилозирующем спондилите, язвенном колите, туберкулезе, муковисцидозе и др. АА-белок, выделяемый из амилоида в таких случаях представляет собой N-концевой фрагмент сывороточного АА-белка.
Последний принадлежит к белкам острой фазы воспаления, что делает понятным нарастание его количества и развитие вторичного АА-амилоидоза в перечисленных случаях. Для других воспалительных заболеваний (например, СКВ или дерматомиозит) при которых периоды воспаления продолжаются менее длительно, вторичный АА-амилоидоз нехарактерен. Вторичный амилоидоз при ювенильном ревматоидном артрите наблюдается почти у 10% детей из европейских стран и редко встречается как осложнение тех же заболеваний у детей США и Канады.
Причина такого различия неизвестна но определенную роль могут играть факторы окружающей среды. Вторичный амилоидоз обычно возникает через несколько лет после начала воспалительного процесса и проявляется анемией, поносом, гепатоспленомегалией, протеинурией. Позднее развиваются нефротический синдром и хроническая почечная недостаточность.
Диагноз амилоидоза требует выявления отложений амилоида в пораженных тканях. Биопсия почек при амилоидозе сопряжена с риском кровотечения. Часто поражается селезенка, но проводить ее биопсию трудно. Легче получать биоптаты слизистой оболочки прямой кишки и тканей десен. Для диагностики амилоидоза и наблюдения за его течением используют и сканирование с сывороточным амилоидом Р. При ювенильном ревматоидном артрите и вторичном амилоидозе обычно повышен уровень белков острой фазы воспаления и иммуноглобулинов в сыворотке крови.
Амилоидоз при ювенильном ревматоидном артрите (в отличие от периодической болезни) не поддается лечению колхицином, но введение хлорамбуцила приводит к обратному развитию заболевания и продлевает жизнь больных. Хлорамбуцил разрушает хромосомы, и его применение может повышать риск злокачественных опухолей. Опыт применения других цитотоксических средств и лечения вторичного амилоидоза при других заболеваниях весьма невелик.
Амилоидоз — наиболее частое из тяжелых осложнений периодической болезни, приводящее к хронической почечной недостаточности. Частота этого осложнения зависит от этнической принадлежности больных; среди турок она достигает 60 %, среди евреев-сефардов — 27 %, а среди армян, проживающих в США, — 1-2%. Колхицин не только предотвращает приступы периодической болезни, но и препятствует развитию амилоидоза. Недавнее обнаружение и клонирование гена периодической болезни позволило установить, что риск амилоидоза при этом заболевании особенно высок у детей - гомозигот по мутации M694V. Эти больные должны принимать колхицин пожизненно.
Видео этиология, патогенез амилоидоза
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Издательство «Медиа Сфера»
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Поликлиническое отделение ФГБНУ «Научно исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия
лаборатория интенсивных методов терапии ФГБУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой» РАМН, Москва
Кафедра хирургии полости рта стоматологического факультета ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
ФГБНУ «Научно-исследовательский институт ревматологии им. В.А.Насоновой», Москва, Россия
лаборатория интенсивной терапии ревматических заболеваний ФГБНУ «Научно исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия
ФГБУ "Научно-исследовательский институт ревматологии им. В.А. Насоновой" РАМН, Москва
ФГБУ "НИИ глазных болезней" РАМН, Москва
Макроглоссия и увеличение поднижнечелюстных слюнных желез в диагностике AL-амилоидоза в практике врача-стоматолога. Описание случая и обзор литературы
Журнал: Российская стоматология. 2015;8(4): 25-31
Родионова Е. Б., Васильев В. И., Гайдук И. В., Городецкий В. Р., Пальшина С. Г., Раденска-Лоповок С. Г., Сафонова Т. Н. Макроглоссия и увеличение поднижнечелюстных слюнных желез в диагностике AL-амилоидоза в практике врача-стоматолога. Описание случая и обзор литературы. Российская стоматология. 2015;8(4):25-31. https://doi.org/10.17116/rosstomat20158425-31
Поликлиническое отделение ФГБНУ «Научно исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия





У 15% больных AL-амилоидозом присутствует уникальный симптомокомплекс, связанный с массивным увеличением поднижнечелюстных слюнных желез, развитием диффузной макроглоссии с прикусыванием языка и изменением тембра голоса. Качественная дифференциальная диагностика на стоматологическом приеме позволяет спасти жизнь пациентам с тяжелыми системными поражениями. Предложена схема обследования пациентов, позволяющая быстро и четко осуществить диагностику при минимальных временных и финансовых затратах.
Поликлиническое отделение ФГБНУ «Научно исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия
лаборатория интенсивных методов терапии ФГБУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой» РАМН, Москва
Кафедра хирургии полости рта стоматологического факультета ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
ФГБНУ «Научно-исследовательский институт ревматологии им. В.А.Насоновой», Москва, Россия
лаборатория интенсивной терапии ревматических заболеваний ФГБНУ «Научно исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия
ФГБУ "Научно-исследовательский институт ревматологии им. В.А. Насоновой" РАМН, Москва
ФГБУ "НИИ глазных болезней" РАМН, Москва
Макроглоссия — увеличение и утолщение языка, возникающее в результате патологического процесса или как аномалия развития. Она может развиваться равномерно (диффузное увеличение языка) или частично захватывая корень, спинку или боковые поверхности языка. Язык не помещается во рту, выступает наружу, на нем определяются отпечатки зубов, возникает нарушение речи. В классификационных критериях макроглоссии различают истинную (врожденная и приобретенная) и относительную (при микрогнатии) [1, 2]. Врожденная макроглоссия чаще встречается в детском возрасте и является результатом гипертрофии языка и сосудистых аномалий развития (Beckwith-Wiederman syndrome, нейрофиброматоз I типа, гемангиоматоз Starge-Weher, врожденная лимфангиома). Макроглоссия, связанная с наследственными метаболическими нарушениями, наблюдается при гипотиреоидизме, Huller syndrome, Sanfilippo syndrome [3]. Приобретенная макроглоссия наиболее часто связана с амилоидозом — группой заболеваний, характеризующихся отложением в органах и тканях специфических интерстициальных нерастворимых фибрилл, приводящих к тяжелым функциональным нарушениям и смерти [4, 5]. Различные опухоли полости рта (сквамозно-клеточная карцинома, бородавчатая карцинома, лимфоэпителиальная карцинома, сквамозная интерэпителиальная неоплазия) могут явиться причиной макроглоссии. Крайне редко она развивается при сифилисе и туберкулезе [6].
Увеличение поднижнечелюстных слюнных желез (ПЧСЖ) наблюдается при ряде ревматических (аутоиммунные сиалоадениты при болезни и синдроме Шегрена, IgG4-связанных сиалоаденитах, ANCA-ассоциированных васкулитах и т. д.), стоматологических (вирусные/бактериальные сиалоадениты, сиалозы и т. д.) и онкогематологических заболеваниях (В- и Т-клеточные лимфомы с поражением слюнных желез, плазматические дискразии и т. д.) [7, 8].
AL-амилоидоз — системное онкогематологическое заболевание, относящееся к плазматическим дискразиям. Характеризуется отложением в различных органах и тканях белка, образующегося из вариабельной части моноклональных легких цепей иммуноглобулинов в результате клональных плазмоклеточных пролиферативных нарушений. Известно, что у 15% больных AL-амилоидозом присутствует уникальный симптомокомплекс, связанный с массивным увеличением ПЧСЖ, развитием диффузной макроглоссии с прикусыванием языка и изменением тембра голоса. Параорбитальный отек, синдром карпального канала, пурпура, гипертрофия мышц развиваются у 40% больных AL-амилоидозом [9]. Средняя продолжительность жизни больных AL-амилоидозом составляет от 1—1,5 года после постановки диагноза, тогда как при вовлечении в процесс сердца — лишь 5 мес. Стоматологические проявления заболевания, могут задолго предшествовать развитию тяжелых функциональных нарушений со стороны сердца, желудочно-кишечного тракта и почек [10, 11]. Следовательно, знание поражений мягких тканей при AL-амилоидозе может значительно улучшить раннюю диагностику и значительно увеличить выживаемость больных этим тяжелым системным заболеванием. В качестве примера поздней диагностики поражений мягких тканей при AL-амилоидозе может служить наше наблюдение.
Пациентка А., 61 год, 10.10.2014 поступила с жалобами: на плотное опухолевидное образование в поднижнечелюстной области, увеличение языка и периодическое прикусывание языка, затрудненное глотание при приеме пищи, осиплость голоса, онемение пальцев кистей рук и ограничение движений в кистях, в правом плечевом суставе, геморрагические высыпания на коже шеи (рис. 1).

Рис. 1. Макроглоссия, увеличение ПЧСЖ и диапедезные кровоизлияния на коже шеи (а) и в надключичной области (б) у больной с AL-амилоидозом.
Больной себя считает с марта 2013 г., когда обратила внимание на появление опухолевидных образований в области ПЧСЖ, которые постепенно увеличились в размерах и слились в единый конгломерат. Обследовалась по месту жительства. По данным ультразвукового исследования (УЗИ) диагностировано обострение хронического паренхиматозного сиалоаденита. Проводилась стандартная терапия острого сиалоаденита: антибактериальные и противовоспалительные препараты. Цитологическое исследование ПЧСЖ опухолевого роста не выявило. Продолжалось дальнейшее увеличение опухолевого образования, появилось онемение пальцев кистей и затруднение при сжимании кисти в кулак. В марте 2014 г. в связи с неэффективностью терапии проведена биопсия ПЧСЖ и магнитно-резонансная томография (МРТ). Диагностирована гиперплазия при хроническом сиалоадените. По данным проведенных исследований, диагностирована болезнь Микулича (поражение ПЧСЖ и подъязычных слюнных желез) и больная направлена на консультацию к онкологу для решения вопроса о лучевой терапии. Проведена лучевая терапия с суммарной дозой облучения 46 Гр. Несмотря на проводимую терапию, заболевание прогрессировало, значительно увеличился в объеме язык, усилилась сухость рта, нарушилось глотание пищи, появилось ограничение движений в кистях и плечевом суставе. В октябре 2014 г. проведено МРТ-исследование головы с пункционной биопсией языка, исключен диагноз опухоли языка. Больная с диагнозом сиалоаденита ПЧСЖ направлена на консультацию в НИИ ревматологии им. В.А. Насоновой и госпитализирована с диагнозом: AL-амилоидоз с поражением мягких тканей (увеличение ПЧСЖ, макроглоссия, синдром карпального канала, сухожильные сгибательные контрактуры кистей, диапедезные петехиальные высыпания кожи). При поступлении: состояние средней тяжести, астенического телосложения (потеря массы за год 25 кг). Сгибательная контрактура правой кисти (рис. 2), туннельные синдромы с двух сторон в области запястья и локтевого сустава ограничение движений в правом плечевом суставе.

Рис. 2. Сгибательная контрактура правой кисти больной с AL-амилоидозом.
Осмотр стоматолога: кожные покровы: в надключичных областях и по передней поверхности шеи множественные петехии. Кожа лица в цвете не изменена.
Конфигурация лица изменена за счет массивного образования каменистой плотности в подчелюстной области (20×8 см) (см. рис. 1). Околоушные железы не пальпируются. Регионарные лимфатические узлы не пальпируются. Движения в височно-нижнечелюстном суставе свободные.
Слизистую оболочку полости рта практически невозможно осмотреть из-за массивного увеличения языка. Свободная слюна отсутствует. Язык занимает все пространство между небом и дном полости рта, на боковых поверхностях имеются глубокие отпечатки зубов. Ткани языка каменистой плотности, спинка языка гиперемирована, сухая. Пациентка не может закрыть рот полностью. Спит наполовину сидя.
На снимке черепа в прямой проекции обращает на себя внимание веерообразное расхождение моляров и премоляров верхней и нижней челюстей (рис. 3).

Рис. 3. Множественные деструктивные очаги в костях черепа, веерообразное расхождение зубов у больной с AL-амилоидозом.
Проведена сиалометрия (стимулированный тест) — получено 0 мл секрета.
Сиалография: признаки паренхиматозного паротита отсутствуют. Рентгенологическая картина — вариант нормы (рис. 4).

Рис. 4. Сиалограммы пациентки А. Вариант нормы. а — прямая проекция; б — боковая проекция.
В биоптате малой слюнной железы: сиалоаденоз с признаками атрофии. Амилоидоз не выявлен.
Осмотр ревматолога: состояние ближе к удовлетворительному. Астеническое телосложение. Сознание ясное. Температура тела нормальная. Присутствуют сгибательные контрактуры обоих кистей (см. рис. 2), туннельные синдромы с двух сторон в области запястья и локтевого сустава. Отеков нет. Сердечно-сосудистая и дыхательная системы без особенностей.
При эхокардиографии отмечено диффузное уплотнение миокарда по типу «манной крупы». Амилоидоз сердца под вопросом. УЗИ плечевых суставов: подвывихи головок, деформация суставных поверхностей лопаток с двух сторон.
Иммунологический анализ крови: определен антинуклеарный фактор в титре -1/320 h+sp. Иммунохимическое исследование сыворотки крови и мочи подтвердило наличие моноклональной секреции белка Бенс-Джонса (ВJλ).
Учитывая отсутствие AL-амилоидоза в биоптате малой слюнной железы, больной проведена повторная биопсия ПЧСЖ и кожи. В биоптате ПЧСЖ (рис. 5) и кожи выявлены массивные отложения белка-амилоида. По результатам миелограммы, трепанобиоптата костного мозга и компьютерной томографии костей скелета (множественные очаги деструкции костей черепа, в грудных позвонках, грудине, ключицах, головках плечевых костей и лопатках) диагностировано сочетание двух плазматических дискразий: множественной миеломы и AL-амилоидоза.

Рис. 5. Массы амилоида (оранжево-коричневого цвета), расположенные перидуктально ПНЧЖ. Окраска конго красным. ×200.
Таким образом, к моменту постановки диагноза клинические проявления у пациентки носили развернутый и практически необратимый характер. Несмотря на неоднократные обращения больной в различные стоматологические учреждения и проведение биопсии ПЧСЖ через 5 мес после появления увеличения их, диагноз заболевания не был верифицирован в течение года. Поэтому мы считаем необходимым ознакомить врачей-стоматологов с алгоритмом стоматологического обследования при системных заболеваниях, протекающих с увеличением больших слюнных желез (БСЖ), разработанным в НИИ ревматологии им. В.А. Насоновой (см. схему, таблицу).
Обсуждение
Постановка диагноза AL-амилоидоза вызывает затруднения у врачей во всем мире в связи с разнообразием клинических проявлений и неопределенными симптомами [9, 11—13]. Значительное увеличение ПЧСЖ встречается при аутоиммунных, гранулематозных, лимфопролиферативных и IgG4-связанных заболеваниях (см. таблицу), но развитие макроглоссии в сочетании с массивным увеличением ПЧСЖ является высокоспецифичным, позволяющим предположить наличие AL-амилоидоза [10, 14]. Биопсия ПЧСЖ была проведена больной спустя 5 мес после начала клинических проявлений, однако отсутствие окраски биоптата конго красным не позволила диагностировать отложение масс амилоида в слюнной железе. Биопсия пораженных органов (сердце, почки, печень, легкие, ПЧСЖ и т. д.), для гистологической верификации AL-амилоидоза, проводится при отсутствии получения положительного результата в альтернативных местах (малые слюнные железы, десна, аспират подкожного жира, прямая кишка) [9, 10, 14]. В нашем случае биопсия малой слюнной железы и десны дала отрицательный результат, однако биопсия ПЧСЖ и кожи подтвердило наличие AL-амилоидоза.

Симптомы поражения слюнных желез при системных заболеваниях, протекающих с увеличением БСЖ Примечание. ЛПЗ — лимфопролиферативные заболевания; ПП — паренхиматозный паротит; ХС — хронический сиалоаденит; фокус >1 — фокус лимфоидной инфильтрации более 50 клеток; ЛГИ — лимфогистиоцитарный инфильтрат; ЛЭП — лимфоэпителиальное поражение; МСЖ — малые слюнные железы; БСЖ — большие слюнные железы.

Схема. Алгоритм обследования пациентов с увеличением больших слюнных желез в рамках стоматологического приема. МСЖ — малые слюнные железы; БСЖ — большие слюнные железы. Примечание. ЛПЗ — лимфопролиферативное заболевание; ИГХ — иммуногистохимическое окрашивание тканей.
Следует отметить, что иммунохимическое исследование сыворотки крови и мочи должно быть выполнено до проведения биопсии. Наличие небольшого уровня моноклональной секреции или легких цепей моноклональных Ig в сыворотке или моче является обязательным для AL-амилоидоза [9—14], тогда как отсутствие этих признаков позволяет предположить проявления вторичного AA-амилоидоза [5]. Учитывая многообразие диагнозов, которые были поставлены пациентке в течение года, следует остановиться на алгоритме обследования пациента, обратившегося в стоматологическую клинику с увеличением слюнных желез (см. схему). Инфекционные паротиты, слюннокаменная болезнь и солидные опухоли слюнных желез хорошо освещены в учебных пособиях по хирургической стоматологии, тогда как заболеваниям, протекающим с системным вовлечением больших слюнных желез, уделяется мало внимания. Картина хронического сиалоаденита может присутствовать в биоптатах слюнных желез при всех системных заболеваниях (см. таблицу). Выраженность его зависит от длительности течения и активности патологического процесса, и без дополнительных методов исследования не позволяет диагностировать патологию слюнных желез. Важным методом диагностики является сиалографическое исследование. Паренхиматозный сиалоаденит — рентгенологический признак. Наличие его является диагностическим признаком болезни Шегрена и первичных MALT-лимфом больших слюнных желез [7]. У больной диагностировался паренхиматозный сиалоаденит без проведения сиалографического метода исследования. Методы функциональной диагностики и МРТ могут быть использованы для определения степени увеличения слюнных желез и внутрижелезистых лимфатических узлов, частично исключить наличие слюннокаменной болезни и солидных опухолей и, в некоторых случаях, предположить наличие паренхиматозного паротита по множественным кистозным изменениям в них. Этими методами невозможно поставить диагноз, который требует морфологической верификации. Болезнь Микулича по современной классификации отнесена к группе IgG4-ассоциированных поражений. Определение уровней IgG4-подкласса IgG в сыворотке и иммуногистохимическое исследование биоптата с определением синтеза IgG4 более 40% плазматическими клетками необходимо для постановки диагноза IgG4-связанных сиалоаденитов [6, 7].
Использование лучевой терапии при системных заболеваниях, протекающих с поражением слюнных желез (болезнь/синдром Шегрен), гранулематозные и IgG4-связанные сиалоадениты и т. д.) является грубой ошибкой, так как усиливает проявления ксеростомии и стимулирует развитие лимфом при этих заболеваниях [15]. Использование алгоритма обследования больных с системным поражением слюнных желез, разработанного при обследовании 298 больных со значительным увеличением больших слюнных желез в НИИ ревматологии им. В.А. Насоновой, может снизить диагностические ошибки в стоматологической практике при проведении дифференциальной диагностики.
Выводы
1. Обследование пациентов с увеличением больших слюнных желез должно быть комплексным. Врачу-стоматологу необходимо знать заболевания, протекающие с поражением больших слюнных желез. После исключения слюннокаменной болезни, эпидемического паротита, нейроэндокринных заболеваний (метаболический и гипоменструальный синдромы) и солидных опухолей дальнейшее обследование пациента проводится по представленной выше схеме.
2. Всем больным с симптомами макроглоссии и увеличением ПЧСЖ должна проводиться окраска конго красным биоптатов тканей из альтернативных мест (десна, малая слюнная железа) или увеличенных ПЧСЖ, а также иммунохимическое исследование белков сыворотки крови и мочи для исключения диагноза амилоидоза.
3. Выявление стоматологических признаков системных заболеваний, предполагает обязательное участие специалистов соответствующего профиля (ревматолог, морфолог, эндокринолог, онкогематолог) для быстрой верификации диагноза и дальнейшей патогенетически обоснованной терапии.
Все авторы в равной степени принимали участие в подготовке материала.
Читайте также:

