Как будто под зубом что то мешает
Опубликовано: 20.04.2024

- Время чтения статьи: 1 минута
По каким причинам может наблюдаться зубная боль при нажатии
Сразу несколько факторов могут являются причиной зубной боли при нажатии. Среди них можно выделить:
развивающийся зубной кариес (глубокий или средний). Процесс развития зубного кариеса весьма долгий. Некоторое время человек может даже его не наблюдать, так как кариес может появиться и по пломбой. Зуб, который доставляет дискомфорт, внешне выглядит как абсолютно здоровый, но при надавливании на него чувствуется боль.
пульпит. В случае, если пациент заблаговременно не позаботился о лечении кариеса, велика вероятность пульпита. Пульпит – это воспаление нерва зуба, пожалуй, один из самых частых моментов, когда приходится навещать стоматолога. Пульпитным болям характерна резкость, по этой причине их зачастую называют “прострел”. Нервный пучок зуба очень чувствителен к любому воспалительному процессу, поэтому терпеть такую боль долго очень тяжело. Не следует продолжительное время применять обезболивающие средства, требуется немедленный визит к стоматологу.
повреждение зуба. Повреждение твердых тканей зуба может быть вызвано не только механическим воздействием на него. Травма зуба зачастую бывает связана с лечением соседних зубов, при котором была повреждена эмаль. При этом если трещина глубокая, зуб будет болезненно реагировать на любые внешние факторы: попадание пищи, горячие и холодные напитки.
периодонтит зуба. Периодонтит возникает в случае некачественного лечения (плохая пломбировка канала, нарушение герметичности пломбы, отсутствие должной дезинфекции и.т.д). В этом случае, при надавливании зуб начинает ныть. Таким образом, даже при отсутствии нервного окончания зуба, он может доставлять существенный дискомфорт своему владельцу. Не стоит затягивать с визитом к своему лечащему врачу, потому как такая зубная боль может привести к серьезным осложнением, например, развитию кисты или гранулемы.
При возникновении первых признаков периодонтита рекомендуется придерживаться следующих правил:
строго запрещается накладывать на больной зуб теплые (нагретые) объекты;
принять внутрь обезболивающие лекарства (анальгин, темпалгин и.т.д);
не реже 3-4 раз в день ополаскивать ротовую полость концентрированным раствором соды или кальция;
избегать применения антибиотиков (без предварительной консультации с лечащим врачом).
Как бы то ни было, не следует проводить лечение больного зуба в домашних условиях. Выпейте обезболивающую таблетку и записывайтесь на прием к стоматологу. Только квалифицированный врач в состоянии поставить точный диагноз и провести лечение.
Возникновение острой зубной боли после визита к стоматологу
Если у вас разболелся зуб сразу после визита к стоматологу, не отчаивайтесь. Вероятнее всего следствием зубной боли является вмешательство на нервные окончания зуба, что не может пройти бесследно.
Если при нажатии болит пломбированный зуб, это говорит о том, что стоматолог провел качественную пломбировку каналов. Подобные неприятные ощущения могут сопровождать вас в течение 1-2 дней после лечения.
Если же зубная боль сохраняется продолжительный период времени, вполне вероятно, что пломбировка зуба проведена некачественно, и врач допустил огрехи.
Ошибки, вызванные действиями врача при пломбировке зуба, могут включать:
незавершенная шлифовка новой пломбы. Если линия прикуса выступает за границы смыкания зуба, то при надавливании, пациент может испытывать ощутимый дискомфорт. Оба зуба будут испытывать повышенную нагрузку, зачастую это может привести к поломке зуба или пломбы;
нарушение герметичности пломбы. Самым распространенным случаем, когда нарушается герметичность пломбы, является использование просроченных или недоброкачественных материалов. Вследствие этого появляются трещины, пломба дает усадку, тем самым способствуя нарушению герметичности;
если было проведено хирургическое вмешательство на десне, то велика вероятность попадания в данную область устойчивой инфекции. При этом воспалительный процесс протекает медленно, а боль носит “размытый” характер.

Лечение зубов — медицинская процедура, корректирующая улыбку, исправляющая недостатки и избавляющая пациента от боли. Однако неприятные ощущения после стоматологического вмешательства, в частности — после установки пломбы, проходят не сразу.
В 90% случаев легкая болезненность закономерна, поскольку пломбирование затрагивает нервы, каналы, ткани. На то, чтобы пломба “прижилась”, требуется время. В этот период боль может быть постоянной затухающей либо переменной, спровоцированной раздражителями: горячим чаем, сильным нажатием на десну и пр.
Но есть и другие боли — патологические. Они требуют нового медицинского вмешательства и тщательного лечения. Рассмотрим каждый вариант подробнее.
Неопасная боль
Естественной постпломбировочной болью считается та, что возникла после лечения и прошла самостоятельно через относительно небольшой промежуток времени. По характеру такая боль ноющая и легкая, способная иногда усиливаться при:
- нажатии (сильной чистке зубов, кусании);
- чередовании горячих и холодных блюд;
- сильном стрессе;
- переохлаждении.
Период восстановления разный и зависит от типа лечения:
- если врач удалял кариозные образования, болезненность может сохраняться, в среднем, от 3 до 5 дней;
- после пломбировки каналов боль исчезает, как правило, через пару недель, иногда — через месяц;
- после депульпирования (удаления сосудисто-нервного пучка внутри канала) нормой становится период от одного до двух месяцев.
Правило общее: чем серьезнее и глубже было стоматологическое вмешательство, тем длительнее период реабилитации.
Боль под временной пломбой не считается опасной, если возникает при надавливании на зуб. Если же ощущения очень болезненные, необходимо повторно обратиться к врачу для дополнительного обследования.
Уточненная диагностика позволит избавиться от недостатков при замене временной пломбы на постоянную.

При лечении зуба важно подобрать размер пломбы правильно
Опасные постпломбировочные боли
Нередки случаи, когда боль после установки пломбы служит сигналом о серьезной проблеме, способной подорвать здоровье пациента. Такая боль не проходит сама, независимо от того, лечили вы кариес или пульпит.
Опасная боль связана с инфекцией в тканях и характеризуется:
- повышенной болезненностью в области лечения;
- болями во время еды и питья, даже если блюда комнатной температуры;
- повышением температуры тела, в некоторых случаях — лихорадкой и ознобом;
- припухлостью десны;
- сильным отеком и покраснением щеки;
- появлением ощущения, что зуб мешает: выпирает, готов выпасть;
- некрозом тканей, из-за чего во рту появляется гнилостный запах.
При появлении хотя бы одного из вышеперечисленных признаков следует обратиться за помощью к врачу, чтобы избежать осложнений.
Причины опасных болей
Установить причину, спровоцировавшую развитие инфекции, поможет диагностика. В этом случае важно выбрать грамотного стоматолога, поскольку в большинстве случаев именно неточность осмотра приводит к неправильному диагнозу и появлению зубных болей.
- Врачебная ошибка (спешка, халатность) включает в себя несколько подпричин, подтолкнувших пациента к повторному посещению зубного кабинета (как правило, в другой клинике и у другого специалиста), лечению и перепломбировке.
Итак, к таким причинам относят:
- диагноз без рентгена.
Чреват тем, что врач не заметит серьезных проблем: например, воспаления, начавшегося в каналах еще до лечения. В результате лечение будет неполноценным: кариес пролечен, а пульпит с инфицированными каналами остались.
- установку пломбы без соблюдения требований безопасности.
Такая процедура приведет резким болям как только пройдет действие анестезии.
- слишком большую или маленькую пломбу, нарушающую прикус.
При этом надо понимать, что на усадку любой пломбы, даже подобранной со всей точностью, требуется время.
Если через день-два после пломбирования ощущение дискомфорта (пломба выпирает, давит на зуб или, напротив, оседает; зуб мешает; неудобно/больно есть) не исчезло, необходим повторный осмотр и корректировка пломбы/установка новой.

Отлом инструмента при чистке каналов — одна из причин болей
- плохая медикаментозная обработка зуба.
Спешка при подготовке зуба к лечению чревата дальнейшем развитием инфекции. Профессионал всегда тщательно обрабатывает полость зуба, даже с учетом сложного строения каналов. Педантичность позволяет предотвратить возникновение и дальнейшее развитие инфекции.
- просушка полости.
Важно правильно высушить полость зуба, ведь если недосушить стенки, пломба не зафиксируется, если пересушить — появится повышенная чувствительность зуба.
- перегрев тканей.
Бормашина работает на больших оборотах, неизбежно нагревая обрабатываемый участок. Если врач не проводит охлаждение (воздушное и водное), ткани перегреваются, возникает ожог нерва.
В такой ситуации боль после пломбирования не исчезнет, а будет развиваться, приведя через некоторое время к пульпиту.
- инородное тело в зубе.
Спешка и невнимательность при работе с медицинскими инструментами недопустимы. В противном случае при пломбировании в полости может остаться осколок. Неудаленный вовремя, он провоцирует сильные боли, гнойное воспаление, приводит к отекам.
- Вторая причина связана уже не с врачом, а с пациентом и заключается в нарушении рекомендаций.
Главное требование к пациенту — не перегружать зуб и не забывать о регулярной гигиене.
После пломбирования врач объясняет, как правильно ухаживать вылеченным зубом и всей полостью рта. В первые два-три дня важно поберечь зуб, избегая сильного механического воздействия. От твердой пищи (орехов, сухарей) и вязких блюд (молочные каши, супы-пюре) стоит отказаться.
После анестезии стоит воздержаться от еды, поскольку из-за временной потери чувствительности можно повредить мягкие ткани: порезать твердой пищей, обжечь горячим напитком.

Зуд и покраснение - одни из признаков аллергии на композит
- Аллергия на материал.
Индивидуальная непереносимость компонентов препарата способна спровоцировать постпломировочные боли. Аллергическая реакция проявляется обычно на красители и консерванты, входящие в состав пломбировочного материала. Если проблема именно в этом, в следующий визит врач подберет другой состав пломбы.
Признаки аллергии на пломбу:
- болезненность;
- опухшая десна;
- сыпь на коже, зуд;
- приступ астмы.
Лечение постпломбировочных болей
Домашнее лечение боли, возникшей после пломбирования, чревато серьезными осложнениями. Если оперативный поход к врачу приходится отложить на несколько дней (когда боль застает вас в отпуске или в командировке), можно временно ее заглушить при помощи:
- полоскания травами (успокаивающим действием обладают отвары из ромашки, календулы, шалфея);
- обеззараживания антисептиками (полоскание, использование спрея).
Болеутоляющие таблетки и противовоспалительные средства стоит принимать с осторожностью, обязательно в соответствии с инструкцией.
Поход к врачу не стоит откладывать никогда. Но в некоторых случаях это нужно делать незамедлительно. Промедление опасно, когда:
- боль стала непереносимой;
- поднялась температура;
- начались воспаления (десны, щеки);
- увеличились лимфоузлы;
- образовались гнойники.
Незавершенное лечение грозит серьезными осложнениями: развитием пульпита, некрозом тканей, разрушением и выпадением зуба. Потому постарайтесь не терять контакта с лечащим врачом, пока не пройдет период постпломбировочного восстановления.
Любое изменение цвета и структуры слизистой оболочки полости рта является сигналом начала заболевания или, как минимум, весомым поводом для обращения к врачу. Если на десне появилась шишка, то визит в клинику и вовсе нельзя откладывать: данная патология может являться симптомом целого ряда заболеваний, некоторые из которых несут опасность для здоровья всего организма. О том, почему появляется шишка или шарик на десне и какие методики лечения применяются для их устранения, читайте в материале Startsmile.
Содержание статьи
- На десне появилась шишка: в чем может быть причина?
- Инфекционные заболевания, из-за которых может возникнуть шишка на десне
- Неинфекционные заболевания, из-за которых может возникнуть шишка на десне
- Болит/не болит: в каких случаях возникают болезненные ощущения?
- Шишка после установки коронки
- Лечение шишки на десне
На десне появилась шишка: в чем может быть причина?
Шишка на десне, по большому счету, является уплотнением, которое вызвано поражением тканей пародонта в определенном участке. Причина поражения — это уже другой момент, от которого зависят план лечения и возможные осложнения в случае отсутствия своевременной медицинской помощи. В первую очередь врач определяет природу появления шишечки на десне, которая бывает двух видов.
- Инфекционная природа. Инфекция, вызванная деятельностью болезнетворных бактерией, является наиболее распространенным фактором появления шишек и уплотнений в районе десны.
- Неинфекционная природа. Сюда относятся травмы, механические, химические повреждения, а также прочие факторы, не связанные с активностью микроорганизмов.
Шишка на десне над зубом или под зубом (в случае с нижней челюстью) гораздо чаще появляется вследствие инфекций, однако схема лечения индивидуальна для каждого случая, зависит от конкретных симптомов и составляется после сбора анамнеза. Далее имеет смысл более подробно описать заболевания и патологии, которые провоцируют возникновение уплотнений на десне.
Инфекционные заболевания, из-за которых может возникнуть шишка на десне
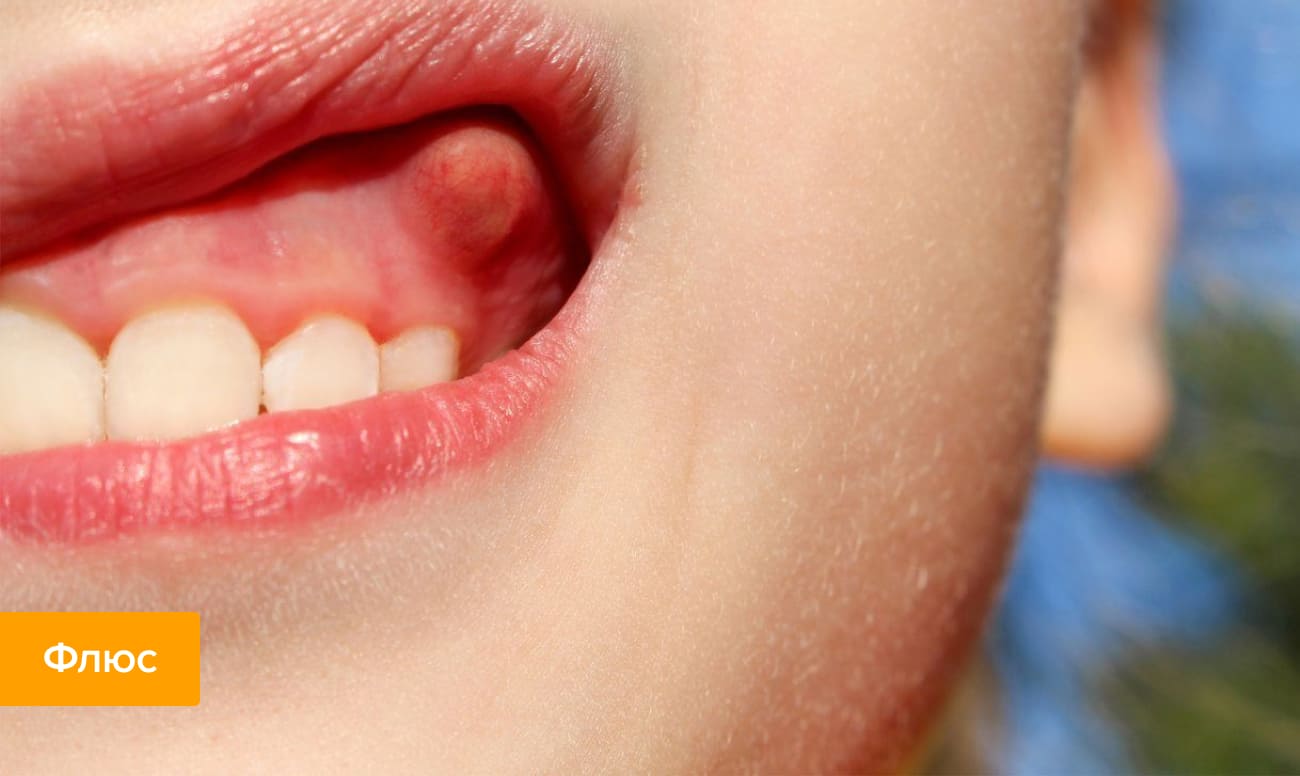
- Периостит (флюс). Периостит, или флюс, обычно возникает на фоне осложнений кариеса, пульпита и пародонтита, когда инфекция и гной выходят за рамки околозубных тканей и проникают в область мягких тканей. Можно заметить невооруженным глазом, что на десне вздулась шишка.
Неинфекционные заболевания, из-за которых может возникнуть шишка на десне
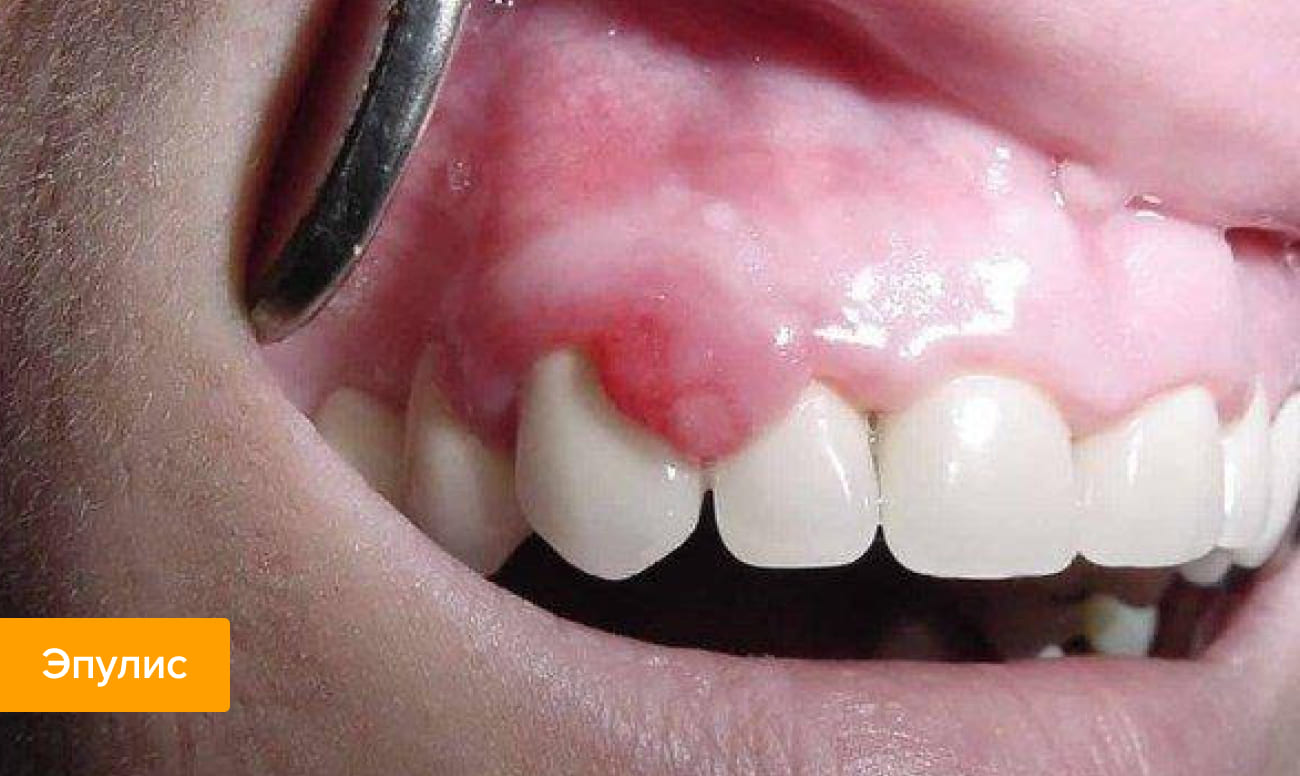
- Эпулис. Небольшой нарост, имеющий некое подобие ножки, который возникает преимущественно из-за травм, аномалий прикуса, неправильного протезирования, в процессе прорезывания зубов (у детей), а также из-за гормональных нарушений (реже). По виду эпулис может напоминать опухоль при гингивите, поэтому при диагностике заболевания могут потребоваться рентген и гистологическое исследование.
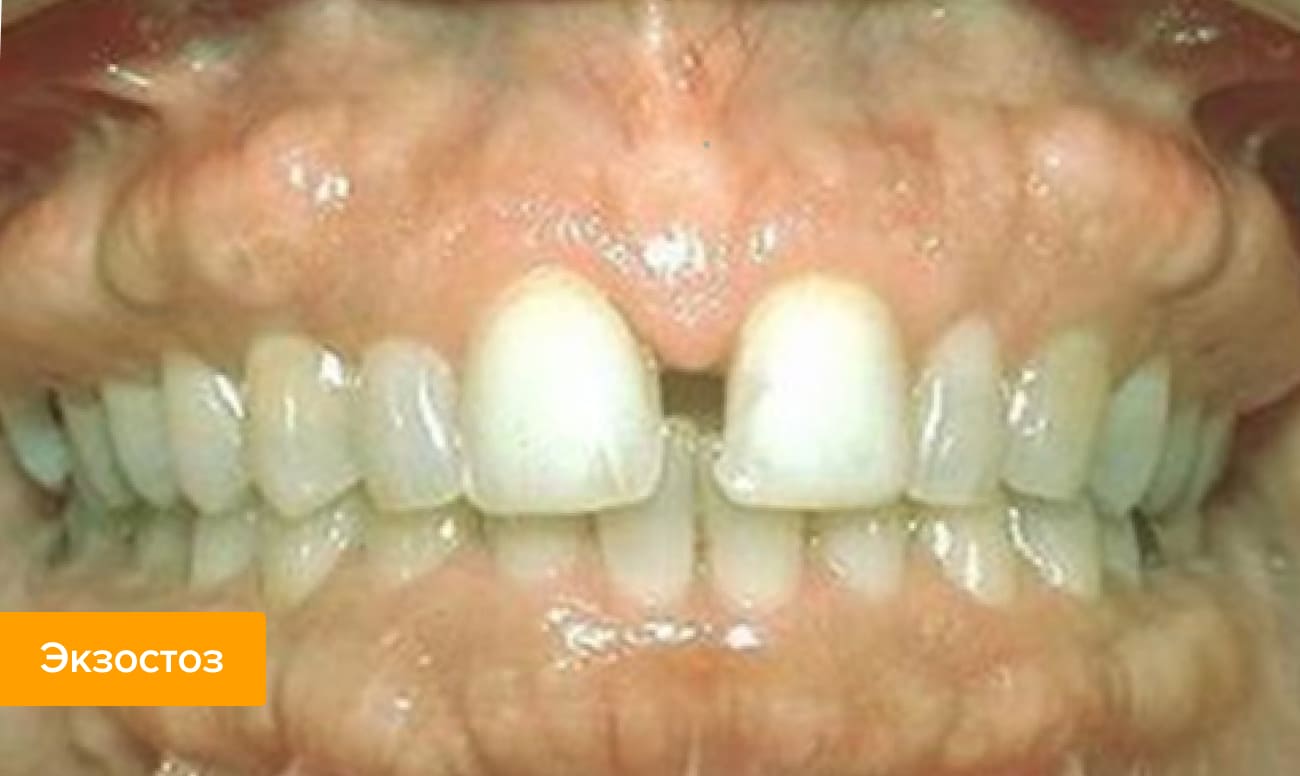
Экостоз. Данная патология представляет собой костный нарост, который формируются из-за челюстной аномалии. Основной причиной возникновения экостоза считается генетическая предрасположенность, однако патология может развиться после травм и травматичного удаления зубов. Кость в данном случае выходит за привычные границы, в результате чего образуется заметная шишка. Заболевание не сопровождается воспалительным процессом, однако он может возникнуть при механических повреждениях нароста.
Болит/не болит: в каких случаях возникают болезненные ощущения?
Самым болезненным считается периостит. При данном осложнении основной воспалительный процесс локализуется в районе кости и надкостницы, что вызывает сильнейшую боль. Уплотнения, вызванные воспалительным процессом в пародонте (гингивитом, пародонтитом), беспокоят при надавливании, тепловом и механическом воздействии. Эпулис и экостоз, как правило, не сопровождаются болью, однако при повреждении и воспалении также тревожат пациента.
Шишка возле зуба при периодонтите может не вызывать заметных болевых ощущений, особенно если имеет свищевой ход. Важно понимать, что отсутствие болевых ощущений вовсе не означает, что лечение можно не проводить. В большинстве ситуаций зуб можно спасти, однако некоторые пациенты весьма халатно относятся к своему здоровью и обращаются к врачу в крайних случаях. Шишка над (или под) зубом — достаточно тревожный сигнал, который часто свидетельствует о развитии вполне серьезных заболеваний.
Шишка после установки коронки
Неправильное протезирование является весьма распространенной причиной возникновения шишки на десне. Чаще всего ошибки происходят на этапе подготовки зуба, когда проводится процедура депульпации. Некачественное пломбирование каналов провоцирует развитие инфекции, которая, в свою очередь, приводит к периодонтиту. Еще одна распространенная причина — некачественно изготовленный протез или недочеты при его установке. В этом случае протез травмирует слизистую оболочку и вызывает отеки, нарывы и наросты. Лечение практически всегда подразумевает снятие протеза и последующее перепротезирование (если оно возможно). Чем скорее будет обнаружено осложнение, тем выше шанс, что его можно будет успешно устранить. Качественно установленный протез не должен вызывать боли, дискомфорта и травмировать слизистую. Зуб под коронкой также не должен болеть, поскольку перед несъемным протезированием зубной нерв умерщвляется.
Лечение шишки на десне
План лечения целиком и полностью зависит от результатов диагностики, которая призвана определить первопричину возникновения шишки или шарика на десне, именно поэтому пациенту стоит не заниматься самолечением, а как можно скорее идти к врачу. Если причиной появления шишки стала инфекция, то нужно устранить причину ее появления. При осложнениях пульпита и периодонтита лечение может занимать длительное время. Шишка вскрывается, устанавливается дренаж для откачки гноя, после чего врач назначает пациенту консервативное или хирургическое лечение в зависимости от тяжести заболевания. При воспалениях пародонта проводятся профессиональная чистка и санация полости рта, назначаются специальные мази и антисептические средства. В более сложных случаях применяются кюретаж, физиотерапия и так далее. При эпулисе и экостозе болевые ощущения и воспаление часто отсутствуют, поэтому решение о вмешательстве принимается совместно с пациентом. Чаще всего патология удалятся после хирургического вмешательства: даже маленькая шишка на десне (особенно в зоне улыбки) портит эстетику, поэтому вполне объяснимо, что человек хочет от нее избавиться.
Периодонт — это соединительная ткань, прилегающая к корневой системе зуба. Соответственно периодонтитом считается воспаление или изменение структуры тканей в этой области. Периодонт состоит из кровеносных сосудов, нервных соединений и лимфатических образований. Он выполняет функцию питания органа и распределения нагрузки с зуба на кость.

Воспаление периодонта является довольно распространённым заболеванием, поскольку этот диагноз возникает как осложнение запущенного кариеса зуба. Разрушение зубной ткани открывает доступ к внутренней полости органа. Следующим этапом обычно становится пульпит — воспаление нервного пучка зуба, а если и этот процесс не остановлен, то инфекция по корневому каналу идёт глубже в корень и как результат, приводит к заражению периодонта.
Из множества видов периодонтита, описанных ниже, лидирующую позицию занимает воспаление периодонта инфекционного происхождения. Гемолитические стрептококки, попадая в ткань пульпы, медленно разъедает её, разрушая всю структуру зуба.
Симптомы и проявления
Если пульпит диагностируется острой болью при соприкосновении с холодной или горячей пищей, то характерными симптомами периодонтита являются болезненные постукивания или надавливания на зуб.
О таком диагнозе могут свидетельствовать:
- отёк щеки или десны возле зуба;
- чувство распирания в тканях органа;
- возникновение свища с оттоком гноя в ротовую полость;
- усиление болевых ощущений при приёме пищи, надавливании на причинный зуб;
- чувство «выросшего» зуба (из-за уплотнения тканей под корнем орган начинает выпирать);
- пульсация в районе корня;
- повышенная температура в области причинного зуба.
Хронический тип этого заболевания может протекать бессимптомно и обнаружиться только с помощью рентгенологического обследования. Поэтому настойчивые рекомендации стоматологов клиники «ЛидерСтом» раз в полгода проходить осмотр зубов у врача так важны для раннего выявления подобных заболеваний.
Виды и дифференциальная диагностика
Как и большинство заболеваний, периодонтит может протекать в острой форме или хронической. Вялотекущее воспаление периодонта подразделяется на три типа:
Гранулирующий

В зависимости от вида инфекции, поражающей ткани зуба, и от специфического иммунного ответа организма в полости периодонта образуются разного рода изменённые ткани. При хроническом периодонтите этого вида появляется гранулирующая ткань. Она выглядит как рыхлое красное образование возле верхушки корня зуба, которое быстро разрастается и этим разрушает костную ткань челюсти.
Из всех трёх видов хронического воспаления гранулирующий периодонтит считается самым активным и ярко выраженным. Его характерным проявлением бывает образование свищей, которые могут в течение длительного времени сохранять зуб в латентной форме заболевания.
Соединительная ткань способна не только поражать пластинку альвеолярного отростка (челюсти), но и распространяться даже на кожные покровы. Поэтому запущенные случаи периодонтита гораздо сложнее поддаются лечению и могут затрагивать большие участки тканей, включая соседние зубы.
Дифференцировать гранулирующий периодонтит от других видов заболевания пародонта позволяет рентгенологический снимок. На нём чётко определяются затемнения в районе верхушки корня зуба с окружными очертаниями тканей или в форме языков пламени. При этом на снимке не наблюдается резких границ, как в некоторых других классификациях периодонтита. Эти тёмные пятна указывают на то, что костная ткань в результате воспаления рассосалась и была заменена на соединительную ткань.

Это форма заболевания встречается достаточно редко и сопровождается бессимптомным хроническим течением. В результате вялотекущего периодонтита вокруг корня зуба образуется соединительная фиброзная ткань. Она более плотная и просматривается на рентгенологическом снимке как периодонтальная зубная щель, более расширенная, чем обычно. Результатом возникновения фиброзной ткани может послужить:
- перенесение острого периодонтита, который был успешно вылечен;
- некачественная пломбировка корневых каналов зуба;
- отсутствие лечения гранулирующего воспаления периодонта.
Если заболевание перешло в стадию ремиссии (затихания), и пациент не высказывает жалоб на причинный зуб, то фиброзный периодонтит не подлежит лечению. Однако в случаях обострения возможна терапия в виде перепломбировки корневых каналов зуба.
Гранулематозный
Если гранулирующий периодонтит на рентгеновском снимке не имеет чётких очертаний, то гранулематозный характеризуется наличием капсулы с гнойным содержимым. Она возникает у верхушки корня зуба и постепенно разрастается, поражая костную ткань.
Различают три степени развития периодонтального абсцесса:
- Гранулёма. Размер капсулы при таком диагнозе достигает в диаметре 0,5 см.
- Кистогранулема. Диагностируется при достижении плотной оболочки до 1 см.
- Киста. Более одного сантиметра в диаметре предполагает кистозное развитие периодонтита.

Увеличение гранулёмы свидетельствует о том, что воспалительный процесс не находит выхода и продолжает рассасывать костную ткань возле зуба. При этом происходит целая цепочка патологических процессов в организме человека. Иногда особо запущенные случаи показывали в тканях кисту до 4-5 см, которая значительно нарушала целостность нижней челюсти, увеличивая опасность её перелома.
С другой стороны, накопление серозной жидкости в области зуба регулярно даёт дополнительную интоксикацию всему организму, что может сопровождаться периодами слабости, быстрой утомляемости, субфебрильной температуры и другими симптомами периодонтита.
Среди всех форм хронического
периодонтита гранулематозный рассматривается как самый вялотекущий. Фиброзная ткань капсулы служит защитным барьером, не допускающим попадание патогенных бактерий в кровь. Поэтому жидкость в капсуле может годами находиться в тканях зуба, никак себя не проявляя. По месту расположения гранулёмы могут базироваться как сразу под верхушкой корня, так и в тканях боковой полости.
Причины развития хронического периодонтита
Как уже говорилось, одной из основных причин воспаления периодонта является нелеченый кариес. Однако заболевание может развиться и по другим поводам.

Помимо явных провокаторов этого заболевания существуют ещё и вторичные факторы, которые косвенно вызывают или способствуют развитию начинающегося периодонтита в тканях зуба.
- Сбой обменных процессов в организме.
- Патогенная микрофлора в полости рта.
- Неправильный прикус, который приводит к травматизму зубных коронок.
- Хронические недуги внутренних органов.
- Пониженный иммунитет.
- Частые инфекционные и вирусные заболевания.
- Диабет.
- Нарушения в эндокринной системе.
В отдельную категорию таких факторов следует отнести неправильное питание, которое приводит к множественным дисбалансам в организме, и несоблюдение гигиены ротовой полости.
Периодонтит в острой форме
Острая форма этого заболевания характеризуется похожими симптомами, как при хроническом течении болезни, только в более выраженном виде. Резкая боль в зубе может начаться самопроизвольно, часто ночью. При этом малейшее прикосновение к причинному зубу приводит к эффекту «прострела». Ткани периодонта значительно отекают, что заставляет зуб приподняться, как бы вырасти. Этот факт ещё больше травмирует больную ткань, поскольку увеличенный зуб при жевании получает больше давления от смыкающего зуба с другой челюсти.
Активная фаза заболевания подразделяется на два типа:
- серозный периодонтит;
- гнойный периодонтит.
Первые два-три дня проходит серозный период, когда в месте инфицирования накапливается жидкость с большим количеством лейкоцитов. По прошествии этого времени серозная ткань становится гнойной и все симптомы периодонтита усиливаются. Появляется так называемая пульсирующая боль в зубе, которая практически не стихает. Если человек до этого момента не обратился к стоматологу, то до визита можно ослабить острую боль с помощью приёма обезболивающих препаратов. Затягивать на этом этапе поход к врачу просто невозможно, поскольку симптомы не дадут человеку ни есть, ни спать, ни жить нормально.
Скопление гнойного содержимого у корня зуба разъедает твёрдые ткани, что приводит к пошатыванию органа. Области десны, щеки и губы также болезненны и имеют отёчность различной величины. Острый гнойный периодонтит — достаточно опасное заболевание, поскольку при отсутствии ударного антибактериального лечения оно может приобретать различные стадии осложнений.

- Периодонтальная стадия. Гной скапливается в районе периодонтальной щели, вызывая чувство выросшего зуба. Это начальный этап абсцесса зубных тканей, который нужно немедленно купировать.
- Эндооссальная стадия. Инфекция вместе с гноем поступает в костную ткань. Начинается процесс поражения альвеолярной пластины.
- Субпериостальная стадия. Количество гноя под корнем зуба увеличивается, и он скапливается под надкостницей. Это образование называется флюсом. Параллельно с нарастанием флюса усиливается отёк щеки. Обостряются острые и ноющие периоды боли.
- Субмукозная стадия. Она характеризуется прорывом надкостницы и выходом экссудата в мягкие ткани. Открытие свища снимает острые симптомы боли в зубе, переводя периодонтит в хроническую форму. Однако как только отток нарушится, периодонтит сразу активизируется вновь.
Периодонтит по месту локализации
Существует два основных подразделения в классификации периодонтитов по принципу расположения заболевания: апикальный и маргинальный. Первый вариант (апикальный) — он же верхушечный, базируется возле верхушки корня зуба. Этот тип наиболее распространён, поскольку заражение периодонта в большинстве случаев происходит по нисходящему каналу: от кариеса к воспалению пульпы, а затем через корневой канал инфекция опускается в ткани периодонта. Этот процесс, чаще всего, переходит в хронический, поскольку защитные механизмы периодонта гораздо мощнее, чем у пульпы. Поэтому инфекция может годами поступать в глубинные ткани зуба, не вызывая признаков заболевания.
Маргинальный хронический периодонтит располагается по боковым стенкам корня зуба и имеет этиологию микротравм.
Периодонтит этапы лечения которого являются сложным, комплексным процессом, нуждается в немедленном обращении в стоматологическую клинику. Можно с уверенностью утверждать, что такой диагноз требует специалистов наивысшей квалификации с большим опытом решения подобных задач. Стоматологи сети клиник «ЛидерСтом» по праву считаются лучшими в этой области зубной терапии. Новейшие технологии, прогрессивные методики и богатая практика позволяют им справляться с самыми сложными, запущенными случаями.
«Дикое мясо» выросло в дырке зуба – что делать?
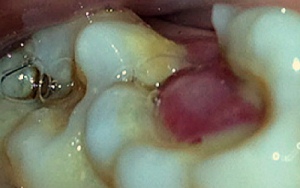
Пренебрежение здоровьем ротовой полости приводит к различным стоматологическим заболеваниям с осложнениями. Одно из них - зарастание плотью разрушенной коронки зуба. Почему в полости прорастает десна и, как избавиться от этой аномалии, рассмотрим далее в статье.
Гипертрофический пульпит
Разрастание десневой ткани – это серьезная патология, требующая немедленного обращения в стоматологическую клинику. Десна вылезает из зуба зачастую при запущенном гипертрофическом пульпите, который протекает в двух возможных хронических формах:
- Избыточный объем мягкой ткани формируется вследствие грануляционного процесса. Предшествует развитию процесса наличие огромной кариозной дырки на протяжении продолжительного периода времени. Из-за ее присутствия мягкие структуры постоянно травмируются, передавая раздражение на пульпу.
- В области пульпы образуется плотный полип из-за разрастания и наслаивания плоти сверху.
Недуг в основном протекает бессимптомно. И только употребление грубой пищи провоцирует ноющую боль. А также может кровоточить десна в проблемной зоне. Но главный признак гипертрофического пульпита – появление «дикого мяса» в дырке зубной единицы. Со временем оно разрастается так, что заполняет всю полость и выходит за ее пределы. Болезненность и неудобства мешают должному гигиеническому уходу. Агрессивная микрофлора способствует галитозу (неприятному запаху изо рта).
Отек слизистой вследствие травматического либо глубокого кариозного разрушения коронки
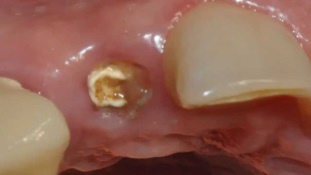
Оплывание десны происходит в случае полного или почти полного разрушения стенок зуба. Она воспаляется из-за постоянного ранения и скопления частиц пищи. Налет со временем уплотняется, давит на десну, заселяет ее патогенной микрофлорой. Размножение агрессивных микроорганизмов способствует развитию отечности и гиперемии. Десна увеличивается в объеме и кажется, что из полости зубной единицы торчит мясо. Пациент испытывает боль и сильное жжение при употреблении соленого и кислого. Челюстной ряд остро реагирует не только на вкусовые, но и на температурные раздражители. Присутствует дискомфорт от горячего/холодного.
Врастание десневых сосочков
Патология развивается из-за сколов/разрушений моляров или резцов с одной стороны. Ткань между зубами постоянно травмируется, что способствует аномальному ее росту. Плоть увеличивается в объеме, заполняет свободное пространство. В начале активации аномальных процессов пациент сталкивается с болью и неприятными ощущениями. В латентном состоянии болевые ощущения уменьшаются. Тем не менее, сосочек продолжает расти и досаждает дискомфортом при достижении больших размеров. Во время употребления пищи или чистки зубов десна все время травмируется.
Эпулис
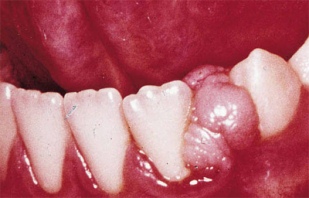
Доброкачественное новообразование из мягких тканей вследствие гормонального сбоя, повреждения периодонта. Разрастанию могут способствовать - аномальный прикус, травмы зубов и скученность, некорректно подобраны или установлены брекеты, протезы и пр. Визуально эпулис представляет собой неоднородную «комковатую» структуру. Разрастание происходит во все стороны. Новообразование выглядит, как «дикое мясо» в частично или полностью разрушенном зубе.
Диагностика и лечение
Разрастание десны во всех вышеописанных случаях классифицируется, как аномальный процесс. План лечения составляется строго индивидуально на основании результатов обследования. Диагностика обязательно включает рентгенографию для выявления изменений в структуре челюстной кости и корня, в опорно-связочном аппарате единицы. Характер клеток, из которых формируется десневой нарост, определяют с помощью гистологического исследования. Электроодонтодиагностику назначают для определения качественных и количественных нарушений в пульпе. Лечение предполагает несколько направлений:
- Резекцию нароста и восстановление коронки посредством полимеров, протеза и др.
- Экстракцию зуба для избавления слизистой от повреждений, а также от инфицирования.
- Экстракцию зуба и удаление тканей в прикорневой зоне.
Тяжелый гипертрофический пульпит лечат за несколько посещений при обезболивании местными анестетиками. Изначально убирают полипозный нарост, закладывают препарат для уничтожения нерва, временно пломбируют зубную полость. В следующий прием проводят чистку корневого канала, установку постоянной пломбы, наращивание коронки при серьезном разрушении.

Без хирургического вмешательства не обойтись при зарастании фрагментов корня. Процедура проводится под местной анестезией. Изначально специалист извлекает останки зуба, а затем приступает к иссечению разросшейся десны до естественного объема. Операция завершается накладыванием швов в случае, если потребовалось удалять много плоти. В домашних условиях пациент выполняет полоскания антисептиками, по назначению принимает противовоспалительные или антибиотики, а при болевом синдроме – обезболивающие. Через пару дней после операции требуется посетить стоматолога.
Гигантоклеточную периферическую опухоль (эпулис) иссекают вместе с надкостницей в пределах поражения. Но прежде выявляют и устраняют причину новообразования, чтобы после операции не произошел рецидив. Сильно подвижные зубы в зоне опухоли подлежат экстракции.
Если пустить формирование нароста на самотек, не обращаться за помощью к специалистам, то патология приведет за собой еще более тяжелые последствия. Среди возможных проблем: развитие афтозного стоматита, воспаление надкостницы (флюс), дегенеративные изменения в пародонтальных тканях в результате жизнедеятельности агрессивной микрофлоры. Источник патогенной микрофлоры в ротовой полости, угрожает состоянию здоровья пищеварительной системы и органов ЛОР.
Более того, при постоянном повреждении разросшейся ткани может измениться морфологическая ее структура, и доброкачественное новообразование грозит преобразоваться в злокачественное. Если фрагмент зуба покрылся десной, то в процессе жевания пища давит и уплотняет десну в направлении осколка. Постоянное ранение плоти способствует неконтролируемому делению ее клеток и развитию генетических аномалий. Даже одна атипичная клетка может запустить онкологический процесс в организме.
Читайте также:

