Как влияют зубы на суставы
Опубликовано: 23.04.2024
Взаимосвязь прикуса с состоянием здоровья височно-нижнечелюстного сустава
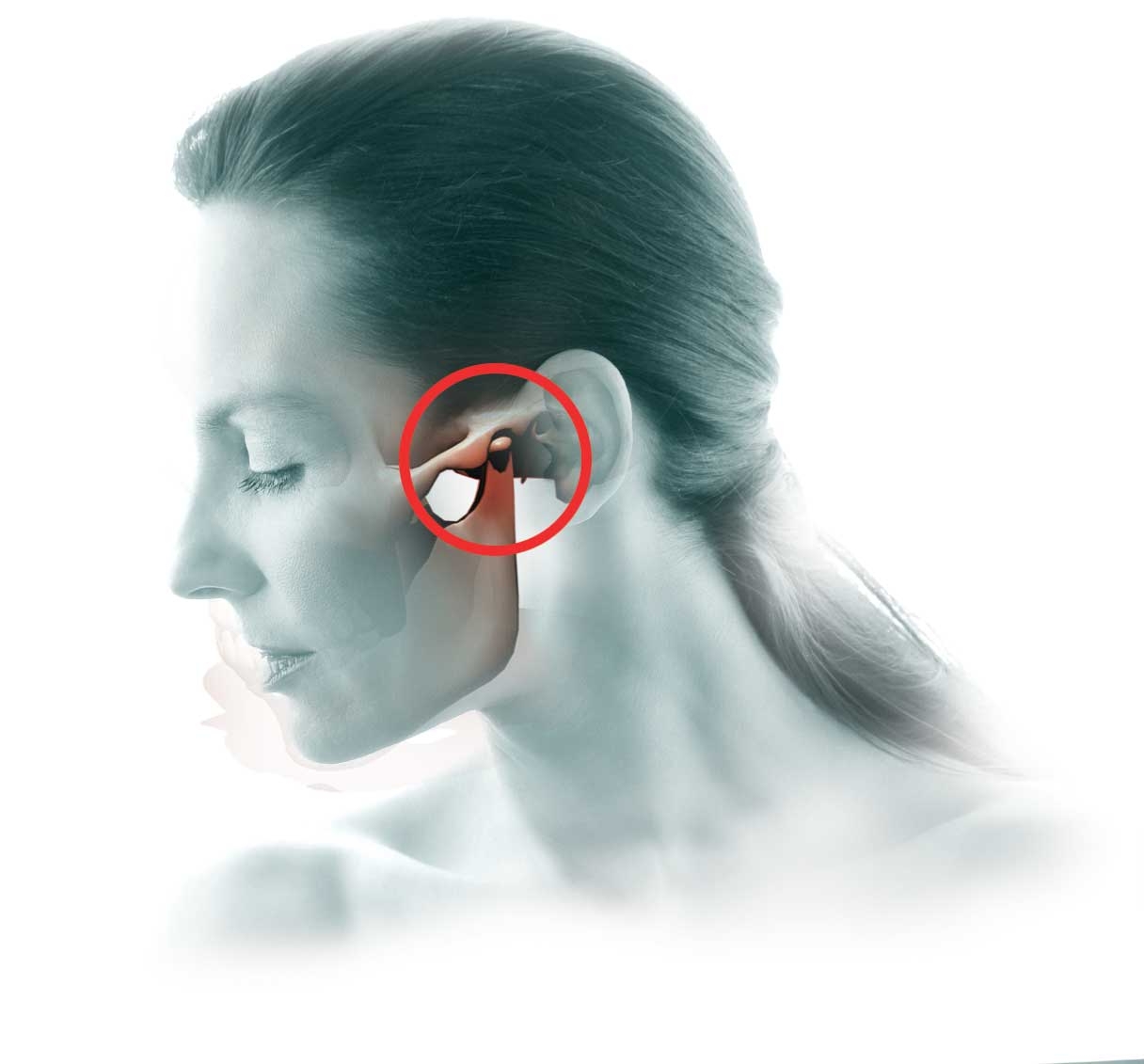
Неправильный прикус — один из основных факторов риска развития патологии височно-нижнечелюстного сустава, сустава, имеющего сложное и, пожалуй, самое тонкое, деликатное строение в организме человека. Развитие патологии височно-нижнечелюстного сустава, в свою очередь, ведет к развитию проблем с прикусом и ровностью зубов. Давайте разбираться, почему это происходит.
Височно-нижнечелюстной сустав является местом присоединения нижней челюсти к черепу. Именно он отвечает за подвижность нижней челюсти, т.е. возможность принимать пищу, разговаривать, зевать и т.д.

Когда же могут возникнуть проблемы?
Если прикус таков, что верхние зубы держат нижнюю челюсть в более заднем положении, получается, что в нижнечелюстном-суставе, нижняя челюсть также смещена назад. В задней части сустава находятся соединительная ткань, которая из-за своей рыхлости, не может препятствовать давлению и проминается от смещения нижней челюсти назад.
Эта ткань содержит многочисленные нервы и сосуды. При смещении нижней челюсти назад в суставе эти нервы сдавливаются, что вызывает боль, а также может вызывать другие симптомы, развивается синдром Костена. .
Какие ощущения испытывает человек при этой патологии?
- Боль: в области самого височно-нижнечелюстного сустава, в области шеи, боли и жжение в области языка и глотки, боли в ушах и заушной области, головные боли, боли в затылочной области, боли в области придаточных пазух носа, возможно распространение болевых ощущений в область глаз
- Головокружения
- Щелчки, хруст, тугоподвижность нижней челюсти
- Сковывающее напряжение жевательных мышц
- Шум в ушах, ощущение закладывания уха, ухудшение слуха
- Сухость в ротовой полости и гортани или, наоборот, повышенное слюноотделение
При смещении нижней челюсти назад в суставе также происходит сдавливание сосудов и они больше не наполнятся кровью. Поэтому сустав, к которому они должны были доставлять питательные вещества и кислород, недополучает их. Это приводит к деградации и разрушению сустава. Та часть нижней челюсти, которая участвует в образовании сустава, уменьшается в размерах из-за отсутствия питательных веществ.
Природа так спланировала опору нижней челюсти в пространстве, чтобы у нижней челюсти были 2 зоны опоры: зубы и часть черепа, участвующая в образовании сустава с нижней челюстью. Если происходят изменения в суставе и часть нижней челюсти, контактирующая с черепом, уменьшается и теряет высоту, то одна из точек опоры уже изменяется.

Нижняя челюсть реактивно начинает пытаться поменять свое положение, однако зубы пытаются удержать ее в предыдущей позиции. Нижняя челюсть очень массивное и тяжелое костное образование. Зубы же были созданы природой с возможностью смещения (за счет этого, кстати, и возможно перемещение зубов при ортодонтическом лечении). В результате нижняя челюсть, которая больше не имеет одного стабильного положения, увлекает за собой зубы, которые начинают непредсказуемо и хаотично смещаться. Так, проблемы с прикусом вызывают патологию височно-нижнечелюстного сустава, а проблема с височно-нижнечелюстным суставом еще больше усугубляет проблему с прикусом и положением зубов.
В свою очередь проблемы с височно-нижнечелюстным суставом опять-таки будут нарастать. Такие ситуации, когда проблемы накапливаются как снежный ком, часто встречаются в медицине, почти все хронические заболевания в организме формируются по этому механизму. Такое развитие патологии называется в медицине «порочными кругами». Очень важно не запускать проблемы (!) и вовремя выйти из серии этих повторяющихся циклов, с каждым повторением усиливающих себя, то есть разорвать эти порочные взаимосвязи как можно быстрее.
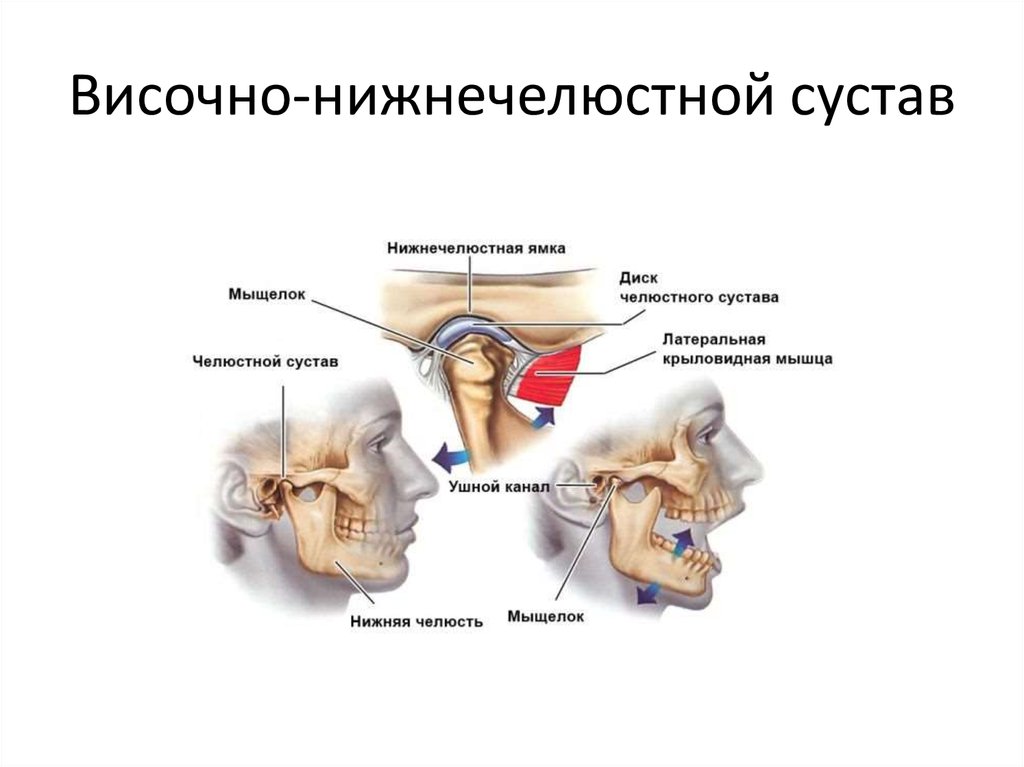
Челюстной сустав человека устроен достаточно сложно, ведь мы можем двигать челюстью взад-вперед, влево-вправо и даже по кругу. В этот процесс вовлекается не только суставная ямка и головка нижней челюсти, но и мениск, капсула и связки сустава. Поэтому артроз челюстного сустава приводит к целому комплексу нарушений, связанных с дистрофией и разрушением суставного хряща. К ним относятся болезни пищеварения (из-за недостаточной выработки и слюны и некачественного пережевывания пищи), ускоренное стирание зубов, проблемы со зрением и слухом, частые мигрени, неразборчивость речи, а также проблемы психологического спектра (депрессия и другие)..
Давайте же разберемся, что такое артроз челюстного сустава, можно ли его избежать и как правильно лечить.
Причины и профилактика артроза лицевой челюсти
По причинам возникновения принято различать первичные и вторичные артрозы челюсти. Первые характерны для пожилого возраста (от 50-60 лет и старше) и не связаны с патологиями суставов или зубочелюстного аппарата. Вторые возникают на фоне других нарушений - например, травмы, инфекции, метаболической болезни.
Рассмотрим причины артроза челюстного сустава подробнее:
- инфекционное заболевание (острое или хроническое, например, тонзиллит);
- спортивная или бытовая травма (вывих или подвывих челюстного сустава, ушиб, перелом челюсти);
- систематическая перегрузка (например, при разгрызании орехов или интенсивных занятиях в спортзале);
- заболевания зубов (отсутствие зуба или его части, “щадящее” жевание на одну сторону из-за стоматологической проблемы);
- бруксизм (несознательное скрежетание зубами, как правило, во сне), стресс, высокие психические нагрузки, психические расстройства и нервные тики;
- заболевания сердечно-сосудистой системы;
- эндокринные и обменные заболевания (подагра, сахарный диабет, гормональный сбой);
- врожденные аномалии зубочелюстного аппарата (в т.ч. нарушения прикуса), при которых происходит неправильное распределение нагрузки;
- генетические заболевания мышечной и хрящевой ткани (плече-лопаточно-лицевая мышечная дистрофия, коллагенопатии, а также системная красная волчанка и другие аутоиммунные болезни);
- возрастные изменения (как старческие, так и гормональные - например, при климаксе).
Часто артроз лицевой челюсти (или височно-нижнечелюстного сустава - ВНЧС) начинается из-за нарушения окклюзии - т.е., контакта зубов и функций жевательной мускулатуры (при утрате зуба, опухоли или воспалении мышечной мускулатуры, поражениях лицевого и тройничного нервов). Поэтому, чтобы предотвратить артроз челюстного сустава, важно своевременно протезировать жевательные зубы, устранять воспаление десен и зубной пульпы, а также лечить недопрорезавшиеся зубы мудрости. Не оставляйте без внимания нарушения иннервации и травмы мышц вследствие инсульта, операции или неправильно подобранных зубных протезов.
Вне зависимости от причин, артроз челюстного сустава остается хроническим заболеванием, которое требует пожизненного наблюдения, и неизбежно прогрессирует.
Симптомы артроза челюстного сустава и диагностика болезни
Первые признаки заболевания обычно возникают в возрасте 32-50 лет. Если пациент хорошо проинформирован о симптомах и лечении артроза челюстного сустава, болезнь можно распознать еще в зародыше.
Симптомы артроза челюсти - памятка для самодиагностики!
Вас должны насторожить следующие изменения:
- регулярное щелканье в суставе при движениях нижней челюстью - хруст как бы “отдает в голову”;
- ограничение подвижности - например, рот при зевании раскрывается не так широко, как раньше;
- ухудшение слуха - звуки становятся глуше, уши часто закладывает, слышен характерный шум (будто к уху приложили морскую ракушку), со временем развивается глухота;
- ухудшение зрения, которое обычно сопровождается болью в глазу со стороны больного сустава;
- давящие и распирающие головные боли, особенно, в височной, околоушно-жевательной области;
- частые судороги, обычно болезненные;
- заложенность носа;
- головокружение и другие проблемы с вестибулярным аппаратом;
- аномалии в работе слюнных желез (обычно - сухость во рту);
- асимметрия лица, которая не наблюдалась раньше - вызванная перекосом челюсти, образованием костных наростов или отечностью сустава;
- быстрая утомляемость при жевании пищи, дискомфорт при разжевывании твердых и жестких продуктов;
- утренняя скованность в челюстном суставе;
- снижение мимической выразительности лица и трудности при глотании пищи;
- нарастающий болевой синдром в сочленении;
- зубная боль и стирание зубов;
- онемение кожи или слизистых рядом с пораженным суставом;
- ощущение “скачков” в суставе - иногда даже заметных со стороны.
Острая пронзительная боль при артрозе челюстного сустава может отдавать в ухо, висок или задние зубы с пораженной стороны. Однако чаще пациенты страдают от тупой, ноющей боли в челюсти. В пожилом возрасте боль при артрозе нижней челюсти может отсутствовать, уступая место ломоте (в т.ч. на смену погоды), тяжести и дискомфорту в суставе.
Если незадолго до появления симптомов артроза челюсти Вы перенесли артрит челюстного сустава, острую инфекцию, обострение хронического отита, травму лица или потерю зуба, немедленно обратитесь к врачу.
Врачебная диагностика артроза челюсти
При диагностике артроза нижней челюсти врач при помощи рентгена устанавливает тип изменений в суставе - склеротические (замена нормальной костной ткани аномальной) или деформационные (связанные с истиранием кости или разрастанием костных наростов - остеофитов).
Также рентгенологическое исследование позволяет установить стадию артроза лицевой челюсти:
1-я - начало заболевания без существенных изменений кости;
2-я - разрушение суставной головки с заметными признаками восстановительного процесса;
3-я - выраженное нарастание костной ткани, которое препятствует движению в суставе;
4-я - полная неподвижность челюсти из-за того, что элементы сустава не согласуются между собой.
Помимо рентгенографии челюстей, врач может назначить общий анализ крови и мочи, биохимический анализ крови, зонографию пораженного сустава или диагностическую артроскопию.
Между началом болезни и ее последней стадией может пройти 20-30 лет, а может - 6-12 месяцев. Не оставляйте без внимания первые симптомы артроза челюстного сустава. Артроз челюсти полностью обратим только на 1-й стадии!
Чем лечить артроз челюсти?
Лечение артроза челюстного сустава варьируется в зависимости от причин заболевания. Его целью является:
- восстановление подвижности нижней челюсти;
- сдерживание дегенеративных и дистрофических процессов в суставе.
Как правило, врач назначает анальгетики и рекомендует ношение сплинта - эластичной съемной каппы, которая распределяет нагрузку на челюсть. Подбор индивидуального сплинта (по слепку), нёбной пластинки или другого ортодонтического приспособления при артрозе сустава челюсти проводится для релаксации при гипертонусе мышц или поддержания здорового положения ВНЧС. Если шины недостаточно, специалист может назначить укол ботокса. Затем для пациента создаются несъемные зубные протезы, которые помогают поддерживать пораженный артрозом сустав и корректировать прикус. Также при артрозе нижней челюсти может проводиться избирательная зашлифовка зубов.
Лечение артроза челюстного сустава предполагает умеренное изменение привычек. Пациентам необходимо отказаться от твердой пищи, частых вокальных упражнений и использования жевательной резинки. Терапия при артрозе челюстного сустава требует пожизненного ограничения механических нагрузок, регулярных визитов к стоматологу или гнатологу. Профилактические курсы физио- и фармакотерапии проводятся не реже 2-х раз в год. Важно минимизировать стресс и физическое перенапряжение. Чем дальше заходит болезнь, тем мягче должна быть пища - вплоть до перехода пациента на пюре, каши, супы и соки.
Оптимальным считается начало лечения на 1-й или 2-й стадии. В запущенных случаях артроза сустава челюсти помочь пациенту может только хирургическое вмешательство.
Артроз челюстного сустава - к какому врачу обращаться?
Первым делом при подозрении на артроз челюсти нужно обратиться в врачу-ортодонту или гнатологу. Они выпишут пациенту направление на рентген, а также установят, есть ли нарушения прикуса и соприкосновения зубов. Также может потребоваться консультация стоматолога-ортопеда.
Если причиной болезни стали первичные заболевания, параллельно с профильным врачом в лечении артроза челюсти участвуют узкие специалисты - например, ревматолог, эндокринолог, невролог, психотерапевт или отоларинголог.
Медикаментозное лечение артроза челюсти
Лечение артроза челюстного сустава при помощи лекарственных препаратов, как правило, проводятся в условиях стационара. На дому пациенты могут принимать обезболивающие таблетки, использовать разогревающие и анальгезирующие местные препараты, а также принимать хондропротекторы.
Для купирования воспаления и лучшей подвижности челюсти пациенты принимают нестероидные противовоспалительные средства (НПВС) внутривенно или перорально - например, кетопрофен, ибупрофен, парацетамол, нимесулид. Для местного применения рекомендованы мази и гели - финалгон, никофлекс, вольтарен, бутадионовая и индометациновая. При отсутствии аллергии, используются препараты на основе медицинской желчи и пчелиного яда. Снять спазм при артрозе челюстного сустава помогают миорелаксанты - такие как мидокалм.
При сильных болях, помимо глюкокортикостероидов (гидрокортизон), назначают инъекции опиоидных анальгетиков - например, трамадола, тримеперидина.
При наличии травм или очагов инфекции в организме лечение артроза челюстного сустава сопровождается антибиотикотерапией в виде инъекций цефазолина, метронидазола, цефуроксима.
Для лучшей регенерации хряща и синовиальной жидкости рекомендован прием хондропротекторов - например, артракама, доны или мовекса.
Медикаментозная терапия артроза челюстного сустава проводится 2-3 раза в год по назначению врача. Введение препаратов часто сочетают с физиотерапевтическими методиками - например в виде электрофореза с новокаином, лидазой и йодом, трилоновой мазью.
Физиотерапия в лечении артроза челюсти
Физиотерапия в сочетании с правильно подобранными медикаментами и ортодонтическими приспособлениями помогает устранить боль без операции даже на 3-й стадии артроза. Поэтому для лечения артроза челюстного сустава и реабилитации пациентов применяются следующие физиотерапевтические методики.
- ультразвук (10-20 сеансов);
- лазерная терапия (14 сеансов);
- микроволновая терапия (УВЧ - 10-12 сеансов);
- электрофорез (10-12 сеансов);
- фонофорез;
- грязелечение;
- миогимнастика;
- массаж жевательных мышц;
- бальнеотерапия (в т.ч. парафинотерапия и озокерит);
Эти процедуры улучшают питание пораженного сустава, нормализуют метаболизм и активизируют процессы естественной регенерации костной и хрящевой ткани. При фиброзном изменении тканей физиотерапия способствует их размягчению и увеличению диапазона движений челюсти. Также этот вид лечения снимает воспаление, оказывает болеутоляющее воздействие и служит для профилактики осложнений артроза челюстного сустава.
Лечебная физкультура при артрозе челюстного сустава
Лечебная гимнастика при артрозе нижней челюсти помогает сохранить мимическую подвижность лица, разборчивость речи, улучшает иннервацию пораженного участка и сокращает влияние болезни на другие органы и системы. При гипертонусе жевательных мышц она помогает растянуть связки и расслабить челюсть, а также укрепляет челюстной аппарат. Это способствует правильному распределению нагрузки, а потому - тормозит прогрессирование и уменьшает симптомы артроза челюстного сустава. Миогимнастика не заменяет ношение каппы, но значительно усиливает ее эффект.
- Прижмите язык к твердому нёбу и позвольте челюсти свободно “провиснуть”, пока вы расслабляете мышцы в нижней части лица.
- Поместите большой палец на пораженный сустав (перед ухом) и, держа язык у нёба, разместите указательный палец на подбородке. Наполовину опустите челюсть, преодолевая щадящее сопротивление указательного пальца. Закройте рот. Повторите 6 раз, а затем начинайте опускать челюсть полностью (также 6 раз).
- Подняв плечи и грудь, втяните подбородок так, чтобы под ним образовался “второй подбородок”. Задержитесь на 3 секунды, затем повторите (10 раз).
- Разместите большой палец под подбородком и постепенно откройте рот полностью, преодолевая мягкое сопротивление пальца. Затем обхватите подбородок большим и указательным пальцем и повторите упражнение - уже на закрытие рта (10 раз).
- Упершись кончиком языка в центр нёба, открывайте и закрывайте рот.
- Зажмите передними зубами предмет небольшой толщины и медленно двигайте челюстью из стороны в сторону. Затем повторите упражнение с движениями взад-вперед. По мере улучшения диапазона и облегчения упражнения увеличивайте толщину предмета.
Хирургическое лечение артроза челюсти
Если консервативное лечение неэффективно, лечащий врач предлагает вариант протезирования самого сустава. В зависимости от тяжести случая, применяется:
- закачка в суставную полость коктейля на основе гиалуроновой кислоты, который имитирует здоровую суставную жидкость (эффект от артролаважа сохраняется до 1-1,5 лет) или выкачка лишней синовиальной жидкости (артроцентез);
- протезирование мениска при помощи хряща ушной раковины;
- протезирование суставной головки;
На поздних стадиях артроза (3-4-я) проводят:
- удаление мениска;
- удаление суставной головки нижней челюсти;
- эндопротезирование сустава.
Деформирующий артроз, при котором наблюдается аномальная подвижность нижней челюсти, также является показанием для операции. Чтобы стабилизировать челюсть, врач может хирургически увеличить высоту суставного бугорка или провести пластику сухожилий.
Не откладывайте лечение артроза челюстного сустава, а лучше - вовсе не допускайте его развитие. Пусть Ваши близкие видят Вашу улыбку!
Научно доказано, что ревматоидный артрит и зубы взаимосвязаны. Эта болезнь не имеет возрастных ограничений, может поражать и детей в возрасте от 16 лет. Патологические процессы, которые образовываться в ротовой полости способны запустить развитие такого аутоиммунного заболевания, как ревматоидный артрит. Изучением этой взаимосвязи занимаются научные сотрудники Университета Луисвилля.

Где связь зубов с ревматоидным артритом?
Ученые определили, что зубные заболевания, такие как пародонтоз способствуют увеличению количества определенного фермента. Такое вещество называется пептидиларгинин дейминаза. А также научно доказано, что оно влияет на развитие хронического артрита. Увеличение такого фермента приводит к изменению клеток определенного белка в пептид, который содержит в своем составе аминокислоту цитруллин. Такое преобразование вызывает аутоиммунную реакцию, то есть организм человека пытается уничтожить образовавшийся пептидный комплекс. Вследствие чего развивается ревматоидный артрит (РА).
Тем не менее, проведя изучение бактерий, что находятся в ротовой полости, научные деятели опровергли их связь с развитием аутоиммунных заболеваний. Но так как вопрос недостаточно изучен, рекомендуется все же тщательно следить за гигиеной полости рта.
Что происходит с зубами?
При ревматоидном артрите аутоиммунные реакции организма на патологические процессы в полости рта существенно влияют на состояние зубов. Разрушение зубной эмали приводит к проникновению бактерий в канал корня с формированием гранулемы, представляющей собой нарост с гнойно-серозной субстанцией. Иммунная защита организма пытается подавить воспалительный процесс наращивая на гранулеме защитные ткани. Такое образование со временем преобразовывается в кисту. В это время костные структуры начинают разрушаться, и их место занимает кистозный нарост. Ревматоидный артрит оказывает такое влияние на зубные ряды:
- вызывает деформацию головки височно-нижнего соединения, образование кист;
- запускает процесс разрушения костной ткани;
- содействует дизокклюзии зубных рядов;
- способствует образованию межзубных зазоров;
- вызывает боли и нарушение в работе околоушных железах;
- провоцирует воспалительный процесс в тройничном нерве.
Возможна ли имплантация при РА?
Для проведения такого хирургического вмешательства, как имплантация зубов в больных ревматоидным артритам необходимо предварительно сдать ряд анализов, которые покажут степень приживления имплантов. Количество времени, которое требуется для полного приживление зависит от состояния иммунной системы. В среднем процесс длится от 3 до 4 месяцев на нижней челюсти и 6—9 — на верхней. Такие манипуляции назначает и проводит только специалист. Иногда врач при внедрении штифта может искусственно нарастить костный материал для увеличения костной площади.
При ревматоидном артрите проведение такой операции возможно только в таких случаях:
- костные ткани не разрушены;
- зазор между гайморовой пазухой и костной структурой не больше 4 см;
- отсуствие серьезных болезней, например, онкологии.
Необходимые терапевтические и профилактические мероприятия

Важно не запускать заболевания зубов, поскольку это может пагубно сказаться на нездоровых суставах.
Лечебно-профилактические меры зубов при ревматоидном артрите очень важны. Соответствующие гигиенические процедуры, своевременное устранение воспаления в ротовой полости выступают дополнением к основной терапии для устранения этого аутоиммунного заболевания. Лечение болезней зубов состоит из таких мер:
- диагностические процедуры;
- полное лечение зубных каналов;
- устранение зубов, которые невозможно вылечить;
- купирование очагов инфекции.
В профилактических целях необходимо устранять инфекции с ротовой полости до того, как они вызовут патологические процессы в зубах и деснах. Для этих целей можно использовать такие специальные препараты, как «Стоматидин», «Ротокан», «Хлорофиллипт». Такие медикаменты нужно начинать применять после первых признаков воспалительного процесса. Эффективно борются с инфекцией «Фурацилин» и аптечная ромашка. Важно помнить, что при появлении боли в зубах необходимо обратиться к стоматологу.
Врач Ортодонт-стоматолог Николаева Надежда Николаевна
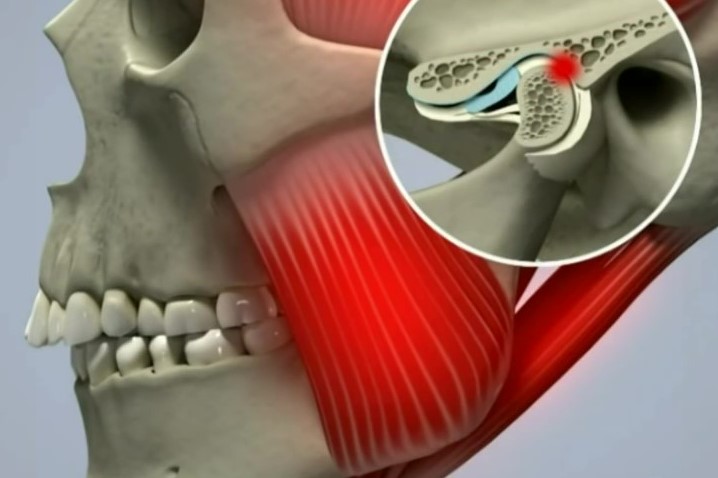
Височно-нижнечелюстной сустав (ВНЧС) – парный сустав, образуется головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и представляет собой комплексную деятельность организма в виде, жевания, глотания, разговора, зевания. Жевательные мышцы обеспечивают точное движение сустава безошибочным образом, если нет нарушения функции (дисфункция ВНЧС)
По данным ВОЗ около 40% населения в возрасте от 20-50 лет страдают дисфункцией ВНЧС. Но далеко не каждый человек обращается за помощью к врачу-гнатологу или остеопату с жалобами на сустав, предпочитая посещать других врачей с головными болями, утомлением, приступами страха, давлением… Дисфункция проявляет себя в виде неврологической клиники: головная боль, головокружение, щелчки и хруст сустава, напряжение мышц, спазмы в области головы шеи, горла. Отологическая клиника: шум, звон, заложенность ушей, снижение слуха. Но существуют и другие, скрытые и отдалённые последствия дисфункции ВНЧС:
- Шейный лордоз. Нарушение осанки, когда шея чрезмерно выпрямляется или наоборот голова заметно выступает относительно тела человека.
- Искривление в крестцово-подвздошном сочленении (кости таза) как следствие, изменение длины конечностей.
С болями и головокружениями казалось бы, понятно: голова, ухо, сустав. Всё близко, всё взаимодействует. Но какое влияние оказывает ВНЧС на весь опорно-двигательный аппарат, тем более на длину конечностей?
ВНЧС является структурой одного комплекса - СТОМАТОГНОСТИЧЕСКОЙ системы. Стоматогностическая система - комплекс взаимодействий структур и функций головы и шеи. Включает компоненты костей черепа, нижней челюсти, подъязычной кости, ключицы и грудины, мышцы и связки, суставы, сосудистую, лимфатическую и нервную систему обеспечения, а также мягкие ткани головы и зубы. Кроме того она имеет связь с крестцом и копчиком через твёрдую мозговую оболочку. В системе всё взаимосвязано и зависит от нормального функционирования всех её частей.*
Основные функции стоматогностической системы:
- Обеспечение основных функций организма: жевание, глотание, кусание, речь, дыхание.
- Участие в поддержании статики: механизм походки, шейный, позвонковый и мышечный баланс, баланс таза, равновесие.
- Влияние на краниальную (черепную) функцию - особенно височной кости.
- Влияние на функции нервной, эндокринной, лимфатической систем.
Рассмотрим основные функции организма: жевание, глотание, речь, дыхание. Эти основные функции организма производятся с помощью движения нижней челюсти. Движение нижней челюсти обеспечивается перемещением головки нижней челюсти в суставной ямке ВНЧС, с помощью височной, жевательных, крыловидных, подъязычных и других мышц. Линия смыкания зубов - окклюзионная плоскость, или просто прикус, в норме должны находиться параллельно плоскостям всего опорно-двигательного аппарата. Основные плоскости которого проходят через зрачки, линию смыкания зубов, второй и третий шейный позвонок, лопатки, гребни подвздошных костей, колени и лодыжки. Параллельность линий свидетельствует о здоровье опорно-двигательного аппарата и зубочелюстной системы. Изменение в любой из плоскостей приводит к изменениям в других плоскостях. Поэтому нарушение окклюзионной плоскости относительно других может вызывать боли и негативные изменения в совершенно неожиданных частях организма.
Нарушения окклюзии в результате стираемости зубов, врождённых патологий прикуса, а чаще, неадекватного стоматологического лечения или протезирования, неумелого использования брекет-системы, неправомерного удаления здоровых зубов, приводят к ответным нарушениям в шейном отделе позвоночника и спазму мышц задней поверхности шеи. Длительный спазм приводит к структурным изменениям в мышце, укорачивая ее, и она теряет свою способность сокращаться и расслабляться. Спазм мышцы приводит к спазму жевательной и мимической мускулатуры. Таким образом, для организма спазм мышц с одной стороны является патологическим процессом, который приводит к спазму в другой области. Например, в поддержке статики участвует височная мышца, её синергистом являются жевательные мышцы. Эти мышцы содержат большое количество проприорецепторов (чувствительных волокон). Постоянный поток нервных импульсов от проприорецепторов участвует в регуляции вертикального положения тела. Нарушение окклюзии (прикуса) приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, в т.ч. жевательной и височной мышц. Изменение потока нервных импульсов, вследствие дисфункций ВНЧС, вызывает искривления позвоночника в шейном отделе и крестцово-подвздошном сочленении, что приводит к скручиванию таза и изменению длинны конечностей.
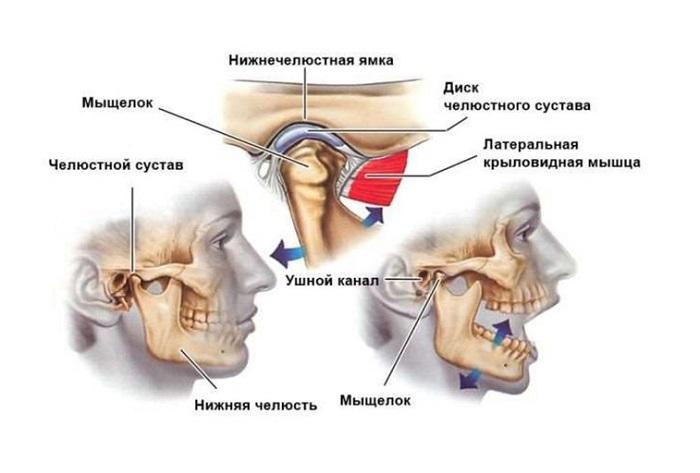
Дисбаланс в ВНЧС посылает негативный стимул и в нервную систему 24 часа в сутки, 7 дней в неделю. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает нескоординированное движение мышц и извращение передачи нервного импульса в мозг. Нескоординированные движения мышц часто вызывают напряжение фасций шеи. Узлы симпатического ствола вегетативной нервной системы лежат кпереди от предпозвоночной фасции шеи. Так дисфункция ВНЧС, вызывая напряжение фасций шеи, может раздражать шейные симпатические коммуникации, провоцируя рефлекторный спазм сосудов головы. Спазм сосудов головы вызывает нарушение кровоснабжения мозжечка, что проявляется нарушением координации, головокружениями – как следствие тревожные состояния. Дисфункция ВНЧС вызывает торсию (torsio; лат. "вращение, скручивание") височной кости, в которой располагается лабиринт с вестибулярным аппаратом. Изменения в вестибулярном аппарате приводит к нарушению равновесия и головокружениям. Заложенность носа может так же быть взаимосвязана с дисфункцией ВНЧС. Вследствие укорочения фасций мышц шеи происходит нарушение лимфооттока и оттока венозной крови от головы. Проявлятся это может в виде тканевого отёка в области носовых ходов, так как эта область богата кровеносными сосудами. Заболевания височно-нижнечелюстного сустава имеют следующие причины:
- Неправильный прикус (окклюзия) - смыкание зубов, при котором происходит нарушение формы и функции зубочелюстной системы. Это проявляется в виде деформации окклюзионной поверхности зубов с блокадой движения нижней челюсти. Что может привести к патологической стираемости зубов, функциональной перегрузке ВНЧС и жевательной мускулатуры. Наиболее распространённая проблема ВНЧС-это снижение высоты прикуса. Что обусловлено несколькими факторами: нарушение прорезывания зубов, бруксизм, преждевременная утрата молочных или постоянных зубов, врождённое отсутствие группы зубов, микродонтиия (мелкие зубы), патологическая стираемость эмали, нарушение вертикального размера зубов вследствие работы стоматолога. Изменение положения ВНЧС при неграмотном ортодонтическом лечении, неправомерное или вынужденное удаление, разрушение зубов.
- Стресс (перенапряжение, сильное сжатие зубов).
- Травма челюсти (переломы лицевых костей и челюсти) .
- Эндокринные, обменные нарушения, инфекционные заболевания.
- Чрезмерные физические нагрузки.
- Вредные привычки (грызть ногти, неправильно держать телефон и т.п.)

Симптомы заболеваний височно-нижнечелюстного сустава:
- Головная боль, спазмы в лицевых мышцах и области челюсти.
- Щелчки, хруст, скрежет при движении челюсти.
- Боль, заложенность и звон в ушах.
- Увеличение подчелюстных лимфатических узлов.
- Головокружение.
Влияние заболеваний ВНЧС на здоровье человека далеко не изучены, в отличие от методов диагностики, лечения и восстановления ВНЧС врачом. В большинстве случаев достаточно прозрачной корректирующей каппы чтобы избавить себя от множества настоящих и будущих проблем со здоровьем.
- Цены
- Врачи
- Отзывы
Дисфункция ВНЧС – достаточно распространенная патология в наши дни, поскольку во многом она вызвана стрессовыми факторами. Здесь бывает тяжело понять что первично, что вторично, потому что люди с дисфункцей сустава приходят, как правило, с патологией прикуса, патологией опорно-двигательной системы (искривление позвоночника, шеи). Поэтому лечение сустава – комплексная история. Бывает такое, что первичная патология – это патология сустава, бывает, что опорно-двигательного аппарата.
Причины дисфункции ВНЧС
Ортодонт должен выяснить, что было первично – прикус, неправильное положение зубов или отсутствие каких-то зубов, возможно не очень удачное ортодонтическое лечение в анамнезе, раннее лечение, когда они были детьми или подростками и последующее лечение могло послужить причиной. Важно правильно провести диагностику.
Комплексное лечение ВНЧС
Когда врач определил причину патологии сустава, или причины, он выясняет готовность пациента к комплексному плану лечения. Помимо ортодонта может быть задействован остеопат или мануальный терапевт, или даже ортопед, если необходима более сложная коррекция опорно-двигательного аппарата.
Поэтому сначала решается проблема с суставом посредством сплинта или суставной шины, далее проводится коррекция прикуса, и, если необходимо, протезирование. Параллельно ведется работа с остеопатом для восстановления мышечного корсета спины и шеи.
Бывает, что пациент отказывается от лечения на брекетах после решения вопроса с суставом. В таком случае мы его предупреждаем о необходимости носить суставную шину постоянно во избежание появления старых проблем с ВНЧС. Ведь рецидив может случиться на фоне стресса достаточно быстро.
Какие могут быть симптомы дисфункции ВНЧС?
- Болезненность или боль в области одного или обоих ВНЧС в покое или при открывании рта.
- Хруст, щелчки, крепитация и прочие шумы в области одного или обоих ВНЧС при открывании рта.
- Травмы ВНЧС в анамнезе (были ранее), в т.ч. вывих, подвывих, хронический подвывих.
- Ограничения в подвижности ВНЧС, ограничение в открывании рта.
- Чрезмерный тонус жевательных мышц, бруксизм («скрежетание» зубами во сне, в состоянии покоя).
- Асимметрия подбородка, губ, уздечек губ, асимметрия открывания рта, S- образное открывание.
- Подозрение на наличие вынужденного положения нижней челюсти.
Наличие одного или нескольких вышеперечисленных признаков может свидетельствовать о дисфункции ВНЧС.
Традиционное ортодонтическое лечение не направлено на лечение дисфункции ВНЧС. В процессе ортодонтического лечения выраженность дисфункции может не меняться, уменьшаться или увеличиваться. На данный момент в мировой научной ортодонтической литературе нет убедительных данных о связи ортодонтического лечения и состояния ВНЧС. Ухудшение состояния сустава после лечения может быть никак не связано с данным лечением.
При наличии вынужденного неправильного положения нижней челюсти, ее положение может измениться в процессе лечения с изменением и усложнением плана лечения (необходимость удаления отдельных зубов, увеличение длительности лечения). Достоверно вынужденное положение не может быть диагностировано традиционными ортодонтическими методами, для проверки его наличия, как правило, требуется специальный анализ (мануальный функциональный анализ, определение центрального соотношения челюстей), использование специальной суставной шины на период в несколько месяцев, что, однако, не дает 100% гарантии.
Для проведения детальной суставной диагностики, разъяснения конкретики Вашего случая, дальнейшего изготовления суставной шины можно записаться к врачу-стоматологу-ортодонту, занимающемуся вопросом дисфункции ВНЧС.
Дисфункция ВНЧС - это хроническое состояние, которое может быть компенсировано, но не вылечено (т.е. возможно устранить симптомы, однако, патологические изменения в суставах, если они уже произошли, скорее всего сохранятся).
Что будет если не лечить дисфункцию ВНЧС?
Если дисфункцию не лечить компенсаторные возможности организма рано или поздно могут быть исчерпаны, симптомы усугубятся, патология начнёт прогрессировать, доставляя больший дискомфорт (порой в течение нескольких лет), тем самым влияя на ухудшение функции зубочелюстной системы.
Для того, чтобы попытаться это предотвратить и провести лечение с учётом индивидуальных особенностей строения и функционирования височно-нижнечелюстных суставов, пациентам обычно предлагают следующий подход.
Методика лечения дисфункции ВНЧС
1. Диагностика дисфункции ВНЧС.
- Во время диагностики сустава в клинике проводится ряд измерений и проб, фиксируются все ощущения в области суставов (дискомфорт, щелчки, боль, отклонение челюсти при открывании-закрывании), разница в ощущениях в правом и левом суставе.
- Ортодонт также проводит снятие слепков челюстей и делает фотографии лица и внутриротовые фотографии, а также выполняется трёхмерная компьютерная томография лица (3Д КТ), при необходимости врач может дать направление на дополнительное исследование - магнитно-резонансную томографию ВНЧС (МРТ).
- Часто врач-ортодонт, помимо мануального функционального анализа, проводит визуальную оценку: осанки, симметричности плечевого пояса, лопаток, тазобедренных костных структур и т.п., выполняет необходимые пробы, фотографии. По результатам возможно назначение на консультацию к остеопату или мануальному терапевту для совместного ведения пациента. К составлению плана лечения также могут быть подключены смежные специалисты (ортопед, хирург, пародонтолог).
Какие упражнения назначают пациентам для нормализации работы и расслабления жевательных мышц?
Упражнение№1
Нарисуйте маркером вертикальную черту на зеркале, встаньте напротив, чтобы черта разделяла лицо на правую и левую половины, пальцы положите на область суставных головок, язык поднимите вверх и назад, открывайте и закрывайте рот по черте (может получится не сразу), 2-3 раза/день по 30 повторений. Не нужно открывать рот широко (комфортная ширина), главное – симметрично (чтобы челюсть не “съезжала” ни в какую сторону). Если есть щелчок, открывайте до момента щелчка.
Упражнение№2 (цикл)
Делайте его, когда есть возможность, например, перед телевизором, за компьютером, в пробке за рулём. Открывайте - закрывайте рот, не смыкая зубы 30 секунд, затем достаньте языком попеременно то до правой, то до левой щёк 30 секунд. Снова открывайте - закрывайте рот, затем 30 секунд совершайте движение языком по кругу внутри преддверия (за губами) сначала в одну, затем в другую стороны (по часовой - против часовой стрелки), снова открывайте - закрывайте рот и т.п.. За этот получасовой цикл зубы не должны соприкасаться, губы сомкнуты. Если хочется закрыть рот или глотнуть-- прокладывайте язык между зубами. Повторяйте цикл в течение 20-30 мин 2-3 раза/день
2. Окклюзионная терапия дисфункции ВНЧС
После диагностики пациента записывают к ортодонту на прием по определению центрального соотношения челюстей («истинного» положения нижней челюсти, положения, в котором Вашему суставу и жевательным мышцам будет наиболее комфортно).
Чтобы более точно установить и зафиксировать это положение, для пациента будет индивидуально изготовлена окклюзионная шина (сплинт) из специальной пластмассы, которая стирается по мере ношения. Шину необходимо носить постоянно (спать, говорить, по возможности есть в ней) – в этом смысл окклюзионной терапии, которая поможет суставу и жевательным мышцам перестроиться в наиболее комфортное функциональное состояние.
Чистка и уход за шиной очень простой - после еды (а так же во время чистки зубов) почистить мягкой щёткой с пастой или мылом.
3. Установка брекет-системы пациенту с дисфункцией ВНЧС
Установка брекет-системы на верхнюю челюсть проводится в среднем спустя 3 месяца окклюзионной терапии. Корректируется шина 1 раз в 1-2 недели, либо на усмотрение врача, до устранения основных жалоб со стороны ВНЧС (параллельно с выравниванием зубов на верхней челюсти), затем производится установка брекет-системы на нижнюю челюсть с частичной редукцией (сошлифовыванием) мешающих частей окклюзионной шины, либо полным снятием. Здесь пациенту нужно набраться терпения - процесс может занять несколько месяцев.
Параллельно проводится контроль нового положения нижней челюсти: повторный мануальный функциональный анализ, фотометрия, возможна регистрация прикуса, компьютерная томография лица в процессе лечения, продолжение ортодонтического лечения на брекет-системе.
По завершению ортодонтического лечения следует окончательный контроль положения нижней челюсти (мануальный функциональный анализ, фотометрия, регистрация прикуса, 3Д КТ лица по завершению (после) лечения).
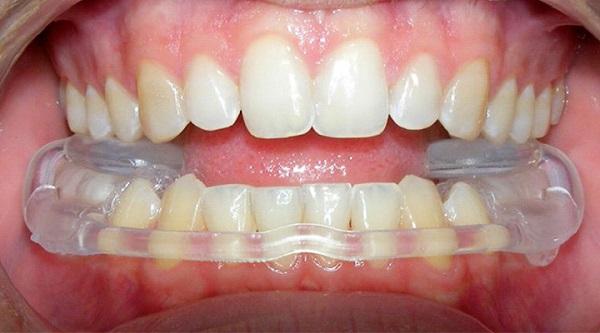
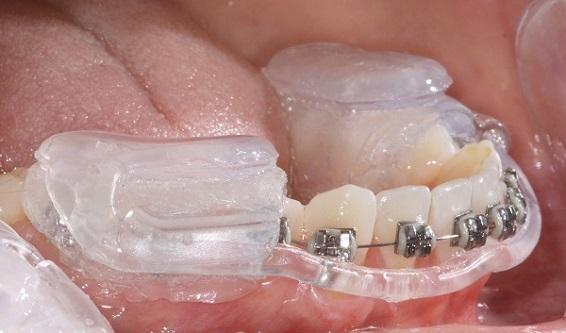
Суставная шина с брекетами
4. Результат лечения дисфункции ВНЧС
Результатом лечения является удовлетворительный эстетический результат, достижение полноценной окклюзии с множественными равномерными фиссурно-бугорковыми контактами и устранение или уменьшение выраженности дисфункции ВНЧС. Обязательным, при наличии показаний, является полноценное рациональное протезирование или функционально- эстетические реставрации зубов, как завершающий этап лечения - по данному этапу необходима развёрнутая консультация стоматолога-ортопеда.
Лечение и диагностика дисфункции ВНЧС в клинике Конфиденция
В клинике Конфиденция работают ортодонты с образованием в области челюстно-лицевой хирургии. Они владеют современными методиками диагностики, такими как сплинт-терапия Aqualizer , а клиника оснащена современным диагностическим оборудованием. В лечении используется комплексный подход, включающий рекомендацию упражнений, ношение суставной шины, установку брекетов. Для полноценного восстановления здоровья сустава и полости рта, в зависимости от случая, привлекаются имплантологи, ортопеды, пародонтологи.
Чтобы получить развернутые консультации специалистов и максимально подробный комплексный план лечения, можно воспользоваться услугой Dental Check-up (включает осмотр всех специалистов, диагностику, план лечения и рекомендации).
Статью подготовила Бадмаева А.Н., Стоматолог-ортодонт
Читайте также:

