Клинико рентгенологические аспекты развития зуба
Опубликовано: 16.04.2024
Введение в специальность. Основные разделы дисциплины. Врачебная этика. Клинико-рентгенологическое развитие зубов. Анатомо-физиологические особенности зубов у детей. Сроки прорезывания. Особенности методов обследования стоматологом детей разного возраста.
Цель занятия:изучить клинико-рентгенологическое развитие зубов, основные отличия временных зубов от постоянных, анатомо-физиологические особенности зубов у детей, сроки прорезывания и минерализации временных и постоянных зубов.
Требования к исходному уровню знаний: для полного усвоения темы студентам необходимо повторить из:
- Анатомии – анатомию ЧЛО, анатомию временных и постоянных зубов.
- Гистологии – эмбриология и гистологию зубочелюстной системы.
- Физиологии – особенности развития детского организма.
- Профилактики стоматологических заболеваний – аномалии строения и пороки развития, возникающие в различные периоды формирования зубов; факторы, влияющие на развитие, прорезывания, созревания твердых тканей зубов.
Вопросы для повторения:
- Анатомия ЧЛО ребенка.
- Эмбриология зубочелюстной системы.
- Гистология зубочелюстной системы.
- Анатомия зубов.
- Признаки принадлежности зубов.
- Аномалии строения и пороки развития, возникающие в различные периоды формирования зубов.
- Факторы, влияющие на развитие, прорезывания, созревания твердых тканей зубов.
Краткое содержание темы с иллюстрациями:
Стоматология является разделом медицины, изучающим анатомию, гистологию, физиологию, этиологию, патогенез и клинику заболеваний челюстно-лицевой области, их профилактику и лечение. Развитие этого раздела медицины привело к формированию самостоятельной медицинской специальности – детской стоматологии. Обучение данной дисциплине включает изучение терапевтического, хирургического, ортодонтического, ортопедического и профилактического разделов.
Терапевтическая стоматологическая помощь детям основана на консервативных методиках лечения детей с заболеваниями зубов, слизистой оболочкой полости рта и языка.
Хирургическая стоматология ставит своей задачей оказание помощи детям с острыми и хроническими воспалительными процессами челюстно-лицевой области, травматическими повреждениями, врожденной патологией и онкологическими заболеваниями, а также проведение восстановительных операций при дефектах и деформациях.
Ортодонтическое лечение заключается в устранении аномалий положений зубов, деформации зубных рядов и нарушений прикуса.
Целью ортопедического лечения в детском возрасте, так же как и у взрослых, является восстановлении жевательной функции путем протезирования дефектов зубных рядов.
Профилактический раздел связан с исследованием этиологии и патогенеза стоматологических заболеваний и разработкой комплексных мероприятий по их предупреждению.
Этика – это лечение о морали. Область этики, предметом которой является учение о долге одного человека перед другим и обществом в целом, называется деонтологией. Медицинская деонтология определяет нормы поведения не только врача, но и любого другого медицинского работника – гигиениста, ассистента стоматолога, медицинской сестры, зубного техника, лаборанта, санитарки.
Клинико-рентгенологическое развитие зубов. Анатомо-физиологические особенности зубов у детей. Сроки прорезывания.
Образование тканей зуба – сложный и длительный процесс. Развитие каждой ткани зуба, количество зубов, форма коронок зубов, количество, форма и длина корней разной группы зубов определяется генетически и осуществляется специальными клетками.
В процессе внутричелюстного развития временных и постоянных зубов различают три стадии:
1. период закладки и образования зачатков
2. период дифференцировки клеточных элементов зубных зачатков
3. период гистогенеза зубных тканей.
Теории прорезывания зубов:
- Теория роста корня
- Теория гидростатического давления
- Теория перестройки костной ткани
- Теория тяги периодонта
Нарушение прорезывания зубов
| Задержка прорезывания | Раннее прорезывание | ||
| локальная | генерализованная | локальная | генерализованная |
| - Неправильное положение зачатков - Недостаток места -Образование фолликулярной кисты - Изменение плотности костной ткани - Сверхкомплектные зубы в этой области | - Гипотиреоз - Гипофизарная недостаточность - Генетические факторы - Хронические заболевания - Гиповитаминоз D - Рахит - Алиментарные факторы - Сезонные колебания (летом быстрее) | - Ранняя потеря молочных зубов - Растущая опухоль в этой области | - Гипертиреоз - Гипергонадизм |
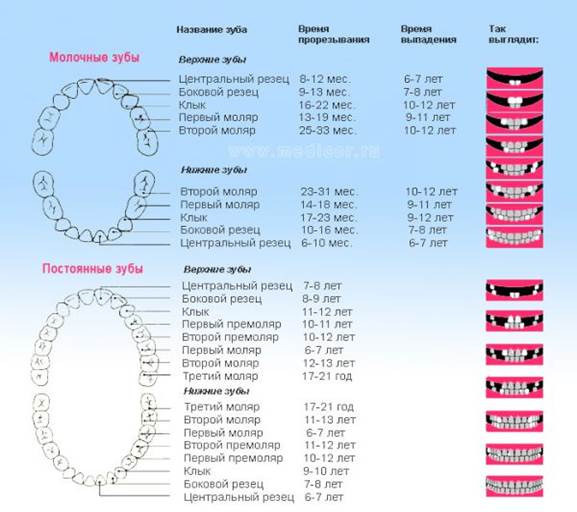
Особенности строения временных зубов
Временные зубы имеют ряд отличий по своей анатомии и структуре от постоянных, что оказывает влияние на течение в них патологических процессов и методику лечения.
- Малые анатомические размеры коронок.
- Малая толщина эмали и дентина.
Толщина эмали – 1мм, причем на апроксимальной поверхности резцов и в области фиссур моляров толщина эмали не превышает 0,3-0,6 мм. Толщина дентина на контактных поверхностях от 0,5 до 1,5 мм, на окклюзионных поверхностях -1,8мм.
- Меньшая степень минерализации характерно для всех временных зубов.
- Отсутствие иммунных зон.
- Относительно большой объем пульпы.
- Широкие и короткие дентинные канальцы которые обеспечивают быстрое и легкое проникновение микробов токсинов к пульпе зуба.
- Различная функциональная активность пульпы в различные периоды формирования корня и резорбции. В период резорбции пульпа теряет защитные и пластические свойства. Ухудшается трофика и чувствительность твердых тканей.
- У временных зубов очень выражен эмалевый валик в придесневой области. Эмалевый валик, а не экватор является самой широкой частью коронки зуба.
- Окклюзионный рельеф временных моляров выражен в меньше степени, чем у постоянных.
- У временных зубов отсутствуют слепые ямки.
- В области шейки зуба эмалевые призмы ориентированы с отклонениями в сторону режущего края, а для постоянных зубов характерно отклонение к шейке зуба.
- Корни молочных моляров широко расставлены. Корни резцов отклонены вестибулярно.

Типы физиологической резорбции:
- Равномерная (резорбции начинается в области верхушек и распространяется по вертикали, уменьшая корень в длину)
- Неравномерная (преобладает резорбция одного из корней)
- Резорбция в области бифуркации
Типы патологической резорбции:
- Ускоренная (зубы с мертвой пульпой)
- Преждевременная (после хронической травмы, при наличии опухоли и т.д.)
- Замедленная (при отсутствии зачатков и нарушении топографического положения зачатков постоянных зубов).
В норме процессы прорезывания и рассасывания должны быть полностью уравновешены.
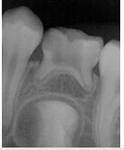
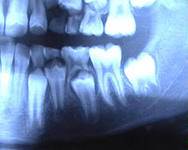
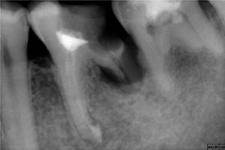
Этапы формирования корня
- несформированный корень. Стадия раструба. Корень короткий по длине, в области верхушки наблюдается расширение, определяется зона роста. Периодонтальная щель широкая.
- незакрытая верхушка. По длине корень уже сформирован, но отсутствует сужение в области верхушки. Зона роста отсутствует, периодонтальная щель расширена на всем протяжении корня.
- формирование периодонта. Длина корня и апикальное сужение уже сформированы, но в течение года еще наблюдается физиологическое расширение периодонтальной щели.
- период сформированного корня.
Общий осмотр ребенка в стоматологической практике: последовательность, признаки нормы и патологии
Рентгенологическое исследование позволяет получить точное представление о клинической ситуации и помогает выбрать правильную тактику при планировании лечения.
В пародонтологии перед рентгенологическим исследованием стоит несколько важных задач:
1. Выявить степень распространения воспалительных изменений из десны на костную ткань.
2. Определить распространенность деструктивных изменений в краевых отделах альвеолярных отростков как по протяженности зубных рядов, так и в глубину лунок.
3. Определить степень активности деструктивных костных изменений.
4. Дать исчерпывающую рентгенологическую характеристику состояния зубных рядов — расположения и состояния зубов и всех факторов, которые могут влиять на состояние пародонта: супраконтакты, нависающие пломбы, пришеечные кариозные полости.
5. Выявить клинически не манифестирующие изменения в любых разделах зубочелюстной системы.
Все известные рентгенологические методы, применяемые в стоматологии, можно расположить в порядке убывания диагностической ценности для исследования тканей пародонта следующим образом:
a) ортопантомография;
b) панорамная рентгенография;
c) компьютерная томография;
d) прицельная рентгенография.
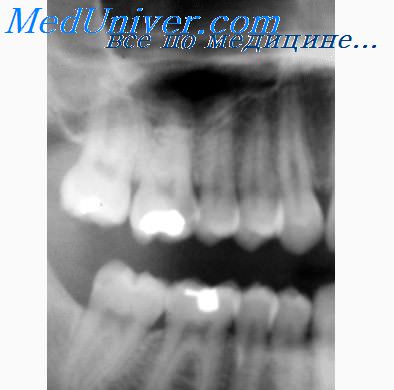
На сегодняшний день считается, что наиболее адекватной методикой рентгенологического изучения состояния тканей пародонта является ортопантомография. Принципиальная особенность конструкции ортопантомографов обеспечивает съемку зубоальвеолярного фрагмента обеих челюстей лучами, почти перпендикулярными к нему. Поэтому, несмотря на наличие горизонтального и вертикального увеличения изображения, в каждом зубоальвеолярном фрагменте сохраняются истинные количественные соотношения межлуночковых перегородок и зубов.
В настоящее время в клинике все большее применение находят цифровые ортопантомографы, выводящие изображение со специальных матриц на экран монитора. При наличии компьютерной сети, позволяющей транслировать это изображение пользователям, такая технология дает возможность снизить дозу облучения. Вместе с тем полученные распечатки изображений имеют очень низкое качество и снижают уровень диагностической информации в несколько раз.
Диагностическую ценность в пародонтологии имеет панорамная рентгенография с прямым увеличением изображения. Аппараты «Паноримикс» (CGR), «Статус-ИКС» («Сименс») отличает наличие специальной рентгеновской трубки, имеющей очень узкое фокусное пятно и катод, который вводится в рот пациента. Рентгеновская пленка, заключенная в гибкую кассету из пластика с усиливающими экранами, располагается снаружи вокруг снимаемой зоны и во время экспозиции больной придерживает ее руками. Существуют два способа получения панорамных рентгенограмм:
1) изолированная съемка верхней челюсти, когда выход лучей направлен под углом 12° краниально, или нижней челюсти, когда лучи направлены только на нижнюю челюсть под углом 7° каудально. В обоих случаях получается изолированное изображение каждой из челюстей;
2) пучок лучей направлен вбок. В этом случае одновременно снимают соответствующие половины обоих челюстей.
В последние годы разработана отечественная модель аппарата для панорамной рентгенографии, которая оснащена модификацией аппликатора рентгеновской трубки, позволяющей одновременно снимать обе челюсти в прямой проекции на кассету, имеющую центральное отверстие, в которое пропускается аппликатор.
У панорамной рентгенографии есть ряд достоинств. Одним из них является прямое увеличение изображения. В результате с помощью этого метода некоторые детали изменений состояния костной ткани выявляются существенно лучше, чем на других рентгенограммах. Из двух видов панорамной рентгенографии (прямой и боковой) вторую отличает более равномерное увеличение изображения, отсутствие искажения в зоне моляров и возможность вывести из сферы облучения язык с его малыми слюнными железами.
Общим недостатком всех видов панорамной рентгенографии с прямым увеличением изображения является неравномерность увеличения изображения разных отделов челюстей, которая зависит от того, на каком расстоянии располагается кассета. При этом степень увеличения индивидуальна и определяется формой лица, особенно его нижней трети. Моляры искажаются по форме и положению на всех прямых панорамных рентгенограммах. Получить идентичные снимки невозможно. Даже если две рентгенограммы выполняются одному и тому же пациенту без какого-либо временного интервала, они будут отличаться друг от друга.
Существенным недостатком перечисленных выше методик рентгенологического исследования является тот факт, что они визуализируют состояние пародонта только в мезиодистальном направлении. Изменения в вестибулярных и дистальных участках лунок перекрываются твердыми тканями зубов и достоверно не обнаруживаются. Для их выявления могут быть использованы три вида рентгенографии: съемка «вприкус», в аксиальной проекции, компьютерная томография или поперечная томография.
Методика и техника рентгенологического исследования зубов и челюстей имеет свои особенности.
В стоматологической практике применяют следующие методы лучевой диагностики:
• Внутриротовая контактная рентгенограмма
• Внутриротовая рентгенография вприкус
• Внеротовые рентгенограммы
• Панорамная рентгенография
• Ортопантомография
• Радиовизиография
Дополнительные методы исследования:
• Компьютерная томография
• Магнитно-резонансная томография
• Методы с введением контрастных веществ
1. Внутриротовая контактная рентгенография
Основой рентгенологического исследования при большинстве заболеваний зубов и пародонта по-прежнему служит внутриротовая рентгенография.
Выполняется на специальном дентальном рентгеновском аппарате (хотя может быть выполнена и на обычном).
Для внутриротовой рентгенографии используют пакетированную или специально нарезанную (3x4 см) пленку, упакованную в светонепроницаемые стандартные пакеты.
На одном снимке можно получить изображение не более 2-3 зубов

2. Внутриротовая рентгенография вприкус.
Рентгенограммы вприкус выполняют в тех случаях, когда невозможно сделать внутриротовые контактные снимки (повышенный рвотный рефлекс, тризм, у детей), при необходимости исследования больших отделов альвеолярного отростка (на протяжении 4 зубов и более) и твердого неба, для оценки состояния щечной и язычной кортикальных пластинок нижней челюсти и дна полости рта.
Стандартный конверт с пленкой вводят в полость рта и удерживают сомкнутыми зубами. Рентгенограммы вприкус используют для исследования всех зубов верхней челюсти и передних нижних зубов.
Также окклюзионная рентгенография применяется и для получения изображения дна полости рта при подозрении на конкременты поднижнечелюстной и подъязычной слюнных желез, для получения изображения челюстей в аксиальной проекции. Она позволяет уточнять ход линии перелома в пределах зубного ряда, расположение костных осколков, состояние наружной и внутренней кортикальных пластинок при кистах и новообразованиях, выявлять реакцию надкостницы
3. Внеротовые (экстраоральные) рентгенограммы.
Внеротовые рентгенограммы дают возможность оценить состояние отделов верхней и нижней челюстей, височно-нижнечелюстных суставов, лицевых костей, не получающих отображения или видимых лишь частично на внутриротовых снимках.
Ввиду того что изображение зубов и окружающих их образований получается менее структурным, внеротовые снимки используют для их оценки лишь в тех случаях, когда выполнить внутриротовые рентгенограммы невозможно (повышенный рвотный рефлекс, тризм и т.п.).

Подбородочно-носовую проекцию применяют для исследования верхней челюсти, верхнечелюстных пазух, полости носа, лобной кости, глазницы, скуловых костей и скуловых дуг.

На рентгенограммах лицевого черепа в лобно-носовой проекции видны верхняя и нижняя челюсти, на них проецируются кости основания черепа и шейные позвонки.
Рентгенографию тела и ветви нижней челюсти в боковой проекции проводят на дентальном рентгенодиагностическом аппарате.

Рентгенограмму черепа в передней аксиальной проекции выполняют для оценки стенок верхнече¬люстной пазухи, в том числе задней, полости носа, скуловых костей и дуг; на ней видна нижняя челюсть в аксиальной проекции.
4. Панорамная томография
Более трех десятилетий назад в арсенал рентгенодиагностики заболеваний зубочелюстной системы, ЛОР-органов и других отделов черепа вошла панорамная рентгенография. При этом методе исследования аппликатор рентгеновской трубки вводят в рот пациента, а кассета располагается вокруг верхней или нижней челюстной дуги. В обоих случаях пациент придерживает кассету с наружной стороны ладонями, плотно прижимая ее к мягким тканям лица.
Проводится также и боковая панорамная томография, на боковом панорамном снимке одновременно отображаются зубы верхнего и нижнего ряда каждой половины челюсти.
Прямые панорамные рентгенограммы имеют преимущество перед внутриротовыми снимками по богатству деталями изображения костной ткани и твердых тканей зубов. При минимальной лучевой нагрузке они позволяют получить широкий обзор альвеолярного отростка и зубного ряда, облегчают работу рентгенолаборанта и резко сокращают время исследования. На этих снимках хорошо видны полости зуба, корневые каналы, периодонтальные щели, межальвеолярные гребни и костная структура не только альвеолярных отростков, но и тел челюстей. На панорамных рентгенограммах выявляются альвеолярная бухта и нижняя стенка верхнечелюстной пазухи, нижнечелюстной канал и основание нижнечелюстной кости.
На основании панорамных снимков диагностируют кариес и его осложнения, кисты разных типов, новообразования, повреждения челюстных костей и зубов, воспалительные и системные поражения. У детей хорошо определяется состояние и положение зачатков зубов.

5. Ортопантомография
Панорамная зонография, или, как ее чаще называют, ортопантомография, явилась своего рода революцией в рентгенологии челюстно-лицевой области и не имеет себе равных по ряду показателей (обзор большого отдела лицевого черепа в идентичных условиях, минимальная лучевая нагрузка, малые затраты времени на исследование).
Панорамная зонография позволяет получить плоское изображение изогнутых поверхностей объемных областей, для чего используют вращение рентгеновской трубки и кассеты.
Преимуществом ортопантомографии является возможность демонстрировать межчелюстные контакты, оценивать Результаты воздействия межчелюстной нагрузки по состоянию замыкающих пластинок лунок и определять ширину периодонтальных путей.
Ортопантомограммы демонстрируют взаимоотношения зубов верхнего ряда с дном верхнечелюстных пазух и позволяют выявить в нижних отделах пазух патологические изменения одонтогенного генеза.
Особенно важно использовать ортопантомографию в детской стоматологии, где она не имеет конкурентов в связи с низкими дозами облучения и большим объемом получаемой информации. В детской практике ортопантомография помогает диагностировать переломы, опухоли, остеомиелит, кариес, периодонтиты, кисты, определять особенности прорезывания зубов и положение зачатков.

6. Радиовизиография
Радиовизиография дает изображение, регистрируемое не на рентгеновской пленке, а на специальной электронной матрице, обладающей высокой чувствительностью к рентгеновским лучам. Изображение с матрицы, по оптоволоконной системе передается в компьютер, обрабатывается в нем и выводится на экран монитора. В ходе обработки оцифрованного изображения может осуществляться увеличение его размеров, усиление контраста, изменение, если необходимо, полярности — с негатива на позитив, цветовая коррекция.
Компьютер дает возможность более детального изучения тех или иных зон, измерения необходимых параметров, в частности длины корневых каналов, денситометрии. С экрана монитора изображение может быть перенесено на бумагу — с помощью принтера, входящего в комплект оборудования. Из всех достоинств цифровой обработки рентгеновского изображения мы отметим особо такие: быстроту получения информации, возможность исключения фотопроцесса и снижение дозы ионизирующего излучения на пациента в 2-3 раза.
7. Компьютерная томография (КТ).
Метод позволяет получить изображение не только костных структур челюстно-лицевой области, но и мягких тканей, включая кожу, подкожную жировую клетчатку, мышцы, крупные нервы, сосуды и лимфатические узлы.
Компьютерная томография широко используется при распознавании заболеваний лицевого черепа и зубочелюстной системы: патологии височно-нижнечелюстных суставов, врожденных и приобретенных деформаций, переломов, опухолей, кист, системных заболеваний, патологии слюнных желез, болезней носо- и ротоглотки.
Метод позволяет разрешить диагностические затруднения, особенно при распространении процесса в крылонебную и подвисочную ямки, глазницу, клетки решетчатого лабиринта.
С помощью КТ хорошо распознаются внутричерепные осложнения острых синуситов (эпидуральные и субдуральные абсцессы), вовлечение в воспалительный процесс клетчатки глазницы, внутричерепные гематомы при травмах челюстно-лицевой области.
Компьютерная томография позволяет точно определить локализацию поражений, провести дифференциальную диагностику заболеваний, планирование оперативных вмешательств и лучевой терапии.


8. Контрастные методы.
Среди многочисленных способов контрастных рентгенологических исследований при челюстно-лицевой патологии наиболее часто используются артрография височно-нижнечелюстных суставов, ангиография, сиалография, дакриоцистография.
Сиалография заключается в исследовании протоков крупных слюнных желез путем заполнения их йодсодержащими препаратами. С этой целью используют водорастворимые контрастные или эмульгированные масляные препараты (дианозил, ультражидкий липойодинол, этийдол, майодил и др.). Перед введением препараты подогревают до температуры 37—40 °С, чтобы исключить холодовый спазм сосудов.
Исследование проводят с целью диагностики преимущественно воспалительных заболеваний слюнных желез и слюнокаменной болезни.
В отверстие выводного протока исследуемой слюнной железы вводят специальную канюлю, тонкий полиэтиленовый или нелатоновый катетер диаметром 0,6—0,9 мм или затупленную и несколько загнутую инъекционную иглу. После бужирования протока катетер с мандреном, введенный в него на глубину 2—3 см, плотно охватывается стенками протока. Для исследования околоушной железы вводят 2—2,5 мл, поднижнечелюстной — 1 — 1,5 мл контрастного препарата.
Рентгенографию проводят в стандартных боковых и прямых проекциях, иногда выполняют аксиальные и тангенциальные снимки.
Введение контрастных веществ в кистозные образования осуществляют путем прокола стенки кисты. После отсасывания содержимого в полость вводят подогретое контрастное вещество. Рентгенограммы выполняют в двух взаимно перпендикулярных проекциях.

Контрастирование свищевых ходов (фистулография) выполняют с целью определения их связи с патологическим процессом или инородным телом. После введения контрастного вещества под давлением в свищевой ход производят рентгенограммы в двух взаимно перпендикулярных проекциях.
Для контрастирования артериальных и венозных сосудов челюстно-лицевой области (при образованиях, гемангиомах) контрастный препарат можно вводить тремя способами. Наиболее простым из них является пункция гемангиомы с введением контрастного вещества в толщу опухоли и регистрацией изображения на отдельных снимках. Чтобы получить представление о распространенности опухоли в прямой и боковой проекциях, пункцию выполняют 2 раза. Методика обеспечивает выявление характера венозных изменений, но не всегда позволяет увидеть детали кровотока, подходящие к гемангиоме сосуды, и не пригодна для контрастирования артериальной сосудистой сети.
При кавернозных гемангиомах и артериовенозных шунтах практикуют введение контрастных препаратов в приводящий сосуд, который выделяют операционным путем.
При пульсирующих артериальных и артериовенозных образованиях производят серийную ангиографию после введения контрастных препаратов в приводящий сосуд.
Целенаправленное комплексное использование в единой схеме обследования пациентов с патологией зубочелюстной области клинических и рентгенологических данных позволяет не только сделать более точной первичную и дифференциальную диагностику, но и объективно оценить эффективность проводимого лечения. Используя цифровое изображение, можно выполнить коррекцию искажений, благодаря улучшению визуальных характеристик добиться выявления тонких дифференциально-диагностических патологических состояний, осуществить передачу изображения по электронной почте для последующих консультаций специалистами.
Перспективы дальнейшего использования рентгенокомпьютерной сети в стоматологической практике связаны с увеличением технических возможностей современной рентген-аппаратуры, оптимизацией компьютерных программ для анализа изображения, а также разработкой рациональных диагностических алгоритмов комплексного клинико-рентгенологического обследования пациентов в зависимости от нозологической формы заболевания и задач предстоящего лечения.
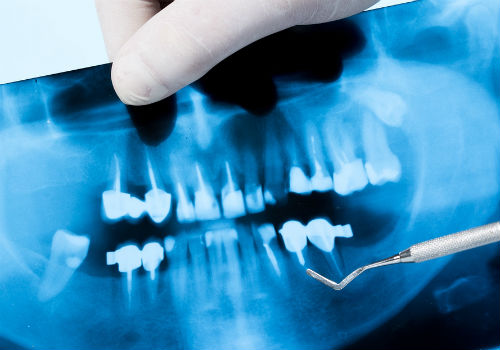
Опрос и осмотр пациента дает врачу лишь часть информации о реальном состоянии зубочелюстной системы. Для уточнения предполагаемого диагноза во многих случаях требуется пройти рентгенологическое исследование. Но уже само упоминание о нем напрягает некоторых людей. Действительно ли эта процедура опасна для здоровья и что дают ее результаты врачу? Ниже приводятся ответы специалистов на подобные вопросы.
Зачем стоматолог направляет пациента на рентген зубов?
Рентгеновский снимок дает врачу возможность максимально точно оценить состояние проблемной единицы или всех органов полости рта. А также детально изучить клиническую картину. В частности:
- обнаружить очаги воспалений, которые пока себя не проявляют;
- выявить новообразования в костных и мягких тканях зубочелюстной системы;
- установить признаки и стадию развития пародонтита или пародонтоза;
- установить линейные размеры, объем, структуру костной ткани перед имплантацией;
- более точно оценить правильность окклюзии (плотного смыкания зубных рядов);
- обнаружить аномалии органов зубочелюстной системы;
- установить положение прорезывающихся зубов мудрости.
Как правило, рентгенографию назначают перед началом ортодонтического лечения, при планировании имплантации и протезирования, до и после пломбирования каналов зуба. Также это исследование применяют для оценки результатов консервативного и хирургического лечения.
Какие виды рентгенодиагностики применяются в стоматологии?
Основные виды снимков, которые получают при рентгеновской съемке зубочелюстной системы:
- Прицельный. Дает информацию о состоянии одного или нескольких зубов, прилегающих к ним тканей. Это помогает специалисту оценить состояние дентина, корневых каналов, периодонта, сосудов.
- Панорамный (ОПТГ, ортопантомограмма). Представляет собой развернутое плоское изображение челюстей, зубов, суставов, носовых пазух. Такой снимок помогает обнаружить кариозные области, дефекты пломб, ретинированные зубы, кисты. А также составить корректный план имплантации, протезирования, лечения.
- Окклюзионный. Это так называемая рентгенография вприкус, которая часто применяется при обследовании детей, а также при невозможности получить четкие результаты с помощью прицельной рентгенографии.
Кроме того, снимки могут быть пленочными и цифровыми, когда полученное изображение передается с помощью специального датчика на монитор компьютера. Во втором случае исследование называется радиовизиографией.
Как проводится рентгенологическое исследование зубов?
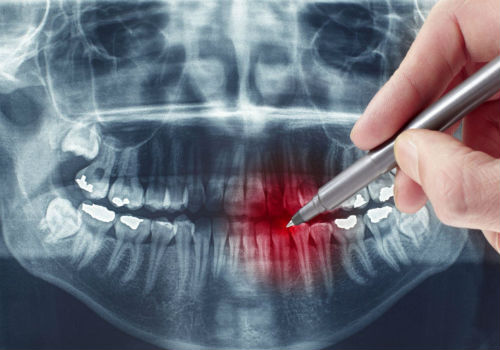
Снимок делают в специальном кабинете со свинцовой защитой стен и пола. Врач просит пациента снять металлические украшения, аксессуары, так как они могут исказить результаты исследования. Жизненно важные органы тела защищает фартук со вставками из свинца. Особенности проведения исследования зависят от применяемого метода.
При получении прицельного снимка врач направляет рентгеновский луч на исследуемую область челюсти со стороны лица или на участок полости рта. Ортопантомограмму получают иным путем. Пациент фиксирует голову в специальном приспособлении, захватывает зубами пластину в одноразовом чехле и остается в неподвижном состоянии, пока мобильная часть аппарата совершает полный оборот вокруг головы.
Безопасен ли рентген зубов для здоровья человека?
В соответствии с СанПиН 2.6.1.1192-03, максимально допустимая годовая доза облучения при проведении диагностических рентгенологических процедур составляет 1000 мкЗв (микрозиверт) для взрослого и 300-400 мкЗв для ребенка.
Для ее получения в течение года надо пройти:
- 500 прицельных исследований зубов с использованием радиовизиографа;
- 100 процедур обычного рентгена с выводом изображения на пленку;
- 80 цифровых или 40 пленочных ортопантомографий (получение панорамного снимка).
Таким образом, стоматологический рентген практически при любых назначениях не выходит за рамки допустимых доз. Потому не оказывает отрицательного влияния на здоровье. Даже при получении пленочной ОПТГ доза облучения составляет максимум 30 мкЗв. При необходимости же сделать прицельный рентген зубов и применении радиовизиографии можно получить даже несколько снимков в течение одного приема. Без всякого риска для здоровья, так как разовая доза в этом случае составляет всего 2-3 мкЗв.
Существуют ли противопоказания к проведению рентген-исследования?
Рентген зубов не проводят пациентам с интенсивным кровотечением в полости рта, а также тем, кто находится без сознания или в критическом состоянии.
Относительным противопоказанием считается беременность. В этом состоянии женщинам нельзя проводить стоматологические процедуры, связанные с облучением, до 4-5 месяца. Но в каждом отдельном случае будущей маме необходимо лично консультироваться с врачом, так как ситуации бывают разные.
Кормящей женщине проводить рентгенологическое исследование можно. Но желательно прибегать к цифровым методам и после сеанса пропустить одно-два кормления.
Автор: Дмитрий Рогацкин
До недавнего времени лучевая диагностика в стоматологии рассматривалась как дополнительный метод обследования, то есть необязательный, без которого в принципе можно провести полноценное лечение. Однако в XXI веке ситуация кардинально изменилась, появились новые технологии, новые специальности и новые требования к обследованию и лечению пациентов. В настоящее время ни один цивилизованный стоматологический прием не обходится без детального радиодиагностического обследования пациента, и можно утверждать, что лучевая диагностика в стоматологии сейчас является одним из основных и наиболее востребованных методов исследования.
Главное отличие цифровой радиографии (радиовизиографии) от традиционной заключается в том, что в данном случае вместо пленки приемником изображения является сенсор, воспринимающий излучение и передающий информацию на компьютер. Оборудование, необходимое для радиовизиографии, последовательно состоит из источника излучения, устройства для считывания информации, устройства для оцифровывания информации и устройства для воспроизведения и обработки изображения.
В качестве источника излучения используются современные малодозовые генераторы с минимальным значением таймера, рассчитанные на работу в составе визиографического комплекса. Собственно визиограф состоит из сенсора, представляющего собой датчик на основе CCD- или CIMOS-матрицы, аналогово-цифрового преобразователя и компьютерной программы, предназначенной для оптимизации и хранения снимков.
Исходные цифровые снимки на первый взгляд могут несколько отличаться от привычных пленочных, поэтому нуждаются в обработке с использованием опций программного обеспечения. Наиболее качественным является тот снимок, который по визуальному восприятию наиболее близок к аналоговому, поэтому, даже несмотря на самые высокие технические характеристики визиографа, качество конечного изображения во многом зависит от возможностей программы и умения специалиста с ней работать.
На сегодняшний день самым распространенным и востребованным в амбулаторной практике методом лучевого исследования является интраоральная радиография зубов, или внутриротовой снимок зуба. Иногда внутриротовые снимки зубов называют прицельными, что неправильно. Прицельным называется снимок, выполненный вне стандартной укладки, а стандартизированные исследования именуются соответственно методу позиционирования.
На терапевтическом приеме в процессе эндодонтического лечения должно быть сделано не менее трех внутриротовых снимков каждого исследуемого зуба:
- диагностический снимок необходим для оценки состояния тканей периодонта на момент обследования, постановки диагноза, определения количества и формы корней, направления каналов, выбора тактики лечения.
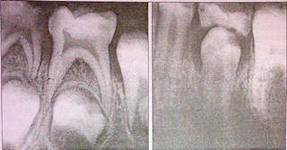
- измерительный снимок - снимок зуба на этапе лечения с введенными в каналы эндодонтическими инструментами с фиксированной стоппером длиной рабочей части или верификаторами после инструментальной обработки каналов. Если ортогональная проекция выполнена корректно, при условии точной калибровки программы визиографа и отсутствии проекционного искажения для резцов и премоляров некоторые измерения могут быть проведены по диагностической радиограмме. Для многокорневых зубов предпочтительно измерение длины каналов с помощью эндодонтических инструментов (рис. 1), апекслокатора или по трехмерному снимку.
- контрольный снимок делается непосредственно после окончания эндодонтического лечения с целью определить, насколько качественно запломбированы корневые каналы, а также через определенное заданное время, дабы удостовериться в отсутствии или выявить наличие осложнений (рис. 2). При исследовании многокорневых зубов и в случаях, когда имеется дополнительный канал, на снимке, выполненном с орторадиальным направлением луча (прямая проекция), корневые каналы часто накладываются друг на друга, что значительно затрудняет диагностику и может привести к ошибке в процессе лечения. Для получения раздельного изображения корневых каналов используется радиография с косым (эксцентрическим) направлением центрального луча (рис. 1). Применительно к каждому конкретному случаю выбирается мезиальный или дистальный наклон (ангуляция) тубуса в горизонтальной плоскости (подробнее см.: Рогацкин Д. В., Гинали Н. В. Искусство рентгенографии зубов, 2007).
В идеале максимум информации о топографии корней и состоянии тканей периодонта может быть получен при проведении полипозиционной радиографии. В данном случае с диагностической целью делается три снимка — один в прямой, с орторадиальным направлением луча, и два в косой проекции — с дистально-эксцентрическим (рис. 1) и мезиально-эксцентрическим направлением луча (соответственно, прямая, задняя косая и передняя косая проекции).
Важнейшими аспектами успешной внутриротовой радиографии являются стандартизация и последовательная коррекция манипуляций. Под стандартизацией манипуляций подразумевается способность специалиста, проводящего лучевое исследование, выбрать оптимальный для каждого случая метод и сделать серию идентичных снимков вне зависимости от положения, состояния пациента и времени, отделяющего одно исследование от другого. То есть, если диагностический или измерительный снимок признан качественным, каждый последующий уточняющий и контрольный должны быть сделаны с теми же пространственными и техническими установками и каждое последующее изображение должно быть идентично предыдущему (рис. 1, 2).

Во всем мире производством и описанием внутриротовых снимков зубов занимаются непосредственно сами врачи-стоматологи, поэтому каждый квалифицированный специалист обязан не только владеть основами техники позиционирования, но и знать алгоритм описания интраоральной радиограммы зуба (ИРЗ, IO dental radiograf). К сожалению, практикующие врачи не всегда логично интерпретируют изображение и используют некорректные обозначения. Например, такое расхожее выражение, как «разрежение костной ткани с четкими границами», уже содержит в себе три ошибки.
Во-первых, термин «разрежение», или рарефикация (от rare — редкий), подразумевает снижение плотности ткани за счет уменьшения количества твердой составляющей (декальцинации), но без разрушения основной структуры костной ткани. В классическом варианте рарефикация — это признак или характеристика остеопороза. В процессе развития, например, радикулярной кисты, да и в любых других периапикальных процессах кость в периапексе не сохраняется, она полностью разрушается, и, таким образом, термин «разрежение» абсолютно неверно характеризует имеющийся в периапексе патологический процесс.
Во-вторых, для описания формы двухмерной фигуры на рисунке следует использовать определение «контур», а не «граница». В-третьих, квалифицированное чтение снимка состоит из трех этапов — констатации, интерпретации и заключения. Под констатацией подразумевается фактическое описание двухмерного рисунка в режиме негативного изображения, полученного при исследовании. Интерпретация — это сопоставление полученных графических данных с клиническим опытом специалиста, на основе чего делается заключение, то есть ставится радиологический диагноз. Таким образом, определение «разрежение костной ткани с четкими контурами» подразумевает констатацию визуального обнаружения очага радиопросветления (радиолюценции) с четким контуром, что клинически соответствует деструкции костной ткани при наличии апикальной гранулемы или радикулярной кисты. Точно так же некорректным, например, является использование в описании определения «периодонтальная щель», поскольку такого анатомического образования не существует. Правильное название видимой на снимке структуры, окружающей корень, — пространство периодонтальной связки (periodontal ligamentum).
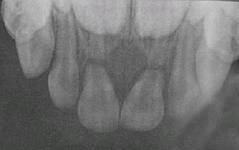
Кроме того, стоматологи традиционно «видят» только зону деструкции и совершенно не обращают внимания на зону интоксикации, представленную перифокальным остеосклерозом. Данный элемент изображения, представленный зоной уплотнения костной ткани по краю деструкции, указывает на наличие хронической интоксикации и очерчивает истинную протяженность патологического очага (рис. 3). Перифокальный остеосклероз соответствует состоянию хронического абсцедирования и не встречается в случае наличия стерильных деструктивных процессов (доброкачественные опухоли, кисты различного генеза (рис. 4), апикальных гранулем вне состояния нагноения (экзацербации).

Подобных нюансов существует еще много, но если обобщить все вышесказанное и учесть определенные традиции описания снимка зуба, в качестве схемы можно рекомендовать следующие алгоритмы.
1. Пульпит.
1.1. На внутриротовом периапикальном снимке (как вариант, ИРЗ, интраоральная радиограмма зуба) зуба N патологические изменения костной ткани в области верхушки корня визуально не определяются (вариант: видимых патологических изменений нет).
1.2. Определяется расширение пространства периодонтальной связки в периапикальной области.
1.2.1. Тень пломбировочного материала в канале не прослеживается.
2. Острый и хронический апикальный периодонтит (К04.4; К04.5).
2.1. На внутриротовом периапикальном снимке зуба N патологические изменения костной ткани в области верхушки корня визуально не определяются.
2.2 . Определяется расширение пространства периодонтальной связки в периапикальной области.
2.3 . Расширение пространства периодонтальной связки на всем протяжении.
2.4 . Расширение пространства периодонтальной связки на всем протяжении, деструкция твердой пластинки альвеолы (lamina dura) в периапикальной области.
2.5. В периапикальной области определяется усиление плотности костного рисунка в виде перифокального остеосклероза без четких контуров, клинически соответствующее состоянию после эндодонтического лечения с остаточной интоксикацией.
2.6.1. В периапикальной области визуально определяется тень, соответствующая по плотности и конфигурации пломбировочному материалу.
2.6.2. Тень пломбировочного материала определяется в виде нескольких фрагментов (конгломерата), располагающихся в непосредственной близости к апексу (на удалении N мм).
2.6.3. Определяется в виде непрерывной линейной структуры, соответствующей по плотности и конфигурации фрагменту гуттаперчевого штифта (протяженность указывается).
2.7.1. Тень пломбировочного материала в канале не прослеживается.
2.7.2. Прослеживается на всем протяжении.
2.7.3. Прослеживается фрагментарно, радиологически апекс обтурирован.
2.7.4. Прослеживается фрагментарно, располагается пристеночно, тень пломбировочного материала неоднородна (другое), апекс не обтурирован.
2.7.5. Прослеживается от устья на протяжении ½ длины корня, просвет корневого канала в апикальной части корня визуально не определяется (не прослеживается).
2.7.6. Просвет корневого канала не прослеживается на всем протяжении корня.
2.7.7. В области средней трети корня визуально определяется тень металлической плотности, по конфигурации соответствующая фрагменту эндодонтического инструмента (каналонаполнитель? другое, протяженность фрагмента указывается).
3. Периапикальный абсцесс (К04.6-7), апикальная гранулема, радикулярная киста (К04.8).
3.1. В области верхушки корня визуально определяется деструкция (рациолюценция, радиопросветление) костной ткани без четких контуров, в виде участка сниженной плотности, с частичным сохранением характерного костного рисунка (протяженность указывается).
3.2.1. Определяется радиопросветление, соответствующее деструкции костной ткани, распространяющейся (например) от средней трети дистальной поверхности корня N на область межальвеолярной перегородки.
3.2.2. В области (например) средней трети корня определяется линейное снижение плотности рисунка с поперечной протяженностью, клинически соответствующее нарушению целостности твердых тканей корня (фрактура) без смещения фрагментов.
3.3. В области верхушки корня визуально определяется радиопросветление, соответствующее деструкции костной ткани, с четкими контурами округлой формы (протяженность указывается).
3.4. Очаг деструкции костной ткани с четкими контурами округлой формы (протяженность указывается), по контуру очага на всем протяжении определяется усиление плотности костного рисунка окружающей ткани в виде перифокального остеосклероза без четких контуров.
3.5. В просвете очага деструкции определяется тень, соответствующая по плотности и конфигурации фрагменту пломбировочного материала (гуттаперчевого штифта, фрагмента эндодонтического инструмента).
3.6. С четкими контурами округлой формы, с тенденцией распространения процесса в сторону периапикальной области такого-то зуба (указывается соседний зуб).
3.7. Распространяющееся на область межкорневой перегородки.
3.8. Визуально определяемая область просветления (деструкции) костной ткани частично (в полном объеме) проецируется на область альвеолярной бухты верхнечелюстного синуса (нижнечелюстного канала, грушевидного отверстия, другое).
3.9. Кортикальная пластинка нижней стенки верхнечелюстного синуса в области проекции радиопросветления сохранена на всем протяжении (прослеживается фрагментарно, не прослеживается).
3.10. Кортикальная пластинка нижней стенки верхнечелюстного синуса в области проекции деструкции сохранена на всем протяжении, отмечается изменение ее конфигурации и усиление плотности рисунка окружающих тканей, определяющееся как образование округлой формы, выступающее в просвет синуса.
Читайте также:

