Лабораторные методы исследования зубов
Опубликовано: 16.04.2024
Лабораторные методы обследования пациентов относится к дополнительным методам исследования. Лабораторная диагностика обеспечивается применением как общеклинических, так и сложных биохимических и морфологических методов.
В стоматологии широко применяют микроскопические и серологические исследования, а также общеклинические (клинический анализ крови, мочи и др.) методы.
Микроскопические методы исследования. В стоматологии их используют для определения клеточного состава раневой поверхности, качественных изменений клеток слизистой оболочки, бактериального состава поверхности слизистой оболочки полости рта, раны или пародонтального кармана. В зависимости от цели различают цитологический метод, гистологическое исследование биоптата и бактериологическое исследование.
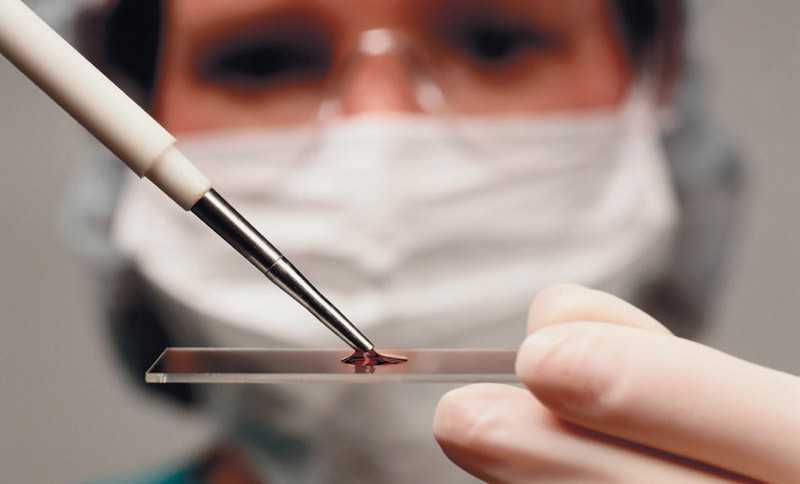
1. Цитологический метод основан на изучении структурных особенностей клеточных элементов и их конгломератов. Материал для цитологического исследования: - мазок-отпечаток, - мазок-соскоб с поверхности слизистой оболочки, эрозии, язвы, свищей, пародонтальных карманов, осадок промывной жидкости, использованной для полоскания рта, и пунктат участка, расположенного в глубоколежащих тканях. • Мазок-отпечаток с раневой поверхности получают двумя способами. Первый способ: хорошо обезжиренное стекло прикладывают к эрозии или язве слизистой оболочки полости рта, красной каймы губ в доступных участках. Второй способ: стерильную резинку с поперечным размером 5x5 мм прикладывают к раневой поверхности, затем делают отпечатки на обезжиренном стекле. Недостаток метода - отсутствие возможности получить достаточное количество материала. • Мазок-соскоб получают следующим образом: с исследуемого участка удаляют некротические массы, затем стоматологическим шпателем или гладилкой производят соскоб. Кюретажную ложечку используют для получения материала из свищевых ходов, с уплотненных краев язв, при этом следует избегать попадания крови на предметное стекло. Пункцию используют при необходимости получить материал из участка уплотнения, из увеличенных лимфатических узлов и др. Ее выполняют шприцем объемом 5-10 мл и инъекционной иглой 6-8 см. Путь инъекционной иглы выбирают наиболее короткий и безопасный. Одной-двух капель полученного материала обычно достаточно для изучения клеточного состава исследуемого участка. Полученный материал высушивают, фиксируют, окрашивают, исследуют под микроскопом.
При диагностике руководствуются не только результатами цитологического исследования, но и клиническими данными; при направлении материала на цитологическое исследование необходимо указывать клинический диагноз. Несовпадение клинического и цитологического диагнозов при некоторых заболеваниях слизистой оболочки полости рта (пузырчатке) - показание к повторному цитологическому исследованию. Объекты исследования в стоматологии - эрозии, язвы, трещины, пузыри и пузырьки. Особое внимание следует уделять эрозиям, язвам, трещинам с длительным течением и признаками гиперкератоза по периферии.
2. Биопсия – прижизненное иссечение тканей для микроскопического (гистологического) исследования с диагностической целью. Она позволяет с большой точностью диагностировать заболевание; в материале, предназначенном для исследования, при его правильной фиксации не происходит изменений, связанных с аутолизом. Биопсию выполняют в случаях, когда установить диагноз другими методами не удается и при необходимости подтверждения клинических предположений.
3. Бактериологическое исследование - бактериоскопия материала, получаемого с поверхности слизистой оболочки полости рта, язв, эрозий. Его используют во всех случаях, когда необходимо уточнить причину поражения слизистой оболочки, при специфических заболеваниях, гнойном воспалении, для определения бациллоносительства. Часто установить причину инфекционного поражения не удается из-за наличия в полости рта огромного количества микроорганизмов. Возбудителей специфической инфекции (сифилис, туберкулез, гонорея, актиномикоз, лепра, грибковые заболевания) определяют с помощью бактериологических исследований. Материал для исследования берут утром натощак до чистки зубов или через 3-4 ч после приема пищи и полоскания. При получении материала для бактериологических исследований соблюдают определенный порядок: 1) до взятия мазков не следует применять никаких лекарственных полосканий; 2) перед взятием мазков больному рекомендуют прополоскать рот теплой водой; 3) поверхность язвы очищают стерильным марлевым тампоном; 4) материал берут из глубины язвы; 5) полученный материал немедленно направляют в лабораторию; 6) посев на специальные среды может быть произведен непосредственно в кабинете. Несоблюдение этого порядка может привести к ложноотрицательному заключению.
Серологическое исследование - методы изучения определенных антител и антигенов в сыворотке крови больного, выявление антигенов микроорганизмов или тканей для их идентификации, основанные на реакциях иммунитета. Серологическими пробами выявляют лиц, инфицированных вирусом иммунодефицита человека (ВИЧ).
Диагностика лекарственной аллергии. Условно можно выделить следующие основные методы диагностики лекарственной аллергии: сбор аллергологического анамнеза, постановка кожных и провокационных проб, проведение лабораторных исследований, в том числе неспецифических (увелич-е эозинофилов и глобулинов) и специфических тестов (к группе этих методов относятся реакция бласттрансформации лимфоцитов (РБТЛ), реакция торможения миграции лейкоцитов (РТМЛ), реакция торможения миграции макрофагов (РТММ), и т.д). В стоматологической практике используют следующие провокационные пробы: • подъязычную: аллерген вводят под язык и учитывают развитие воспаления слизистой оболочки рта; • лейкопеническую: до и через 20—40 мин после введения аллергена подсчитывают число лейкоцитов. Уменьшение его более чем на 1000 клеток в 1 мм 3 является показателем сенсибилизации к данному аллергену; •тромбоцитопенический индекс, основанный на агглютинации тромбоцитов в периферической крови комплексами антиген—антитело и уменьшении их количества после введения аллергена. ВАЖНО помнить, что аллергические реакции дозанезависимые, поэтому провокационные пробы являются небезопасными! И все различные аллергопробы делают аллергологи, поэтому при подозрении на аллергию консультация аллерголога.
Общий клинический анализ крови. Анализ включает определение количества гемоглобина, числа эритроцитов и лейкоцитов, цветового показателя, подсчет лейкоцитарной формулы. Абсолютными показаниями к проведению анализа являются наличие в полости рта участка некроза слизистой оболочки, длительно не заживающих язв, а также возникновение подозрения на заболевание органов кроветворения. Опыт показывает, что нередко больные с заболеваниями крови в первую очередь обращаются к стоматологу, так как изменения могут проявляться прежде всего на слизистой оболочке рта. ВАЖНО! СОЭ — скорость оседания эритроцитов — не является показателем, специфическим для какого-либо определенного заболевания, однако увеличение СОЭ всегда указывает на наличие патологического процесса.
Микробиологические исследования предполагают изучение количественного и видового состава микрофлоры и ее чувствительности к антибактериальным препаратам. Количественный состав микрофлоры определяют несколькими методами. Наиболее быстрый и доступный - метод фазово-контрастной микроскопии.
Методы молекулярно-биологической диагностики позволяют выявить типы патогенных микроорганизмов, которые значительно влияют на характер и течение воспалительных заболеваний пародонта. В последние годы используют метод обнаружения микроорганизмов на основе анализа полимеразноцепной реакции (ПЦР): выявляют не живые бактерии, а их нуклеиновые кислоты. Ее преимущества - высокая специфичность, быстрота (несколько часов), необязательное присутствие живых микроорганизмов, т.е. не требуется специальных условий для транспортировки.
Для молекулярно-биологического метода на одном или нескольких местах взятия проб бумажные штифты пинцетом вводят в пародонтальные карманы и оставляют на 20 с. Затем бумажные штифты отправляют в микробиологическую лабораторию.
Молекулярная биологическая диагностика на основе ПЦР позволяет, кроме оценки тяжести пародонтальной инфекции, дать индивидуальные рекомендации местного и (или) системного антибактериального лечения.
Биохимическое исследование крови, мочи и др. Исследование на содержание глюкозы проводят при клиническом подозрении на сахарный диабет (сухость во рту, хронический рецидивирующий кандидоз, болезни пародонта и др.).
6. Диагноз и его обоснование. Дифференциальный диагноз. Планирование лечения. Диагноз — заключение о сущности болезни и состоянии пациента, выраженное в принятой медицинской терминологии и основанное на всестороннем систематическом изучении пациента.
После изложения в истории болезни результатов основных и дополнительных методов исследования формулируют диагноз заболевания. Диагноз пишут на русском языке в соответствии с принятой классификацией клинической или Международная классификация болезней 10-го пересмотра (МКБ-10).
Заболевание диагностируют на основании:
• данных объективного исследования;
• данных дополнительных методов исследования.
Иногда обычных обследований зубов недостаточно для того, чтобы точно определить диагноз или назначить целенаправленное эффективное лечение и профилактику нового заболевания. В этом случае осуществляются дополнительные исследования, некоторые из которых применяются и в других областях медицины.
Клинический анализ крови
Клинический анализ крови – это едва ли не самое частое лабораторное исследование, в ходе которого определяют число эритроцитов, содержание гемоглобина и т.п. Это позволяет выяснить, насколько тяжела болезнь и каковы реактивные способности организма.
Гистологическое исследование
Этот метод исследования используют для того, чтобы установить или подтвердить диагноз при наличии труднозаживающих язв, опухоли, инфильтрации или других поражений полости рта. Материал для исследования берется с участка на границе патологической и здоровой ткани. Сейчас этот метод часто заменяют цитологическим исследованием.
Цитологическое исследование
Данное исследование проводится для изучения динамики состояния слизистой под протезом, либо для проведения дифференциальной диагностики воспалительных процессов слизистой полости рта и разнообразных онкологических заболеваний.
Электроодонтодиагностика
Этот метод позволяет оценить возбудимость чувствительных нервов зуба в ответ на их раздражение током. Если зуб полностью здоров, то порог его раздражения находится в районе двух-шести мкА. При глубоком кариесе порог повышается до 20 мкА, при воспалении пульпы – до 20-50 мкА. Если коронковая часть пульпы погибла, то порог чувствительности возрастает до 60 мкА, а если погибла еще и корневая пульпа, то он доходит до сотни микроампер.
Термоодонтодиагностика
Данный метод также представляет собой оценку состояния возбудимости нервов зуба, но уже при помощи температурного раздражителя. Для этого применяется охлажденная вода, поток воздуха и разогретая гуттаперча. Если при воздействии температуры болевая реакция возникает, но резко проходит, то можно говорить о кариозном процессе. Если же боль сильная и при этом длительная, то существует вероятность воспалительного процесса уже в пульпе зуба.
Реодентография
Этот метод позволяет оценить состояние пульпы зуба на основании графической регистрации потока крови по сосудам пульпы. При помощи этого метода можно отличить друг от друга средний кариес и глубокий кариес, глубокий кариес и пульпит и различные формы пульпита, а также в целом определить витальность зубной пульпы. Реодентографию применяют для того, чтобы проконтролировать состояние пульпы зуба после его одонтопрепарирования под коронку либо для оценки состояния тканей под коронками.
Создание диагностической модели челюстей
При помощи диагностической модели можно поставить диагноз, проконтролировать лечение, оценить начальное состояние и его изменения. Многие измерительные приемы можно осуществить только на модели, а некоторые с ее помощью делать намного удобнее.
Обследование больного при наличии металлических включений
Для создания зубных протезов в стоматологии используют нержавеющую сталь, припой, а также титановые, золотые, золото-платиновые, серебряно-палладиевые и кобальто-хромовые сплавы. В составе этих материалов может содержаться больше десятка металлов, так что при создании коронок и протезов очень важно тщательно соблюдать технологию изготовления. Любое нарушение может спровоцировать патологическую реакцию на протез. Микроэлементы с протезов могут поступать в слюну из-за износа металлической поверхности, коррозии и по ряду других причин. А если в полости рта присутствует два металла, то в составе со слюной создается гальванический элемент, продуцирующий ток. Микротоки, в свою очередь, способны вызывать парестезию, плоский лишай и лейкоплакию.
При клиническом обследовании людей с металлическими протезами в стоматологическую карту больного нужно внести множество данных:
- Время появления жжения или привкуса металла, их характер и интенсивность;
- Время протезирования;
- Материал и внешний вид протеза;
- Количество единиц в протезе;
- Количество паяных соединений;
- Состояние слизистой;
- Лечился ли пациент до этого момента и к чему привело лечение.
Также важно собрать данные клинико-лабораторных исследований, может даже понадобиться общеклиническое обследование и заключение от невропатолога и терапевта. При объективном обследовании обязательно нужно оценить состояние слизистой: ее влажность, цвет, отечность и наличие патологических изменений и эрозий.
Определение электрохимических потенциалов с помощью биопотенциометра
Суть этого метода заключается в следующем: один электрод, обычно хлористоводородный, приводится в контакт с областью под языком. Второй электрод поочередно подносят к заранее выбранным участкам слизистой или к имеющимся искусственным включениям, таким как протезы, пломбы, вкладки и т.п. В норме разница потенциалов не должна быть больше 50 мВ. Если же регистрируются большие значения, то нужно провести тщательное обследование и выяснить и устранить причинное металлическое включение.
Определение порога вкусовой лабильности
Суть данного метода в определении состояния вкусового анализатора в зависимости от показателей порогов вкусовой чувствительности и длительности скрытого периода ощущений. Порог определяется при помощи различных веществ:
- На сладкое – раствора глюкозы в концентрации от 0,1 до 20% и выше;
- На соленое – раствор поваренной соли от 0,1% и выше;
- На кислое – вино-каменную кислоту в концентрации -0,15% и больше;
- На горькое – раствор хинина соляно-кислого в очень малых концентрациях – от 0,0002% и выше.
За вкусовой порог принимается величина минимальной концентрации, при которой вещество характеризуется пациентом правильно. Проводят исследование спустя полтора-два часа после приема пациентом пищи.
Исследование слюны
Это исследование проводят не только при наличии во рту металлических включений – оно также помогает определить количество слюны, скорость ее секреции, вязкость, количество осадка и содержание в ней неорганических и органических компонентов. При обследовании при наличии металлических включений роль также играет рН слюны.
В среднем за сутки у человека вырабатывается один литр слюны. Если у пациента есть жалобы на повышенное слюноотделение или наоборот, сухость во рту, то определяется скорость слюноотделения. Для этого пациент 20 минут сплевывает слюну в пробирку. Сбор слюны осуществляется утром и натощак.

По количеству слюны в пробирке определяется скорость слюноотделения, потенциометрически определяется рН слюны, остальные показатели определяются при анализе собранной жидкости.
Другие инструментальные методы исследования
- Определение угла наклона зуба или зубов;
- Зубовреопародонтография;
- Эхоостеометрия;
- Измерение выносливости зубного аппарата к горизонтальной и вертикальной нагрузке;
- Полярография;
- Гнадинамоментрия;
- И т.п.
Все эти методы применяются для того, чтобы установить или уточнить диагноз. Из в стоматологии очень много, и они используются в разных клинических случаях и по различным показаниям.
Только совокупность всех доступных методов лабораторной диагностики позволяет всесторонне обследовать пациента для выявления этиотропного агента, постановки правильного диагноза и, соответственно, назначения адекватного лечения.
Методы лабораторной диагностики воспалительных заболевания тканей пародонта можно систематизировать следующим образом:
• микробиологические;
• иммунологические;
• биохимические;
• цитологические.
Развитие воспалительных изменений в пародонте является следствием повреждающего влияния зубного налета, бактериальная флора которого является первичным фактором, вызывающим поражения пародонта при гингивите и пародонтите.
Для адекватного лечения ВЗП необходимо знать механизмы формирования микробной зубной бляшки, как причинного фактора этих заболеваний.
Зубная бляшка является продуктом микробного размножения. Она состоит из микробных масс, которые прикрепляются к вторичной кутикуле (пелликуле).
Зубная бляшка — это структурированное формирование, состоящее, главным образом, из микроорганизмов, которое визуально определяется на зубах через 1 —2 дня после прекращения чистки зубов в виде белого, сероватого либо желтоватого зубного налета. Ее постоянный прогрессирующий рост сдерживается током слюны, движением губ, языка, пищевого комка, особенно на верхних 2/3 коронок зубов. Поэтому бляшка скапливается и созревает именно в придесневых областях и межзубных промежутках. В 1 мг субстрата зрелой зубной бляшки содержится до 300 млн микроорганизмов.
Наряду с плотно прикрепленной к зубу бляшкой существуют и рыхлые микробные скопления на стенках внутри ПК. В ряде случаев именно рыхло прикрепленные микроорганизмы имеют решающее значение в развитии агрессивных форм пародонтита.
В отличие от структурированной плотной тесно связанной с поверхностью зуба бляшки, мягкий зубной налет представляет собой неструктурированную аморфную практически не скрепленную с поверхностями зуба субстанцию. Эта субстанция состоит из микроорганизмов, слущившихся эпителиальных клеток, лейкоцитов и смеси слюнных белков и липидов с частицами пищи. Мягкий зубной налет легко определяется визуально без индикаторов и удаляется простой струей воды.
На основе исследования механизмов взаимодействия между различными бактериями налета и хозяином разработана классификация пародонтальных микробных комплексов. Микробные комплексы поддесневых бляшек различаются по частоте встречающихся в их составе микроорганизмов. Выделяют красный, зеленый, желтый, пурпурный, оранжевый микробные комплексы, которые также способны вызывать поражения пародонта и другие заболевания полости рта.
Данные литературы позволяют утверждать, что при поражениях пародонта как для диагностики, так и для выбора адекватного этиопатогенетического лечения необходим микробиологический анализ. Успех и неуспех лечения часто зависят от того, удается ли идентифицировать возбудителя того или иного заболевания.
В начале истории микробиологии микроорганизмы дифференцировали только с помощью красителей: например, микроорганизмы, окрашивающиеся красителем по Граму (грамположительные) и неокрашивающиеся (грамотрицательные). Разработанные более 100 лет назад техники окрашивания используются для идентификации отдельных видов микроорганизмов и сегодня.
При определении микрофлоры полости рта в настоящее время применяется целый ряд классических методов. Так, для изучения качественного состава микрофлоры идентифицируют микроколонии и/или микробные тела при микроскопии. Количественную оценку микрофлоры проводят путем посева на селективные и неселективные среды с последующим подсчетом колоний микроорганизмов. При выборе метода лечения оценивают чувствительность микрофлоры к лекарственным препаратам.
Вместе с тем за последние полтора столетия были разработаны и внедрены в лабораторную практику десятки новых методов изучения микрофлоры, такие как проточная цитометрия, серологические исследования, анализ белков, сравнение ДНК-последовательностей и др. Однако многие из этих методов требуют приготовления бактериальных культур, что радикально удлиняет время анализа (например, проточная цитометрия), к тому же после культивирования невозможно определить начальную концентрацию микроорганизма в образце, соотношение погибших и живых клеток.
Биохимические методы, основанные на определении специфических для каждого типа клеток соединений (ферментов, витаминов, кислот и пр.), также нельзя считать стопроцентно пригодными для идентификации, поскольку многие микроорганизмы имеют сходные характеристики.
Сравнительно недавно для идентификации бактерий стали использовать масс-спектроскопию. Масс-спектрометр сортирует молекулы клетки по соотношению молекулярная масса/заряд и составляет характеристические наборы значений для каждого типа клеток. Этот метод также ограниченно годен для диагностики, поскольку клетки разных видов микроорганизмов часто обладают очень сходными молекулами, а количество этих молекул может сильно варьировать на разных стадиях клеточного цикла.
Высокоспецифичными методами определения микробных антигенов являются иммуноблоттинг и полимеразная цепная реакция, но и они имеют свои недостатки.
- Вернуться в оглавление раздела "Стоматология."
Последнее обновление: 24.02.2021
Кариес – патологический процесс, протекающий в зубных тканях и приводящий к образованию в них полостных дефектов.
Выбор метода диагностики кариеса зубов зависит от стадии его развития и локализации повреждений на зубах.
Пока кариес находится на стадии пятна, выявить его наличие самостоятельно крайне трудно, поскольку болезнь может протекать практически бессимптомно. Чаще всего обнаружить ее можно только при помощи специальных средств и современного оборудования на приеме у стоматолога.
Диагностировать средний и глубокий кариес проще, как самому человеку, так и врачу – для этого он использует зеркало и зонд.
Методы диагностики кариеса
Самостоятельное выявление болезни
Человек может самостоятельно обнаружить у себя наличие кариеса при чистке зубов или визуальном осмотре полости рта в зеркале. Поврежденные места имеют белые или темно-коричневые пятна. Особенно внимательно следует осматривать участки возле пломб. Если изменение цвета зубной эмали сопровождается неприятными ощущениями во время жевания пищи, употребления горячих или холодных напитков, это свидетельствует о возникновении кариеса.
Самостоятельно обнаружить болезнь можно также при помощи обыкновенной зубной нити. Если нить повреждается во время чистки зубов, это может быть первым признаком развития заболевания.
Если во время самостоятельного осмотра были обнаружены какие-либо из признаков кариеса, необходимо срочно посетить стоматолога, чтобы предотвратить развитие болезни и сохранить зуб. Стоит помнить, что самостоятельная диагностика поможет обнаружить заболевание только в 10 случаях из 100.
Визуальная диагностика заболевания
В первую очередь, стоматолог проводит визуальный осмотр полости рта. Он обращает внимание на наличие ярко-выраженных пятен, а также на появление участков с шероховатостями на эмали. При помощи зонда врач обнаруживает неровные участки и спрашивает пациента о наличии или отсутствии неприятных ощущений во время диагностики. При помощи зеркала каждый зуб внимательно осматривается со всех сторон.
Процесс осуществляется для диагностики первичной стадии развития болезни. Зуб изолируется от отделяемой слюны и высушивается при помощи ватных тампонов. Поврежденные участки не имеют блеска, в результате высушивания они становятся матовыми. Это свидетельствует о наличии болезни.
Диагностика заболевания при помощи окрашивания
Для окрашивания эмали используются специальные кариес-маркеры (чаще всего синий метиленовый). Принцип данного метода заключается в том, что пораженные участки становятся заметными после окрашивания. Если участок эмали не имеет кариозных повреждений, синее вещество плавно стекает с зуба. Поврежденные шероховатые участки впитывают средство в свои поры и тем самым дают возможность стоматологу определить не только точное место поражения, но и его границы.
В некоторых клиниках для диагностики кариеса используется розовый наполнитель – фуксин, который наносится специальным тампоном. После проведения диагностики средство смывается.
Диагностика при помощи рентгена эффективна в следующих случаях:
- Для выявления течения заболевания в скрытой форме.
- Для обнаружения глубокого кариеса.
- Если предполагаемый участок кариозного образования скрывается между стенками зубов или находится под десной.
На снимке поврежденные участки выглядят светлее, чем здоровые ткани зуба. Недостаток данного метода в том, что он не позволяет обнаружить заболевание на ранней стадии.
Ортопантомограмма дает полную информацию о состоянии зубочелюстной системы человека и позволяет обнаружить поврежденные участки. Для проведения диагностики используют дентальный томограф. Преимущество данного метода в том, что доза излучения в несколько раз меньше, чем у рентгеновского аппарата, а полученная в результате обследования информация более точная.
Процедура проводится следующим образом: в ротовую полость помещается цифровой датчик и источник излучения, которые начинают движение в противоположном друг другу направлении. В результате на снимке видна только пораженная область, а здоровые участки представляют собой размытое пятно.
Данный метод основан на реакции зубов на температурные раздражения. Интенсивность раздражения определяется при помощи горячей или холодной воды, реже – эфира. Зубы орошаются из специального шприца, или на поврежденное место на непродолжительный срок прикладывается тампон из ваты, предварительно смоченный в холодной или горячей жидкости. Вывод о наличии заболевания или его отсутствии делается на основании болевых ощущений пациента. Если боль проходит через несколько секунд, это сигнализирует о наличии кариеса у больного, если неприятные ощущения длятся дольше – возможно, у пациента развился пульпит.
Исследование болезни с помощью электроодонтометрии
Данный метод является дифференцированным и на практике применяется редко. Используется для обнаружения пульпита и параллельно осуществляется диагностирование кариеса.
ЭОД основана на использовании электрического тока, при помощи которого определяется состояние нервных элементов пульпы. Нервная ткань приходит в состояние возбуждения в результате воздействия тока на зубные ткани. Перед проведением процедуры зуб изолируется от выделяемой слюны и тщательно высушивается, после чего на его поврежденные участки помещается активный электрод.
Болезненность процедуры минимальна – токовое воздействие прекращается сразу же после появления у пациента первых покалываний.
В большинстве случаев, данный метод используется для выявления других заболеваний, связанных с зубами, но применяется и для обнаружения кариеса. Процедура осуществляется в темном помещении. На поврежденный зуб наводят источник яркого света. Кариозные образования отличаются от здоровых тканей наличием на них темной полусферы. Во время данной диагностики пациент не испытывает болевых ощущений.
Данный метод заключается в исследовании поврежденных тканей при помощи ультрафиолетового света, который пропускается через специальный фильтр. Во время процедуры здоровые ткани становятся белоснежными, а поврежденные участки – темными. Четко заметны границы кариозных образований. Процедура безболезненна для больного.
Для процедуры используются специальные приборы компактных размеров отечественного или импортного производства. С их помощью зубы освещаются лазерным лучом, который помогает определить пораженный участок. Во время диагностики больной не испытывает неприятных ощущений.
Процедура предусматривает вскрытие зубной эмали в местах ее потемнения. Данный метод применяется не только для диагностики, но и для лечения больных участков, а также для определения размера предполагаемых повреждений.
Эмаль вскрывается в области зубных фиссур, после чего врач оценивает степень повреждения и размер участка. Полученные отверстия герметизируются специальным средством, которое оказывает антибактериальное действие и препятствует дальнейшему развитию кариозного процесса. Асепта предлагает зубные пасты, обогащенные минералами в легко усвояемой форме. Они укрепляют эмаль, что является лучшей профилактикой кариозных образований. Можно выбрать пасту для базового применения и сочетать ее со средством «АСЕПТА PLUS» РЕМИНЕРАЛИЗАЦИЯ, чтобы добиться максимального эффекта.
Использование шелковой нити для выявления заболевания
Данный метод является одним из самых простых, дешевых и безопасных для пациента. Используется для выявления кариозных образований на стенках между зубами. Процесс диагностики осуществляется следующим образом: стоматолог вводит шелковую нить в щель между зубами, после чего начинает медленно ее опускать и поднимать. Если нить цепляется, повреждается или рвется – это свидетельствует о наличии заболевания.
Однако данный способ несовершенен, поскольку нить может повредиться в местах установки пломбы или в случае наличия у пациента зубного камня.
Данное устройство считается самым эффективным способом обнаружения кариеса. С его помощью можно легко выявить заболевание еще до визуального обследования врачом.
Прибор представляет собой небольшой пульт управления, оборудованный двумя дисплеями. Принцип его работы основывается на способности поврежденного зуба отражать лазерные лучи иначе, чем они отражаются от здорового. Любые отклонения от нормы улавливаются прибором, и на экран поступает полученная информация. Кроме того, устройство подает звуковые сигналы при обнаружении даже минимальных кариозных повреждений.
Преимущества диагностики на детекторе кариеса:
- Болезнь выявляется на ранней стадии.
- Обнаруживаются пораженные места даже на соприкасающихся участках зубов.
- Прибор диагностирует кариес в корне зуба.
- Устройство обнаруживает наличие поражения дентина под пломбами.
- В процессе диагностики степень поражения зубов устанавливается с максимальной точностью.
- Безвредность процедуры.
- Безболезненность диагностики.
- Разрешается использовать аппарат для выявления болезней у маленьких детей и у беременных женщин.
Как диагностировать заболевание у беременных?
Кариес у беременных – одно из наиболее часто встречающихся заболеваний. Диагностика болезни начинается с подробного опроса врачом пациентки о характере и интенсивности болей, а также о наличии других заболеваний. После сбора информации врач проводит визуальный осмотр ротовой полости и диагностирует зубы на предмет наличия кариеса при помощи зонда, зеркальца, зубной нити и т.д. Беременным не назначают рентген для выявления заболевания, поскольку это может нанести вред плоду. Обычно стоматолог ограничивается визуальным осмотром или рекомендует аппарат «Диагнодент».
Зачем нужна дифференциальная диагностика?
Суть дифференциального метода диагностирования заключается в использовании совокупности всех вышеперечисленных методов для установления точного диагноза. О целесообразности того или иного метода диагностики принимает решение опытный стоматолог. Необходимость использования дифференциальной диагностики вызвана тем, что в некоторых случаях кариес легко перепутать с другими зубными заболеваниями.
Например, чтобы отличить гипоплазию от кариеса, используется кариес-маркер, пульпита от кариеса – термодиагностика и ЭОМ, некариозные поражения от кариеса – рентгеновский снимок.
Осуществить дифференциальную диагностику при помощи только визуальных методов осмотра практически невозможно.
Что будет, если своевременно не диагностировать заболевание?
Запущенная стадия заболевания, скорее всего, потребует хирургического вмешательства. Если не реагировать на болезненные ощущения и пытаться заглушить боль медикаментами, очень скоро в кариозной полости начнется процесс гниения. Вокруг корня может образоваться гранулема, которая со временем преобразуется в кисту. Если проигнорировать боль и не обратиться для оперативного лечения к стоматологу, пациент потеряет зуб.
Нелеченый кариес может также спровоцировать появление периодонтита или пульпита.
Периодонтит характеризуется воспалением околозубных тканей, которое приводит к сильным болям и необходимости удаления зуба. Пульпит является воспалением зубного нерва. При его появлении пациент чувствует сильную боль во время принятия пищи и жидкостей. В запущенной стадии больной может испытывать болезненные ощущения постоянно.
Если не заниматься лечением кариеса, наличие воспалительного очага в ротовой полости может вызвать следующие последствия:
- Возникновение хронической аллергии.
- Болезни суставов.
- Заболевания сердечнососудистой системы.
Меры профилактики
Профилактика кариеса направлена на укрепление минеральной структуры зубов. В первую очередь, необходимо обратить внимание на свой рацион и обеспечить организм достаточным количеством витаминов. Минимальное содержание углеводов в пище и соблюдение режима питания благоприятно сказываются на состоянии эмали. Необходимо употреблять достаточное количество овощей и фруктов, так как они являются своеобразной «природной щеткой» для очищения зубов. Орехи, молоко и творог, лук и кунжут способствуют укреплению зубов.
Для укрепления эмали можно дополнительно принимать лекарственные препараты, содержащие фтор (но только после согласования с лечащим врачом), а также глюконат кальция, фторированную соль и фторированную воду.
Регулярная чистка зубов снизит вероятность возникновения заболевания. Процедуру необходимо проводить два раза в сутки. Оптимальный размер щетки должен достигать длины трех зубов в ротовой полости человека. Не рекомендуется экономить на приобретении зубной пасты, поскольку качественная продукция содержит полезные микроэлементы, препятствующие возникновению кариозного процесса.
Здоровый сон, полноценный отдых и отсутствие стрессов также минимизируют риск возникновения болезни.
Необходимо два раза в год проходить обследование у стоматолога, чтобы обнаружить заболевание на ранней стадии и вылечить его. Только опытный специалист может поставить точный диагноз и прописать лечение.
Одним из методов профилактики болезни является своевременная чистка зубного налета и камней. Врач может провести эффективную противокариозную процедуру реминерализации эмали при помощи специальных средств, а также осуществить фторидпрофилактику.
Клинические исследования
Лабораторные исследования доказали, что регулярное применение профессиональной зубной пасты АСЕПТА РЕМИНЕРАЛИЗАЦИЯ уже через 4 недели улучшило состояние эмали на 64% и снизило чувствительность зубов на 66%.
Отчет по определению/подтверждению профилактических свойств средств индивидуальной гигиены полости рта «АСЕПТА PLUS» Реминерализация
врач-исследователь А.А. Леонтьев, зав. кафедрой профилактической стоматологии, д.м.н., профессор С.Б. Улитовский
Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова, кафедра профилактической стоматологии
Клинический опыт применения серии средств «Асепта»
Фукс Елена Ивановна ассистент кафедры терапевтической и детской стоматологии
Государственное бюджетное образовательное учреждение высшего профессионального образования Рязанский государственный медицинский университет имени академика И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации (ГБОУ ВПО РязГМУ Минздравсоцразвития России)
Клинические исследования антисенситивной зубной пасты «Асепта Сенситив» ( А.А. Леонтьев, О.В. Калинина, С.Б. Улитовский )
А.А. ЛЕОНТЬЕВ, врач-стоматолог О.В. КАЛИНИНА, врач-стоматолог С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПбГМУ им. акад. И.П. Павлова
Методы исследования в медицине. Чувствительность и специфичность метода. Что такое скрининг-тест? Степень риска диагностической манипуляции. Обзор современных методов исследования и их диагностическая ценность. Диагностика по методу Фолля. Квантовая и биорезонансная диагностика.
Современная медицина располагает большими возможностями для детального изучения строения и функционирования органов и систем, быстрой и точной диагностики каких-либо отклонений от нормы или заболеваний. Методы лабораторной диагностики в большей степени отражают проблемы на клеточном и субклеточном уровне (глава 1.4), но в то же время позволяют судить о “поломках” в конкретном органе. Чтобы увидеть, что происходит в данном органе, используют, в частности, инструментальные методы диагностики.
Некоторые исследования применяют только для выявления тех или иных специфических заболеваний. Однако многие диагностические процедуры универсальны и используются врачами разных специальностей (глава 2.1). Для выявления заболеваний, симптомы которых еще не проявились или проявились слабо, проводят скрининг-тесты. Примером скрининг-теста является флюорография, позволяющая обнаружить болезни легких на ранних стадиях. Скрининг-тест должен быть точен, относительно недорог, а его проведение не должно вредить здоровью и сопровождаться сильными неприятными ощущениями для обследуемого. К скрининг-тестам можно отнести некоторые лабораторные методы диагностики – анализы крови и мочи. Самое распространенное исследование – клинический анализ крови, который является основным методом оценки форменных элементов крови. Кровь для исследования обычно получают из капилляров пальца. Кроме числа эритроцитов, лейкоцитов и тромбоцитов, определяют процентное содержание каждого вида лейкоцитов, содержание гемоглобина, размер и форму эритроцитов, число ретикулоцитов (незрелых эритроцитов, еще имеющих ядро). Клинический анализ крови (таблица 2.1.1) позволяет диагностировать большинство заболеваний крови (анемии, лейкозы и другие), а также оценить динамику воспалительного процесса, эффективность проводимого лечения, вовремя обнаружить развивающийся побочный эффект препарата.
Таблица 2.1.1. Клинический анализ крови
| Показатель | Что показывает | Норма |
|---|---|---|
| Гемоглобин | Количество этого несущего кислород белка в эритроцитах | Мужчины: 140-160 г/л Женщины: 120-140 г/л |
| Число эритроцитов | Число эритроцитов в указанном объеме крови | Мужчины: 4-5·10 12 /л Женщины: 3,9-4,7·10 12 /л |
| Гематокритное число | Объемное соотношение плазмы крови и ее форменных элементов | Мужчины: 42-50% Женщины: 38-47% |
| Средний объем эритроцита | Общий объем эритроцитов, деленный на их общую численность | 86-98 мкм 3 |
| Число лейкоцитов | Число лейкоцитов в указанном объеме крови | 4-9·10 9 /л |
| Лейкоцитарная формула | Процентное соотношение лейкоцитов | Сегментоядерные нейтрофилы: 47-72% Палочкоядерные нейтрофилы: 1-6% Лимфоциты: 19-37% Моноциты: 3-11% Эозинофилы: 0,5-5% Базофилы: 0-1% |
| Число тромбоцитов | Число тромбоцитов в указанном объеме крови | 180-320·10 9 /л |
| Скорость оседания эритроцитов (СОЭ) | Скорость, с которой эритроциты оседают на дно пробирки | Мужчины: 2-10 мм/ч Женщины: 2-15 мм/ч |
Биохимический анализ крови (таблица 2.1.2) позволяет оценить содержание в ней электролитов (ионов натрия, калия, хлоридов, бикарбонат-ионов и других), ферментов, характеризующих состояние того или иного органа (щелочная фосфатаза, аланинаминотрансфераза и другие). Во время исследования определяют количество белка, глюкозы и токсических продуктов обмена, которые в норме выводятся почками (креатинин, мочевина). Кровь для биохимического анализа получают из вены. Существует еще множество анализов крови, позволяющих контролировать состояние различных органов и систем, а также косвенно оценивать состояние организма в целом.
Таблица 2.1.2. Биохимический анализ крови *
Данные приведены из книги “Современная медицинская энциклопедия” под редакцией Р. Беркоу, 2001 г.
относительное содержание:
преальбумины
альбумины
альфа1-глобулины
альфа2-глобулины
бета-глобулины
гамма-глобулины
Читайте также:

