Можно ли садиться за руль после зубного наркоза
Опубликовано: 23.04.2024
Допустимые состояния после лечения
- Изменение настроения или поведения (вялость, психомоторное или эмоциональное возбуждение) после лечения во сне;
- Отсутствие аппетита;
- Шаткость походки;
- Легкое головокружение;
- Умеренный отек нижней половины лица и губ;
- Субфебрильная (до 37,5 градусов) температура тела, которая может держаться в течение первых суток.
Когда нужно связаться с вашим лечащим врачом или анестезиологом?
- Если у вас рвота;
- Высокая температура тела (выше 38,5 градусов);
- Сильная вялость;
- Нарастающий отек лица, губ;
- Затрудненное или шумное дыхание, кашель;
- Возникшая и/или нарастающая сыпь.
Что нельзя делать после лечения в наркозе?
- Не стоит садится за руль автомобиля в течение 24 часов. В первые часы после общего обезболивания может нарушаться скорость реакции на изменение дорожной обстановки, возможно наличие выраженной сонливости.
- Исключите активную физическую нагрузку в ближайшие сутки;
- В течение суток после общего обезболивания не работайте со сложным оборудованием (газонокосилка, бензопила и другая потенциально опасная техника), которое при неправильной эксплуатации может быть опасна для вашего здоровья.
- Не принимайте в первые сутки после общего обезболивания никаких лекарств, если только прием не был согласован с вашим лечащим доктором. Некоторые лекарства могут неблагоприятно взаимодействовать с препаратами для наркоза (например, снотворные, транквилизаторы и другие).
- В течение суток после наркоза исключите приём алкоголя. В сочетании с лекарствами для общей анестезии он может отрицательно повлиять на ваш организм. Под алкоголем подразумеваются не только крепкие спиртные напитки, но и коктейли, пиво, вино.
- Исключите в первые сутки после наркоза из рациона кислую, острую, горячую пищу и газированные напитки.
Результат программы Anti-Age — заметный лифтинг нижней трети лица. Ваши зубы будут идеальной формы, цвет эмали станет на несколько тонов светлее. В итоге вы будете выглядеть на 5-7 лет моложе! Что такое антивозрастная стоматология? Anti-Age – новое направление в эстетической стоматологии. Это комплекс мер по коррекции возрастных изменений.
Мы относимся к профгигиене так же серьезно, как и к лечению зубов! У нас только сертифицированные специалисты с большим опытом. Всегда индивидуальный подход - мы учитываем особенности ваших зубов. Проведем гигиену максимально аккуратно и безопасно. Как курение влияет на зубы и десны? Никотин, аммиачные и феноловые соединения, входящие в состав.
Добрый день! Я Владимир Александровский, основатель и генеральный директор детской стоматологии Дентал Фэнтези, стоматологии для взрослых Belgravia Dental Studio, педиатрической клиники Фэнтези. Мы всегда жили по самым строгим правилам безопасности. Больше трех лет наши клиники работают по международным.
Итак, давайте разбираться в вопросе на основе доказательной медицины. Наши эксперты - стоматологи Belgravia Dental Studio. Начнём с влияния кариеса на общее здоровье любого человека Любая инфекция в ротовой полости (а кариес - это инфекция) ослабляет не просто иммунитет, но и местный иммунитет. Это наш барьер на пути любой.
Поздравляем, вам установили брекет-систему! Сделан большой шаг по направлению к правильному прикусу и красивой улыбке. Допустимый дискомфорт после установки брекетов Болезненность зубов, чувство онемения при накусывании и жевании, ощущения подвижности зубов. Это связано с .
Как носить сплинт (капы)? Время ношения капы определяет ваш лечащий врач. При круглосуточном режиме ношения снятие капы возможно только для чистки зубов. Зубы при этом не должны контактировать друг с другом. Длительность ношения определяет ваш лечащий врач. Необходимо периодически наблюдаться у врача.
Мы поздравляем вас с окончанием ортодонтического лечения! С сегодняшнего дня начинается ретенционный период - закрепление и сохранение достигнутых результатов. Для этого врач-ортодонт зафиксировал на ваши зубы и/или выдал на руки специальные аппараты – ретейнеры. Несъемный ретейнер на верхней и нижней челюсти Это тонкая.
Допустимые состояния после процедуры Возможны болевые ощущения в области удаленного и трансплантированного зуба, которые хорошо купируются обезболивающим. Может появиться отек на вторые-третьи сутки после операции. Это естественная реакция организма на хирургическое вмешательство. Отек начнет уменьшаться в.
Допустимые состояния после пластики (в т.ч. с применением десневого трансплантата) Возможны болевые ощущения в области раны, которые хорошо купируются обезболивающим. Может появиться отек на вторые-третьи сутки после операции. Это естественная реакция организма на хирургическое вмешательство. Отек начнет.
Из этой статьи Вы узнаете:
- сколько нельзя есть после удаления зуба,
- какие применять антибиотики и полоскания,
- через сколько можно курить после удаления зуба…
Статья написана хирургом–стоматологом со стажем более 19 лет.
Если вам только что удалили зуб – очень важно знать, что нужно делать после удаления зуба. Это позволит предупредить воспаление лунки, развитие кровотечения или отека, которые часто возникают вследствие ошибок поведения пациентов.
Например, очень часто пациенты сильно полоскают рот, что приводит к выпадению сгустка и развитию нагноения, или принимают аспирин (способствует кровотечению и образованию гематом)… Также в конце статьи вы сможете увидеть, как в норме должны выглядеть лунки удаленных зубов спустя различное время после удаления.

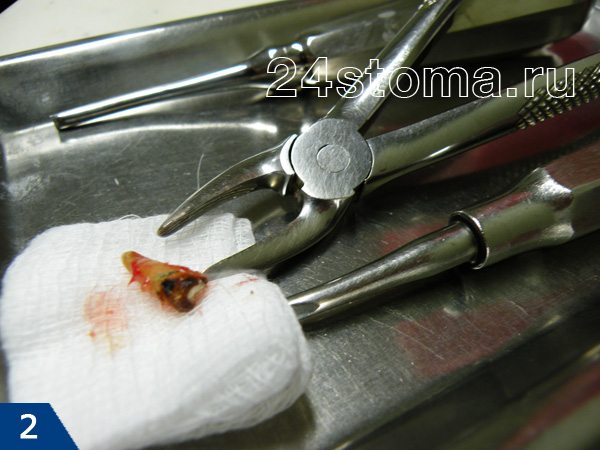

Удалили зуб: что делать после удаления
Ниже мы суммировали все рекомендации после удаления зуба, которые могут вам пригодиться: чем можно прополаскивать рот, можно ли курить после удаления зуба и можно ли пить алкоголь, через сколько можно есть после удаления зуба…
Все нижеследующие рекомендации приведены исходя их личного 15-летнего опыта работы хирургом-стоматологом, а также академических знаний. Но если вам будет что-то непонятно, то вы можете задать свой вопрос в комментариях внизу статьи.
1. Что делать с марлевым тампоном –
Сегодня удалили зуб: что делать после удаления с марлевым тампоном на лунке… Пропитанный кровью тампон – отличный рассадник инфекции. И чем дольше вы будете держать его в полости рта, тем больше будет риск развития воспаления в лунке удаленного зуба. Если у вас на лунке все еще лежит марлевый тампон, то его нужно срочно удалить. Желательно делать это без рывков и не строго вертикально, а вбок (чтобы не вытащить вместе с тампоном и кровяной сгусток из лунки).
Исключением может являться ситуация, когда лунка до сих пор подкравливает – в этом случае марлевый тампон можно подержать еще немного. Но лучше всего выплюнуть этот пропитанный слюной и кровью старый марлевый тампон, сделав из стерильного бинта новый, и положить его сверху на лунку (плотно прикусив).
Важно : слюна первое время в норме может окрашиваться в розовый цвет из-за выделения сукровицы (не стоит путать это с кровотечением). При этом не понятно почему многие пациенты перестают глотать слюну, а копят ее в полости рта. Последнего делать абсолютно не нужно, слюну можно глотать как и обычно.
2. Через сколько можно есть после удаления зуба –
Чаще всего пациенты интересуются тем, когда можно есть после удаления зуба, какую пищу лучше всего употреблять. Кушать смело можно уже через 2 часа, однако на той стороне (где удаляли зуб) – нежелательно жевать ничего плотного или жесткого в первые дни после удаления. Это необходимо для того, чтобы не травмировать свежий кровяной сгусток в лунке удаленного зуба.
Пить воду после удаления зуба можно сразу. Что касается еды, то если вы все же не можете потерпеть 2 часа, то вы совершенно смело можете сразу выпить стакан кефира или съесть йогурт. В целом запрета на какие-то определенные продукты нет, нужно только, чтобы приготовленная еда в первые дни была мягкой (например, если мясо, то прокрученное).
3. Приложить холод, чтобы не было отека –
Что делать после удаления зуба, чтобы предупредить развитие отека… Как только вы пришли домой ваши первые действия – достать из морозилки лед или кусок замороженного мяса, завернуть его в полотенце и приложить к щеке в проекции удаленного зуба (24stoma.ru). Это необходимо, чтобы избежать или уменьшить возможный отек мягких тканей лица, который может развиться (особенно, если удаление было сложным).

Держать лед необходимо 3-4 раза по 5 минут, с промежутком в 5-10 минут между каждым подходом. Держать лед имеет смысл только в первые часы после удаления, дальше – бесполезно. А вот греть, и прикладывать тепло – категорически нельзя, т.к. нагноение в этом случае обеспечено.
Важно : если вы хотите по максимуму избежать развития отека мягких тканей лица, то кроме применения холода обязательно в первые 2-3 дня после удаления принимайте антигистаминные (противоаллергические) препараты. Эта группа препаратов обладает в том числе и хорошим противоотечным эффектом. Особенно подойдет «Супрастин» 1 таблетка в день перед сном (в течение 2-3 дней).
4. Можно ли курить после удаления зуба –
Курить после удаления зуба не желательно в течение как минимум 3-х часов, но лучше по возможности вообще воздержаться от курения в первые 1-2 дня. Это связано с тем, что никотин вызывает резкий спазм сосудов в слизистой оболочке и поверхностных слоях кости, что не благоприятно скажется на заживлении раневой поверхности.
5. Можно ли пить алкоголь после удаления зуба –
В силу пережитого стресса многие пациенты отдельно спрашивают – можно ли пить алкоголь после удаления зуба. Вообще прием алкоголя противопоказан в течение первых 24 часов после удаления, но в случае, если доктор вам назначил антибиотики, то алкоголь нельзя принимать в течение всего курса антибиотикотерапии (т.е. 5-7 дней).
Если же антибиотики не назначались, то конечно от небольшого количества некрепкого алкоголя вряд ли наступят какие-то последствия. А вот большие дозы могут привести к тому, что лунка может снова начать кровить, либо может появиться гематома.
6. Что нельзя делать после удаления зуба –
Что нельзя после удаления зуба делать категорически….
- первые 1-2 дня нельзя принимать горячую ванну (теплый душ можно), а также спать, лежа на стороне удаленного зуба – все это будет способствовать появлению отека,
- в течение недели посещать бассейн или сауну,
- заниматься тяжелым трудом (чтобы не было кровотечения),
- ковыряться в ране инородными предметами, языком,
- широко открывать рот и совершать активные мимические движения, т.к. если были наложены швы – они могут разойтись,
- не принимайте аспирин в качестве обезболивающего (он разжижает кровь и этим способствует кровотечению и образованию гематом),
- нельзя интенсивно полоскать полость рта в первые 2-3 дня, т.к. интенсивное полоскание может привести к выпадению кровяного сгустка из лунки (это обязательно приведет к ее воспалению).
7. Обезболивающие препараты –
Если удаление было простым – обезболивающее после удаления зуба может и не понадобится. Но если вы хотите совсем предупредить появление боли, то лучше еще до того, как пройдет анестезия – принять сильный таблетированный анальгетик (какой лучше выбрать – смотрите по ссылке, но помните, что после удаления нельзя принимать аспирин).

Иногда боли бывают очень сильными. Как правило, это бывает, если удаление было выполнено врачом очень травматично или оставлены малоподвижные фрагменты кости. Наиболее сильной бывает боль, когда врач применял бормашину для высверливания кости, и при этом не использовалось водяное охлаждение (это ведет к некрозу костной ткани в результате перегрева).
Важно : многочисленные исследования свидетельствуют, что сила боли после удаления зуба уменьшается в среднем на 30-50%, если врач накладывает швы на лунку удаленного зуба. Кроме того, сближение краев слизистой оболочки наложением швов – позволяет защитить кровяной сгусток от выпадения и травмы, резко снижает риск развития воспаления лунки, практически полностью исключает возникновения кровотечения.
После обычного несложного удаления большинство хирургов-стоматологов очень редко накладывает швы. Могу порекомендовать на будущее – всегда перед удалением просите вашего хирурга обязательно наложить вам 1-2 шва, даже если удаление простое, и даже если вам придется доплатить за это 300-400 рублей. Швы, как правило, снимать не приходится (рассасываются сами), но уменьшит боли и снизит риск осложнений.
8. Антисептические полоскания/ванночки –
Помните, что нельзя сильно полоскать рот в течение первых нескольких суток после удаления, т.к. вы можете легко выполоскать кровяной сгусток из лунки. В лунку без сгустка будет постоянно набиваться пища, гнить там, вызывая воспаление и боли. Полоскания лучше заменить на ванночки (набрать в рот антисептический раствор, подержать и выплюнуть, либо слегка его «пожулькать»).
Когда антисептические ванночки стоит делать обязательно –
- если зуб удалялся на фоне воспаления,
- на десне делали разрез для вскрытия флюса,
- если у вас есть зубы с невылеченным кариесом или зубные отложения, инфекция в которых может привести к нагноению кровяного сгустка.

Антисептические ванночки лучше делать с водным раствором Хлоргексидина 0,05%. Раствор продается готовым, стоит порядка 30 рублей, обладает выраженным антисептическим действием, немного горьковат на вкус. Ванночки стоит делать 3 раза в день, раствор каждый раз держать во рту около 1-ой минуты.
9. Антибиотики после удаления зуба –
Антибиотики после удаления зуба должны назначаться хирургом-стоматологом, а не приниматься самостоятельно. Антибиотик при удалении зуба всегда назначается в ситуациях, когда –
- зуб удалялся на фоне воспаления,
- было сложное удаление,
- есть риск развития осложнений.
Амоксиклав после удаления зуба является одним из самых эффективных и популярных препаратов у хирургов-стоматологов. Он обладает тропностью к костной ткани. Взрослым необходим Амоксиклав 625 мг (каждая таблетка содержит амоксициллина 500 мг и клавулановой кислоты 125 мг). Препарат принимается 2 раза в день в течение 5-7 дней.
Однако, если у вас на прием антибиотиков часто развивается диарея, то лучше всего использовать другой антибиотик – «Юнидокс-солютаб» (таблетки по 100 мг; принимать 2 раза в день – в течение 5-7 дней). Этот антибиотик намного реже вызывает расстройство желудка. Мы рекомендуем вам именно эти два антибиотика на выбор.
Важно : т.к. указанные антибиотики не являются дешевыми, мы в качестве альтернативы укажем еще такой российский препарат как капсулы Линкомицина 0,25 (принимается по 2 капсулы 3 раза в день, всего 5-7 дней). Это недорогой, достаточно эффективный препарат, но к сожалению он очень сильно влияет на микрофлору кишечника.
10. Если идет кровь из лунки –
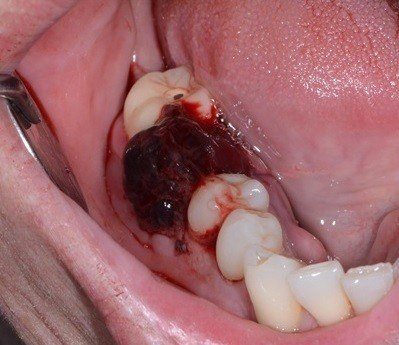
Существует несколько эффективных методов, которые позволят остановить кровотечение. Чаще всего рана кровит у людей, которые имеют повышенное давление (гипертоническую болезнь). Однако подъем давления может быть спровоцирован у совершенно здоровых людей в силу психологического стресса.
Первое, что нужно сделать – это наложить на рану плотно скрученный тампон из стерильного бинта, после чего немедленно померить давление. И если оно повышено – принять соответствующий препарат. Подробнее о том, как остановить кровотечение – читайте в статье:
→ «Как можно дома остановить кровотечение из лунки зуба»
11. Если у вас повышенное давление –
Если регулярно измеряйте давление, если оно будет выше рабочего – выпейте соответствующий препарат. Иначе очень высок риск развития кровотечения или образования гематомы. Первое может привести к слабости и головокружению, а образование гематомы чревато ее нагноением и необходимостью ее вскрытия.
12. Если у вас сахарный диабет –
Если у вас есть прибор для определения сахара в крови – желательно сразу измерить сахар. Стресс от удаления способствует выбросу адреналина, от концентрации которого во многом зависит и показатели сахара крови. Это поможет вам предотвратить плохое самочувствие.
13. Снятие швов после удаления –
После удаления зуба швы снимаются обычно не позже чем на 7-8 день. Однако снятие швов может и не потребоваться, если в качестве шовного материала используется, например, кетгут. Этот материал рассасывается сам в 10-ти дневный срок. Когда вы увидите, что шовчики очень сильно болтаются – их можно просто убрать чистыми пальцами.
14. Лечение зубов после удаления –
Лечение после удаления зуба желательно продолжать не ранее, чем через 7 дней. Если же удаление было сложным, то иногда может понадобиться и до 14 дней. Это связано с тем, что в кариозных зубах много патогенной инфекции, которая при сверлении зуба может легко попасть в кровяной сгусток и привести к нагноению.
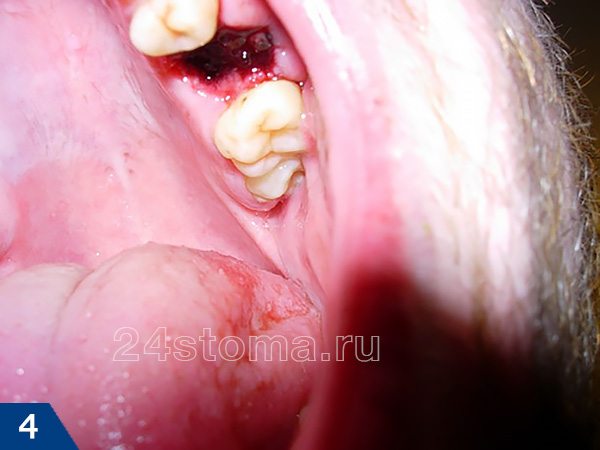
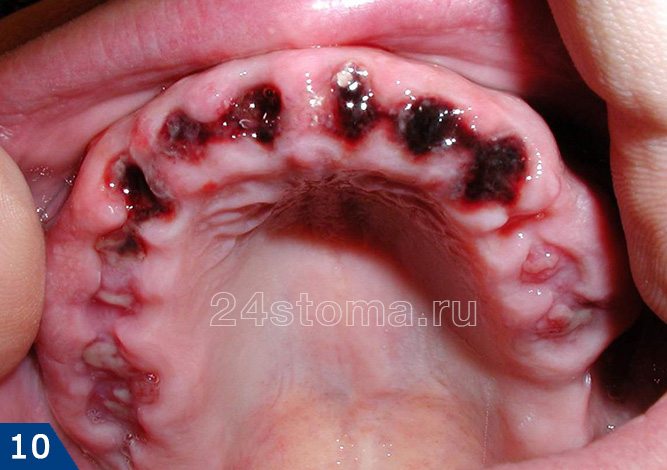
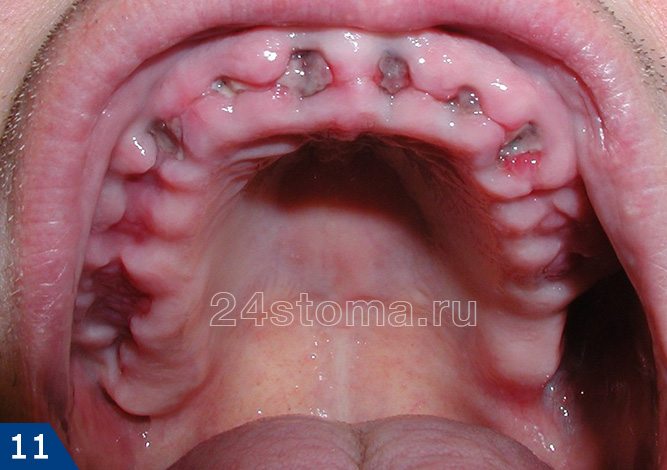
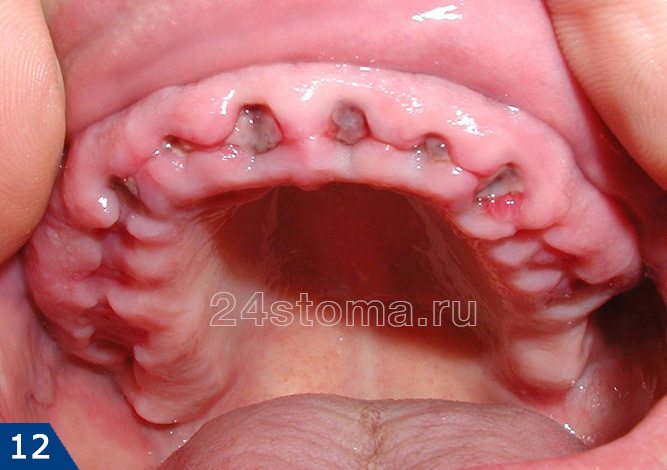
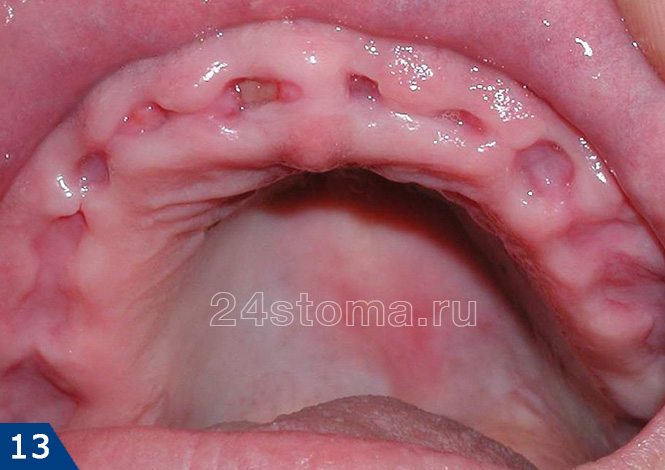
Как в норме должна выглядеть лунка удаленного зуба –
Как вы увидите ниже – кровяной сгусток после удаления зуба имеет сначала интенсивно бордовый цвет. Постепенно поверхность сгустка становится белесоватой/желтоватой (это норма, т.к. происходит выпот фибрина). В норме сгусток крови на следующий день уже должен быть плотным. Если сгусток становится рыхлым – это означает его распад, и вам стоит ознакомиться с симптомами воспаления лунки, чтобы вовремя обратиться к врачу.
Как выглядит десна после удаления зуба (в норме) –
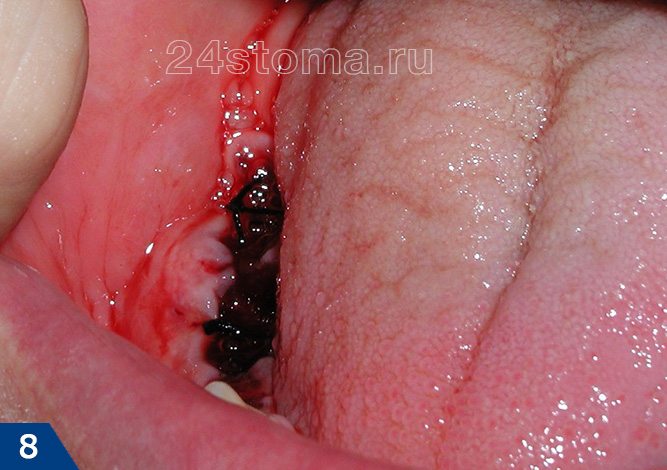
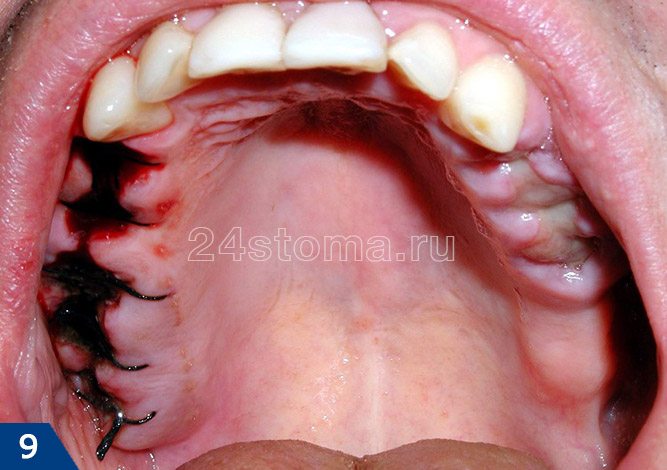
Уход за полостью рта после удаления зуба –
За полостью рта необходим тщательный уход после удаления зуба. Зубы нужно чистить как обычно, включая группу зубов в области удаленного зуба. Последние просто чистятся более аккуратно, чтобы не травмировать кровяной сгусток. Споласкивать рот от пены нужно также аккуратно, чтобы не выполоскать из лунки сгусток.
Также нужно ухаживать за десной после удаления зуба (для этого достаточно антисептических ванночек, о которых мы рассказали выше). А вот отсутствие должной гигиены вызовет накопление мягкого микробного зубного налета, что чревато нагноением лунки и развитием альвеолита. Надеемся, что статья на тему: Вырвали зуб что делать – оказалась для Вас полезной!
Источники:
1. Высшее проф. образование автора по хирургической стоматологии,
2. На основе личного опыта работы хирургом-стоматологом,
3. National Library of Medicine (USA),
4. «Амбулаторная хирургическая стоматология» (Безруков В.),
5. «Пропедевтика хирургической стоматологии» (Соловьев М.).
Если после лечения зубов пациент должен соблюдать специальные рекомендации или выполнять назначения, стоматолог клиники «ДентоСпас» обязательно предупредит об этом, даст всю необходимую информацию. Также есть ряд общих рекомендаций, связанных с восстановлением после лечения и закреплением его результатов.
![Девушка после лечения зубов]()
После анестезии
Переносимость анестезии индивидуальна. У одних пациентов ее действие проходит за 2-3 часа, у других может сохраняться до конца дня. Пока анестезия продолжает действовать, нужно:
- контролировать движение челюстей, губ, языка, чтобы не травмировать слизистые. Их чувствительность может быть снижена, и из-за этого возможны травмы внутренней поверхности губ или щек;
- в первые 3-4 часа не есть горячую пищу и не пить горячие напитки, чтобы не получить ожог слизистых. Любую еду нужно пережевывать с осторожностью;
- некоторые анестетики могут снижать скорость реакции, влиять на внимание, координацию движений. В редких случаях появляется головная боль. Пока действие анестезии не пройдет полностью, не рекомендуется садиться за руль, работать со сложной техникой. Важно соблюдать осторожность при переходе проезжей части, поездках в метро и т.п.
Если при лечении врач пломбировал зуб или ставил коронку, под действием анестезии пациент может не до конца ощущать их. Когда обезболивание пройдет, нужно оценить, не «мешается» ли вылеченный зуб, правильно ли смыкаются челюсти. Если есть дискомфорт, пломба сильно выступает, мешает, царапает слизистые, нужно обратиться к стоматологу. Учитывайте, что в первые дни смыкание зубов может казаться непривычным (особенно если зуб был разрушен, на его место ставилась коронка или пломбирование выполнялось в большом объеме). Если большого дискомфорта нет, можно подождать 2-3 дня и обратиться к врачу, если он не пройдет за это время.
![Хирургическое лечение зубов]()
После хирургического лечения
После удаления зуба или другого лечения, связанного с хирургическим вмешательством, соблюдают рекомендации:
- в течение 40 минут после лечения нельзя ничего пить, в течение 2 часов нельзя есть;
- в первые дни нежелательно нагружать участок, для которого проводилось вмешательство (избегать больших жевательных нагрузок, стараться жевать другой стороной челюсти);
- не рекомендуется часто полоскать рот (если полоскания не назначает врач). При каждом полоскании рана становится открытой, что замедляет заживление;
- кровотечение может сохраняться до 1 часа. Если оно продолжается, рану закрывают стерильным бинтом, надкусывают его и держат так еще час. Если и после этого кровотечение сохраняется, нужно связаться с лечащим врачом;
- после хирургического вмешательства нежелательно употреблять алкоголь, посещать сауну или баню;
- в день визита к стоматологу лучше воздержаться от физических нагрузок.
Если врач поставил временную пломбу
Временная пломба изготавливается из непрочного материала, ставится на несколько дней, чтобы закрыть полость зуба с заложенным внутрь лекарством. Задача пациента — не повредить временную пломбу до следующего визита к стоматологу:
- зубы чистят с осторожностью, нажим зубной щетки на зуб, на котором стоит временная пломба, должен быть минимальным;
- очень горячие и очень холодные продукты и напитки лучше исключить. Нельзя употреблять горячее и холодное одновременно;
- жевательная нагрузка на запломбированный зуб должна быть ограниченной, лучше не пережевывать еду им, если это возможно.
![Девушка чистит зубы]()
Уход за зубами в первую неделю после лечения
Чистка зубов выполняется аккуратно. Лучше использовать щетку с мягкой щетиной. При чистке не должно быть сильного нажима в той части челюсти, где выполнялось лечение. Зубы чистят дважды в день легкими движениями. Если после лечения край десны раздражен, при чистке зубов его стараются не травмировать.
В первую неделю после пломбирования зуба композитным материалом не рекомендуется есть красящие продукты, пить много крепкого кофе или чая, красного вина, чтобы пломба не потемнела.
Если зуб продолжает болеть, можно принять обезболивающее, рекомендованное врачом. Боль может сохраняться до 2-3 дней. Она должна постепенно слабеть. Если боль усиливается или сохраняется дольше, нужно обратиться к стоматологу, который выполнял лечение.
После хирургического вмешательства, лечения кариеса или пульпита, снятия зубного камня с пришеечной части коронок на деснах по краю может появиться небольшой отек, они могут стать болезненными. Это — нормальная реакция на вмешательство. Если она доставляет дискомфорт, снять отек можно, прикладывая пакет со льдом к больному месту на 10-15 минут (лучше заранее согласовать с врачом).
Пока боль и отек десен не пройдут, лучше не заниматься спортом, не посещать сауну, бассейн или солярий.
Если после лечения в течение суток температура тела поднимается выше 37,5 градуса, боль усиливается, воспаляются лимфатические узлы, ухудшается самочувствие, нужно срочно обратиться к стоматологу.
Каждый день хирурги проводят сотни разных операций. Пока они возвращают здоровье больному, за пульсом жизни пациента следят анестезиологи-реаниматологи. В их руках в этот момент не только крепкий сон больного, но и все функции его организма.

Можно ли проснуться во время операции, почему все по-разному выходят из наркоза, и какие необъяснимые случаи бывают во время медикаментозного сна, корреспондент «АиФ-Тюмень» узнал у главного анестезиолога-реаниматолога Тюменской области Натальи Шень.
Ангел-хранитель больного
Сирень Бабаева, «АиФ-Тюмень»: Наркоза боятся многие, и самый частый страх - не проснуться. Анестезия на самом деле так опасна или это необоснованные тревоги?

Наталья Шень: Я не буду развенчивать эти страхи. Да, наркоз опасен, и чем он глубже, тем опаснее. Образно говоря, это шаг в смерть, потому что мы отключаем все контролирующие функции организма. Анестезиолог - единственный человек, который держит связь больного под наркозом с жизнью и даже управляет частью функций организма.
Не бывает «маленьких», простых наркозов, каждый случай - это большая ответственность. Ведь нередко анестезия представляет большую сложность и риск, чем сама операция. Я не хочу никого пугать, просто скажу, что наркоз - это всегда очень серьезно, к нему надо готовиться: перед операцией сдать все назначенные анализы, пройти обследования. Это нужно не хирургу, а, прежде всего, анестезиологу, который будет управлять функциями организма во время операции.
- А как анестезиолог управляет организмом больного?
- С момента, когда он знакомится с пациентом, анестезиолог уже знает примерный план наркоза. С первого контакта с пациентом он начинает думать о том, будет ли больной дышать самостоятельно или ход операции и его состояние не позволят это сделать, тогда нужно будет управляемое дыхание и подключение к аппарату искусственной вентиляции легких.

Если это большая полосная операция, то хирургу может понадобиться еще и управление внутрибрюшным давлением, и тогда анестезиолог обеспечит такую возможность. Возникают ситуации, когда давление падает, и анестезиолог-реаниматолог должен его поднять и стабилизировать. Современный наркоз – это и контроль за состоянием нервной, дыхательной, сердечно-сосудистой системами. Во время хирургического вмешательства могут возникнуть изменения и со стороны почек, тогда анестезиолог корректирует и эту функцию.
Образно говоря, анестезиолог становится ангелом-хранителем больного. Любой хирург отвечает за свою область, а мы - за всего пациента.
- Вы работаете бок о бок с хирургами, наверняка уже и сами можете шов наложить в случае необходимости?
- Нет, хирургическими навыками мы не владеем, но анестезиолог знает все о ходе операций, причем разных. Ведь сегодня он может работать в травматологии, завтра - в кардиологии и т. д., но чаще мы предпочитаем задержаться в одной операционной и работать с одной бригадой. Чем хирургическое вмешательство сложнее, тем лучше анестезиолог знает ход операции, знает, когда будет травматичный момент, чтобы увеличить количество обезболивающих препаратов, отрегулировать какие-то функции организма.

- Иногда можно услышать разговоры о том, как человек проснулся во время операции и чувствовал боль, такое бывает?
- Порой это делается специально, так называемый Wake-up test, чтобы понять, есть ли у человека чувствительность, когда операция идет в области жизненно важных нервов, для своевременной диагностики неврологических нарушений. Чтобы убедиться в том, что все в порядке, пациента пробуждают во время наркоза. Это редкие ситуации, и больного об этом предупреждают заранее. Для сохранности функций организма и качества его жизни такой тест очень важен.

Во всех остальных случаях просыпание во время наркоза - это миф. За 30 лет работы в этой области могу сказать так: просыпание на столе возможно, но не в момент хирургического вмешательства, а когда оно закончилось, но больной еще в операционной.
Есть такое понятие, как психоповреждающее действие общей анестезии: временное изменение психики у некоторых пациентов. Но для этого у них должна быть предрасположенность к этому: поврежденная центральная нервная система тем же алкоголем, травмами, имеет значение и тип личности, у впечатлительных людей встречается чаще. Уже после выхода из наркоза у таких людей появляются псевдовоспоминания. Иногда спустя день или двое суток мы слышим рассказы о том, как им было безумно больно, как человек изо всех сил пытался сказать окружающим, что он все видит, слышит и чувствует, но это не более чем последствия анестезии. Я утверждаю это с такой уверенностью, так как у нас есть масса аппаратуры, которая позволяет следить за состоянием пациента, в частности, за глубиной наркоза, эффективностью обезболивания, мы это также отслеживаем и по клинико-лабораторным параметрам: больно пациенту или нет, как глубоко он заснул. Об этом нам также может поведать частота сердечных сокращений, реакция зрачков на свет, пульс, давление. Более того, мы занимались углубленными исследованиями и смотрели уровень стресс-гормонов. Все они свидетельствовали о том, что пациент глубоко спит и ему не больно.
Поведение как сигнал
- От чего зависит то, как человек ведет себя после наркоза? Кто-то спокойно просыпается, кто-то грозит всех поубивать.
- Если человек неуравновешенный, то так он и будет вести себя после наркоза. Я видела очень много случаев, когда, казалось бы, абсолютно воспитанные, владеющие собой дамы на вводном наркозе, когда кора головного мозга постепенно начинает отключаться, а подкорка еще работает, начинают очень витиевато ругать всех матом, нести всякую околесицу. Бывает и наоборот, крепкий дяденька спокойно засыпает сном младенца.
Но тут можно еще провести связь и со степенью сложности операции. Иногда бывает, что не гладкий выход наркоза говорит о тяжести состояния больного. Это случается, когда он, например, испытал кислородное голодание, что бывает после недавно перенесенного инфаркта миокарда, также это явление может быть связно с сепсисом. Такая дисфункция центральной нервной системы очень пристально изучается, и есть препараты, которые могут это компенсировать. Мы активно занимаемся этой проблемой.
Для нас такое изменение в поведении пациента всегда сигнализирует о том, что в организме что-то не так. Иногда это может говорить даже о риске неблагоприятного исхода.
- Может быть передозировка наркозом?
- Нет, это еще один миф. Сегодня в анестезиологии и хирургии все рассчитывается в миллиграммах на килограмм массы тела человека. И даже если это газообразный анестетик, где так просчитать все не получится, мы используем данные о минимальной альвеолярной концентрации газа. А по ряду параметров организма мы видим «ответ» пациента.

- А аллергия?
- Бывает, но чаще не на наркоз, а на препараты, которые отключают дыхательную мускулатуру, на втором месте - на антибиотики. Поэтому, если ситуация не критическая, мы выясняем аллергоанамнез, а все препараты вводим медленно и в разведении, то есть в растворе. Но раз в год анафилактический шок, к сожалению, все равно случается, который, кстати, может быть и результатом самого критического состояния, ведь в больном организме и обмен веществ изменяется.
- Пациент может выбрать, какой наркоз он хочет?
- В основном, да. Если это плановая несложная операция, то мы, как правило, даем возможность выбора, или, по крайней мере, не исключаем такую возможность. В критических случаях, конечно, все решает анестезиолог.
Объяснения нет
- Вам самим приходилось бывать «по ту сторону» анестезии?
- Приходилось, и именно поэтому я предупредила о том, что не бывает простых наркозов. Я как настоящий анестезиолог повела себя «неправильно»: у меня на совершенно простой наркоз резко упало артериальное давление. Возникла гипоксия. В этот момент я видела себя со стороны, все, что происходило в операционной, видела папу, который стоял за окном, и он на самом деле там был.
- Это было то самое изменение психики?
- Нет, это очень интересное состояние, о котором нередко рассказывают люди, пережившие реанимацию. В этом случае обязательно должен быть критический момент, неблагоприятная ситуация. Но что это такое - загадка. Никак не доказать. Это то, что сейчас изучается, но найти объяснение не удается. Я благополучно «вернулась», но два дня мне было очень плохо.

- Как часто в вашей работе случаются чудеса, когда удается вернуть к жизни безнадежных, казалось бы, пациентов?
- В нашей больнице в среднем занято 77 реанимационных коек, работает девять отделений реанимации. Каждый день в каком-нибудь отделении, а то и в нескольких сразу появляется безнадежный больной. Историей болезни, консилиумом выносится вердикт о высокой вероятности неблагоприятного прогноза, но эти пациенты часто выживают, вопреки прогнозу, в том числе благодаря нашей работе. Это ежедневный подвиг.
- А когда не удается спасти?
- Конечно, жаль, что не удается спасти всех. Но беда заключается в том, что некоторая часть этих пациентов сделали все для того, чтобы умереть. Они не наблюдались у врачей, не заботились о своем здоровье, неоднократно отказывались от госпитализации. Например, один из последних случаев: скорая три раза приезжала к пациентке, которой становилось все хуже и хуже, но в больницу ехать она отказывалась, и последний выезд докторов был на констатацию смерти.
Ситуация, когда больному все равно на свое здоровье, неуправляемая и очень разочаровывает. При этом родственники всегда ждут чуда, что врачи за пять минут поставят диагноз, за десять - вылечат. А пациент сделал все, чтобы ему уже ничем нельзя было помочь. Я думаю, что наше общество сейчас стоит на пороге решения этой проблемы – повышения ответственности за свою жизнь и здоровье, чтобы пациент вместе с врачом разделял ответственность за свою жизнь.
За последние годы мы забыли, что такое боль при лечении зуба, хирурги уверенно выполняют многочасовые операции, а в аэропортах висят загадочные медицинские дефибрилляторы. Все это стало возможно благодаря развитию анестезиологии и реанимации. Специалисты этой профессии умеют снимать боль и возвращать к жизни.
Многие пациенты больше самой операции бояться общего наркоза, бояться, говоря языком обывателя, от него «не отойти» или «отходить с трудом». Их страх оправдан или это очередной миф?
Для начала сразу развеем половину этого мифа: общего наркоза не стоит бояться, потому что его не существует. В переводе с греческого наркоз означает оцепенение, обездвиженность, то есть любая анестезия, при которой человек утрачивает сознание, это наркоз. При этом человек должен спать, должен дышать, не должен чувствовать боль и должен быть хорошо расслаблен, чтобы напряжение мышц и тканей не мешали хирургу делать свою работу. Это четыре основных задачи анестезиолога, когда он дает наркоз или общую анестезию. А еще анестезия бывает местная, когда человек находится в сознании, но ему не больно. Она, в свою очередь, используется в виде проводниковой, когда врач вводит препарат в нервное сплетение и «отключает» руку или ногу, эпидуральная, когда введение препарата в эпидуральное пространство рядом с позвоночником может «отключить» сразу всю нижнюю половину тела, или инфильтрационной, когда хирург вводит препарат непосредственно в зону операции.
Хорошо, общая анестезия. Насколько она вредна для организма человека?
Начнем с того, что наркоз, как и хирургическая операция, для проведения которой этот наркоз необходим, это совершенно необычное и не совсем естественное состояние для нашего организма, стрессовое. Человек погружен в глубокий сон, мышцы его полностью расслаблены, чего не бывает во время обычного сна, за него дышит аппарат, хирург нарушает целостность тканей, пациент теряет кровь, охлаждается и при этом получает в вену коктейль из различных лекарств. В общем, ситуация вынужденная, очень непривычная и явно не приносящая пользы. Мало того, она сопряжена с определенными рисками. С другой стороны, с помощью модернизации по трем основным направлениям современная анестезиология стала в разы безопаснее, чем еще в 70-е 80-е годы. Настолько, что в наши дни смерть или развитие осложнений, связанных с анестезиологическим пособием, это очень большая редкость (1 случай на 300 000 анестезий) и всегда ЧП.
Что это за направления?
Во-первых, это введение визуального контроля при проведении анестезиологических манипуляций. То есть сегодня анестезиолог больше не работает «вслепую», благодаря УЗИ он видит, в какую вену или артерию ставит катетер, при интубации часто используют видеоподдержку. Второе – значительный прогресс фармакологии, которая позволила использовать препараты, практически не оказывающие негативного влияния на органы. Яркий пример – это внедрение ксенонового наркоза. Инертный газ ксенон не только не оказывает отрицательного влияния на организм, но в ряде патологических состояний доказано его положительное влияние на головной мозг, печень и другие органы. К сожалению, внедрению ксенона пока мешает его высокая стоимость. Сегодня успешно применяются современные ингаляционные галогенсодержащие анестетики, такие как севофлюран и десфлюран. Эти препараты также легко управляемы и позволяют наряду с хорошим анестетичеким эффектом осуществлять комфортный и быстрый выход из состояния общей анестезии. Разработаны опиоидные анальгетики и гипнотики короткого и ультракороткого действия, то есть врач с точностью до минуты рассчитывает время, на которое нужно погрузить пациента в глубокий сон. Третье – разработка современной линейки оборудования, которое работает по принципу обратной связи с организмом, не дает утечек наркозных газов, при этом предоставляет возможность досконально контролировать почти все функции организма. Ну и верхушка айсберга – командный подход к работе, когда каждый специалист - это важное звено единого механизма. Создание надежной команды (хирургов и анестезиологов) в операционной это тоже большая работа, требующая специального обучения. Отрадно, что в стране созданы отличные тренинг-центры для анестезиологов-реаниматологов, где врачей учат действовать по алгоритмам и работать в команде.
На Западе проводятся курсы реаниматологии для населения – оказывать экстренную помощь учат всех: детей, домохозяек, офисных клерков. Отсюда хороший результат, показатели выживаемости при клинической смерти «на улице» у них намного лучше.
И все-таки, существуют ли какие-либо временные рамки продолжительности наркоза? Например, 5 часов операции это еще нормально, а 6 – уже серьезный вред для организма.
Таких временных рамок не существует. На нынешнем уровне анестезиологии вред от наркоза минимален, можно оперировать довольно длительное время, например в трансплантационной или восстановительной микрохирургии, но здесь на первый план выходят другие факторы риска – организм обездвижен, постепенно происходит потеря жидкости и электролитов, снижается температура тела. Но и это сегодня решаемо, используются специальные матрасы, больного во время операции подогревают, доктора четко рассчитывают потерю жидкости и возвращают ее внутривенно, в общем, даже длительный наркоз в наше время безопасен. Известны случаи, когда операции продолжались около суток, наркоз при этом не вызвал осложнений.
Как вы считаете, по какому пути пойдет дальнейшее развитие анестезиологии?
Тренд последних лет – возвращение к различным модификациям местного обезболивания. Опять же, за счет значительного прогресса фармакологии и ультразвуковой навигации сегодня разработаны эффективные и безопасные препараты для местной анестезии, позволяющие надежно обезболить зону операции как на время самого вмешательства, так и в послеоперационном периоде. Этого вполне достаточно, чтобы пациент не чувствовал боли, не требовал обезболивающих на первые-вторые сутки. Ну и конечно будут совершенствоваться те направления, о которых мы говорили раньше – визуализация, разработка «умных» аппаратов для поддержания жизненных функций (дыхание, кровообращение).
Многие сомневаются – стоит ли рожать под эпидуральной анестезией?
Эпидуральная анестезия – уникальный метод. Достаточно ввести анестетик в эпидуральное пространство (которое проходит вдоль позвоночника), чтобы выключить чувствительность ниже места установки катетера. Благодаря этому методу схватки становятся менее болезненными, сами роды протекают спокойнее. У метода есть и немаловажное психологическое значение – зная, что роды будут проходить под эпидуральным блоком, женщина не так сильно переживает. Но надо понимать, что заказать анестезию перед родами со стопроцентной гарантией не получится. Если схватки не слишком активные, развивается слабость родовой деятельности, использование эпидуральной анестезии еще больше ее ослабит, а значит повысит риски для матери и ребенка. В этом случает обезболивать роды не будут, даже если это обговаривалось заранее. Если же все проходит штатно, ничего плохого в эпидуральной анестезии нет.
Сегодня можно выбрать как проходить малоприятные процедуры – гастро- и колоноскопию, под наркозом или «на живую». Что вы посоветуете?
Сегодня непрямой массаж сердца с успехом делает робот. Пока аппарат, напоминающий ладонь, закрепленную на специальной дуге, ритмично надавливает на грудную клетку, врач может уделить время другим способам оживления.
Действительно, многие предпочитают избежать неприятных ощущений и, что называется, «проспать» все исследование. Обычно для этого анестезиолог использует внутривенное введение пропофола – очень удобного с медицинской точки зрения препарата. Правильно рассчитав дозировку, можно погрузить человека в глубокий сон с точностью до секунды. Если исследование затянется, врач просто добавит немного лекарства и сон продолжится. Под наблюдением специалиста такой наркоз абсолютно безопасен. Кстати, проснувшись после завершения исследования, многие рассказывают о ярких сновидениях, даже несмотря на то, что исследование продолжается всего несколько минут.
Иногда люди после операции жалуются на нарушения памяти, рассеянность. Можно ли избежать этого осложнения?
Современные газы и лекарства для анестезии практически не оказывают негативного влияния на головной мозг. Но во время операции могут происходит и другие процессы, способные воздействовать на центральную нервную систему. Например, перепады артериального давления, временное перераспределение крови, а иногда за кровоснабжение мозга вообще отвечает аппарат, как на этапе искусственного кровообращения при кардиохирургических операциях. Факторов, способных повлиять на голову много, но и анестезиологи не дремлют. Следят за глубиной наркоза и активностью мозга с помощью специальной аппаратуры. Применяют нейропротекцию – комплексную систему защиты нервных клеток. Это могут быть и специальные лекарственные препараты, и механические способы, самый простой и действенный из которых – обкладывание головы пациента ледяной крошкой.
Теперь несколько слов о оживлении человека. Какими успехами может похвастаться современная реаниматология?
В этой области за последние годы также очень многое сделано, те же аппараты стали намного более адаптированными к нашему организму, они не только поддерживают жизнедеятельность органа, но и сами реагируют на изменения, не навязывая организму свои услуги, но работая «на подхвате», в той серой зоне, где своих сил не хватает. Высокие технологии приходят одна за одной, уже сегодня людям с высоким риском внезапной смерти мы имплантируем кардиовертер-дефибриллятор. Такой прибор самостоятельно наносит электрический разряд, если опасно срывается сердечный ритм. Человек даже не успевает испугаться, как сидящий глубоко внутри маленький приборчик уже спас ему жизнь. Или недавний случай из практики нашей больницы – молодой пациент поступил с тяжелой внебольничной пневмонией, поражение легких практически не оставляло шансов на благоприятный исход. Больной был переведен в центр ЭКМО (экстракорпоральная мембранная оксигенация), где ему подключили аппарат, заменяющий работу легких, и 10 дней он жил с его помощью. А на десятый день функция легких стала восстанавливаться и больной был переведен на самостоятельное дыхание. Еще 5-7 лет назад вероятность выздоровления этого пациента была нулевая, а сегодня он спасен.
Вы рассказали про тренд последних лет в анестезиологии, а есть ли что-то подобное в реанимации?
Если выделять самое новое и самое перспективное, то это конечно временная гипотермия или гибернация всего организма. Например, пациент перенёс клиническую смерть, с трудом удалось его реанимировать, органы и ткани сильно пострадали. Тогда мы помещаем пациента в специальную гипотермическую камеру, и снижаем температуру его тела до 33-34 градусов С. Все процессы в организме замедляются, обмен веществ снижается, мы как бы уменьшаем нагрузку на организм, даем ему восстановиться. Через несколько дней или недель такого анабиоза у человека словно прибавляется сил, он пережил кризис и снова готов бороться за свою жизнь. Первые результаты исследования этого метода дали очень хорошие результаты, он обязательно станет одним из этапов реанимации в ближайшем будущем.
На Западе в аэропортах, в метро, в кафе и кинотеатрах висят электрические дефибрилляторы. Насколько такое приближение реаниматологии к народу себя оправдало, и не пора ли их вешать у нас?
Эта программа помогла спасти не одну сотню жизней. Но здесь важен тот факт, что наши западные коллеги очень много внимания уделяют обучению людей основам реанимации. Там непрямой массаж сердца, искусственное дыхание и дефибрилляцию обязаны хорошо делать и парамедики, и пожарные, и полицейские, и спортивные тренеры, многие обычные люди посещают бесплатные курсы обучения и тоже готовы помочь умирающему. К сожалению, у нас даже представители этих служб далеко не всегда способны правильно оказать первую помощь. Среди обычных граждан таких вообще единицы. Поэтому сначала надо наладить процесс обучения, а уже вторым этапом вешать дефибрилляторы на вокзалах. Повторюсь, что первые шаги в этом направлении сделаны, будем надеяться в ближайшем времени и мы станем более ответственными за жизнь ближнего.
Читайте также: