На уровне какого зуба располагается подбородочное отверстие
Опубликовано: 29.04.2024
Подбородочные нервные окончания после выхода из структуры нижней челюсти делятся на несколько отдельных ветвей, обеспечивая, таким образом, сенсорную иннервацию в области углов рта: кожи нижней губы, слизистой оболочки полости рта, а также десен до второго премоляра (посредством медиальных и боковых нижних губных нервных отростков) и кожи в подбородочной области.

Подбородочные, они же ментальные, отверстия, как правило, находятся в районе верхушек корней премоляров и представлены двусторонними овальными или круглыми образованиями, хотя точная позиция данных структур во многом зависит от этнических и географических особенностей происхождения и проживания человека. Рентгенологически подбородочное отверстие визуализируется как круглая или овальная рентгенпрозрачная область с правой и левой стороны нижней челюсти. Точная верификация местонахождения ментальных отверстий является весьма важным элементом комплексной диагностики: во-первых, для обеспечения эффективной анестезии, во-вторых, для профилактики возможных сенсорных дисфункций или парестезий, как результатов ятрогенных вмешательств.
Поскольку, исходя из принципов построения планиметрических прицельных или панорамных рентгенограмм, возможен риск визуального наложения одних анатомических структур на другие, прецизионность определения объективной позиции ментального отверстия остается неудовлетворительной. В ходе анализа литературных данных было обнаружено несколько публикаций о вариативных положениях подбородочных отверстий, но об отсутствии таковых вообще сообщалось крайне редко.
В данной статье представлен клинический случай одностороннего отсутствия подбородочного отверстия, которое было подтверждено как результатами конусно-лучевой компьютерной томографии, так и в ходе хирургической манипуляции по удалению 2 и 3 ретинированных моляров. Подобные случаи, в которых удалось подтвердить отсутствие ментального отверстия одновременно и посредством КЛКТ и хирургической ревизией, крайне редко встречаются в специализированной литературе.
Клинический случай
20-летний пациент был направлен в факультетскую стоматологическую поликлинику университета Izmir Katip Celebi University с основной жалобой на приступы боли в левой задней части нижней челюсти. На ортопантомограмме были обнаружены ретинированные 2-ой и 3-ий моляры, которые занимали горизонтальную позицию и непосредственно контактировали друг с другом (фото 1).
Фото 1: Ортопантомограмма 20-летнего пациента: окончательные ориентиры ментальных отверстий обозначены стрелками.
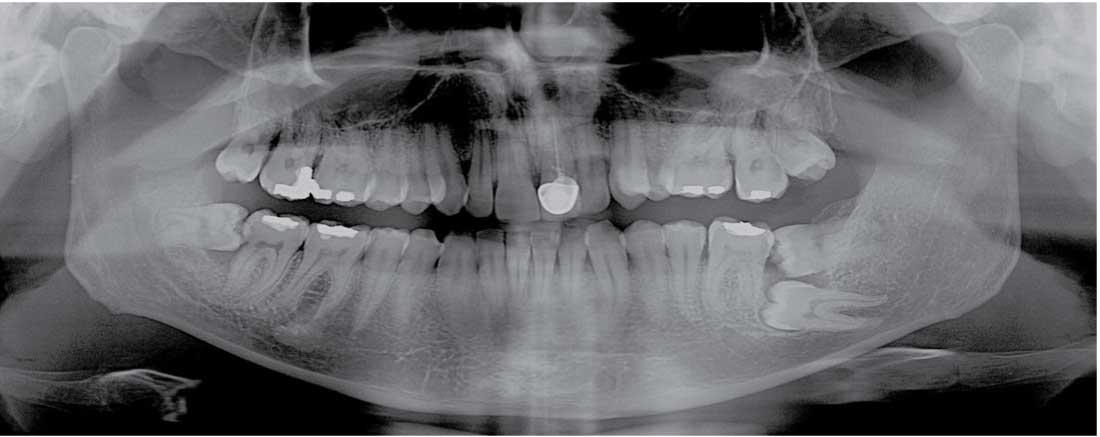
Вокруг ретинированных зубов наблюдалась зона рентгенопрозрачности, а с дистальной стороны первого моляра - еще и участок резорбции костной ткани. В качестве лечения было запланировано провести экстракцию обеих ретинированных зубов. Для оценки взаимоотношений между 2-ым моляром и нижним альвеолярным нервом перед хирургической манипуляцией была произведена процедура КЛКТ-сканирования (NewTom 5G, QR-, Верона, Италия). В ходе тщательного анализа всех полученных срезов удалось обнаружить один весьма интересный факт: с левой стороны нижней челюсти не визуализировалось подбородочное отверстие, в то время как с правой стороны – можно было обнаружить небольшое ментальное образование меду 1-ым и 2-ым премолярами. Данные аксиальных и корональных срезов, а также трехмерной реконструкции представлены на фото 2-4.
Фото 2: Корональный срез: окончательные ориентиры ментальных отверстий обозначены стрелками.
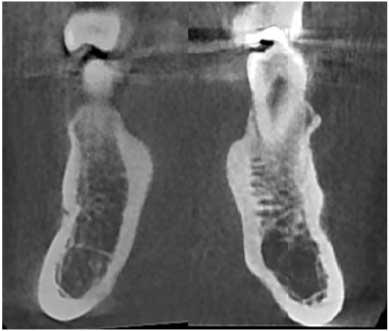
Фото 3: Поперечный срез: окончательные ориентиры ментальных отверстий обозначены стрелками.
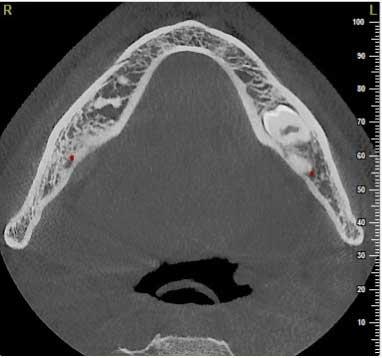
Фото 4: Трехмерная реконструкция: небольшое ментальное отверстие с правой стороны и костная возвышенность с левой.

Хотя на рендеринг-изображении ментального отверстия обнаружить не удалось, пациент не предъявлял жалоб на какие-либо чувствительные нарушения в подбородочной области. Используя программное обеспечение Mimics software (Materialise, Лёвен, Бельгия), нам удалось визуально сегментировать нижнюю челюсть на несколько фрагментов, чтобы детально проанализировать ход костных каналов, содержащих нервные окончания. Так, с правой стороны удалось повторно подтвердить выход подбородочного нерва в области 1-го премоляра, но с левой стороны канал нерва заканчивался в области 35 зуба без каких-либо отверстий или других образований (фото 5).
Фото 5: Сегментация нижнечелюстного канала на КЛКТ снимке с помощью Mimics software.


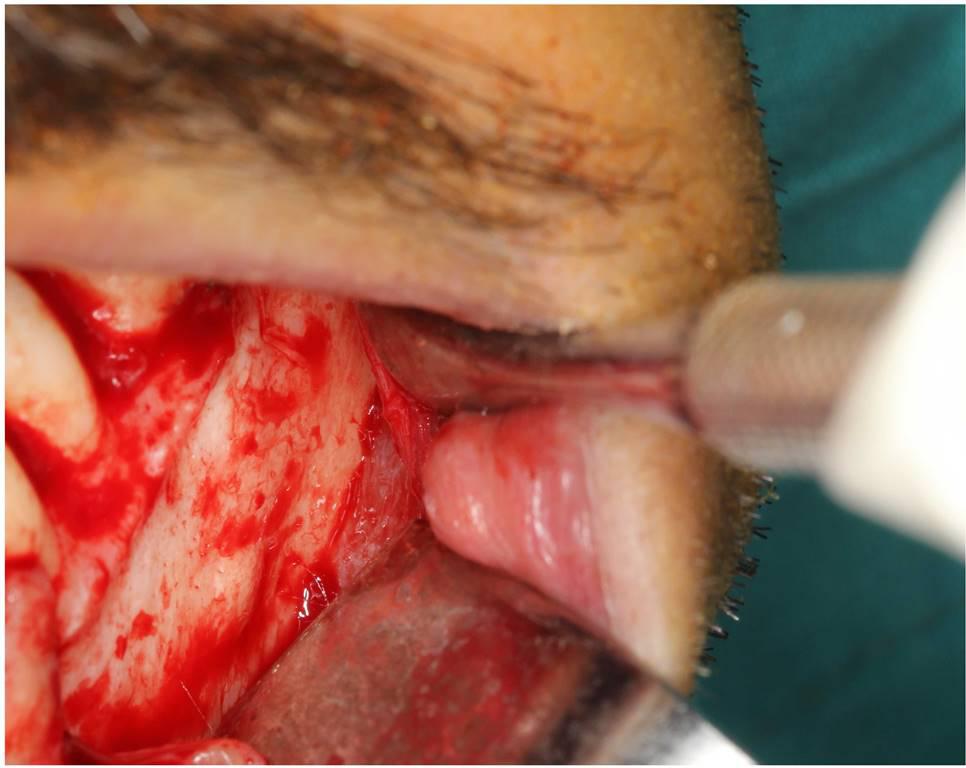
После проведения анестезии 4 мл раствора местного анестетика (Ultracaine D-S Fort, Sanofi Aventis, Стамбул, Турция) был произведен сулькулярный разрез до середины 1-го премоляра, который соединили с двумя послабляющими, а затем отсепарировали слизисто-надкостничный лоскут. На уровне нижней трети верхушки корня 2-го премоляра был обнаружен костный выступ, но самого подбородочного отверстия обнаружить так и не удалось (фото 6). После расширения доступа провели сегментацию 3-го моляра с помощью круглых и фиссурых боров, фрагменты экстрагировали с использованием элеватора Bein. Посредством аналогичной процедуры удалили и 2-ой ретинированный моляр. После кюретажа дефектов лоскут ушили с помощью шелковых нитей 3-0 (Dogsan, Трабзоне, Турция), а пациенту назначили прием антибиотиков и нестероидных противовоспалительных препаратов. Во время удаления швов никаких чувствительных нарушений обнаружено не было.
Фото 6: Клинический вид костной возвышенности в области ментального отверстия с левой стороны нижней челюсти.
Обсуждение
Даже несмотря на значительный прогресс в стоматологии, особенно в области имплантологии, определение точной позиции ментального отверстия остается одним из наиболее важных этапов комплексной диагностики пациентов перед подобными ятрогенными вмешательствами. Ведь, исходя из этого, врач может повысить эффективность выполнения анестезии и в то же время минимизировать риск сензитивных нарушений в ходе будущей операции.
Несмотря на то, что позиция подбородочного отверстия является довольно вариативной, в большинстве случаев его можно обнаружить около верхушки корня второго премоляра или между апексами премоляров и первых моляров. В первый год жизни до прорезывания зубов ментальное отверстие находится существенно ближе к альвеолярному краю челюсти, но в процессе роста смещается все более апикально. Приближение точки выхода ментального нерва к альвеолярному краю челюсти повторно наблюдается также в случаях резорбции костной ткани, связанной с потерей зубов. Как правило, это двустороннее круглое или овальное отверстие на боковой поверхности челюсти, хотя в литературе были описаны случаи ретромолярного его размещения, дополнительного отверстия и даже вариаций хода самого подбородочного нерва, но все эти варианты скорее являются своеобразной нормой, нежели патологией.
Варьируют также и размеры подбородочного отверстия. Greenstein and Tarnow проводили морфометрические исследования черепов и сообщили, что средние параметры ментального отверстия следующие: высота – 3,47 мм (диапазон 2,5-5,5 мм), ширина – 3,59 мм (диапазон 2-5.5 мм), диаметр – 3,5-5 мм. В описанном нами клиническом случае размеры правого подбородочного отверстия согласно результатам КЛКТ составляли: высота – 1,1 мм, ширина – 1,2 мм, слева же подобного образования обнаружено не было. Согласно проведенному анализу было обнаружено, что в литературе приведено довольно мало случаев описания агенезии ментального отверстия. De Freitas и коллеги, которые исследовали 1435 образца нижней челюсти, не смогли обнаружить точку выхода подбородочного нерва лишь в 3 случаях.
В клинической практике сложности с определением позиции ментального отверстия могут быть связаны с принципами построения планиметрических изображений – результатов рентгенографии. На подобных снимках может наблюдаться наложение нескольких анатомических структур (зубов, губчатой кости) одна на другую, и это еще не говоря о возможности возникновения артефактов непосредственно в процессе съемки. По этим и нескольким другим причинам, панорамные снимки не слишком подходят для оценки соотношения некоторых анатомических образований перед выполнением оперативных вмешательств. КЛКТ, напротив, является более эффективным методом, обеспечивающим трехмерную визуализацию костных структур с возможностью объективной оценки их линейных параметров на этапе предоперационного планирования. Кроме того, доза облучения у современных КТ-аппаратов сведена к минимуму, следовательно, данный метод исследования является более безопасным для широкого контингента населения.
Da Silva Ramos Fernandes в 2011 году впервые сообщил о случае отсутствия ментального отверстия у пациента в ходе анализа КЛКТ-снимков на этапе планирования ортодонтического лечения. Клиницист обнаружил, что одно отверстие отсутствует полностью, а другое значительно уменьшено в размерах.
В 2013 году Matsumoto и коллеги сообщили уже о случае двустороннего отсутствия подбородочных отверстий у пациента, что было обнаружено ними на этапе планирования имплантологическогго вмешательства. В последнем случае, сообщенном Lauhr и соавторами, также было описано о двустороннем отсутствии подбородочных отверстий, обнаруженном на результатах КЛКТ-сканирования. В нашей ситуации подбородочное отверстие отсутствовало лишь с левой стороны, а с правой – наблюдалась его агенезия. Причина отсутствия анатомического образования неясна: скорее всего – это крайний вариант врожденной агенезии, потому что во всех зарегистрированных случаях (в том числе и нашем) никаких признаков травмы в анамнезе обнаружено не было, а исследованные нижние челюсти морфологически были полностью нормальными. Da Silva Ramos Fernandes после того, как обнаружил одностороннее отсутствие ментального отверстия у своей пациентки, дополнительно провел исследование у ее матери, у которой согласно результатов КЛКТ наблюдалась одностороннее недоразвитие этой же анатомической структуры. Следовательно, ученый пришел к выводу, что отсутствие или агенезия ментального отверстия связана чаще всего с генетическими факторами. У нашего пациента не наблюдалось никаких нервно-чувствительных нарушений ни в области подбородка, ни в области нижней губы. В более ранних опубликованных случаях подобных нарушений также не наблюдалось. Поэтому авторы пришли к выводу, что нервные окончания, как и кровеносные сосуды, отвечающие за подбородочную область, могут быть весьма тонкими или иметь какой-то другой ход ответвлений, обеспечивая, таким образом, адекватность функционирования данного анатомического участка.
Точная верификации позиции ментального отверстия и других аналогичных анатомических структур, как и особенностей их строения, является крайне важным аспектом диагностики в ходе планирования оперативных вмешательств, а также при выполнении рутинной процедуры анестезии для профилактики возможных ятрогенных ошибок и осложнений.
Авторы: Murat Ulu, Elif Tarim Ertas, Fatih Gunhan, Meral Yircali Atici, Huseyin Akcay
Элементы построения. Лицевой отдел черепа образован пятнадцатью костями, причем одна из них - подъязычная - лежит вне черепа, на передней поверхности шеи. Из остальных костей шесть парных: верхнечелюстные, скуловые, носовые, нёбные, слезные, нижние носовые раковины, и две - нижняя челюсть и сошник - непарные. Особое значение в формообразовании лицевой части черепа приобретают крупные кости, участвующие в образовании его внешнего рельефа.
К крупным костям относятся прежде всего верхнечелюстные кости, расположенные в середине лицевой части черепа и участвующие в образовании полости носа, глазниц и рта. От тела верхнечелюстной кости (неправильной кубовидной формы) отходят в разные стороны четыре отростка. Кверху - лобный к одноименной кости, а также к носовой и слезной костям; к наружной стороне - скуловой; книзу - ячеистый, несущий зубы, и, наконец, внутрь - нёбный, образующий совместно с таким же отростком верхнечелюстной кости другой стороны твердое нёбо. Соединяясь швом, обе верхние челюсти своими носовыми вырезками отграничивают вместе с носовыми костями так называемое грушевидное отверстие, посредине нижнего края которого расположена выступающая заостренным концом вперед носовая ость. Вверху кость участвует в образовании нижнеглазничного края, под которым расположено одноименное отверстие. Еще ниже, на передней поверхности тела верхнечелюстной кости, расположена сильно изменчивая по глубине клыковая (собачья) ямка. Тело кости в верхней части пневматизировано. Оно имеет наибольшую по объему пазуху (гайморова пазуха).
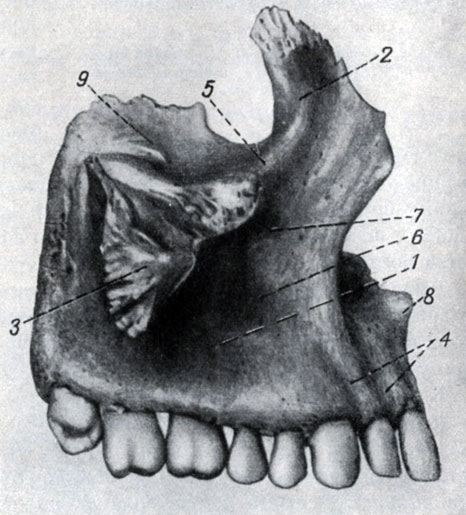
Рис. 52. Правая верхняя челюсть : 1 - тело, 2 - лобный отросток, 3 - скуловой отросток, 4 - ячеистый отросток, 5 - подглазничный край, 6 - к лыковая, (собачья) ямка, 7 - подглазничное отверстие, 8 - носовая ость, 9 - глазничная поверхность
Верхнечелюстные кости имеют большое значение для формы профиля. Будучи связаны с жевательным аппаратом, лежащим впереди мозгового черепа, они также несколько выступают вперед, однако у современного человека они никогда не лежат в одной плоскости со скуловыми костями, что имело место у его ископаемых предков. Плоскости скуловой и верхнечелюстной костей пересекаются в скуло-челюстном шве. Верхнечелюстные кости определяют размеры лицевого угла.
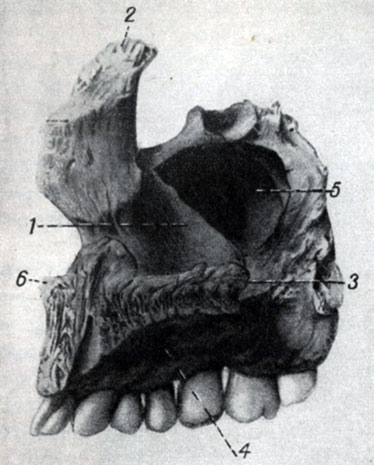
Рис. 53. Верхняя челюсть (внутренняя поверхность): 1 - тело, 2 - лобный отросток, 3 - нёбный отросток, 4 - ячеистый отросток, 5 - гайморова пазуха, 6 - носовая ость
Вторая парная кость лицевого отдела черепа - скуловая, несмотря на свои сравнительно небольшие размеры, сильно влияет на построение всего лица. Она является связующим звеном между мозговым и лицевым отделами черепа, будучи вклинена между скуловым отростком височной кости, лобной и клиновидной костями с одной стороны и верхней челюстью - с другой. Вследствие такого положения скуловая кость испытывает со стороны растущих костей противоположно направленные влияния тяги и давления, являясь, таким образом, местом выравнивания, нивелирования указанных воздействий. Этим объясняется большая изменчивость скуловых костей.
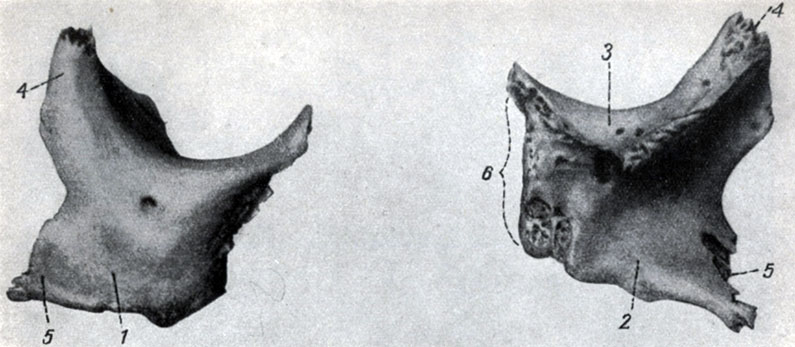
Рис. 54. Правая скуловая кость: 1 - наружная (щечная) поверхность, 2 - внутренняя (височная) поверхность, 3 - глазничная поверхность, 4 - лобно-клиновидный отросток, 5 - височный отросток, 6 - верхнечелюстной край
В скуловой кости различают выдающуюся вперед щечную пластинку, выходящую на лицевую поверхность черепа и в височную яму, и меньшую пластинку - глазничную, направленную в глазницу и участвующую в образовании наружной стенки последней. Щечная пластинка, суживаясь назад, переходит в височный отросток, соединяющийся со скуловым отростком височной кости; суживаясь кверху, она превращается в лобно-клиновидный отросток, связывающийся с одноименными костями. Впереди скуловая кость опирается своим широким основанием на скуловой отросток верхней челюсти.
У человека скуловые дуги и кости не выступают резко в стороны, так как челюстной аппарат развит у него сравнительно слабо.
Если смотреть на череп человека сверху, то скуловых костей почти совсем не видно, так как они закрыты разросшейся в ширину мозговой коробкой. У взрослых человекообразных обезьян, наоборот, скуловые дуги отстоят от черепа, как ручки кастрюли, так как у них жевательный аппарат развит сильно, а вместилище для головного мозга - слабо. Небольшие парные носовые кости образуют переднюю стенку носа. Это четырехугольные костные пластинки, длинник которых больше их поперечника. Верхний край носовой кости толще и уже нижнего, он соединяется с носовой частью лобной кости. Боковые края носовых костей соединены с лобными отростками верхних челюстей.
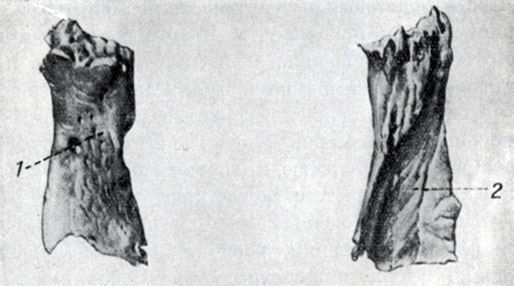
Рис. 55. Носовая кость: 1 - наружная поверхность, 2 - внутренняя поверхность
Длина и форма носовых костей изменчивы. Различают прямые, равномерно вогнутые и S-образно изогнутые носовые кости. Покрытая сравнительно тонкими мягкими тканями, наружная поверхность носовых костей формирует спинку носа.
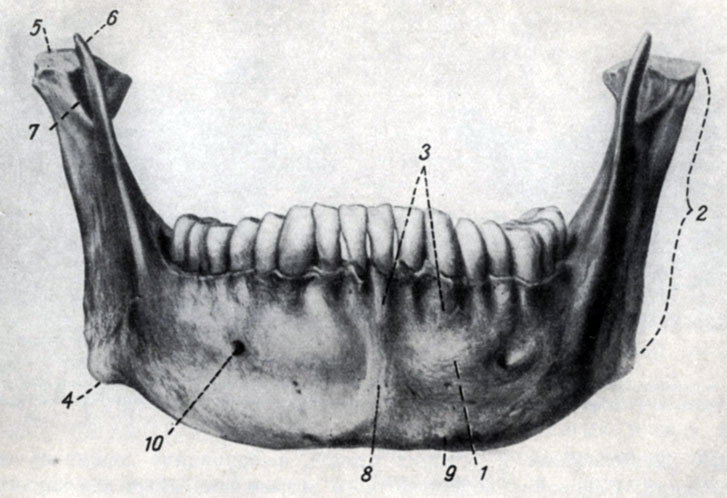
Рис. 56 Нижняя челюсть: 1 - тело, 2 - ветвь, 3 - ячеистый отросток, 4 - угол нижней челюсти, 5 - суставной отросток, 6 - венечный отросток, 7 - вырезка нижней челюсти, 8 - подбородочное возвышение, 9 - подбородочный бугорок, 10 - подбородочное отверстие
Единственной свободно подвижной костью лицевой части черепа является нижняя челюсть, сочленяющаяся с височными костями в челюстном суставе. Общая форма и размеры нижней челюсти тесно связаны со строением верхнечелюстных костей, так как обе входят в состав жевательного аппарата. Тело нижней челюсти характеризуется в основном подковообразной формой; обе половины тела сходятся под углом около 70°. От тела кости отходят кверху правая и левая ветви. Нижний край тела утолщен и закруглен, а верхний образует ячеистый отросток, который у взрослых имеет 16 ячеек для корней постоянных зубов. На передней поверхности тела, в его середине, имеется значительное подбородочное возвышение треугольной формы, узкая вершина которого располагается у средних резцов, а основание лежит на нижнем крае челюсти. Основание подбородочного возвышения имеет два характерных, различно выраженных подбородочных бугорка. Выше бугорков, с их наружных сторон, расположены округлые подбородочные отверстия-места выхода нервов и сосудов.
Места отхождения от тела кости обеих ветвей, так называемые углы нижней челюсти, хорошо видны на лице, особенно у худощавых людей. Размеры углов изменяются в течение жизни человека. У новорожденных углы велики (150°), далее, с возрастом, они уменьшаются по мере прорезывания зубов, у взрослых размеры углов колеблются в пределах от 120 до 130°. К старости в связи с выпадением зубов и атрофией ячеистых отростков углы вновь увеличиваются (130-140°). Каждая ветвь нижней челюсти вверху заканчивается двумя отростками, отделенными друг от друга вырезкой. Передний отросток, служащий местом прикрепления височной мышцы, называется венечным, а задний, заканчивающийся закругленным утолщением и несущий суставную площадку, суставным. Последний участвует в образовании сустава нижней челюсти. Специфической особенностью нижней челюсти человека является наличие подбородочной части. Если, рассматривая нижнюю челюсть в профиль, опустить перпендикуляр из точки между средними резцами, то подбородочная часть тела челюсти будет выдаваться вперед. Такой профильный контур нижней челюсти присущ только человеку. У животных нижняя часть тела челюсти не доходит до отвесной, подбородка у них фактически нет и наиболее выступающим вперед отделом челюсти являются зубы. Развитие подбородочной части нижней челюсти у человека обусловлено, вероятно, рядом причин. Среди них нужно указать на уменьшение размеров зубов и ячеистого отростка, на влияния, связанные с членораздельной речью, присущей только человеку, и, наконец, на необходимость укрепления угла тела челюсти.
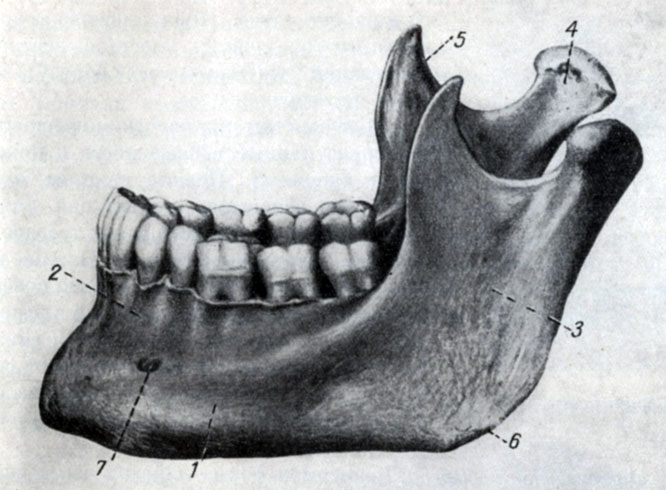
Рис. 57. Нижняя челюсть сбоку: 1 - тело, 2 - ячеистый отросток, 3 - ветвь, 4 - суставной отросток, 5 - венечный отросток, 6 - угол нижней челюсти, 7 - подбородочное отверстие
Парные слезные кости представляют собой тонкие, почти прямоугольной формы пластинки, расположенные в переднем отделе внутренней стенки глазниц. Вверху они соединяются с лобной костью, внизу и впереди - с верхней челюстью, и сзади - с решетчатой костью.
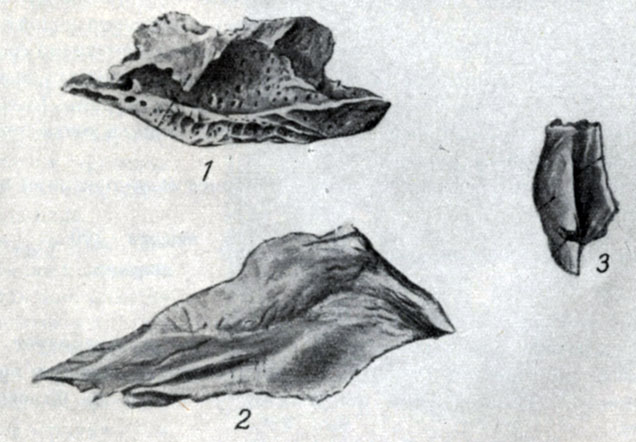
Рис. 58. 1 - нижняя носовая раковина, 2 - сошник, 3 - слезная кость
Из остальных мелких костей лицевой части черепа необходимо еще упомянуть о непарной тонкой костной пластинке - сошнике, который заметен при рассмотрении грушевидного отверстия, ведущего в полость носа. Имея в основе трапециевидную форму, сошник вместе с вертикальной пластинкой решетчатой кости образует костную часть перегородки носа.
Рис. 59. Нёбная кость
Малозаметны при изучении внешнего рельефа черепа парные нёбные кости и нижние носовые раковины. Первые заметны только на наружном основании черепа; они имеют вид пластинок, дополняющих сзади твердое нёбо и боковые стенки полости носа. Нижние носовые раковины, начинаясь от внутренней поверхности верхнечелюстных и нёбных костей в виде тонких изогнутых пластинок, свешиваются вниз в глубине полости носа по обе стороны от сошника. Что касается подъязычной кости, расположенной на шее, то она будет рассмотрена в соответствующем разделе.
Форма лицевого отдела черепа. Размеры и форма лицевой части черепа непостоянны и обнаруживают еще большую изменчивость, чем мозговой отдел. Наиболее колеблются высотные размеры, в меньшей степени-широтные. Это происходит не за счет более постоянной носовой части, а главным образом за счет челюстной области, особенно резко изменяющейся. Общую форму лицевой части черепа надо изучать в фас и в профиль.
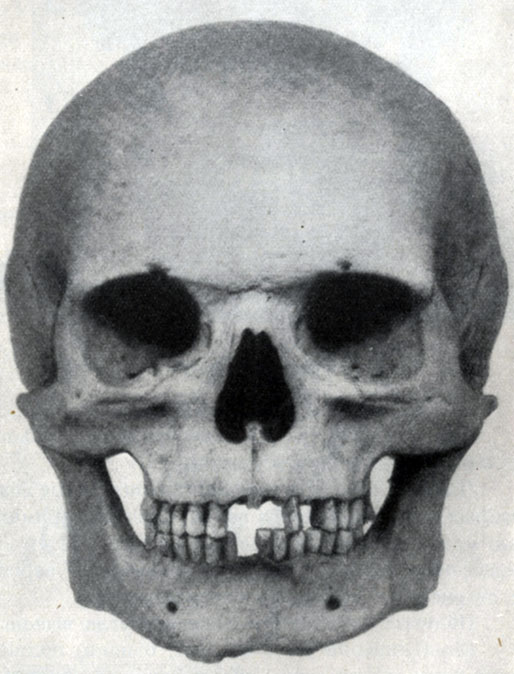
Рис. 60. Череп широколицего
Рассмотрение фаса свидетельствует о большой изменчивости его общей формы, имеющей много переходов от низкого и широкого - к высокому и узкому лицу. При помощи специальных измерений можно объективно подойти к определению общей формы лицевого отдела черепа. Для этого достаточно сопоставить его высоту и ширину. Отношение этих размеров определяется так называемым лицевым показателем, где высота выражена в процентах ширины. Высота равна расстоянию от середины лобно-носового шва до самой нижней точки подбородочной части нижней челюсти.
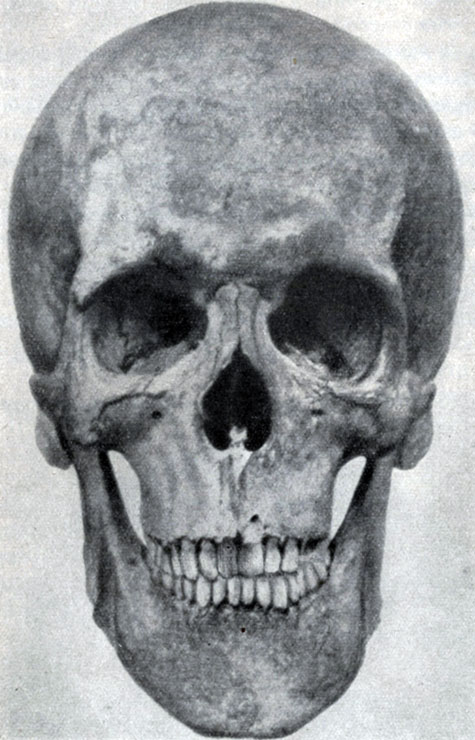
Рис. 61. Череп узколицего
Ширина измеряется расстоянием между наиболее выступающими в стороны точками скуловых дуг.
Вычисление лицевого показателя по формуле
| высота ⋅ 100 |
| ширина |
дает ряд цифровых значений.
Их можно разделить на три основные группы.
Первая включает показатели от 80 до 85 и характеризует широкие лица; вторая с показателем от 85 до 90 характеризует средние по ширине лица и, наконец, третья группа показателей - от 90 до 95 свойственна узким лицам.
Замечено, что широким лицам часто присущи широкая форма носа, низкий вход в глазницу, широкие скулы, широкое и короткое нёбо.
Узкие лица, наоборот, имеют чаще высокий и узкий нос, высокий вход в глазницу, узкие скулы и длинное, узкое нёбо.
Не менее важным для художника является изучение профиля, общая форма которого подвергается последовательным изменениям в течение жизни человека. Характер профиля теснейшим образом связан с развитием жевательного аппарата. Поэтому окончательная, постоянная форма профиля устанавливается только к двадцати годам, то есть ко времени окончания прорезывания полного комплекта постоянных зубов. До пятидесяти лет профиль мало изменяется, а позже, с возрастом, наступают старческие изменения, связанные с выпадением зубов и исчезновением ячеистых отростков челюстей. Издавна с целью изучения профиля пользовались определением лицевого угла, который образуется пересечением двух плоскостей, проведенных через определенные точки черепа.
Первым, определившим лицевой угол, был голландский анатом-художник Петр Кампер (1722-1789). Плоскости, образующие угол, он проводил следующим образом: горизонтальную - сзади через оба наружных слуховых прохода и спереди через носовую ость; вертикальную - касательной к надбровным дугам и через ту же носовую ость. Лицевой угол, вычисленный Кампером таким способом, не совсем точен, так как точки на черепе, через которые он проводил эти плоскости, весьма непостоянны. Кроме того, плоскости эти он проводил не во всех случаях измерений одинаково.
Более точным является "полный лицевой угол", в технике измерения которого отсутствуют ошибки, допущенные Кампером. Горизонтальная плоскость проводится сзади через верхние края обоих слуховых проходов и спереди через более постоянную точку - нижний край одной из глазниц. Эта так называемая франкфуртская горизонталь была принята на всемирном съезде антропологов в 1876 году во Франкфурте как основная горизонтальная плоскость, служащая для установки черепа при всех его измерениях. Вторая, косая, плоскость, определяющая полный лицевой угол, проводится через середину лобно-носового шва и наиболее выступающую вперед точку ячеистого отростка верхней челюсти.
Чаще всего полный лицевой угол у человека колеблется от 80 до 85°. Меньший угол (70-80°) наблюдается при выступающей вперед верхней челюсти, при так называемой прогнатии. Наоборот, большие размеры угла (85-93°) соответствуют более отвесной линии профиля при так называемой ортогнатии. Подобные профили создавались древними художниками в изображениях богов и героев (греческий профиль).
Лицевой угол у человекообразных обезьян сравнительно мал благодаря сильно выступающим челюстям.
Лицевой угол претерпевает значительные возрастные изменения. У новорожденных и детей он всегда велик, близок к прямому или даже больше последнего так как мозговой отдел черепа развит у детей сравнительно хорошо а лицевой имеет пока еще незначительные размеры. У взрослых лицевой угол уменьшается к старости - несколько увеличивается.
Половые особенности лицевого угла весьма незначительны.
Один лицевой угол не дает, однако, полного представления о положении отдельных частей лица, участвующих в образовании профиля.
Профильный угол лба можно определить пересечением двух линий. Одна из них - касательная к надпереносью и чешуе в их срединной плоскости, другая соединяет надпереносье с наружным затылочным бугром. Размеры этого угла у современного человека намного больше, чем у ископаемого и у человекообразных обезьян. У современного человека профильный угол лба равен в среднем 91,4° (наименьшее его значение - 72,3°). У ископаемого человека - 62°, у шимпанзе - 56°.
Профильная линия ячеистого отростка верхней челюсти, идущая от носовой ости к ячеистому краю в области резцов, образует с горизонталью угол. Этот угол изменчив еще в большей степени, чем полный лицевой угол, так как именно в данной области у человека наиболее выражена прогнатия. Этим объясняется широта индивидуальных колебаний профильного угла, который варьируется в пределах от 49 до 100°.
Не меньшее значение при изучении профиля имеет положение плоскости входа в глазницу. Положение этой плоскости по вертикали определяется углом, образованным ею с франкфуртской горизонталью. Только у некоторых черепов плоскость входа в глазницу располагается строго вертикально. Чаще она направлена сверху вниз спереди назад. Таким образом, надглазничный край чаще выступает, чем подглазничный. Угол наклона плоскости входа в глазницу колеблется от 84 до 105°. У мужчин этот угол несколько больше, чем у женщин, в связи с особо сильным развитием у них надбровных дуг.
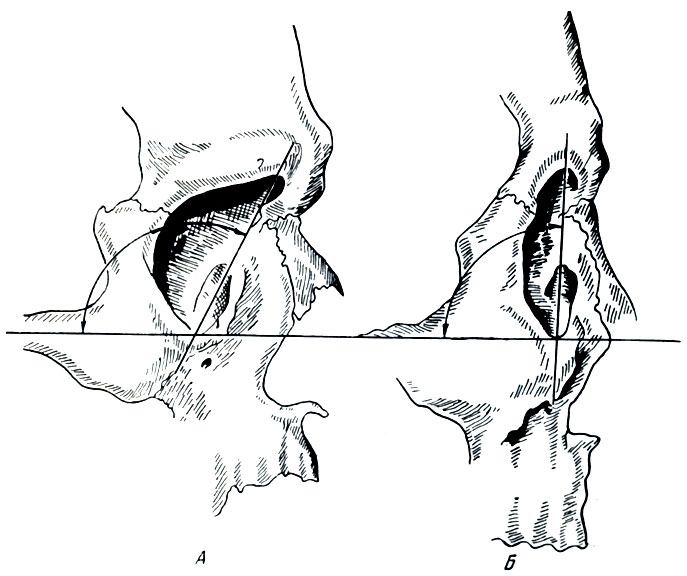
Рис. 62. Профилирование глазницы: А - наклонное положение глазницы (средняя ее ось, проецированная на франкфуртскую горизонталь, образует тупой угол); Б - вертикальное положение глазницы (средняя ее ось, проецированная на франкфуртскую горизонталь образует прямой угол)
Плоскость входа в глазницу никогда не располагается у человека точно во фронтальной плоскости. Между ними всегда наблюдается известный угол отклонения, колеблющийся в пределах между 14,4 и 16,7°. Наличием данного угла отклонения объясняется расположение глаз, внутренние углы которых находятся обычно впереди наружных.
Подбородочные нервные окончания после выхода из структуры нижней челюсти делятся на несколько отдельных ветвей, обеспечивая, таким образом, сенсорную иннервацию в области углов рта: кожи нижней губы, слизистой оболочки полости рта, а также десен до второго премоляра (посредством медиальных и боковых нижних губных нервных отростков) и кожи в подбородочной области.

Подбородочные, они же ментальные, отверстия, как правило, находятся в районе верхушек корней премоляров и представлены двусторонними овальными или круглыми образованиями, хотя точная позиция данных структур во многом зависит от этнических и географических особенностей происхождения и проживания человека. Рентгенологически подбородочное отверстие визуализируется как круглая или овальная рентгенпрозрачная область с правой и левой стороны нижней челюсти. Точная верификация местонахождения ментальных отверстий является весьма важным элементом комплексной диагностики: во-первых, для обеспечения эффективной анестезии, во-вторых, для профилактики возможных сенсорных дисфункций или парестезий, как результатов ятрогенных вмешательств.
Поскольку, исходя из принципов построения планиметрических прицельных или панорамных рентгенограмм, возможен риск визуального наложения одних анатомических структур на другие, прецизионность определения объективной позиции ментального отверстия остается неудовлетворительной. В ходе анализа литературных данных было обнаружено несколько публикаций о вариативных положениях подбородочных отверстий, но об отсутствии таковых вообще сообщалось крайне редко.
В данной статье представлен клинический случай одностороннего отсутствия подбородочного отверстия, которое было подтверждено как результатами конусно-лучевой компьютерной томографии, так и в ходе хирургической манипуляции по удалению 2 и 3 ретинированных моляров. Подобные случаи, в которых удалось подтвердить отсутствие ментального отверстия одновременно и посредством КЛКТ и хирургической ревизией, крайне редко встречаются в специализированной литературе.
Клинический случай
20-летний пациент был направлен в факультетскую стоматологическую поликлинику университета Izmir Katip Celebi University с основной жалобой на приступы боли в левой задней части нижней челюсти. На ортопантомограмме были обнаружены ретинированные 2-ой и 3-ий моляры, которые занимали горизонтальную позицию и непосредственно контактировали друг с другом (фото 1).
Фото 1: Ортопантомограмма 20-летнего пациента: окончательные ориентиры ментальных отверстий обозначены стрелками.

Вокруг ретинированных зубов наблюдалась зона рентгенопрозрачности, а с дистальной стороны первого моляра - еще и участок резорбции костной ткани. В качестве лечения было запланировано провести экстракцию обеих ретинированных зубов. Для оценки взаимоотношений между 2-ым моляром и нижним альвеолярным нервом перед хирургической манипуляцией была произведена процедура КЛКТ-сканирования (NewTom 5G, QR-, Верона, Италия). В ходе тщательного анализа всех полученных срезов удалось обнаружить один весьма интересный факт: с левой стороны нижней челюсти не визуализировалось подбородочное отверстие, в то время как с правой стороны – можно было обнаружить небольшое ментальное образование меду 1-ым и 2-ым премолярами. Данные аксиальных и корональных срезов, а также трехмерной реконструкции представлены на фото 2-4.
Фото 2: Корональный срез: окончательные ориентиры ментальных отверстий обозначены стрелками.

Фото 3: Поперечный срез: окончательные ориентиры ментальных отверстий обозначены стрелками.

Фото 4: Трехмерная реконструкция: небольшое ментальное отверстие с правой стороны и костная возвышенность с левой.

Хотя на рендеринг-изображении ментального отверстия обнаружить не удалось, пациент не предъявлял жалоб на какие-либо чувствительные нарушения в подбородочной области. Используя программное обеспечение Mimics software (Materialise, Лёвен, Бельгия), нам удалось визуально сегментировать нижнюю челюсть на несколько фрагментов, чтобы детально проанализировать ход костных каналов, содержащих нервные окончания. Так, с правой стороны удалось повторно подтвердить выход подбородочного нерва в области 1-го премоляра, но с левой стороны канал нерва заканчивался в области 35 зуба без каких-либо отверстий или других образований (фото 5).
Фото 5: Сегментация нижнечелюстного канала на КЛКТ снимке с помощью Mimics software.


После проведения анестезии 4 мл раствора местного анестетика (Ultracaine D-S Fort, Sanofi Aventis, Стамбул, Турция) был произведен сулькулярный разрез до середины 1-го премоляра, который соединили с двумя послабляющими, а затем отсепарировали слизисто-надкостничный лоскут. На уровне нижней трети верхушки корня 2-го премоляра был обнаружен костный выступ, но самого подбородочного отверстия обнаружить так и не удалось (фото 6). После расширения доступа провели сегментацию 3-го моляра с помощью круглых и фиссурых боров, фрагменты экстрагировали с использованием элеватора Bein. Посредством аналогичной процедуры удалили и 2-ой ретинированный моляр. После кюретажа дефектов лоскут ушили с помощью шелковых нитей 3-0 (Dogsan, Трабзоне, Турция), а пациенту назначили прием антибиотиков и нестероидных противовоспалительных препаратов. Во время удаления швов никаких чувствительных нарушений обнаружено не было.
Фото 6: Клинический вид костной возвышенности в области ментального отверстия с левой стороны нижней челюсти.

Обсуждение
Даже несмотря на значительный прогресс в стоматологии, особенно в области имплантологии, определение точной позиции ментального отверстия остается одним из наиболее важных этапов комплексной диагностики пациентов перед подобными ятрогенными вмешательствами. Ведь, исходя из этого, врач может повысить эффективность выполнения анестезии и в то же время минимизировать риск сензитивных нарушений в ходе будущей операции.
Несмотря на то, что позиция подбородочного отверстия является довольно вариативной, в большинстве случаев его можно обнаружить около верхушки корня второго премоляра или между апексами премоляров и первых моляров. В первый год жизни до прорезывания зубов ментальное отверстие находится существенно ближе к альвеолярному краю челюсти, но в процессе роста смещается все более апикально. Приближение точки выхода ментального нерва к альвеолярному краю челюсти повторно наблюдается также в случаях резорбции костной ткани, связанной с потерей зубов. Как правило, это двустороннее круглое или овальное отверстие на боковой поверхности челюсти, хотя в литературе были описаны случаи ретромолярного его размещения, дополнительного отверстия и даже вариаций хода самого подбородочного нерва, но все эти варианты скорее являются своеобразной нормой, нежели патологией.
Варьируют также и размеры подбородочного отверстия. Greenstein and Tarnow проводили морфометрические исследования черепов и сообщили, что средние параметры ментального отверстия следующие: высота – 3,47 мм (диапазон 2,5-5,5 мм), ширина – 3,59 мм (диапазон 2-5.5 мм), диаметр – 3,5-5 мм. В описанном нами клиническом случае размеры правого подбородочного отверстия согласно результатам КЛКТ составляли: высота – 1,1 мм, ширина – 1,2 мм, слева же подобного образования обнаружено не было. Согласно проведенному анализу было обнаружено, что в литературе приведено довольно мало случаев описания агенезии ментального отверстия. De Freitas и коллеги, которые исследовали 1435 образца нижней челюсти, не смогли обнаружить точку выхода подбородочного нерва лишь в 3 случаях.
В клинической практике сложности с определением позиции ментального отверстия могут быть связаны с принципами построения планиметрических изображений – результатов рентгенографии. На подобных снимках может наблюдаться наложение нескольких анатомических структур (зубов, губчатой кости) одна на другую, и это еще не говоря о возможности возникновения артефактов непосредственно в процессе съемки. По этим и нескольким другим причинам, панорамные снимки не слишком подходят для оценки соотношения некоторых анатомических образований перед выполнением оперативных вмешательств. КЛКТ, напротив, является более эффективным методом, обеспечивающим трехмерную визуализацию костных структур с возможностью объективной оценки их линейных параметров на этапе предоперационного планирования. Кроме того, доза облучения у современных КТ-аппаратов сведена к минимуму, следовательно, данный метод исследования является более безопасным для широкого контингента населения.
Da Silva Ramos Fernandes в 2011 году впервые сообщил о случае отсутствия ментального отверстия у пациента в ходе анализа КЛКТ-снимков на этапе планирования ортодонтического лечения. Клиницист обнаружил, что одно отверстие отсутствует полностью, а другое значительно уменьшено в размерах.
В 2013 году Matsumoto и коллеги сообщили уже о случае двустороннего отсутствия подбородочных отверстий у пациента, что было обнаружено ними на этапе планирования имплантологическогго вмешательства. В последнем случае, сообщенном Lauhr и соавторами, также было описано о двустороннем отсутствии подбородочных отверстий, обнаруженном на результатах КЛКТ-сканирования. В нашей ситуации подбородочное отверстие отсутствовало лишь с левой стороны, а с правой – наблюдалась его агенезия. Причина отсутствия анатомического образования неясна: скорее всего – это крайний вариант врожденной агенезии, потому что во всех зарегистрированных случаях (в том числе и нашем) никаких признаков травмы в анамнезе обнаружено не было, а исследованные нижние челюсти морфологически были полностью нормальными. Da Silva Ramos Fernandes после того, как обнаружил одностороннее отсутствие ментального отверстия у своей пациентки, дополнительно провел исследование у ее матери, у которой согласно результатов КЛКТ наблюдалась одностороннее недоразвитие этой же анатомической структуры. Следовательно, ученый пришел к выводу, что отсутствие или агенезия ментального отверстия связана чаще всего с генетическими факторами. У нашего пациента не наблюдалось никаких нервно-чувствительных нарушений ни в области подбородка, ни в области нижней губы. В более ранних опубликованных случаях подобных нарушений также не наблюдалось. Поэтому авторы пришли к выводу, что нервные окончания, как и кровеносные сосуды, отвечающие за подбородочную область, могут быть весьма тонкими или иметь какой-то другой ход ответвлений, обеспечивая, таким образом, адекватность функционирования данного анатомического участка.
Точная верификации позиции ментального отверстия и других аналогичных анатомических структур, как и особенностей их строения, является крайне важным аспектом диагностики в ходе планирования оперативных вмешательств, а также при выполнении рутинной процедуры анестезии для профилактики возможных ятрогенных ошибок и осложнений.
Авторы: Murat Ulu, Elif Tarim Ertas, Fatih Gunhan, Meral Yircali Atici, Huseyin Akcay
Ю. Г. Седов
ассистент кафедры общей и клинической стоматологии РУДН, врач стоматолог-хирург, рентгенолог (Москва)
О. С. Морданов
студент 3-го курса Медицинского института РУДН
Д. Э. Джафаров
студент 3-го курса Медицинского института РУДН
В настоящее время при восстановлении дефектов зубного ряда с применением дентальных имплантатов не менее чем в 30 % возникает необходимость увеличения объема альвеолярного гребня с помощью трансплантатов (М. В. Ломакин, 2006). Одним из методов коррекции ширины и высоты альвеолярного гребня является использование аутогенных трансплантатов (донор и реципиент трансплантата — одно и то же лицо).
Актуальность
Главное преимущество этого варианта костной пластики — остеоиндукция: свойство костного материала активировать окружающие ткани, воздействуя на них сигнальными факторами, которые стимулируют активность остеокластов и образование новой кости [2, 4]. Многие авторы выделяют внеротовые и внутриротовые участки забора кости [2, 4, 7]. Подбородочный отдел нижней челюсти в качестве внутриротовой зоны представляет собой оптимальный выбор для получения небольших трансплантатов. По данным Cohen (2007), этот донорский участок имеет ряд преимуществ, таких как хороший хирургический доступ, короткий период заживления, минимальная резорбция трансплантата и хорошая стабильность имплантата благодаря плотной структуре костного блока [7]. Однако после проведения операции забора костного материала может возникнуть ряд осложнений, которые представлены в таблице № 1 [6].
Данные осложнения происходят из-за повреждения резцовой петли — внутрикостного продолжения нижнелуночкового нерва (рис. 1 a, б) , — которая начинается от ментального отверстия и заканчивается индивидуально, как правило, на уровне латерального или центрального резца [1].
В 1992 году Misch для профилактики осложнений при получении костного блока из подбородочной области предложил «правило трех пятерок», при котором выделяется зона безопасности на 5 мм апикальнее от верхушек корней зубов (профилактика чувствительности зубов), на 5 мм медиальнее от ментальных отверстий (профилактика парестезии) и на 5 мм кверху от нижнего края нижней челюсти (профилактика перелома) [3] (рис. 2) .

КЛКТ. Панорамный реформат (зеленая стрелка — резцовая петля, красная стрелка — подбородочное отверстие). (рис. 1а)

КЛКТ. Коронарный реформат нижней челюсти в переднем отделе (зеленая стрелка — резцовая петля) (рис. 1б) «Правило трех пятерок» (рис. 2)
Несмотря на данные рекомендации, питательные ветви, иннервирующие зубы и мягкие ткани подбородочной области, могут быть повреждены [5]. Это говорит о том, что необходимо знать глубину прохождения резцовой петли при планировании забора костного трансплантата в области подбородочного симфиза.
Цель исследования
Анализ расположения резцовой петли при планировании забора костного блока в подбородочном отделе нижней челюсти.
Задачи исследования
• Определить расположение ментального отверстия относительно зубов нижней челюсти для измерения длины резцовой петли.
• Измерить длину резцовой петли.
• Измерить расстояние от резцовой петли до наружной стенки нижней челюсти в области правила «трех пятерок».
Материалы и методы
Нами был проведен анализ 85 конусно-лучевых компьютерных томограмм с зоной сканирования 8×8 см пациентов обоих полов (51 женского пола и 34 мужского пола) в возрасте от 18 до 70 лет. Критерии отбора отсутствовали. В программе для просмотра определялось расположение ментального отверстия относительно зубов нижней челюсти, проводилось измерение длины резцовой петли от ментального отверстия, а также расстояния от нее до вестибулярной стенки нижней челюсти с каждой стороны и толщины кортикальной кости в точке на 5 мм апикальнее верхушек корней зубов, медиальнее от ментального отверстий и кверху от нижней границы нижней челюсти.
Результаты исследования
На 85 компьютерных томограммах с каждой стороны нами было проанализировано расположение ментального отверстия относительно проекции зубов нижней челюсти (диаграмма № 1) .
Средние показатели длины резцовой петли от ментального отверстия по направлению к средней линии лица составили 7,90 мм, а максимальная длина — 18,83 мм (полное соединение двух ментальных отверстий с разных сторон).
При измерении расстояния от резцовой петли до вестибулярной стенки нижней челюсти и ее топографии в области «правила трех пятерок» выделено три положения канала, в котором проходит резцовая петля: канал прилежит, то есть стенка канала образована кортикальной частью (рис. 3) ; касается, то есть имеет одну общую точку (рис. 4) ; не имеет общих точек.
Данные о расположении резцовой петли по отношению к вестибулярной стенке тела нижней челюсти, а также средние данные о расстоянии до вестибулярной стенки нижней челюсти распределены относительно пола и возраста и указаны в таблицах № 2—4 .

КЛКТ. Сагиттальный и коронарный реформаты переднего отдела нижней челюсти. Стенка канала образована кортикальной частью кости. Красная стрелка — резцовая петля. Зеленый прямоугольник — канал проходит в проекции участка «правила трех пятерок» (рис. 3)

КЛКТ. Сагиттальный и коронарный реформаты переднего отдела нижней челюсти. Канал соприкасается с кортикальной частью кости (красная стрелка — резцовая петля) (рис. 4)
Выводы
Исходя из вышесказанного, при анализе КЛКТ наличие резцовой петли отмечается в 91,8 %. Наиболее часто подбородочная ветвь заканчивалась между клыком и латеральным резцом, но в 1 случае петля связывала два ментальных отверстия друг с другом. В 56 % случаев стенка резцовой петли имела непосредственный контакт с кортикальным слоем, при этом в 39,5 % случаев она была образована самой компактной костью.
Среднее расстояние от резцовой петли до вестибулярной стенки нижней челюсти в области «правила трех пятерок» составило 3,21 мм. Desai и Thomas подсчитали, что среднее расстояние в области резцов составляет 4,8 мм [3]. Таким образом, можно предположить, что, чем ближе резцовая петля к средней линии лица, тем лингвальнее она проходит.
Существенных различий толщины кортикальной пластинки вестибулярной стенки нижней челюсти и расстояния от резцовой петли до нее относительно пола и возраста нами выявлено не было.
Таким образом, планирование операции забора аутотрансплантата в подбородочной области не должно ограничиваться усредненными данными. Ввиду непосредственной близости резцовой петли от вестибулярной стенки нижней челюсти взятие трансплантата из этой области требует детального изучения компьютерной томограммы. Только индивидуальный подход поможет выбрать метод забора костной ткани, позволит минимизировать риск осложнений и дискомфорт для пациента, связанный с операцией, а также повысит качество лечения.
- Седов Ю. Г. Диагностика костных деформаций при планировании имплантологического лечения // X-Ray Art No1. — (01), сентябрь-2012. — С. 41—42.
- Alfaro Federico Hernandez. Bone Grafting in Oral Implantology: Techniques and Clinical Applications. Quintessence Publishing, United Kingdom — 2006 — 235.
- Ankit Jivan Desai, Raison Thomas. Current concepts and guidelines in chin graft harvesting: A literature review // International Journal of Oral Health Science — 2013, Volume:3, Issue:1 — 16—25.
- Buser D. 20 years of guided bone regeneration in implant dentistry. Hanover Park, IL: Quintessence Pub. Co. — 2009. — 261.
- Craig M. Misch Comparison of Intraoral Donor Sites for Onlay Grafting Prior to Implant Placement // INT J ORAL MAXILLOFAC IMPLANTS — 1997 — 767—776.
- David Reininger, Carlos Cobo-Vázquez, Marta Monteserín-Matesanz, Juan López-Quiles. Complications in the use of the mandibular body, ramus and symphysis as donor sites in bone graft surgery. A systematic review // Med Oral Patol Oral Cir Bucal. 2016 Mar; 21(2) — 241—249.
- Edward S. Cohen. Atlas of Cosmetic and Reconstructive Periodontal Surgery. BC Decker Inc Hamilton — 2007 — 514.
- Издательство «Медиа Сфера»
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Кафедра пропедевтики стоматологических заболеваний ГБОУ ВПО Первый Московский государственный медицинский университет им. И.М. Сеченова, Минздрава РФ, Москва, Россия
Московский государственный медико-стоматологический университет
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
кафедра стоматологии стоматологического факультета НОУ ВПО «Московский медицинский университет «РЕАВИЗ», Москва, Россия
Кафедра оперативной хирургии и топографической анатомии ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А.И. Евдокимова" Минздрава России
кафедра морфологии и патологии стоматологического факультета НОУ ВПО «Московский медицинский университет «РЕАВИЗ», Москва, Россия
Клинические особенности структурных характеристик переднего отдела нижней челюсти. Часть 1. Рентгено-анатомическое исследование канала подбородочной ости
Журнал: Российская стоматология. 2015;8(4): 55-60
Севбитов А. В., Рабинович С. А., Васильев Ю. Л., Дьячкова Е. Ю., Кузин А. Н., Мейланова Р. Д. Клинические особенности структурных характеристик переднего отдела нижней челюсти. Часть 1. Рентгено-анатомическое исследование канала подбородочной ости. Российская стоматология. 2015;8(4):55-60. https://doi.org/10.17116/rosstomat20158455-60
Кафедра пропедевтики стоматологических заболеваний ГБОУ ВПО Первый Московский государственный медицинский университет им. И.М. Сеченова, Минздрава РФ, Москва, Россия





Цель настоящего исследования — подтверждение наличия сосудисто-нервного пучка в системе каналов подбородочной ости нижней челюсти и оценка их значимости при проведении местного обезболивания в стоматологии. Материал и методы. В ходе настоящего анатомического исследования проводилась краниометрическая оценка 50 трупов, подлежавших захоронению за государственный счет, в возрасте 60—80 лет без патологии челюстно-лицевой области при танатологическом отделении №6 ГКБ №29. Для гистологических исследований брали участки сосудисто-нервного пучка длиной 0,2—0,8 см из области канала подбородочной ости. Материал импрегнировали нитратом серебра по Христенсену. Роль сосудисто-нервного пучка канала подбородочной ости в иннервации фронтальных зубов на нижней челюсти была объективно оценена при помощи электроодонтодиагностики у 30 здоровых добровольцев обоего пола в возрасте 35—43 лет на аппарате ИВН-01 ПУЛЬПТЕСТ-ПРО. Результаты. На анатомических препаратах обнаруживается: кпереди и книзу от канала подбородочной ости в толще компактного вещества челюсти располагается дополнительный канал, залегающих сзади канала внутрикостной части подбородочного нерва. Изучение зоны компактного вещества внутри челюсти, по данным рентгенологических снимков и данных компьютерной томографии, показало, что область подбородочной ости простирается вглубь тела челюсти в среднем на 5,7 мм, создавая стенки для одноименного канала и являясь верхней стенкой прилегающей к нему структуры. В импрегнированных по Христенсену образцах, просветленных в глицерине, под стереомикроскопом МБС-9 при увеличении 12 среди коллагеновых волокон хорошо видны аксоны. Вывод. Результаты данной работы дополняют современное представление об особенностях иннервации зубов переднего отдела нижней челюсти, что особенно важно при планировании хирургического (в том числе при операциях имплантации и костной пластики) и при проведении эндодонтического лечения.
Кафедра пропедевтики стоматологических заболеваний ГБОУ ВПО Первый Московский государственный медицинский университет им. И.М. Сеченова, Минздрава РФ, Москва, Россия
Московский государственный медико-стоматологический университет
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
кафедра стоматологии стоматологического факультета НОУ ВПО «Московский медицинский университет «РЕАВИЗ», Москва, Россия
Кафедра оперативной хирургии и топографической анатомии ГБОУ ВПО "Московский государственный медико-стоматологический университет им. А.И. Евдокимова" Минздрава России
кафедра морфологии и патологии стоматологического факультета НОУ ВПО «Московский медицинский университет «РЕАВИЗ», Москва, Россия
Известно, что на внутренней поверхности тела нижней челюсти, вблизи срединной линии, находится одиночная или раздвоенная подбородочная ость, spina mentalis (место начала подбородочно-подъязычной и подбородочно-язычной мышц). В Международной анатомической терминологии (МАТ) (Москва, 2003) выделяют как верхнюю, так и нижнюю подбородочную ость, однако утвержденных данных о наличии разветвленной системы каналов, идущих от ости кнутри нижней челюсти, нет.
В литературе [1] можно встретить описания так называемых питательных каналов нижней челюсти, находящихся в переднем отделе челюсти, берущих свое начало между центральными резцами с внутренней стороны кости. Также можно встретить описание так называемого «резцового канала», проходящего в переднем отделе нижней челюсти от подбородочного отверстия до симфиза [2, 3]. Однако, согласно МАТ, «резцовый канал» соответствует верхней челюсти и дублирование термина не является правильным. Ранее, в ходе исследований, проведенных в рамках диссертационной работы Ю.Л. Васильева [4], было доказано на макро- и микроанатомическом и рентгенологическом уровне наличие канала внутрикостной части подбородочного нерва в переднем отделе нижней челюсти, который проникает сквозь симфиз. Наличие внутри канала сосудисто-нервного пучка (СНП) указывает на возможность перекрестной иннервации и кровоснабжения подбородочной области. Ранее, в ходе анатомического изучения области подбородочной ости, был обнаружен канал, окруженный компактным веществом, залегающим кзади от канала внутрикостной части подбородочного нерва и отделенного от него компактным веществом [5, 6]. Определенный интерес представляют исследования Y. Xu, N. Suo, X. Tian (2014), в рекомендациях которых акцентируется внимание врачей на особенности внутреннего строения переднего отдела нижней челюсти с учетом топографии каналов подбородочного нерва и выделением хирургически-безопасной зоны. Такой подход во многом отражает современные тенденции персонализиованной медицины и должен быть принят во внимание практикующими врачами-стоматологами и челюстно-лицевыми хирургами [7].
В диссертационной работе А.В. Кузина (2014) рассматривается анатомия области подбородочной ости и система питательных отверстий, а также канал, находящийся в толще челюсти. Автором обнаружен СНП внутри канала, что показывает опосредованную роль структуры в иннервации челюсти. Показано, что во фронтальном отделе нижней челюсти с язычной стороны по данным мультиспиральной компьютерной томографии выявлены питательные отверстия, имеющие различную топографию и распространенность, которые встречаются чаще (65%) при наличии резцов, чем при их отсутствии (3%) [8].
На уровне мукогингивальной линии ветви язычного нерва участвовали в формировании СНП питательных отверстий и микроканалов альвеолярной части, при зондировании которых определяли взаимосвязь с периодонтом резцов [9].
Рядом авторов (F. Nasum, M. Drum, J. Nusstein, 2010) отмечено, что инфильтрационная анестезия при обезболивании резцов нижней челюсти имеет большую клиническую эффективность по сравнению с подбородочной и мандибулярной анестезией [10].
Об этом факте говорят исследования J. Meechan (2002), где обсуждается вопрос наличия перекрестной иннервации фронтальных зубов нижней челюсти, в результате которой односторонней анестезии нижнего альвеолярного нерва бывает недостаточно [11].
Применение инфильтрационной анестезии на нижней челюсти ограничено тем, что со стороны наружной и внутренней поверхности тела нижней челюсти практически не происходит диффузия местноанестезирующих растворов [12].
Недостатком многих известных способов, как отмечает П.М. Егоров (1981), является то, что в их основе лежат усредненные анатомические данные о строении нижней челюсти и крыловидно-нижнечелюстного пространства [13].
Цель настоящего исследования — подтверждение наличия СНП в системе каналов подбородочной ости нижней челюсти и оценка их значимости при проведении местного обезболивания в стоматологии.
Материал и методы
В период с 2011 по 2014 г. было проведено изучение подбородочного отдела нижней челюсти с язычной стороны в области симфиза. Анатомическая часть исследования выполнялась в танатологическом отделении № 6 ГКБ № 29 (зав. отделением к.м.н., доц. А.Н. Кузин), клиническое исследование с участием здоровых добровольцев осуществлялось на базе кафедры обезболивания в стоматологии МГМСУ им. А.И. Евдокимова (зав. каф. д.м.н., проф. С.А. Рабинович).
Исследование включало анатомическое, а именно изготовление макропрепаратов, окрашенных по собственной методике с целью выявления СНП (способ окрашивания и хранения костных препаратов, содержащих тонкие нервы, номер патента RU 2438307 С2. Авторы: Ю.Л. Васильев, А.Г. Цыбулькин, С.А. Рабинович, А.А. Копытов) [14], гистологическое исследование СНП и клиническое изучение роли СНП в иннервации зубов фронтальной группы нижней челюсти. В ходе анатомического исследования проводилась краниометрическая оценка биологического материала, взятого у 50 трупов (см. таблицу), подлежавших захоронению за государственный счет, умерших в возрасте 60—80 лет без патологии челюстно-лицевой области. При помощи ручной пилы Джигли были получены и подробно изучены 50 фрагментов нижней челюсти, изъятых у неопознанных лиц. Полученный дефект замещали с помощью слепка с фрагмента из альгинатной массы и гарнитурных зубов для имитации.

Распределение биологического материала в зависимости от возраста умершего и типа черепа, n=50
Для гистологических исследований брали участки СНП длиной 0,2—0,8 см из области канала подбородочной ости. Материал импрегнировали нитратом серебра по Христенсену: препараты фиксировали в кислом формалине в течение 2 нед, после чего отмывали в дистиллированной воде в течение 20 мин. После этого материал фиксировали в 0,5% растворе нитрата серебра в темной посуде при температуре 37 °C в термостате на 1 сут. По прошествии суток препарат 3—4 раза отмывали в дистиллированной воде и на 30 мин помещали в 5% раствор формалина, затем в течение 15 мин обрабатывали проточной водой. Полученный материал на 10 мин помещали в 5% раствор гипосульфита, далее отмывали в течение 30 мин в проточной воде.
Изучение формы, размеров и количества сосудов и нервов в полученных пучках проводили с помощью окуляр-микроскопа МОВ-1 с увеличением 15 (рис. 1).

Рис. 1. Рабочий стол с окуляр-микроскопом МОВ-1 и препаратами подбородочного отдела нижней челюсти.
Роль СНП канала подбородочной ости в иннервации фронтальных зубов на нижней челюсти была объективно оценена при помощи электроодонтодиагностики у 30 здоровых добровольцев обоего пола, в возрасте 35—43 лет с использованием аппарата ИВН-01 ПУЛЬПТЕСТ-ПРО.
Методика использования аппарата была следующей: пассивный электрод обертывали влажным марлевым бинтом и передавали его в руку пациента. Активный электрод помещали на исследуемый зуб. Пациент по команде врача нажимал и удерживал кнопку пассивного электрода, раздавался звуковой сигнал, и электрический ток начинал поступать в цепь пациента, а на цифровом табло появлялись показатели. При появлении минимального дискомфортного ощущения в зубе (ощущения легкого укола, толчка, «шевеления», вибрации), больной отпускал кнопку нейтрального электрода, прекращая звуковой сигнал, а на цифровом табло аппарата сохранялись последние показания тока.
Пациенты были разделены на две группы по 15 человек в каждой: в 1-й группе использовали в качестве местного анестетика 4% артикаинсодержащий препарат 1:200 000, во 2-й группе применяли 3% мепивакаинсодержащий препарат. Исследование в области интактных зубов 1,2 резцов на нижней челюсти выполнялось до проведения анестезии и спустя 2 и 4 мин. За норму были приняты показатели электровозбудимости пульпы от 2 до 6 мкА.
Статистическая обработка полученных данных включала определение следующих показателей [15]:
— средней арифметической величины (М);
— стандартного отклонения (d);
— средней ошибки средней арифметической величины (m);
— коэффициента достоверности (t).
По таблице достоверности определяли коэффициент р Стьюдента: если t>2, то р>95%.
Если t≥2, что соответствует вероятности безошибочного прогноза p (p≥95%, то разность следует считать достоверной (существенной), т. е. обусловленной влиянием какого-то фактора, что будет иметь место и в генеральной совокупности.
Статистическая обработка результатов исследования проведена с использованием стандартных программ Microsoft Office 2000 на персональном компьютере.
Результаты
При исследовании анатомических препаратов обнаружено: кпереди и книзу от канала подбородочной ости в толще компактного вещества челюсти располагается дополнительный канал, залегающий сзади канала внутрикостной части подбородочного нерва (рис. 2).

Рис. 2. Макропрепарат нижней челюсти. Окрашивание по Шиффу. II тип канала подбородочной ости.
Изучение зоны компактного вещества внутри челюсти по данным рентгенологических снимков и данным компьютерной томографии показало, что область подбородочной ости простирается вглубь тела челюсти в среднем на 5,7 мм, создавая стенки для одноименного канала и являясь верхней стенкой прилегающей к нему структуры.
В импрегнированных по Христенсену образцах, осветленных в глицерине (рис. 3) под стереомикроскопом МБС-9 при увеличении 12 среди коллагеновых волокон хорошо видны аксоны. На препарате область, прилегающая к устью канала подбородочной ости соответствует цифре 1, глубокая часть соответствует цифре 2.

Рис. 3. Гистологический препарат СНП канала подбородочной ости. 1 — устьевая часть СНП канала подбородочной ости; 2 — глубокая часть СНП канала подбородочной ости. Импрегнация нитратом серебра по Христенсену. ×15.
Как видно на рис. 4, глубокая часть препарата содержит в себе нервные волокна с хорошо выраженным миелиновым покрытием, что характерно для периферической нервной системы, к которой в том числе относятся и черепно-мозговые нервы. Некоторое размозжение тканей в наружном слое препарата, вероятно связано с погрешностью в технологии получения волокна из костного блока.

Рис. 4. Типы канала подбородочной ости. а — I тип; б — II тип; в — III тип.
Полученные данные свидетельствуют о наличии в каналах подбородочной ости СНП, являющегося, по-видимому, продолжением одной из пар черепно-мозговых нервов. Эти выводы согласуются и взаимодополняются данными диссертационного исследования А.В. Кузина (2014), где описывается роль подъязычной ветви язычного нерва в формировании структуры и функции СНП канала подбородочной ости [16].
Ранее нами (Ю.Л. Васильев, А.Н. Кузин, Р.Д. Мейланова, С.А. Рабинович, Е.В. Антипова, 2014) [14], по результатам макроанатомических и рентгенологических исследований, были наглядно показаны три типа каналов подбородочной ости:
— I тип — узкий канал, имеющий магистральное направление от устья отверстия подбородочной ости вниз и к центру челюсти, проекционно впадающий в канал внутрикостной части подбородочного нерва (см. рис. 4, а);
— II тип — канал, имеющий волнообразное направление от устья отверстия подбородочной ости вниз и к центру челюсти (при этом начальная и конечная точки канала расположены на одной линии), прободающий канал внутрикостной части подбородочного нерва (см. рис. 4, б);
— III тип — широкий канал, имеющий магистральное направление от устья отверстия подбородочной ости и выраженное искривление в нижней трети, проекционно огибающее канал внутрикостной части подбородочного нерва (см. рис. 4, в) [5].
В настоящем исследовании получено гистологическое подтверждение наличия СНП во всех 3 типах каналов подбородочной ости.
При исследовании электровозбудимости пульпы фронтальных зубов нижней челюсти на фоне проведенной местной анестезии по инфильтрационному типу в проекции устья канала подбородочной ости было показано достоверное изменение в области зубов, попадающих в зоне перекрестной иннервации.
При использовании 4% артикаинсодержащего раствора местного анестетика с концентрацией вазоконстриктора 1:200 000 в 1-й группе добровольцев средняя арифметическая показателя электровозбудимости через 2 мин составляет 73±0,52 мкА, а через 4 мин — 154±1,06 мкА.
Во 2-й группе испытуемых при использовании 3% мепивакаин раствора местного анестетика средняя арифметическая через 2 мин составляет 63±0,52 мкА, через 4 мин — 98±1,06 мкА.
Таким образом, показана прямая взаимосвязь СНП канала подбородочной ости с губчатым веществом переднего отдела нижней челюсти и фронтальными зубами.
Выводы
Результаты настоящей работы дополняют современное представление об особенностях иннервации зубов переднего отдела нижней челюсти, что особенно важно при планировании хирургического (в том числе при операциях имплантации и костной пластики) и при проведении эндодонтического лечения. Снижение эффективности местного обезболивания зубов нижней челюсти в переднем отделе также может быть связано с отсутствием учета индивидуальных особенностей пациента и ликвидировано за счет дополнительных инъекций в области устья канала подбородочной ости.
Все авторы в равной степени принимали участие в подготовки материала.
Читайте также:

