Образование костной и зубной ткани составная часть крови
Опубликовано: 21.04.2024
Случается, что, потеряв зуб, человек задумывается о протезировании только спустя несколько лет. Выбирает надежную современную технологию — дентальную имплантацию. И обнаруживает, что за прошедшее время костная ткань «расслабилась» — ее объем и плотность стали недостаточны для полноценной установки имплантата. О том, почему возникает разрежение костной ткани челюсти и возможна ли имплантация без наращивания костной ткани — читайте в нашем обзоре.
Что такое атрофия костной ткани челюсти
Костная ткань — сложная, живая, постоянно изменяющаяся структура. Как и в любой живой ткани, в ней есть вода — около 10% [1] . В среднем 25% состава кости — органическая, «живая» составляющая. Это белки, в основном коллаген, и клетки, регулирующие состав и структуру ткани. Оставшаяся доля — неорганические вещества (в основном гидроксиапатиты). Это именно те вещества, которые придают костной ткани прочность и жесткость. Процентное соотношение может меняться в зависимости от того, идет ли речь о губчатой или компактной костной ткани:
- Губчатая кость — пористая и легкая, в ней между костными структурами (трабекулами) много свободного пространства, где проходят кровеносные сосуды. В структуре преобладают органические компоненты.
- Компактная (кортикальная) кость — плотно скомпонованная и очень прочная. В ней преобладают неорганические субстанции.
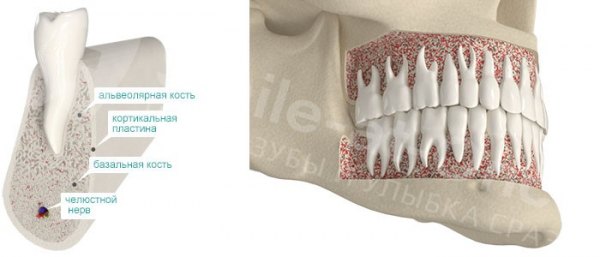
Живая ткань кости формируется костными клетками: остеоцитами и остеокластами.
Остеоциты — это клетки костной ткани, которые ее формируют и регулируют процесс кальцификации. Они синтезируют белковые структуры кости, регулируют минерализацию — концентрацию солей кальция и фосфора, таким образом поддерживая баланс между органической и неорганической составляющей.
Остеокласты уничтожают «отслужившие свое» или поврежденные костные структуры.
В нормальном состоянии живого организма непрерывно поддерживается баланс между разрушением и созиданием — для того чтобы создать что-то новое нужно «расчистить площадку». Но когда по каким-то причинам процесс резорбции (рассасывания) костной ткани начинает преобладать, наступает атрофия костной ткани.
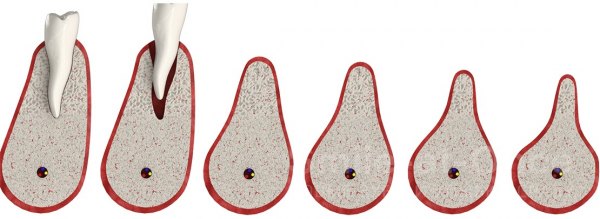
Чаще всего убыль костной ткани развивается после удаления зуба. Любой орган для того, чтобы сохранить нормальное состояние, должен работать, а нерабочие структуры атрофируются — у организма нет возможности тратить питательные вещества и энергию на подержание в работоспособном состоянии нефункционирующего органа. Костная ткань челюсти поддерживается в «рабочем» состоянии нагрузкой, которая передается при жевании через корни зубов. Как только зуб удаляется, нагрузка исчезает. Постепенно перестают функционировать сосуды, которые питали удаленный зуб, а значит, перестает поступать питание и в ткань челюсти. Ткань челюсти в области удаленного зуба начинает рассасываться — атрофироваться. Как показало исследование немецких ученых, после потери зубов такие изменения возникают в 95% случаев [2] . В течение 1 года после потери зуба объем костной ткани уменьшается на 25% [3] . Именно поэтому врачи-стоматологи рекомендуют как можно быстрее после потери зуба поставить на его место имплантат.
В клинической практике выделяют 4 степени атрофии [4] :
- незначительная;
- умеренная;
- выраженная;
- грубая.
При незначительном снижении плотности костной ткани возможна имплантация зубов с помощью дентальных имплантатов оптимального размера. При грубой атрофии имплантация возможна только после реконструкции челюсти.
Причины потери плотности и убыли костной ткани челюсти
Потеря зуба — не единственная причина изменения костной структуры. Такими причинами могут стать:
- воспаление десен и периодонта — структур, окружающих зубы и обеспечивающих их стабильность;
- кисты и воспаления в области корней зубов или верхнечелюстных пазух;
- травмы челюсти;
- остеопороз;
- врожденные анатомические особенности.
Тем не менее основные причины развития атрофии костной ткани челюсти — несвоевременное протезирование после удаления зуба.
Последствия «расслабления» костной ткани
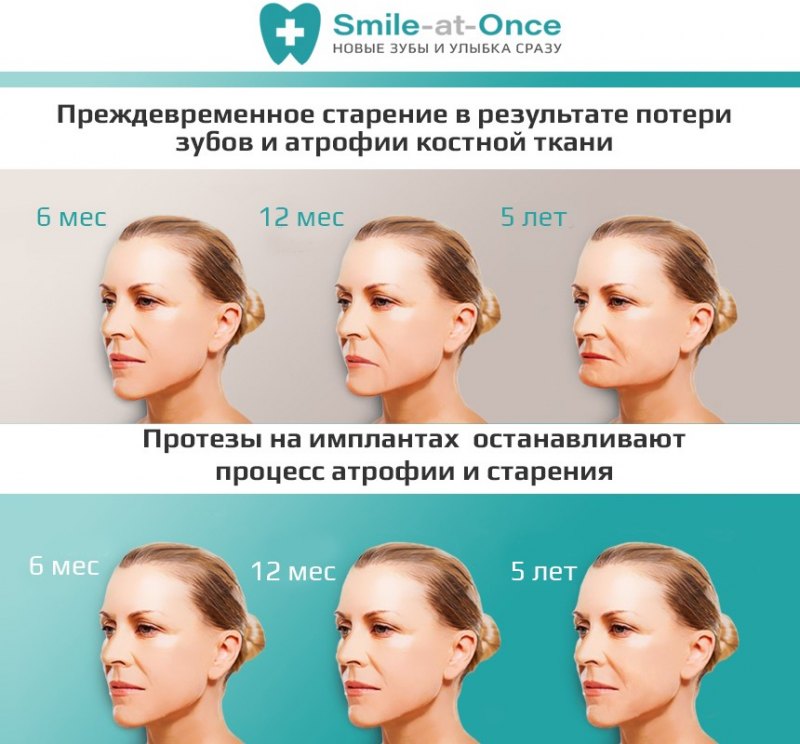
Атрофия альвеолярных отростков — проблема не только «местного» масштаба. Постепенно усиливаясь, процесс вызывает необратимые изменения:
- Меняется выражение лица. В зависимости от того, где расположен дефект, «укорачивается» верхняя или нижняя челюсть, западают губы, вокруг них формируются морщины. Лицо приобретает характерный «старческий» вид.
- Зубы начинают смещаться в сторону «пустого» пространства. Увеличивается вероятность потери и соседних зубов. Из-за того, что расположение зубов меняется, между ними задерживаются остатки пищи: ускоряется развитие кариеса. Да и само жевание становится менее эффективным, как результат — проблемы с ЖКТ.
И основная проблема, с которой сталкиваются пациенты стоматологических клиник, — невозможность имплантации зубов. По данным отечественных врачей, у 35% пациентов она невозможна без проведения реконструкции костной ткани челюсти [5] .
Как предотвратить процесс атрофии?
Поскольку атрофия костной ткани чаще всего развивается из-за удаления зуба (или нескольких зубов), очевидно, что для ее предотвращения следует как можно скорее восстановить зубы. Традиционно используются несколько методик:
- установка мостовидной конструкции;
- установка съемного протеза;
- имплантация.
Первые два метода относительно недороги. Но, к сожалению, они не восстанавливают нагрузку на кость в месте удаленных зубов. Нагрузка ложится на здоровые зубы, фиксирующие протез, в случае съемного моста — на десны. В результате атрофия продолжает развиваться. Часто она сводит на нет результаты протезирования — десна «проседает» вслед за костной тканью, под протезом появляется щель. Это не только неэстетично, но и опасно — в образовавшемся пространстве скапливаются остатки пищи, на которых активно размножаются микроорганизмы, провоцирующие воспаление.
Имплантация зубов, в отличие от других методик протезирования, позволяет сформировать нагрузку непосредственно на костную ткань в районе удаленного зуба. Таким образом, костная ткань продолжает работать в нормальном режиме, а значит, в ней сохраняются все необходимые обменные процессы. Это предупреждает истончение костной ткани челюсти.
Варианты восстановления зубного ряда при значительной атрофии
Но что же делать, если время упущено и степень атрофии костной ткани не позволяет имплантировать зубы? На сегодня есть две основные методики, позволяющие справиться с этой проблемой.
Восстановление костной ткани челюсти с последующей имплантацией с отложенной нагрузкой.
Это классическая методика, проверенная временем. Сначала проводится операция по увеличению объема костной ткани. Существуют разные методики: синус-лифтинг, расщепление альвеолярного отростка, подсадка костного трансплантата или искусственной ткани. Какая из них будет оптимальна в данном конкретном случае, может решить только лечащий врач. После операции потребуется от нескольких месяцев до полугода на восстановление костных структур, после чего в челюсть вживляются имплантаты, пока без коронок — и снова требуется около полугода для их приживления. Только после этого на титановое основание имплантатов устанавливаются коронки и челюсть, наконец, получает нагрузку.
Имплантация с немедленной нагрузкой
Это относительно новая методика стала возможной благодаря специальным имплантатам, которые фиксируются не в альвеолярной части челюсти, а глубже, в базальной ее части, которая состоит в основном из компактного вещества. Имплантаты подбирают исходя из индивидуальных особенностей челюсти пациента. Они требуют минимального времени для заживления — протез устанавливают уже на 3–5-й день после фиксации самого имплантата. Благодаря тому, что кость сразу же получает нагрузку, в ней сохраняется кровообращение, нормальный обмен веществ, что ускоряет регенерацию.
Для того чтобы орган сохранял свою структуру и функции, он должен работать. Это касается и костной ткани челюсти. Потеря зубов приводит к атрофии кости челюсти. Чтобы предупредить этот процесс, необходимо как можно быстрее после удаления зуба заменить его протезом. Имплантация зубов — самый приближенный к естественному способ их восстановления, позволяющий сохранить объем и плотность костной ткани.
Как выбрать стоматологическую клинику?
О том, на что обращать внимание, планируя имплантацию зубов, рассказывает Олег Владимирович Филимонов, врач-имплантолог центра дентальной имплантации SMILE-AT-ONCE:
«Как минимум поинтересуйтесь оборудованием, на котором работает клиника, материалы каких производителей она использует. Например, стоматология SMILE-AT-ONCE — официальный партнер известных производителей имплантатов: Nobel Biocare, Oneway Biomed, Straumann. На нашем сайте есть подробная информация об инструментах, оборудовании, программном обеспечении и технологиях, которые мы используем. Там же вы можете ознакомиться с нашими лицензиями, сертификатами и наградами.
Для успеха лечения важно, как долго клиника существует, каков опыт работы врачей, проходят ли они курсы повышения квалификации. Специалисты нашей клиники имеют более чем десятилетний стаж работы и регулярно участвуют в научно-практических конференциях, обучающих программах, других образовательных мероприятиях. Так, все имплантологи SMILE-AT-ONCE имеют действующие сертификаты Международного фонда имплантации (International Implant Foundation), что подтверждает их право работать в этой области. Клиника входит в международное сообщество имплантологов (International Team for Implantology. ITI), которое существует уже 30 лет. Мы осуществляем весь комплекс услуг по протезированию зубов с использованием имплантатов за семь дней и даем пожизненную гарантию на имплантаты, а также предлагаем удобную схему лечения как пациентам из Москвы, так и иногородним».
Лицензия № ЛО-77-01-013995 от 14 марта 2017г. выдана Департаментом здравоохранения города Москвы

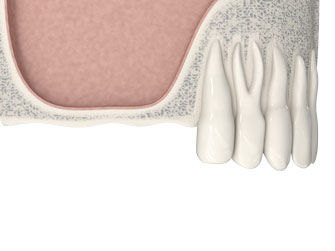
Предотвратить атрофию костной ткани можно, прибегнув к протезированию зубов с использованием имплантатов.
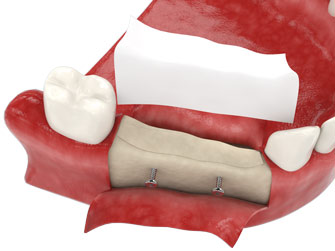
Протезирование зубов с использованием имплантатов часто рекомендуется, если значительно сократился объем костной ткани и если нельзя осуществить костную пластику.

Протезирование зубов с использованием имплантатов позволяет:
- остановить атрофию костной ткани;
- восстановить костную ткань;
- частично разгладить морщины вокруг рта за счет исправления формы челюсти.
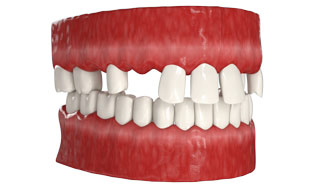
Протезирование зубов с использованием имплантатов возможно даже на последних стадиях развития пародонтита, а также при полной адентии и при значительном сокращении костной ткани.
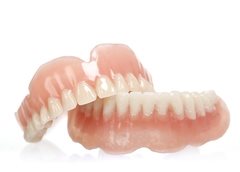
Ношение съемных протезов может вызывать дискомфорт и приводить к атрофии костной ткани и к проседанию десны.
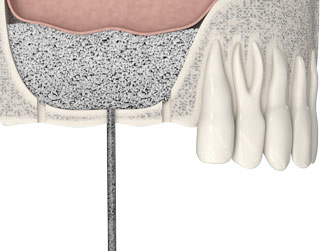
Протезирование зубов с использованием имплантатов не занимает много времени: обрести новую улыбку можно менее чем за одну неделю.
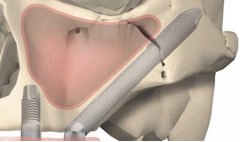
Протезирование зубов с использованием имплантатов может быть актуально для восстановления не только части жевательных зубов, но и всего зубного ряда верхней челюсти.
- 1 Биохимия соединительной ткани
- 2 Lars Schropp, A. Wenzel, L. Kostopoulos, et al. Bone Healing and Soft Tissue Contour Changes Following Single-Tooth Extraction:
A Clinical and Radiographic 12-Month Prospective Study. - 3 Соков, Л.П. Руководство по нейроортопедии. Л.П. Соков, Е.Л. Соков, С.Л. Соков. — М.: РУДН, 2002. — С. 74-75
- 4 Никольский В. Ю., Вельдяксова Л. В., Максютов А. Е. Оценка степени атрофии костной ткани челюстей после удаления зубов
в связи с дентальной имплантацией. Саратовский научно-медицинский журнал 2011. - 5 Клинические результаты использования различных костно- пластических материалов при синус-лифтинге /
С.Ю. Иванов, Э.А. Базикян, М.В. Ломакин [и др.] // Новое в стоматологии. — 1999. — № 5. — C. 75

Каадзе Анастасия Геннадьевна Ответственный редактор
Если вы решились на установку имплантатов или другой вид дентального протезирования, предварительно посетите пародонтолога. При выявлении патологий потребуется их устранение. Кроме того, необходима гигиеническая чистка зубодесневых карманов и зубов для устранения налета и зубного камня.
- Москва, ул. 2-я Песчаная, 8
- +7 (495) 150-37-67, +7 (499) 157-37-67
Структура костной ткани и кровообращение
Кость представляет собой сложную материю, это сложный анизотропный неравномерный жизненный материал, обладающий упругими и вязкими свойствами, а также хорошей адаптивной функцией. Все превосходные свойства костей составляют неразрывное единство с их функциями.
Функции костей главным образом имеет две стороны: одна из них – это образование скелетной системы, используемой для поддержания тела человека и сохранения его нормальной формы, а также для защиты его внутренних органов. Скелет является частью тела, к которой крепятся мышцы и которая обеспечивает условия для их сокращения и движения тела. Скелет сам по себе выполняет адаптивную функцию путем последовательного изменения своей формы и структуры. Вторая сторона функции костей состоит в том, чтобы путем регулирования концентрации Ca 2+ , H + , HPO4 + в электролите крови поддерживать баланс минеральных веществ в теле человека, то есть функцию кроветворения, а также сохранения и обмена кальция и фосфора.

Форма и структура костей являются различными в зависимости от выполняемых ими функций. Разные части одной и той же кости вследствие своих функциональных различий имеют разную форму и структуру, например, диафиз бедренной кости и головка бедренной кости. Поэтому полное описание свойств, структуры и функций костного материала является важной и сложной задачей.
Структура костной ткани
«Ткань» представляет собой комбинированное образование, состоящее из особых однородных клеток и выполняющих определенную функцию. В костных тканях содержатся три компонента: клетки, волокна и костный матрикс. Ниже представлены характеристики каждого из них:
Клетки: В костных тканях существуют три вида клеток, это остеоциты, остеобласт и остеокласт. Эти три вида клеток взаимно превращаются и взаимно сочетаются друг с другом, поглощая старые кости и порождая новые кости.
Костные клетки находятся внутри костного матрикса, это основные клетки костей в нормальном состоянии, они имеют форму сплющенного эллипсоида. В костных тканях они обеспечивают обмен веществ для поддержания нормального состояния костей, а в особых условиях они могут превращаться в два других вида клеток.
Остеобласт имеет форму куба или карликового столбика, они представляют собой маленькие клеточные выступы, расположенные в довольно правильном порядке и имеют большое и круглое клеточное ядро. Они расположены в одном конце тела клетки, протоплазма имеет щелочные свойства, они могут образовывать межклеточное вещество из волокон и мукополисахаридных белков, а также из щелочной цитоплазмы. Это приводит к осаждению солей кальция в идее игловидных кристаллов, расположенных среди межклеточного вещества, которое затем окружается клетками остеобласта и постепенно превращается в остеобласт.
Остеокласт представляет собой многоядерные гигантские клетки, диаметр может достигать 30 – 100 µm, они чаще всего расположены на поверхности абсорбируемой костной ткани. Их цитоплазма имеет кислотный характер, внутри ее содержится кислотная фосфотаза, способная растворять костные неорганические соли и органические вещества, перенося или выбрасывая их в другие места, тем самым ослабляя или убирая костные ткани в данном месте.
Костный матрикс также называется межклеточным веществом, он содержит неорганические соли и органические вещества. Неорганические соли также называются неорганическими составными частями костей, их главным компонентом являются кристаллы гидроксильного апатита длиной около 20-40 nm и шириной около 3-6 nm. Они главным образом состоят из кальция, фосфорнокислых радикалов и гидроксильных групп, образующих [Ca10 (PO4) (OH)2], на поверхности которых находятся ионы Na + , K + , Mg 2+ и др. Неорганические соли составляют примерно65% от всего костного матрикса. Органические вещества в основном представлены мукополисахаридными белками, образующими коллагеновое волокно в кости. Кристаллы гидроксильного апатита располагаются рядами вдоль оси коллагеновых волокон. Коллагеновые волокна расположены неодинаково, в зависимости от неоднородного характера кости. В переплетающихся ретикулярных волокнах костей коллагеновые волокна связаны вместе, а в костях других типов они обычно расположены стройными рядами. Гидроксильный апатит соединяется вместе с коллагеновыми волокнами, что придает кости высокую прочность на сжатие.
Костные волокна в основном состоит из коллагенового волокна, поэтому оно называется костным коллагеновым волокном, пучки которого расположены послойно правильными рядами. Это волокно плотно соединено с неорганическими составными частями кости, образуя доскообразную структуру, поэтому оно называется костной пластинкой или ламеллярной костью. В одной и той же костной пластинке большая часть волокон расположена параллельно друг другу, а слои волокон в двух соседних пластинках переплетаются в одном направлении, и костные клетки зажаты между пластинками. Вследствие того, что костные пластинки расположены в разных направлениях, то костное вещество обладает довольно высокой прочностью и пластичностью, оно способно рационально воспринимать сжатие со всех направлений.
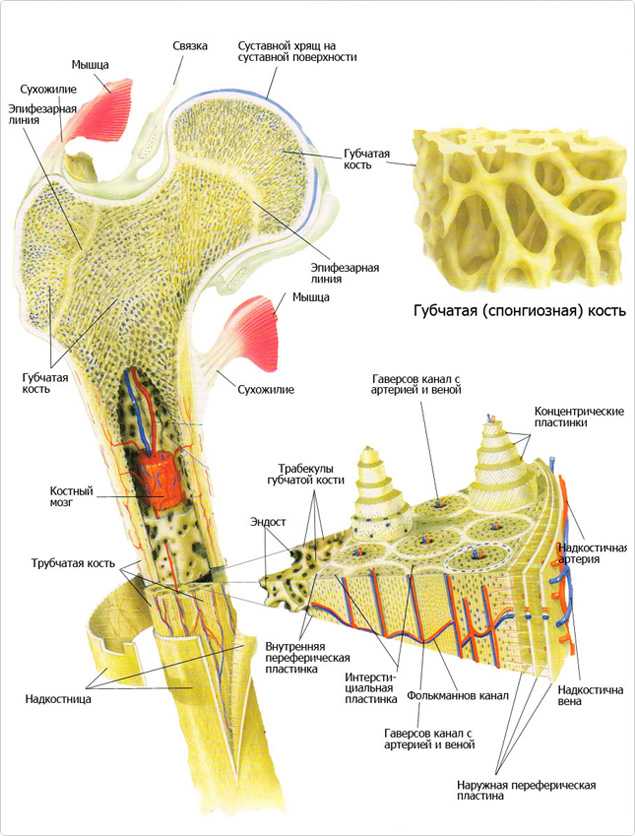
У взрослых людей костная ткань почти вся представлена в виде ламеллярной кости, и в зависимости от формы расположения костных пластинок и их пространственной структуры эта ткань подразделяется на плотную кость и губчатую кость. Плотная кость располагается на поверхностном слое ненормальной плоской кости и на диафизе длинной кости. Ее костное вещество плотное и прочное, а костные пластинки расположены в довольно правильном порядке и тесно соединены друг с другом, оставляя лишь небольшое пространство в некоторых местах для кровеносных сосудов и нервных каналов. Губчатая кость располагается в глубинной ее части, где пересекается множество трабекул, образуя сетку в виде пчелиных сот с разной величиной отверстий. Отверстия сот заполнены костным мозгом, кровеносными сосудами и нервами, а расположение трабекул совпадает с направлением силовых линий, поэтому хотя кость и рыхлая, но она в состоянии выдерживать довольно большую нагрузку. Кроме того, губчатая кость имеет огромную поверхностную площадь, поэтому она также называется Костю, имеющей форму морской губки. В качестве примера можно привести таз человека, средний объем которого составляет 40 см 3 , а поверхность плотной кости в среднем составляет 80 см 2 , тогда как поверхностная площадь губчатой кости достигает 1600 см 2 .
Морфология кости
С точки зрения морфологии, размеры костей неодинаковы, их можно подразделить на длинные, короткие, плоские кости и кости неправильной формы. Длинные кости имеют форму трубки, средняя часть которых представляет собой диафиз, а оба конца – эпифиз. Эпифиз сравнительно толстый, имеет суставную поверхность, образованную вместе с соседними костями. Длинные кости главным образом располагаются на конечностях. Короткие кости имеют почти кубическую форму, чаще всего находятся в частях тела, испытывающих довольно значительное давление, и в то же время они должны быть подвижными, например, это кости запястья рук и кости предплюсны ног. Плоские кости имеют форму пластинок, они образуют стенки костных полостей и выполняют защитную роль для органов, находящихся внутри этих полостей, например, как кости черепа.
Кость состоит из костного вещества, костного мозга и надкостницы, а также имеет разветвленную сеть кровеносных сосудов и нервов, как показано на рисунке. Длинная бедренная кость состоит из диафиза и двух выпуклых эпифизарных концов. Поверхность каждого эпифизарного конца покрыта хрящом и образует гладкую суставную поверхность. Коэффициент трения в пространстве между хрящами в месте соединения сустава очень мал, он может быть ниже 0.0026. Это самый низкий известный показатель силы трения между твердыми телами, что позволяет хрящу и соседним костным тканям создать высокоэффективный сустав. Эпифизарная пластинка образована из кальцинированного хряща, соединенного с хрящом. Диафиз представляет собой полую кость, стенки которой образованы из плотной кости, которая является довольно толстой по всей ее длине и постепенно утончающейся к краям.
Костный мозг заполняет костномозговую полость и губчатую кость. У плода и у детей в костномозговой полости находится красный костный мозг, это важный орган кроветворения в человеческом организме. В зрелом возрасте мозг в костномозговой полости постепенно замещается жирами и образуется желтый костный мозг, который утрачивает способность к кроветворению, но в костном мозге по-прежнему имеется красный костный мозг, выполняющий эту функцию.
Надкостница представляет собой уплотненную соединительную ткань, тесно прилегающую к поверхности кости. Она содержит кровеносные сосуды и нервы, выполняющие питательную функцию. Внутри надкостницы находится большое количество остеобласта, обладающего высокой активностью, который в период роста и развития человека способен создавать кость и постепенно делать ее толще. Когда кость повреждается, остеобласт, находящийся в состоянии покоя внутри надкостницы, начинает активизироваться и превращается в костные клетки, что имеет важное значение для регенерации и восстановления кости.
Микроструктура кости
Костное вещество в диафизе большей частью представляет собой плотную кость, и лишь возле костномозговой полости имеется небольшое количество губчатой кости. В зависимости от расположения костных пластинок, плотная кость делится на три зоны, как показано на рисунке: кольцевидные пластинки, гаверсовы (Haversion) костные пластинки и межкостные пластинки.
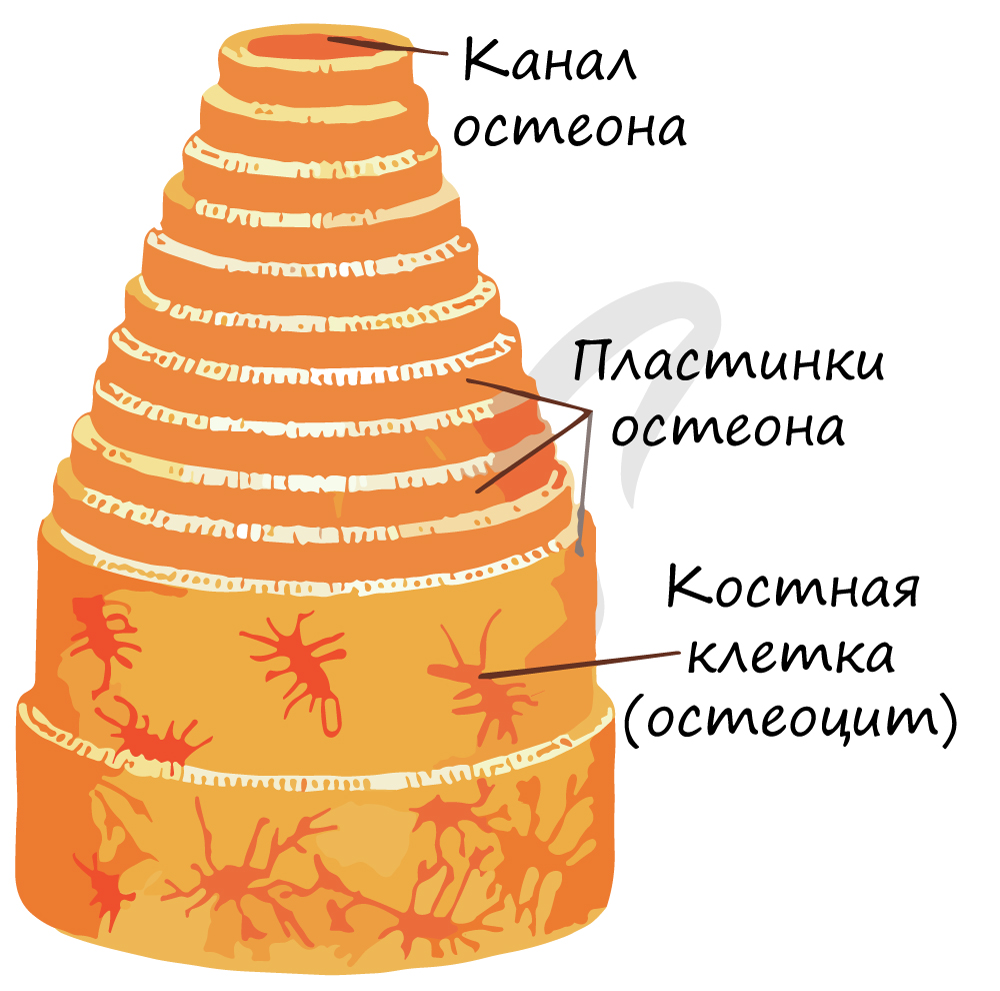
Кольцевидные пластинки представляют собой пластинки, расположенные по окружности на внутренней и внешней стороне диафиза, и они подразделяются на внешние и внутренние кольцевидные пластинки. Внешние кольцевидные пластинки имеют от нескольких до более десятка слоев, они располагаются стройными рядами на внешней стороне диафиза, их поверхность покрыта надкостницей. Мелкие кровеносные сосуды в надкостнице пронизывают внешние кольцевидные пластинки и проникают вглубь костного вещества. Каналы для кровеносных сосудов, проходящие через внешние кольцевидные пластинки, называются фолькмановскими каналами (Volkmann’s Canal). Внутренние кольцевидные пластинки располагаются на поверхности костномозговой полости диафиза, они имеют небольшое количество слоев. Внутренние кольцевидные пластинки покрыты внутренней надкостницей, и через эти пластинки также проходят фолькмановские каналы, соединяющие мелкие кровеносные сосуды с сосудами костного мозга. Костные пластинки, концентрично расположенные между внутренними и внешними кольцевидными пластинками, называются гаверсовыми пластинками. Они имеют от нескольких до более десятка слоев, расположенных параллельно оси кости. В гаверсовых пластинках имеется один продольный маленький канал, называемый гаверсовым каналом, в котором находятся кровеносные сосуды, а также нервы и небольшое количество рыхлой соединительной ткани. Гаверсовы пластинки и гаверсовы каналы образуют гаверсову систему. Вследствие того, что в диафизе имеется большое число гаверсовых систем, эти системы называются остеонами (Osteon). Остеоны имеют цилиндрическую форму, их поверхность покрыта слоем цементина, в котором содержится большое количество неорганических составных частей кости, костного коллагенового волокна и крайне незначительное количество костного матрикса.
Межкостные пластинки представляют собой пластинки неправильной формы, расположенные между остеонами, в них нет гаверсовых каналов и кровеносных сосудов, они состоят из остаточных гаверсовых пластинок.
Внутрикостное кровообращение
В кости имеется система кровообращения, например, на рисунке показа модель кровообращения в плотной длинной кости. В диафизе есть главная питающая артерия и вены. В надкостнице нижней части кости имеется маленькое отверстие, через которое внутрь кости проходит питающая артерия. В костном мозге эта артерия разделяется на верхнюю и нижнюю ветви, каждая из которых в дальнейшем расходится на множество ответвлений, образующих на конечном участке капилляры, питающие ткани мозга и снабжающие питательными веществами плотную кость.
Кровеносные сосуды в конечной части эпифиза соединяются с питающей артерией, входящей в костномозговую полость эпифиза. Кровь в сосудах надкостницы поступает из нее наружу, средняя часть эпифиза в основном снабжается кровью из питающей артерии и лишь небольшое количество крови поступает в эпифиз из сосудов надкостницы. Если питающая артерия повреждается или перерезается при операции, то, возможно, что снабжение кровью эпифиза будет заменяться на питание из надкостницы, поскольку эти кровеносные сосуды взаимно связываются друг с другом при развитии плода.
Кровеносные сосуды в эпифизе проходят в него из боковых частей эпифизарной пластинки, развиваясь, превращаются в эпифизарные артерии, снабжающие кровью мозг эпифиза. Есть также большое количество ответвлений, снабжающих кровью хрящи вокруг эпифиза и его боковые части.
Верхняя часть кости представляет собой суставный хрящ, под которым находится эпифизарная артерия, а еще ниже ростовой хрящ, после чего имеются три вида кости: внутрихрящевая кость, костные пластинки и надкостница. Направление кровотока в этих трех видах кости неодинаково: во внутрихрящевой кости движение крови происходит вверх и наружу, в средней части диафиза сосуды имеют поперечное направление, а в нижней части диафиза сосуды направлены вниз и наружу. Поэтому кровеносные сосуды во всей плотной кости расположены в форме зонтика и расходятся лучеобразно.
Поскольку кровеносные сосуды в кости очень тонкие, и их невозможно наблюдать непосредственно, поэтому изучение динамики кровотока в них довольно затруднительно. В настоящее время с помощью радиоизотопов, внедряемых в кровеносные сосуды кости, судя по количеству их остатков и количеству выделяемого ими тепла в сопоставлении с пропорцией кровотока, можно измерить распределение температур в кости, чтобы определить состояние кровообращения.
В процессе лечения дегенеративно-дистрофических заболеваний суставов безоперационным методом в головке бедренной кости создается внутренняя электрохимическая среда, которая способствует восстановлению нарушенной микроциркуляции и активному удалению продуктов обмена разрушенных заболеванием тканей, стимулирует деление и дифференциацию костных клеток, постепенно замещающих дефект кости.
Костные ткани — полидифферонные ткани и состоят из клеток различной гистогенетической детерминации (остеобластов, остеоцитов и остеокластов) и очень плотного межклеточного вещества, содержащего большое количество минеральных солей. Костные ткани выполняют опорную функцию. Они входят в качестве главного структурного компонента в состав скелета. Благодаря высокому содержанию минеральных солей (до 65-70% сухой массы) костные ткани активно участвуют в регуляции минерального обмена. Между костными и кроветворными тканями складываются особые взаимодействия, обеспечивающие благоприятное микроокружение для пролиферации и дифференцировки клеток крови.
По степени упорядоченности расположения коллагеновых волокон, которые в костной ткани называются оссеиновыми, различают ретикулофиброзную (грубоволокнистую) и пластинчатую костные ткани. Кроме того, существует дентиноидная костная ткань (дентин зуба), а также цемент зуба.
Гистогенез костных тканей (остеогистогенез). Источником развития костных тканей скелета человека служит мезенхима склеротома. Костные ткани черепа развиваются из эктомезенхимы. Различают два способа развития костных тканей: остеогистогенез, протекающий непосредственно в мезенхиме, и остеогистогенез, источником которого является также мезенхима, но протекает он на месте хряща. Отличия между этими гистогенезами не принципиальны.
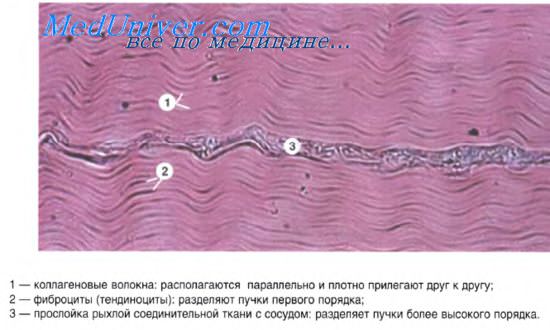
Остеогистогенез начинается с появления в мезенхиме скелетоген-ных участков с более плотным расположением клеток, среди которых имеются стволовые клетки, дифференцирующиеся в митотически делящиеся преостеобласты. Последние начинают вырабатывать межклеточное вещество. Затем преостеобласты дифференцируются в остеобласты, которые постепенно теряют способность делиться митозом.
Остеобласты — это клетки, вырабатывающие межклеточное костное вещество. Форма их зависит от функционального состояния и бывает кубическая, цилиндрическая или отростчатая. Диаметр 15-20 мкм. Ядро имеет округлую или овальную форму. В цитоплазме хорошо развита гранулярная эндоплазматическая сеть, что находится в связи с интенсивной продукцией этими клетками белков. Хорошо развит и комплекс Гольджи, где происходит синтез гликозаминогликанов. В цитоплазме остеобластов определяется высокое содержание щелочной фосфатазы. Все это свидетельствует о высокой синтетической активности остеобластов и продукции органического матрикса — остеоида.
Механизм внутриклеточного транспорта и выведения белковых макромолекул в остеобластах принципиально сходен с тем, что имеет место в фибробластах и хондробластах. В общих чертах сходно протекают и первые фазы фибриллогенеза. Относительное количество оссеиновых (коллагеновых) фибрилл в межклеточном веществе костных тканей такое же, как и в хрящевых тканях, и составляет около 30% сухой массы. Оссеиновые фибриллы характеризуются высоким содержанием органического фосфата, что способствует процессам минерализации костной ткани. Основное аморфное вещество костной ткани — оссеомукоид — содержит хондроитинсульфаты, играющие роль активных накопителей и переносчиков ионов кальция, а также белки неколлагеновой природы (остеокальцин, остеопонтин, костные морфогенетические протеины, остеонектин и др.). Они обладают свойствами регуляторов минерализации, факторов роста, остеоиндуктивных веществ, митогенных факторов, регуляторов темпа образования коллагеновых фибрилл. Это также способствует минерализации костной ткани.
Непосредственно процесс минерализации костной ткани начинается после накопления остеобластами большого количества щелочной фосфатазы. Под действием этого фермента глицерофосфаты крови расщепляются на углеводы и фосфорную кислоту. Фосфорная кислота соединяется с ионами кальция, образуя фосфорнокислый кальций, который вместе с углекислым кальцием формирует кристаллы гидроксиапатита. Размер кристаллов: от 20-40 нм до 150 нм в длину и от 1,5 до 75 нм в толщину. Игольчатые и пластинчатые кристаллы апатита обнаруживаются как внутри оссеиновых фибрилл, повторяя их периодическую исчерченность, так и между оссеиновыми фибриллами.
Пропитанное минеральными солями межклеточное вещество костной ткани имеет вид костных перекладин. Остеобласты располагаются обычно на их поверхности. Некоторые остеобласты по мере роста и увеличения массы костной ткани оказываются замурованными в толще костных перекладин. Здесь остеобласты превращаются в зрелые высокодифференцированные клетки костной ткани — остеоциты. Последние имеют отростчатую форму, темное компактное ядро и слабобазофильную цитоплазму. Остеоциты представляют собой гетероморфную популяцию клеток. Одни из остеоцитов имеют развитые мембранные структуры в цитоплазме, другие — находятся на различных стадиях деструкции. Остеоциты располагаются в костных полостях, или лакунах. Тонкие отростки остеоцитов проходят в костных канальцах, пронизывающих межклеточное вещество. При помощи этих канальцев происходит обмен веществ между остеоцитами и кровью.
Остеоциты не делятся, но участвуют в процессах метаболизма, обновления межклеточных структур и поддержании ионного баланса организма на определенном уровне. Для ионного гомеостаза организма немаловажен факт, что общая поверхность соприкосновения тканевой жидкости с пропитанным минеральными солями межклеточным веществом костей у человека достигает 5000 м2. Функция остеоцитов, уже не способных вырабатывать межклеточное костное вещество, сводится к участию в обменно-транспортных процессах, регуляции минерального состава костной ткани.
Группа соединительных тканей объединяет собственно соединительные ткани (РВСТ и ПВСТ), соединительные ткани со специальными свойствами (ретикулярная, жировая, слизистая, пигментная), скелетные соединительные ткани (хрящевая и костная). В рамках школьного курса к соединительным тканям относят жидкую подвижную кровь, строение которой мы изучим в разделе "Кровеносная система".
Что же общего между жидкой подвижной кровью и плотной неподвижной костью? Общим оказываются три основополагающих признака соединительных тканей:
- Хорошо развито межклеточное вещество
- Наличие разнообразных клеток
- Общее происхождение - из мезенхимы (которая развивается из мезодермы)
Межклеточное вещество соединительных тканей состоит из волокон и основного аморфного вещества (неволокнистый компонент). Волокна могут быть коллагеновыми, эластическими и ретикулярными.
Очевидно, что соединительная ткань образована тремя компонентами: клетки, волокна, основное аморфное вещество.
Собственно соединительные ткани
Собственно соединительные ткани объединяет то, что они содержат коллагеновые волокна (одни или вместе с эластическими), не отличаются высоким содержанием минеральных соединений.
Рыхлая волокнистая соединительная ткань (РВСТ) содержит клетки разной формы: фибробласты (юные), фиброциты (зрелые). РВСТ содержится во всех внутренних органах (образует строму большинства органов), она располагается по ходу прохождения кровеносных, лимфатических сосудов и нервов, образует соединительнотканные прослойки, сосочковый слой дермы.
Особенности рыхлой волокнистой соединительной ткани: преобладает основное аморфное вещество (отсюда "рыхлая", не плотная), коллагеновые и эластические волокна лежат произвольно, не ориентированы в одном направлении.
Обратите внимание на название клеток: фибробласты, фиброциты - эти слова происходят от (лат. fibra - волокно). В соединительных тканях имеются три основных типа волокон:
- Коллагеновые - обеспечивают механическую прочность
- Эластические - обуславливают гибкость тканей
- Ретикулярные - образуют ретикулярные сети, служащие основой многих органов (печень, костный мозг)

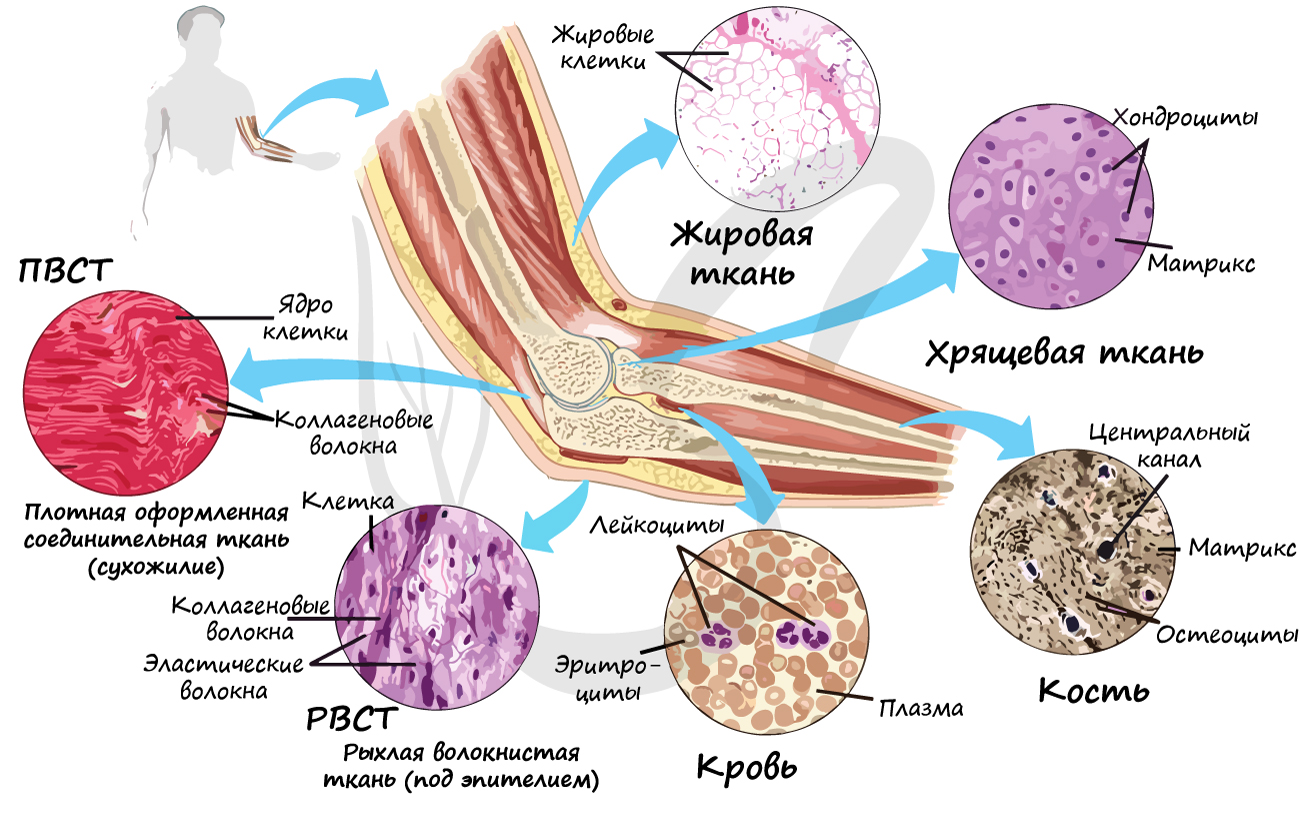
Плотная волокнистая соединительная ткань (ПВСТ) отличается преобладанием волокон (в основном коллагеновых) над клетками (отсюда термин - плотная).
Волокна могут быть ориентированы в одном направлении (оформленная ПВСТ) или нет (неоформленная ПВСТ).
Неоформленной ПВСТ образован сетчатый (глубокий) слой дермы. Оформленной ПВСТ образованы связки, сухожилия, фасции мышц, капсулы внутренних органов.
Соединительные ткани со специальными свойствами
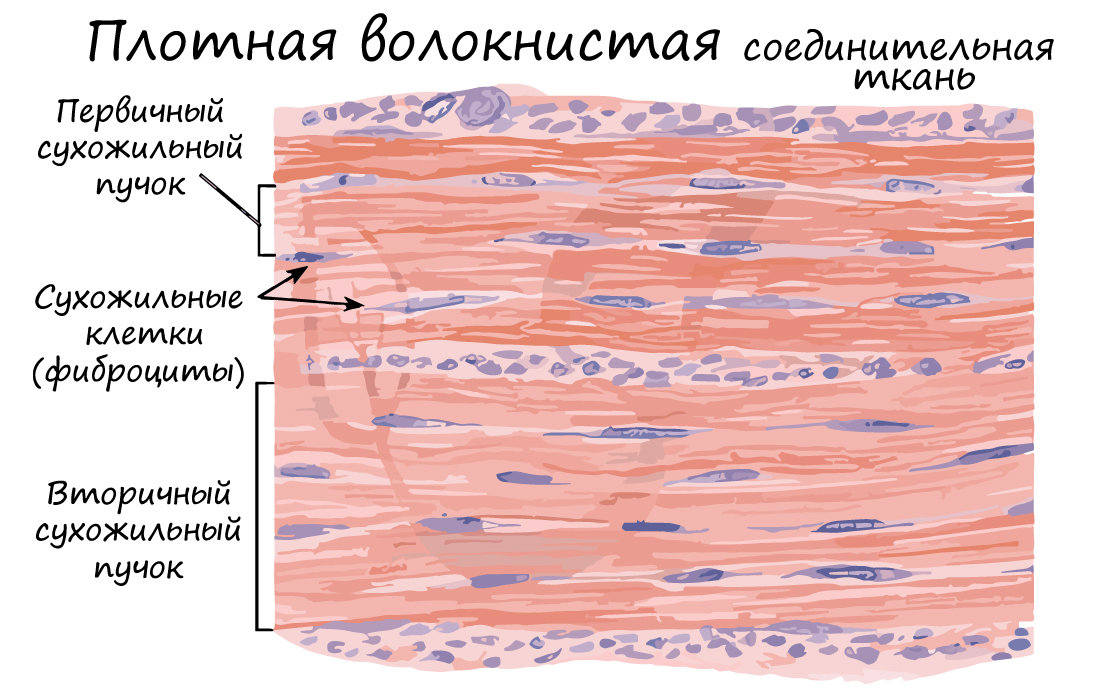
Ретикулярная ткань (от лат. reticulum - сетка) образует строму (опорную структуру) кроветворных и иммунных органов. Состоит из отростчатых ретикулярных клеток и ретикулярных волокон, объединенные в сетевидную структуру.
Ретикулярная ткань является компонентом более сложных кроветворных тканей - миелоидной и лимфоидной. Здесь зарождаются все клетки кровеносной и иммунной систем, ретикулярная ткань создает микроокружение, необходимое для такого развития.
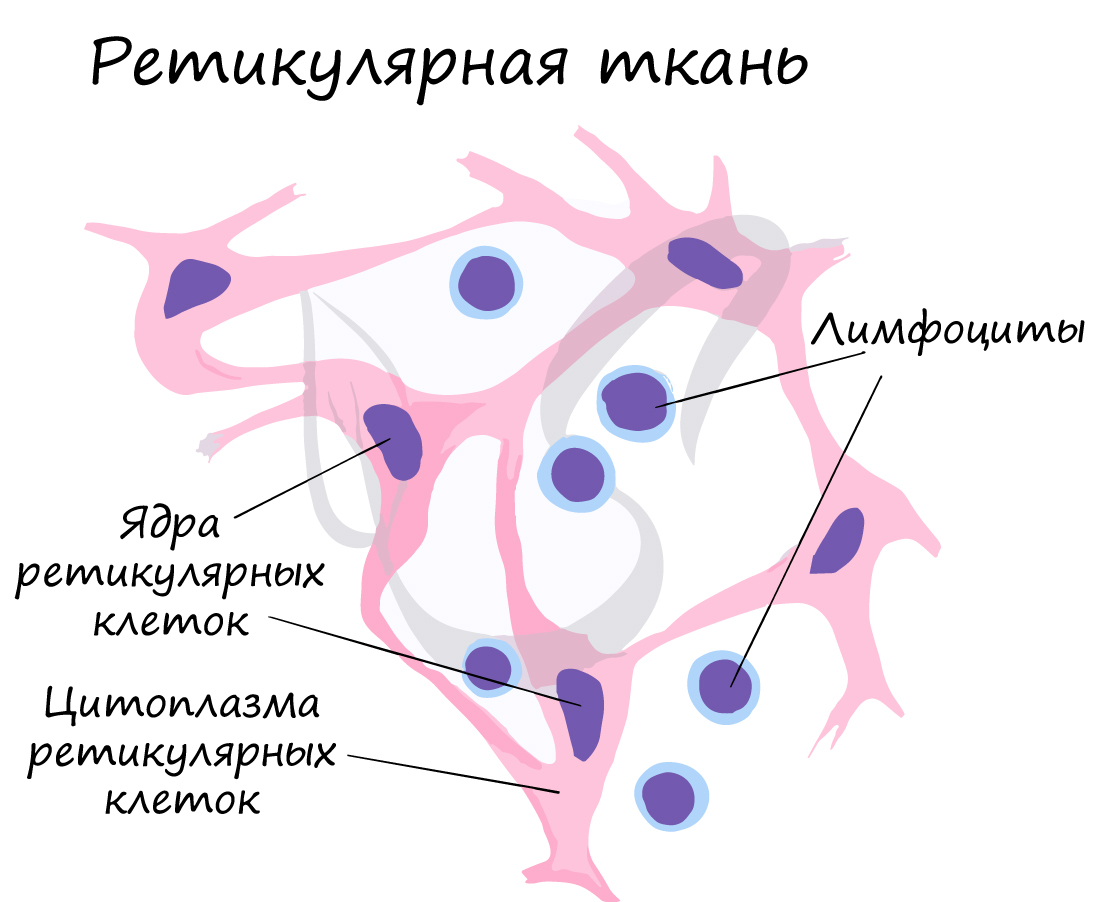
Жировая ткань состоит из скопления жировых клеток (адипоцитов - от лат. adipis - жир + cytos - клетка). Скопления адипоцитов образуют подкожную жировую клетчатку, большой и малый сальники, капсулы внутренних органов (почек), желтый костный мозг в диафизах костей.
Функции жировой ткани:
- Жировая ткань создает резервный запас питательных веществ, накапливает жиры (липиды - от греч. lípos - жир).
- Секретирует гормоны - эстроген, лептин.
- Обеспечивает теплоизоляцию
- Предупреждает повреждения внутренних органов (защитная функция).
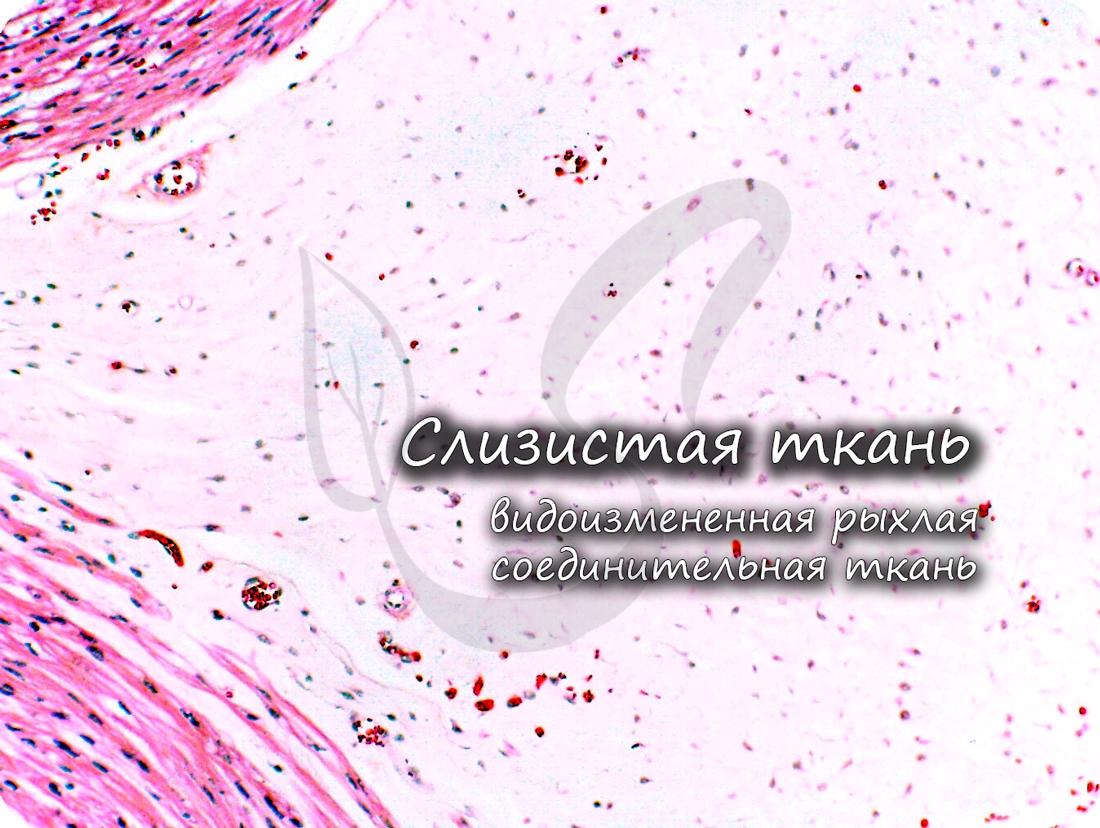
Слизистая (студенистая) ткань встречается в норме только между плодными оболочками и в составе пупочного канатика зародыша. Ее относят к эмбриональным тканям, на постэмбриональном этапе развития она отсутствует.
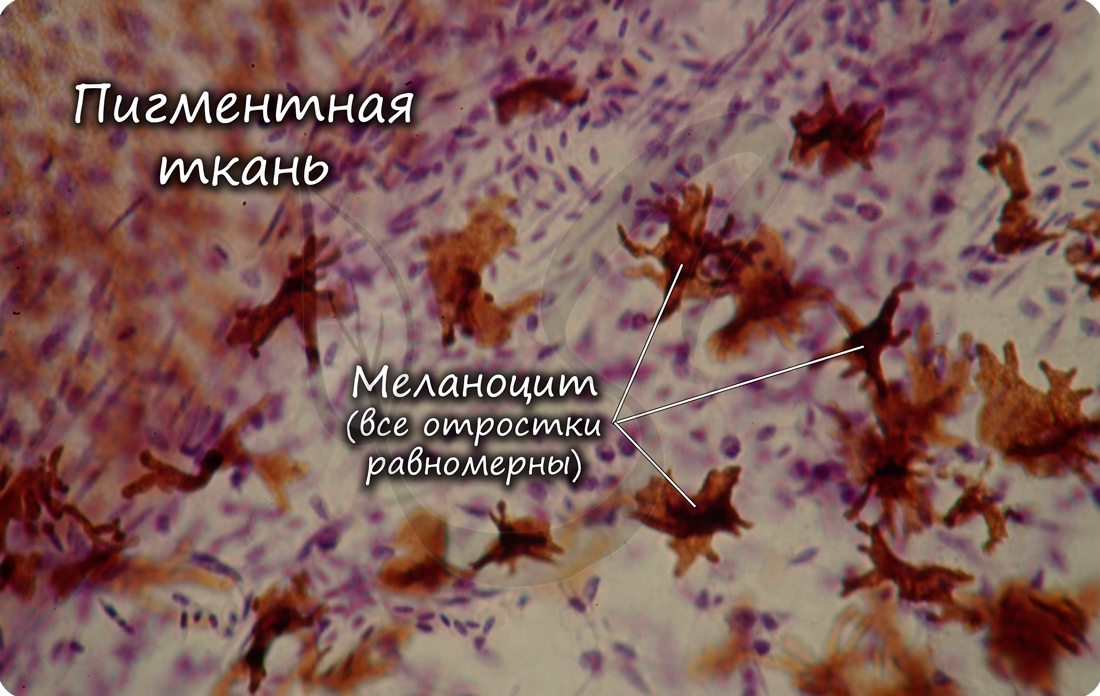
Пигментная ткань отличается большим скоплением пигментных клеток - меланоцитов (от греч. melanos — «чёрный»), развита на отдельных участках тела: в радужке глаза, вокруг сосков молочных желез.
Скелетные соединительные ткани
К скелетным тканям относятся хрящевая и костная ткани, которые создают опорно-двигательный аппарат, выполняют защитную, механическую и опорную функции, принимают активное участие в минеральном обмене (обмен кальция, фосфора). Играют формообразующую роль в процессе эмбриогенеза и постэмбрионального развития (на месте многих будущих костей вначале образуется хрящ).
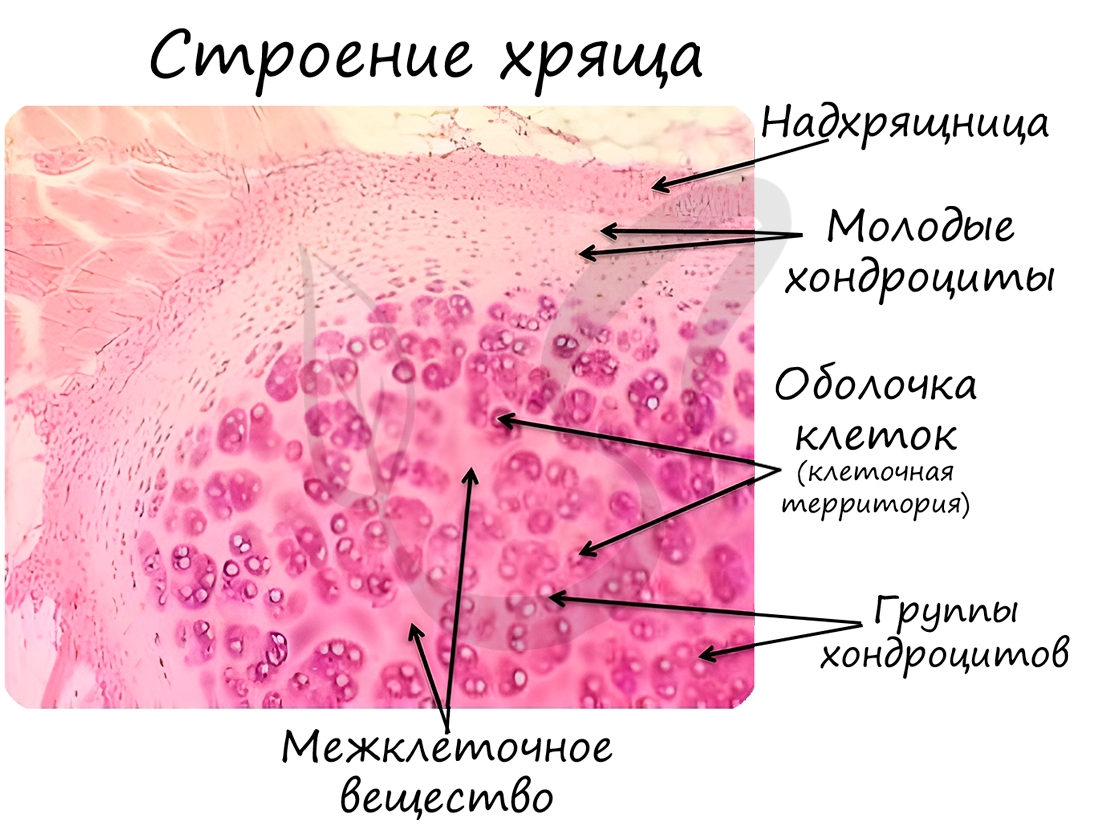
Хрящевая ткань состоит из молодых клеток - хондробластов, зрелых - хондроцитов (от греч. chondros - хрящ). Межклеточное вещество хрящевой ткани на 4-7% состоит из минеральных соединений, упругое, содержит много воды (особенно в молодом возрасте). С течением времени воды в хряще становится меньше и его функция постепенно нарушается.
В хрящевой ткани, как и в эпителии, отсутствуют кровеносные сосуды, благодаря чему хрящи отлично приживаются после пересадки. Во многих случаях хрящ покрыт надхрящницей - волокнистой соединительной тканью, которая участвует в росте и питании хряща, которое происходит диффузно.
Хрящевая ткань может быть 3 видов: гиалиновая, эластическая и волокнистая.
Гиалиновая хрящевая ткань образует суставные поверхности костей, метафизы трубчатых костей в период их роста, хрящи воздухоносных путей (гортани, трахеи и крупных бронхов), передние отделы ребер. Эластическая хрящевая ткань образует ушные раковины, хрящи носа, средних бронхов, надгортанник. Волокнистая хрящевая ткань формирует межпозвоночные диски.
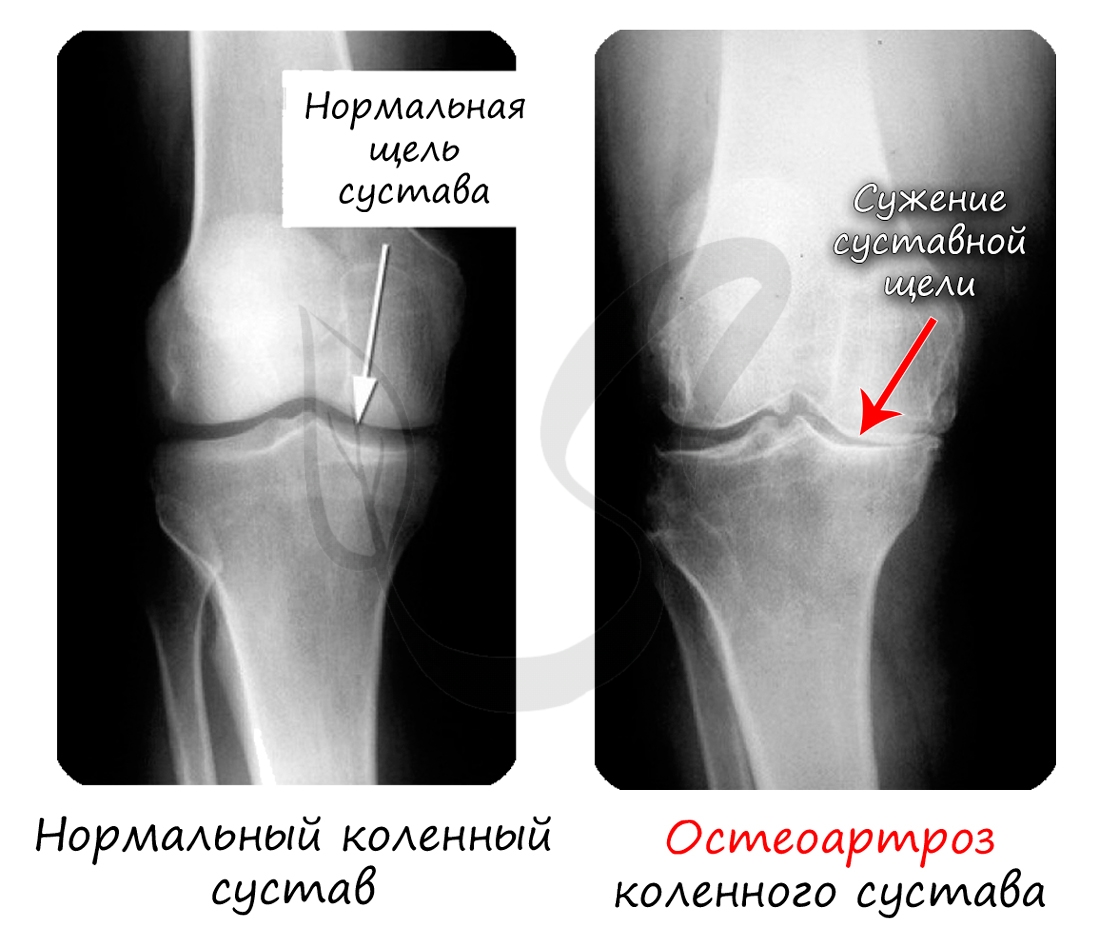
Хрящевая ткань выстилает поверхность костей в месте образования суставов. При нарушении в ней обменных процессов хрящевая ткань начинает заменяться костной, что сопровождается скованностью и болезненностью движений, возникает артроз.
Костная ткань состоит из клеток и хорошо развитого межклеточного вещества, пропитанного минеральными солями (составляют около 60-70%), преобладающим из которых является фосфат кальция Ca3(PO4)2.
В костной ткани активно идет обмен веществ, интенсивно поглощается кислород. Кости - это вовсе не что-то безжизненное, в них постоянно появляются новые и отмирают старые клетки. В кости можно обнаружить следующие типы клеток:
- Остеобласты (др.-греч. osteo - кость) - молодые клетки
- Остеоциты - зрелые клетки (от греч. osteon — кость и греч. cytos — клетка)
- Остеокласты (от греч. klastos - разбитый на куски, раздробленны) - отвечают за обновление кости, разрушают старые клетки
Остеокласт (образуется путем слияния клеток, постклеточная структура - симпласт) - фагоцитарно активен, способен разрушать костное вещество.
Разрушение (резорбция) костной ткани - необходимая составная часть перестройки структуры кости, которая происходит в течение всей жизни.

Принципиальное отличие большинства костей от хрящей - наличие сосудов. Ткань, окружающая кость снаружи, - надкостница, содержит остеобласты и остеокласты. От сосудов надкостницы отходят многочисленные ветви, которые направляются внутрь кости и питают ее.
Кость растет в ширину за счет деления клеток надкостницы, в длину - за счет деления клеток эпифизарной пластинки (хрящевой пластинки роста).
Кость состоит из компактного и губчатого вещества. Губчатое костное вещество образуют костные пластинки, которые объединяются в трабекулы (имеют форму дуг/арок). Губчатое вещество образует внутренние части губчатых и плоских костей, эпифизы трубчатых костей, внутренний слой диафиза. Содержит орган кроветворение - красный костный мозг.
Компактное вещество почти не имеет промежутков, костные пластинки имеют концентрическую форму (полые цилиндры, вложенные друг в друга). Компактное вещество образует поверхности плоских и губчатых костей, поверхностный слой эпифиза и основную часть диафиза.
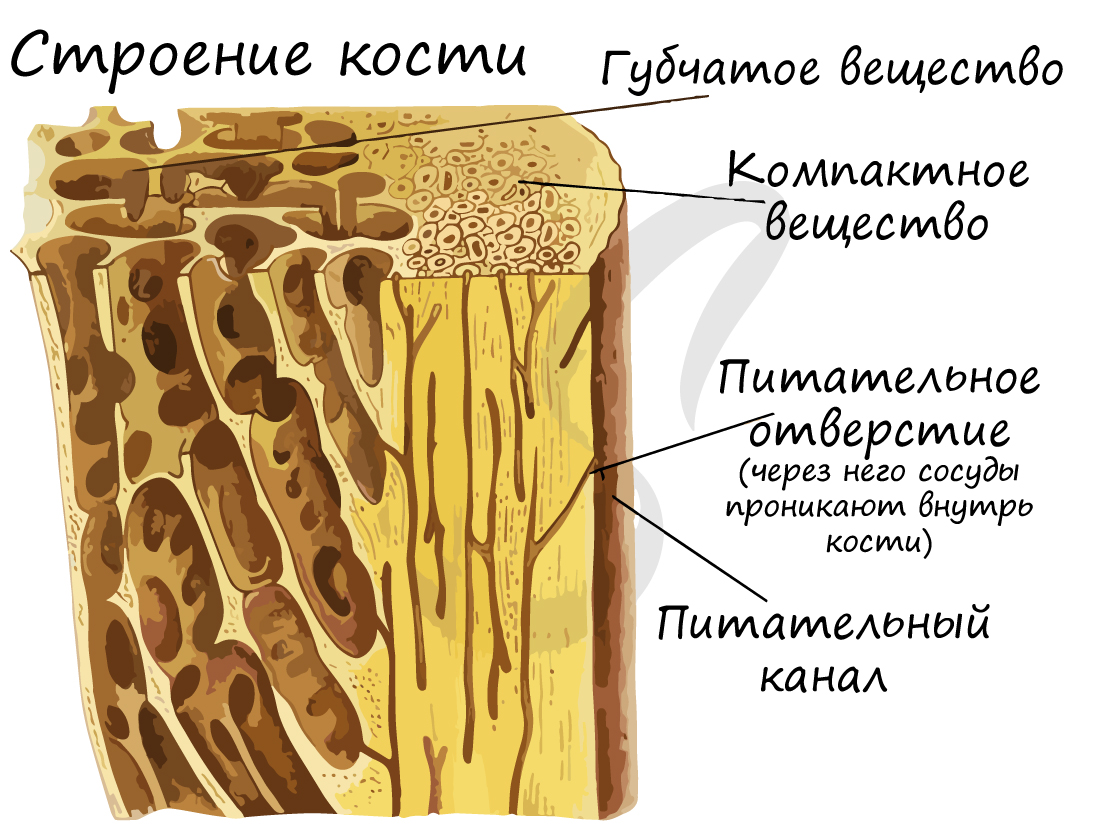
Структурной единицей компактного вещества является остеон (Гаверсова система). В Гаверсовом канале, расположенном в центре остеона, проходят кровеносные сосуды - источник питания для костной ткани. По краям канала лежат юные клетки, остеобласты, и стволовые клетки. Вокруг канала лежат соединенные друг с другом остеоциты, образующие пластинки.
Кость состоит из двух компонентов:
-
Неорганический (минеральный) компонент костной ткани (60-70%)
Межклеточное вещество костной ткани содержит коллагеновые волокна, которые пропитаны минеральными солями, главным образом - фосфатом кальция Ca3(PO4)2 и кристаллами гидроксиапатита.
Минеральный компонент обеспечивает прочность кости. Благодаря нему костная ткань выполняет опорную функцию и способна выдерживать значительные нагрузки.
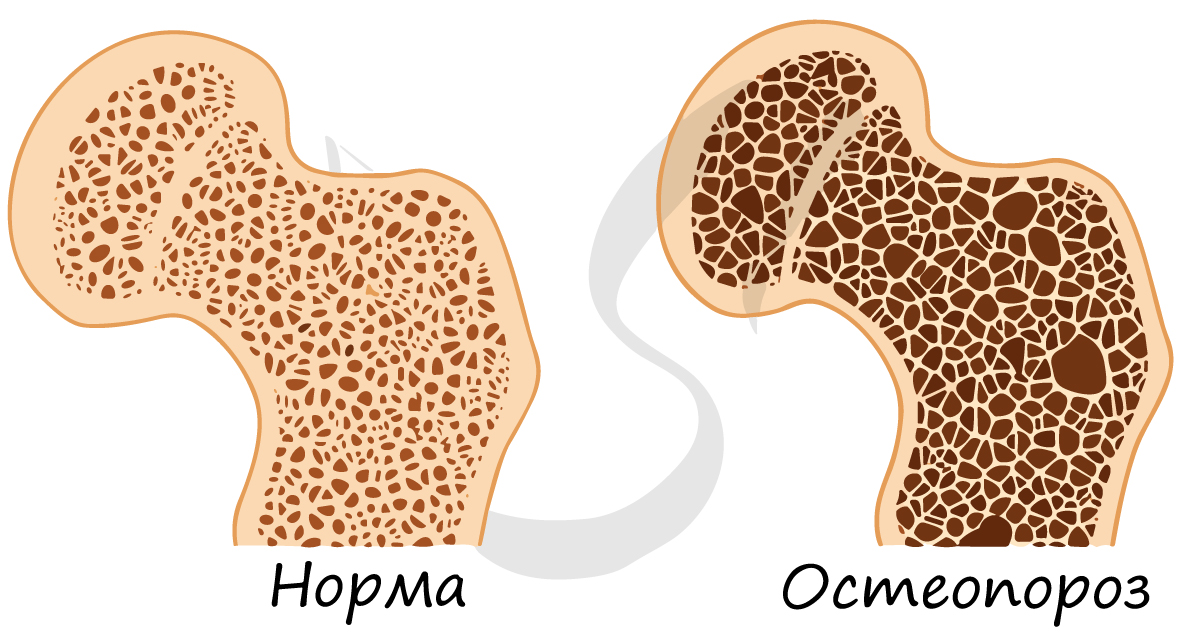
С возрастом содержание минерального компонента уменьшается (как и другого - органического компонента), в результате кость становится более ломкой и хрупкой, возникает склонность к переломам. Истончение костной ткани называется остеопороз (от греч. osteon - кость + греч. poros - пора).
Органический компонент представлен белками (коллаген - фибриллярный белок), липидами (жирами). Он обеспечивает эластичность кости - способность сопротивляться сжатию, растяжению.
Если провести мацерацию кости (химический опыт) - обработать кость сильными кислотами с целью ее деминерализации, то она станет настолько гибкой, что ее можно завязать в узел. Это возможно благодаря тому, что после опыта в костях остается только органический компонент - все соли растворяются (неорганический компонент исчезает).

Органический компонент превалирует в костях новорожденных. Их кости очень эластичные. Постепенно минеральные соли накапливаются, и кости становятся твердыми, способными выдержать значительные физические нагрузки.
Происхождение
Соединительные ткани развиваются из мезодермы - среднего зародышевого листка. Более точно - из мезенхимы, которая развивается из мезодермы.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Зуб – не орган
Что такое орган? Это группа тканей, выполняющих определенную функцию. Несмотря на то, что в гистологическом строении зуба можно выделить 3 вида тканей: эмаль, дентин и цемент, его нельзя назвать органом. Зуб – это анатомическое образование, расположенное в альвеоле челюсти и призванное откусывать и пережевывать пищу. В зависимости от прикуса, временный или постоянный, у человека может быть 20 и 28-32 зуба соответственно. Уже на 6-8 неделе гестации у эмбриона происходит закладка зачатков молочных зубов в виде эпителиальной пластинки, из которых позже формируются эмалевые колпачки. Дифференцировка этих зачатков у плода происходит к 12-14 неделе беременности. Если говорить о постоянных зубах, то их закладка начинается позже – на 18-20 неделе, но происходит не сразу, а постепенно: сначала образуются резцы, клыки, премоляры, которые в молочном прикусе отсутствуют, гораздо позже – на 6 месяце беременности - формируются моляры.
Зачатки зубов мудрости или третьих моляров формируются уже после рождения – на 4-5 году жизни, или же этот процесс не происходит вовсе – это вариант нормы.
По состоянию зубов, их закладке и, конечно, прорезыванию можно судить о состоянии здоровья. А особенности зубов могут быть симптомом ряда заболеваний.
Анатомическая классификация зубов
В норме у взрослого человека на каждой челюсти должно быть 14-16 зубов:
- 4 резца: 2 центральных и 2 боковых (правый и левый);
- 2 клыка;
- 4 премоляра;
- 4-6 моляров.
Называть жевательные зубы коренными – неверно! Любой зуб, даже центральный, имеет корень, а, например, у клыков он более массивный и длинный в сравнении с другими. Именно клыку принадлежит мировой рекорд Гиннесса. Самый длинный клык - 37,2 мм, для сравнения, в среднем длина зуба - порядка 20 мм.
Анатомически в каждом зубе можно выделить:
- Коронку
- Шейка
- Корень

Анатомическое строение зубов мудрости неодинаково, и это особенно выражается в количестве корней. Известны случаи, когда у зуба мудрости было аж 7 корней!
Гистологическое строение зуба: эмаль
Эмаль – бессосудистая, самая плотная минерализованная «ткань» человеческого организма, покрывающая коронку зуба, то есть ту часть, которая выступает над десной. Уникальное строение эмали позволяет ей оставаться относительно неизмененной в течение жизни. Ее основное структурное образование – эмалевые призмы, которые концентрируются в пучки. Выделяются идущие в косом направлении линии Ретциуса, которые можно сравнить с кольцами деревьев – они образуются из-за циклических процессов минерализации, то есть насыщения эмали минералами.
Основная структурная единица призмы эмали – кристаллы апатитоподобных веществ, которые плотно прикреплены друг к другу. С возрастом размер этих кристаллов увеличивается.
Химическое строение эмали таково:
- 95% неорганических соединений
- 3,8% воды
- 1,2% органических соединений
Дентин – основное вещество зуба
Под эмалью лежит дентин – менее обызвествленная минерализованная ткань. Химическое строение несколько отличается, здесь присутствует больше органических веществ в сравнении с эмалью – 28%, но все же больше неорганических – 72%. Дентин пронизан трубочками, внутри которых циркулирует дентинная жидкость, выполняющая несколько функций:
- Питательная
- Чувствительная
Поэтому первая чувствительная зона зуба – дентин-эмалевое соединение.
Цемент корня
Это также минерализованная ткань, отчасти напоминающая грубоволоконную кость. В химическом составе преобладают неорганические вещества. Цемент корня пропитан неорганическими солями, а за счет коллагеновых волокон плотно спаивается с костной тканью альвеолы челюсти.

Пульпа зуба или «нерв»
Это рыхлая соединительная ткань, изобилующая кровеносными и нервными сосудами, которая заполняет эндодонт зуба, то есть его внутреннюю часть. Анатомически выделяют коронковую пульпу и корневую, которая выполняет следующие функции:
- Пластическую
- Трофическую
- Чувствительную
- Защитную
Обмен минералов
После каждого приема пищи эмаль зубов стирается на несколько микрон, но в течение 10-40 минут восстанавливается. За счет чего? В первую очередь, за счет защитных механизмов, предусмотренных природой. Ежедневно в зубах происходят два процесса:
- деминерализация – выход минералов, например, за счет механического стирания, дефицитных состояний и, конечно, действия кислот, вырабатываемых кариесобразующими бактериями др.;
- реминерализация – насыщение эмали и дентина минералами, которые «приносит» слюна, или же они поступают из пульпы.
Читайте также:

