Одонтогенные опухоли одонтома цементома эпулис амелобластома презентация
Опубликовано: 22.04.2024
Презентация была опубликована 7 лет назад пользователемЕлена Недодаева
Похожие презентации
Презентация на тему: " МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН ТАШКЕНТСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ КАФЕДРА ХИРУРГИЧЕСКОЙ СТОМАТОЛОГИИ ОДОНТОГЕННЫЕ ОПУХОЛИ И ЭПИТЕЛИАЛЬНЫЕ." — Транскрипт:
1 МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН ТАШКЕНТСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ КАФЕДРА ХИРУРГИЧЕСКОЙ СТОМАТОЛОГИИ ОДОНТОГЕННЫЕ ОПУХОЛИ И ЭПИТЕЛИАЛЬНЫЕ КИСТЫ ЧЕЛЮСТЕЙ Подгатовила: доцент САДЫКОВА Х.К.
2 ЦЕЛЬ ЛЕКЦИИ: Ознакомить студентов с клиникой, диагностикой и лечением одонтогенных опухолей опухолоподобных образований.
3 ЗАДАЧИ ЛЕКЦИИ: Реализовать требования квалификационной характеристикой по специальности врач-стоматолог общей практики, согласно которой специалист должен знать современные представления о биологической сущности опухолей, их клинические особенности, профилактику, диагностику и принцип лечения.
4 Классификация и этиопатогенез одонтогенных опухолей челюстей. Амелобластома - классификация, клинические проявления, дифференциальная диагностика и принципы лечения. Одонтома - клинические проявления и принципы лечения. Цементома - клинические проявления и принципы лечения. ПЛАН ЛЕКЦИИ:
5 Классификация, этиопатогенез кист челюстей и клинические проявления. Эпителиальные кисты челюстей одонтогенной природой: Радикулярная и фолликулярная киста. Эпителиальные кисты челюстей неодонтогенные (эволюционные) глобуло- максималярная, киста резцевого канала, носо- губная киста, десневая киста. Принципы лечения кист.
6 ДОБРОКАЧЕСТВЕННЫЕ: Амелобластома. Твердая эпителиальная одонтогенная опухоль. Амелобластическая фиброма. Аденоамелобластома. Твердая одонтогенная киста Дентинома. Амелобластическая фиброодонтома. Сложное одонтома. Комплексная одонтома Фиброма (одонтогенная фиброма). Миксеома (миксеофиброма) Цементома. Меланотическая нейроэктодермальная опухоль у новорожденных (меланоамелобластома). КЛАССИФИКАЦИЯ ВОЗ 5 ОДОНТОГЕННЫХ ОПУХОЛЕЙ
7 ЗЛОКАЧЕСТВЕННЫЕ: 1. Одонтогенный рак: а) злокачественная амелобластома. б) первичный внутрикостный рак. в) другие виды рака, возникшие из одонтогенного эпителия. 2. Одонтогенная саркома: а) амелобластическая фибросаркома. б) амелобластическая одонтосаркома. КЛАССИФИКАЦИЯ ВОЗ 5 ОДОНТОГЕННЫХ ОПУХОЛЕЙ
8 ХАРАКТЕРНЫЕ ПРИЗНАКИ АМЕЛОБЛАСТОМЫ. 1. Ноющая тупая боль в челюстях и зубах. 2. Периодически наблюдающиеся на пораженной стороне явления периостита и флегмонозного воспаления. 3. Свищи на слизистой оболочке рта с гнойным отделяемым. 4. Длительно незаживающие после удаления зубов раны, из которых выделяется мутная жидкость. 5. При опухолях, достигших больших размеров; затруднения функции жевания, речи и дыхания.
9 АМЕЛОБЛАСТОМА НИЖНЕЙ ЧЕЛЮСТИ
10 Амелобластома нижней челюсти
14 Дифференциальная диагностика амелобластом. 1. Остеобластокластома 2. Радикуляная киста 3. Фолликулярная киста. 4. Остеома. 5.Одонтома. 6. Фиброма. 7. Эозонофильная гранулема. 8. Рак, саркома.
15 ОДНОКАМЕРНАЯ МНОГОКАМЕРНАЯ ЯЧЕИСТАЯ ЗУБОСОДЕРЖАЩАЯ РЕНТГЕНОЛОГИЧЕСКИЕ ФОРМЫ АМЕЛОБЛАСТОМ (ЗОРИН В.А., 1964)
16 Рентгенологические варианты костных изменений (А.Козырева 1959) 1. Ряд округлых полостей. 2. Одна костная полость, окруженная множеством более мелких полостей. 3. Ряд округлых полостей, в 1-2 из которых заключен зубной фолликул или сформированный зуб. 4. Многоугольные полости.
17 5. Крупнопетлистая структура кости за счет множества мелких кист. 6. Несколько единичных крупных кистозных полостей. 7. Одна большая кистозная полость с неровными краями 8. Одна большая полость, в которую обращены корни зубов (напоминает радикулярную кисту). 9. Одна большая киста, В которую обращена коронковая часть непрорезавшегося зуба. Этот ва- риант напоминает фолликулярную кисту.
18 АМЕЛОБЛАСТОМА НИЖНЕЙ ЧЕЛЮСТИ
19 Ячеистая форма амелобластомы
20 Нагноевщиеся амелобластома. Зонд введен в свищ.
21 Резецированная нижняя челюсть
22 ЛЕЧЕНИЕ ХИРУРГИЧЕСКОЕ. От размеров и локализации зависит объем резекции нижней челюсти (без нарушения ее непрерывности или с нарушением, резекция половины или полная экзартикуляция).
23 Экономная резекция по П.Наумову. 1) разрезы тканей со стороны кожи лица и полости рта, 06еспечиваюшие широкий обзор операционного поля; 2) удаление опухоли одним блоком или по частям под контролем глаза (рис. 103), 3) обработка краев костного изъяна челюсти кусачками и долотом с захватом здоровых тканей не менее чем на 1 см во все стороны от границ видимого расположения oпухoли; 4) заполнение изъяна челюстной кости жевательной мышцей на питающей ножке; 5) послойное наложение швов на края операционной раны.
24 Схема экономной резекции нижней челюсти по П. В Наумову.
25 Пластмассовая шина Вебера.
26 Схема реплантационной остеопластики нижней челюсти при лечении адамантином по Ю. Бернадскому.
27 Рентгенограмма после резекции нижней челюсти и аутогенная аутопластики.
29 Рентгенограмма после аутогенной аутопластики.
35 МЕТОДЫ ОБСЛЕДОВАНИЯ БОЛЬНЫХ С ДОБРОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ И ОПУХОЛЕПОДОБНЫМИ ОБРАЗОВАНИЯМИ ЧЕЛЮСТЕЙ
36 РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ С ДОБРОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ И ОПУХОЛЕПОДОБНЫМИ ОБРАЗОВАНИЯМИ ЧЕЛЮСТЕЙ ПО ПОЛУ, ВОЗРАСТУ И ЛОКАЛИЗАЦИИ ЗАБОЛЕВАНИЯ В ЧЕЛЮСТЯХ
37 Амелобластическая фиброма Амелобластическая фиброма - это доброкачественная опухоль, состоящая из пролиферирующего одонтогенного эпителия, окруженного мезодермальной тканью, и по строению напоминающая зубной сосочек, но без одонтобластов. Наблюдается редко, склонна к рецидиву и озлокачествлению.
38 АМЕЛОБЛАСТИЧЕСКАЯ ФИБРОМА НИЖНЕЙ ЧЕЛЮСТИ
40 Одонтома. Одонтома. Это пороки развития зубных тканей. Встречается у лиц молодого возраста период прорезыванию зубов. Сложная одонтома Сложная одонтома – обызвествленные зубные ткани, расположена хаотична, плотно конгломерат. Составная одонтома Составная одонтома – содержит отдельные зубоподобные структуры, как в нормальном зубе.
41 СЛОЖНАЯ ОДОНТОМА ВЕРХНЕЙ ЧЕЛЮСТИ
43 Цементома Цементома – развывается из одонтогенной соединительной ткани и интимно связано корнем одного или нескольких зубов.Различают: 1. доброкачественную цементобластому (истинную цементому) 2.Цементирующуюся фиброму 3.Периапикальную фиброзную дисплазию. 4.Гигантоформную цементому.
44 ДОБРОКАЧЕСТВЕННАЯ ЦЕМЕНТОБЛАСТОМА НИЖНЕЙ ЧЕЛЮСТИ СПРАВА
46 НЕЭПИТЕАЛЬНЫЕ КИСТЫ: Анавризмальная киста Простая костная киста. КЛАССИФИКАЦИЯ КОСТНЫХ КИСТ ЧЕЛЮСТЕЙ
47 Киста Киста – представляет собой по- лость, оболочка которой состоит из наружного соединительнотканного слоя и внутреннего, выстланного преимущественно многослойным плоским эпителием. Полость кисты обычно выполнена жидкостью желтого цвета, опалесцирующей вследствие присутствия в ней кристаллов холестерина. Кисты челюстей Кисты челюстей по частоте занимают первое место среди других одонтогенных образований.
48 Этиопатогенез различных кист: Радикулярная киста- Радикулярная киста- возникает при наличие хроническую воспалительную процесса. Другие кисты Другие кисты являются пороком развития одонтогенного эпителия.
49 ЭПИТЕЛИАЛЬНЫЕ КИСТЫ: а) фиссуральные (неодонтогенные) кисты; глобула-максиллярные кисты; срединные небные кисты, носо-губные кисты (кисты резцового канала). б) одонтогенные эволюционные кисты; кисты проре-зывания; первичные костные кисты (кератокиста); латеральные периодонтальные кисты зубосодержание кисты (фолликулярная). КЛАССИФИКАЦИЯ КОСТНЫХ КИСТ ЧЕЛЮСТЕЙ
50 ВОСПАЛИТЕЛЬНЫЕ КОРНЕВЫЕ КИСТЫ: Киста от молочного зуба Киста от постоянного зуба. КЛАССИФИКАЦИЯ КОСТНЫХ КИСТ ЧЕЛЮСТЕЙ
52 ОРТОПАНТОМОГРАММА. РАДИКУЛЯРНАЯ КИСТА
54 Лечения одонтогенных кист челюстей. Существуют два основных оператив- ных метода – цистэктомия и цистото- мия. При кисте, имеющей связь с верхнечелюстной пазухой, применя- ют ороназальные цистэктомию или цистотомию одномоментно с гаймо- ротомией. Кроме того, имеются раз- новидности - пластическая цистэкто- мия и двухэтапная операция кисты. Показания к их проведению зависят от этиопатогенеза кисты, размера ее и количества зубов, вовлеченных в зону кисты.
55 ЦИСТЭКТОМИЯ заключается в полном удалении (вылущивание, выскабливание) оболочки кисты с последующим зашиванием раны наглухо.
56 Показания к цистэктомии: 1.Киста, являющаяся пороком развития одонтогенного эпителия. 2.Киста расположенная в пределах 1-2 интактных зубов. 3.Обширная киста нижней челюсти, при которой отсутствуют зубы в ее зоне и сохранено достаточной толщины основание челюсти, что предохраняют от патологического перелома. 4.Киста больших размеров на верхней челюсти, не имеющая в этом участке, с сохраненной костной стенкой дна полости носа, а также прилигающая к верхночелюстной пазухе или оттесняющая ее без явлений воспаления пазухи.
59 Радикулярная киста от второго моляра.
61 Фолликулярная киста от ретинированного клыка.Этапы лечения.
62 Радикулярная киста. Этапы лечения
63 Радикулярная киста от верхнего бокового резца. Этапы лечения
64 ПРЕИМУЩЕСТВА цистэктомии состоят в следующем: отсутствие необходимости в длительном после операционном уходе за искусственно созданной бухтой полости рта; возможность преднамеренного ускорения репаративных процессов в челюсти при помощи заполнения полости тем или иным стимулятором остеогенеза (аллокость, ксеыокость, типа биологический тампон).
65 НЕДОСТАТКАМИ цистэктомии могут быть: возможность обнажения нижнего луночкового нерва; возможность вскрытия здоровой верхнечелюстной или носовой полости, что должно завершится созданием цистогайморо-назоастомоза; необходимость наружного доступа при кистах, расположенных в области тела челюсти; необходимость депульпации и пломбирования ряда интактньгх зубов, которые в результата вылушивания кисты могут оказатся лишенными питания в результате разрыва сосудистых пучков и сплетений.
66 Сущность ЦИТОТОМИИ заключается в том, что из полости кисты создается дополнительная бухта полости рта или его преддверия. Показана цитотомия при кистах на нижней челюсти у ослабленных больных, и лиц с тяжелыми заболеваниями сердечно-сосудистой системы, когда нежелательны длительные операции. Цитотомия показана Цитотомия показана при фолликулярных кистах, когда есть надежда на прорезывание зуба у детей, когда вылущивание кисты может повредить зачатки зубов. Преимущество этой операции в ее простоте, незначительной травматичности, безопасности, возможность рецедива почти исключительна.
67 Показания: 1.Киста, в полость которой проецируются 3 интактных зуба и более; на рентгенограмме у корней последних не определяется периодонтальная щель. 2.Большие кисты верхней челюсти с разрушением костного дна полости носа и небной пластинки 3.Обширные кисты нижней челюсти с резким истончением (толщиной кости менее 0,5см) основания челюсти, при этом частичное сохранение кистозной оболочки является одной из мер профилактики патологического перелома.
70 Ороназальная цистэктомия и цистотомия применяются при кисте, проникающей в верхнечелюстную пазухи или оттесняющей ее в случае хронического гайморита. Сущность вмешательства заключается в соединении верхнечелюстной пазухи с полостью кисты и сообщении образовавшейся единой полости с нижним носовым ходом
72 Киста носонебного канала
73 СПАСИБО ЗА ВНИМАНИЕ Ваши отзывы ждем по адресу
12.3.4. Одонтогенные опухоли и сходные с опухолями поражения
Новообразования этой группы встречаются только в челюстных костях. Гистогенез опухолей, опухолеподобных образований и одонтогенных кист зависит от вида тканей, из которых формируется зуб (серия № 5 МГКО), однако в эту серию включены также неодонтогенные эпителиальные кисты челюстей.
В классификации приведено большое число гистологических типов одонтогенных опухолей и опухолеподобных образований, но мы остановимся только на новообразованиях, встречающихся в детском возрасте.
Амелобластома (адамантинома). Это одонтогенная эпителиальная опухоль, строение которой сходно со строением ткани эмалевого органа зубного зачатка. Предположительно она может развиваться из
эпителия зубной пластинки, зубного мешочка, островков Малассе. Не исключается возможность развития амелобластомы при неопластических изменениях одонтогенной кисты. Эта опухоль обнаруживается в основном у детей старше 10 лет, но может встречаться и в более раннем возрасте.
Клиническая картина. Начальное проявление амелобластомы бессимптомно и первые признаки определяются во время деформации челюсти. Длительность заболевания с момента первых симптомов нередко составляет несколько лет, поэтому опухоль часто выявляется после 16—18 лет. Пальпаторно чаще определяется веретенообразное выбухание кости с гладкой или бугристой поверхностью. Альвеолярная часть нижней челюсти соответственно расположению опухоли оказывается увеличенной; зубы в зоне поражения смещены и часто подвижны. При перкуссии зубов отмечается четкое укорочение перкуторного звука, что свидетельствует о поражении околоверхушечных тканей. Дети могут отмечать боли в зубах.
Амелобластома, прорвав кортикальный слой кости, может распространяться в мягкие ткани. В процессе развития этой опухоли вторично может присоединиться воспалительный компонент.
Амелобластома верхней челюсти часто прорастает в верхнечелюстную пазуху, полость носа, орбиту, вызывает деформацию альвеолярного отростка и твердого неба. При разрушении коркового слоя пальпаторно определяется мягкая консистенция опухоли (рис. 12.32, а, б, в, г).
Описаны случаи истинного злокачественного перерождения амелобластомы. Возникновение увеличенных, плотноэластичной консистенции регионарных лимфатических узлов без предшествующих признаков воспалительного характера может свидетельствовать о озлокачествлении опухоли и появлении метастазов.
Рентгенологическая картина амелобластомы вариабельна. Наиболее типичен поликистозный (многокамерный) вариант, реже наблюдается одиночная кистозная форма. Однако это деление условно и многокамерность может быть ложной вследствие неравномерной резорбции кортикальной пластинки челюсти. Тень опухоли относительно четкая. В связи с тем, что опухоль способна после разрушения кортикального слоя распространяться инфильтративно в мягкие ткани, традиционными рентгенологическими методами не удается четко установить ее границы. При диагностике амелобластом более информативными являются следующие методы: MPT, KT в трехмерном (3D) режиме.
Поликистозный вариант — это множество очагов разрежения костной ткани округлой и овальной формы, создающих картину «пузырей мыльной пены». Контуры очагов деструкции четкие. Кистозная форма — очаг деструкции костной ткани с неправильными фестончатыми контурами. Обе формы вызывают деформацию челюсти за счет вздутия, со смещением, истончением и прерыванием коркового слоя в отдельных местах. Зубы, находящиеся в зоне опухоли, смещены, корни их подвергаются резорбции. В очаге поражения могут встречаться непрорезавшиеся зубы.
Диагностика амелобластомы представляет трудности. Клинико-рентгенологические данные позволяют установить предварительный диагноз, цитологическое исследование помогает только дифференцировать амелобластому и соединительнотканные образования, дающие сходную клинико-рентгенологическую картину, поэтому основными являются показатели биопсии.
Лечение хирургическое — удаление опухоли в пределах здоровой ткани. Операции в виде выскабливания опухоли неэффективны.

Рис. 12.32. Амелобластома верхней челюсти.
а — ортопантомограмма (литической очаг деструкции с отдельными ячейками); б, в — КТ в режиме мягкого исследования; г — КТ в формате 3D.
Амелобластическая фиброма (мягкая одонтома). Проявления амелобластической фибромы напоминают амелобластому, однако в отличие от последней амелобластические фибромы преимущественно наблюдаются у детей и подростков в период развития и формирования постоянных зубов. Отличается медленным ростом. К моменту проявления достигает значительных размеров. Кость вздута, кортикальная пластинка прорывается опухолью на ранних этапах развития. Вздувается и альвеолярная часть челюсти, зубы становятся подвижными и смещаются опухолью. Опухоль в полости рта выглядит мягкоэластичной.
В амелобластической фиброме нередко располагается не полностью сформированный постоянный зуб (зачаток). Течение амелобластической фибромы доброкачественное. Однако в некоторых случаях при нерадикальной операции, особенно по поводу опухолей с низкодифференцированными соединительнотканными компонентами, обнаруживают признаки инфильтративного роста: нерезкие границы, порозность прилежащей кости, нарушение замыкающей кортикальной пластинки, прорыв опухоли за пределы надкостницы, изъязвления.
Рентгенологически на нижней челюсти амелобластическая фиброма похожа на амелобластому и определяются вздутие челюсти, истонченный или частично разрушенный кортикальный слой. Основные признаки — кистоподобная структура и однородные зоны просветления, включения зубов, которые располагаются в кистозных полостях. На верхней челюсти определяются участки деструкции, их границы из-за проекционных наложений трудно установить. Более информативным методом исследования является КТ в трехмерном (3D) режиме.
Дифференциальная диагностика сложна и проводится с амелобластомой, фибромами, кистами различного генеза. Морфологическое исследование обязательно для уточнения диагноза и планирования объема лечения.
Лечение. Учитывая инфильтративный рост опухоли, осуществляют резекцию челюсти в пределах здоровых тканей и первичную костную пластику. Выскабливание неэффективно.
Одонтома — порок развития зубов. Она отличается большим разнообразием строения, в детском возрасте обнаруживается значительно реже, чем у взрослых, возникает в период формирования постоянных зубов. Если у взрослых одонтомы локализуются преимущественно в области моляров, то у детей — в области резцов, клыков и премоляров.
Клиническая картина. Симптомы одонтом скудны и большая их часть имеет вторичный характер. В детском возрасте больные чаще обращаются по поводу случайно замеченной деформации челюсти или в связи с отсутствием прорезывания постоянных зубов. Одонтома характеризуется медленным ростом, поэтому она чаще встречается в более зрелом возрасте.
Макроскопически картина одонтом разнообразна — от образований, напоминающих недоразвитый или деформированный зуб, до массивных комплексов, состоящих из нескольких или множества зубоподобных образований. Эти образования могут легко разделяться или быть плотно спаянными друг с другом. Опухоль окружена очень тонкой капсулой из фиброзной ткани. В опухоли иногда обнаруживаются мягкотканные полости со светлой жидкостью.
Различают три формы одонтомы: простую, сложную и составную. Простая одонтома образуется из ткани одного зуба, сложная возникает из нескольких зубов, и в ней все зубные ткани представлены в отдельности. Эти ткани могут быть хорошо развиты, но расположены беспорядочно. Сложная одонтома чаще встречается в переднем отделе верхней челюсти. Составная одонтома представлена конгломератом мелких рудиментарных зубов или зубоподобных образований, среди которых могут встречаться как полностью сформированные зубы, так и зубы с извращенным топографическим расположением твердых тканей. В составе таких одонтом обнаруживаются сотни рудиментарных зубов. Составная одонтома отличается от сложной произвольно и проявляется главным образом степенью дезорганизованности ее тканей.
Рентгенологически определяется гомогенная и негомогенная высокой интенсивности тень с четкими бугристыми контурами. По периферии опухоли видна полоса разреженной костной ткани, являющаяся отражением соединительнотканной капсулы, на фоне тени опухоли — отдельные неправильной формы зубоподобные образования, некоторые из них имеют форму зуба. Одонтома вызывает смещение рядом расположенных зачатков и сформированных зубов.
В процессе роста опухоль может прерывать корковый слой челюсти или вызывать истончение его.
Диагностика. Проводят дифференциальную диагностику одонтомы и остеомы. У последней на рентгенограмме в отличие от одонтомы тень всегда гомогенна и меньшей плотности по сравнению с тенью зуба. В отдельных случаях приходится дифференцировать одонтому от ретенированных и дистопированных зубов. Погибший обызвествленный зачаток зуба также может имитировать одонтому.
Лечение. Показаны резекция или выскабливание патологического очага. Выскабливание проводят вместе с капсулой. Зубы и зачатки, смещенные опухолью, по возможности оставляют. В дальнейшем они могут прорезаться и с помощью ортодонтической коррекции занять правильное положение.
У детей составные одонтомы, содержащие низкодифференцированные ткани, подлежат резекции в пределах здоровых тканей.
В отличие от взрослых удаление одонтом у детей следует проводить сразу после обнаружения, так как дальнейший рост опухоли вызывает нарушение формирования и прорезывания постоянных зубов.
Одонтогенная фиброма. Источником роста одонтогенной фибромы может быть соединительная ткань зубного зачатка. Эта опухоль чаще встречается у детей, чем у взрослых, и отличается медленным ростом. Одинаково часто локализуется на верхней и нижней челюстях. Характеризуется наличием остатков зубообразующего эпителия среди соединительнотканной массы опухоли.
Клиническая картина одонтогенной фибромы неспецифична. Опухоль развивается безболезненно, деформируя челюсть. В отдельных случаях рост опухоли может сопровождаться болями ноющего характера. Сроки от появления первых симптомов до обращения больного к врачу различны — от нескольких месяцев до нескольких лет. Иногда наблюдается наслоение воспалительного процесса в области опухоли в результате проникновения инфекции из кариозного зуба. Наличие изменений в костной ткани может симулировать хронический остеомиелит челюсти.
Рентгенологически определяются центрально расположенные поликистозные образования с вовлечением больших отделов челюсти. Встречаются включения плотных контурированных теней зубоподобных конгломератов. Границы опухоли четкие. Отмечается ретенция рядом расположенных зубов.
Диагностика. Одонтогенную фиброму дифференцируют от амелобластомы, миксомы, кератокисты и амелобластической фибромы. Установление диагноза одонтогенной фибромы возможно только на основании клинико-рентгенологического и микроскопического сопоставления.
Лечение только хирургическое.
Миксома челюстных костей. Это довольно редкое заболевание, наблюдаемое у лиц юношеского возраста. Источником его развития в челюстных костях являются резервные недифференцированные клетки мезенхимы. Местом концентрации такой ткани являются зубные зачатки. По данным ВОЗ (1974), истинные миксомы вряд ли могут иметь иную локализацию, кроме челюстей.
Клиническая картина. Опухоль чаще всего проявляется утолщением пораженного отдела кости челюсти. Деформированный участок челюсти может иметь различную протяженность. При пальпации опухоли ощущается плотное безболезненное новообразование с гладкой поверхностью. У отдельных больных прощупываются болезненные поднижнечелюстные лимфатические узлы. В результате сдавления опухолью нижнеальвеолярного нерва у некоторых больных отмечаются парестезии на пораженной стороне. При выраженном развитии опухоли наблюдаются подвижность и смещение зубов.
Рентгенологически опухоль определяется в виде округлых или овальных участков деструкции кости. На фоне участка деструкции могут выявляться различной формы и толщины костные перекладины, как бы разделяющие его на несколько участков или придающие ему крупнопетлистый или сетчатый рисунок. На верхней челюсти участок поражения чаще представляется однородно просветленным, что имитирует кисту челюсти. Подобная клинико-рентгенологическая картина не является патогномоничной только для миксом. Почти такую же картину могут давать внутрикостные хрящевые опухоли — энхондрома, одонтогенная киста и др.
Диагностика миксомы сложна. Миксома нижней челюсти ошибочно диагностируется как амелобластома, гигантоклеточная опухоль, фолликулярная киста.
Лечение. Показана резекция челюсти с удалением опухоли в пределах здоровой кости. На нижней челюсти проводят первичную костную пластику дефекта.
Цементома — новообразование, характеризующееся наличием грубоволокнистой плотной опухолевой ткани, сходной с цементом зуба.
Клиническая картина. В детском возрасте цементома не имеет связи с зубами, способна к неограниченному росту, локализуется чаще в верхней челюсти, может быть в основании черепа.
Новообразование растет медленно, вызывая деформацию челюсти. В ряде случаев больные отмечают болезненность при пальпации. Иногда в результате проникновения инфекции через корневые каналы зубов в области цементом развивается воспалительный процесс или наблюдается прорастание опухоли в мягкие ткани с последующим нарушением слизистой оболочки рта. Течение цементом доброкачественное.
Рентгенологически в одних случаях на рентгенограмме может определяться округлая, овальная или неправильной формы однородная плотная тень, располагающаяся около корня зуба и образующая с ним одно целое. Контуры такого образования обычно ровные, реже волнистые, границы четкие. В других случаях на бесструктурном фоне наряду с мелкими плотными зернами новообразования встречаются плотные участки больших размеров, границы новообразования нечеткие.
Диагностика цементомы возможна только после микроскопического исследования кости.
Лечение. Показана резекция челюсти с удалением опухоли в пределах здоровой кости. Опухоль склонна к рецидивированию.
Меланотическая нейроэктодермальная опухоль (меланоамелобластома, меланоцистома) младенцев (МГКО, серия № 5). Эта опухоль состоит из эпителиоподобных и мелких клеток, расположенных в клеточной фиброзной строме и содержащих меланин. Встречается опухоль редко, в основном у детей до 1 года.
Клиническая картина. Для этой опухоли характерно острое начало. Припухлость верхней челюсти быстро увеличивается, можно сказать «растет на глазах». Это ведет к экзофтальму, нарушению носового дыхания или полному его прекращению. Ребенок отказывается от груди. Быстрый рост опухоли вызывает сдавливание носовых ходов и частичное перекрытие ротового отдела дыхательных путей, обусловливая дыхательную недостаточность и гипоксию. В результате сдавливания вен ЧЛО могут возникнуть обильные кровотечения.
Разросшаяся масса опухоли не позволяет больному закрыть рот. Такое стремительное развитие меланотической нейроэктодермальной опухоли, имеющей доброкачественную природу, трудно клинически сопоставить по агрессивности даже с самыми злокачественными опухолями, развивающимися у детей в ЧЛО.
В подавляющем большинстве случаев опухоль возникает в первые 3—5 мес жизни, редко позже. Температура тела, как правило, лишь за редким исключением в пределах нормы, иногда имеется лейкоцитоз.
Рентгенологически наблюдаются округлая гомогенная тень мягко-тканного образования с одиночными зонами просветления и сохранившимся контуром, затемнение верхнечелюстной пазухи, смещение зачатков зубов, сужение носового хода.
Дифференциальную диагностику проводят с саркомой (из-за бурного роста), но в отличие от саркомы эта опухоль имеет четкие контуры и, несмотря на значительный размер, не характеризуется распадом в полости рта.
Лечение. Показана резекция верхней челюсти.
Дети с новообразованиями мягких тканей лица и челюстных костей должны находиться на диспансерном учете, под систематическим наблюдением врача получать лечение до 18 лет. При необходимости в дальнейшем их переводят во взрослое отделение (см. Диспансеризация детского населения у стоматолога).
Стоматология инновационных технологий SMILE-AT-ONCE
Опухоли челюстей - это новообразования в челюстных костях разного происхождения и течения. Среди всех заболеваний в стоматологии опухоли челюстей занимают около 15%. Они развиваются в любом возрасте и нередко встречаются у детей.
Опухоли челюстей различаются по гистогенезу, и развиваются из соединительной и костной ткани, костного мозга, околочелюстных мягких тканей и тканей зубных зачатков. В процессе роста опухоли челюсти провоцируют эстетические дефекты и серьезные функциональные нарушения.

Причины развития опухолей челюстей
Врачи до сих пор активно изучают вопрос о причинах появления опухолей челюсти. Сегодня опухоли чаще всего связывают с хроническими или одномоментными травмами и длительно протекающими воспалительными процессами, а также с проникновением в верхнечелюстную пазуху инородных тел, однако иногда опухоли развиваются и без влияния этих факторов.
Также не исключается влияние различных неблагоприятных факторов внешней среды: курения, радиойодтерапии, ионизирующего излучения и т.п.
Иногда злокачественные опухоли челюсти могут быть вторичными, вызванными раком языка, почки, щитовидной или предстательной железы и молочной железы. Иногда к разу приводят предраковые процессы: лейкокератоз, доброкачественные опухоли и лейкоплакии ротовой полости.
Классификация опухолей челюстей
Опухоли челюстей в первую очередь делят на однотогенные и неодонтогенные - первые развиваются из зубообразующих тканей, а вторые - из костей. Одонтогенные опухоли бывают доброкачественными и злокачественными, а также мезенхимальными, эпителиальным и смешанными.
Симптомы опухолей челюстей
Симптомы опухолей челюсти меняются в зависимости от их разновидности.
Доброкачественные одонтогенные опухоли
Самая часто встречающаяся одонтогенная доброкачественная опухоль - это амелобластома. Она поражает в основном нижнюю челюсть в ее ветви, углу или теле, и склонна к местно-деструирующему инвазивному росту. Развивается амелоблатома внутрикостно, иногда прорастает в десны и мягкие ткани на дне полости рта. Чаще всего встречается в возрасте 20-40 лет.
Сначала амелобластома протекает бессимптомно, но со временем она увеличивается, из-за чего лицо становится асимметричным, а челюсть деформируется. Зубы в пораженной области смещаются, иногда возникает зубная боль. Если опухоль локализуется на верхней челюсти, то она иногда прорастает в гайморову пазуху и полость носа, деформирует альвеолярный отросток и твердое небо. Достаточно часто амелобластома гноится и рецидивирует, а также возможно ее превращение в злокачественную опухоль.
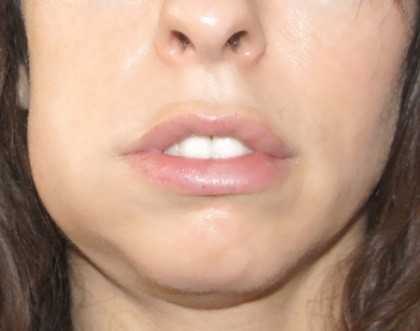
Такие опухоли, как одонтоамелобластома и амелобластическая фиброма протекают примерно так же, как амелобластома.
Еще одна опухоль, одонтома, обычно поражает детей до 15 лет. Она небольшая, часто проходит бессимптомно, и лишь иногда становится причиной проблем с прорезыванием постоянных зубов, трем и диастем. Если опухоль достигает большой величины, то могут образовываться свищи и деформироваться челюсть.
Одонтогенная фиброма - еще одна опухоль, которая возникает еще в детстве и развивается из соединительных тканей зубного зачатка. Опухоль растет медленно и обычно бессимптомно, хотя иногда и отмечается ретенция зубов, ноющие боли и воспаления в районе опухоли.
Последняя встречающаяся опухоль - цементома, спаянная с зубным корнем. Она развивается на нижней челюсти, в районе моляров или премоляров. Течет также бессимптомно, иногда возможна болезненность при прощупывании. Редкой формой является гигантская множественная цементома, передающаяся обычно по наследству и доставляющая серьезные неудобства.
Доброкачественные неодонтогенные опухоли
Остеома - это опухоль, иногда распространяющаяся на глазницу, полость носа или верхнечелюстную пазуху. Может иметь как внутрикостный, так и поверхностный рост. Нередко препятствует припасовке протезов. При развитии на нижней челюсти провоцирует болевые ощущения, нарушает подвижность челюсти и вызывает асимметрию лица. Располагаясь же сверху вызывает диплопию, экзофтальм, проблемы с носовым дыханием и т.п.
Остеоид-остеома по течению напоминает простую остеому, но для нее характерна интенсивная боль, особенно при приеме пищи и по ночам, а также выбухания кости в районе моляров и премоляров нижней челюсти. Слизистая оболочка часто гиперемированная.
Остеобластокластома, или гигантоклеточная опухоль, обычно встречается у молодых людей до 20 лет. Для нее характерно постепенное нарастание боли в челюсти, подвижность зубов и асимметрия лица. Над опухолью появляются свищи, ткани покрываются язвами, может повышаться температура тела. Кортикальный слой истончается, из-за чего возникают патологические переломы нижней челюсти.
Гемангиома челюсти изолированной бывает редко - она чаще всего сочетается с гемангиомой полости рта и мягких тканей лица. А сосудистые опухоли активизируют кровоточивость десен, кровотечение из каналов и лунок удаленных зубов, а также провоцируют расшатанность зубов и посинение слизистых оболочек.
Злокачественные опухоли
Злокачественные опухоли челюстей встречаются реже доброкачественных в 3-4 раза. Боли при раке челюсти возникают рано, отличаются иррадиирующим характером. При этом отмечается подвижность, а иногда и выпадение зубов, и даже патологические переломы челюсти. Из-за злокачественных опухолей разрушается костная ткань челюстей. Возможно прорастание опухоли в поднижнечелюстные и шейные лимфоузлы, а также в железы и жевательные мышцы.
Карцинома верхней челюсти иногда прорастает в решетчатый лабиринт, полость носа или глазницу. Тогда возникает гнойный ринит, постоянно повторяющиеся носовые кровотечения, головные боли, проблемы с носовым дыханием, хемоз, диплопия, экзофтальм и слезотечение. Если вовлекаются ветви тройничного нерва, то развивается оталгия.
Для злокачественных опухолей нижней челюсти характерна ранняя инфильтрация в мягкие ткани щек и дна полости рта, кровотечение и изъязвление. Из-за контрактур жевательной и крыловидной мышц возникают проблемы со смыканием и размыканием зубов.
Развивающиеся остеогенные саркомы отличаются очень быстрым ростом, асимметрией лица, чрезвычайно быстрой инфильтрацией мягких тканей, а также нестерпимой болью. Этот тип опухолей рано метастазирует в легкие и другие органы тела.
Диагностика опухолей челюстей
Чаще всего опухоли челюстей диагностируют очень поздно из-за из бессимптомного течения и невысокой онкологической настороженности как пациентов, так и специалистов.
Опухоль выявляется после тщательного сбора анамнеза, визуального и пальпаторного исследования тканей полости рта и лица, а также рентгенографии и КТ челюстей и пазух носа.
Если обнаруживаются увеличенные подчелюстные или шейные лимфоузлы, то осуществляется их биопсия.
Зачастую для точной диагностики требуется консультация многих специалистов: стоматологов, отоларингологов, онкологов и т.п.
Лечение опухолей челюстей
Практически все доброкачественные опухоли челюстей лечатся хирургически. Чаще всего новообразования удаляются с одновременной резекцией челюстной кости немного за пределы опухоли. Это нужно, чтобы не дать опухоли рецидивировать и предотвратить ее превращение в раковую опухоль. Зубы, которые прилегали к удаленной опухоли, также зачастую требуется удалять, тем более что они обычно становятся нефункциональными.
Некоторые доброкачественные опухоли, не склонные к рецидивам, можно удалять более щадяще, при помощи кюретажа.
Если опухоль злокачественная, то применяется комбинированное лечение: сначала гамма-терапия, а потом хирургическое удаление опухоли. В самых запущенных случаях показано химиотерапевтическое лечение или паллиативная лучевая терапия.
После операции больным иногда требуется ортопедическое лечение, костная пластика, а также реабилитация для восстановления всех функций челюстей.
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных – комбинированное (лучевая терапия и операция).
МКБ-10

- Причины
- Классификация
- Симптомы опухолей челюстей
- Доброкачественные одонтогенные опухоли челюстей
- Доброкачественные неодонтогенные опухоли челюстей
- Злокачественные опухоли челюстей
- Диагностика
- Лечение опухолей челюстей
- Прогноз
- Цены на лечение
Общие сведения
Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.

Причины
Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов – лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Классификация
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Доброкачественные одонтогенные опухоли челюстей
Амелобластома – наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация – на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома – доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Доброкачественные неодонтогенные опухоли челюстей
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации – нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
Диагностика
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
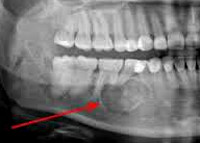
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей – хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
Прогноз
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Одонтогенные опухоли (греч. odus, odontos зуб + gennao создавать, воспроизводить) — опухоли эпителиальной и соединительнотканной природы, развивающиеся из элементов зубных тканей на различных стадиях их развития.
По морфологической классификации ВОЗ (1971) Одонтогенные опухоли делят на доброкачественные (амелобластома, амелобластическая фиброма, одонтома, цементома, одонтогенная фиброма) и злокачественные (одонтогенный рак, Одонтогенные саркомы). Амелобластомой называют опухоль, развивающуюся из одонтогенного эпителия, в к-рой формируются структуры, напоминающие эмалевый орган (см. Адамантинома). Амелобластическая фиброма закладки зуба напоминает ткань десневого сосочка. Микроскопически опухоль состоит из тяжей и комплексов эпителиальных клеток и выраженной соединительнотканной стромы, к-рая может быть рыхлой, клеточной, а иногда фиброзной с явлениями гиалиноза. Одонтома (см.) имеет своеобразную гистологическую структуру, обусловленную неправильным развитием сформированной зубной ткани. Цементома развивается вокруг корней одного или группы зубов и характеризуется образованием ткани, подобной цементу зуба. В ряде случаев в цементоме преобладает фибробластическая ткань, в к-рой располагаются плотные обызвествленные округлые или дольчатые цементоподобные массы. По мере роста опухоли цементоподобные массы могут сливаться в крупные конгломераты. Одонтогенная фиброма развивается из мезенхимальной дентальной ткани и состоит преимущественно из богатой фибробластами соединительной ткани, иногда единичных эпителиальных тяжей, редких цементоподобных структур. Отсутствие в одонтогенной фиброме эпителиальных фолликулярных структур отличает ее от амелобластомы. Отмечена гистогенетическая связь одонтогенной фибромы и миксомы челюсти. Сравнительно быстрый рост опухоли обусловлен значительной продукцией основного мукоидного вещества.
Доброкачественные Одонтогенные опухоли отличаются длительным течением. Клин, проявления их мало характерны. При исследовании определяют утолщение участка челюсти с гладкой или бугристой поверхностью. При опухолях больших размеров и присоединении воспалительного процесса наблюдают увеличение и болезненность регионарных лимфатических узлов. Цементома вызывает деформацию челюсти и может быть болезненной при пальпации. Прорастание опухоли в мягкие ткани сопровождается изъязвлением слизистой оболочки. Зубы в зоне поражения могут быть смещены и подвижны.
Одонтогенный рак развивается из остатков одонтогенного эпителия либо из элементов кисты. Чаще встречается в пожилом возрасте. При этом рано наступает изъязвление слизистой оболочки десны, возникают метастазы в регионарных лимфатических узлах. Одонтогенные саркомы относятся к очень редким Одонтогенным опухолям, как правило, характеризуются выраженными признак амианаплазии, быстрым ростом, вызывают сильные боли и разрушение костной ткани.
Диагностика Одонтогенных опухолей затруднена, основывается на анализе клинико-рентгенологических и морфологических данных.
Лечение доброкачественных Одонтогенных опухолей оперативное; объем операции зависит от размера и локализации опухоли. При одонтогениой фиброме и цементоме опухоль может быть полностью вылущена. При злокачественных Одонтогенных опухолях методом выбора является комбинированное лечение — предоперационная лучевая терапия и радикальная операция. Объем иссекаемых тканей зависит от распространенности опухолевого процесса: производят либо резекцию нижней челюсти, либо половинное ее вычленение (см. Челюсти). При наличии метастазов в регионарных лимфатических узлах одномоментно с резекцией челюсти единым блоком проводят фасциально-футлярное иссечение клетчатки шеи или операцию Крайла (см. Крайла операция).
Прогноз доброкачественных Одонтогенных опухолей благоприятный. При злокачественных Одонтогенных опухолях 5-летняя выживаемость после операции составляет 20—30%.
Библиография: Вернадский Ю. И. Основы хирургической стоматологии, с. 363, 372, Киев, 1970; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 129, М., 1976; Pindbоrg J. J. a. Kramer I. R. Histological typing of odontogenic tumours, jaw cysts, and allied lesions, Geneva, 1971.
Читайте также:

