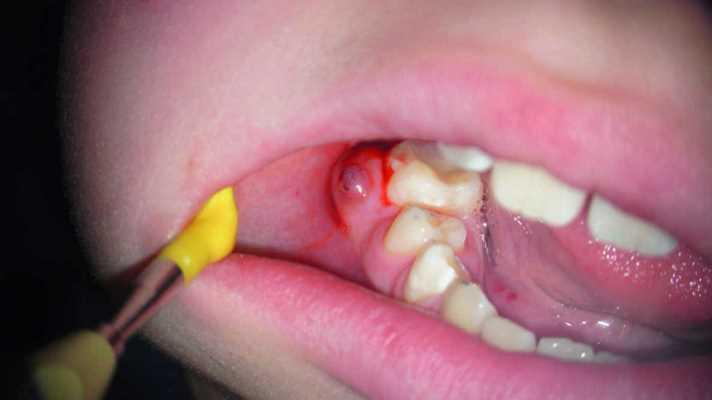
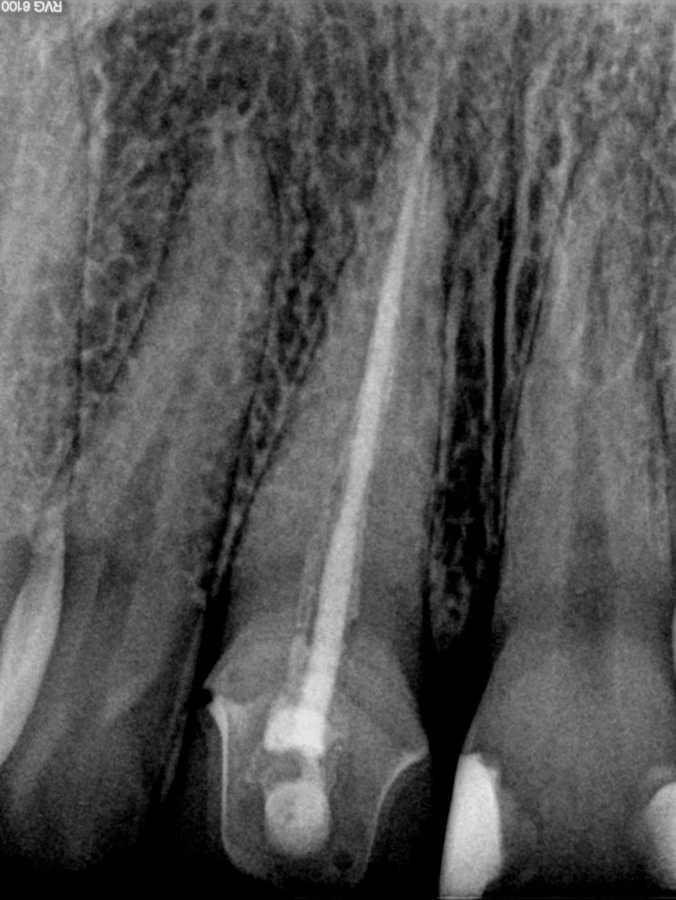
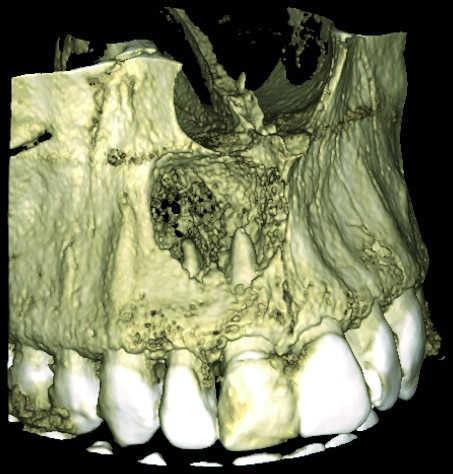
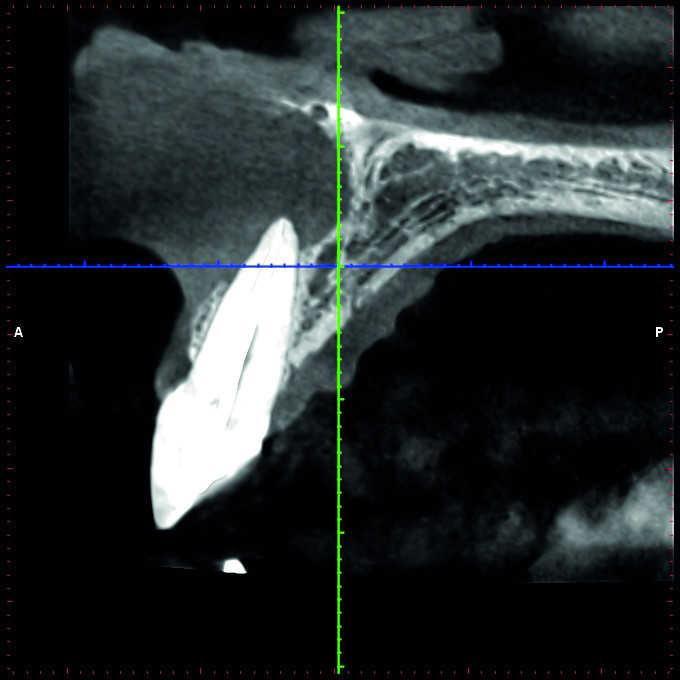
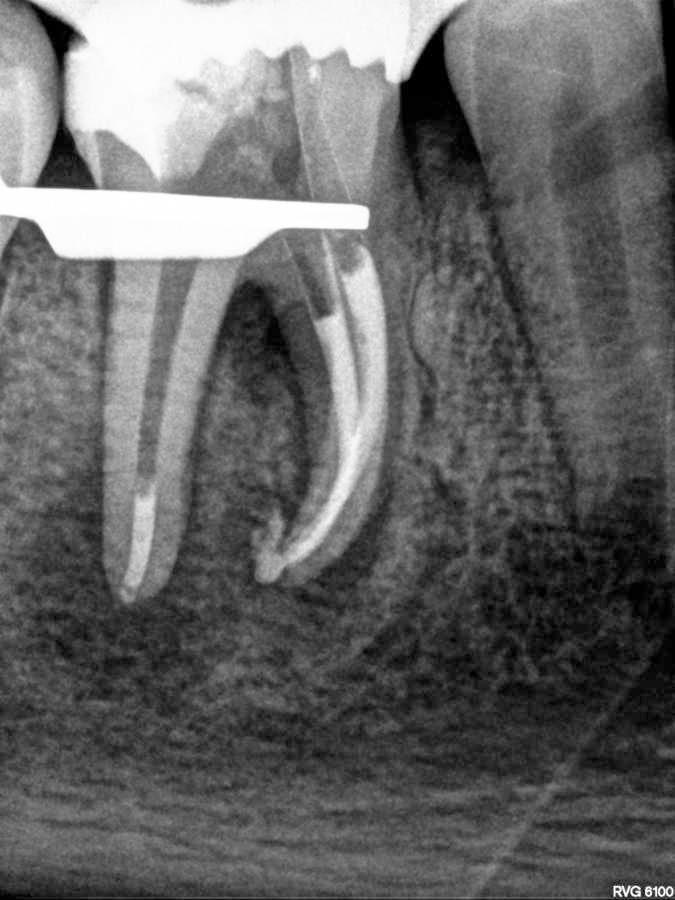
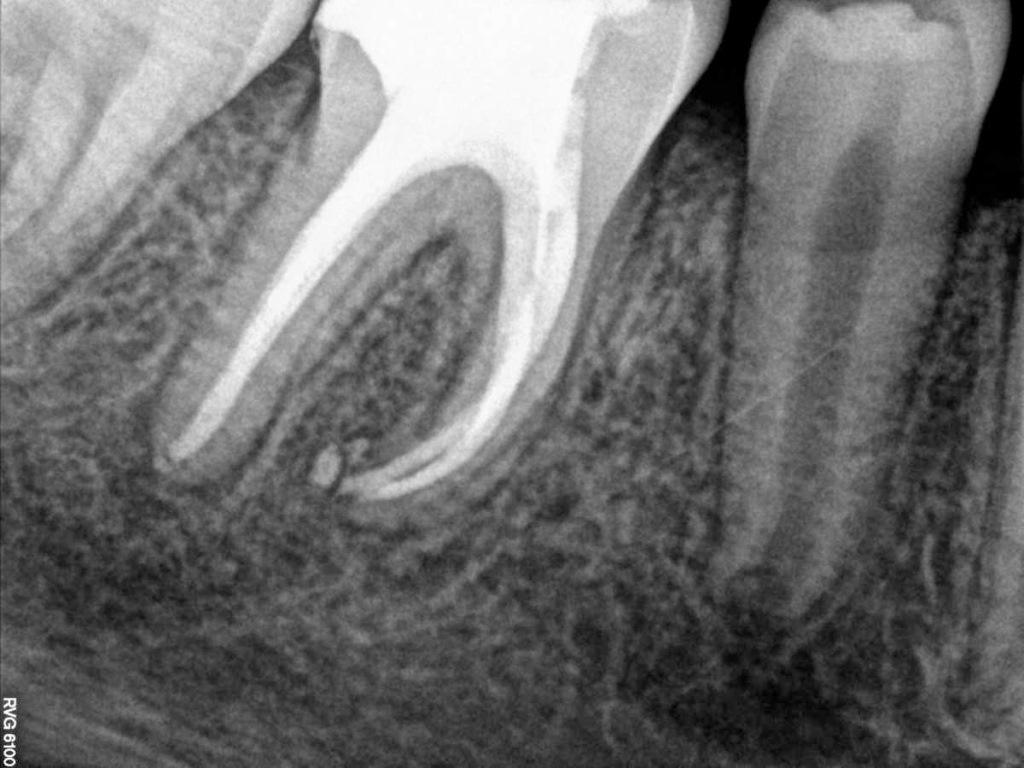
Периапикальный абсцесс зуба это
Опубликовано: 12.05.2024
Инфекция вызывает воспалительный процесс в мягких и твердых тканях. При отсутствии адекватного лечения и под действием высокой температуры (особенно у любителей горячих напитков или при летнем зное) вероятен абсцесс зуба. Чтобы избежать осложнений, важно обратиться вовремя к врачу.
Что такое абсцесс
Абсцесс в стоматологии – острое воспаление в области корня зуба с последующим нагноением, сопровождающимся сильной пульсирующей болью.
Он опасен не только для пораженного зуба, но и для организма в целом. Возможет вариант, когда гнойник лопнет, инфекция попадет в кровь и начнется сепсис.
Симптомы абсцесса зуба
Воспалительный процесс в тканях зуба и десны протекает поэтапно, сопровождается разной симптоматикой:
- В начале развития появляется дискомфорт, легкая припухлость, возможна кровоточивость десны во время чистки зубов, при надавливании чувствительна болезненность.
- На более поздних стадиях отечность увеличивается, появляется реакция на горячую и холодную пищу. Досаждает длительное болевое ощущение, возникает неприятный запах. Помимо местных изменений абсцесс сопровождается увеличением лимфоузлов на шее, повышением температуры тела, общим недомоганием.
Во рту ощутимо горьковатое послевкусие, возможно изменение оттенка тела зуба. Важно помнить: симптомы абсцесса десны могут проявляться по-разному – каждый имеет свой порог болевой чувствительности, воспринимает сигналы субъективно. Поэтому не стоит дожидаться острых состояний, разумный шаг – посещение стоматологический клиники при первых непонятных ощущениях.
Какие могут быть осложнения
Даже, если боль притупилась, симптомы стали менее выраженными, не стоит откладывать визит к дантисту. Такая ситуация может быть сигналом, свидетельствующим об отмирании корня и дальнейшем распространении инфекции на органы головы или шеи.
Прогревать участок нельзя. Такой подход принесет кратковременное облегчение, но ускорит образование свищевого хода и простимулирует выделение гноя.
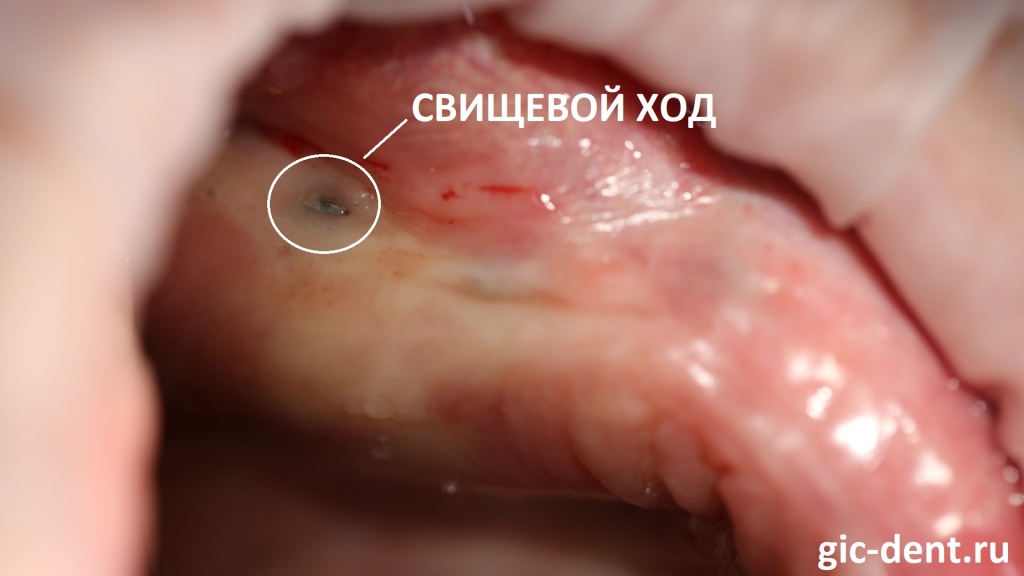
Возможные серьезные осложнения: воспаление мозга, пневмонии. Есть риск сепсиса, развития остеомиелита, поражения носовых пазух или оболочек мозга.
Причины воспаления зубов
Основные причины, вызывающие абсцесс десны зуба, инфицирования пульпы:
- Запущенный кариес с поражением верхушки корня. Нагноение развивается на фоне периодонтита.
- Непролеченные гингивит и пародонтит (болезней десен). Часто развиваются как посттравматические осложнения: патогенная микрофлора скапливается в зубодесневых карманах.
- Ослабление иммунитета после перенесенных заболеваний (гриппа, ангины, других).
- Ятрогенные факторы – бактерии попали после использования нестерильных инструментов во время лечения, инъекций, некорректного удаления зуба.
Развитию воспалительного процесса может предшествовать повреждение слизистой оболочки ротовой полости, образование фурункулов.
Примеры работ:

Заметили у себя симптомы абсцесса?
Не затягивайте, запишитесь к нам на консультацию! Пройдите качественную диагностику и лечение!
Виды и лечение абсцесса
Характер лечения зависит от причины, по которой произошло воспаление десны, размера гнойника, его локализации. К удалению единицы сегодня прибегают крайне редко – только в тех случаях, когда обращение было поздним и зуб уже не спасти. Исключение – молочные зубы, последние «мудрые» моляры. После операции производится чистка лунки и дезинфекция с последующим наблюдением за процессом заживления.
При выборе способа вмешательства учитывается вид воспаления. Различают:
- Периодонтальный абсцесс . Развивается в пульпе зуба, распространяется на приближенные участки. Цель врача-стоматолога – сохранить зубную единицу и восстановить зубные ткани. После чистки каналы обрабатываются современными антибактериальными и антисептическими составами, чтобы предотвратить повторное заражение. Только после этого производится пломбирование.
- Периапикальный абсцесс . В карманах между зубами и деснами размножается патогенная микрофлора. Образуется гнойник, который лечится вскрытием, удалением содержимого. Карман очищается, дезинфицируется, чтобы исключить рецидив.
Вскрытие абсцесса производится с соответствующим обезболиванием – выполняется малый надрез, вычищается гной, рану промывают антисептиками. При сильном нагноении нужен дренаж образований, требуется восстановительная терапия. Параллельно возможен прием антибиотиков, обезболивающих препаратов под контролем доктора, по его назначению. Важен комплексный подход, если болит десна и обнаружено воспаление.
Этапы лечения абсцесса зуба:
- Запись на консультацию.
- Диагностика, рентгенологическое обследование для обнаружения очага.
- Составление плана лечения, выполнение процедур без боли под анестезией.
Далее врач назначает время визита для осмотра. А у пациента после заживления будут здоровыми зубы и десна. В целом, лечение десневого абсцесса заключается в обеспечении оттока гнойной субстанции, ликвидации источника инфекции.
Профилактика абсцесса
Воспаление зуба и десны – прямое следствие невыполненного вовремя лечения, запоздалого визита к врачу. Поэтому лучший способ предотвратить болезнь – уделять внимание всем ежедневным гигиеническим процедурам, профессиональной чистке в кабинете дантиста и наносить визиты в стоматологию для профилактических осмотров раз в полгода.
Немаловажно рациональное питание, отказ от вредных привычек, прием качественных БАДов. Берегите красоту улыбки и будьте здоровы.
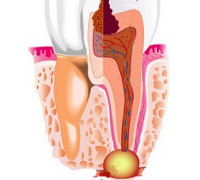
Периапикальный абсцесс – ограниченное скопление гнойного экссудата в тканях вокруг верхушечной трети корня зуба. Пациенты жалуются на возникновение тупой выраженной боли в участке причинного зуба, нарастание болезненности при откусывании пищи, жевании. В проекции верхушек корней при периапикальном абсцессе выявляют гиперемированную отечную слизистую. Наблюдается флюктуация, вертикальная перкуссия положительная. Диагностика включает сбор жалоб, физикальный осмотр, рентгенографию. Лечение периапикального абсцесса направлено на создание оттока для гнойного экссудата, стерилизацию корневых каналов, восстановление структуры кости, предотвращение развития осложнений.
- Причины периапикального абсцесса
- Классификация и симптомы периапикального абсцесса
- Диагностика периапикального абсцесса
- Лечение периапикального абсцесса
- Цены на лечение
Общие сведения
Периапикальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях верхушечного периодонта, характеризуется ограниченным скоплением гнойного экссудата. Периапикальный абсцесс с одинаковой частотой встречается как у мужчин, так и у женщин. Основную группу пациентов составляют люди молодого возраста. Богатое кровоснабжение периодонта и хорошо выраженные обменные процессы способствуют острому течению патологии. Чаще периапикальный абсцесс диагностируют в осенне-весенний период. В патологическом очаге обнаруживают пять основных видов микроорганизмов, среди которых лидирующие позиции занимают анаэробные палочки и пептострептококки. В 65% случаев в периапикальном абсцессе выявляют бактерию Prevotella Intermedia.

Причины периапикального абсцесса
Периапикальный абсцесс развивается в результате инфицирования корневых каналов при остром периодонтите или в случае обострения хронического деструктивного процесса. К основным причинам воспаления верхушечного периодонта относят травмы, сопровождающиеся разрывом сосудисто-нервного пучка, термический перегрев пульпы в процессе препаровки витальных зубов перед протезированием, токсическое воздействие на пульпу фотополимерных материалов при глубоком кариесе.
Периапикальный абсцесс может возникнуть и вследствие инфицирования тканей периодонта ошурками дентинных канальцев при нарушении протокола эндодонтического лечения, а также в случае неполноценной обтурации каналов постоянным пломбировочным материалом. К предрасполагающим факторам, способствующим развитию периапикального абсцесса, относят переохлаждение и частые инфекционные заболевания, снижающие реактивность организма.
При распаде пульпы наряду с инфильтрацией стенок корневого канала бактериями и их токсинами наблюдается проникновение патогенной микрофлоры за верхушку корня, что приводит к развитию воспаления периодонта. Первыми в патологический очаг устремляются полиморфно-ядерные лейкоциты. Макрофаги связывают бактериальные клетки, активируют систему комплемента, в результате нарушается микроциркуляция, повышается проницаемость сосудов.
Накопление мононуклеарных лимфоцитов и макрофагов приводит к обильному выделению лизосомальных ферментов, катализирующих деятельность остеокластов, что влечет за собой деструкцию периодонта и прилегающих тканей. Лейкоцитарная инфильтрация способствует образованию микроабсцессов, при слиянии которых формируется один гнойник. Гистологическая картина при периапикальном абсцессе представлена участком расплавления тканей, по периферии наблюдается вал, состоящий из нейтрофилов.
Классификация и симптомы периапикального абсцесса
По характеру течения периапикальные абсцессы разделяют на 2 категории:
- Периапикальные абсцессы со свищем. Развиваются в результате длительного течения воспалительно-деструктивного процесса, при этом грануляционная ткань прорастает в костномозговые пространства и слизистую. Возможно образование соустья с кожей, гайморовым синусом, полостью носа, ротовой полостью. Заболевание имеет хроническое течение.
- Периапикальные абсцессы без свища. Возникают вследствие трансканального инфицирования тканей периодонта. Характеризуются выраженной клиникой.
При формировании периапикального абсцесса пациенты жалуются на появление интенсивной тупой пульсирующей боли в участке причинного зуба. Неприятные ощущения усиливаются при жевании. Конфигурация лица при периапикальном абсцессе изменяется за счет образования припухлости. Если абсцесс формируется на верхней челюсти – открывание рта не нарушено. При отсутствии своевременного лечения обострения хронического периодонтита нижних моляров (зубов мудрости) в воспалительный процесс вовлекаются жевательные мышцы, вследствие чего возникает контрактура нижней челюсти. Пациенты указывают на ограничение при открывании рта, болезненность при глотании.
При периапикальном абсцессе на слизистой оболочке ротовой полости в проекции верхушек причинного зуба выявляют болезненную припухлость. Симптом флюктуации положительный. Переходная складка сглажена. Слизистая оболочка гиперемирована. Вертикальная перкуссия резко положительная. Периапикальный абсцесс чаще локализуется со щечной стороны альвеолярного отростка. Если инфекция проникла в периодонт с небных каналов вторых премоляров или моляров, абсцесс обнаруживают на небе.
На жевательной поверхности причинного зуба может быть глубокая кариозная полость или пломба. Зуб изменен в цвете. При периапикальном абсцессе регионарные лимфатические узлы увеличены. Общее состояние нарушено. Пациенты жалуются на недомогание, головную боль, повышение температуры. При периапикальном абсцессе со свищем клиническая картина стертая. Как правило, причинный зуб серого цвета. Вертикальная перкуссия болезненна. Симптом Лукомского положительный. На слизистой выявляют свищ с грануляциями.
Диагностика периапикального абсцесса
Диагностика периапикального абсцесса включает сбор жалоб, составление анамнеза заболевания, физикальное обследование, рентгенографию, ЭОД, термографию. В ходе осмотра стоматолог выявляет асимметрию тканей лица. Слизистая оболочка в проекции причинного зуба при периапикальном абсцессе гиперемированная, болезненная. Наблюдается флюктуация. Вертикальная перкуссия положительная. Причинный зуб при периапикальном абсцессе может быть разрушенным, реставрированным или покрытым коронкой.
В случае наличия кариозной полости зондирование ее стенок и дна при периапикальном абсцессе безболезненно. При вскрытой пульповой камере в корневых каналах определяют путридные массы или пломбировочный материал. При хроническом течении заболевания на слизистой обнаруживают свищевой ход. Симптом Лукомского положительный. Пульповая камера имеет соединение с кариозной полостью. В большинстве случаев причинный зуб ранее лечен. Термопроба при периапикальном абсцессе отрицательная. ЭОД используют для определения витальности пульпы. Значение чувствительности пульпы в пределах от 2 до 20 мкА говорит о ее жизнеспособности, показатель от 20-100 мкА сигнализирует о развитии воспалительного процесса. При периапикальном абсцессе результаты ЭОД находятся на уровне от 100 мкА и выше, что свидетельствует о распаде пульпы с вовлечением в воспалительный процесс тканей периодонта.
Если периапикальный абсцесс сформировался при обострении хронического фиброзного периодонтита, рентгенографически определяют расширение периодонтальной щели в участке верхушечной трети корня. Характерным рентгенологическим признаком хронического гранулематозного периодонтита является участок деструкции костной ткани округлой формы диаметром до 5 мм вокруг верхушки причинного зуба. При образовании периапикального абсцесса на фоне хронического гранулирующего периодонтита на прицельной рентгенограмме выявляют деструктивные изменения в периапикальной зоне с неровными контурами, напоминающими «языки пламени». Может наблюдаться резорбция корней. Периапикальный абсцесс дифференцируют с острым периодонтитом, обострением хронического периодонтита, пародонтальным абсцессом, периоститом, остеомиелитом, нагноением радикулярной кисты. Клинический осмотр проводят стоматолог-терапевт, стоматолог-хирург.
Лечение периапикального абсцесса
Первоочередной задачей при выявлении периапикального абсцесса является обеспечение полноценного оттока для гнойного экссудата. С этой целью врач-стоматолог создает доступ к устьям каналов, удаляет путридные массы, проводит инструментальную и медикаментозную обработку. Зуб остается открытым. При периапикальном абсцессе пациенту назначают содо-солевые гиперосмотические ротовые ванночки, антибактериальные препараты. Далее в стоматологии проводят пробу на «герметизм». Корневые каналы пломбируют временной кальцийсодержащей пастой. Если периапикальный абсцесс возник на фоне острого периодонтита, при отсутствии экссудации корневые каналы обтурируют постоянным пломбировочным материалом. В случае обострения хронического периодонтита пасты на основе гидроксида кальция меняют каждые 3-4 недели в течение первых 4-6 месяцев. При положительной рентгенологической динамике каналы пломбируют.
Часто в лечении периапикального абсцесса используют метод, при котором для предотвращения дополнительной контаминации корневых каналов зуб после первичной эндодонтической обработки закрывают временной пломбой. В корневой канал ставят антисептическую повязку, в состав которой наряду с противомикробным препаратом входит гормональное средство. Для купирования воспаления назначают антибиотики, нестероидные противовоспалительные препараты для приема внутрь. Трансканальное воздействие на патологический очаг осуществляется путем введения кальцийсодержащей пасты в периапикальную зону. Для постоянной обтурации используют гуттаперчевые штифты вместе с силлером.
Дренирование периапикального абсцесса может осуществляться и через разрез мягких тканей. В случае отсутствия патологических деструктивных изменений на рентгенограмме прогноз при периапикальном абсцессе благоприятный. Качественно проведенное эндодонтическое лечение устраняет инфекционный очаг в тканях периодонта. Если периапикальный абсцесс возник при обострении хронического гранулирующего или гранулематозного периодонтита, прогноз во многом зависит от возраста и иммунного статуса организма. При неэффективности консервативной терапии периапикального абсцесса выполняют зубосохраняющие операции (гемисекцию, резекцию верхушки). При нарастании воспалительных явлений зуб подлежит удалению.
Абсцесс зуба – это скопление гноя, вызванное наличием бактериальной инфекции. Абсцесс может возникнуть в различных местах и по различным причинам. Периапикальный абсцесс развивается в десне в области верхушки корня зуба, в то время как периодонтальный абсцесс возникает в десне рядом с верхушкой корня зуба. Приведенная ниже информация касается периапикального абсцесса.
Периапикальный абсцесс формируется, когда есть кариозная полость в зубе, а также в результате повреждения зуба или после стоматологического вмешательства.
Для лечения стоматологи используют дренирование абсцесса и устранение очага инфекции. Врач может сохранить пораженный зуб, выполнив депульпирование, но в некоторых случаях приходится прибегать к удалению зуба. Если абсцесс не лечить, это может привести к серьезным последствиям, иногда угрожающим жизни.
Симптомы формирования абсцесса зуба:
- Тяжелая, постоянная пульсирующая боль, распространяющаяся на область челюсти, шеи или уха
- Чувствительность зуба к горячему или холодному
- Чувствительность к давлению на зуб при жевании или поколачивании
- Лихорадка
- Отек лица или шеи
- Мягкие, увеличенные лимфатические подчелюстные или околошейные лимфатические узлы
- Внезапное появление неприятного запаха или вкуса во рту, появление соленой жидкости во рту при прорыве абсцесса и облегчение боли.
Обратитесь к врачу незамедлительно, если у вас есть какие-либо симптомы абсцесса зуба.
Если у вас развилась лихорадка и отек области лица, а вы не можете обратиться к стоматологу, обратитесь в приемное отделение больницы. Также обратитесь в приемное отделение, если вам трудно дышать или глотать. Эти симптомы могут указывать на распространилась на область челюсти или окружающие ткани или другие области.
Периапикальный абсцесс зуба
Перикальный абсцесс зуба формируется, когда бактерии поражают пульпу — рыхлую волокнистую соединительную ткань, заполняющую полость зуба и содержащую кровеносные сосуды и нервные волокна.
Бактерии проникают в кариозную полость или трещину в зубе и распространяются к корню зуба. Бактериальная инфекция приводит к формированию отека и воспаления в области верхушки корня зуба.
Риск формирования асбцесса зуба повышают следующие факторы:
- Плохая гигиена полости рта. Отсутствие тщательного ухода за полостью рта, например, очищения зубов дважды в день и использования зубной нити, повышает риск развития кариеса, поражения десен, формирования абсцессов зубов и других осложнений со стороны зубов и полости рта.
- Злоупотребление сладким. Частое употребления сладких продуктов и напитков, например, конфет и газированной воды, приводит к развитию кариозных полостей и формированию абсцессов.
Абсцесс зуба не проходит без лечения. Если абсцесс разрывается, боль может утихнуть, но вам по-прежнему будет требоваться лечение. Если абсцесс не дренировать, инфекция может распространиться на кости челюстей и другие области головы и шеи. Кроме того, возможно развитие сепсиса — угрожающего жизни состояния, при котором инфекция распространяется по всему организму.
Если у вас ослаблен иммунитет и вы не лечите абсцесс зуба, риск распространения инфекции становится еще выше.
Что вы можете сделать
Приведенная ниже информация поможет вам подготовиться к посещению врача:
- Составьте список симптомов и подробное их описание, включая симптомы, не связанные, по вашему мнению, с полостью рта и зубной болью.
- Составьте список лекарственных препаратов, витаминов, фитопрепаратов и биодобавок, которые вы принимаете, и укажите дозировку.
- Подготовьте вопросы к врачу заранее. Это поможет наиболее рационально распорядиться временем на приеме у врача.
Основные вопросы, которые вы можете задать врачу:
- Что является наиболее вероятной причиной моих симптомов?
- В каком обследовании я нуждаюсь?
- Какая тактика лечения будет оптимальной?
- Есть ли альтернативные подходы к лечению?
- Требуется ли мне ограничить себя в чем-либо?
- Стоит ли мне обратиться к специалисту?
- Есть ли более дешевые препараты-дженерики в качестве альтернативы тем препаратам, что вы мне назначили?
- Есть ли у вас какие-либо печатные материалы, которые я мог бы взять с собой? Какие веб-сайты вы могли бы мне рекомендовать?
Не стесняйтесь задавать врачу любые другие вопросы.
Чего ожидать от врача
Доктор задаст вам ряд вопросов, например, так как приведено ниже. Будьте готовы ответить на них, чтобы наиболее эффективно использовать время на приеме у врача.
- Когда у вас впервые возникли симптомы?
- Были ли у вас недавно травмы зуба или стоматологические вмешательства?
- Симптомы присутствуют постоянно или возникают время от времени?
- Насколько выражены ваши симптомы?
- Улучшает ли что-либо ваше состояние и, если да, то что?
- Ухудшает ли что-либо ваше состояние и, если да, то что?
Что вы можете сделать
Приведенная ниже информация поможет вам подготовиться к посещению врача:
- Составьте список симптомов и подробное их описание, включая симптомы, не связанные, по вашему мнению, с полостью рта и зубной болью.
- Составьте список лекарственных препаратов, витаминов, фитопрепаратов и биодобавок, которые вы принимаете, и укажите дозировку.
- Подготовьте вопросы к врачу заранее. Это поможет наиболее рационально распорядиться временем на приеме у врача.
Основные вопросы, которые вы можете задать врачу:
- Что является наиболее вероятной причиной моих симптомов?
- В каком обследовании я нуждаюсь?
- Какая тактика лечения будет оптимальной?
- Есть ли альтернативные подходы к лечению?
- Требуется ли мне ограничить себя в чем-либо?
- Стоит ли мне обратиться к специалисту?
- Есть ли более дешевые препараты-дженерики в качестве альтернативы тем препаратам, что вы мне назначили?
- Есть ли у вас какие-либо печатные материалы, которые я мог бы взять с собой? Какие веб-сайты вы могли бы мне рекомендовать?
Не стесняйтесь задавать врачу любые другие вопросы.
Чего ожидать от врача
Доктор задаст вам ряд вопросов, например, так как приведено ниже. Будьте готовы ответить на них, чтобы наиболее эффективно использовать время на приеме у врача.
- Когда у вас впервые возникли симптомы?
- Были ли у вас недавно травмы зуба или стоматологические вмешательства?
- Симптомы присутствуют постоянно или возникают время от времени?
- Насколько выражены ваши симптомы?
- Улучшает ли что-либо ваше состояние и, если да, то что?
- Ухудшает ли что-либо ваше состояние и, если да, то что?
Помимо осмотра полости рта и окружающих областей, стоматолог может:
- Нажать на больной зуб. При формировании периапикального абсцесса зуб чаще всего становится чувствительным к нажатию или давлению.
- Назначить рентгенографию зубных рядов (ортопантограмму). Рентгенография зубных рядов позволяет выявить признаки формирования абсцесса зуба или распространения инфекции с последующим формированием абсцессов других областей.
- Назначить компьютерную томографию.. Если есть признаки распространения инфекции на другие области, в том числе шею, компьютерная томография может выявить пути ее распространения.
Целью лечения является устранение очага инфекции. Для этого стоматолог может:
- Вскрыть и дренировать абсцесс. Стоматолог выполняет разрез в области абсцесса, что позволяет гною выйти, и промывает рану солевым раствором (физиологическим раствором).
- Депульпирование зуба. Эта процедура позволяет устранить очаг инфекции и сохранить зуб. Врач высверливает канал в зубе, удаляет пораженную ткань (пульпу) и дренирует абсцесс. Затем он пломбирует канал и корни зуба. Также зуб может быть укреплен с помощью коронки, особенно, если это моляр. Если вы тщательно ухаживаете за зубами, сохраненный зуб прослужит вам до конца жизни.
- Удалить пораженный зуб. Если зуб нельзя сохранить, врач может удалить его (выполнить экстракцию зуба) и дренировать абсцесс, чтобы устранить очаг инфекции.
- Назначить антибиотики. Если очаг инфекции ограничен, то прием антибиотиков не требуется, но если инфекция распространяется на соседние зубы, челюсти и другие области, врач ,вероятнее всего, назначит вам антибиотики, чтобы подавить дальнейшее распространение инфекции. Также врач может назначить антибиотики, если у вас ослаблен иммунитет.
Пока послеоперационная рана заживает, стоматолог может рекомендовать вам следующее:
- Полоскание полости рта теплой соленой водой
- Прием обезболивающих, продающихся без рецепта, таких как ацетаминофен (Тайленол) и ибупрофен (Адвил) при необходимости.
Основным методом профилактики развития абсцесса зуба является профилактика кариеса. Заботьтесь о полости рта, чтобы избежать развития кариеса:
- Используйте для питья фторированную воду
- Чистите зубы по крайней мере дважды в день с фторированной зубной пастой.
- Пользуйтесь зубной нитью или специальной щеточкой, чтобы очищать межзубные промежутки.
- Заменяйте зубную щетку каждые три или четыре месяца или по мере ее изнашивания.
- Питайтесь правильно, ограничьте употребление сладкого и перекусы между приемами пищи.
- Регулярно посещайте стоматолога и проводите профессиональную чистку полости рта.
- Используйте антисептики для полости рта или ополаскиватели с фтором, чтобы обеспечить дополнительную защиту зубам.
- Детская
стоматология- Молочный кариес
- Неправильный прикус
- Чем чревата травма
молочных зубов? - Прорезаются зубки -
что делать? - Травма переднего зуба у ребенка
- Брекеты для детей
- Герметизация фиссур зубов
- Гигиена в раннем возрасте
- Мотивация чистки зубов
- Первый визит к стоматологу
- Лечение десен
- Удаление зубов
- Удаление зуба мудрости
- удаление зуба
- Примеры из практики
- лечение зубов
- Лечение зубов
- ГИПОПЛАЗИЯ, ГИПЕРПЛАЗИЯ, ФЛЮОРОЗ, СТИРАЕМОСТЬ ЗУБОВ, КЛИНОВИДНЫЙ ДЕФЕКТ, ТРАВМА ЗУБОВ
- Лечение пульпита
- Лечение зубов под микроскопом
- Лечение кариеса и пломбирование зуба
- Апикальный периодонтит. Стоимость лечения периодонтита
- Абсцесс зуба
- Киста зуба
- Ортопедия
- имплантация
- ALL-ON-4®.
Все о протезировании зубов на 4х имплантатах - Имплантат с пожизненной гарантией. Nobelbiocare
- Костная пластика.
Синус-лифтинг - Установка зубного имплантата.
это нужно знать всем. - Имплантация одного зуба. Пример их практики
- ALL-ON-4®. Пример из практики
- ALL-ON-4®.
- виниры
- Виниры
- Материалы и технология
- Показания к применению/
Достоинства и недостатки
- протезирование
- Протезирование зубов
- Съемное протезирование зубов
- Безметалловые зубные коронки
- Керамические зубные коронки
- Металлокерамические зубные коронки
- Пластмассовые зубные коронки
- Протезирование зубов на имплантах
- Циркониевая зубная коронка
- Пример протезирования зубов
- Классификация
- Несъёмное протезирование
- Пример съёмного протезирования
- Условно-съёмное
протезирование - Протезирование
одного зуба - Подготовка зубов
к протезированию - Пример протезирования зубов на имплантах
- Типы зубных протезов
- ортодонтия
- Жизнь с брекетами
- самые часто задаваемые
вопросы к ортодонту - Детский ортодонт
- Ортодонтия для взрослых
- Типы брекетов
- Чем и как чистить
зубы с брекетами - Ваше ортодонтическое
лечение завершено - Методы диагностики
- УСТАНОВИТЬ БРЕКЕТЫ
- Методы лечения
- Виды перемещения и силы,
применяемые в ортодонтии - Гиперплазия нижней челюсти
- Мандибулярный прогнатизм
- Окклюзия
- Обзор стоимости и
времени лечения
- лечение кариеса
и реставрация зуба- Пример лечения кариеса жевательного зуба
- Какие цели достигаются
- примеры работ
- Чистка зубов
- Проф.гигиена
ZOOM4
![стоматологичексий микросков в SmileClinic]()
Абсцессированный зуб - это карман гноя, который может образоваться в разных частях зуба в результате бактериальной инфекции. Его иногда называют зубным абсцессом. Инфицированный зуб вызывает боль от умеренной до сильной, которая иногда может перемещаться в ухо или шею. При отсутствии лечения абсцедирующий зуб может превратиться в серьезное, угрожающее жизни состояние.
Читайте дальше, чтобы узнать больше о различных типах и как их распознать.
Какие бывают типы абсцесса?
Три наиболее распространенных типа:
- Проф.гигиена
- Периапикальный абсцесс. Это абсцесс на кончике корня зуба.
- Пародонтальный абсцесс. Это абсцесс на десне рядом с корнем зуба. Это может также распространиться на окружающие ткани и кости.
- Десневой абсцесс. Это абсцесс на деснах.
![Периапикальный абсцесс. Это абсцесс на кончике корня зуба.]()
![Пародонтальный абсцесс. Это абсцесс на десне рядом с корнем зуба.]()
![Десневый абсцесс. Это абсцесс на деснах.]()
Каковы симптомы появления абсцесса?
Основным симптомом абсцедирующего зуба является пульсирующая боль возле зуба или в деснах. Боль обычно появляется внезапно и со временем усиливается. Другие симптомы включают в себя:
- боль, которая отдается на ухо, челюсть или шею
- боль, которая усиливается, когда вы ложитесь
- боль при еде.
- покраснение и отек лица
- опухшие красные десны
- чувствительность зубов
- обесцвеченные или потерянные зубы
- ужасный запах изо рта
- неприятный привкус во рту
- опухшие лимфатические узлы на шее
Если гнойный мешочек разорвется, вы почти сразу почувствуете облегчение боли. Вы можете также заметить неприятный привкус во рту, так как гной начнет попадать в полость рта.
Что вызывает абсцесс?
Попадание бактерий в зубы или десны приводит к абсцессу зубов. Однако то, как это происходит, зависит от типа абсцесса:
При периапикальном абсцессе
Бактерии попадают в пульпу в вашего зуба, обычно это вызвано кариозным поражением зуба, но не исключены и случаи вызванные ушибом (микротрещина, надлом, перелом корня зуба).
При пародонтальном абсцессе
Болезнь десен обычная причина вызывающая этот тип абсцесса, но это также может быть результатом травмы.
При десневом абсцессе
Инородное тело, такое как твердые частички попкорна или щетина зубной щетки, попадает в десны.
Как лечится такая инфекция зуба?
Лечение абсцедирующего зуба направлено на устранение инфекции и облегчение боли. В зависимости от ваших симптомов ваш стоматолог может начать с рентгенологического исследования . Это поможет увидеть, распространилась ли инфекция на другие области. В зависимости от типа и степени тяжести вашего абсцесса варианты лечения включают в себя:
Ваш стоматолог сделает небольшой надрез на абсцессе, чтобы дренировать гной. Вам лиш нужно будет следить за тем, чтобы очистить пораженную область с помощью солевого раствора. Лечение корневого канала.
Такой метод включает в себя бурение пораженного зуба, чтобы отчистить зуб от абсцесса и удалить зараженную пульпу. Затем ваш стоматолог заполнит и запечатает камеру пульпы и корневой канал. Вероятней всего Ваш зуб рекомендуют покрыть коронкой, чтобы укрепить его, так как и гнойном пульпите обычно страдает вся коронковая часть зуба.
Если ваш зуб слишком поврежден, единственным выходом окажется вырвать зуб, а затем дренировать абсцесс. После удаления зуба лучшей реабилитацией является одиночное протезирование зуба на имплантате.
Если инфекция распространилась за пределы абсцедирующей области или у вас ослаблена иммунная система, ваш стоматолог может назначить антибиотики, чтобы вылечить инфекцию.
Удаление посторонних предметов.
Если ваш абсцесс вызван посторонним предметом в деснах, ваш стоматолог удалит его, очистив область с помощью физиологического раствора. Если вы не можете сразу попасть к своему стоматологу, вы можете принять противовоспалительное лекарство , отпускаемое без рецепта , такое как ибупрофен, чтобы облегчить боль. Также может помочь полоскание рта теплой соленой водой.
Бывают ли осложнения при абсцессе зуба?
Важно, чтобы любой абсцедированный зуб лечил стоматолог. Даже если он уже разорван, вам нужно будет осмотреть и очистить инфицированную область именно в стоматологическом кресле, чтобы убедиться, что инфекция не распространяется. При отсутствии лечения инфекция может распространиться на вашу челюсть и другие части головы и шеи, включая мозг. В редких случаях это может даже привести к сепсису. Это опасное для жизни осложнение инфекции. Если у вас есть абсцессированный зуб с таким симптомом:
- Высокая температура
- Отек лица
- Трудность глотания
- Учащенное сердцебиение
- Нарушение дикции
Все это признаки серьезной инфекции, которая требует немедленного лечения. В заключении об абсцессе. Абсцентный зуб должен очиститься в течение нескольких дней после профессионального стоматологического вмешательства. Даже если Вам кажется, что он сам по себе уменьшается, важно проконсультироваться со своим стоматологом, чтобы убедиться, что инфекция не распространяется в другую область. Вы можете снизить риск появления абсцедированного зуба, соблюдая правила гигиены полости рта и проводя регулярные осмотры зубов каждые шесть месяцев
Киста.
Зубная киста, пожалуй, самая распространенная проблема, которая приводит людей к стоматологу для экстренного лечения, поскольку она может внезапно и неожиданно вызвать сильную боль и воспаление в области челюсти (абсцесс). При поверхностном осмотре почти невозможно обнаружить зубную кисту. Могут потребоваться рентген или МРТ для выявления кисты. Рост в области зуба легко заметен. Киста должна быть обнаружена как можно раньше, чтобы вам было легче излечиться и без риска дальнейшего повреждения зуба.
Что такое зубная киста?
Зубная киста - это патологическая полость, которая содержит жидкость, клетки и другие органические вещества и окружена прочной стенкой. Зубная киста обычно развивается на кончике зуба, в области вершины, из-за воспаления нерва (рис. 1) В других случаях киста может появиться вокруг зуба, который подвергся лечению корневого канала, но бактерии не были полностью удалены (рис.2). Неприятно то, что со временем зубная киста увеличивается в размерах и может вызвать постепенное разрушение кости и соседних зубов (рис.3) или повлиять на более чувствительные ткани, такие как нижнечелюстной нерв (рис.4) (отмечен желтой линией). Это причина, почему зубная киста должна быть удалена как можно скорее.
![развитие кисты фото1]()
![развитие кисты фото2]()
Зубная киста лечение.
Как только зубная киста обнаружена, сама киста и связанный с ней зуб должны быть удалены. Это означает, что в этой области у нас будет значительный дефицит твердых тканей, который также может вызвать эстетическую проблему. Используя методы цифровой визуализации, мы можем теперь оценить размер кисты и степень повреждения, прежде чем мы даже начнем лечение После удаления кисты мы можем регенерировать утраченную кость, используя направленную регенерацию кости или методы увеличения костной ткани, а затем восстановить недостающий зуб с помощью имплантата
Что является основным определяющим фактором для стоматолога при выборе алгоритма вмешательства в ходе эндодонтического лечения: имеющиеся знания, опыт или результаты КЛКТ-анализа? В данной статье описан клинический случай лечения 10-летнего пациента с периапикальной патологией, который подтверждает мысль о том, что эндодонтически пораженные зубы не всегда следует удалять. Даже в случаях корней с очень изогнутой морфологией успешного результата лечения можно достичь, используя специальные никель-титановые файлы.
![Периапикальные патологии: как лечить?]()
Хотя клиническая стоматология и богата полученными доказательствами в пользу разных алгоритмов лечения, но в большинстве своих случаев такие доказательства являются весьма низкого качества. В конце концов врачи больше ориентируются на свой собственный опыт. Даже простой клинический случай можно лечить разными методами с достаточно хорошим прогнозом. Обсуждение подобных тематик является весьма распространенным в социальных сетях. Исследование, недавно проведенное в Гентском университете в Бельгии, показало, что стоматологи часто оказываются предвзятыми и совершают ошибки при принятии необходимых клинических решений. Например, в случаях персистирующего и хронического асимптоматического апикального поражения эндодонтист скорее всего предпочтет проведение повторного эндодонтического лечения или же апикальной хирургии, вместо экстракции с последующей имплантацией. Ортопеды и хирурги, наоборот, будут склонятся к последнему алгоритму вмешательства. На самом деле выбор метода лечения должен учитывать пожелания пациента после подписания им информированного согласия относительного того, что он полностью ознакомлен со всеми возможными вариантами реабилитации. В данной статье мы обсудим, как же лучше всего проводить выбор алгоритма лечения при наличие определенного апикального поражения.
Эндодонтическое лечение
Последние данные из Гентского университета и других эпидемиологических исследований показывают, что в 22% случаев врачи выбирают экстракцию как метод лечения периапикального поражения размером более 1 см. Если же размер патологии превышал 1 см – более 50% врачей склонялись к необходимости его удаления. В принципе выбор такой тактики вмешательства логичен: врачи ведь не знают истинной гистологической картины поражения (киста ли это, или же периапикальная гранулема), следовательно, алгоритм лечения базируется на полученных рентгенологических данных. Naïr указывает на то, что провести дифференциальную диагностику между кистозными и некистозными поражениями по данным лишь рентгенограмм попросту невозможно. Аналогично в ходе динамического мониторинга сложно сказать, увеличивается ли поражения после лечения, или наоборот уменьшается.
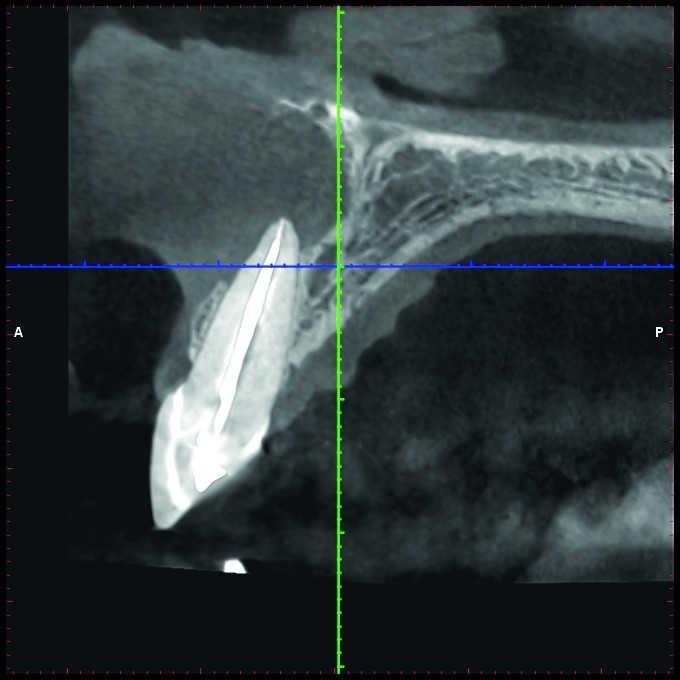
Более того, нужно учитывать ограничения 2-D рентгенограмм в ходе планирования клинического вмешательства. Wu и соавторы показали, что прицельные снимки часто указывают на здоровое состояние области апекса или же ее интенсивное заживление, когда же на самом деле результаты КЛКТ-контроля демонстрируют выраженные признаки апикального периодонтита (фото 1 и 2).
Фото 1. Рентгенограмма с визуализацией эндодонтически пролеченного зуба №11 и чувствительным на холод зуба №12.
![]()
Фото 2. КЛКТ-данные той же исследуемой области, указывающие на наличие огромного апикального дефекта.
![]()
![]()
![]()
Хотя КЛКТ и позволяет более точно определить наличие и размер апикального очага поражения, однако пока проведено недостаточное количество исследований, аргументирующих необходимость КЛКТ-сканирования как стандартного метода диагностики в эндодонтической практике. Morris и коллеги пришли к выводу, что эндодонтическое лечение зубов с дальнейшим выполнением прямых и непрямых реставраций, обеспечивает достижение довольно прогнозированных результатов реабилитации, что, в свою очередь, обосновывает возможность выбора эндолечения как первого варианта выбора.
Размер имеет значение?
В целом, данные литературы говорят о том, что чем больше периапикальное поражение, тем меньше благоприятных условий для его заживления. В принципе все логично: чем больше патологический очаг, тем больше ему потребовалось времени, чтобы вырасти. Чем длительнее развивалась бактериологическая ассоциация, тем больше разных бактерий входит в ее состав, а значит тем сложнее будет вылечить такую патологию. Конечно, надо еще провести ряд дополнительных исследований, но в целом увеличение очага периапикального поражения на каждый миллиметр снижает прогноз успешного лечения на 14 процентов по сравнению с клиническими случаями эндолечения, в которых рентгенологические признаки периапикальной патологии отсутствуют вовсе. Аналогичная тенденция отмечается и в периапиклаьной хирургии: существует негативная корреляция между размером апикального очага и возможностью полного заживления области вмешательства. В ходе проведения ортоградного эндодонтического вмешательства размер апикального участка поражения более 2 мм категоризируется как фактор риска необходимости проведения повторного эндодонтического лечения в будущем. При этом, однако, надо помнить, что размер образования на периапикальных снимках во многом зависит от их качества и угла позиционирования. Хотя ранее считалось, что чем больше периапикальный очаг, тем более вероятна его кистозная структура, однако подобные выводы неаргументированные без дополнительного проведения гистологических исследований. Большие по размеру периапикальные образования характеризуются тенденцией к увеличению с возможностью вовлечения в процесс смежных анатомических структур. Это не означает, что лечение таких очагов невозможно, однако его прогнозированность становиться гораздо меньшей.
Клинический случай: молодой пациент с хроническим апикальным абсцессом
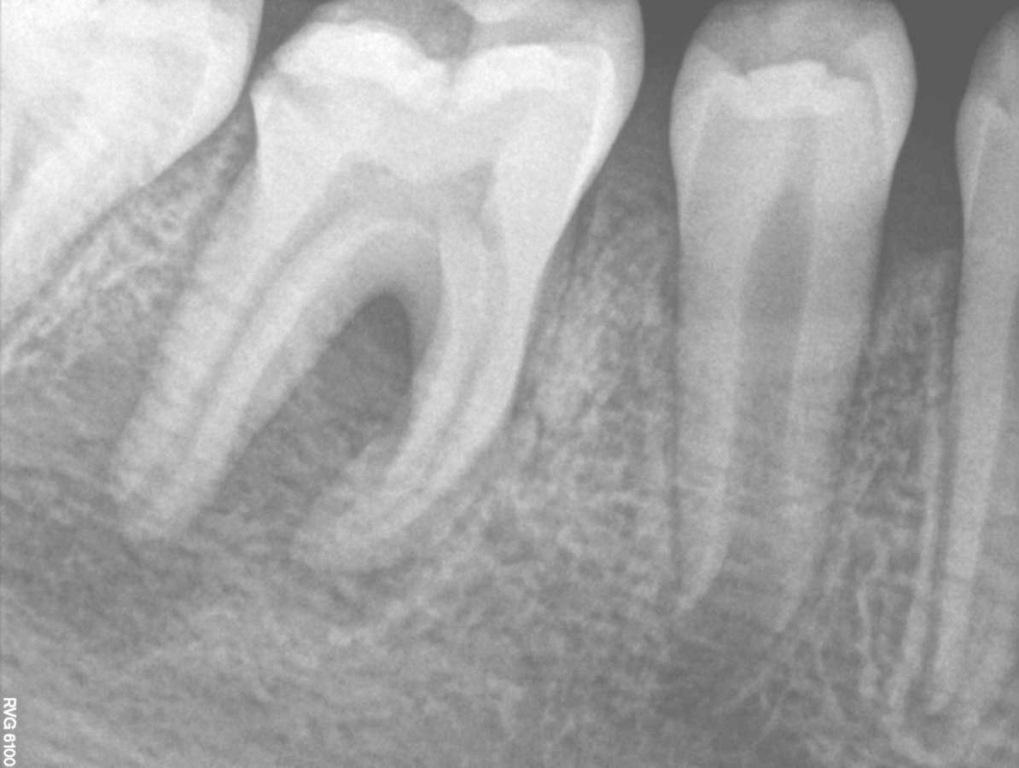
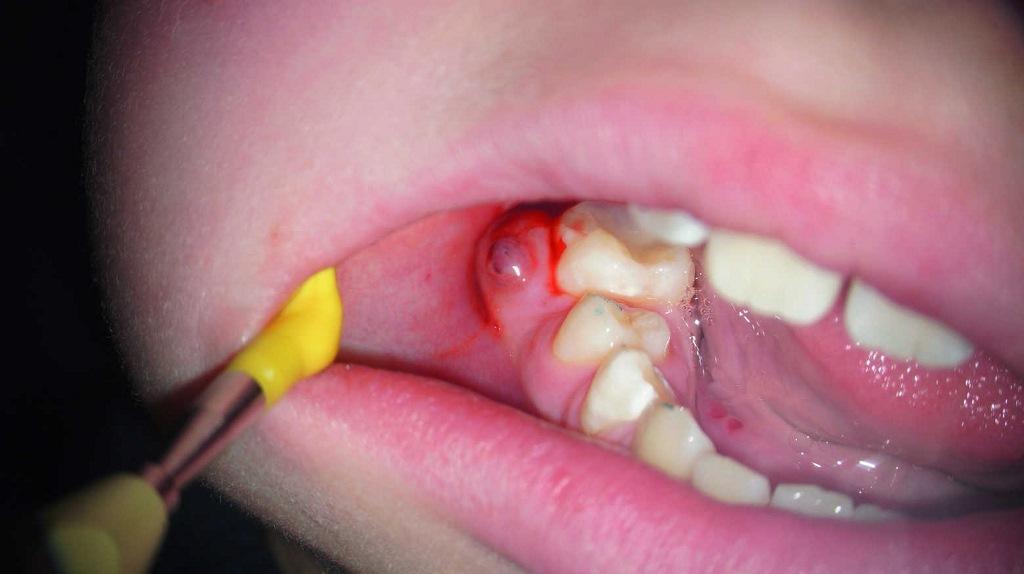
10-летний пациент был направлен на эндодонтическое лечение правого моляра нижней челюсти. В области зуба №46 было отмечено наличие свищевого хода с небной стороны. Пациент и его родители были информированы о том, что успешность будущего эндодонтического вмешательства является сниженной, учитывая огромный размер периапикального поражения. Однако, все же они не хотели удалять проблемный зуб. После клинического осмотра и рентгенологического контроля был поставлен диагноз некроза пульпы и хронического апикального абсцесса (фото 3-4).
Фото 3. Рентгенограмма области зуба №46 с визуализацией периапикальной области поражения.
![]()
Фото 4. Клинический вид области поражения.
![]()
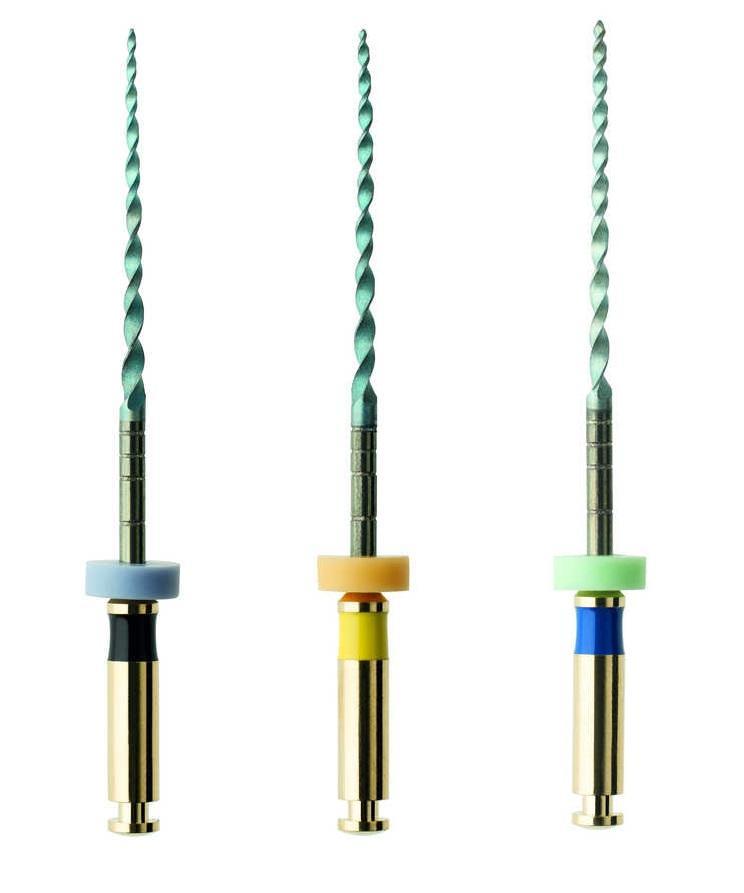
Зондирование свищевого хода подтвердило его направленность в сторону апекса. Выбор эндодонтического метода лечения также был обоснован необходимостью проведения корректирующих ортодонтических и ортопедических вмешательств в случаях выполнения процедуры экстракции зуба в таком молодом возрасте. В ходе первого визита зуб был изолирован посредством коффердама, после чего врач провел очистку всего имеющегося кариеса. Для обработки каналов использовали NiTi-файлы (HyFlex EDM) швейцарского производителя COLTENE (фото 5). Обработка каналов проводилась до размеров 40/04. В ходе лечения использовалась именно эта система, поскольку она характеризуется высокой гибкостью инструментов, что было крайне важно в имеющихся у пациента каналах с изогнутой морфологией. Кроме того, для обработки всего эндопространства потребовалось всего лишь несколько инструментов. Химическая обработка каналов проводилась посредством 5,25% раствора гипохлорита натрия и ультразвуковой активации. После размещения промежуточной эндодонтической повязки с ненасыщенным гидроксидом кальция зуб в дальнейшем был восстановлен с помощью композитной реставрации. Для минимизации эффекта микроподтекания между визитами зуб закрывали тефлоновой лентой.
Фото 5. Последовательность файлов HyFlex EDM.
![]()
Разработка каналов до размера файла 60/02
В ходе второго визита было отмечено, что у пациента продолжает присутствовать свищевой ход, однако припухлость уже почти полностью прошла (фото 6). Зуб снова изолировали посредством коффердама, после чего провели обработку системы медиальных каналов до 50/03, а дистального – до 60/02. Медикаментозная обработка канала выполнялась посредством гипохлорита натрия и лимонной кислотой (40%). Поскольку после высушивания никаких выделений из эндопространства не отмечалась, мезиальные каналы были обтурированы биокерамикой. Дистальный же канал заполнили пробкой из МТА. Сверху зуб перекрыли композитной реставрацией (фото 7). Через три месяца было отмечено отсутствие свищевого хода, а рентгенограмма подтверждала заживления периапикального участка (фото 8-9).
Фото 6. Заживления свищевого хода.
![]()
Фото 7. Контроль качества обтурации.
![]()
Фото 8. Рентгенограмма через 3 месяца.
![]()
Фото 9. Клинический вид зуба через 3 месяца.
![]()
При этом врач всегда должен помнить об основных параметрах, которые аргументируют целесообразность проведения экстракции вместо эндодонтического лечения:
- сомнения относительно успешности эндолечения со стороны стоматолога, который направил пациента;
- большой по площади участок поражения на полученной рентгенограмме;
- отсутствие признаков заживления свищевого хода после установки повязки из кальция гидроксида;
- компрометированный исходный пародонтальный статус;
- учет ассоциированных с возрастом особенностей клинического алгоритма эндодонтического лечения.
Радиографический успех – это все?
Учитывая исследования, упомянутые в этой статье, представленный случай показывает, что предрассудки и субъективная диагностика не должны мешать нам проводить эндодонтическое лечения даже в случаях большого апикального поражения. При осознанном согласии и правильной мотивации со стороны пациента терапия корневых каналов всегда должна быть первым вариантом выбора ятрогенного вмешательства. Хотя обычная 2-D визуализация, которая используется для ранней диагностики, может скрывать наличие затяжного апикального периодонтита, однако КЛКТ позволяет объективизировать все необходимые параметры периапикального очага поражения. При этом, ни двухмерные, ни трехмерные методы диагностики не позволяют дифференцировать разницы между рубцовой тканью в области «заживающего» апекса и инфекционным процессом в области пораженного апекса при отсутствии соответствующих клинических симптомов. Исходя из этого, успех на рентгенограмме - это не всегда успех клинический.
Заключение
Объединение нескольких инструментов визуализации помогает эндодонтистам поставить правильный диагноз и выбрать наиболее подходящий для каждого отдельного клинического случая алгоритм лечения. С помощью современных систем NiTi-файлов можно эффективно проводить обработку корневых каналов даже с очень изогнутой морфологией. В конечном счете, все это способствует тому, что те зубы, которые были категоризированы как безуспешные и планировались на удаление, оказывается, еще можно полечить, если правильно подойти к этапам диагностики и планирования.
Автор: Dr Christophe Verbanck (Бельгия)
Читайте также: