Поражают печень кости и зубы
Опубликовано: 24.04.2024
Печень – крупный орган человеческого организма, отвечающий за жизненно важные процессы. Сравнить ее можно с мощной лабораторией, вырабатывающей желчь для улучшения пищеварительной функции и расщепления жиров, нейтрализующей токсичные соединения, поступающие с пищей. Печеночные клетки участвуют в метаболизме витаминов, микроэлементов, способствуют укреплению иммунитета.
Когда неожиданно печень дает сбой, это отражается на всех органах организма без исключения. Важно вовремя выявить первые признаки больной печени и предпринять адекватные меры для сохранения здоровья ее клеток.
Больная печень: симптомы и признаки
Большинство симптомов печеночных заболеваний проявляются на поздних стадиях. Обусловлено это тем, что печень долгое время «молчит» о возникших проблемах. В этом органе отсутствуют нервные окончания, которые могли бы сигнализировать о его состоянии при первых проявлениях патологии.
Однако некоторые признаки, способные привлечь внимание человека к состоянию здоровья печени все-таки есть. Чтобы их заметить, достаточно внимательно осмотреть лицо и кожные покровы.
На лице
Лицо человека способно «рассказать» многое о состоянии печени. При ее поражении появляются следующие признаки:
потемнение кожи под глазами;
желтый оттенок кожного покрова, глазных белков и слизистых оболочек;
появление коричневых пигментных пятен;
формирование глубоких борозд между бровями;
ярко выраженная отечность.
На коже
При болезнях печени кожа претерпевает характерные изменения:
теряется упругость и эластичность;
возникает сухость, бледность и шелушение;
начинают беспокоить высыпания различного характера: аллергические, гнойничковые;
возникают коричневатые пятна на кожном покрове правого плеча и лопатки;
образуются невоспалительные геморрагические пятна;
темнеет кожа в области подмышек;
появляется сыпь с черными точками, покрывающая предплечьях и кисти рук;
заметны покраснения на ладонях, отличающиеся симметричностью.
Признаки больной печени у женщин проявляются в виде своеобразных сосудистых звездочек на кожных покровах. Синяки и гематомы образуются вследствие минимального воздействия на кожу и очень долго не проходят. Причина этого кроется в неспособности печени в достаточном объеме обезвреживать стероидные гормоны, что приводит к гормональному всплеску в организме.
Кроме того, характерным признаком можно считать появление кожного зуда, спровоцированного токсинами, которые также не способна нейтрализовать печень.
У мужчин наблюдается образование проплешин, частичное или полное облысение. У женщин – волосистость тела может как увеличиться, так и уменьшиться.
Другими признаками патологий печени являются:
изменение окраски мочи;
ощущение тяжести в области печени;
диарея, изменение цвета кала;
образование налета на боковых частях языка;
неприятный запах из ротовой полости;
привкус горечи во рту;
резкий сброс веса;
увеличение живота, проявление венозной сетки;
Чем раньше обратить внимание на наличие явных сигналов организма о неполадках с печенью, тем больше вероятность успешного выздоровления.
Печень и зубы: где связь?
Большинство людей даже не предполагают, что зубная боль может быть связана со сбоями в работе внутренних органов. Однако состояние зубов говорит о многом. Например, о здоровье печени судят по клыкам, расположенным на верхней и нижней челюсти.
Если боль в зубе беспокоит с некоторой периодичностью, это сигнализирует о болезненных процессах, происходящих в печени. Тогда следует обращаться за помощью не только в стоматологию, но и в терапевтическое отделение с целью обследования печени на наличие каких-либо заболеваний. Конечно, это всего лишь неподтвержденная гипотеза, но лишняя проверка не повредит.
Диагностика
- имеет структурные изменения (при циррозе возможно наличие белых вкраплений);
- увеличена в размерах;
- меняет свою окраску.


Чтобы оценить состояние зубов и определить причины заболеваний полости рта, важно посетить квалифицированного стоматолога. В клиниках Дентал Гуру работают специалисты, которые могут выявить связь заболеваний зубов с патологиями печени и других органов пищеварительной системы.
Какие кожные проявления сигнализируют про заболевания органов пищеварения? Может ли хеликобактер пилори вызвать акне, а гастрит — преждевременные морщины? Об этом «Здоровые люди» (24health.by) поговорили с доцентом кафедры гастроэнтерологии и нутрициологии БелМАПО, к.м.н. Еленой Адаменко.

Фото: pixabay.com
Кожа зеркально отражает все процессы, которые происходят в организме, в том числе патологические изменения в органах желудочно-кишечного тракта. Поэтому часто дерматологи направляют своих пациентов к гастроэнтерологам.
Но нужно понимать, что кожные патологии также могут быть самостоятельным заболеванием, проявлением гастроинтестинальных, аутоиммунных, эндокринных и других болезней или иметь с заболеваниями органов ЖКТ одинаковый патогенетический механизм развития, уточняет врач.
Наиболее частые проявления на коже и слизистых
Заболевания разных отделов ЖКТ проявляются по-своему.
— Наиболее характерные проявления на коже возникают при дефиците витаминов и микроэлементов из-за нарушения их всасывания в тонком кишечнике. Это может говорить о воспалительных заболеваниях органа, а также о целиакии, — поясняет Елена Адаменко. — При гиповитаминозах кожа становится дряблой, тусклой, шелушится, снижается ее эластичность, появляется ломкость волос и ногтей. При дефиците витамина А кожа становится шершавой, возникает зудящая сыпь, развивается фолликулярный кератоз: появление на коже своеобразных бляшек — участков с неровной и шероховатой поверхностью. При дефиците витамина В возможно появление заед, язвочек в уголках губ и трещин на самих губах, глоссита (малиновый язык). При существенном недостатке никотиновой кислоты может возникнуть пеллагра: дерматит, диарея и деменция. Недостаток витамина К приводит к развитию петехиальной сыпи (точечные красные или фиолетовые пятнышки от кровоизлияния) и экхимозов (синяки).
При воспалительных заболеваниях кишечника часто могут возникать:
- афтозный стоматит (эрозии и язвы в полости рта),
- гангренозная пиодермия (тяжелый некроз кожи с гнойничковой сыпью с последующим образованием крупных язв),
- узловатая эритема (плотные болезненные полушаровидные воспалительные узлы, как правило, на ногах),
- везикулопустулезная экзантема (гнойничковая сыпь и воспалительные инфильтраты на различных участках кожи и вокруг сосудов),
- буллезный эпидермолиз (пузыри в области локтей и колен).
Белый налет на языке может говорить о гастроэзофагеальной рефлюксной болезни, при которой происходит заброс агрессивного содержимого желудка в пищевод.
Генетические болезни
Существуют редкие генетические заболевания, связанные с дефектами генов транспортной системы кишечника, которые проявляются недостатком конкретного нутриента.
— Нехватка цинка, например, вызывает энтеропатический акродерматит (синдром Брандта), который проявляется в виде везикулобуллезных высыпаний на стопах и кистях, диареи и алопеции (облысение). Это заболевание развивается у младенцев после прекращения грудного вскармливания и может вызвать задержку роста и развития ребенка.
Другое нарушение клеточного транспорта меди может привести у младенцев к болезни Менкеса (болезнь стальных волос). Для нее характерны спутанные волосы с узелками, себорейный дерматит. Это заболевание также может вызывать задержку роста и развития, неврологические нарушения.
У людей с повышенной чувствительностью к глютену может наблюдаться герпетиформный дерматит Дюринга: полиморфная сыпь в виде колец, полуколец или ожерелья. Практически у 80% людей с этим заболеванием диагностируют целиакию.
При заболеваниях печени самая характерная особенность — желтушность кожи. Если же кожа приобретает бронзовый оттенок, это может свидетельствовать о гемохроматозе — наследственном заболевании, сопровождающемся избыточным отложением железа.
Влияние хеликобактер пилори
В интернете часто можно встретить тезис, что хеликобактер пилори вызывает акне, атопический дерматит, псориаз, а гастрит — раннее старение кожи. Так ли это?
— На данный момент нет достоверных научных доказательств, что хеликобактерная инфекция вызывает акне, а гастрит — старение кожи, — говорит Елена Адаменко. — Существуют отдельные работы, которые показывают, что у пациентов с атопическим дерматитом, крапивницей, розацеа, акне часто обнаруживается и хеликобактер пилори. И иногда лечение хеликобактерной инфекции позволяет улучшить состояние кожи. Но, к сожалению, кожные проявления спустя время могут вернуться, несмотря на пролеченную инфекцию. Существуют теории о том, что хеликобактерная инфекция может спровоцировать развитие псориаза, способствует повышению проницаемости в кишечной стенке, что приводит к выходу токсинов и развитию атопического дерматита, крапивницы. Но пока это только теории.
Что укажет на рак органов пищеварения
Некоторые кожные проявления могут говорить про онкопатологию органов ЖКТ. Елена Адаменко привела несколько примеров.
— В литературе описано заболевание acanthosis nigricans (черный акантоз), при котором на коже, преимущественно в складках, подмышечных впадинах, паховой области, на кистях появляются темные папилломатозные бородавчатые разрастания. Это маркер нарушения углеводного обмена, который также может указывать на онкологическое заболевание ЖКТ, в частности аденокарциному желудка.
Уже в раннем детстве проявляется синдром Пейтца-Егерса — наследственное заболевание, для которого характерно наличие темных пятен на губах, около рта, на слизистых оболочках щек. С возрастом они увеличиваются, в подростковом возрасте могут исчезать. Заболевание связано с развитием полипоза кишечника, чаще тонкого, полипы могут перерождаться в злокачественную опухоль. К раку может привести и другой полипоз толстого кишечника (синдром Гарднера). Это наследственное заболевание, сопровождающееся поражением костей и развитием фибром (доброкачественных опухолей) на коже.
Глюкагонома — опухоль из клеток островков Лангерганса, расположенных преимущественно в конце поджелудочной железы; обычно протекает злокачественно, проявляется некротизирующей кожной сыпью на туловище: красные отечные пятна кольцевидной формы со светлым центром, которые могут изъязвляться.
При раке поджелудочной железы возможна черная желтуха, когда кожа приобретает зеленовато-черный цвет. Но это довольно редкие случаи, уточняет врач.
Некоторые симптомы, которые могут проявляться при заболеваниях органов ЖКТ
Периостит — это воспаление надкостницы. Применительно к челюсти периостит часто называют флюсом и выражается он в опухании десны, и сильной болью.
Виды периостита
Периостит, в зависимости от природы воспалительного процесса, делится на острый и хронический. Острый периостит, в свою очередь, также подразделяется на несколько форм.
Острый серозный периостит
Данный периостит развивается в течение 1-3 дней. Он проявляется в виде отека мягкой ткани лица, флюс при этом находится рядом с больным зубом. Чаще всего такое периостит является результатом перелома или ушиба, из-за чего он носит название травматического периостита. Воспалительный процесс при остром серозном периостите стихает быстро, зачастую без вмешательства извне.
Острый гнойный периостит
Для данного периостита характерны сильные, пульсирующие боли, распространяющиеся на область виска, уха и глаза. Слизистая отекает и краснеет, поднимается температура. Гной постепенно накапливается, и увеличивается интенсивность симптомов. Такой периостит может возникнуть по любой причине.
Диффузный острый периостит
Для него характерна сильная боль и общая интоксикация организма. У человека повышается температура, появляется слабость во всем теле, пропадает аппетит. Воспалительный процесс при этом распространен очень широко.
Хронический периостит
Данная форма заболевания встречается намного реже, чем острые периоститы. Чаще всего он развивается на нижней челюсти. Хронический периостит легко узнать по плотному отеку, который при этом не изменяет черты лица. В области флюса слегка утолщается кость, рядом увеличиваются лимфоузлы. Хронический периостит протекает скрыто по несколько месяцев или лет, иногда обостряясь и принимая симптомы острой формы.
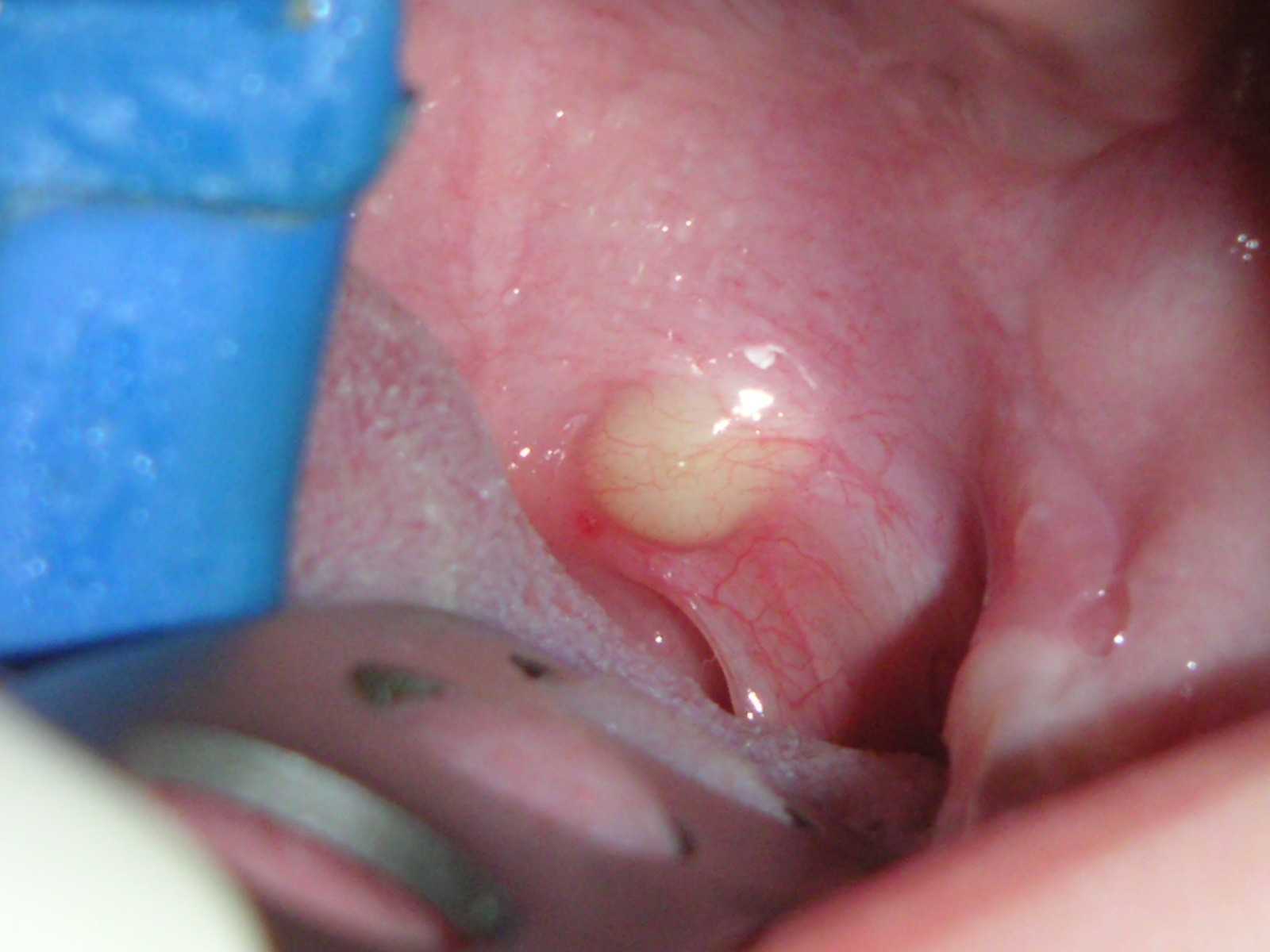
Причины периостита
Периостит – достаточно распространенная проблема, и причин для его возникновения достаточно много.
Произойти подобное может по следующим причинам:
- Из-за травмы зуба или тканей вокруг него – это может вызвать воспаление костной ткани или появление внутренней гематомы;
- Сильно запущенный кариес, переросший в пульпит или периодонтит, когда бактерии поражают корень зуба и ткани вокруг него;
- Некачественное лечение кариеса или пульпита, либо удаление зуба – в общем, стоматологическое вмешательство, которое так или иначе занесло инфекцию в надкостницу;
- Воспалившийся десневой карман. Карманы сами по себе образуются только при воспалении десен, и они постепенно заполняются остатками пищи и налетом, что в итоге и приводит к воспалению;
- Недостаточная гигиена ротовой полости;
- Фурункулез или ангина;
- Обширные инфекционные заболевания, из-за которых инфекция попадает в надкостницу через кровь или лимфу.
Общие симптомы и развитие периостита
Практически у любой формы острого периостита, а также у обострения хронического периостита, есть определенные общие симптомы:
- Острая сильная боль в области больного зуба, переходящая на шею и на голову;
- Сильная опухоль щеки;
- Боль при давлении на проблемный зуб;
- Покраснение и опухоль нижнего века, крыльев носа, губ;
- Покраснение десны рядом с проблемным зубом;
- Повышение температуры;
- Общая слабость.
Некоторым появление флюса кажется внезапным, но на самом деле развитие периостита – это процесс постепенный, хотя и достаточно быстрый.
- Первая стадия – боль во время приема пищи в определенном зубе;
- Вторая стадия – появление на десне вокруг проблемного зуба покраснения, а затем и припухлости. Если лечение не начато, то припухлость превращается в гнойник;
- Третья стадия – сильный отек щеки, губы и подбородка со стороны возникновения флюса;
- Четвертая стадия – резкое повышение температуры, пульсирующая боль, отдающаяся в уши и виски.
Все это может произойти буквально за несколько дней. Если медицинской помощи не будет, то гнойник может прорваться, и симптомы пропадут, но воспаление в зубе и костной ткани продолжится, и флюс появится снова. Так что лечение этого заболевания просто необходимо.
Статистика острого периостита
На острый периостит у различных ученых собрано немало статистических данных. Данное заболевание встречается в 5,2-5,4% случаев от всех обращений в стоматологию, при этом среди тех, кто лечится на стационарном лечении периостит диагностируется у 20-23% больных. Острая форма среди всех заболевших периоститом встречается в 94% случаев.
Периостит нижней челюсти наблюдается чаще, в 58,9 процентах случаев, обычно поражается вестибулярная поверхность челюсти. Особенно периоститу подвержены мужчины в возрасте от 16 до 40 лет.
Среди острых форм периостита наиболее распространен гнойный – он встречается в 63% случаев. Реже встречается серозный, а еще реже – диффузный.
Острому одонтогенному периоститу предшествуют следующие заболевания:
- 73,3% случаев – обострение хронической формы периодонтита;
- 18,3% - альвеолиты;
- 5% - проблемы с прорезыванием зуба мудрости;
- 1,7% - радикулярные кисты челюстей;
- 1,7% - травматическая операция удаления зуба.
У 92% больных острым периоститом повышается температура тела. Из этих 92% у 20% происходит повышение до 37-37,5 градусов, у 28% - до 38 градусов и у 44% - выше 38 градусов.
Диагностика периостита
Установить диагноз флюс не очень сложно – обычно для этого достаточно просто осмотра больного, хотя может потребоваться рентгенологическое исследование и различные лабораторные анализы, чтобы определить стадию и степень распространения воспалительного процесса.
Дифференциальная диагностика
При диагностике периостита важно отличить его от:
- Острого периодонтита. При периодонтите припухлость локализуется строго вокруг причинного зуба. При периостите же она может захватить соседние зубы;
- Различных абсцессов, лимфаденитов и флегмон. Все эти заболевания характеризуются плотными образованиями в мягких тканях шеи и лица, кожа над которым покрасневшая и лоснящаяся. При периостите же ткани размягчаются, в слизистой возникает флюктуация, некоторые области лица опухают без натяжения тканей и покраснения;
- Острого сиалоаденита. При сиалоадените зубы пациента здоровы, и из слюнных желез выделяется гнойный экссудат. При периостите обязательно поражен хотя бы один зуб, а выделений из слюнных желез не наблюдается;
- Острого осмеомиелита. При остеомиелите альвеолярный отросток утолщается не с одной, а с обеих сторон, также отмечается очень сильная слабость, озноб, лихорадка, высокая температура и головные боли.
Лечение периостита
Лечение на ранних стадиях
На первой стадии флюса гнойник, как правило, еще отсутствует, и лечение возможно без хирургического вмешательства. Пациенту прописываю обезболивающие и противовоспалительные антибиотики, но самостоятельно их применять не рекомендуется – лучше лечиться под наблюдением специалиста. Также именно врач принимает решение, сохранять или удалять зуб. К сожалению, на этой стадии многие не обращают на периостит внимание, и он быстро развивается дальше.
Хирургическое лечение
Если до образования гнойника не обратится к врачу, то в дальнейшем лечить периостит придется хирургическим способом.
При образовании гнойника лечение периостита проходит по следующей схеме:
- Обезболивание;
- Осуществление рядом с больным зубом небольшого разреза. Разрезается десна и, в случае необходимости, костная ткань, и гной выпускается наружу;
- После того, как гной вышел, воспаленная зона тщательно обрабатывается;
- Чтобы продолжить отток гноя, в надрез укладывает дренаж. Это необходимо, чтобы до полного выхода гноя очаг флюса не зажил;
- Одновременно с этим пациенту прописываются антибиотики для снятия воспаления;
- После того, как гной вытечет полностью, стоматолог удаляет дренаж и принимается за восстановление костной ткани. Десна при этом заживает сама, либо, если вмешательство было сильным, зашивается;
- Если зуб сильно разрушен, то его удаляют. Если же стоматолог определяет, что его можно спасти, то производится соответствующее лечение.
Лечить флюс можно только в кабинете стоматолога, под чутким контролем специалиста и с применением необходимых антисептических и обезболивающих препаратов. Самостоятельное вскрытие флюса может привести к более серьезному заражению.
Если же флюс не будет вовремя вылечен, то гной проникнет в межмышечное пространство и лицевые отделы, спустится к шее и проникнет во внутренние органы. В итоге сформируется флегмона – разлитое гнойное воспаление, чрезвычайно опасное для жизни человека.
Лечение антибиотиками
Самостоятельно лечить периостит антибиотиками специалисты категорически не рекомендуют. Правильно подобрать антибиотик сможет только стоматолог, после оценки состояния больного зуба и степени развития воспаления. Все антибиотики подбираются в индивидуальном порядке, а к ним в комплексе назначаются другие противовоспалительные и обезболивающие препараты, а также средства, снижающие вредное влияние антибиотиков на внутренние органы. Так что даже если вы уже лечили флюс и знаете, какие антибиотики нужно от него пить, все равно стоит обратиться за консультацией к врачу.
Обычно врач назначает антибиотики на самой ранней стадии периостита, когда гнойник еще отсутствует. В этом случае, скорее всего, удастся вообще обойтись без хирургического вмешательства, так как антибиотики сами снимут воспаление.
Если же флюс уже перешел в гнойную форму, то без хирургии не обойтись. Однако антибиотики пригодятся и здесь – после удаления гнойника врач прописывает курс лекарств для снятия боли и воспаления, и среди них также есть антибиотики.
При периостите чаще всего прописывают:
- Цифран;
- Линкомицин;
- Доксициклин;
- Ампиокс;
- Амоксилав.
Дозировку назначает только стоматолог, в зависимости от общего состояния здоровья пациента и тяжести периостита.
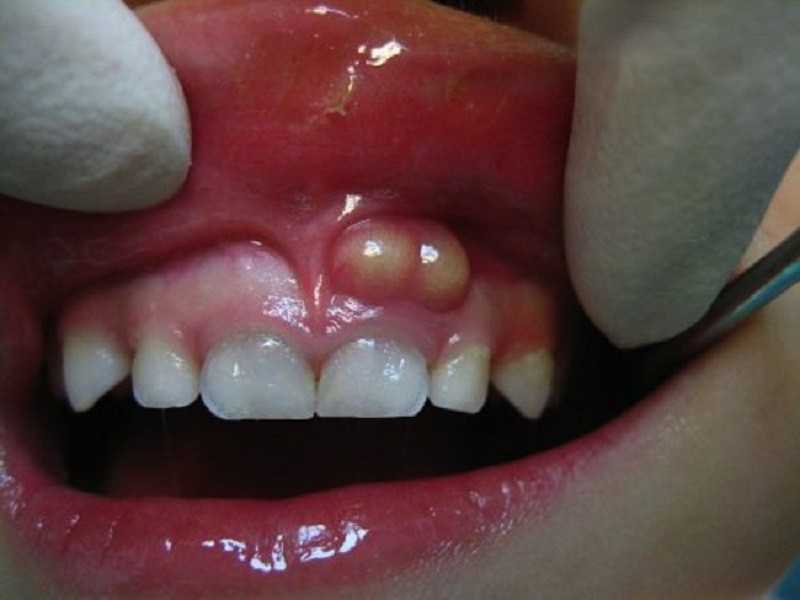
Лечение периостита в домашних условиях
Самолечение периостите – это то, чем заниматься точно не следует. Больной зуб не может быть вылечен ни обезболивающими средствами, ни полосканиями содой, ни самостоятельным приемом антибиотиков. Возможно, вы сумеете снять воспаление, однако патологические процессы в зубе продолжатся, и в итоге флюс появится снова, либо инфекция вообще распространится глубже в организм и приведет к непоправимым последствиям. Кроме того, самолечением вы можете себе только навредить. Все народные средства от флюса могут только временно облегчить боль – их разумно применять если вы не можете посетить врача прямо сейчас. Но лучшим вариантом будет как можно быстрее записаться на прием.
Чтобы не ухудшить свое состояние, специалисты рекомендуют соблюдать ряд правил при обнаружении у себя симптомов периостита:
- Ни в коем случае не делайте себе согревающие компрессы. Тепло только ускоряет распространение гноя, что может стать причиной серьезных осложнений;
- Не пейте антибиотиков без рецепта врача;
- Не пейте обезболивающие минимум за три часа до визита к стоматологу – иначе вы можете затруднить постановку диагноза;
- После того, как вам в клинике разрежут флюс, не принимайте для снятия боли и сбивания температуры аспирин – он способен спровоцировать кровотечение.
Помните, что периостит – это коварное и опасное заболевание. Справиться с ним может только стоматолог, а без должного лечения он может спровоцировать распространение гноя по всему организму и вызвать нарушения в работе внутренних органов. При первых же признаках периостита идите к врачу – и, возможно, удастся провести лечение без хирургического вмешательства, одними только медикаментами.
Отзывы в интернете: Как проходит лечение флюса
Лечение флюса, или периостита, многим кажется чем-то очень страшным – люди на интернет-форумах пишут, что зачастую готовы терпеть боль, лишь бы не резать щеку. Но самом деле лечение флюса – совсем не такое страшное. Для вас мы собрали отзывы с различных сайтов и форумов, чтобы вы убедились в этом самостоятельно.
Екатерина, 34 года: Флюс мне лечили быстро и совсем безболезненно – поставили укол, аккуратно разрезали, а потом прописали антибиотики, чтобы снова щеку не раздуло. Сразу после операции немного поболело, но все быстро успокоилось.
Олег, 26 лет: Я долго не шел лечить флюс, щека совсем распухла, была высокая температура, все сильно болело, но из-за работы не было времени сходить к врачу. Когда наконец добрался, воспаление было уже очень сильное. Но врач говорит, что все обошлось. Разрезали быстро, под анестезией, ничего не почувствовал. Антибиотики пить не стал, дома только принимал пару дней обезболивающее, все зажило само.
Ирина, 30 лет: У меня флюс вылез после удаления зуба. Я сильно испугалась, в ту же клинику не пошла, обратилась к другому стоматологу. Флюс был не сильный, резать ничего не стали, прописали антибиотики. Сказали пропить пару дней, если воспаление не спадет, снова прийти к ним, придется резать. К счастью антибиотики помогли, я еще дополнительно полоскала водой с солью, и все быстро прошло.
Как видите, лечить флюс совсем не страшно и не больно, а вот затягивать с его лечением точно не стоит.
Лечение периостита народными средствами
На самой ранней стадии в дополнение к антибиотикам можно применять народные средства:
- Смесь соли и соды с водой для полоскания;
- Полоскания рта спиртовой настойкой чайной ложки календулы, растворенной в стакане воды;
- Настой мелиссы;
- Настой шалфея и горчичника;
- Смесь настоя шалфея и зеленого чая;
- Отвар из коры дуба, листьев крапивы, листьев шалфея и корня аира. Всех компонентов нужно взять по 10 граммов, смешать, насыпать в емкость, залить одним литром кипятка и настоять два часа. Потом раствор процедить и полоскать рот каждые два часа;
- «Лечебные сигареты». Для их изготовления соберите и засушите растение кошачья лапка, мелко ее измельчите и засыпьте в папиросную бумагу, скрученную в трубочку в форме сигареты. Эту «сигарету» нужно дать покурить больному флюсом. В легкие дым вдыхать не нужно, им достаточно наполнять ротовую полость. Данное необычное средство хорошо снимает боль и воспаление;
- Можно полоскать рот раствором хлорофиллита, столовую ложку которого нужно развести в стакане теплой воды. Этот раствор отлично обеззараживает.
- Возьмите по чайной ложке сахара, черного перца и соли, добавьте в смесь столовую ложку уксуса, нагрейте ее, разбавьте стаканом теплой воды и полощите рот. Средство имеет неприятный вкус, но помогает справиться с флюсом;
- В литре кипятка заварите 60 граммов березовых почек и такое же количество дудника, барвинка и перечной мяты. Полощите рот этим отваром шесть раз в день;
- При сильных болях целый день осторожно жуйте прополис, стараясь сильно не нагружать больной зуб. Также с воспалением хорошо справляется 5% вытяжка прополиса на спирте – ей нужно смазывать десны до исчезновения боли;
- Залейте стаканом кипятка 20 граммов травы руты и настаивайте 20 минут, а затем используйте для полосканий рта;
- 20 граммов высушенного и измельченного корня аира залейте 0,5 литрами кипятка, и каждый день после еды полощите рот горячим средством;
- Прикладывайте к флюсу сваренный в течение двух минут и остуженный лист капусты;
Выжмите из репчатого лука сок, смочите в этом луке ватный тампон и прикладывайте его к месту образования флюса. Репчатый лук является отличным природным антибиотиком;
Помните, что все эти средства – только дополнение к основной терапии, и ни в коем случае не смогут ее заменить.
Периостит у детей – советы родителей
Флюс у детей – не такое уж редкое явление, и зачастую родители теряются и не знают, что делать. Многие мамы хотят избавиться от периостита полосканиями, и не подвергать ребенка стрессу от похода к врачу. Но более опытные родители на интернет-форумах советуют ни в коем случае не затягивать, а вести малыша к стоматологу как можно скорее – флюс легко может поразить зачатки постоянных зубов и вызывать очень сильное воспаление, и никакие полоскания тут не помогут.
При флюсе у ребенка у родителей часто встает вопрос – попытаться вылечить осторожно, сохранив молочный зуб, или же дергать его. На самом деле опытные мамы советуют в случае флюса не бороться за молочный зуб – при попытках устранить воспаление в надкостнице можно повредить зачаток постоянного, да и для ребенка будет стрессом вскрывание десны – уж проще просто выдернуть проблемный зуб.
Прописанные врачом антибиотики родители на форумах тоже советуют пить – так ребенку будет намного легче перенести воспаление, а, возможно, оно и спадет само на фоне приема лекарств, и резать ничего не придется.
Профилактика периостита
Главная причина периостита – это запущенность зубов, недостаточная гигиена и кариозные процессы. Так что чтобы избежать развития флюса, нужно соблюдать следующие правила:
- Чистите зубы дважды в день. Используйте не слишком жесткую зубную щетку, чтобы не травмировать эмаль и десны. После каждого приема пищи прополаскивайте рот водой или специальными ополаскивателями;
- Регулярно (желательно один-два раза в год) бывайте у стоматолога для профилактического осмотра, чтобы он мог вовремя заметить кариес. Также во время этих осмотров полезно будет делать профессиональную гигиену полости рта для очистки зубов от камня;
- Ешьте больше фруктов и овощей, для укрепления десен и зубной эмали. А вот количество сладкого постарайтесь ограничить.
Коронавирус оказывает губительное воздействие не только на легкие, но и на другие органы человека. Попытки систематизировать этот процесс на основе полученных от медиков данных предприняло американское издание Science.
Как отмечает кардиолог Харлан Крумхольц, работающий в нью-хейвенском госпитале и Йельском университете, болезнь способна поразить самые разные органы и последствия этого могут оказаться катастрофическими. "Жестокость этого заболевания поражает и потрясает", - отмечает он.


В публикации отмечается, что пока у специалистов нет четкого понимания полной картины воздействия коронавируса на организм, хотя еженедельно публикуются более 1000 научных работ, посвященных этой проблеме. "Мы пока только учимся", - отмечает хирург-трансплантолог Нэнси Ро из медцентра Университета Раша в Чикаго.
Science пишет, что, попадая в организм человека через носоглотку, вирус самокопируется, распространяясь в новых клетках. Если иммунная система не может его остановить, вирус проникает в трахею и легкие, что представляет особую опасность. Из-за борьбы с ним иммунной системы, нарушается снабжение организма кислородом. Также при заражение возможно развитие пневмонии и синдрома острой дыхательной недостаточности.
Как показывает вскрытие умерших больных, их легочные альвеолы заполненны жидкостью, лейкоцитами и остатками мертвых клеток. По одной из версий, к этому приводит излишне сильная реакция иммунной системы - так называемая цитокиновая буря, во время которой идут особенно мощные воспалительные процессы, а иммунные клетки начинают атаку даже на здоровые ткани. Впрочем, не все специалисты считают эту версию достаточно обоснованной.


Кроме легких может пострадать сердце и кровеносные сосуды. По некоторым данным 20 процентов из 416 пациентов, больных коронавирусом и проходивших лечение в Ухане, имели признаки повреждения миокарда, а у 44 процентов из 138 пациентов врачи выявили аритмию. Между тем голландские медики обнаружили проблемы со сворачиваемостью крови у 38 процентов из 184 пациентов с COVID-19, попавших в реанимацию. При этом почти у каждого третьего имелись тромбы, которые, кстати, могут не только блокировать важные артерии, но и попадать в головной мозг, становясь причиной инсульта.
"Кровяные тромбы оказывают серьезное влияние на тяжесть протекания болезни и смертность от COVID-19", - подчеркивает Бенхуда Бикдели из медцентра Колумбийского университета. Также сообщается о таком симптоме, как ишемия тканей пальцев, вызываемая сужением сосудов и сокращением кровотока. Из-за этого может происходить распухание пальцев и отмирание тканей. Однако до конца процесс поражения сердца и сосудов при коронавирусе не ясен.


Некоторые исследования показывают, что инфекция поражает почки. У части госпитализированных в Ухани пациентов специалисты выявляли почечную недостаточность, а также кровь и белок в моче. Причем почечная недостаточность повышала риск смерти в пять раз по сравнению с больными коронавирусом, у который ее не было. Также вирусные частицы обнаруживались в почках умерших.
Специалисты считают, что COVID-19 представляет угрозу для головного мозга и центральной нервной системы. Как отмечают эксперты, больные могут терять сознание. Довольно распространенным является и такой симптом, как потеря обоняния. К отеку мозга может привести цитокиновая буря, а из-за повышенной свертываемости крови может случиться инсульт.
Проведенные исследования также показывают, что COVID-19 способен негативно воздействовать на кишечник. Ученые отмечают, что до половины больных коронавирусом могут страдать от диареи. Также сообщается о конъюнктивите и поражении печени. Хотя, как считают некоторые эесперты, на состояние печени могли оказывать влияние принимаемые медикаменты или реакция иммунной системы. При этом в публикации говорится о том, что объективную картину о воздействии коронавируса на организм человека можно будет получить только после серьезных многолетних исследований.
Общие данные
Причины

Точные причины развития опухолей неизвестны. Принято считать, что бесконтрольному росту клеток способствуют генетические изменения в организме. Известно о факторах риска, которые увеличивают вероятность развития онкопатологий. К числу наиболее агрессивных факторов развития рака полости рта можно отнести:
- Курение, жевание табака
Рак слизистой полости рта, красной каймы губ развивается чаще в том месте, где сигарета соприкасается с губами.
- Злоупотребление алкоголем
- ВПЧ
- Наличие других опухолей головы и шеи
Существуют и другие, менее распространенные, причины развития онкопатологий:
- воздействие ультрафиолетовых лучей;
- гастроэзофагеальная рефлюксная болезнь;
- лучевая или химиотерапия по поводу лечения опухолей головы и шеи, дополнительным фактором можно считать метастазы;
- агрессивные факторы, например, на производствах;
- хроническая травма, например, неправильно установленными протезами, зубами из-за патологий прикуса, вредными привычками, острыми краями зубов, но это воздействие должно продолжаться годами.
Стадии рака полости рта
Показывают, насколько далеко распространилась опухоль, серьезно ли состояние. Практика показывает, что чаще выявление проблемы происходит на поздних стадиях, когда симптомы уже невозможно игнорировать.
- Нулевая стадия – предраковые заболевания, которые при отсутствии лечения могут малигнизироваться, то есть озлокачествляться, превращаться в опухоли.
- Первая стадия – локализованная опухоль, которая поражать только одну область, не распространяется на другие ткани.
- Вторая стадия – регионарный рак, который начинает поражать близлежащие ткани.
- Третья стадия – метастазы, которые могут поражать легкие или печень.
Ранние симптомы

На ранних стадиях отсутствуют специфические симптомы, а те, что возникают, часто списываются на другие стоматологические болезни: стоматиты, язвенные поражения слизистой оболочки и др. Но регулярные посещения стоматолога, программа «Онкологическая настороженность» позволяет своевременно диагностировать проблемы, особенно у пациентов из групп риска. Ранним симптомом может быть появления пятен, уплотнения тканей слизистой. При появлении таких симптомов нужно обратиться за медицинской помощью.
По мере развития онкологического процесса появляются и другие симптомы:
- Различные виды боли, зуда, жжения в полости рта.
- Онемение.
- Образование плотного комка на слизистой, это может свидетельствовать о раке слизистой дна полости рта.
- Кровоточивость десен, образование кровоподтеков.
- Подвижность зубов.
- Стойкие, плохо поддающиеся лечению язвы, пятна на слизистой.
- Трудности с открыванием полости рта, жеванием, глотанием, движением языка, в том числе из-за боли.
- Снижение работоспособности.
- Выраженная усталость.
- Потеря веса.
Симптомы предраковых состояний
Чем раньше была выявлена проблема, тем лучше прогнозы. Поэтому так важно не допустить развития онкопатологий, выявить проблему еще на стадии предраковых состояний. К их числу можно отнести:
- Дисплазию
- Лейкоплакию
- Эритроплакию
- Эритролейкоплакию
Читайте также:

