Поражают печень кости зубы
Опубликовано: 29.04.2024
Печень – крупный орган человеческого организма, отвечающий за жизненно важные процессы. Сравнить ее можно с мощной лабораторией, вырабатывающей желчь для улучшения пищеварительной функции и расщепления жиров, нейтрализующей токсичные соединения, поступающие с пищей. Печеночные клетки участвуют в метаболизме витаминов, микроэлементов, способствуют укреплению иммунитета.
Когда неожиданно печень дает сбой, это отражается на всех органах организма без исключения. Важно вовремя выявить первые признаки больной печени и предпринять адекватные меры для сохранения здоровья ее клеток.
Больная печень: симптомы и признаки
Большинство симптомов печеночных заболеваний проявляются на поздних стадиях. Обусловлено это тем, что печень долгое время «молчит» о возникших проблемах. В этом органе отсутствуют нервные окончания, которые могли бы сигнализировать о его состоянии при первых проявлениях патологии.
Однако некоторые признаки, способные привлечь внимание человека к состоянию здоровья печени все-таки есть. Чтобы их заметить, достаточно внимательно осмотреть лицо и кожные покровы.
На лице
Лицо человека способно «рассказать» многое о состоянии печени. При ее поражении появляются следующие признаки:
потемнение кожи под глазами;
желтый оттенок кожного покрова, глазных белков и слизистых оболочек;
появление коричневых пигментных пятен;
формирование глубоких борозд между бровями;
ярко выраженная отечность.
На коже
При болезнях печени кожа претерпевает характерные изменения:
теряется упругость и эластичность;
возникает сухость, бледность и шелушение;
начинают беспокоить высыпания различного характера: аллергические, гнойничковые;
возникают коричневатые пятна на кожном покрове правого плеча и лопатки;
образуются невоспалительные геморрагические пятна;
темнеет кожа в области подмышек;
появляется сыпь с черными точками, покрывающая предплечьях и кисти рук;
заметны покраснения на ладонях, отличающиеся симметричностью.
Признаки больной печени у женщин проявляются в виде своеобразных сосудистых звездочек на кожных покровах. Синяки и гематомы образуются вследствие минимального воздействия на кожу и очень долго не проходят. Причина этого кроется в неспособности печени в достаточном объеме обезвреживать стероидные гормоны, что приводит к гормональному всплеску в организме.
Кроме того, характерным признаком можно считать появление кожного зуда, спровоцированного токсинами, которые также не способна нейтрализовать печень.
У мужчин наблюдается образование проплешин, частичное или полное облысение. У женщин – волосистость тела может как увеличиться, так и уменьшиться.
Другими признаками патологий печени являются:
изменение окраски мочи;
ощущение тяжести в области печени;
диарея, изменение цвета кала;
образование налета на боковых частях языка;
неприятный запах из ротовой полости;
привкус горечи во рту;
резкий сброс веса;
увеличение живота, проявление венозной сетки;
Чем раньше обратить внимание на наличие явных сигналов организма о неполадках с печенью, тем больше вероятность успешного выздоровления.
Печень и зубы: где связь?
Большинство людей даже не предполагают, что зубная боль может быть связана со сбоями в работе внутренних органов. Однако состояние зубов говорит о многом. Например, о здоровье печени судят по клыкам, расположенным на верхней и нижней челюсти.
Если боль в зубе беспокоит с некоторой периодичностью, это сигнализирует о болезненных процессах, происходящих в печени. Тогда следует обращаться за помощью не только в стоматологию, но и в терапевтическое отделение с целью обследования печени на наличие каких-либо заболеваний. Конечно, это всего лишь неподтвержденная гипотеза, но лишняя проверка не повредит.
Диагностика
- имеет структурные изменения (при циррозе возможно наличие белых вкраплений);
- увеличена в размерах;
- меняет свою окраску.


Чтобы оценить состояние зубов и определить причины заболеваний полости рта, важно посетить квалифицированного стоматолога. В клиниках Дентал Гуру работают специалисты, которые могут выявить связь заболеваний зубов с патологиями печени и других органов пищеварительной системы.
Остеомиелит – это глубокое гнойно-инфекционное воспаление костной ткани с поражением костного мозга, некрозом структур и высоким риском осложнений для всего организма. Наиболее часто поражает кости челюстно-лицевой зоны. Лечением остеомиелита занимаются стоматолог-терапевт, стоматолог-хирург, а также челюстно-лицевой и пластический хирурги.
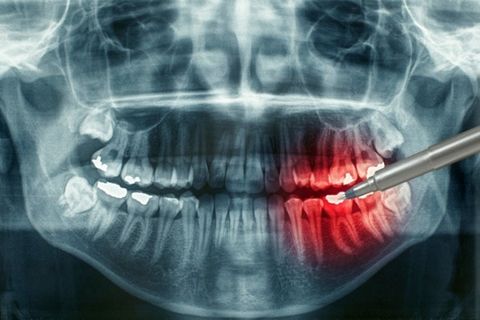
Остеомиелит – это глубокое гнойно-инфекционное воспаление костной ткани с поражением костного мозга, некрозом структур и высоким риском осложнений для всего организма. Наиболее часто поражает кости челюстно-лицевой зоны. Лечением остеомиелита занимаются стоматолог-терапевт, стоматолог-хирург, а также челюстно-лицевой и пластический хирурги.
Общие сведения
Глубокое воспаление костных тканей нарушает процессы трофики в зоне поражения и активизирует деятельность лейкоцитов. Продукты распада начинают разлагать кость с формированием гнойной полости, которая со временем может сильно разрастаться, повышая хрупкость кости и провоцируя появление деформаций.
Если лечение проводят некачественно или не до конца, после адаптации инфекционных возбудителей к препаратам появляются дополнительные мутантные штаммы, которые размывают симптомокомплекс болезни и ослабляют реакцию организма на медикаменты. Со временем это может стать причиной иммунодефицитных состояний и хронизации процесса.
Справка! Анатомически челюстные кости имеют максимально близкий контакт с потенциальным источником инфекции – кариозными зубами и патогенной микрофлорой ротовой полости. Достаточно небольшого повреждения, чтобы бактерии получили доступ к костной ткани и инициировали ее воспаление. Это объясняет высокий процент поражения остеомиелитом челюстно-лицевой области скелета.
Классификация
В зависимости от источника поражения, локализации очага воспаления, механизма развития и специфики течения болезни система МКБ 10 выделяет несколько систематических групп.
По источнику заражения:
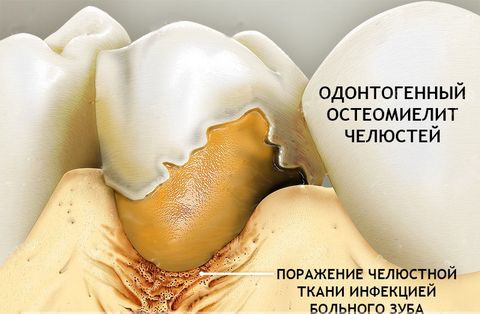
- Одонтогенный остеомиелит – следствие различных зубных инфекций. Согласно статистике, в 80% случаев остеомиелит челюсти возникает на фоне запущенных случаев глубокого кариеса, пульпита и периодонтита. При этом заболевание диагностируют как у взрослых людей (в возрасте 20–40 лет), так и у малышей первых лет жизни.
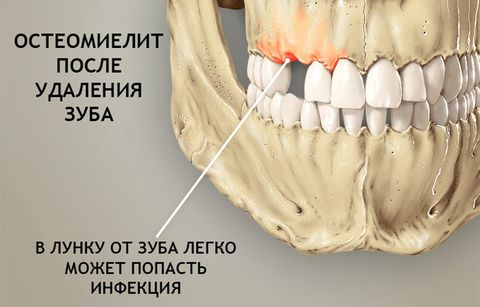
- Травматический и послеоперационный – бактерии и вирусы поражают костные ткани через открытый доступ при переломах, ранах или операциях по удалению зуба, вскрытию абсцесса и т.п.
- Гематогенный и лимфогенный – развивается на фоне общих инфекционных процессов при ослаблении иммунной системы. Часто диагностируется у маленьких детей или после неудачного переливания крови.
- Постлучевой – развивается как осложнение лучевой терапии раковых заболеваний челюсти. Ослабление местного иммунитета приводит к активизации патогенной микрофлоры и развитию гнойно-некротических процессов.
Важно! При остеомиелите костные ткани медленно разрушаются, становятся тонкими и хрупкими. Если вовремя не оказать необходимую помощь, развивается патологическая ломкость костей.
По охвату пораженной площади различают:
- ограниченный остеомиелит – с поражением костной ткани в области 1–2 зуба (характерно для одонтогенных процессов);
- диффузный – с поражением всей челюсти или значительной ее части (при гематогенных процессах, а также генерализованных формах пародонтоза).
Очаг воспаления может быть сконцентрирован в пределах верхней или нижней челюсти. С учетом специфики строения, последний вариант встречается чаще (60-70% случаев), в то время как первый имеет более серьезные признаки осложнения.
По течению заболевания и силе проявления симптомов выделяют 3 последовательные формы, которые могут сменять друг друга по мере развития патологического процесса:
- Острая форма – проявляется внезапно с ярко выраженным комплексом симптомов воспаления с температурой до 40 С, отеком, гиперемией, нагноением тканей и образованием абсцессов. Возникает как ответная реакция на проникновение в организм болезнетворных микроорганизмов.
- Подострая форма – имеет менее яркий симптомокомплекс. Часто возникает при ослаблении признаков воспаления в ответ на прорывание абсцессов и образование свищей.
- Хроническая форма – не имеет ярко выраженных симптомов, но является причиной наиболее тяжелых осложнений. Возникает при недолеченном воспалении с остаточным инфекционным процессом после вскрытия абсцессов. Проявляется некрозом, потерей чувствительности мягких тканей, лимфаденитом, множественными свищами. Дополнительную неприятность доставляют периодические обострения заболевания с образованием новых абсцессов. Требует регулярного контроля со стороны врача-стоматолога даже в период ремиссии.
Течение болезни во многом зависит от скорости постановки диагноза, времени начала лечения, причин болезни, состояния иммунной системы и наличия хронических патологий.
Причины остеомиелита
Воспаление костной ткани носит инфекционный характер. Основные факторы его развития:
- различные стоматологические инфекции (одонтогенные причины) – кариозный пульпит, перикоронит, пародонтит/пародонтоз, кисты зуба, абсцессы;
- болезни ЛОР-органов – ринит, гайморит, скарлатина, ангина, отит и т.п.;
- любые другие инфекции на фоне общего нарушения работы иммунной системы – при наличии сахарного диабета, ревматических заболеваний, иммунодефицитных состояний, а также при сбоях в работе печени и почек;
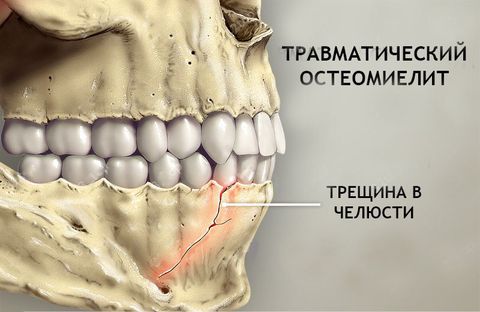
- травмы, операции удаления зубов, неудачное эндодонтическое лечение;
- болезни и дисфункции височно-нижнечелюстного сустава.
Возбудителями инфекционного процесса могут выступать золотистый стафилококк, некоторые стрептококки и грамотрицательные бактерии, синегнойная и кишечная палочки, клебсиелла и др. Инфекция особо опасна для новорожденных детей, чей иммунитет еще не сформирован, и любое инфекционное заболевание развивается в ускоренном темпе с ярко выраженной симптоматикой.
Симптомы
Набор признаков остеомиелита имеет много общего с другими стоматологическими болезнями, поэтому точный диагноз способен вынести только дипломированный специалист. Список возможных проявлений:
- общее недомогание – слабость, усталость, нарушение сна, потеря аппетита;
- головная боль;
- ощущение обложенности языка;
- острая пульсирующая боль в области очага поражения;
- повышение температуры до 38–40 С, озноб;
- отечность и гиперемия мягких тканей в области десен, неба, щек;
- ассиметрия лица;
- нагноение костной ткани с образованием абсцессов, свищей, секвестров (участков отмерших тканей);
- плохой запах изо рта;
- патологическая подвижность зубов в области поражения;
- набухание и болезненность регионарных лимфатических узлов.
На заметку! При остеомиелите верхней челюсти симптомы распространяются на верхнюю часть лица – отек может охватывать глазничную область (флегмона глазницы), проявляться на небе, переходить на верхние дыхательные пути. Диффузная форма острого остеомиелита нижней челюсти может спровоцировать затруднения с открыванием рта, глотанием пищи, дыханием. Это связано с распространением гнойно-инфекционного процесса на прилегающие структуры.
Диагностика
Основные методы диагностики – внешний визуальный осмотр с опросом пациента, а также рентгенография и анализ крови для выявления скрытых структур и причин патологии. Дополнительно может потребоваться анализ на бакпосев гнойного содержимого.
Справка! Рентгенография позволяет установить размеры и форму очага воспаления, особенности анатомического строения челюсти, выявить пороки ее развития. На рентгене кость, пораженная остеомиелитом, становится более прозрачной (хроническая форма), темной (начальные признаки воспаления) или демонстрирует явные пустые полости и признаки деформации (при запущенной хронической форме).
Остеомиелит челюсти обязательно дифференцируют со следующими схожими заболеваниями:
- гнойный периостит;
- острый периодонтит;
- кисты челюсти;
- туберкулез;
- сифилис;
- актиномикоз;
- опухоли.
Лечение
Назначают комплексное лечение с применением хирургических и консервативных методов. Устраняют причину остеомиелита и симптомы воспаления, чистят очаг нагноения, удаляют некротические участки. Последующая медицинская помощь связана со стимуляцией работы иммунной системы, регенерацией тканей и восстановлением нормальной структуры челюсти после приобретенных дефектов.
- вскрывают абсцессы, расширяют свищи для улучшения оттока гноя;
- проводят секвестрэктомию – через внутриротовой разрез удаляют омертвевшвие секвестры;
- очищают ткани в области очага воспаления до состояния здоровой кости и заполняют пустое пространство биосинтетическими остеотропными препаратами;
- ушивают открытую рану и ставят дренаж.
Одновременно с зачисткой очага воспаления могут удалять источник инфекции – пораженные зубы. Как правило, такие структуры уже не в состоянии выполнять возложенную на них жевательную функцию.
- антибиотики;
- противовоспалительные средства (НПВС);
- иммуностимулирующие и иммуномодулирующие препараты;
- укрепляющие средства – витамины, минералы.
- электрофорез;
- УВЧ-терапия;
- лазерная терапия;
- магнитотерапия;
- ультразвук.
Основные задачи физиотерапии – снизить интенсивность воспалительных процессов, убрать болевой синдром, усилить бактерицидное действие медикаментов, улучшить питание тканей, запустить регенеративные процессы.
На заметку! В тяжелых случаях для лечения остеомиелита используют методы гемосорбции и гипербарической оксигенации. В первом случае кровь очищают от токсинов, пропуская ее через сорбенты, во втором – с помощью барокамеры повышают уровень кислорода в крови, предотвращая тем самым септических шок и замедляя процесс некротизации тканей.
На начальной стадии острой формы заболевания, если воспалительный процесс длится недолго и не имеет ярко выраженного гнойного абсцесса, хирургического вмешательства можно избежать. В этом случае назначают интенсивное консервативное лечение в условия стационара.
Основной комплекс действий в остальных случаях:
- обрабатывают гнойно-воспалительный очаг – вскрывают абсцесс, удаляют инфицированный зуб, обрабатывают полости, ставят дренажи, чистят свищи и секвестры;
- закрепляют положение твердых структур – шинируют подвижные зубы, фиксируют переломы челюсти;
- проводят терапию лекарственными препаратами;
- после острой фазы воспаления дополнительно назначают физиопроцедуры.
Прогноз и профилактика
При своевременной диагностике и выполнении всех предписаний остеомиелит хорошо подается лечению. В противном случае возникает риск следующих осложнений:
- флегмоны, абсцессы, аденофлегмоны – если область поражения достигает глазницы возникает риск частичной или полной потери зрения;
- тяжелые формы синуситов с поражением гайморовых и даже лобных пазух;
- тромбофлебиты и тромбозы крупных лицевых сосудов;
- распространение инфекционного процесса на головной мозг – менингиты, абсцессы мозга;
- инфекционные поражения легких (пневмонии, плевриты), печени, селезенки.
Частым следствием перенесенного остеомиелита челюсти становятся серьезные косметические дефекты с нарушением функциональности челюстно-лицевого аппарата. Для полного восстановления пациенту могут потребоваться услуги челюстно-лицевого и пластического хирурга. Чтобы избежать неблагоприятного сценария, тщательно следите за своим здоровьем и четко придерживайтесь профилактических мер:
- Своевременно лечите любые инфекционно-воспалительные процессы – вне зависимости от того, кариес это или пиелонефрит.
- Соблюдайте правила личной гигиены – старайтесь чистить зубы не менее 2 раз в день, пользуйтесь ополаскивателями. Не забывайте об общей гигиене – чаще мойте руки, меняйте белье, делайте влажную уборку в доме.
- Укрепляйте иммунную систему – хорошо питайтесь, закаляйте организм, больше двигайтесь.
- Избегайте травм челюстно-лицевой зоны и внимательно относитесь к их лечению, если этого не удалось избежать.
Помните, что остеомиелит – это крайняя стадия невнимательного отношения к своему здоровью. Это болезнь запущенного организма со слабой иммунной системой и недостатком питания.
Желудок и кишечник часто становятся «воротами» для коронавируса. Инфекция попадает в организм, прицепившись на клетки эпителия слизистых органов дыхательной, пищеварительной систем, а уже оттуда - в кровь и дальше по организму. Для желудка и кишечника такая встреча не проходит бесследно, с какими последствиями коронавируса сталкиваются люди, перенесшие ковид, - в материале «АиФ-Тюмень».
Двойной удар
У некоторых пациентов первые признаки ковида проявляются не болью в горле и кашлем, а тошнотой и желудочно-кишечными расстройствами. Симптомы похожи на ротавирус, их легко спутать, однако так начинается еще и коронавирус. Попадая в организм через желудочно-кишечный тракт, инфекция вызывает воспаления - гастрит, энтерит. Могут обостриться хронические заболевания - холецистит, панкреатит.
«Помимо самого коронавируса, на органы желудочно-кишечного тракта серьезно влияет и лечение ковида. Антибиотики, противовирусные и гормональные препараты оказывают большую нагрузку на органы ЖКТ, - рассказывает гастроэнтеролог Тюменского кардиологического научного центра Мария Ляпина. - В итоге развиваются лекарственный гепатит, дисбактериоз, диарея, пациенты жалуются на боли в правом боку. А если у кого-то уже были проблемы с органами пищеварения, то случаются обострения».
Восстановление после коронавируса должно проходить под наблюдением врача. Очень важно поберечь желудок и кишечник от нагрузки и исключить на время слишком горячую или холодную пищу, а также острое и соленое. Жирное и жареное заставят усиленно работать печень и поджелудочную железу, которым после перенесенной организмом болезни тоже нужен отдых. Порой врачи рекомендует воздержаться от молочных продуктов и клетчатки, которые вызывают брожение в кишечнике.
Плохие или хорошие?
После приема любых антибиотиков врачи рекомендуют позаботиться о кишечнике и восстановить полезную микрофлору. Но брать наугад полезные бактерии не стоит. Без грамотного назначения специалиста можно сделать хуже, ведь для начала нужно выяснить каких бактерий в кишечнике не хватает. Возможно, там живут условно патогенные, они будут рады пище - пребиотикам, волокнам, кислотам, которыми питаются и от которых растут. А если «подселять» пробиотики - полезные бактерии, когда кишечником правят условно вредные, будет бесполезно. Условно патогенные просто не оставят им шанса на жизнь. «Дисбактериоз - достаточно сложное состояние, порой нужно погасить рост патогенной микрофлоры с помощью специальных препаратов и только потом заселять полезную микрофлору. Пока есть большой рост плохих бактерий, прием хороших не эффективен», - поясняет Мария Ляпина.
Симптомы дисбактериоза - боли в животе, вздутие, урчание. В этот момент в кишечнике непереваренная пища бродит и киснет на радость патогенным бактериям. Нередко дисбактериоз формируется на фоне патологий поджелудочной железы и печени из-за дефицита ферментов. Из-за проблем с кишечником нарушается всасываемость полезных веществ и витаминов. И это может стать причиной сухости кожи, выпадения волос, кровоточивости десен.
О чем говорит налет на языке?
Сказать «а-а-а» и высунуть язык могут попросить не только для осмотра больного горла, но и для того, чтобы понять, что происходит с желудочно-кишечным трактом. Цвет, форма, наличие или отсутствие налета на этом органе могут сказать о многом.
Влажный или сухой. У здорового человека язык должен быть влажным, сухой - свидетельствует об обезвоживании организма.
Налет на языке может быть разного цвета. Белый, густой, творожистый - говорит о наличии кандидоза.
Просто белый - о воспалениях в желудке, тонкой кишке и может быть симптомом гастрита, дуаденита, язвенной болезни желудка.
Желтый, зеленый, коричневый - патологии билярной системы: печени, желчного пузыря, нарушения с выделениями желчи.
Серый или черный - бывает при онкологии кишечника.
В норме на языке не должно быть никакого налета. Отпечатки зубов на боковых поверхностях языка - симптомы воспалительных заболеваний в желудочно-кишечном тракте. Сосочки, расположенные на поверхности языка, тоже могут о многом рассказать. Если они есть не на всей поверхности, это говорит об их атрофии. Скорее всего, такие же изменения будут и в желудке или в двенадцатиперстной кишке.
Периостит — это воспаление надкостницы. Применительно к челюсти периостит часто называют флюсом и выражается он в опухании десны, и сильной болью.
Виды периостита
Периостит, в зависимости от природы воспалительного процесса, делится на острый и хронический. Острый периостит, в свою очередь, также подразделяется на несколько форм.
Острый серозный периостит
Данный периостит развивается в течение 1-3 дней. Он проявляется в виде отека мягкой ткани лица, флюс при этом находится рядом с больным зубом. Чаще всего такое периостит является результатом перелома или ушиба, из-за чего он носит название травматического периостита. Воспалительный процесс при остром серозном периостите стихает быстро, зачастую без вмешательства извне.
Острый гнойный периостит
Для данного периостита характерны сильные, пульсирующие боли, распространяющиеся на область виска, уха и глаза. Слизистая отекает и краснеет, поднимается температура. Гной постепенно накапливается, и увеличивается интенсивность симптомов. Такой периостит может возникнуть по любой причине.
Диффузный острый периостит
Для него характерна сильная боль и общая интоксикация организма. У человека повышается температура, появляется слабость во всем теле, пропадает аппетит. Воспалительный процесс при этом распространен очень широко.
Хронический периостит
Данная форма заболевания встречается намного реже, чем острые периоститы. Чаще всего он развивается на нижней челюсти. Хронический периостит легко узнать по плотному отеку, который при этом не изменяет черты лица. В области флюса слегка утолщается кость, рядом увеличиваются лимфоузлы. Хронический периостит протекает скрыто по несколько месяцев или лет, иногда обостряясь и принимая симптомы острой формы.
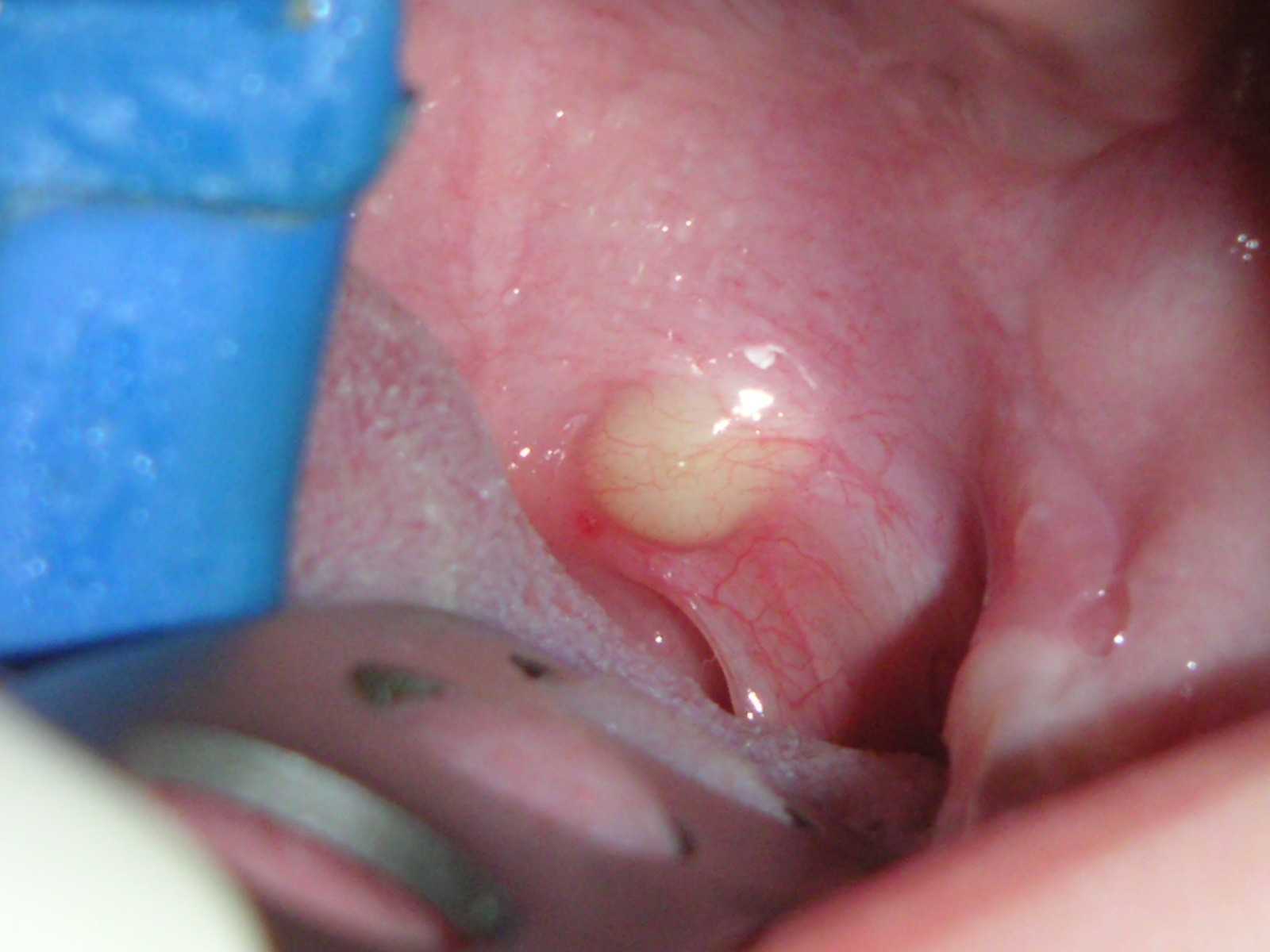
Причины периостита
Периостит – достаточно распространенная проблема, и причин для его возникновения достаточно много.
Произойти подобное может по следующим причинам:
- Из-за травмы зуба или тканей вокруг него – это может вызвать воспаление костной ткани или появление внутренней гематомы;
- Сильно запущенный кариес, переросший в пульпит или периодонтит, когда бактерии поражают корень зуба и ткани вокруг него;
- Некачественное лечение кариеса или пульпита, либо удаление зуба – в общем, стоматологическое вмешательство, которое так или иначе занесло инфекцию в надкостницу;
- Воспалившийся десневой карман. Карманы сами по себе образуются только при воспалении десен, и они постепенно заполняются остатками пищи и налетом, что в итоге и приводит к воспалению;
- Недостаточная гигиена ротовой полости;
- Фурункулез или ангина;
- Обширные инфекционные заболевания, из-за которых инфекция попадает в надкостницу через кровь или лимфу.
Общие симптомы и развитие периостита
Практически у любой формы острого периостита, а также у обострения хронического периостита, есть определенные общие симптомы:
- Острая сильная боль в области больного зуба, переходящая на шею и на голову;
- Сильная опухоль щеки;
- Боль при давлении на проблемный зуб;
- Покраснение и опухоль нижнего века, крыльев носа, губ;
- Покраснение десны рядом с проблемным зубом;
- Повышение температуры;
- Общая слабость.
Некоторым появление флюса кажется внезапным, но на самом деле развитие периостита – это процесс постепенный, хотя и достаточно быстрый.
- Первая стадия – боль во время приема пищи в определенном зубе;
- Вторая стадия – появление на десне вокруг проблемного зуба покраснения, а затем и припухлости. Если лечение не начато, то припухлость превращается в гнойник;
- Третья стадия – сильный отек щеки, губы и подбородка со стороны возникновения флюса;
- Четвертая стадия – резкое повышение температуры, пульсирующая боль, отдающаяся в уши и виски.
Все это может произойти буквально за несколько дней. Если медицинской помощи не будет, то гнойник может прорваться, и симптомы пропадут, но воспаление в зубе и костной ткани продолжится, и флюс появится снова. Так что лечение этого заболевания просто необходимо.
Статистика острого периостита
На острый периостит у различных ученых собрано немало статистических данных. Данное заболевание встречается в 5,2-5,4% случаев от всех обращений в стоматологию, при этом среди тех, кто лечится на стационарном лечении периостит диагностируется у 20-23% больных. Острая форма среди всех заболевших периоститом встречается в 94% случаев.
Периостит нижней челюсти наблюдается чаще, в 58,9 процентах случаев, обычно поражается вестибулярная поверхность челюсти. Особенно периоститу подвержены мужчины в возрасте от 16 до 40 лет.
Среди острых форм периостита наиболее распространен гнойный – он встречается в 63% случаев. Реже встречается серозный, а еще реже – диффузный.
Острому одонтогенному периоститу предшествуют следующие заболевания:
- 73,3% случаев – обострение хронической формы периодонтита;
- 18,3% - альвеолиты;
- 5% - проблемы с прорезыванием зуба мудрости;
- 1,7% - радикулярные кисты челюстей;
- 1,7% - травматическая операция удаления зуба.
У 92% больных острым периоститом повышается температура тела. Из этих 92% у 20% происходит повышение до 37-37,5 градусов, у 28% - до 38 градусов и у 44% - выше 38 градусов.
Диагностика периостита
Установить диагноз флюс не очень сложно – обычно для этого достаточно просто осмотра больного, хотя может потребоваться рентгенологическое исследование и различные лабораторные анализы, чтобы определить стадию и степень распространения воспалительного процесса.
Дифференциальная диагностика
При диагностике периостита важно отличить его от:
- Острого периодонтита. При периодонтите припухлость локализуется строго вокруг причинного зуба. При периостите же она может захватить соседние зубы;
- Различных абсцессов, лимфаденитов и флегмон. Все эти заболевания характеризуются плотными образованиями в мягких тканях шеи и лица, кожа над которым покрасневшая и лоснящаяся. При периостите же ткани размягчаются, в слизистой возникает флюктуация, некоторые области лица опухают без натяжения тканей и покраснения;
- Острого сиалоаденита. При сиалоадените зубы пациента здоровы, и из слюнных желез выделяется гнойный экссудат. При периостите обязательно поражен хотя бы один зуб, а выделений из слюнных желез не наблюдается;
- Острого осмеомиелита. При остеомиелите альвеолярный отросток утолщается не с одной, а с обеих сторон, также отмечается очень сильная слабость, озноб, лихорадка, высокая температура и головные боли.
Лечение периостита
Лечение на ранних стадиях
На первой стадии флюса гнойник, как правило, еще отсутствует, и лечение возможно без хирургического вмешательства. Пациенту прописываю обезболивающие и противовоспалительные антибиотики, но самостоятельно их применять не рекомендуется – лучше лечиться под наблюдением специалиста. Также именно врач принимает решение, сохранять или удалять зуб. К сожалению, на этой стадии многие не обращают на периостит внимание, и он быстро развивается дальше.
Хирургическое лечение
Если до образования гнойника не обратится к врачу, то в дальнейшем лечить периостит придется хирургическим способом.
При образовании гнойника лечение периостита проходит по следующей схеме:
- Обезболивание;
- Осуществление рядом с больным зубом небольшого разреза. Разрезается десна и, в случае необходимости, костная ткань, и гной выпускается наружу;
- После того, как гной вышел, воспаленная зона тщательно обрабатывается;
- Чтобы продолжить отток гноя, в надрез укладывает дренаж. Это необходимо, чтобы до полного выхода гноя очаг флюса не зажил;
- Одновременно с этим пациенту прописываются антибиотики для снятия воспаления;
- После того, как гной вытечет полностью, стоматолог удаляет дренаж и принимается за восстановление костной ткани. Десна при этом заживает сама, либо, если вмешательство было сильным, зашивается;
- Если зуб сильно разрушен, то его удаляют. Если же стоматолог определяет, что его можно спасти, то производится соответствующее лечение.
Лечить флюс можно только в кабинете стоматолога, под чутким контролем специалиста и с применением необходимых антисептических и обезболивающих препаратов. Самостоятельное вскрытие флюса может привести к более серьезному заражению.
Если же флюс не будет вовремя вылечен, то гной проникнет в межмышечное пространство и лицевые отделы, спустится к шее и проникнет во внутренние органы. В итоге сформируется флегмона – разлитое гнойное воспаление, чрезвычайно опасное для жизни человека.
Лечение антибиотиками
Самостоятельно лечить периостит антибиотиками специалисты категорически не рекомендуют. Правильно подобрать антибиотик сможет только стоматолог, после оценки состояния больного зуба и степени развития воспаления. Все антибиотики подбираются в индивидуальном порядке, а к ним в комплексе назначаются другие противовоспалительные и обезболивающие препараты, а также средства, снижающие вредное влияние антибиотиков на внутренние органы. Так что даже если вы уже лечили флюс и знаете, какие антибиотики нужно от него пить, все равно стоит обратиться за консультацией к врачу.
Обычно врач назначает антибиотики на самой ранней стадии периостита, когда гнойник еще отсутствует. В этом случае, скорее всего, удастся вообще обойтись без хирургического вмешательства, так как антибиотики сами снимут воспаление.
Если же флюс уже перешел в гнойную форму, то без хирургии не обойтись. Однако антибиотики пригодятся и здесь – после удаления гнойника врач прописывает курс лекарств для снятия боли и воспаления, и среди них также есть антибиотики.
При периостите чаще всего прописывают:
- Цифран;
- Линкомицин;
- Доксициклин;
- Ампиокс;
- Амоксилав.
Дозировку назначает только стоматолог, в зависимости от общего состояния здоровья пациента и тяжести периостита.
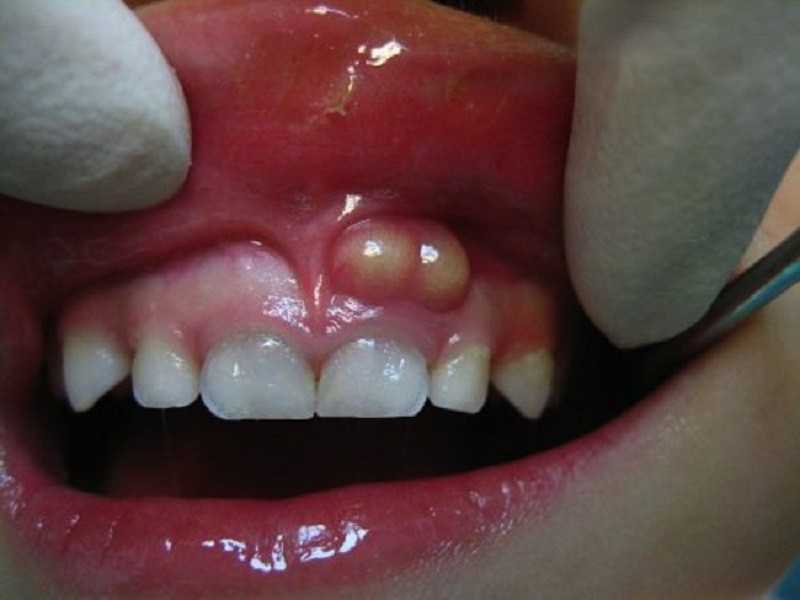
Лечение периостита в домашних условиях
Самолечение периостите – это то, чем заниматься точно не следует. Больной зуб не может быть вылечен ни обезболивающими средствами, ни полосканиями содой, ни самостоятельным приемом антибиотиков. Возможно, вы сумеете снять воспаление, однако патологические процессы в зубе продолжатся, и в итоге флюс появится снова, либо инфекция вообще распространится глубже в организм и приведет к непоправимым последствиям. Кроме того, самолечением вы можете себе только навредить. Все народные средства от флюса могут только временно облегчить боль – их разумно применять если вы не можете посетить врача прямо сейчас. Но лучшим вариантом будет как можно быстрее записаться на прием.
Чтобы не ухудшить свое состояние, специалисты рекомендуют соблюдать ряд правил при обнаружении у себя симптомов периостита:
- Ни в коем случае не делайте себе согревающие компрессы. Тепло только ускоряет распространение гноя, что может стать причиной серьезных осложнений;
- Не пейте антибиотиков без рецепта врача;
- Не пейте обезболивающие минимум за три часа до визита к стоматологу – иначе вы можете затруднить постановку диагноза;
- После того, как вам в клинике разрежут флюс, не принимайте для снятия боли и сбивания температуры аспирин – он способен спровоцировать кровотечение.
Помните, что периостит – это коварное и опасное заболевание. Справиться с ним может только стоматолог, а без должного лечения он может спровоцировать распространение гноя по всему организму и вызвать нарушения в работе внутренних органов. При первых же признаках периостита идите к врачу – и, возможно, удастся провести лечение без хирургического вмешательства, одними только медикаментами.
Отзывы в интернете: Как проходит лечение флюса
Лечение флюса, или периостита, многим кажется чем-то очень страшным – люди на интернет-форумах пишут, что зачастую готовы терпеть боль, лишь бы не резать щеку. Но самом деле лечение флюса – совсем не такое страшное. Для вас мы собрали отзывы с различных сайтов и форумов, чтобы вы убедились в этом самостоятельно.
Екатерина, 34 года: Флюс мне лечили быстро и совсем безболезненно – поставили укол, аккуратно разрезали, а потом прописали антибиотики, чтобы снова щеку не раздуло. Сразу после операции немного поболело, но все быстро успокоилось.
Олег, 26 лет: Я долго не шел лечить флюс, щека совсем распухла, была высокая температура, все сильно болело, но из-за работы не было времени сходить к врачу. Когда наконец добрался, воспаление было уже очень сильное. Но врач говорит, что все обошлось. Разрезали быстро, под анестезией, ничего не почувствовал. Антибиотики пить не стал, дома только принимал пару дней обезболивающее, все зажило само.
Ирина, 30 лет: У меня флюс вылез после удаления зуба. Я сильно испугалась, в ту же клинику не пошла, обратилась к другому стоматологу. Флюс был не сильный, резать ничего не стали, прописали антибиотики. Сказали пропить пару дней, если воспаление не спадет, снова прийти к ним, придется резать. К счастью антибиотики помогли, я еще дополнительно полоскала водой с солью, и все быстро прошло.
Как видите, лечить флюс совсем не страшно и не больно, а вот затягивать с его лечением точно не стоит.
Лечение периостита народными средствами
На самой ранней стадии в дополнение к антибиотикам можно применять народные средства:
- Смесь соли и соды с водой для полоскания;
- Полоскания рта спиртовой настойкой чайной ложки календулы, растворенной в стакане воды;
- Настой мелиссы;
- Настой шалфея и горчичника;
- Смесь настоя шалфея и зеленого чая;
- Отвар из коры дуба, листьев крапивы, листьев шалфея и корня аира. Всех компонентов нужно взять по 10 граммов, смешать, насыпать в емкость, залить одним литром кипятка и настоять два часа. Потом раствор процедить и полоскать рот каждые два часа;
- «Лечебные сигареты». Для их изготовления соберите и засушите растение кошачья лапка, мелко ее измельчите и засыпьте в папиросную бумагу, скрученную в трубочку в форме сигареты. Эту «сигарету» нужно дать покурить больному флюсом. В легкие дым вдыхать не нужно, им достаточно наполнять ротовую полость. Данное необычное средство хорошо снимает боль и воспаление;
- Можно полоскать рот раствором хлорофиллита, столовую ложку которого нужно развести в стакане теплой воды. Этот раствор отлично обеззараживает.
- Возьмите по чайной ложке сахара, черного перца и соли, добавьте в смесь столовую ложку уксуса, нагрейте ее, разбавьте стаканом теплой воды и полощите рот. Средство имеет неприятный вкус, но помогает справиться с флюсом;
- В литре кипятка заварите 60 граммов березовых почек и такое же количество дудника, барвинка и перечной мяты. Полощите рот этим отваром шесть раз в день;
- При сильных болях целый день осторожно жуйте прополис, стараясь сильно не нагружать больной зуб. Также с воспалением хорошо справляется 5% вытяжка прополиса на спирте – ей нужно смазывать десны до исчезновения боли;
- Залейте стаканом кипятка 20 граммов травы руты и настаивайте 20 минут, а затем используйте для полосканий рта;
- 20 граммов высушенного и измельченного корня аира залейте 0,5 литрами кипятка, и каждый день после еды полощите рот горячим средством;
- Прикладывайте к флюсу сваренный в течение двух минут и остуженный лист капусты;
Выжмите из репчатого лука сок, смочите в этом луке ватный тампон и прикладывайте его к месту образования флюса. Репчатый лук является отличным природным антибиотиком;
Помните, что все эти средства – только дополнение к основной терапии, и ни в коем случае не смогут ее заменить.
Периостит у детей – советы родителей
Флюс у детей – не такое уж редкое явление, и зачастую родители теряются и не знают, что делать. Многие мамы хотят избавиться от периостита полосканиями, и не подвергать ребенка стрессу от похода к врачу. Но более опытные родители на интернет-форумах советуют ни в коем случае не затягивать, а вести малыша к стоматологу как можно скорее – флюс легко может поразить зачатки постоянных зубов и вызывать очень сильное воспаление, и никакие полоскания тут не помогут.
При флюсе у ребенка у родителей часто встает вопрос – попытаться вылечить осторожно, сохранив молочный зуб, или же дергать его. На самом деле опытные мамы советуют в случае флюса не бороться за молочный зуб – при попытках устранить воспаление в надкостнице можно повредить зачаток постоянного, да и для ребенка будет стрессом вскрывание десны – уж проще просто выдернуть проблемный зуб.
Прописанные врачом антибиотики родители на форумах тоже советуют пить – так ребенку будет намного легче перенести воспаление, а, возможно, оно и спадет само на фоне приема лекарств, и резать ничего не придется.
Профилактика периостита
Главная причина периостита – это запущенность зубов, недостаточная гигиена и кариозные процессы. Так что чтобы избежать развития флюса, нужно соблюдать следующие правила:
- Чистите зубы дважды в день. Используйте не слишком жесткую зубную щетку, чтобы не травмировать эмаль и десны. После каждого приема пищи прополаскивайте рот водой или специальными ополаскивателями;
- Регулярно (желательно один-два раза в год) бывайте у стоматолога для профилактического осмотра, чтобы он мог вовремя заметить кариес. Также во время этих осмотров полезно будет делать профессиональную гигиену полости рта для очистки зубов от камня;
- Ешьте больше фруктов и овощей, для укрепления десен и зубной эмали. А вот количество сладкого постарайтесь ограничить.
Гистиоцитоз из клеток Лангерганса – группа заболеваний клеток с длинным отростками-дендритами. Они образуются в костном мозге и в норме находятся в коже, слизистых оболочках и в легких. Эти клетки были открыты в позапрошлом веке Паулем Лангергансом и с тех пор носят его имя.
Гистиоцитозы из клеток Лангерганса бывает двух типов:
Гистиоцитоз из клеток Лангерганса с изолированным поражением легких
Этот вид гистиоцитоза является не опухолевым, а реактивным процессом. В этом случае заболевшие клетки остаются нормальными и есть вероятность, что они поправятся сами. Чаще всего он развивается в ответ на воздействие на легкие (курение!) у предрасположенных людей. Появляется сухой кашель, одышка, а при компьютерной томографии вместо нежной губчатой ткани легких доктор видит участки без легочной ткани – буллы.

Рисунок 1. Нормальная КТ-картина легких 
Рисунок 2. Легочные КТ-изменения у пациента с гистиоцитозом
Легочная ткань вокруг булл теряет прочность, и, если не приступить к лечению, то она при обычном дыхании может порваться, и воздух из легкого попадет в грудную клетку. Возникает осложнение – пневмоторакс, при котором спадается одно легкое, и больному внезапно становится трудно дышать. В этом случае требуется уже хирургическое лечение: на несколько дней вводят специальные трубочки (дренажи) в грудную клетку, чтобы выпустить воздух. В тяжелых случаях приходится отсекать пораженный участок легкого.
Диагноз
Чтобы установить диагноз «гистиоцитоз из клеток Лангерганса», нужно взять фрагмент легкого на гистологический и иммуногистохимический анализ. Если диагноз подтвердился, то всех пациентов ради исключения системного процесса необходимо обследовать для оценки сохранности костной ткани (рентгенография черепа, костей грудной клетки и таза) и исключить изменения в других органах (печень, кожа…), если есть жалобы.
Лечение
Самая частая причина легочного гистиоцитоза – это курение, поэтому первое действие -- бросить курить. Уже полный отказ от курения приводит к значительному улучшению самочувствия пациента: уменьшается кашель и одышка. Половина пациентов выздоравливает полностью. Если пациент бросил курить, а ему не стало легче, стоит начинать системную терапию преднизолоном или короткими курсами химиопрепаратов. Пациенты с легочным поражением предрасположены к бронхитам или другим инфекциям легких, поэтому для уменьшения риска необходима вакцинация от наиболее частых инфекций – гриппа и пневмококка.
Гистиоцитоз из клеток Лангерганса с внелегочным поражением
Причина развития этого вида гистиоцитоза пока неизвестна. Чаще всего болезнь появляется в коже, костях, зубах, в головном мозге, гипофизе… Могут поражаться и легкие. Как правило, пациенты чувствуют себя нормально, пока не появляются жалобы со стороны пораженных органов: боли в месте роста опухоли, одыщка… Если болезнь появляется в гипофизе (это маленький участок мозга, отвечающий за эндокринную систему, обмен веществ), то развивается несахарное мочеизнурение (несахарный диабет) или другие эндокринные расстройства.
Диагноз
Чтобы установить диагноз «гистиоцитоз из клеток Лангерганса», необходимо взять на анализ фрагмент опухоли или измененной ткани. Для исключения системности заболевания необходимо сделать рентгенографию костей, а при наличии жалоб обследовать и другие органы.
Лечение
Выбор терапии внелегочного гистиоцитоза зависит от того, насколько болезнь распространена. Одиночные поверхностные опухоли кожи можно удалить хирургически или использовать местное облучение. Детей с множественным поражением лечат длительным введением малых доз химиопрепаратов. Когда попытались применить к взрослым детские схемы лечения, то оно тоже подействовало положительно, однако многие пациенты жаловались на неприятные побочные эффекты терапии. Поэтому взрослых пациентов лечат по другим схемам.
Современные методики лечения позволяют полностью вылечить более 65% пациентов с гистиоцитозами.
Читайте также:

