Ранние признаки ковида на языке и зубах
Опубликовано: 25.04.2024
Озноб, одышка, потеря обоняния и вкуса, слабость — самые распространенные симптомы COVID-19. Но многие заболевшие сталкиваются с необычными проявлениями — от временной слепоты до фиолетовых пальцев на ногах. Ковид способен точечно бить по разным системам организма, и в каждом случае болезнь протекает индивидуально. Как это происходит, переболевшие рассказывают в соцсетях.

Переболевшие ковидом рассказывают о самых разных симптомах, которые испытывали во время болезни: странной хрипотце в голосе, вплоть до полной его потери, отеках и судорогах, выпадении волос, обильном потоотделении. В Роспотребнадзоре на днях назвали еще один новый необычный симптом — заложенность ушей. По словам замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Натальи Пшеничной, ученые из Турции недавно опубликовали исследование, по которому из 172 пациентов заложенность ушей испытывал 31 человек (18%): 12% пациентов с легкой формой заболевания, при средне-тяжелой и тяжелой формах этот признак встречался примерно в 3% случаев.
Обо всех странных, необычных, редких симптомах переболевшие COVID-19 со всего мира делятся в специализированных группах в интернете. В одной из самых популярных - «Нетипичный коронавирус» в Фейсбуке - уже почти 18 тысяч участников. «Доктор Питер» изучил реальный опыт переболевших.Т
Тихая гипоксемия
Тихая, молчаливая или, как ее еще называют, «счастливая» гипоксия. Человек живет, как ни в чем не бывало - ни одышки, ни высокой температуры, только ощущение легкого недомогания, а сатурация уже 70, зафиксированы случаи, когда она падала до 50. Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3-4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Феномен тихой гипоксии ученые объясняют тем, что у некоторых может не накапливаться то же количество диоксида углерода, как у тех, кто испытывает проблемы с дыханием. А именно по уровню диоксида углерода в крови мозг понимает, что есть трудности с дыханием.
«Ковидные пятна», сыпь и зуд
Еще в апреле врачи отмечали, что у пациентов с подтвержденным COVID-19 появляются высыпания на руках и животе. «Мы видим у большинства поступивших к нам больных кожные проявления, о которых не так много писалось. Высыпания достаточно разнообразны», - говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Обычно это красные пятна или точки на разных участках тела, похожие на крапивницу. Нередко высыпания сопровождаются зудом.
«Именно так у меня ковид протекал — в виде красных пятен. Пневмония была всего 10% поражения, зато ударил по коже», - рассказывает одна из переболевших.
«Мучилась, мазалась, загремела в больницу, - делится своим опытом другая пациентка. - Сыпь и зуд не снимались даже в стационаре. Врач сказал - просто жить и ждать, они пройдут, когда вирус закончит атаковать. Так и случилось: одним днем исчезла сыпь и пропал зуд, кожа довольно быстро очистилась».
До недавнего времени считалось, что «ковидные пальцы» синюшного цвета больше свойственны детям и подросткам и встречаются достаточно редко. Но с наступлением осени стало понятно, что проблема эта общая. У пациентов с COVID-19 наблюдается воспаление пальцев ног, похожее на обморожение. Пальцы приобретают фиолетовый цвет. Такое состояние может длиться месяцами и обычно проходит само. На 29-м конгрессе Европейской академии дерматологии и венерологии этой теме было посвящено отдельное исследование, оказалось, что такое проявление вируса встречается как у тяжелых больных, так и у молодых пациентов с бессимптомным протеканием болезни. Вероятно, оно связано с локальной воспалительной реакцией на инфекцию, либо с проявлением закупорки сосудов.
Паралич
Первые свидетельства того, что коронавирус может проявляться параличом, появились еще в марте. У кого-то парализует лицевые мышцы или дыхательную систему, у кого-то паралич доходит до нижних конечностей. Потерю двигательных реакций врачи объясняют тем, что у некоторых пациентов антитела к коронавирусу начинают бороться против собственной ткани в оболочках нервов. Это приводит к воспалению периферийных нервов и последующему параличу.
А вот что пишут люди, описывая «парализующие симптомы» ковида:
«Ноги не ходят, левая сторона тела немеет».
«Ох, это мой муж проходил. Он чашку не мог держать месяц. Рука онемела».
«Сковывает мышцы лица. Бывает тяжесть в ногах, скованность в коленях. Но день ото дня - по-разному. Слабость сильная сейчас в руках - тяжело поднимать сковородки и кастрюли. Помогают умеренные физические упражнения (йога), ходьба, витамины В в уколах, обезболивающие».
«Парализовало полностью, включая лицо. Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
«Мне невролог сказала, что у нее много таких пациентов (это во Франции). Особенно первая волна в марте-апреле вызвала такую побочку, а потом вирус немного мутировал».
Ковид плохо пахнет
Исследователи выяснили, что коронавирус вмешивается в центральную нервную систему и поражает нейроны обонятельных луковиц. В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель. Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
«У меня обоняние вернулось, но в носу стоит стойкий запах гноя, как при гайморите».
«А у меня обоняние не пропадало, но вот этот противный то ли вкус, то ли запах, в глотке периодически появлялся. То ли химический, то ли тухлый. При ухудшении состояния обычно».
«У мужа периодически возникают обонятельные галлюцинации. Появляется запах затхлости в помещении. Или как он говорит: «запах деда». Это спустя 3 месяца после болезни. А во время болезни 2 дня подряд он просто задыхался от запаха якобы сдохших крыс».
«У меня тоже обоняние не пропадало, наоборот, остро чувствовала все запахи, с 5 утра все что с улицы шло, чувствовала и просыпалась. И тошнота. Поэтому до последнего думала, что не ковид. А оказался он».
Резкое ухудшение зрения, конъюнктивит
«Ковид - это сплошной спецэффект», - говорят те, у кого вирус стал причиной резкого ухудшения зрения. «Фокус стал расплывчатым и в глазах черные ворсинки появились, до этого проблем не было с глазами и зрением», - описывают свои ощущения очевидцы.
«Мой муж переболел где-то за полгода очень тяжело. Так он спустя месяц почти совсем ослеп. Один глаз полностью, другой наполовину. Путем долгих поисков, он оказался в неврологии и только там они нашли, что у него ушел витамин В12. Нет совсем. Стали колоть В12 и кортизон. Один глаз восстановился полностью, другой на 30%».
Кроме того, люди часто жалуются на яркие вспышки в глазах. «Сначала левый глаз начал "сверкать", особенно в темноте прямо как лазерная точка проскакивает при повороте головы влево, и одновременно появились мушки, бегающие перед глазом, причем правый глаз нормальный. Сверкание ушло через пару дней, мушки погасли. Почти месяц спустя то же самое внезапно появилось и на правом глазу и начало проходить как и на левом. Всё это не отразилось на зрении: ни болей, ни рези, ничего. Сейчас слабые мушки на обоих глазах, не обращаешь внимания - смотреть не мешают, считаю, что постепенно ослабляются».
Стоматит и увеличение лифмоузлов
Во время обострения почти любого вирусного заболевания лимфоузлы увеличиваются. Но вот увеличение челюстных и шейных узлов - одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Вот что рассказывают об этом симптоме сами переболевшие:
«На первой неделе болезни на шее больно было дотрагиваться и горло, как при фарингите. Была на капельницах 21 день. В конце 4-й недели все повторилось лимфоузлы + горло».
«В начале болезни один из симптомов - стоматит и увеличенные шейные лимфоузлы».
«Все происходило мгновенно: сегодня прекрасно, а завтра не могу повернуть шею, глотнуть - от боли звезды в глазах! Через день - даже следов нет никаких. Вот сегодня как раз второй день после очередной фазы воспаления - все чисто!».
«Пожар» в легких
Ощущения жжения по всему телу — у одних в руках, у других в легких, в районе солнечного сплетения, отмечает большинство постковидников. Для некоторых это был единственный симптом в начале болезни. Свои ощущения люди сравнивают с «приливом кипятка», говоря, что по артериям словно «течет горячий воск». Однозначного объяснения этому симптому нет. Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
«У меня было ощущение, что дышу очень горячим воздухом, это было в остром периоде, в марте-апреле».
«Очень сильное жжение было, спать ночами не могла. Терапевт сказал пить лекарство от изжоги, но это была не изжога. Два дня назад была у пульмонолога, сказал, что это воспаление альвеол в бронхах».
«У нас с мужем в марте были эти симптомы (у мужа подтверждённый ковид, у меня нет), жжение и давление в груди, как синяк, - нам объясняли, что это воспаление в мышечных тканях грудной клетки. Но это гипотеза, конечно же».
Острая боль в животе, диарея
Коронавирус часто сопровождается нарушением пищеварения. Бывает, боль в животе, диарея или, наоборот, запор какое-то время остаются единственными симптомами, вводя человека в заблуждение, который думает, что чем-то отравился или разыгралась язва желудка.
Об этом рассказывают и сами переболевшие ковидом:
«У меня ковид начался с живота и диареи. Температура повысилась через неделю».
«Началось все с температуры, рвоты, поноса, ужас какой-то, сутки лежала, боялась шевелиться, всё плыло и кружилось. Врач пришёл, ничего не понял, ковид не ковид, сказал, ещё два дня, и на КТ вам надо, если температура не спадёт. Оказалось, что 36% легких повреждено».
Считается, что нарушение стула происходит из-за того, что вирус влияет на микрофлору кишечника. Исследователи говорят о поражении вирусом клеток эпителия кишечника. Ковид проникает внутрь при помощи ангиотензин-превращающего фермента 2 (АПФ 2), которого в клетках ЖКТ почти в 100 раз больше, чем в легких или носоглотке. По данным китайских медиков из больницы Медицинского университета Биньчьжоу, организм людей с изначально слабым иммунитетом и кишечником хуже справляется с инфекцией, а люди с диареей и тошнотой выздоравливают дольше.

Список симптомов, характерных для коронавируса, постепенно продолжает дополняться новыми. Помимо самых распространенных, исследователи открыли весьма новые и специфические симптомы, указывающие на возможность заражения инфекцией.
Большинство людей надеются, что уже переболели вирусом в легкой форме и бессимптомно, сами того не зная. На территории Российской Федерации на начало весны было зафиксировано около 12% таких случаев. К середине весны количество бессимптомников возросло вдвое. У них нет шансов самим установить точный диагноз. Но все же есть вероятность при легком протекании заболевания обнаружить у себя ковид.
Самые распространенные симптомы
Сухой кашель – один из главных признаков вируса. В начале инфицирования наблюдается легкий кашель, который с каждым днем начинает усиливаться. Кашель часто сопровождается повышенной температурой тела. Для легкой формы характерна температура 37-37,4 градусов.
Если температура переползла отметку 39, то это указывает на развитие пневмонии. По данным исследований, проводимых в Америке, кашель появляется в среднем у 75% заразившихся, высокая температура тела у 90%.
Такие же симптомы проявляются при гриппе. Именно поэтому многие воспринимают свое состояние как ОРВИ и стараются лечиться самостоятельно без врачебной помощи. При очень высокой температуре нужно незамедлительно вызывать скорую помощь.
Редкие симптомы
Другие симптомы, которые могут проявляться не у всех, но все же указывают на возможное наличие коронавируса:
Боль в суставах – отмечается у 20-34% заболевших;
Боль в горле – у 8% пациентов;
Головная боль – у 9% больных;
Одышка – у 32-38% заразившихся (почти никогда не появляется пи простудных заболеваниях).
Одышка, как правило, появляется через 6-7 дней с момента заражения. Это очень серьезный признак, уже через день может появиться затруднительное дыхание, поэтому не стоит медлить с походом к врачу. Также стоит уделить внимание здоровью, если ощущается слабость и дискомфортные и болевые ощущения в грудной клетке.
К очень редким признакам вируса можно отнести кровохарканье. В результате исследований в Китае данный симптом был обнаружен у менее, чем у 1% заболевших. Также у 2% инфицированных наблюдались проблемы с желудочно-кишечным трактом (рвота, тошнота, диарея).
При ковиде почти никогда нет чихания и насморка, что является существенным отличием от других болезней.
Специфические симптомы
У многих больных отмечается потеря вкуса и обоняния. Медики до сих пор не могут установить связь симптомов с заболеванием. Потеря запаха зафиксирована у 65% заразившихся, потеря вкуса – у 72%. Результаты американских исследований были подтверждены медиками из многих других стран, в числе которых есть Россия.
Утрата запаха является распространенным симптомом у многих заразившихся коронавирусом. Это указывает на то, то инфекция имеет прямое воздействие на нервную систему. Это является объяснением другого специфического симптома – спутанность сознания.
Новые симптомы
К относительно новым симптомам, которые специалисты выявляют в ходе протекания болезни можно отнести сыпь и прочие кожные проблемы. Весной испанские учены опубликовали детальный отчет о состоянии кожного покрова заболевших коронавирусом. В большинстве случаев проявлялась макулопапулезная сыпь (у 49% заразившихся). Вторым по распространенности симптомом является крапивница (20%) и сыпь на нижних и верхних конечностях, схожая с обморожением (у 18% больных). В редких случаях отмечается пузырьковая сыпь на животе, спине, руках и ногах (8%).
К тому же, учеными были установлены случаи ливедо у пациентов с тяжелой формой протекания болезни. Исследователи уделяют внимание тому, что сыпь может появиться на теле не из-за заражения коронавирусом, а как побочная реакция на прием того или иного лекарственного препарата.
Список симптомов ковид до сегодняшнего дня начинает пополняться. Но в любом случае человек не в силах самостоятельно выявить у себя коронавирус, так как его можно спутать со многими другими заболеваниями.
Сегодня есть 2 главных способа обнаружить у себя инфекцию: компьютерная томография и тест.
На территории России самыми распространенными являются тесты полимеразной цепной реакции. Такой способ позволит узнать генетический материал вируса. Для этого потребуется взять мазок из носоглотки. Через 12-14 дней болезни, когда в горле уже может не содержаться следов инфекции, берут материал из более глубоких дыхательных путей. Также можно использовать отхаркивающий материал. Тест способен выявить только наличие вируса.
Вторая разновидность тестов распознает антитела, вырабатываемые в организме в результате перенесенного заболевания. Для проведения теста понадобится капля крови. Анализ позволяет определить, присутствуют ли в крови антитела. Если их нет, значит человек еще не переболел вирусом. Такие тесты имеют один существенный недостаток – их результаты не являются на 100% верными. Согласно исследованиям, треть тестов дают неверный ответ.
Более точный результат можно получить при помощи компьютерной томографии. Такой способ доступен только тем, у кого начинает развиваться или уже развилось инфекционное заболевание. Вирусная пневмония, в отличие от бактериальной, тяжело распознается через фонендоскоп. А с помощью компьютерной томографии можно распознать болезнь, даже если она проходит бессимптомно. Такое исследование проходит только по назначению медиков.
Также в России были выявлены лица нечувствительные к ковиду. Это стало ясно в результате детального обследования некоторых медицинских работников, которые долгое время контактировали с тяжело больными людьми. Исследование таких людей позволит разработать универсальное средство против вирусной пневмонии.
Формы и особенности коронавирусной инфекции
Согласно уже имеющимся данным, можно с уверенностью говорить, что COVID-19 протекает в пяти вариантах. Возможно, с течением времени в клиническую картину добавятся и иные формы, с характерными симптомами.
К числу основных форм и клинических вариантов относят:
- течение по сценарию ОРВИ: это легкий и благоприятный вариант, но он может быть начальной стадией заболевания, а затем переходить в иные, как правило, более тяжелые формы;
- пневмония без дыхательной недостаточности;
- пневмония с острой дыхательной недостаточностью – ОРДС;
- сепсис;
- тяжелые нарушения кровообращения: эмболия, тромбоз, ДВС-синдром.
Легкая
Самая благоприятная форма, при которой температура тела не превышает 38º С, симптомы схожи с ОРВИ, то есть также характерны головные, боли в горле, слабость, снижение работоспособности. При этом отсутствуют симптомы и признаки среднетяжелой и тяжелой формы.
Среднетяжелая
Температура тела повышается выше 38º С, увеличивается, хоть и незначительно, частота дыхательных движений – больше 22 в минуту, а при физической активности появляется одышка, и ее выраженность зависит от уровня нагрузки. При рентгенологическом или других видах визуального обследования определяется поражение легких, но масштабы невелики, то есть тяжесть пневмонии определяется как легкая или умеренная. Содержание кислорода в крови, которое называют сатурацией, не падает ниже 95%, а показатели С-реактивного белка – не более 10 г/л.

Тяжелая
О развитии такой формы COVID-19 можно говорить при увеличении частоты дыхательный движений от 30 и выше, а сатурация составляет менее 93%. Врачи оценивают индекс оксигенации, то есть процесс обмена кислорода в легких. Клиническая картина характеризуется спутанностью сознания, двигательным беспокойством на фоне тревоги и страха, нестабильностью артериального давления. На КТ и рентгенологических снимках наблюдается значительное поражение легких, что свидетельствует о среднетяжелой и тяжелой пневмонии. Лабораторные анализы крови определяют другие показатели, говорящие о нехватке кислорода в тканях, регистрируются признаки тяжелого сепсиса.
Крайне тяжелая
Высокая температура, которая не сбивается. Диагностируется острый респираторный дистресс-синдром, дыхательная недостаточность, что требует использования ИВЛ (искусственной вентиляции легких). Развивается септический шок и постепенно наступает полиорганная недостаточность. На рентгенограмме наблюдается субтотальный объем поражения легких. Как правило, именно такая форма заболевания приводит к смерти пациента.
Есть мнение, что у половины инфицированных коронавирусом болезнь себя никак не проявляет. Если же COVID-19 проявляется, то в 80% случаев это легкая форма, то есть протекает как обычное ОРВИ. И только 5% заболевших переносят COVID-19 в среднетяжелой и тяжелой форме.
Группы риска
Уже определены группы риска, куда входят пациенты, переносящие COVID-19 тяжелее и у которых выше риск развития средней и тяжелой форм. В первую очередь это пожилой возраст – 60 и более лет, наличие ожирения. Согласно полученным за время пандемии данным, у 20% перенесших заболевание в тяжелой и среднетяжелой форме, имелся сахарный диабет, у 15% – артериальная гипертония, а также другие болезни сердца и сосудов.
Диагностика

Кроме общего осмотра, определения сатурации, врач назначает следующие лабораторные анализы:
- ПЦР для выявления РНК коронавируса SARS-CoV-2;
- выявление белка-антигена;
- тест на антитела IgА, IgM и IgG к белкам SARS-CoV-2.
Инструментальные методы диагностики
Для постановки диагноза необходимо инструментальное обследование. В первую очередь начинают с пульсоксиметрии – метода, позволяющего определить уровень дефицита кислорода в крови. Если показатель сатурации падает ниже 92% – это повод для немедленного вызова скорой помощи. При сатурации 90% и ниже развивается острая дыхательная недостаточность, что также является показанием для проведения дополнительных анализов определения газов крови. В первые дни болезни рентгенография легких бесполезна, но чем дольше существует пневмония, тем информативнее метод. На рентгенограмме определяются признаки тяжелой формы пневмонии. КТ легких обладает более высокой чувствительностью. Причем настолько, что возможно получить данные еще до результатов ПЦР-анализа, такие изменения заметны даже у людей с бессимптомным течением болезни. УЗИ легких – дополняющий метод диагностики и не заменяющий рентгенографию и КТ. Стоит помнить, что ни один визуальный метод исследования не является специфичным, поэтому любые данные без ПЦР-теста являются недостаточными для постановки официального диагноза Ковид-19. ЭКГ назначается для предотвращения осложнений коронавирусной инфекции. Ведь пневмония может стать причиной развития патологий сердца, например, аритмии или даже острого коронарного синдрома.


Симптомы COVID-19
- боль в горле
- конъюнктивит
- сухой кашель
- высыпания на теле
- высокой температурой
- кашлем
- болью в грудной клетке
- нехваткой воздуха
- одышкой
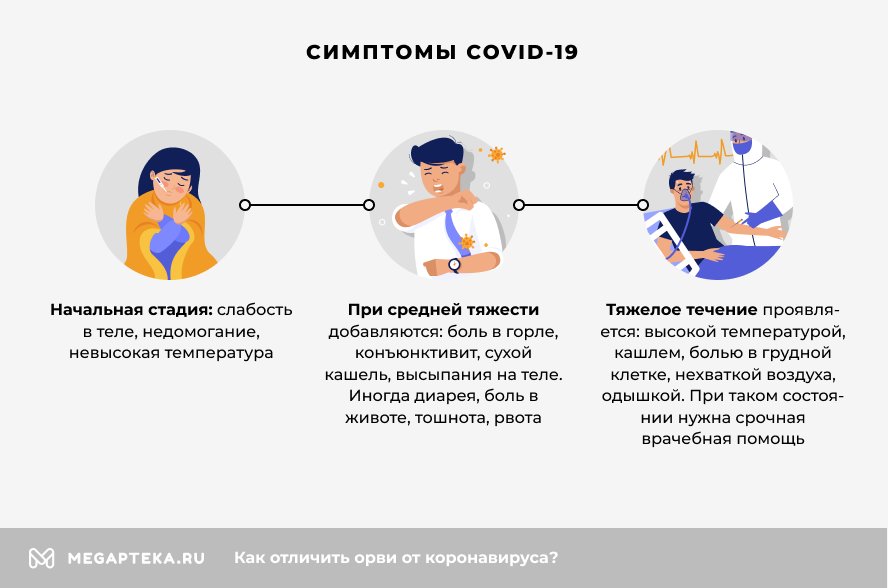
Как понять, что у тебя коронавирус COVID-19
По общим симптомам отличить Covid-19 от простуды бывает сложно даже специалистам. Поэтому при подозрении на заболевание сразу же назначаются лабораторные тесты. Только результаты анализов (но не всегда) могут окончательно подтвердить или опровергнуть диагноз. Но все же врачи обратили внимание на ряд признаков, наличие которых нередко свидетельствует о коронавирусной инфекции.
Как понять, что болен Covid-19:
- Коронавирус затрагивает все системы организма и особенно нижние дыхательные пути. Чаще всего инфекция проявляется болью в горле, жаром, кашлем, одышкой. А вот насморк встречается гораздо реже.
- Появляется чувство сильной усталости, боль в мышцах и суставах. При ОРВИ эти признаки выражены слабее.
- Отличает коронавирус и более длительное течение – если легкая форма ОРВИ длится 3-5 дней, то ковид беспокоит до 3-х недель. Состояние может опять ухудшиться, хотя по времени уже должно начаться выздоровление.
- Даже при отсутствии выраженной симптоматики у многих пациентов пропадает вкус и обоняние. Появление этого признака в большинстве случаев свидетельствует о заражении Covid-19.
Однако нередко заболевание ничем не проявляет себя и протекает без каких-либо симптомов.
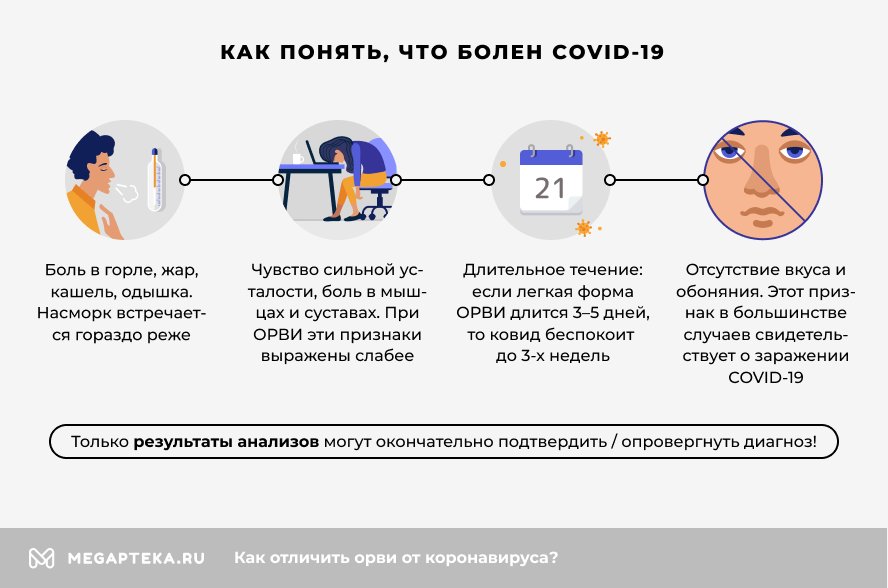
Как определить бессимптомный коронавирус в домашних условиях
- Искажение и притупление вкуса и обоняния.
- Периодическое появление беспричинной одышки при общем удовлетворительном состоянии здоровья. Она беспокоит 10-15 дней, а затем исчезает.
- Постоянная усталость.
- Диспепсические проявления – возникают из-за реакции пищеварительной системы на поражение легких.
Лечение
- Арепливир – лекарство для лечения гриппа. Требует осторожности в применении, при бесконтрольном использовании возможны нежелательные последствия.
- Гидроксихлорохин – противомалярийное средство, имеет множество побочных реакций.
- Азитромицин – антибиотик, применяемый для лечения бактериальных инфекций дыхательных путей.
- Рекомбинантный альфа-интерферон – обладает противовоспалительным и противовирусным действием. Средство безопасно, но помогает лишь при легких и среднетяжелых формах ковида.
- Арбидол – исследования показали, что препарат оказывает преимущественно симптоматическое воздействие, но выздоровление не ускоряет.
- ВОЗ, «Вопросы и ответы по COVID-19 и смежным темам здравоохранения»
- Министерство Здравоохранения Российской Федерации
- ВОЗ, «Коронавирусная болезнь (COVID-19): сходства и различия с гриппом»
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Формы и особенности коронавирусной инфекции
Согласно уже имеющимся данным, можно с уверенностью говорить, что COVID-19 протекает в пяти вариантах. Возможно, с течением времени в клиническую картину добавятся и иные формы, с характерными симптомами.
К числу основных форм и клинических вариантов относят:
- течение по сценарию ОРВИ: это легкий и благоприятный вариант, но он может быть начальной стадией заболевания, а затем переходить в иные, как правило, более тяжелые формы;
- пневмония без дыхательной недостаточности;
- пневмония с острой дыхательной недостаточностью – ОРДС;
- сепсис;
- тяжелые нарушения кровообращения: эмболия, тромбоз, ДВС-синдром.
Легкая
Самая благоприятная форма, при которой температура тела не превышает 38º С, симптомы схожи с ОРВИ, то есть также характерны головные, боли в горле, слабость, снижение работоспособности. При этом отсутствуют симптомы и признаки среднетяжелой и тяжелой формы.
Среднетяжелая
Температура тела повышается выше 38º С, увеличивается, хоть и незначительно, частота дыхательных движений – больше 22 в минуту, а при физической активности появляется одышка, и ее выраженность зависит от уровня нагрузки. При рентгенологическом или других видах визуального обследования определяется поражение легких, но масштабы невелики, то есть тяжесть пневмонии определяется как легкая или умеренная. Содержание кислорода в крови, которое называют сатурацией, не падает ниже 95%, а показатели С-реактивного белка – не более 10 г/л.

Тяжелая
О развитии такой формы COVID-19 можно говорить при увеличении частоты дыхательный движений от 30 и выше, а сатурация составляет менее 93%. Врачи оценивают индекс оксигенации, то есть процесс обмена кислорода в легких. Клиническая картина характеризуется спутанностью сознания, двигательным беспокойством на фоне тревоги и страха, нестабильностью артериального давления. На КТ и рентгенологических снимках наблюдается значительное поражение легких, что свидетельствует о среднетяжелой и тяжелой пневмонии. Лабораторные анализы крови определяют другие показатели, говорящие о нехватке кислорода в тканях, регистрируются признаки тяжелого сепсиса.
Крайне тяжелая
Высокая температура, которая не сбивается. Диагностируется острый респираторный дистресс-синдром, дыхательная недостаточность, что требует использования ИВЛ (искусственной вентиляции легких). Развивается септический шок и постепенно наступает полиорганная недостаточность. На рентгенограмме наблюдается субтотальный объем поражения легких. Как правило, именно такая форма заболевания приводит к смерти пациента.
Есть мнение, что у половины инфицированных коронавирусом болезнь себя никак не проявляет. Если же COVID-19 проявляется, то в 80% случаев это легкая форма, то есть протекает как обычное ОРВИ. И только 5% заболевших переносят COVID-19 в среднетяжелой и тяжелой форме.
Группы риска
Уже определены группы риска, куда входят пациенты, переносящие COVID-19 тяжелее и у которых выше риск развития средней и тяжелой форм. В первую очередь это пожилой возраст – 60 и более лет, наличие ожирения. Согласно полученным за время пандемии данным, у 20% перенесших заболевание в тяжелой и среднетяжелой форме, имелся сахарный диабет, у 15% – артериальная гипертония, а также другие болезни сердца и сосудов.
Диагностика

Кроме общего осмотра, определения сатурации, врач назначает следующие лабораторные анализы:
- ПЦР для выявления РНК коронавируса SARS-CoV-2;
- выявление белка-антигена;
- тест на антитела IgА, IgM и IgG к белкам SARS-CoV-2.
Инструментальные методы диагностики
Для постановки диагноза необходимо инструментальное обследование. В первую очередь начинают с пульсоксиметрии – метода, позволяющего определить уровень дефицита кислорода в крови. Если показатель сатурации падает ниже 92% – это повод для немедленного вызова скорой помощи. При сатурации 90% и ниже развивается острая дыхательная недостаточность, что также является показанием для проведения дополнительных анализов определения газов крови. В первые дни болезни рентгенография легких бесполезна, но чем дольше существует пневмония, тем информативнее метод. На рентгенограмме определяются признаки тяжелой формы пневмонии. КТ легких обладает более высокой чувствительностью. Причем настолько, что возможно получить данные еще до результатов ПЦР-анализа, такие изменения заметны даже у людей с бессимптомным течением болезни. УЗИ легких – дополняющий метод диагностики и не заменяющий рентгенографию и КТ. Стоит помнить, что ни один визуальный метод исследования не является специфичным, поэтому любые данные без ПЦР-теста являются недостаточными для постановки официального диагноза Ковид-19. ЭКГ назначается для предотвращения осложнений коронавирусной инфекции. Ведь пневмония может стать причиной развития патологий сердца, например, аритмии или даже острого коронарного синдрома.
Читайте также:

