Распухла шея от зуба
Опубликовано: 23.04.2024
Лимфоузлы, входящие в состав лимфатической системы, активно вырабатывают лимфоциты, уничтожающие болезнетворные микроорганизмы. Они являются биологическими фильтрами, очищающими от инфекции. В то же время они служат «маячками» и сигнализируют о начале инфекционного процесса.
В нормальном состоянии лимфоузлы характеризуются небольшим размером (они сопоставимы с горошиной) и совершенно незаметны для невооруженного глаза. Если же в организм проникает инфекция, то иммунная система направляет все свои силы на ее устранение. Не всегда лимфоузлам удается эффективно справиться со своей функцией и быстро избавиться от патогенной микрофлоры. В таких случаях лимфатические узлы начинают воспаляться. Такую патологию в медицине называют лимфаденитом. В основном диагностируется лимфаденит шейных лимфоузлов.
Что делать, если воспалился лимфоузел под челюстью? Прежде всего, необходимо выяснить причину, спровоцировавшую патологический процесс, и только затем можно будет начинать лечение. Не стоит игнорировать проблему либо заниматься самолечением. В таком случае могут обнаружиться нежелательные осложнения, что существенно затруднит и удлинит лечебный процесс.
Причины патологии
Если воспалился лимфоузел на шее под челюстью, то возможной причиной являются:
болезни инфекционного генезиса, поражающие ЛОР-органы и верхние отделы дыхательной системы (ангина, гайморит, тонзиллит, ларингит, фарингит, отит);
болезни, развивающиеся в полости рта (кариес, пародонтоз, периодонтит, периостит, или флюс, пульпит, гингивит, альвеолит, стоматит);
системные инфекции (корь, коклюш, паротит, именуемый в народе свинкой, ветряная оспа);
патологии, затрагивающие иммунную систему (лимфомы, лейкемия, волчанка, ВИЧ);
новообразования (доброкачественные или злокачественные) различного происхождения (атеромы, гранулемы, липомы, кисты);
инфекции, вызванные паразитической микрофлорой (лимфоретикулез, токсоплазмоз);
сбои в деятельности иммунной системы.
Следует знать, что не всегда вышеперечисленные недуги сопровождаются воспалением лимфоузлов. Довольно часто узлы остаются в нормальном состоянии даже, если болезнь находится в острой форме.
Если воспалился лимфоузел под челюстью, то в 60% случаев патологию причиняют стоматологические проблемы, в 30% -- болезни дыхательной системы. В 20% случаев причиной, из-за которой под челюстью воспалился лимфоузел и болит, является запущенный кариес, приводящий к развитию гнойного абсцесса. После удаления зуба или консервативного лечения кариеса патологические процессы в лимфоузлах прекращаются.
Но иногда именно удаление зуба способно стать провоцирующим фактором и вызвать увеличение лимфоузла. Подобная ситуация возможна, если в лунку проникнет инфекция.
Стадии развития болезни и симптоматика
Лимфаденит в своем развитии проходит 3 стадии:
стадия – лимфатические узлы приобретают вид подвижных уплотненных бугорков, при надавливании на которые проявляется боль, повышается температура, нарушается сон, обнаруживается общая слабость;
стадия (гнойный абсцесс) – лимфоузел увеличивается сильнее и болит даже, если к нему не прикасаться, из-за чего ограничивается двигательная активность челюсти, в лимфатическом узле накапливается гной, кожный покров вокруг него становится красным, постоянно держится повышенная температура;
стадия (гнойная флегмона) – опухоль распространяется на лимфоузлы, локализованные в подмышечных впадинах, боль существенно усиливается, кожа окрашивается в синий цвет, температура повышается до 40⁰.
Диагностика
Если воспалился лимфоузел под челюстью справа или слева, то врач внимательно его осмотрит, а затем направит пациента на комплексное обследование, которое включает лабораторную и инструментальную диагностику. Если у врача появится подозрение на онкологию, то необходима биопсия.
Методы лечения
Если воспалился лимфоузел под челюстью, как лечить? На выбор метода терапии влияют причина патологии и ее запущенность. В легких случаях, если устранить причину, то воспаление купируется и лимфоузел возвратится к прежним размерам. Если обнаружатся осложнения, то врач выпишет антибиотики или противовирусные медикаменты, обезболивающие, жаропонижающие и антигистаминные препараты. Также необходимо принимать витамины, чтобы укрепить защитные силы организма. Ускорить процесс выздоровления и устранить неприятные симптомы помогут средства народной медицины. Курс терапии занимает неделю-полторы.
Если же присоединится гнойная инфекция, то возникнет необходимость в операционном вмешательстве, во время которого хирург вскроет воспалившийся лимфатический узел и выкачает гной. К счастью, подобная ситуация встречается крайне редко.
Из этой статьи Вы узнаете:
- почему опухла щека после удаления,
- сколько держится отек щеки или десны,
- о чем говорит температура после удаления зуба.
Статья написана хирургом-стоматологом со стажем более 19 лет.
Если у вас после удаления зуба опухла щека – это в большинстве случаев является неблагоприятным симптомом развития воспаления, например, это может говорить о развитии альвеолита (нагноении кровяного сгустка в лунке удаленного зуба). К отеку щеки могут также привести – формирование гематомы по переходной складке, формирование гнойного абсцесса на десне в области удаленного зуба и др. причины.
Однако в ряде случаев отек после удаления зуба может быть и закономерным, не требуя повторного обращения к врачу. Как вы наверное знаете – отек мягких тканей после травмы или хирургической операции является нормой, и поэтому он логичен и после сложного удаления зуба (например, когда удаление проводилось с проведением разреза десны и выпиливанием корней зуба бормашиной).
Отек щеки после удаления зуба мудрости –
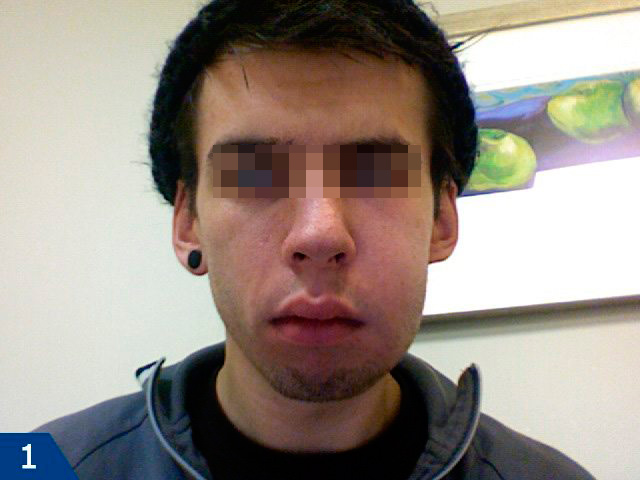
Причем некоторые пациенты предъявляют жалобы только на то, что у них опухла десна после удаления зуба, и видимого отека щеки у них нет. Появление припухлости десны имеет те же самые причины (как и при отеке щеки), просто здесь имеют место особенности течения воспалительного процесса – в зависимости от локализации воспалительного очага. Например, если воспалительный очаг расположен ближе к переходной складке (т.е. месту переходу слизистой оболочки десны в щеку), то это с большей вероятностью приведет к появлению отека мягких тканей лица.
Ниже мы подробно разберем случаи – когда появление отека вполне закономерно и не представляет опасности, а также ситуации, в которых вам необходимо срочно обратиться к хирургу-стоматологу на повторный осмотр.
В каких случаях отек щеки может быть нормой –
Обратите внимание, что отек щеки может появиться не только сразу после удаления зуба (или на следующее утро), но и лишь спустя несколько дней. Последний вариант развития событий уже будет точно свидетельствовать о развитии воспаления. Поэтому нормой может быть возникновение отека щеки или десны – именно в первые часы после удаления, либо на следующее утро. Когда это может быть нормальным:
-
После сложного удаления зуба –
в этом случае удаление зуба часто сопровождается разрезами десны, выпиливанием костной ткани бормашиной, вывихиванием корней зуба специальными элеваторами. Все это приводит к значительной травме костной ткани, а также мягких тканей десны. И поэтому вполне естественно, что после сложного удаления у вас может быть отек, и это особенно часто происходит – когда речь идет о сложном удалении зубов мудрости.
Как выглядит сложное удаление зуба мудрости –
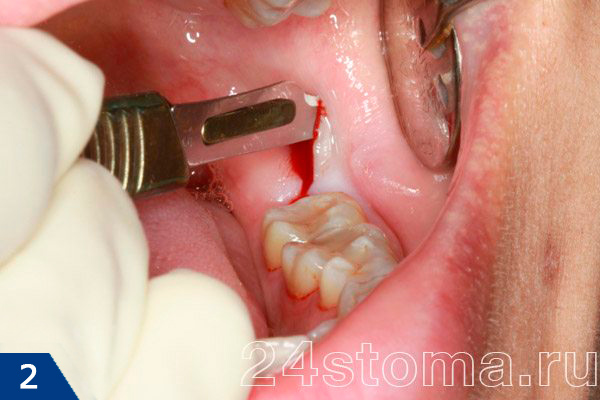
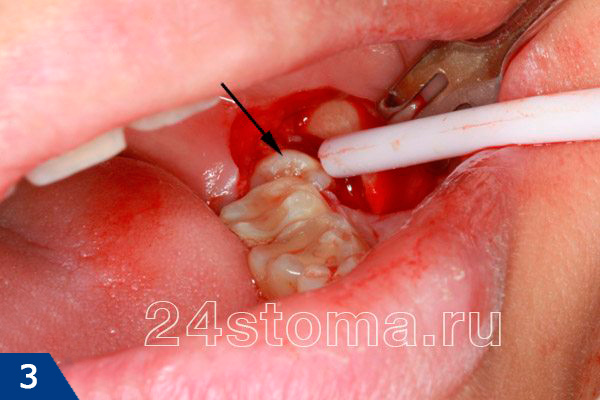
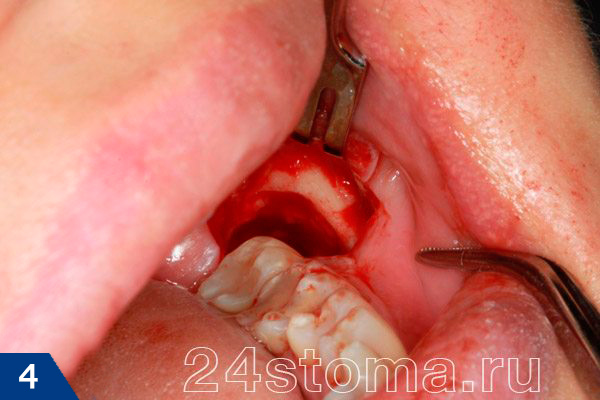
Причем, если у вас после удаления 8-го зуба опухла щека, то появление отечности окружающих мягких тканей может постепенно привести не только к асимметрии лица, но и к временному затруднению открывания рта, а также болезненному глотанию. Поэтому по правилам – врач после сложного удаления зуба всегда обязан назначить пациента на повторный осмотр (уже на следующий день), чтобы не пропустить развитие воспалительных осложнений.
После удаления зубов мудрости –
отек может появиться не только после сложного удаления зуба мудрости, но и если удаление 8-го зуба было относительно простым. Дело в том, что при небольшой длине тела нижней челюсти, при небольшом размере верхней челюсти – зубы мудрости могут частично находиться как бы уже в глубине мягких тканей (подвижных мягких тканей полости рта). Такой зуб может удалиться легко, но при такой локализации 8-х зубов – легко может возникнуть и отек мягких тканей.
Когда зуб удалялся на фоне воспаления –
если зуб удалялся на фоне гнойного воспаления (т.е. у вас на момент удаления могли присутствовать такие симптомы как – припухлость десны, боль при накусывании зуб, наличие свища на десне с гнойным отделяемым). По правилам, в этом случае врач после удаления должен промыть рану антисептиком, положить в лунку удаленного зуба лекарство (Альвожель), а также назначить антибиотики для профилактики нагноения кровяного сгустка в лунке.
Развитие отека мягких тканей в этом случае связано с тем, что любая хирургическая операция на воспаленных тканях всегда приводит к более выраженному отеку. Т.е. в данном случае отек необязательно будет свидетельствовать о развитии осложнения. Но с другой стороны (даже при профилактическом назначении антибиотиков) – нарастающий отек щеки также может свидетельствовать и об осложнении, требующем визита к врачу.
Если вам делали разрез десны –
если зуб был удалялся на фоне боли и воспаления, то на десне или в области переходной складки мог присутствовать воспалительный инфильтрат (небольшая припухлость). Проведение разреза в данном случае имеет цель – 1) дать выход гною, если гнойный абсцесс уже сформировался, 2) предотвратить образование абсцесса уже после удаления зуба. Разрез делается по центру инфильтрата, обычно внутрь него вставляется дренаж из тонкой резины.
Проведение разреза в области переходной складки (т.е. там где десна переходит в щеку) – всегда может привести к появлению или увеличению уже имеющегося отека щеки. По правилам, если врач проводит вскрытие абсцесса по переходной складке – пациент всегда должен назначаться на повторный осмотр на следующий день. Если инфильтрат был вскрыт, а гноя получено не было, то при отсутствии со стороны пациента жалоб – последнему иногда рекомендуется самостоятельно убрать дренаж из раны через несколько дней (24stoma.ru).
Вскрытие абсцесса по переходной складке –
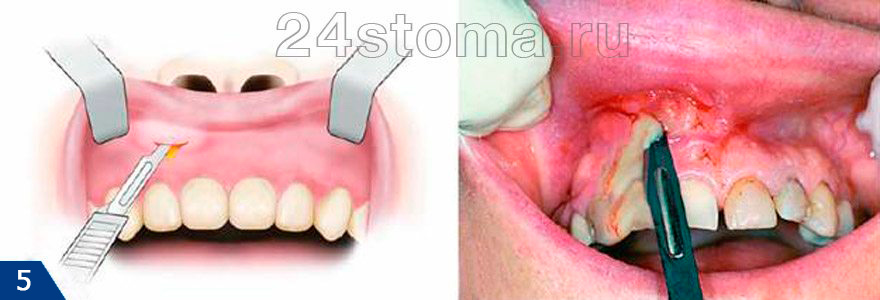
Определенные группы пациентов –
жалобы на то, что после удаления зуба распухла щека – очень часто возникают и у определенных групп пациентов. Например, к появлению отека после удаления зуба предрасположены гипертоники, а также люди со значительным количеством подкожно-жировой клетчатки на лице. У этих пациентов отек щеки может появиться и после обычного простого удаления.
Какие симптомы в данном случае будут свидетельствовать об отсутствии воспалительных осложнений –
Как мы уже сказали выше: отек после удаления зуба обычно появляется либо уже через несколько часов после вмешательства, либо на следующее утро. Соответственно, уже только на протяжении следующего дня можно будет сделать робкие выводы о том – есть ли причина беспокоиться или нужно срочно бежать к врачу на повторный осмотр. Давайте рассмотрим признаки, которые свидетельствуют о том, что развитие отека не требует неотложного вмешательства –
- Появившийся отек не слишком выражен и не имеет тенденции к увеличению. Последнее означает, что отек, возникший на следующее утро после удаления зуба отек, не должен еще больше увеличиться к вечеру. А вот если отек имеет тенденцию к дальнейшему увеличению – это плохой прогнастический признак. Также не очень хорошим признаком является уплотнение мягких тканей, т.е. в норме отечные ткани должны быть мягкими, но если в центре отека появляется уплотнение тканей (инфильтрат), то это признак нагноения.
- Если у вас нет температуры, особенно нарастающей –
если у вас на момент удаления зуба не было повышенной температуры, то в норме она не должна быть повышенной и на следующий день после удаления. При этом небольшая температура до 37,5 вечером в день удаления (после сложного удаления или удаления на фоне воспаления) – считается нормальной. Если же повышенная температура у вас была и до удаления, то со следующего дня она должна начать прогрессивно снижаться.Если же повышенная температура после удаления зуба появилась уже только на следующий день или еще позже – это с высокой вероятностью свидетельствует о развитии осложнений и требует незамедлительного обращения к врачу.
- Если у вас нет выраженной боли, особенно нарастающей –
после простого удаления поболеть может всего 1 день, после сложного – в норме всего несколько дней. Появление сильной боли и продолжительные боли в течение 4-7 дней говорят лишь о излишней травматичности удаления, и это уже вопрос к навыкам врача. В любом случае в норме боль должна с каждым днем прогрессивно уменьшаться, но если боль не уменьшается или происходит ее – это симптом развития осложнений.
- Лунка должна закрыта плотным кровяным сгустком –
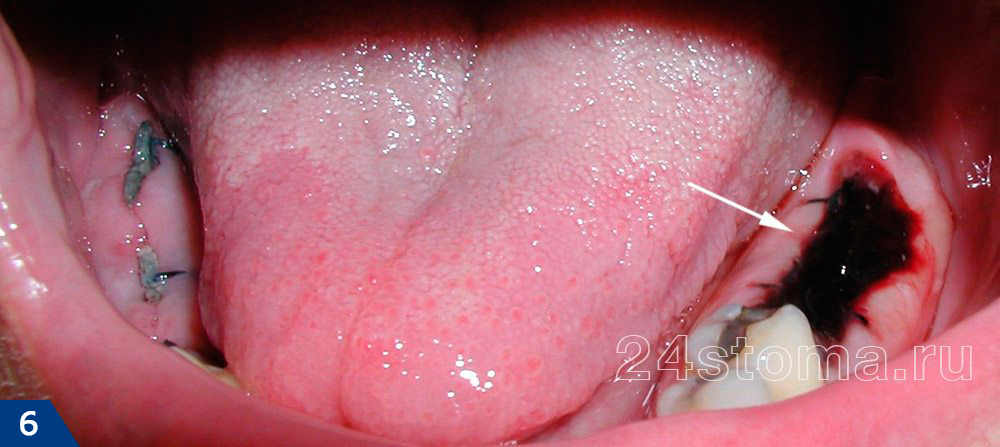
после удаления лунка заполняется кровью, которая сразу же сворачивается, формируя в лунке удаленного зуба кровяной сгусток. В ряде случаев сгусток может не сформироваться, или он может выпасть из-за того, что пациент слишком сильно полоскал рот. Отсутствие в лунке кровяного сгустка неминуемо приведет к развитию альвеолита (воспаления лунки удаленного зуба).Свежий сгусток в норме имеет темно-бордовый цвет, но через какое-то время на его поверхности появится белесоватый или серовато-желтый фибринозный налет (это нормально и не говорит о воспалении). Сгусток должен быть плотным, без неприятного запаха. Обратите внимание как должен выглядеть кровяной сгусток в день удаления и через несколько дней после (рис.6-7).
Как в норме должен выглядеть кровяной сгусток –
![Белой стрелкой показан вид свежего кровяного сгустка (в день удаления) - после удаления 2 зубов на нижней челюсти]()
![Вид кровяного сгустка в лунке удаленного зуба через несколько дней после удаления (поверхность сгустка покрыта белесоватым фибринозным налетом, это норма)]()
После удаления зуба опухла щека: что делать
таким образом, давайте резюмируем… если возникший отек щеки – 1) мягкий на ощупь и не имеет тенденцию к увеличению и уплотнению, 2) если отсутствует температура, затруднение открывание рта и болезненное глотание, 3) если лунка закрыта плотным кровяным сгустком, 3) если нет сильной или постоянной ноющей боли в области лунки удаленного зуба, то в принципе мы не видим показаний для срочного визита к стоматологу на повторный осмотр.
Сколько держится отек после удаления зуба –
На этот вопрос нет усредненного ответа, т.к. многое зависит от степени травматичности проведенного удаления, особенностей организма. У некоторых пациентов отек щеки может сохраняться только несколько дней, а у других – может наблюдаться и в течение недели. Проблема тут заключается в том, что после травматичного удаления (особенно с выпиливанием корней бормашиной) – очень часто в лунке удаленного зуба очень долгое время может протекать вялотекущее воспаление.
В этом случае может быть лишь небольшой дискомфорт или вообще отсутствие болезненности, но отек в этом случае может держаться достаточно долго. Поэтому после сложного удаления всегда стоит показываться врачу на повторный осмотр, чтобы посмотреть – в норме ли лунка удаленного зуба и кровяной сгусток в ней. Кстати, можно сделать и так, чтобы отек прошел быстрее.
Как снять отек после удаления зуба –
Итак, если если появление отека связано с травматичным удалением или проведением разреза по переходной складке – мы можем заметно увеличить скорость его уменьшения. Дома это можно сделать при помощи компрессов с раствором димексида (разводится 1:4 или 1:5, т.е. чтобы получилась 20 или 25% концентрация). Разводится димексид при помощи чуть теплой кипяченой воды.
Разведенным раствором пропитывается марлевая повязка и прикладывается к месту отека на 20 минут. Поверх марлевой повязки укладывается слой пищевой пленки, и далее при помощи бинта фиксируется на голове. Процедуру можно делать 1-2 раза в день, продолжительность процедуры 20 минут. Важный момент – поверх пищевой пленки в данном случае нельзя класть плотную ткань или полотенце (это обычно делают, чтобы сделать компресс тепловым). При воспалении тепловой компресс может нанести вред.
В каких случаях необходимо срочно идти к врачу –
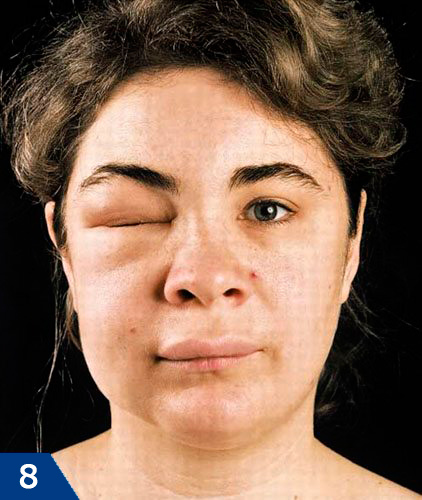
Существует ряд симптомов, которые в хирургии свидетельствуют о развитии неблагоприятных последствий, т.е. воспалительных осложнений. Ниже мы перечислим основные симптомы, при возникновении которых вы должны незамедлительно обратиться к хирургу-стоматологу.
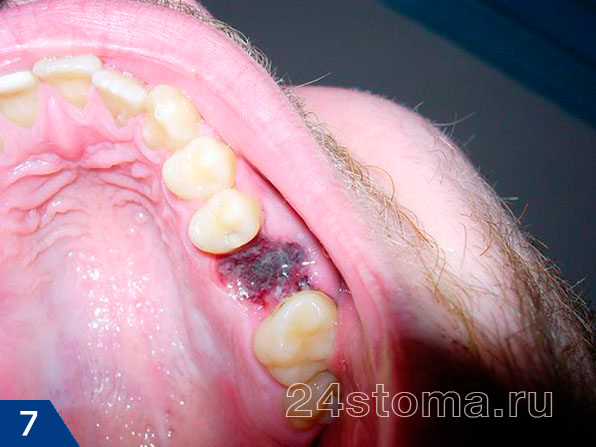
- Возникший отек продолжает увеличиваться в размерах –
если на утро после удаления у вас появился отек и в течении этого дня он продолжил увеличиваться – это неблагоприятный симптом прогрессирования воспаления. В этом случае сидеть и ждать чего-то просто бессмысленно. На рис.8 вы можете увидеть распространение отека даже на подглазничную область, что произошло после удаления клыка на верхней челюсти.
- В центре отека появилось уплотнение (инфильтрат) –
безопасный отек всегда должен быть мягким на ощупь, в центре него не должно быть уплотнения (инфильтрата). Кроме того кожа над отеком не должна быть напряжена, не должна быть покрасневшей или горячей на ощупь. Появление инфильтрата в центре отека свидетельствует о развитии нагноения.
- Имеется постоянная сильная боль без признаков ее уменьшения –
и тем более, если боль продолжает увеличиваться… Помните, что сильные боли нормальны только после сложного удаления с выпиливанием кости (в течение 1-2 дней), во всех других случаях – это неблагоприятный симптом.
- Припухлость и болезненность десны –
если у вас в проекции удаленного зуба по переходной складке (т.е. там где десна переходит в щеку) появился плотный, болезненный при надавливании инфильтрат, то это признак формирования гнойного абсцесса. Это легко можно определить прощупав пальцем переходную складку.
- Увеличение температуры тела –
повышенная температура, особенно не имеющая тенденцию к уменьшению – это неблагоприятный симптом, который является признаком развития нагноения в области лунки удаленного зуба или формирования гнойного абсцесса по переходной складке (например, в результате нагноения гематомы).
- Затрудненное открывание рта и болезненное глотание –
если у вас появились эти симптомы, то мы рекомендуем вам незамедлительно обратиться к хирургу-стоматологу (пусть даже в другой клинике). Это может быть признаком очень тяжелых осложнений, и в случае их развития потребовать лечения в стационаре. - Отсутствие или некроз кровяного сгустка –
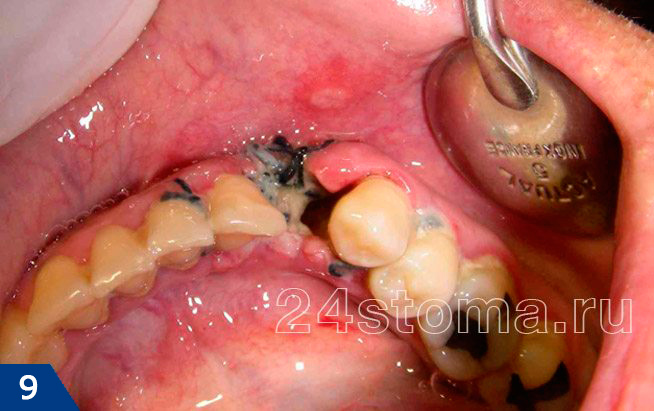
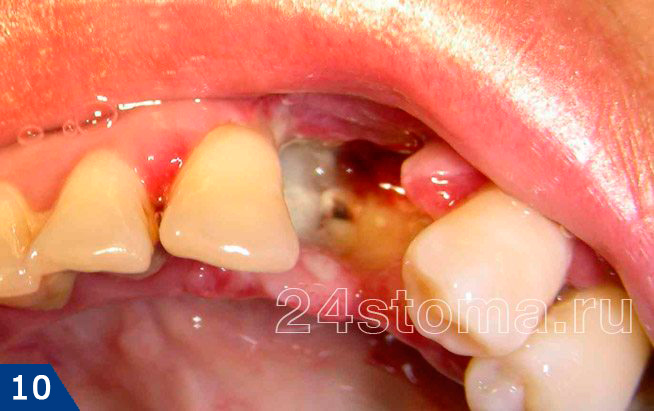
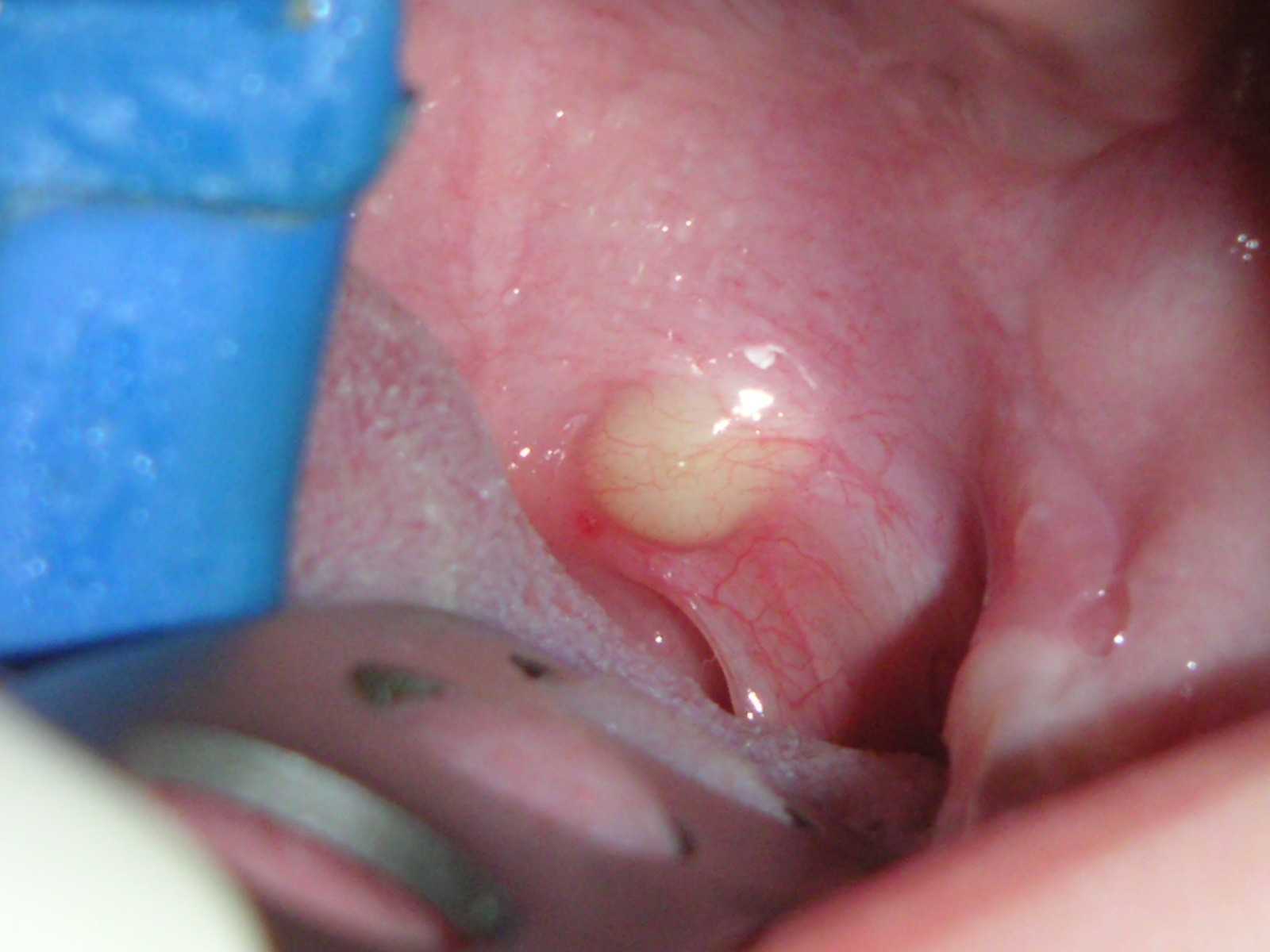
если в лунке удаленного зуба отсутствует сгусток, или если лунка заполнена рыхлым распавшимся кровяным сгустком и пищевыми остатками (в этом случае из лунки будет идти неприятный запах, будет болевой синдром), то это говорит о развитии альвеолита – воспаления лунки. Если у пациента отек щеки ил десны после удаления зуба появились не сразу, а только через 3-4 дн – это с высокой вероятностью свидетельствует о нагноении кровяного сгустка в лунке.Альвеолит лунки удаленного зуба –
![Альвеолит лунки удаленного зуба]()
![Альвеолит лунки удаленного зуба]()
При развитии альвеолита бессмысленно полоскать рот антисептиками или принимать антибиотики, вы можете месяц пить обезболивающие таблетки – все это будет бесполезным. Врач должен очистить лунку от некротического распада кровяного сгустка и пищевых остатков, промыть лунку антисептиками и положить в нее специальное лекарство. Надеемся, что наша статья: Что делать если опухла щека после удаления зуба – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по хирургической стоматологии,
2. На основе личного опыта работы хирургом-стоматологом,
3. National Library of Medicine (USA),
4. «Амбулаторная хирургическая стоматология» (Безруков В.),
5. «Пропедевтика хирургической стоматологии» (Соловьев М.).
Периостит — это воспаление надкостницы. Применительно к челюсти периостит часто называют флюсом и выражается он в опухании десны, и сильной болью.
Виды периостита
Периостит, в зависимости от природы воспалительного процесса, делится на острый и хронический. Острый периостит, в свою очередь, также подразделяется на несколько форм.
Острый серозный периостит
Данный периостит развивается в течение 1-3 дней. Он проявляется в виде отека мягкой ткани лица, флюс при этом находится рядом с больным зубом. Чаще всего такое периостит является результатом перелома или ушиба, из-за чего он носит название травматического периостита. Воспалительный процесс при остром серозном периостите стихает быстро, зачастую без вмешательства извне.
Острый гнойный периостит
Для данного периостита характерны сильные, пульсирующие боли, распространяющиеся на область виска, уха и глаза. Слизистая отекает и краснеет, поднимается температура. Гной постепенно накапливается, и увеличивается интенсивность симптомов. Такой периостит может возникнуть по любой причине.
Диффузный острый периостит
Для него характерна сильная боль и общая интоксикация организма. У человека повышается температура, появляется слабость во всем теле, пропадает аппетит. Воспалительный процесс при этом распространен очень широко.
Хронический периостит
Данная форма заболевания встречается намного реже, чем острые периоститы. Чаще всего он развивается на нижней челюсти. Хронический периостит легко узнать по плотному отеку, который при этом не изменяет черты лица. В области флюса слегка утолщается кость, рядом увеличиваются лимфоузлы. Хронический периостит протекает скрыто по несколько месяцев или лет, иногда обостряясь и принимая симптомы острой формы.
Причины периостита
Периостит – достаточно распространенная проблема, и причин для его возникновения достаточно много.
Произойти подобное может по следующим причинам:
- Из-за травмы зуба или тканей вокруг него – это может вызвать воспаление костной ткани или появление внутренней гематомы;
- Сильно запущенный кариес, переросший в пульпит или периодонтит, когда бактерии поражают корень зуба и ткани вокруг него;
- Некачественное лечение кариеса или пульпита, либо удаление зуба – в общем, стоматологическое вмешательство, которое так или иначе занесло инфекцию в надкостницу;
- Воспалившийся десневой карман. Карманы сами по себе образуются только при воспалении десен, и они постепенно заполняются остатками пищи и налетом, что в итоге и приводит к воспалению;
- Недостаточная гигиена ротовой полости;
- Фурункулез или ангина;
- Обширные инфекционные заболевания, из-за которых инфекция попадает в надкостницу через кровь или лимфу.
Общие симптомы и развитие периостита
Практически у любой формы острого периостита, а также у обострения хронического периостита, есть определенные общие симптомы:
- Острая сильная боль в области больного зуба, переходящая на шею и на голову;
- Сильная опухоль щеки;
- Боль при давлении на проблемный зуб;
- Покраснение и опухоль нижнего века, крыльев носа, губ;
- Покраснение десны рядом с проблемным зубом;
- Повышение температуры;
- Общая слабость.
Некоторым появление флюса кажется внезапным, но на самом деле развитие периостита – это процесс постепенный, хотя и достаточно быстрый.
- Первая стадия – боль во время приема пищи в определенном зубе;
- Вторая стадия – появление на десне вокруг проблемного зуба покраснения, а затем и припухлости. Если лечение не начато, то припухлость превращается в гнойник;
- Третья стадия – сильный отек щеки, губы и подбородка со стороны возникновения флюса;
- Четвертая стадия – резкое повышение температуры, пульсирующая боль, отдающаяся в уши и виски.
Все это может произойти буквально за несколько дней. Если медицинской помощи не будет, то гнойник может прорваться, и симптомы пропадут, но воспаление в зубе и костной ткани продолжится, и флюс появится снова. Так что лечение этого заболевания просто необходимо.
Статистика острого периостита
На острый периостит у различных ученых собрано немало статистических данных. Данное заболевание встречается в 5,2-5,4% случаев от всех обращений в стоматологию, при этом среди тех, кто лечится на стационарном лечении периостит диагностируется у 20-23% больных. Острая форма среди всех заболевших периоститом встречается в 94% случаев.
Периостит нижней челюсти наблюдается чаще, в 58,9 процентах случаев, обычно поражается вестибулярная поверхность челюсти. Особенно периоститу подвержены мужчины в возрасте от 16 до 40 лет.
Среди острых форм периостита наиболее распространен гнойный – он встречается в 63% случаев. Реже встречается серозный, а еще реже – диффузный.
Острому одонтогенному периоститу предшествуют следующие заболевания:
- 73,3% случаев – обострение хронической формы периодонтита;
- 18,3% - альвеолиты;
- 5% - проблемы с прорезыванием зуба мудрости;
- 1,7% - радикулярные кисты челюстей;
- 1,7% - травматическая операция удаления зуба.
У 92% больных острым периоститом повышается температура тела. Из этих 92% у 20% происходит повышение до 37-37,5 градусов, у 28% - до 38 градусов и у 44% - выше 38 градусов.
Диагностика периостита
Установить диагноз флюс не очень сложно – обычно для этого достаточно просто осмотра больного, хотя может потребоваться рентгенологическое исследование и различные лабораторные анализы, чтобы определить стадию и степень распространения воспалительного процесса.
Дифференциальная диагностика
При диагностике периостита важно отличить его от:
- Острого периодонтита. При периодонтите припухлость локализуется строго вокруг причинного зуба. При периостите же она может захватить соседние зубы;
- Различных абсцессов, лимфаденитов и флегмон. Все эти заболевания характеризуются плотными образованиями в мягких тканях шеи и лица, кожа над которым покрасневшая и лоснящаяся. При периостите же ткани размягчаются, в слизистой возникает флюктуация, некоторые области лица опухают без натяжения тканей и покраснения;
- Острого сиалоаденита. При сиалоадените зубы пациента здоровы, и из слюнных желез выделяется гнойный экссудат. При периостите обязательно поражен хотя бы один зуб, а выделений из слюнных желез не наблюдается;
- Острого осмеомиелита. При остеомиелите альвеолярный отросток утолщается не с одной, а с обеих сторон, также отмечается очень сильная слабость, озноб, лихорадка, высокая температура и головные боли.
Лечение периостита
Лечение на ранних стадиях
На первой стадии флюса гнойник, как правило, еще отсутствует, и лечение возможно без хирургического вмешательства. Пациенту прописываю обезболивающие и противовоспалительные антибиотики, но самостоятельно их применять не рекомендуется – лучше лечиться под наблюдением специалиста. Также именно врач принимает решение, сохранять или удалять зуб. К сожалению, на этой стадии многие не обращают на периостит внимание, и он быстро развивается дальше.
Хирургическое лечение
Если до образования гнойника не обратится к врачу, то в дальнейшем лечить периостит придется хирургическим способом.
При образовании гнойника лечение периостита проходит по следующей схеме:
- Обезболивание;
- Осуществление рядом с больным зубом небольшого разреза. Разрезается десна и, в случае необходимости, костная ткань, и гной выпускается наружу;
- После того, как гной вышел, воспаленная зона тщательно обрабатывается;
- Чтобы продолжить отток гноя, в надрез укладывает дренаж. Это необходимо, чтобы до полного выхода гноя очаг флюса не зажил;
- Одновременно с этим пациенту прописываются антибиотики для снятия воспаления;
- После того, как гной вытечет полностью, стоматолог удаляет дренаж и принимается за восстановление костной ткани. Десна при этом заживает сама, либо, если вмешательство было сильным, зашивается;
- Если зуб сильно разрушен, то его удаляют. Если же стоматолог определяет, что его можно спасти, то производится соответствующее лечение.
Лечить флюс можно только в кабинете стоматолога, под чутким контролем специалиста и с применением необходимых антисептических и обезболивающих препаратов. Самостоятельное вскрытие флюса может привести к более серьезному заражению.
Если же флюс не будет вовремя вылечен, то гной проникнет в межмышечное пространство и лицевые отделы, спустится к шее и проникнет во внутренние органы. В итоге сформируется флегмона – разлитое гнойное воспаление, чрезвычайно опасное для жизни человека.
Лечение антибиотиками
Самостоятельно лечить периостит антибиотиками специалисты категорически не рекомендуют. Правильно подобрать антибиотик сможет только стоматолог, после оценки состояния больного зуба и степени развития воспаления. Все антибиотики подбираются в индивидуальном порядке, а к ним в комплексе назначаются другие противовоспалительные и обезболивающие препараты, а также средства, снижающие вредное влияние антибиотиков на внутренние органы. Так что даже если вы уже лечили флюс и знаете, какие антибиотики нужно от него пить, все равно стоит обратиться за консультацией к врачу.
Обычно врач назначает антибиотики на самой ранней стадии периостита, когда гнойник еще отсутствует. В этом случае, скорее всего, удастся вообще обойтись без хирургического вмешательства, так как антибиотики сами снимут воспаление.
Если же флюс уже перешел в гнойную форму, то без хирургии не обойтись. Однако антибиотики пригодятся и здесь – после удаления гнойника врач прописывает курс лекарств для снятия боли и воспаления, и среди них также есть антибиотики.
При периостите чаще всего прописывают:
- Цифран;
- Линкомицин;
- Доксициклин;
- Ампиокс;
- Амоксилав.
Дозировку назначает только стоматолог, в зависимости от общего состояния здоровья пациента и тяжести периостита.
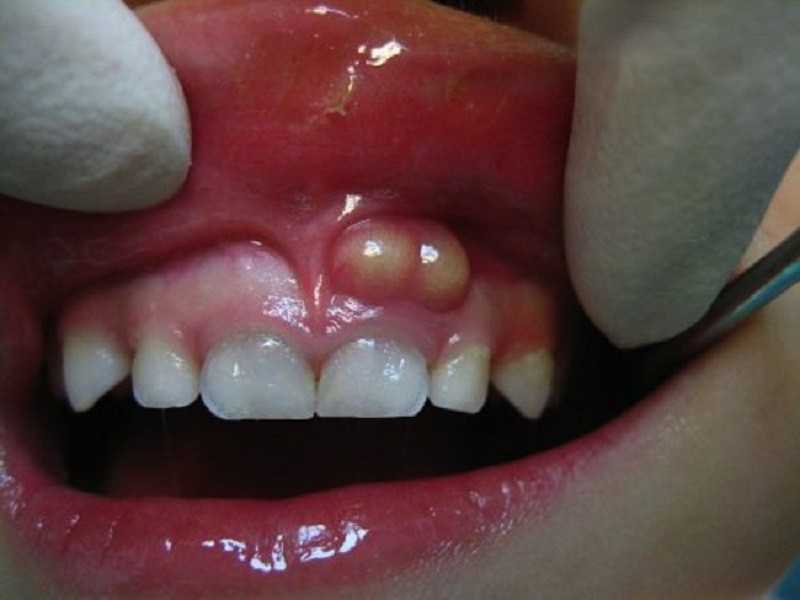
Лечение периостита в домашних условиях
Самолечение периостите – это то, чем заниматься точно не следует. Больной зуб не может быть вылечен ни обезболивающими средствами, ни полосканиями содой, ни самостоятельным приемом антибиотиков. Возможно, вы сумеете снять воспаление, однако патологические процессы в зубе продолжатся, и в итоге флюс появится снова, либо инфекция вообще распространится глубже в организм и приведет к непоправимым последствиям. Кроме того, самолечением вы можете себе только навредить. Все народные средства от флюса могут только временно облегчить боль – их разумно применять если вы не можете посетить врача прямо сейчас. Но лучшим вариантом будет как можно быстрее записаться на прием.
Чтобы не ухудшить свое состояние, специалисты рекомендуют соблюдать ряд правил при обнаружении у себя симптомов периостита:
- Ни в коем случае не делайте себе согревающие компрессы. Тепло только ускоряет распространение гноя, что может стать причиной серьезных осложнений;
- Не пейте антибиотиков без рецепта врача;
- Не пейте обезболивающие минимум за три часа до визита к стоматологу – иначе вы можете затруднить постановку диагноза;
- После того, как вам в клинике разрежут флюс, не принимайте для снятия боли и сбивания температуры аспирин – он способен спровоцировать кровотечение.
Помните, что периостит – это коварное и опасное заболевание. Справиться с ним может только стоматолог, а без должного лечения он может спровоцировать распространение гноя по всему организму и вызвать нарушения в работе внутренних органов. При первых же признаках периостита идите к врачу – и, возможно, удастся провести лечение без хирургического вмешательства, одними только медикаментами.
Отзывы в интернете: Как проходит лечение флюса
Лечение флюса, или периостита, многим кажется чем-то очень страшным – люди на интернет-форумах пишут, что зачастую готовы терпеть боль, лишь бы не резать щеку. Но самом деле лечение флюса – совсем не такое страшное. Для вас мы собрали отзывы с различных сайтов и форумов, чтобы вы убедились в этом самостоятельно.
Екатерина, 34 года: Флюс мне лечили быстро и совсем безболезненно – поставили укол, аккуратно разрезали, а потом прописали антибиотики, чтобы снова щеку не раздуло. Сразу после операции немного поболело, но все быстро успокоилось.
Олег, 26 лет: Я долго не шел лечить флюс, щека совсем распухла, была высокая температура, все сильно болело, но из-за работы не было времени сходить к врачу. Когда наконец добрался, воспаление было уже очень сильное. Но врач говорит, что все обошлось. Разрезали быстро, под анестезией, ничего не почувствовал. Антибиотики пить не стал, дома только принимал пару дней обезболивающее, все зажило само.
Ирина, 30 лет: У меня флюс вылез после удаления зуба. Я сильно испугалась, в ту же клинику не пошла, обратилась к другому стоматологу. Флюс был не сильный, резать ничего не стали, прописали антибиотики. Сказали пропить пару дней, если воспаление не спадет, снова прийти к ним, придется резать. К счастью антибиотики помогли, я еще дополнительно полоскала водой с солью, и все быстро прошло.
Как видите, лечить флюс совсем не страшно и не больно, а вот затягивать с его лечением точно не стоит.
Лечение периостита народными средствами
На самой ранней стадии в дополнение к антибиотикам можно применять народные средства:
- Смесь соли и соды с водой для полоскания;
- Полоскания рта спиртовой настойкой чайной ложки календулы, растворенной в стакане воды;
- Настой мелиссы;
- Настой шалфея и горчичника;
- Смесь настоя шалфея и зеленого чая;
- Отвар из коры дуба, листьев крапивы, листьев шалфея и корня аира. Всех компонентов нужно взять по 10 граммов, смешать, насыпать в емкость, залить одним литром кипятка и настоять два часа. Потом раствор процедить и полоскать рот каждые два часа;
- «Лечебные сигареты». Для их изготовления соберите и засушите растение кошачья лапка, мелко ее измельчите и засыпьте в папиросную бумагу, скрученную в трубочку в форме сигареты. Эту «сигарету» нужно дать покурить больному флюсом. В легкие дым вдыхать не нужно, им достаточно наполнять ротовую полость. Данное необычное средство хорошо снимает боль и воспаление;
- Можно полоскать рот раствором хлорофиллита, столовую ложку которого нужно развести в стакане теплой воды. Этот раствор отлично обеззараживает.
- Возьмите по чайной ложке сахара, черного перца и соли, добавьте в смесь столовую ложку уксуса, нагрейте ее, разбавьте стаканом теплой воды и полощите рот. Средство имеет неприятный вкус, но помогает справиться с флюсом;
- В литре кипятка заварите 60 граммов березовых почек и такое же количество дудника, барвинка и перечной мяты. Полощите рот этим отваром шесть раз в день;
- При сильных болях целый день осторожно жуйте прополис, стараясь сильно не нагружать больной зуб. Также с воспалением хорошо справляется 5% вытяжка прополиса на спирте – ей нужно смазывать десны до исчезновения боли;
- Залейте стаканом кипятка 20 граммов травы руты и настаивайте 20 минут, а затем используйте для полосканий рта;
- 20 граммов высушенного и измельченного корня аира залейте 0,5 литрами кипятка, и каждый день после еды полощите рот горячим средством;
- Прикладывайте к флюсу сваренный в течение двух минут и остуженный лист капусты;
Выжмите из репчатого лука сок, смочите в этом луке ватный тампон и прикладывайте его к месту образования флюса. Репчатый лук является отличным природным антибиотиком;
Помните, что все эти средства – только дополнение к основной терапии, и ни в коем случае не смогут ее заменить.
Периостит у детей – советы родителей
Флюс у детей – не такое уж редкое явление, и зачастую родители теряются и не знают, что делать. Многие мамы хотят избавиться от периостита полосканиями, и не подвергать ребенка стрессу от похода к врачу. Но более опытные родители на интернет-форумах советуют ни в коем случае не затягивать, а вести малыша к стоматологу как можно скорее – флюс легко может поразить зачатки постоянных зубов и вызывать очень сильное воспаление, и никакие полоскания тут не помогут.
При флюсе у ребенка у родителей часто встает вопрос – попытаться вылечить осторожно, сохранив молочный зуб, или же дергать его. На самом деле опытные мамы советуют в случае флюса не бороться за молочный зуб – при попытках устранить воспаление в надкостнице можно повредить зачаток постоянного, да и для ребенка будет стрессом вскрывание десны – уж проще просто выдернуть проблемный зуб.
Прописанные врачом антибиотики родители на форумах тоже советуют пить – так ребенку будет намного легче перенести воспаление, а, возможно, оно и спадет само на фоне приема лекарств, и резать ничего не придется.
Профилактика периостита
Главная причина периостита – это запущенность зубов, недостаточная гигиена и кариозные процессы. Так что чтобы избежать развития флюса, нужно соблюдать следующие правила:
- Чистите зубы дважды в день. Используйте не слишком жесткую зубную щетку, чтобы не травмировать эмаль и десны. После каждого приема пищи прополаскивайте рот водой или специальными ополаскивателями;
- Регулярно (желательно один-два раза в год) бывайте у стоматолога для профилактического осмотра, чтобы он мог вовремя заметить кариес. Также во время этих осмотров полезно будет делать профессиональную гигиену полости рта для очистки зубов от камня;
- Ешьте больше фруктов и овощей, для укрепления десен и зубной эмали. А вот количество сладкого постарайтесь ограничить.
Содержание:
- Возможные причины
- Стоматологические причины воспаления лимфоузлов на подбородке
- Как понять, что проблема в лимфоузлах
- Диагностические мероприятия
- Как лечат лимфоузлы
- Профилактические меры

При воспалении лимфатических узлов на подборке важно пройти комплексное медицинское обследование. Это состояние могут сопровождать многие заболевания, как имеющие отношение к области стоматологии, так и не сопряженные с ней.
Лимфоузлы — периферические органы лимфосистемы. Они выполняют функции биологического фильтра. Проходя через их ткани, лимфа поступает в разные части тела и внутренние органы.
Если лимфоидная структура увеличилась, значит, есть воспалительный процесс. Нужно как можно скорее выяснить, с какими функциональными нарушениями он связан. Это позволит составить эффективный лечебный план и предотвратить развитие тяжелых осложнений.
Возможные причины
Лимфосистема — основа иммунитета. Она не дает распространяться патологическим микроорганизмам, блокирует протекание многих болезненных процессов. При различных заболеваниях лимфоциты начинают активно размножаться, чтобы замедлить воспаление. Тогда лимфоузлы увеличиваются.
Если «разрастаются» структуры, локализующиеся под челюстью и в области шеи, скорее всего, речь идет об инфекции , то есть нарушение обусловлено бактериями. Но иногда состояние возникает и при отсутствии инфекции.

Среди самых распространенных инфекционных причин:
- Простуда, вирусы. Их возбудители поражают ЛОР-органы, наблюдается общая интоксикация. По такому сценарию протекают ангины, фарингит, тонзиллит, ОРВИ, ОРЗ, гайморит, отит и пр.
- Туберкулез. При лимфадените вся шея опухает. В запущенных случаях увеличиваются лимфоидные ткани, находящиеся в области брюшной полости, грудной клетки. Лечится патология консервативным и хирургическим путем.
- Стоматологические проблемы. Пульпит, кариес, пародонтит — все это болезни-провокаторы.
- Токсоплазмоз. Им люди заражаются от домашних животных (чаще всего от кошек). Помимо роста узлов, при этом диагнозе наблюдаются: высокая температура тела, головные боли, увеличение размеров селезенки, печени. Но очень часто болезнь протекает бессимптомно.
- Венерические патологии. Передаются половым путем. На большинство из них тело реагирует очень остро, поэтому уже в первые дни пациент отмечает, что лимфоузлы увеличились и начали болеть, появилась сильная слабость.
- Герпес. Проявляется увеличением объема лимфоидных тканей в районе шеи, под челюстью и в паху. Требует проведения грамотной противовирусной терапии.

Среди факторов неинфекционной природы, приводящих к появлению неблагоприятного симптома:
- Онкология.При этом неважно, диагностирован рак конкретно лимфасистемы или любого внутреннего органа. Но в первом случае с током лимфы раковые клетки быстро разносятся, что способствует образованию метастазов.
- Патологии аутоиммунного характера. Это состояния, при которых иммунная система начинает работать неправильно, чем наносит серьезный урон организму. К данной группе относятся системная волчанка, ревматоидный артрит, сахарный диабет первого типа и др.
- Аллергия.У всех людей проявляется по-разному. Самые частые симптомы — кожные высыпания и зуд. Но может включаться в аллергический процесс и лимфа.
- Травматические повреждения головы, лица.Если возникнет сильный патологический процесс, лимфоциты начинают активно вырабатываться.
Стоматологические причины воспаления лимфоузлов на подбородке

Так как очень часто в своей работе стоматологи сталкиваются с огромными лимфатическими узлами у пациентов, остановимся более подробно на заболеваниях, вызывающих этот симптом:
- Периодонтит. Может протекать в острой или хронической форме. Приводит к расшатыванию зуба, сильной боли. Если вовремя не получить квалифицированную стоматологическую помощь, возникнет необходимость в удалении пораженной единицы.
- Стоматит. Вызывает появление на слизистых оболочках рта болезненных язвочек. Является результатом травм, низкого иммунитета, авитаминоза. В запущенных случаях вся полость рта покрывается ранами. Тогда наблюдается активная продукция лимфоцитов.
- Пульпит. Воспалительное поражение пульпарных тканей. Очень коварная болезнь. Через пульпу болезнетворные микроорганизмы проникают в лимфатические узлы и другие ткани. Важно как можно скорее очистить каналы и запломбировать их.
- Запущенный кариес. Несмотря на то, что многие люди относятся к кариесу несерьезно, он представляет собой достаточно коварный инфекционный процесс. Если повреждаются глубокие ткани зуба, на помощь организму приходят лимфоузлы — они пытаются обезвредить патологических агентов путем выработки лимфоцитов. Понять это можно по их увеличившемуся размеру.
- Пародонтоз. Обуславливает гипертрофию тканей пародонта, приводит к местной гипоксии. Болевые ощущения пародонтоз не вызывает, поэтому чаще всего о нем пациент узнает случайно во время прохождения медицинского обследования по поводу какого-то другого состояния. Десна при пародонтозе светлеет, межзубные сосочки атрофируются, зубные шейки оголяются. Если вовремя не начать лечение, зубы начнут шататься и выпадать.

- Пародонтит. Недуг, который развивается при нарушении обменных процессов, нервно-соматических отклонениях, некачественной гигиене ротовой полости, дефиците витаминов и минералов. Проявляется кровоточивостью десен, зловонным запахом изо рта, подвижностью зубов.
- Гингивит. Воспалительная реакция в деснах. Появляется на фоне патологий ЖКТ, аллергии, инфекций. У пациента возникает кровоточивость десен даже при незначительном механическом воздействии. Беспокоит чувство жжения во рту. Могут образовываться язвенно-некротизированные участки.
Это далеко не все стоматологические состояния, при которых воспаляются лимфоузлы под подбородком. В медицинской практике таких диагнозов гораздо больше. Это лишний раз доказывает, что самостоятельно больной не сможет понять, почему у него опухла подчелюстная зона.
Как понять, что проблема в лимфоузлах

Среди симптомов, указывающих на поражение лимфатических узлов:
- боль в области их нахождения;
- мигрени;
- слабость;
- повышение температуры тела;
- дискомфортные ощущения под подбородком;
- неприятная пульсация в нижней челюсти;
- сложности с пережевыванием пищи;
- отек, заметный невооруженным глазом.
В случае развития гнойного процесса кожа в зоне воспаления приобретает красный цвет и становится очень горячей на ощупь. Дополнительно могут проявляться симптомы, характерные для того заболевания, которое спровоцировало нарушение.
Диагностические мероприятия

Обнаружить проблему очень просто — врачу достаточно ощупать область под подбородком и внимательно осмотреть ее. Чтобы установить точную причину болезни, нужно:
- Сдать анализы крови и мочи. По ним можно понять природу «провокатора» (вирусная или бактериальная).
- Сдать биохимию крови.
- Пройти УЗИ лимфоузлов.
Если доктор заподозрит онкологию, больного направляют на компьютерную или магнитно-резонансную томографию, пункционную биопсию. Эти диагностические мероприятия позволяют поставить верный диагноз и подобрать адекватное лечение.
Как лечат лимфоузлы

Лечебная тактика, выбираемая врачом, напрямую зависит от особенностей клинической симптоматики и поставленного диагноза. Если все дело в бактериальной инфекции, не обойтись без антибиотиков. При вирусах показаны антивирусные препараты и иммуностимуляторы. В случае аутоиммунного нарушения основное внимание уделяется понижению активности специфических маркеров-виновников. Если подтвержден рак, необходимы химиотерапия, операция, прием иммуномодуляторов.
Если лимфоузлы увеличились из-за определенного стоматологического недуга, проводится его поэтапное лечение. Практически сразу после этого проблема повышенной выработки лимфоцитов исчезает сама собой.
Крайне важно, чтобы пациент не грел лимфатический узел и не делал никакие компрессы, если это не назначил ему врач. Такие действия могут усугубить ситуацию и привести к развитию опасных для здоровья осложнений.
Профилактические меры

Никто не застрахован от описываемой проблемы. Но существуют способы, которые минимизируют риск ее возникновения. Среди них:
- получение квалифицированной медицинской помощи при любых недомоганиях;
- ежегодная сдача лабораторных анализов;
- своевременное лечение возникающих стоматологических заболеваний;
- санация полости рта каждые полгода;
- следование врачебным назначениям.
Заботьтесь о своем здоровье, и риск увеличения лимфоузлов будет сведен к минимуму.
Флюс – воспалительное поражение надкостницы зуба. Заболевание, называющееся также периостит, имеет инфекционное происхождение, развивается, когда во внутренние ткани зуба или карман десны забиваются пищевые частицы и начинают гнить. В итоге внутри десны происходит накопление значительного количества гноя. Гнойный мешок расширяется, достигает надкостницы, вызывая отек и распухание мягких тканей десны и внутренней стороны щеки.
Заболевание сопровождается интенсивной пульсирующей болью. Если человек игнорирует симптомы флюса и не идет к врачу, то инфекционный процесс может захватить ткани надкостницы, спровоцировать серьезные осложнения. Понять, что началось осложнение, можно по повышению температуры тела и нестерпимой боли в области пораженного зуба.
Флюс, причины заболевания
Флюс может быть следствием:
- запущенного кариеса;
- прикорневой кисты зуба;
- зубного камня;
- воспаления кармана десны;
- механического повреждения зуба;
- переохлаждения организма;
- несоблюдения гигиены ротовой полости.
Чаще всего провокатором флюса является невылеченный кариес. Через кариозное отверстие инфекция проникает во внутренние ткани зуба. Когда инфекционное поражение достигает глубоких участков зуба, соединительная околозубная ткань воспаляется и становится рыхлой. Дальнейшая деятельность инфекции приводит к развитию пульпита – воспаления зубных нервов, сопровождающегося интенсивной болью.
Если пульпит не лечить, то нервные волокна отмирают, болевые ощущения исчезают. Но не стоит думать, что инфекция ушла и воспаление погасло. Патогенные микроорганизмы продолжают скрыто действовать, захватывают все более глубокие ткани зуба, достигают корня и провоцируют воспаление десны. В десне формируется гнойник, так появляется флюс.
Если воспаляется надкостница верхней челюсти, то отекают верхняя губа и область лица под глазом. Если же периостит развивается в тканях нижней челюсти, то отмечается отек подбородка и нижней части щеки, увеличиваются шейные лимфоузлы. Бывает, что гнойный мешок самостоятельно разрывается, гной вытекает в ротовую полость. Но такое явление не приводит к исчезновению заболевания, воспаление остается, надкостница продолжает гнить.
У некоторых людей отек щеки и десны остается после удаления больного зуба. Но в данном случае не нужно тревожиться: организм просто среагировал на хирургическое вмешательство. Отечность после удаления зуба может наблюдаться от 2 до 5 дней, затем исчезает самостоятельно.
Симптомы периостита
Самый главный и заметный признак флюса – заполненная гноем шишка, расположенная в десне возле корня зуба, внешне похожая на кисту. Также заболевание сопровождается следующими симптомами:
- болью в области пораженного зуба, отдающей в затылок, подбородок, головной мозг;
- усилением боли при механическом воздействии на гниющий зуб;
- отеком и покраснением десны;
- распуханием щеки со стороны пораженного зуба;
- плохим самочувствием, интоксикацией организма;
- в отдельных случаях распуханием носа, губ, нижнего века;
- повышением температуры тела при острой фазе заболевания;
- увеличением шейных лимфатических узлов.
Флюс, стадии заболевания
В своем развитии периостит проходит несколько стадий, имеющих определенную симптоматику.
Особенности протекания флюса у взрослых и детей
У взрослых людей периостит диагностируется часто. Из-за вредных привычек или игнорирования правил гигиены полости рта зубы разрушаются, а взрослые мужчины и женщины обычно не спешат обращаться к стоматологу. В результате запущенные зубные заболевания приводят к воспалению прикорневых тканей зубов. Симптоматика флюса у взрослых людей в большинстве случаев выраженная. Народные средства и антисептические препараты лишь ослабляют боль и снимают отек, но не гасят воспаление. Поэтому посетить врача все равно придется, если нет желания столкнуться с более серьезным стоматологическим заболеванием.
Флюс у детей тоже диагностируется, но отличается слабовыраженной симптоматикой. Объясняется это тем, что у малышей иммунитет не так активен, как у взрослых, поэтому не может полноценно противостоять распространению инфекции и развитию гнойного мешка. Но стадии и основные признаки болезни у детей такие же, как и у взрослых пациентов. При первых проявлениях периостита ребенка нужно незамедлительно вести к стоматологу, иначе слабый детский организм столкнется с опасными осложнениями.
Последствия запущенного периостита
Периостит – серьезное воспалительное заболевание, сопровождающееся образованием большого количества гноя и интенсивными болевыми ощущениями. Патология не исчезнет самостоятельно, обращение к врачу является обязательным.
Игнорирование флюса приводит к нижеперечисленным серьезным проблемам.
Лечение флюса
Лечить зубы следует своевременно, чтобы избежать разрушения пульпы и нагноения надкостницы.
На начальной стадии флюса, чтобы остановить распространение воспаления, применяются противовоспалительные лекарства и антибиотики. Гнойник на десне подлежит вскрытию, чтобы гной вышел наружу. Образовавшуюся рану необходимо обрабатывать антисептическими растворами. Чтобы рана не затянулась раньше времени и весь гной благополучно вытек, иногда приходится использовать дренаж. Хирургические манипуляции осуществляются под инфильтрационной анестезией.
После всех хирургических процедур стоматолог назначает пациенту медикаментозную и физиотерапию. Эти терапевтические мероприятия помогают убить остатки инфекции, полностью погасить воспаление, снять отек. Из антибиотиков обычно выписываются «Амоксиклав» и «Доксициклин». В последнее время в стоматологии также получили распространение антибактериальные препараты «Линкозамид» и «Метронидазол». Данные медикаменты уничтожают оставшуюся в десне инфекцию. Однако принимать антибиотики нужно только под строгим врачебным контролем.
Послеоперационная терапия включает, помимо приема антибиотиков, обработку раны антисептиками. Для укрепления иммунитета и предупреждения осложнений рекомендуется принимать витаминные комплексы.
Из физиотерапевтических процедур пациенту назначаются йодно-калиевый электрофорез и УВЧ-терапия. Эти терапевтические мероприятия гасят воспаление, снимают боль, оказывают антибактериальное действие, ускоряют регенерацию тканей десны.
Послеоперационную терапию нельзя прерывать. Лечение можно завершить после полного затягивания раны и исчезновения всех симптомов. Во время послеоперационной терапии обязательно нужно придерживаться следующих рекомендаций:
- не применять согревающие компрессы, так как они стимулируют размножение бактерий;
- не использовать без согласования с врачом антибиотики и народные средства;
- до затягивания раны не принимать аспирин и содержащие это вещество медикаменты;
- немедленно обратиться к врачу, если интенсивная боль после вскрытия гнойника отмечается дольше 8 часов.
Профилактика флюса
Поскольку самой частой причиной возникновения флюса является запущенный кариес, то главные меры профилактики – уход за ротовой полостью и своевременное устранение зубных заболеваний. Зубы нужно чистить 2 раза в день, используя щетку мягкой или средней жесткости. После еды следует пользоваться зубной нитью и обрабатывать ротовую полость ополаскивателем. Вместо аптечного ополаскивателя можно применять водный раствор спиртовой настойки прополиса или морской и пищевой соли. Стоматологи рекомендуют периодически удалять зубной камень, являющийся основным местом размножения патогенных бактерий.
В ежедневном рационе обязательно должны присутствовать свежие фрукты и овощи. Рекомендуется употреблять морковку, яблоки и прочие твердые растительные продукты, так как они укрепляют десны и хорошо очищают зубную эмаль от налета.
Профилактическое обследование у стоматолога должно осуществляться 2 раза в год. Нужно помнить, что заболевания полости рта легко устраняются только на начальной стадии.
Читайте также: