Разрастание грануляционной ткани из пульпы
Опубликовано: 21.04.2024
При обострении хронического пульпита клиническая картина острого воспаления наслаивается на изменения, присущие хроническому пульпиту (чаще язвенно-некротическому).
Патологоанатомически при фиброзных пульпитах отмечается уменьшение количества клеточных элементов, увеличение коллагеновых и преколлагеновых волокон (фиброзное перерождение пульпы). При гипертрофическом пульпите выявляется разрастание пульпы по типу грануляционной ткани, богатой клеточными элементами, сосудами и бедной нервными окончаниями. При язвенно-некротическом пульпите некротизированный участок пульпы ограничен от жизнеспособного лейкоцитарным валом или соединительнотканной капсулой. Возможно образование кист и вакуольное перерождение одонтобластов. При обострившемся хроническом пульпите к патологоанатомической картине хронического воспаления пульпы присоединяются морфологические признаки острого воспалительного процесса.
Острый гнойно-некротический или обострившийся хронический пульпиты часто осложняются фокальным периодонтитом. В таких случаях часто к основным симптомам пульпита присоединяются сильные длительно не проходящие пульсирующие боли, усиливающиеся при накусывании на «причинный» зуб. «Светлые» промежутки между болевыми приступами практически отсутствуют. При объективном обследовании появляется боль при перкуссии «причинного» зуба, а слизистая оболочка переходной складки в области проекции верхушки его корня, становится гиперемированной, отекает, может появляться болезненность при ее пальпации. Часто рентгенологически в периодонте выявляются различные патологические изменения. Показатели электроодонтодиагностики повышены. Тонус «сжатия» собственно-жевательной мышцы на «больной» стороне падает на 50 %.
Пульпит (чаще при хроническом его течении) может протекать с явлениями хронического периодонтита (фиброзного, гранулирующего, гранулематозного), что выявляется при рентгенологическом обследовании. У таких больных превалирует клиническая картина пульпита, явления периодонтита проявляются незначительной болью при перкуссии зуба.
Причинами травматического пульпита чаще являются: случайное вскрытие полости зуба при одонтопрепарировании, а также обнажение пульпы при отломе или переломе коронки зуба.
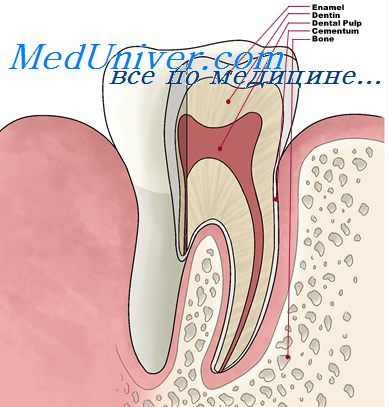
Признаком обнажения пульпы является точечное отверстие в дентине, сквозь которое видна розовая пульпа. Как правило, без преднамеренного раздражения видимого участка пульпы больной не испытывает боли. Для избежания излишней травмы пульпы зондировать ее не следует и в дальнейшем надлежит работать в условиях, исключающих инфицирование пульпы.
Результатом острой травмы могут быть ушибы, вывихи и переломы коронки зуба. Больные обычно жалуются на боль в области «причинного» зуба. При ушибах, вколоченных вывихах, сопровождающихся повреждением сосудисто-нервного пучка или кровоизлияниями пульпы, возможно изменение цвета коронковой части зуба, которая приобретает розовый оттенок. Показатели ЭОД могут быть значительно повышены, вплоть до 60 - 90 мкА и более. При динамическом наблюдении следят за состоянием пульпы такого зуба и при ее гибели проводят трепанацию зуба с последующим его эндодонтическим лечением.
Осложнением острой травмы с переломом коронки зуба даже без вскрытия пульпы нередко является развитие пульпита вследствие воздействия на пульпу зуба температурных и химических раздражителей. Установлено, что на поверхности отлома площадью 1 мм2 открыты входы 50 - 70 тыс. дентинных канальцев.
Если поверхность отлома вовремя не закрыта (ортодонтической коронкой, адекватным пломбировочным материалом и т. п.), на изменения в пульпе, возникшие вследствие травмы, наслаиваются воспалительные изменения инфекционного происхождения, что проявляется прогрессирующим снижением электровозбудимости пульпы. Со временем появляются жалобы на самопроизвольные боли ноющего характера или боли от горячего.
При переломах коронковой части зуба, линия которых проходит на уровне анатомической шейки зуба, ткань пульпы обнажается, инфицируется, а больной реагирует на любые внешние раздражители, действующие на «причинный» зуб.
При этом морфологически выявляется картина воспаления, выраженность которого зависит от тяжести перенесенной травмы.
Представляет собой процесс характеризующийся значительным разрастанием грануляционной ткани, распространяющимся на всю коронковую, а нередко и корневую пульпу. Разрастание соединительной ткани может выполнить не только пульпарную, но и кариозную полость, с выходом грануляционной ткани наружу, за ее пределы, что приводит к формированию полипа пульпы. Поверхность разросшейся грануляционной ткани чаще представляет собой узкую некротическую полоску, инфильтрированную распадающимися лейкоцитами. В друх случаях происходит эпителизация за счет подрастания многослойного плоского эпителия со стороны прилегающих участков десны. При дальнейшем течении гранулирующего пульпита происходит созревание грануляционной ткани, появление фибробластов, волокон рыхлой соединительной ткани и нередко формирование из капилляров мелких вен и артерий. Когда грануляционная ткань замещает большую часть или всю пульпу может происходить рассасывание дентина со стороны пульпарной полости и истончение твердых тканей зуба. В грануляционной ткани появляются многоядерные гигантские клетки типа остеокластов, располагающиеся в углублениях дентина (лакунах) аналогично рассасыванию костной ткани. При этом пульпарная полость становится более широкой, а степень истончения стенок зависит от давности процесса. Наряду с резорбцией дентина при хроническом гранулирующем пульпите может наблюдаться и противоположное явление в виде построения твердых структур. Соответственно участкам рассосавшегося дентина вновь образуется ткань гистологически очень похожая на костную ткань и дентин, поэтому ее называют остеодентин. При обострении хронического гранулирующего пульпита, например, при наслоении новых штаммов инфекта может развиться гангрена, как правило, захватывающая всю пульпу.
Хронический простой (фиброзирующий) пульпит
Под ним подразумевается разрастание волокнистой соединительной ткани, инфильтрированной лимфоцитами, плазмоцитами с примесью макрофагов. Фиброзный пульпит может развиться из острого серозного воспаления пульпы, принявшего хроническое течение. В дальнейшем соединительная ткань становится грубоволокнистой, бедной клетками и гиалинизируется. В гиалинизированной пульпе, преимущественно в корневой, часто откладываются соли извести, нередко в значительном количестве, что кроме, так называемого фиброзного пульпита, постоянно наблюдается в пульпе зубов у лиц пожилого возраста.
Как результат регрессивных процессов в пульпе, ее атрофии или при петрификации могут возникать дентикли - плотные округлые образования, свободно располагающиеся в пульпе или пристеночные дентикли, которые соединяются с дентином зуба. Выделяют и еще одну разновидность - интерстициальные дентикли, которые лежат в толще дентина. Дентикли могут быть высокоразвитые и низкоразвитые. Высокоразвитиые дентикли близки по строению к дентину, имеют дентинные канальцы, в которых располагаются волокна Томса. Низкоразвитые дентикли - слоистые и аморфные и, как правило, не имеют дентинных канальцев. Другим, как бы активным вариантом образования дентиклей, является их появление в результате деятельности одонтобластов, при этом возникают структуры сходные с заместительным дентином.
Периодонт (periodontium) (надкостница зуба) представляет собой особую связку, волокна которой натянуты между цементом корня и стенкой зубной альвеолы и обеспечивают соединение корня зуба с костью челюсти. Между пучками фиброзной ткани находится рыхлая соединительная ткань, содержащая сосуды и нервы. Направление фиброзных пучков весьма своеобразное. У шейки зуба пучки расположены в радиальном направлении почти горизонтально и вместе с пучками надкостницы челюсти и десны образуют круговую связку, плотно замыкающую периодонтальную щель (пространство между цементом корня и компактной пластинкой луночки). По мере приближения к верхушке корня направление фиброзных пучков периодонта становится все более отвесным. Такое укрепление зуба в луночке обусловливает амортизирующую функцию периодонта, препятствуя корню при сильной нагрузке опускаться вплотную к дну лунки. Кровеносные и лимфатические сосуды, а также фиброзные пучки периодонта проходят в губчатый слой через многочисленные отверстия в выстилающей альвеолу компактной пластинке и связывают, таким образом периодонт с костным мозгом. Через эти отверстия легко может инфицироваться губчатый слой альвеолярного отростка и тело челюсти. Вместе с тем периодонт тесно связан с десной и надкостницей челюсти, а у верхушечного отверстия- с пульпой.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
К стоматологам нередко обращаются пациенты, страдающие таким недугом, как хронический гипертрофический пульпит. Он представляет собой стадию пульпита, на которой происходит соединение кариозной полости с пульповой камерой. Под влиянием патологического процесса пульповая ткань разрастается, и появляется полип, который занимает собой всю полость зуба.
Когда пульпит перетекает в хроническую стадию, нестерпимые боли, свойственные острой стадии болезни, исчезают, а вместо них появляются другие неприятные ощущения. Человек не может нормально жевать пищу, поскольку жевание сопровождается болью. Во время еды и чистки зубов из полости может сочиться кровь.
Основные характеристики болезни

Пульпит — воспаление внутренних тканей зуба – пульпы, которая находится внутри зубного канала и содержит нерв, сосуды, клетки соединительной ткани и обеспечивает питание твердых тканей зуба изнутри.
Поскольку пациент не может жевать на стороне, где расположен проблемный зуб, в этой зоне скапливается много мягкого налета. На повышение или понижение температуры зуб реагирует слабо. На рентгеновском снимке видно, что изменения в периапикальных тканях отсутствуют.
При постановке диагноза врач должен уметь отличить хронический гипертрофический пульпит от разрастания десневого сосочка и разросшихся грануляций из прободений дна полости зуба.
Симптомы
- Болевые ощущения. Спровоцировать боль могут разные раздражающие факторы. В некоторых случаях боли не наблюдается, однако из зуба может сочиться кровь. Больной не может жевать пищу на этой стороне.
- Специфический внешний вид зуба. На этой стадии заболевания коронка зуба уже практически полностью разрушена, а из кариозной полости выступает пульповая ткань. Если образовался полип, то он имеет вид бледно-розовой опухоли. Поскольку человеку приходится использовать во время еды только здоровую сторону челюсти, вокруг больного зуба начинает скапливаться обильный налет.
- Плохой запах изо рта. Из-за болезненности пациент не может нормально чистить зубы, а это ведет к появлению дурного запаха. Однако следует помнить, что этот симптом не специфичен и наблюдается также при других недугах.

Один из симптомов хронического гипертрофического пульпита – это неприятный запах изо рта, происходит из-за отсутствия возможности нормально ухаживать за полостью рта.
Врач должен отличать хронический пульпит от разрастания десны, если обнаруживается полость второго класса, а также от разрастания грануляционной ткани из периодонта через разрушенную зону разветвления корней.
Разновидности хронического гипертрофического пульпита
Выделяют две разновидности заболевания:
- Появление грануляций. В этом случае грануляционная ткань начинает прорастать из пульповой камеры в кариозную полость. Это происходит потому, что организм стремится заполнить пустое пространство в зубе и запускает компенсаторный механизм.
- Полип сосудисто-нервного пучка. Полип развивается при переходе болезни в более глубокую стадию. На этом этапе происходит прочное врастание десневых эпителиальных клеток в грануляции, которые проросли из пульповой камеры.

На данном изображении грануляционная степень хронического пульпита, пульпа начинает прорастать из пульповой камеры в кариозную полость.
Клиническая картина заболевания
Дополнительные диагностические методы

Электроодонтодиагностика – это метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через нее электрического тока.
Для подтверждения диагноза стоматолог может провести несколько дополнительных исследований.
- Термопроба. При хроническом гипертрофическом пульпите термопроба обычно отрицательная, то есть зуб не реагирует на термические раздражители.
- Рентгенография. На рентгеновском снимке видно, что кариозная полость соединяется с пульповой камерой, а периапикальные ткани не затронуты.
- Электроодонтодиагностика. Исследование показывает, что электровозбудимость нервно-сосудистого пучка находится ниже нормы (менее 40 мкА).
Сходство и различия с другими болезнями
Хронический гипертрофический пульпит имеет некоторые сходные черты с такими патологиями, как разрастание десневого края и прорастание грануляционной ткани из периодонта в верхней части зуба или из зоны корневой бифуркации, поэтому врач должен провести тщательное обследование, чтобы правильно поставить диагноз.

Хронический гипертрофический пульпит имеет сходные черты с такими патологиями, как разрастание десневого края и прорастание грануляционной ткани из периодонта в верхней части зуба.
Для дифференциации хронического гипертрофического пульпита от разрастания края десны нужно исследовать пораженный зуб зондом. Под грануляциями находится кариозная полость с размягченным дентином, но она не соединяется с пульповой камерой.
При прорастании грануляций не из пульповой камеры, а с периапикальных тканей, зуб не отвечает болью на глубокое зондирование. Этот признак является основным отличием, поскольку при зондировании полипа пациент испытывает острую боль. При исследовании зондом грануляций, проросших через бифуркацию, можно выявить дефект твердых тканей в зоне разветвления корней. Это хорошо видно и на рентгеновском снимке.
Методы лечения

На фото показан внешний вид удаленной пульпы зуба.
Полная ампутация пульпы
В этом случае операцию проводят в два этапа: сначала удаляют коронковую часть нервно-сосудистого пучка, а после корневую.
После иссечения тканей пульпы необходимо остановить кровотечение, чтобы не спровоцировать развитие осложнений. После того как кровь остановлена, врач обеззараживает канал антисептическим средством, промывает водой, тщательно просушивает и приступает к пломбированию.

Полная депульпация проходит в несколько этапов: вскрытие кариозной коронки, очищение полости. удаление пульпы, опломбирование каналов, восстановление коронки.
Частичная ампутация пульпы
После удаления коронковой части нервно-сосудистого пучка стоматолог обрабатывает полость зуба антисептиком и останавливает кровотечение.
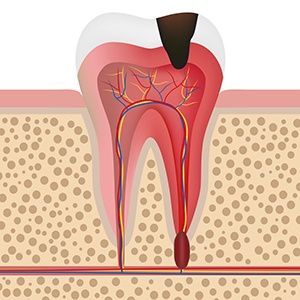
Такое заболевание, как гипертрофический пульпит, встречается достаточно редко. Он возникает как осложнение запущенной фиброзной формы пульпита и характеризуется воспалительными процессами в пульпе, которые сопровождаются её разрастанием.
Взглянув на фото гипертрофического пульпита, можно увидеть аномально разросшуюся пульпу. После того, как её ткани инфицируются, она покрывается образованиями, которые по мере роста достигают пульпы, расположенной в корневой части зуба. Для образований характерно наличие большого количества кровеносных сосудов. Хронический гипертрофический пульпит приводит к ухудшению кровообращения пульпы; при прикосновении к ней она начинает кровоточить. Увеличение нервных волокон приводит к тому, что на них образовываются выпуклости. В итоге образуется полип, покрытый нежизнеспособными тканями.
- Стоимость консультации стоматолога - 700
- Стоимость консультации ортодонта - 2 000
Этиология гипертрофического пульпита
Гипертрофический пульпит — это патологическое состояние зуба, которое возникает вследствие проникновения в ткани пульпы таких возбудителей, как грамположительные анаэробные бактерии стрептококки или микроаэрофильные бактерии лактобактерии. Как правило, они проникают в пульпу вследствие отсутствия лечения кариеса в запущенной форме или механического повреждения зуба. Возможно и проникновение при неправильно проведённом лечении кариеса.
Формы пульпита
Принято выделять две клинические формы заболевания. Они представлены в таблице ниже:
| Форма гипертрофического пульпита | Её особенности |
|---|---|
| Гранулирующая | Характеризуется появлением грануляций, которые разрастаются, проникая через кариозную полость в зубе. Таким образом организм стремится восстановить потерянную часть поражённого заболеванием зуба. |
| Полип сосудисто-нервного пучка | Появление полипа — индикатор того, что патология переходит в тяжёлую стадию. Оно характеризуется тем, что эпителий ротовой полости покрывает разросшуюся ткань пульпы, выпирающую из кариозной полости зуба и срастается с ней. |
Симптоматика гипертрофического пульпита
Клиника гипертрофического пульпита характеризуется следующим:
| Симптом | Как проявляется? |
|---|---|
| Боли ноющего характера | Возникают вследствие воздействия раздражителей разной природы и нередко сопровождается кровоточивостью дёсен. Как правило, наблюдается при пережёвывании пищи, поэтому пациент старается делать это на противоположной стороне. В свою очередь, последнее приводит к образованию большого количества зубного налёта. |
| Наличие большой кариозной полости в серьёзно разрушенной коронке зуба | Хорошо просматривается полип, который выпирает из кариозной полости. Если он полностью сформирован, то похож на опухоль бледновато-розоватого цвета. |
| Галитоз | Возникает как следствие некачественной гигиены ротовой полости из-за болевой симптоматики и кровоточивости дёсен. |
Стоит отметить, что гипертрофический пульпит чаще встречается у детей и подростков, чем у взрослых. Если не предпринять необходимые меры по профессиональному лечению, инфекция из поражённых тканей пульпы может проникнуть в надкостницу. Последствия — развитие такого заболевания, как периостатит. Возможно и проникновение инфекции в другие отделы организма, что может привести к таким серьёзным проявлениям, как заражение крови. Не стоит также забывать о том, что от состояния молочных зубов зависит и здоровье постоянных, поэтому лечение гипертрофического пульпита молочных зубов необходимо проводить сразу же при выявлении заболевания.
Диагностика заболевания
Лечение гипертрофического пульпита назначается после правильного проведения диагностики. Заболевание нужно дифференцировать от таких патологий мягких тканей, как разрастание десны и грануляционной ткани. Это может сделать лишь квалифицированный стоматолог на основании визуального осмотра, данных диагностических исследований.
При осмотре на стороне больного зуба обнаруживаются чрезмерные мягкие отложения из-за недостаточно хорошей гигиены рта и приёма пищи на здоровую сторону. Помимо этого, можно увидеть глубокую кариозную полость, наполненную грануляционными образованиями, которые при лёгком нажатии на них начинают кровить. Во время нажатия пациент практически не испытывает болевых ощущений, однако дальнейшее введение зонда характеризуется ярко проявленной болевой симптоматикой.
Если заболевание находится на ранней стадии развития — цвет гранул будет ярко-красным, поздней — светло-розовый. В случае, когда сформировался полип, отмечается его плотность и отсутствие болевых ощущений при нажатии. Однако дальнейшее, более глубокое зондирование характеризуется интенсивной болевой симптоматикой.
Как правило, помимо визуального осмотра стоматолог назначает прохождение следующих диагностических исследований:
- рентгенография — позволяет выявить отсутствие перегородки между полостью зуба и полостью, поражённой кариесом;
- термопроба — обнаруживает отсутствие реакции поражённого зуба на термические раздражители;
- электороодонтодиагностика — направлена на определение чувствительности нерва при пропускании по нему электротока разной силы.
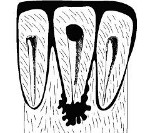
Гранулирующий периодонтит – хроническое воспаление в периодонте, протекающее с образованием грануляционной ткани. Клиника гранулирующего периодонтита характеризуется болезненностью при надкусывании, жевании, термическом воздействии; подвижностью пораженного зуба, гиперемией и отеком десны, образованием свищей с гнойными выделениями. Гранулирующий периодонтит диагностируется с помощью клинического обследования (осмотра, зондирования, перкуссии, пальпации), рентгенографии зуба, электроодонтодиагностики. Лечение гранулирующего периодонтита может быть терапевтическим (эндодонтическим) или хирургическим (гемисекция, ампутация или резекция верхушки корня зуба, удаление зуба).
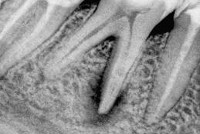
- Причины гранулирующего периодонтита
- Симптомы гранулирующего периодонтита
- Диагностика гранулирующего периодонтита
- Лечение гранулирующего периодонтита
- Прогноз и профилактика гранулирующего периодонтита
- Цены на лечение
Общие сведения
Гранулирующий периодонтит - форма хронического периодонтита, характеризующаяся разрастанием грануляционной ткани в области верхушки корня зуба и резорбцией костной ткани. В структуре заболеваемости в терапевтической стоматологии периодонтит занимает 3-е место после кариеса и пульпита. Хронический периодонтит (фиброзный, гранулирующий и гранулематозный) рассматривается как осложненный кариес; при этом его деструктивные формы (гранулирующий и гранулематозный периодонтит) являются основными причинами удаления зубов. По данным обращений к стоматологам, на фиброзный периодонтит приходится 41% случаев; гранулематозный - 25%, а наиболее агрессивный гранулирующий периодонтит - 34%.

Причины гранулирующего периодонтита
Основной причиной, приводящей к гранулирующему периодонтиту, служит инфекция, проникающая в периодонт через верхушечное отверстие корневого канала вследствие осложненного течения глубокого кариеса и пульпита. В ряде случаев хронический гранулирующий периодонтит может являться исходом острого апикального периодонтита, травмы зуба (вывиха, ушиба, перелома корня, завышения прикуса пломбой или неправильно подобранной искусственной коронкой, травматичного эндодонтического лечения). Развитие гранулирующего периодонтита может быть связано с использованием или передозировкой при лечении зубных каналов агрессивных лекарственных препаратов (мышьяковистой или резорцин-формалиновой пасты и др.).
К числу факторов, предрасполагающих к возникновению гранулирующего периодонтита, относятся неудовлетворительная гигиена полости рта, скопление зубной налета, неправильный прикус, хроническая патология внутренних органов, сахарный диабет и др.
Среди видового состава патогенной микрофлоры, вызывающей воспаление верхушечного периодонта, преобладают стрептококки, стафилококки, дрожжеподобные грибки, актиномицеты, аэробная и анаэробная полиинфекция.
При гранулирующем периодонтите на фоне хронической воспалительной инфильтрации в околоверхушечной области разрастается грануляционная ткань с участками обызвествления (дентиклями и петрификатами). Этот процесс сопровождается гибелью одонтобластов, резорбцией костных стенок альвеолы, разрушением надкостницы и компактного вещества кости. Одновременно происходит лакунарное рассасывание цемента корня и дентина, который замещается остеодентином. В случае распространения воспаления и грануляций на мягкие ткани могут формироваться околочелюстные абсцессы, десневые свищи, через которые отделяется гнойное содержимое; одонтогенные гранулемы (подслизистые, поднадкостничные, подкожные). При попадании микроорганизмов и продуктов их жизнедеятельности из очага одонтогенной инфекции в кровь развивается сенсибилизация организма, возникают вторичные поражения внутренних органов (гломерулонефрит, кардиты, артриты и др.).
Симптомы гранулирующего периодонтита
Течение хронического гранулирующего периодонтита динамичное, с периодами обострений и непродолжительных ремиссий.
Обострение гранулирующего периодонтита характеризуется периодически возникающими болевыми ощущениями в области пораженного зуба. Зубная боль возникает приступообразно, усиливается при механическом (надкусывании, жевании) или термическом воздействии. При осмотре определяется локальная припухлость, гиперемия и пастозность десны, незначительная подвижность зуба; в проекции корня прощупывается болезненный инфильтрат. Отмечается увеличение и слабая болезненность подподбородочных и поднижнечелюстных лимфатических узлов на стороне больного зуба.
На высоте обострения гранулирующего периодонтита на месте инфильтрата образуется свищ, из которого выделяется серозное или гнойное содержимое, а вокруг устья разрастается грануляционная ткань. Свищевой ход может открываться не только на слизистой оболочке полости рта, но и на лице или шее, напоминая клиническую картину подкожного актиномикоза. Отток гноя приводит к стиханию боли и переходу гранулирующего периодонтита в хроническое бессимптомное течение. В период ремиссии возможны болезненные ощущения при приеме горячей пищи или попадании кусочков пищи в кариозную полость.
Осложнениями гранулирующего периодонтита может служить формирование свища, зубной гранулемы, челюстной кисты, абсцесса или флегмоны окружающих мягких тканей, развитие периостита и остеомиелита челюсти, одонтогенного гайморита, сепсиса.
Диагностика гранулирующего периодонтита
При стоматологическом осмотре обычно обнаруживается сильно разрушенный, измененный в цвете причинный зуб; кариозная полость, сообщающаяся с полостью зуба; иногда больной зуб имеет обширную пломбу или искусственную коронку. Болевая реакция на зондирование кариозной полости отсутствует; перкуссия зуба незначительно болезненна. При нажатии зондом на гиперемированную слизистую десна резко бледнеет, на ней образуется углубление, которое сохраняется в течение некоторого времени (симптом вазопареза).
Электроодонтодиагностика при гранулирующем периодонтите выявляет увеличение порога возбудимости пульпы до 100 мкА и более. Рентгенография зуба свидетельствует о деструкции челюстной кости, а также дентина или цемента в области верхушки корня.
При хроническом гранулирующем периодонтите требуется проведение дифференциальной диагностики с фиброзным и гранулематозным периодонтитом, хроническим пульпитом, околокорневой кистой, актиномикозом лица и шеи, остеомиелитом челюстей.
Лечение гранулирующего периодонтита
Современная тактика в отношении хронического гранулирующего периодонтита предполагает приоритет зубосохраняющих методов лечения.
Комплексное лечение гранулирующего периодонтита проводится в несколько этапов. В первое посещение стоматолог осуществляет раскрытие полости зуба, механическую и медикаментозную обработку корневых каналов (либо дезобтурацию - распломбировку ранее запломбированных корневых каналов), наложение антисептических препаратов, постановку временной пломбы. Во время второго посещения производится промывание, санация и временное пломбирование корневого канала лечебной пастой. В третье посещение при отсутствии жалоб после повторной механической и медикаментозной обработки каналов выполняется постоянное пломбирование корневых каналов гуттаперчевыми штифтами, установка внутриканального штифта и восстановление коронковой части зуба.
В некоторых случаях для удаления грануляционных тканей из очага воспаления возникает необходимость в проведении резекции верхушки корня зуба, ампутации корня, гранулэктомии, цистэктомии, гемисекции зуба. При невозможности проведения терапевтического или консервативно-хирургического лечения прибегают к экстракции зуба.
Прогноз и профилактика гранулирующего периодонтита
Своевременное и качественное лечение гранулирующего периодонтита, хоть и не позволяет восстановить периодонт до исходного состояния, однако дает возможность сохранить зуб как функциональную единицу. При необратимых процессах в периодонте пораженный зуб подлежит удалению.
В отсутствии лечения гранулирующий периодонтит протекает с периодическими обострениями, образованием свищей, гнойными осложнениями (периоститом, синуситом, остеомиелитом и др.), требующими хирургического вмешательства.
Мерами профилактики хронического гранулирующего периодонтита служат тщательный уход за полостью рта, регулярные визиты к стоматологу, своевременное обращение к специалисту для комплексного лечения кариеса и пульпита.
Читайте также:

