Реплантация зуба клинический случай
Опубликовано: 16.04.2024
CC BY
Аннотация научной статьи по клинической медицине, автор научной работы — Бочкарева В.В., Ушницкий И.Д., Алексеева З.К., Егоров А.Е., Иванов А.А.
В работе представлены данные клинического случая полного вывиха зуба при травматическом повреждении и его реплантации . Проведен комплекс лечебно-профилактических мероприятий, направленных на сохранение и восстановление функции зуба и окклюзии . При этом динамическое клиническое наблюдение характеризует благоприятный исход, связанный с восстановлением окклюзии и функции зубочелюстной системы пациентки.
Похожие темы научных работ по клинической медицине , автор научной работы — Бочкарева В.В., Ушницкий И.Д., Алексеева З.К., Егоров А.Е., Иванов А.А.
CLINICAL CHARACTERISTICS OF TOOTH REPLANTATION. REMOTE RESULTS (A CLINICAL CASE)
This article presents a clinical case of of the preservation and restoration of tooth function and occlusion. At the same time dynamics of the clinical observation demonstrated a favorable outcome of occlusion restoration and dentoalveolar system functions in the patient.
Текст научной работы на тему «Клиническая характеристика отдаленных результатов реплантации зуба (клинический случай)»
В.В. Бочкарева1, И.Д. Ушницкий2, З.К. Алексеева2, А.Е. Егоров2, А.А. Иванов2
КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА ОТДАЛЕННЫХ РЕЗУЛЬТАТОВ РЕПЛАНТАЦИИ ЗУБА (КЛИНИЧЕСКИЙ СЛУЧАЙ)
'Намекая центральная районная больница, 678380, ул. Степана Платонова, 14, с. Намцы, Республика Саха (Якутия);
2Северо-Восточный федеральный университет имени М.К. Аммосова, 677000, ул. Белинского, 58, e-mail: incadim@mail.ru, г. Якутск
В работе представлены данные клинического случая полного вывиха зуба при травматическом повреждении и его реплантации. Проведен комплекс лечебно-профилактических мероприятий, направленных на сохранение и восстановление функции зуба и окклюзии. При этом динамическое клиническое наблюдение характеризует благоприятный исход, связанный с восстановлением окклюзии и функции зубочелюстной системы пациентки.
Ключевые слова: травматическое повреждение зуба, реплантация, окклюзия, зубочелюстная система.
V.V. Bochkaryova1, I.D. Ushnitsky2, Z.K. Alekseeva2, A.E. Egorov2, A.A. Ivanov2
CLINICAL CHARACTERISTICS OF TOOTH REPLANTATION. REMOTE RESULTS (A CLINICAL CASE)
'Namsky central regional hospital, villages Namtsy, Sakha Republic (Yakutia);
2North-Eastern federal university named after M.K. Ammosov, Yakutsk
This article presents a clinical case of of the preservation and restoration of tooth function and occlusion. At the same time dynamics of the clinical observation demonstrated a favorable outcome of occlusion restoration and dentoalveolar system functions in the patient.
Key words: traumatic injury of a tooth, replantation, occlusion, dentoalveolar system.
В настоящее время травматические повреждения зубов, мягких тканей и челюстных костей продолжают оставаться актуальными в клинической стоматологии, что связано с ростом травматизма. При этом сохранение зубов имеет важное практическое значение, которое оказывает позитивное действие в стабилизации функционального состояния зубочелюстной системы в целом [1, 4, 10, 14, 15].
Кроме того, основными достоинствами реплантации являются предотвращение атрофии костной ткани, смещения соседних зубов, устранение косметических дефектов зубных рядов. Тем временем, часть больных по незнанию не сохраняют вывихнутые травмированные зубы или поздно обращаются за медицинской помощью, что связано с недостаточной осведомленностью о данном виде медицинской помощи и зубосохраняющих операциях. Реплантация зубов при травматических повреждениях с полным его вывихом
в практической деятельности врачей-стоматологов встречается достаточно редко [20].
Необходимо подчеркнуть, что зубы, смещенные во время травмы определяют необходимость их шинирования. При этом трудным и сложным этапом зубосох-раняющей операции является шинирование с рядом стоящими интактными зубами для иммобилизации, которое снижает интенсивность и длительность клинических проявлений в области реплантируемого зуба. С клинической точки зрения сохранение собственных зубов является наиболее важным показателем состояния стоматологического здоровья [1, 6, 21].
На сегодняшний день вопросы посттравматической регенерации костной ткани и краевого пародонта, восстановления ее прежней интактной структуры являются приоритетными в реплантации. В связи с этим перед выполнением зубосохраняющей операции (реплантации) необходимо учитывать морфологические
особенности альвеолярных отростков нижней и верхней челюстей, глубину залегания альвеол в костной ткани, их форму, структуру наружной и внутренней стенок, толщину их компактных пластинок. На процесс остеоинтеграции реплантированного зуба важное влияние оказывает восстановление адекватной биомеханической стабильности зуба в альвеоле, только тогда возможно восстановление функции периодонта. Но, в то же время, неудачные результаты реплантации зубов в основном связаны с нестабильной их фиксацией в «материнском» ложе альвеолы и нарушением репа-ративных процессов в связочном аппарате и краевого пародонта. Данная ситуация обуславливает о том, что при реплантации зубов необходимо осуществлять щадящую реконструкцию с исключением окклюзионнно-го контакта [2, 7, 8, 9, 11, 12, 13, 16, 18, 19, 22].
Следует отметить, что посттравматическая регенерация костной ткани сопровождается активизацией фибробластов, в том числе фиброцитов, а затем и их пролиферацией, где в зоне регенерации появляются многочисленные макрофаги, удаляющие тканевой детрит. В последующем формируется грануляционная ткань и активизируется регенерация костной ткани. При правильно выбранной врачебной и медикаментозной тактике, а также своевременном обращении пациентов в лечебно-профилактические учреждения определяется благоприятный результат в отдаленные сроки после реплантации [5].
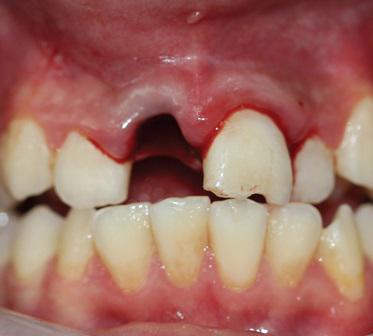
В нашей практике мы сталкивались с травматическими повреждениями зубов с полным вывихом, где применялась реплантация. С учетом изложенного приводим пример клинического случая с проведением зубосохраняющей операции. Больная С. 17 лет обратилась 24.09.2010 года в стоматологическое отделение поликлиники ГБУ РС (Я) «Намская центральная районная больница» с. Намцы Намского района с жалобой по поводу травматического повреждения 21-го зуба с полным вывихом его из лунки альвеолярного отростка.
Из анамнеза заболевания: травму получила в результате падения и удара о ступеньки лестницы. Со слов, при падении один зуб вылетел изо рта. За медицинской помощью обратилась через 3,5 часа после получения травмы. Вывихнутый зуб принесла с собой в стоматологический кабинет.
Внешний осмотр: открывание рта свободное, регионарные лимфатические узлы не пальпируются, красная кайма губ обычной окраски, кожа лица без изменений.
Status localis: при объективном осмотре выявлено отсутствие 21-го зуба. Слизистая оболочка десны с вестибулярной стороны гиперемирована, разрыва слизистой оболочки в области травмированных зубов не выявлено. В лунке отсутствующего 21-го зуба организованный сгусток, края лунки ровные. Пальпация лунки с вестибулярной и небной сторон слабоболезненная. На основании жалоб, анамнеза, данных объективного осмотра был выставлен клинический диагноз: травматическое повреждение 21-го зуба с полным вывихом.
Для дальнейшей врачебной тактики был проведен консилиум, где было принято решение о проведении
лечебно-профилактических мероприятий, направленных на его сохранение.
Лечение: 21-й зуб помещен в 0,9 % раствор хлорида натрия на 15 минут, затем на 10 минут в раствор цефазолина. После чего была проведена трепанация коронки зуба с последующей экстирпацией пульпы. Медикаментозная, инструментальная обработка с инструментами для расширения корневого канала файлами и Н-файлами от 20 до 40 размера, где была создана конусовидная форма с уступом в области апекса. Высушивание корневого канала осуществлялось с применением бумажных штифтов, затем проводили пломбирование канала корня материалом «Унифас». При этом сразу была произведена резекция верхушки корня реплантируемого зуба. Под инфильтрационной анестезией Sol. «Ultracami»1,7 мл произведен кюре-таж лунки. Зуб помещен в лунку. С целью фиксации реплантированного 21-го зуба на верхнюю челюсть наложена одночелюстная шина, 21-й зуб выведен из окклюзии. Было назначено антибактериальное (таблетки клавуланат по 875 мг 2 раза в сутки в течение 5 дней и 1 раз в день в течение 4 дней, одновременно назначены линекс форте по 1 пакетику 2 раза в день и кетоконазол по 200 мг 1 раз в сутки) и противовоспалительное (внутрь кеторолак по 20 мг 2 раза в сутки в течении 5 дней) лечение.
Послеоперационный период протекал без осложнений, где объективно определялось обратное развитие воспалительного процесса в слизистой оболочке альвеолярного отростка с вестибулярной и небной сторон в области реплантированного 21-го зуба. Затем через месяц по клиническим показаниям была удалена иммобилизующая шина. При этом у пациентки отсутствуют жалобы, реплантированный 21-й зуб неподвижный, перкуссия безболезненная. Слизистая оболочка десны с небной и вестибулярной сторон бледно-розового цвета.
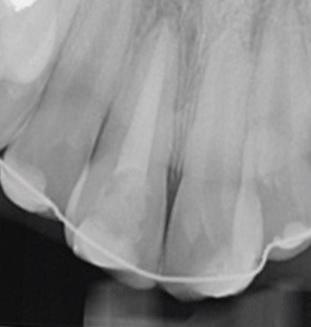
Необходимо отметить, что положительные результаты проведенной реплантации по поводу полного травматического вывиха 21-го зуба представлены в данных проведенного клинико-рентгенологического динамического контроля (рис. 1, 2, 3).
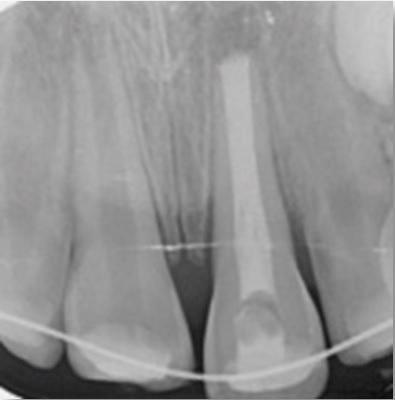
Рис. 1. Внутриротовая прицельная рентгенограмма. Пациентка С. Через два месяца после реплантации
Рис. 2. Внутриротовая прицельная рентгенограмма. Пациентка С. через год после реплантации
Проведенные анализ и оценка клинических случаев реплантации при травматическом повреждении зуба, сопровождавшегося полным его вывихом, подтверждают возможность его сохранения, восстановления эстетики и функции зубочелюстной системы со стабилизацией качества жизни на длительный период времени, измеряемый годами. Для успешного
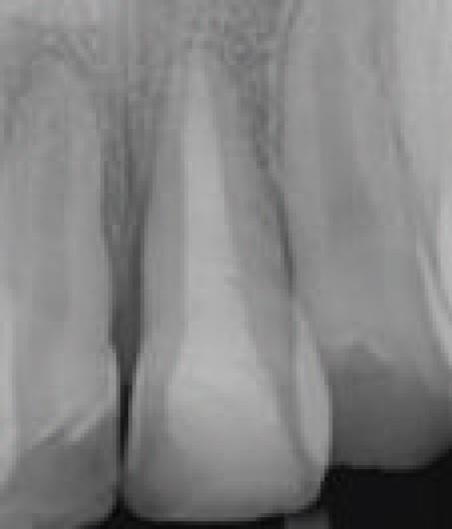
Рис. 3. Внутриротовая прицельная рентгенограмма 21-го зуба.
Пациентка С. через 6 лет после реплантации
исхода операции реплантации зуба при полном травматическом вывихе немаловажное значение имеют своевременное обращение за медицинской помощью, правильная тактика со стороны врача при выборе метода лечения, а также выполнение пациентами всех назначений и рекомендаций врача в послеоперационный период.
1. Байриков И.М., Иващенко А.В., Марков И.И. Реплантация и аутотрансплантация зубов - альтернатива имплантации в современных экологических условиях // Известия Самарского научного центра Российской академии наук. - 2014. - Т. 16, № 5 (2). -С. 824-828.
2. Босяков С.М., Михасев Г.И. Аналитическая модель начальных поступательных перемещений корня зуба в линейно-упругой периодонтальной связке // Механика машин, механизмов и материалов. - 2014. -Т. 28, № 3. - С. 74-78.
3. Быков В.Л. Функциональная морфология поддерживающего аппарата зуба // Заболевания пародон-та. - М.: Полимедпресс, 2004. - С. 7-27.
4. Давыдова Н.В., Фирсова И.В., Суетенков Д.Е. Профилактика травматических повреждений зубов, мягких тканей, челюстных костей у детей и подростков // Саратовский научно-медицинский журнал. -2011. - Т. 7, № 1. - С. 199-201.
5. Дыбов Д.А., Юркевич А.В., Михальченко А.В., Михальченко Д.В. Применение препаратов селена в лечении воспалительных заболеваний пародонта // Клиническая стоматология. - № 4 (84). - 2017. - С. 8-11.
6. Иващенко А.В. Клинико-морфологическое обоснование современных технологий реплантации, ауто-трансплантации и протезирования зубов: дисс. . д-ра мед. наук. - Самара, 2017. - 290 с.
7. Муллаев Т.М., Муллаев Х.Т. Отсроченная реплантация зубов, консервированных в растворе «Ви-кон» // Матер. Всерос. научно-практ. конф. «Актуальные вопросы стоматологии». - Уфа, 2011. - С. 61-63.
8. Наумович С.С., Наумович С.А., Лемешев-ский С.В., Шпип А.И. Биомеханическая модель зубочелюстной системы // Медицинский журнал. - 2011. -Т. 37, № 3. - С. 104-107.
9. Оскольский Г.И., Непомнящих Л.М., Юрке-вич А.В., Лушникова Е.Л., Юркевич Н.В. Изучение структурно-пролиферативных процессов в эпителии десны при изменениях состояния пародонта // Якутский медицинский журнал. - 2011. - № 4. - С. 92-94.
10. Оскольский Г.И., Ушницкий И.Д., Юркевич А.В., Щеглов А.В., Машина Н.М. Функциональная характеристика жевательныхи височных мышц у больных с полным отсутствием зубов после изменения межальвеолярного расстояния // Вестник Северо-Восточного федерального университета им. М.К. Аммосо-ва. - 2014. - № 1. - С. 119-125.
11. Оскольский Г.И., Юркевич А.В. Морфологическая характеристика эпителия десны при хронических заболеваниях пародонта // Сибирский Консилиум. -2005. - № 4. - С. 18.
12. Оскольский Г.И., Юркевич А.В. Морфометри-ческая характеристика структуры эпителия десны в норме и при хронических заболеваниях пародонта // Дальневосточный медицинский журнал. - 2004. -№ 1. - С. 19-23.
13. Оскольский Г.И., Юркевич А.В., Первов Ю.Ю. Современные представления о структурных реакциях слизистой оболочки полости рта в процессе онтогенеза // Тихоокеанский медицинский журнал. - 2005. -№ 2. - С. 17-19.
14. Оскольский Г.И., Юркевич А.В., Щеглов А.В., Машина Н.М. Оценка функционального состояния жевательного аппарата до и после одномоментного увеличения межальвеолярного расстояния // Дальневосточный медицинский журнал. - 2014. - № 1. -С. 79-82.
15. Оскольский Г.И., Юркевич А.В., Щеглов А.В., Машина Н.М., Дыбов Д.А. Рентгенологическая оценка результатов лечения больных с дефектами зубных
рядов при изменении межальвеолярного расстояния // Дальневосточный медицинский журнал. - 2013. -№ 3. - С. 80-83.
16. Панкратов А.С., Лекишвили М.В., Копец-кий И.С. Костная пластика в стоматологии и челюст-но-лицевой хирургии. Остеопластические материалы: руководство для врачей. - М.: Бином. Лаборатория знаний, 2011. - 272 с.
17. Федосенко Т.Д., Шпак Т.А., Смирнова М.А. Реплантация зубов при особенных клинических условиях // Эндодонтия. - 2007. - № 1-2. - С. 32-52.
18. Шилько С.В. Биомеханический анализ пе-риодонтальной связки // Рос. журн. биомеханики. -2003. - № 3. - С. 29-34.
19. Drain D., Petrone J.A. Intentional replantation: a case report and review of the literature // Journal of the New Jersey Dental Association. - 1995. - Vol. 66, № 4. -P. 63-65.
20. Flores M.T., Holan G., Borum M. Textbook and color atlas of traumatic injuries to the teeth, 4th edn. - Oxford : Blackwell Munksgaard, 2007. - 516 p.
21. Jae Hyun P., Kiyoshi T., Daisuke H. Tooth Autotransplantation as a Treatment Option: A Review // J Clin. Pediatr. Dent. - 2011. - Vol. 35. - P. 129-136.
22. Kenny D.J., Casas M.J. Medicolegal aspects of replanting permanent teeth // J Can. Dent. Assoc. - 2005. -Vol. 71, № 4. - P. 245-248.
1. Bairikov M.N., Ivashchenko A.V., Markov I.I. Replantation and autotransplantation of teeth - the alternative for implantation in the modern ecological conditions // News of Samara Scientific Center of RAS. -2014. - Vol. 16, № 5 (2). - P. 824-828.
2. Bosyakov S.M., Mikhasyov G.I. Analytical model of initial translational displacement of the tooth root in the linear elastic periodontal ligament // Mechanics of Machines, Mechanisms and Materials. - 2014. - Vol. 28, № 3. - P. 74-78.
3. Bykov VL. Functional morphology of the supporting apparatus of the tooth // Diseases of the Periodontium. - M.: Polimedpress, 2004. - P. 7-27.
4. Davydova N.V, Firsova I.V., Suetenkov D.E. Prevention of traumatic damage to teeth, soft tissues, jaw bones in children and adolescents // Saratov Journal of Medical Scientific Research. - 2011. - Vol. 7, № 1. -P. 199-201.
5. Dybov D.A., Yurkevich A.V, Mikhalchenko A.V, Mikhalchenko D.V The use of selenium in the treatment of inflammatory periodontal diseases // Clinical stomatology. - № 4 (84). - 2017. - P. 8-11.
6. Ivashchenko A.V. Clinico-morphological substantiation of modern technologies of replantation, autotransplantation and dental prosthetics: Thesis of . a Doctor of Medical Science. - Samara, 2017. - 290 p.
7. Mullaev T.M., Mullaev Kh.T. Delayed replantation of teeth stored in Vicon solution // Materials of All-Russia Scientific and Practical Conference «Actual Issues of Stomatology». - Ufa, 2011. - P. 61-63.
8. Naumovich S.S., Naumovich S.A., Leme-shevsky S.V, Shpip A.I. Biomechanical model of dento-alveolar system // Medical Journal. - 2011. - Vol. 37, № 3. - P. 104-107.
9. Oskolsky G.I., Nepomnyashchikh L.M., Yurkevich A.V, Lushnikova E.L., Yurkevich N.V. The study of structural and proliferative processes in the gingival epithelium associated with changes in the parodontium status // Yakutsk Medical Journal. - 2011. - № 4. - P. 92-94.
10. Oskolsky G.I., Ushnitsky I.D., Yurkevich A.V, Shcheglov A.V., Mashina N.M. Functional characteristics of masticatory and temporal muscles of patients with full teeth absence after interalveolar distance change // Bulletin of North-Eastern Federal University named after M.K. Ammosov. - 2014. - № 1. - P. 119-125.
11. Oskolsky G.I., Yurkevich A.V Morphological characteristics of gingival epithelium in chronic diseases of paradontium // Siberian Consilium. - 2005. - № 4. -P. 18.
12. Oskolsky G.I., Yurkevich A.V Morphometric characteristics of gingival epithelium structure in norm and in chronic paradontium diseases // Far Eastern Medical Journal. - 2004. - № 1. - P. 19-23.
13. Oskolsky G.I., Yurkevich A.V, Pervov Yu.Yu. Actual notion of structural responses of oral mucosa in its ontogenesis // Pacific Medical Journal. - 2005. - № 2. -P. 17-19.
14. Oskolsky G.I., Yurkevich A.V., Shcheglov A.V, Mashina N.M. Assessment of the functional catastasis of the masticatory apparatus before and after one-stage increase of interalveolar distance // Far Eastern Medical Journal. - 2014. - № 1. - P. 79-82.
15. Oskolsky G.I., Yurkevich A.V., Shcheglov A.V, Mashina N.M., Dybov D.A. X-ray evaluation of treatment results of patients with dental arches defects and interalveolar space changes // Far Eastern Medical Journal. -2013. - № 3. - P. 80-83.
16. Pankratov A.S., Lekishvili M.V, Kopetsky I.S. Bone grafting in dentistry and maxillofacial surgery. Os-teoplastic materials: a manual for doctors. - M.: Binom Publ. Laboratory of knowledge, 2011. - 272 p.
17. Fedosenko T.D., Shpak T.A., Smirnova M.A. Tooth replantation in specific clinical conditions // Endodontia. -2007. - № 1-2. - P. 32-52.
18. Shilko S.V Biochemical analysis of periodontal ligament // Russian Journal of Biomechanics. - 2003. -№ 3. - P. 29-34.
19. Drain D., Petrone J.A. Intentional replantation: a case report and review of the literature // Journal of the New Jersey Dental Association. - 1995. - Vol. 66, № 4. -P. 63-65.
20. Flores M.T., Holan G., Borum M. Textbook and color atlas of traumatic injuries to the teeth, 4th edn. - Oxford : Blackwell Munksgaard, 2007. - 516 p.
21. Jae Hyun P., Kiyoshi T., Daisuke H. Tooth Autotransplantation as a Treatment Option: A Review // J Clin. Pediatr. Dent. - 2011. - Vol. 35. - P. 129-136.
В современной стоматологии роль зубосохраняющих операций незаслуженно ушла в тень. Это обусловлено непредсказуемым результатом такого вида лечения, особенно в случае несформированных зубов у детей, а также отчасти бурным развитием имплантологии.
В этой статье хотелось бы поднять тему о реплантации зубов после травматической экстракции. Как известно, положительный результат такого рода манипуляций зависит от времени, прошедшего после экстракции, и среды, в которой находился зуб [1].
Ниже описывается не совсем ординарный случай из нашей практики, касающийся этих факторов.
Пациент А., 9 лет, обратился с жалобой на травматическую экстракцию 21 зуба. Из анамнеза (со слов матери) установлено, что после травмы прошло более 12 часов, к тому же около трех часов зуб находился в асептических условиях.
Смягчающим фактом было то, что зуб после трехчасового «путешествия в сумке» был уложен для сохранности в молоко. Как известно, молоко благодаря его буферным свойствам весьма благоприятная биологическая среда для сохранения зуба. После совместной консультации врача стоматолога-хирурга и врача-ортодонта было принято решение провести реплантацию удаленного зуба.
После ретроградного удаления пульпы и антисептической обработки полости зуба хлоргексидина биглюконатом 0,05 % проведено ретроградное пломбирование «в руках» с применением пломбировочного материала IRM (Dentsply, США), который обладает великолепными свойствами, позволяющими герметично закрыть апикальную часть канала в такого рода клинических ситуациях.
Далее следовала механическая, с помощью кюрет, и антисептическая обработка поверхности корня. Важно было удалить некротизированные остатки волокон периодонта и сгладить поверхность корня, не оставляя поднутрений, тем самым минимизировав риск осложнений.
Последующая ревизия лунки заключалась в удалении сгустка и промывании лунки хлоргексидина биглюконатом 0,05 %. Затем следовала реплантация 21 зуба в ранее подготовленную лунку.
Вторым этапом работы являлось шинирование. Для иммобилизации реплантируемого зуба была выбрана круглая плетеная стальная дуга, состоящая из трех прядей Triple Flex (в ортодонтии она используется в качестве несъемного ретейнера) (рис. 1).

Рис. 1. Установленная конструкция.
В качестве фиксирующего материала использовали светополимеризуемый композит Enlight (фирма Ormco) + праймер Ortho Solo (фирма Ormco). Данная конструкция была выбрана по следующим соображениям:
- выполняла оптимальную жесткую фиксацию реплантируемого зуба;
- имела низкую себестоимость;
- гигиена полости рта страдала минимальным образом.
Шинирование включало в себя следующие этапы:
- измерение длины дуги от 12 зуба до 22 зуба;
- протравливание вестибулярных поверхностей 12, 11, 21, 22 зубов в течение 40 секунд;
- нанесение праймера Ortho Solo, легкое просушивание;
- нанесение фотополимеризуемого материала порционно на каждый зуб на уровне середины коронковой части;
- фиксация дуги Triple Flex;
- полимеризация в течение 20 секунд;
- повторное нанесение материала поверх ретейнера толщиной около 1 мм;
- повторная полимеризация.
При первом контрольном осмотре через 3 месяца пациент жалоб не предъявлял, перкуссия была отрицательной, подвижность отсутствовала, в связи с чем было принято решение о снятии дуги.
В процессе следующего контрольного осмотра через 6 месяцев корневой канал был запломбирован с применением методики латеральной конденсации гуттаперчи (рис. 2). Через 12 месяцев клинически и рентгенологически констатировалась успешность описанного выше лечения (рис. 3).

Рис. 2. Рентгенография 21 зуба после пломбирования.

Рис. 3. Контрольный осмотр через 12 мес. после лечения.
Список литературы находится в редакции.
Полный вывих зуба (он же авульсия зуба) характеризуется полным смещением зуба из лунки и встречается в 0,5-3% случаев среди всех травм зубочелюстного аппарата. Частота подобных поражений резко увеличивается у детей в возрасте от 7 до 9 лет, что связано с незавершенным развитием корней, а также с тем, что альвеолярная кость и периодонтальная связка в данном возрасте наименее резистентны к воздействию экструзивных сил во время прорезывания зубов. Этиология полного вывиха вариативна в зависимости от типа прикуса. Вывихи временных зубов, как правило, возникают в результате удара твердым предметом, в то время как постоянные зубы травмируются чаще в результате падения, драки, спортивных травм, автокатастроф и жестокого обращения с детьми. Как в постоянном, так и во временном прикусе, авульсии чаще встречаются на верхней челюсти с превалирующим поражением центральных резцов. Чрезмерное перекрытие зубов и недоразвитие губ являются потенциальными этиологическими факторами, предрасполагающими к травме. Хотя, как правило, происходит полный вывих лишь одного зуба, но множественные авульсии также известны с параллельным поражением поддерживающих мягких тканей, а также губ.
Основная цель лечения вывихнутых зубов состоит в сохранении и лечении смежных поддерживающих тканей и реплантации проблемных зубов. Успех последней манипуляции зависит от общего состояния здоровья пациента, степени сформированности корня, времени, прошедшего с момента травмы, а также среды хранения вывихнутого зуба. Время, прошедшее с момента полного травматического удаления зуба с лунки, как и среда его хранения вне полости рта, имеют ключевое воздействие на состояние клеток периодонтальной связки. Цель данного исследования состоит в презентации двух клинических случаев отстроченной реплантации вывихнутых центральных резцов после длительного экстра-альвеолярного периода их хранения в сухих условиях.
Клинические случаи
Клинический случай 1
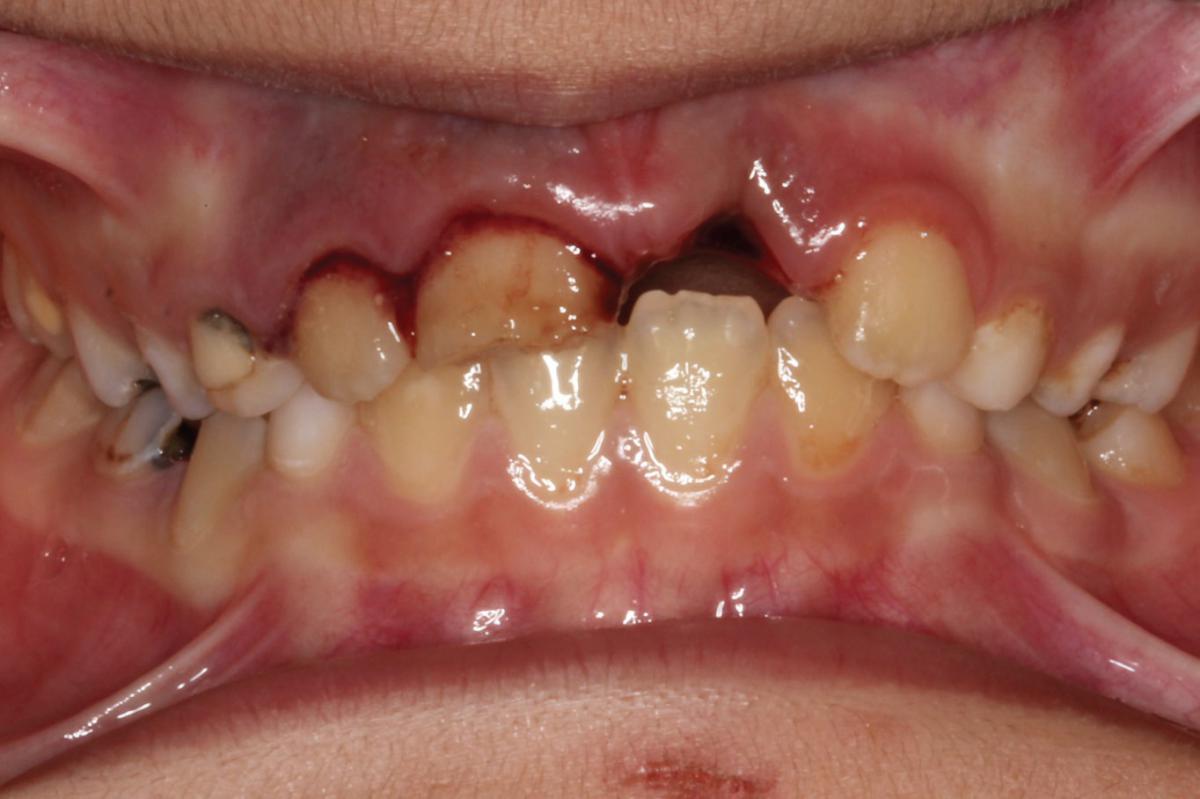
8-летний мальчик был направлен в детскую стоматологическую клинику после падения, которое закончилось травмой зуба. Инцидент произошел за 27 часов до обращения во время того, как ребенок играл на школьной площадке. После этого ребенка уже осматривал медицинский персонал быстрого реагирования местной больницы, который не выявил никаких неврологических повреждений или других общемедицинских осложнений. Родители ребенка сохранили вывихнутый зуб в сухом виде в листке бумаги и принесли его с собой в клинику. Они отрицали наличие каких-либо сопутствующих заболеваний у ребенка. При внутриротовом обследовании диагностировано, что центральный левый резец верхней челюсти (21 зуб) был полностью вывихнут (фото 1). В 11 зубе наблюдались неосложненный перелом коронки с поражением дентина, вывих и чрезмерная подвижность, а также рваные раны слизистой оболочки с небной стороны. При витальном тестировании зуб среагировал положительно. У пациента был смешанный прикус; также диагностированы серьезные кариозные поражения из-за плохой гигиены.
Фото 1. Полный вывих левого верхнего резца.
На периапикальной и панорамной рентгенограммах не было обнаружено признаков перелома стенки альвеолярной кости или смежных костных тканей. При обследовании вывихнутого зуба выявлены перелом коронковой эмали, открытая верхушка корня, остатки периодонтальной ткани на поверхности корня.
После информирования родителей пациента о возможном риске зубную лунку осторожно промыли физиологическим раствором под местной анестезией (Maxicaine, Vem Drugs, Istanbul, Turkey). Корень зуба тщательно очистили от некротических и сухих остатков периодонтальной ткани.
Эндодонтическое лечение до этапа реплантации проводили вне полости рта путем заполнения корневых каналов минерал триоксид агрегатом (MTA) (BioAggregate, DiaDent, Burnaby, BC, Canada). После этого зуб обратно медленно поместили в лунку с небольшим давлением.
Влажный ватный шарик и стеклоиономерный цемент (Ketac Molar, 3M/ESPE Dental Products, St. Paul, MN, USA) использовали для временного восстановления полости доступа. Позицию пересаженного зуба проверяли с помощью клинических и рентгенологических методов. Зуб зашинировали гибкой лигатурой (0.195-дюймовые круглые скрученные twist-flex arch wires, 3M Unitek, Monrovia, CA, USA) с помощью композита (Clearfil Majesty Esthetic, Kuraray, Tokyo, Japan (фото 2, фото 3).
Фото 2. Шинирование вывихнутого зуба с помощью ортодонтической лигатуры и композита.
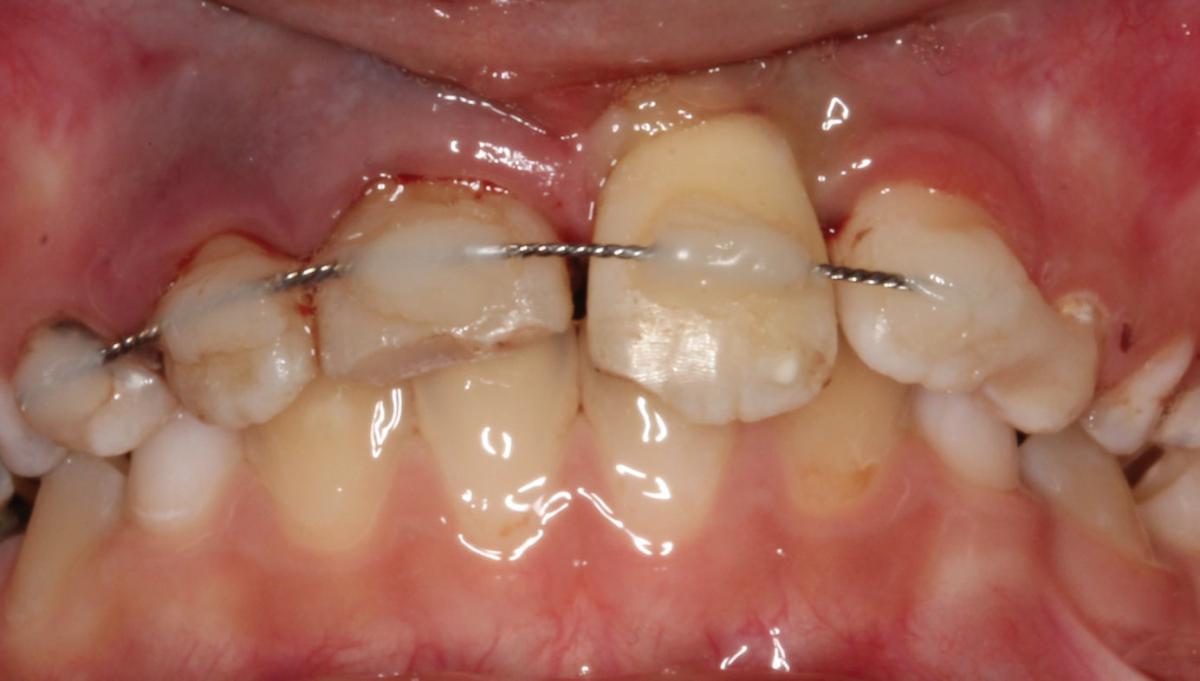
Фото 3. Периапикальная рентгенограмма после реплантации травмированного зуба.
Кроме того, пациенту были даны рекомендации по поводу гигиены и необходимости использования хлоргексидина (Klorhex, Drogsan, Ankara, Turkey) для полоскания в период стабилизации, а также предписана мягкая диета.
Профилактический курс антибиотикотерапии амоксициллина тригидрата/клавуланата калия (Beecham Laboratories, Bristol, TN, USA) в дозе 625 мг/сут. был предписан на период одной недели.
Пациент также был направлен на прививку против столбняка.
Родители были проинформированы о важности регулярных посещений с целью проведения клинического и рентгенологического наблюдений.
Пациент был повторно осмотрен через две недели, но никаких клинических или рентгенологических патологических изменений выявлено не было.
Через четыре недели на очередном посещении удалили шинирующую конструкцию, а восстановление разрушенных коронок зубов завершили композитом (Clearfil Majesty Esthetic, Kuraray Tokyo, Japan).
На третьем месяце наблюдения при перкуторном тестировании реимплантированного зуба было обнаружено изменение перкуторного звука из-за анкилоза тканей.
12 месяцев спустя было обнаружено, что витальность правого центрального резца утрачена; для завершения процесса его апексогенеза использовали гидроксид кальция (Sultan Chemists Inc., Englewood, NJ, USA).
На повторном визите через 18 месяцев пересаженный зуб характеризовался стабильной и функциональной позицией, однако были обнаружены признаки первоначальной замещающей резорбции, анкилоза и инфраокклюзии примерно на 0,5 мм (фото 4 и 5).
Фото 4. Фронтальный вид через 18 месяцев после травмы, небольшая инфрапозиция проблемного зуба.
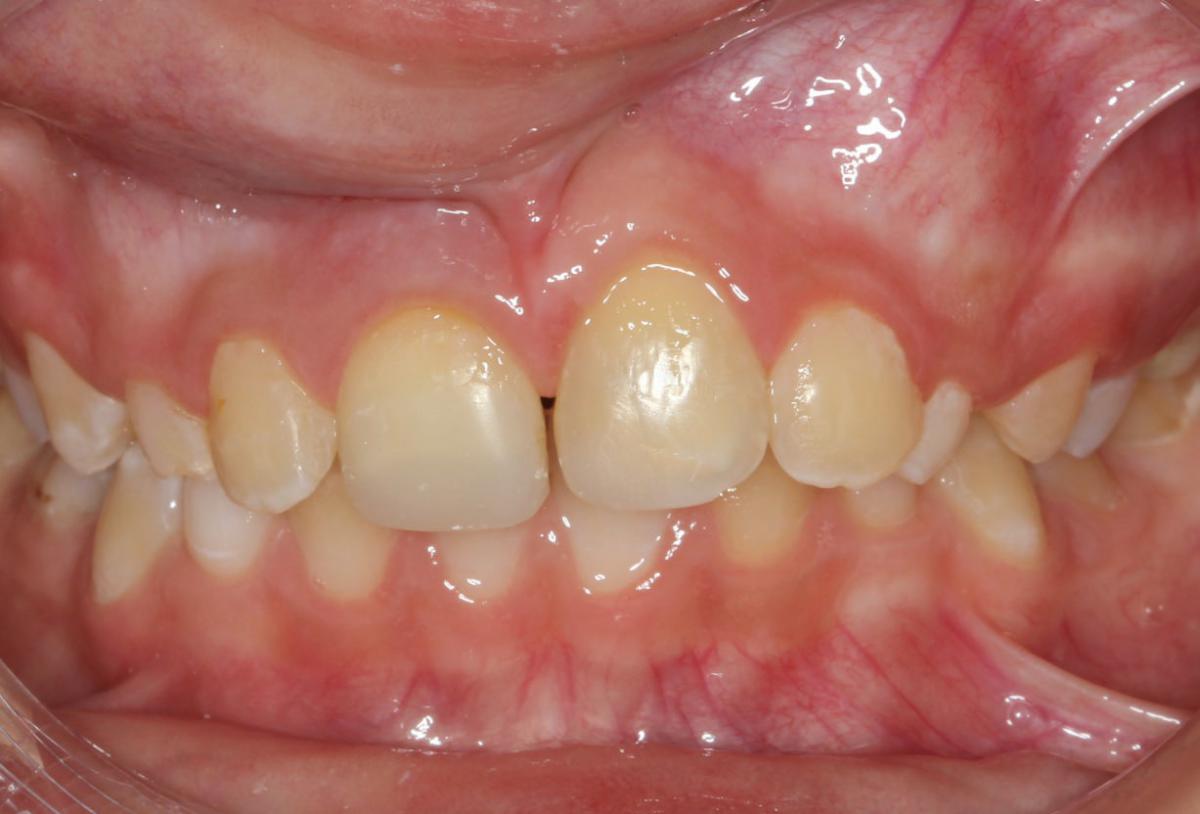
Фото 5. Оценка реплантированного зуба через 18 месяцев.
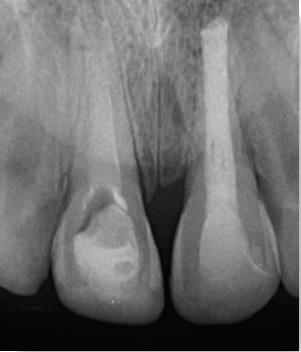
Пациент будет находиться на наблюдении до завершения периода роста, и в случае необходимости будет проведено полное и соответствующее лечение. Для оценки соотношения между корнями бокового резца и постоянного клыка была проведена конусно-лучевая компьютерная томография.
Клинический случай 2
10-летний мальчик был направлен в детскую стоматологическую клинику после падения с велосипеда, которое завершилось травмой зубов. Вывихнутый зуб не помещали в какой-либо специальный контейнер или среду, а доставили в клинику в сухом состоянии через 7 часов после аварии. Родители пациента отрицали какие-либо сопутствующие системные заболевания, и в анамнезе не было определено каких-либо случаев потери сознания или рвоты. При осмотре не было обнаружено дополнительных травм вне полости рта. При внутриротовом обследовании диагностировали полный вывих верхнечелюстного правого постоянного центрального резца (11 зуб) (фото 6). В левом центральном резце (21 зуб) обнаружены трещины и повреждения эмали. У пациента был диагностирован постоянный прикус с легкой формой скученности зубов и глубоким режущим перекрытием. Уровень гигиены полости рта был отличным, не было обнаружено никаких кариозных поражений.
Фото 6. Полный вывих правого верхнего резца.
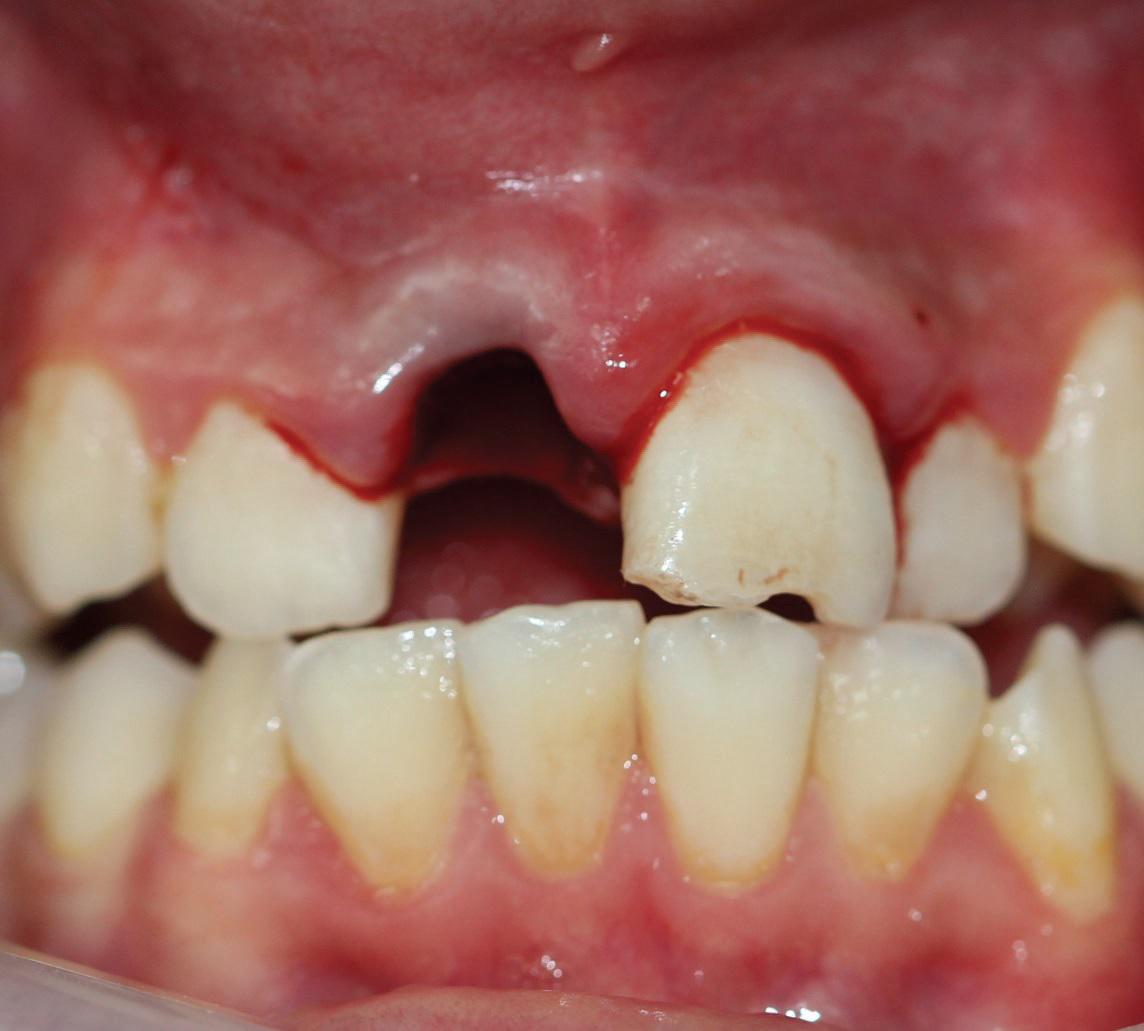
На периапикальной и панорамной рентгенограммах не было обнаружено следов перелома альвеолярной кости, а при обследовании вывихнутого зуба диагностированы перелом коронковой эмали и закрытая форма корневой верхушки.
После осмотра был применен алгоритм лечения вывихнутых постоянных зубов с закрытой верхушкой корня и длительным временем внеротового пребывания.
Лечение корневых каналов было проведено вне полости рта путем их пломбирования MTA. Влажный ватный шарик и стеклоиономерный цемент (Ketac Molar, 3M/ESPE Dental Products, St. Paul, MN, USA) использовали для временного восстановления полости доступа. Некротические и сухие остатки периодонтальных тканей также были тщательно удалены с поверхности корня.
После проведения местной анестезии тщательно промыли пустую лунку зуба стерильным физиологическим раствором. Зуб был помещен на место под легким давлением после удаления сгустка из лунки. Правильность реплантации и позицию зуба определяли на периапикальных рентгенограммах (фото 7).
Фото 7. Шинирование вывихнутого зуба с помощью ортодонтической лигатуры и композита.
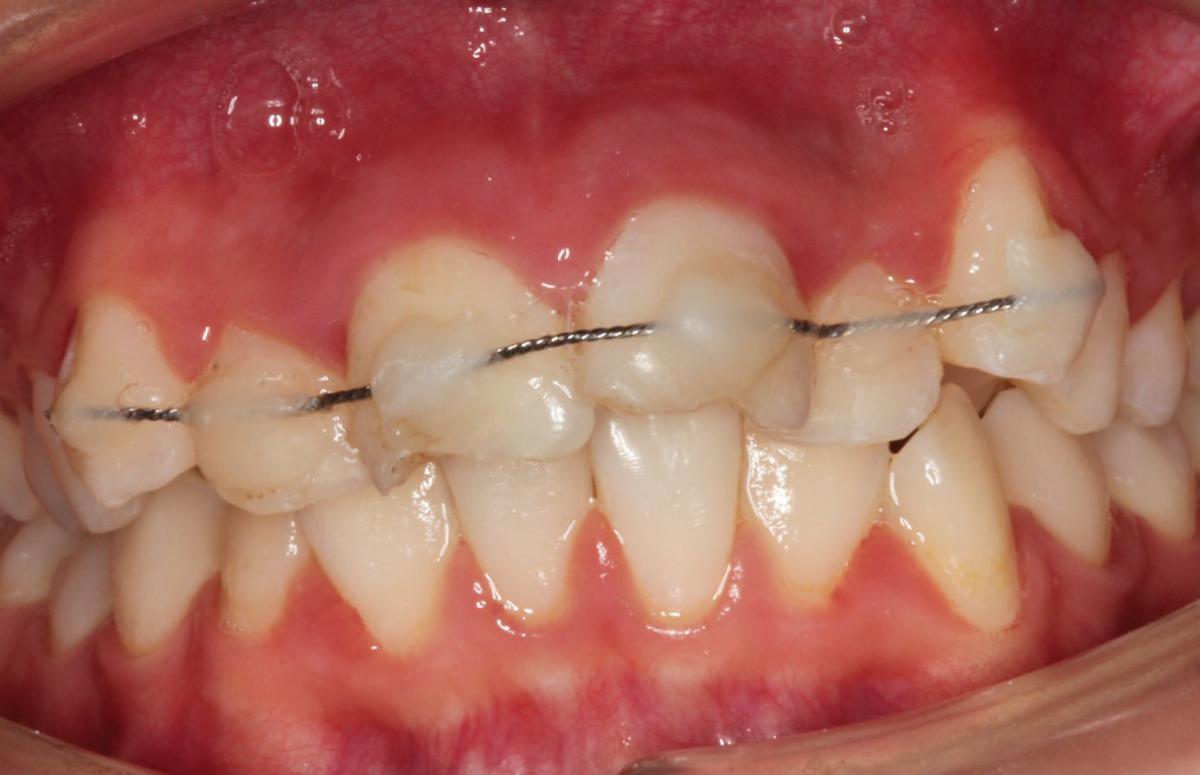
Зубной ряд зашинировали от клыка до клыка гибкой лигатурой (0.195-дюймовой круглой twist-flex arch wires) (фото 8).
Фото 8. Периапикальная рентгенограмма после реплантации травмированного зуба.
Инструкции, данные семье пациента, были аналогичны таковым, описанным в клиническом случае 1 (рекомендации по диете и гигиене). Кроме того, профилактический курс антибиотикотерапии амоксициллина тригидрата/клавуланата калия в дозе 1000 мг/сут. был предписан на период одной недели. Родители были проинформированы о важности поддержки тщательной гигиены полости рта и регулярного клинического и рентгенологического наблюдений.
Через две недели после реплантации пациент был осмотрен, но никаких клинических или рентгенологических признаков патологических изменений обнаружено не было. Шинирующая конструкция была удалена через четыре недели после реплантации при повторном визите. Восстановление разрушенных коронок зубов было выполнено с применением композита.
Через три месяца были обнаружены признаки анкилоза пересаженного зуба при проведении перкусии.
Клинический и рентгенографический контроль также проводились через 6 и 12 мес.
Во время посещения через 12 месяцев клинические и рентгенологические исследования продемонстрировали удовлетворительные функциональные и эстетические результаты, а также признаки начальной резорбции и анкилоза без каких-либо признаков инфраокклюзии (фото 9 и фото 10). Пациент будет находиться на наблюдении до завершения периода роста, и в случае необходимости будет проведено полное и соответствующее лечение.
Фото 9. Фронтальный вид через 12 месяцев после травмы.
Фото 10. Рентгенографические исследования через 12 месяцев: отсутствие признаков патологии и резорбции.
Обсуждение
Протоколы лечения полностью вывихнутых постоянных зубов различаются, но суть состоит в том, что идеальным вариантом выбора является немедленная реплантация. Тем не менее, данная процедура не всегда может быть выполнена немедленно. Принятие решения относительно лечения полностью вывихнутых зубов связано со степенью сформированности верхушки корня (открытая или закрытая) и состоянием клеток периодонтальной связки. Состояние клеток связки зависит от среды хранения и времени, прошедшего с момента травмирования. Продолжительность внеротового периода существенно влияет на результат и непосредственно коррелирует с уровнем витальности периодонтальных клеток. Клинические исследования показали, что зубы, пересаженные в течение первых 5 минут после вывиха, имеют лучший прогноз для лечения. Все клетки периодонтальной связки теряют свою жизнеспособность через 60 минут хранения зуба в сухих условиях. Среда хранения и транспортировки зуба в экстраоральных условиях также имеет жизненно важное значение. У пациентов с длительным экстраоральным периодом зубы должны сохраняться в подходящем носителе или среде, например, в сбалансированном солевом растворе Хенкса, физиологическом растворе, молоке, слюне, пока не будут повторно реплантированы стоматологом.
В данных случаях зубы сохранялись сухими в бумаге, а время их внеротового пребывания составляло более 60 минут (27 часов и 7 часов в І и ІІ клинических случаях соответственно). Лечение в представленных случаях проводили в соответствии с принятым протоколом реплантации, описанным Международной ассоциацией дентальной травматологии. Данный протокол предполагает, что если зуб сохранялся в сухих условиях в течение более чем 60 минут до реплантации, следует предварительно провести эндодонтическое лечение корневых каналов вне полости рта. Учитывая отсутствие каких-либо шансов реваскуляризации пульпы, а также некротический характер изменений периодонтальной связки, целесообразно проводить лечение корневых каналов вне полости рта.
Согласно протоколу и данным литературы об отстроченной реплантации, клетки пародонтальной связки теряют свою жизнеспособность при задержке реплантации, что приводит к неблагоприятному долгосрочному прогнозу. Большинство полных вывихов возникает до того момента, как лицевой аппарат пациента становиться полностью сформированным. Предотвращение резорбции окружающей костной ткани и поддержка зуба в зубном ряду имеют решающее значение до окончания роста лица. Реплантация помогает восстановить эстетический вид, функциональную окклюзию, также предотвратить физиологическую травму в связи с потерей переднего зуба. Если бы в данных клинических случаях вывихнутые резцы не были бы реплантированными, лечение, возможно, состояло бы из ортопедического восстановления дефекта, ортодонтического закрытия щели или аутотрансплантации другого зуба в область дефектного пространства.
Результат реплантации нужно тщательно контролировать с помощью клинических и радиологических методов. Анкилоз у детей и подростков часто ассоциируется с инфрапозицией реплантированных зубов, и в обеих описанных случаях признаки анкилоза имели место. Хотя во втором случае инфрапозиции зуба и не было обнаружено, но небольшая инфраокклюзия была диагностирована в первом случае при сравнении проблемного зуба с соседним центральным резцом. В дальнейшем, когда степень инфраокклюзии возрастает больше, чем на 1 мм, может понадобиться проведение процедуры декоронации.
Заключение
Несмотря на длительное время экстра-альвеолярного пребывания зубов в сухих условиях, зубы после отстроченной реплантации могут оставаться стабильными и функциональными единицами зубного ряда. У пациентов, рост которых продолжается, использование реплантации как альтернативного метода лечения показано с целью поддержи окружающей кости в течение последующих нескольких лет до достижения условий для проведения дентальной имплантации.
Авторы: Selcuk Savas, Ebru Kucukyilmaz, Merve Akcay, and Serhat Koseoglu
Автор: Allen Ali Nasseh
Техника, о которой стоит вспомнить, когда невозможно применить традиционную хирургию. Allen Ali Nasseh, DDS, MMSc.
Для восстановления зубов с заболеваниями пульпы специалисты широко применяют хорошо зарекомендовавшее себя традиционное эндодонтическое и хирургическое лечение 1,2. В противном случае, такие зубы пришлось бы удалить. Если пульпа необратимо повреждена или инфицирована в результате кариеса, трещин, травм или неправильной реставрации, то специалисту остается только прибегнуть к эндодонтическому лечению или удалить зуб. Традиционное эндодонтическое лечение показало отличный процент успешных операций (97% за 8-летний период) 3, однако иногда при проведении процедуры не удается полностью устранить источник инфекции, что приводит к появлению периапикальных заболеваний.
Если периапикальные симптомы не устранены после традиционного лечения корневых каналов, а их причина – микробиологического происхождения, то последняя надежда на сохранение зуба это эдодонтическое хирургическое лечение: микрохирургическая апикоэктомии и повторное заполнение каналов. К счастью, за последние двадцать лет результативность этих процедур значительно возросла. В основном, это произошло благодаря появлению новых материалов и инструментов, усовершенствованной диагностике и внимательному изучению случаев, когда традиционный подход не принес желаемого эффекта. Результатом этого стала значительно возросшая вероятность благоприятного исхода 2,3.
В тех редких случаях, когда лечение корневых каналов не удалось, а получить доступ для традиционной апикоэктомии невозможно, актуальным остается альтернативный метод – намеренная реплантация зуба. В ходе этой процедуры зуб осторожно удаляют, а апикоэктомию и повторное заполнение каналов производят вне полости рта, после чего зуб возвращают на место. Критически важные факторы проведения успешной реплантации это краткий экстраоральный период (менее 10 минут) и атравматическое удаление. При строгом соблюдении протокола и правильном выборе клинического случая эта процедура в большинстве случаев принесет благоприятный результат.
Всякий раз, когда невозможно получить хирургический доступ для апикоэктомии (анатомические сложности), нужно предложить пациенту полное удаление зуба или реплантацию. Проводить реплантацию можно только при сочетании всех изложенных ниже факторов:
Первоначальный результат лечения корневого канала нельзя исправить хирургическим или нехирургическим путем, а апикоэктомию невозможно провести с достаточно высокой вероятностью успеха (например, когда правильное лечение корневых каналов с препятствиями в коронковой части не удалось).
Существует высококачественная коронковая реставрация без коронковой протечки.
Инфекция локализована в области апекса, полностью отсутствуют периодонтальные заболевания, трещины и переломы.
Корни зуба не мешают простому удалению и реплантации (корни с идеальной конусностью, нет крутых изгибов, корни не тонкие).
Пациент полностью проинформирован о возможном риске и необходимом послеоперационном уходе, мотивирован и реалистично оценивает шансы на успех.
Если клинический случай удовлетворяет всем этим критериям, а провести традиционную апикоэктомию невозможно, то для лечения зуба с хроническими периапикальными заболеваниями можно прибегнуть к реплантации.
Описание клинического случая
56-летний мужчина обратился в клинику автора с жалобой на небольшую опухоль и боль в левом нижнем квадранте. Изучение истории болезни и клиническое обследование выявили корневой канал трехлетней давности и новую коронку на первом левом нижнем премоляре (зуб №. 21). Пациент рассказал, что по ощущениям зуб не был здоров после эндодонтического лечения, и что проводивший его стоматолог был неопытным. Клинические тесты показали, что все зубы, за исключением № 21 находятся в нормальном состоянии. Зуб № 21 оказался чувствителен к простукиванию и пальпации. На радиографии было заметно, что заполняющий материал не доходит до апекса на несколько миллиметров (Фото 1).
Фото 1. Периапикальные светлые области на радиографии зуба №21, видна адекватно установленная коронка и неправильное лечение корневого канала.

Также в области апекса на радиографии обнаружились светлые участки. Установленная три года назад коронка хорошо зацементирована. Поскольку канал был неправильно заполнен ранее, то для лечения зуба показаны нехирургические эндодонтические процедуры (напр. ревизия через коронку).
Основные правила эндодонтических процедур не соблюдались при первоначальном лечении корневого канала, поэтому нехирургическая ревизия была сочтена самым надежным методом устранения оставшейся внутри зуба инфекции. К сожалению, пациент отказался от рекомендованной ему процедуры поскольку предыдущий опыт лечения корневого канала оказался плачевным. Хирургическая апикоэктомия тоже была отвергнута из-за небольшой вероятности повреждения нервных окончаний. Пациент высказался за удаление зуба без последующей установки протеза или моста, поскольку хотел свести к минимуму стоматологическое вмешательство.
Учитывая готовность пациента потерять потенциально излечимый зуб без последующей установки реставрационной конструкции, в качестве крайней меры ему предложили реплантацию. Пациенту объяснили, что зуб будет удален, и если корень и коронка останутся неповрежденными, то апикоэктомию произведут вне полости рта, а зуб можно будет вернуть на место. Зуб пришлось бы удалять в любом случае, состояние периодонтальной области было нормальным, корневая реставрация была хорошо зацементирована, а у зуба имелся только один прямой конический корень, поэтому прогноз был признан благоприятным при условии, что зуб и коронка выдержат атравматическое удаление.
Реплантация требует проведения атравматического удаления, которое заключается в извлечения зуба с минимумом повреждений цемента на его поверхности. Соответственно, не рекомендуется усердно использовать зубной элеватор. Зуб надлежит осторожно расшатать и медленно удалить щипцами, уделяя особое внимание целостности цементобластов и периодонтических клеток на поверхности корня. Необходимо минимизировать букко-лингвальные нагрузки, которые могут повредить цемент. По сравнению с традиционным подходом, такая процедура удаления гораздо деликатнее и занимает значительно больше времени.
Хирургическим скальпелем проведена фибротомия, призванная минимизировать повреждение мягких тканей при тупом расслаивании (Фото 2).

Фото 2. Скальпель №15 использован для 360-градусного надреза десневой борозды и фибротомии.
Рекомендуется как можно меньше работать элеватором и особенно внимательно следить за тем, чтобы не повредить цемент и не оставить на нем отметин. Щипцы расположены на границе десна/зуб не слишком глубоко на корнях. Зуб удален с помощью осторожных действий элеватором (Фото 3), а поверхность корня экстраорально исследована при большом увеличении. Все манипуляции с зубом сводились к придерживанию его за коронку (Фото 4); контакт с корневой поверхностью минимизирован.
Фото 3. Минимальное использование элеватора для ослабления зуба.

Фото 4. При осмотре корневой поверхности трещин или повреждений не обнаружено.

Небольшая гранулема удалена с апекса пинцетом. Во время всех экстраоральных манипуляций поверхность зуба была влажной, увлажнение производилось стерильным физиологическим раствором. После того, как осмотр поверхности корня при большом увеличении не выявил никаких трещин и переломов, была проведена апикоэктомия бором 1557 SaberCut™ (Brasseler USA), удалено 3 мм ткани с кончика корня (Фото 5).
Фото 5. 3-мм апикоэктомия.

После апикоэктомии проведена подготовка корневого канала на глубину 3 мм круглым низкоскоростным бором хирургической длины #2 (Фото 6, 7, 8). Важно обнаружить и обработать все отверстия каналов. При лечении многокоренных зубов может потребоваться провести одну или более операцию на каждом из корней в зависимости от количества каналов. Перемычки овального канала тоже нуждаются в подготовке.
Фото 6. Подготовка канала низкоскоростным бором №2 хирургической длины на глубину 3 мм, соединение перемычек овального канала.

Фото 7. Подготовка канала низкоскоростным бором №2 хирургической длины на глубину 3 мм, соединение перемычек овального канала

Фото 8. Подготовка канала низкоскоростным бором №2 хирургической длины на глубину 3 мм, соединение перемычек овального канала.

После подготовки каналы были заполнены с применением «метода покрытия» [Lid Technique]2 , который заключается в применении двух биокерамических составов, EndoSequence® BC RRM™ (материал для восстановления корня) (Brasseler USA) и EndoSequence® Putty Fast Set (Putty-FS). RRM введен на подготовленную глубину с помощью изогнутого под прямым углом наконечника шприца для кислотной протравки (Ultradent Products, www.ultradent.com), тонкий слой Putty-FS нанесен на границу полости, чтобы зацементировать RRM (Фото 9 и 10). Излишек материала удален микрощеткой (Фото 11).
Фото 9. RRM введен на глубину подготовки, тонкий слой Putty-FS нанесен на границу полости, чтобы зацементировать RRM.

Фото 10. RRM введен на глубину подготовки, тонкий слой Putty-FS нанесен на границу полости, чтобы зацементировать RRM, излишки удалены микрощеткой.

Фото 11. RRM введен на глубину подготовки, тонкий слой Putty-FS нанесен на границу полости, чтобы зацементировать RRM.

После того, как из альвеолярной лунки удален образовавшийся там сгусток крови, зуб реплантирован в лунку. Пациента попросили зажать между зубами небольшой кусочек марли и не разжимать челюсти в течении 1 часа (Фото 12).
Фото 12. После удаления сгустка крови зуб возвращен на место с небольшим нажатием.

В это время образуется новый сгусток, помогающий стабилизировать зуб. Альвеолярная кость вокруг зуба осторожным сжатием возвращена на место, поскольку она могла расшириться при удалении. Общее экстраоральное время составило 5 минут. На сразу же сделанной послеоперационной радиографии виден заполняющий материал (Фото 13).
Фото 13. Послеоперационная радиография, видно заполненный канал.

Проведенные через 6 месяцев осмотр и радиография показали заживление периапекса и нормальное состояние десен (Фото 14 и 15).

Фото 14. Радиография через 6 месяцев. Апекс полностью зажил.

Фото 15.Радиография через 6 лет
Через шесть лет пациент вернулся для проведения другой стоматологической процедуры на другом зубе, это позволило сделать дополнительную радиографию, подтверждающую стабильность зуба через 6 лет после реплантации (Фото 16).
Фото 16. Фотография через шесть лет.

Современная техника реплантации прошла долгое развитие и теперь показывает отличный процент успешного применения 4. При соблюдении критериев отбора, удачном атравматическом удалении и правильной апикоэктомии, а также при последующем заполнении всех отверстий каналов с экстраоральным периодом меньше 10 минут, можно с уверенностью ожидать благоприятного исхода операции. Специалисты, однако, должны в первую очередь стараться спасти зуб менее инвазивными способами, такими как традиционное эндодонтическое лечение и апикоэктомия, поскольку эти методы показывают наиболее высокий процент успеха. Реплантация применяется лишь в том случае, когда невозможно провести вышеуказанные процедуры. Реплантацию можно применять в ситуациях, когда получение хирургического доступа к периапексу сопряжено с большой вероятностью повреждения нервных окончаний из-за анатомической близости нижнего альвеолярного или подбородочного нерва к апексу, а также при сильном лингвальном отклонении или заглублении корня, что затрудняет визуальный доступ.
Послеоперационные процедуры сводятся к минимизации повреждений альвеолярной лунки и смыканию зубов для того, чтобы образовался сгусток крови. Опыт автора показывает, что жесткая или физиологическая фиксация повязками и шинами требуется довольно редко. Пациентов нужно попросить смыкать челюсти, если они почувствуют движение реплантированного зуба сразу после процедуры и потом, если возникнет необходимость. Для того, чтобы временно зафиксировать зуб пока он полностью не приживется, можно использовать шов в форме цифры 8 через окклюзионную поверхность зуба или тугую букко-лингвальную периодонтальная повязку. В настоящее время в литературе нет четко определенных рекомендаций по использованию антибиотиков, однако поскольку антибиотики назначают при авульсиях, логично применять их и при описанных процедурах. Через 1, 3 и 6 месяцев после реплантации рекомендуются повторные визиты к стоматологу для осмотра. Если осмотр выявил нестабильное положение зуба или признаки инфекции, то зуб следует немедленно удалить.
При хронических периапикальных заболеваниях после лечения корневых каналов нужно в первую очередь прибегать к традиционной апикоэктомии и нехирургическим методам. Однако, при возникновении анатомических сложностей или противопоказаний для этих процедур, реплантация может стать альтернативой окончательному удалению. Главное условие успеха – верный выбор клинического случая; основными критериями здесь являются неповрежденные зубы с коническими корнями, отсутствие периодонтальных патологий и хорошо зацементированная коронка. Атравматическое удаление и экстраоральный период менее 10 минут делают намеренную реплантацию предсказуемой процедурой лечения зубов с хроническими периапикальными заболеваниями и ранее проводившимся лечением корневых каналов. Представленный случай иллюстрирует продолжительную стабильность зуба в полости рта. Клиническую видеосъемку представленного случая можно посмотреть на видео
Allen Ali Nasseh, DDS, MMS
Клинический инструктор отделения восстановительной стоматологии и биоматериалов
Школа стоматологии Гарвардского университета
Реплантация зуба – это стоматологическая процедура, с помощью которой можно вернуть на место зуб. Она проводится, если элемент зубного ряда выпал после травмы или был удалён во время врачебных манипуляций. Если человеку требуется реплантация зуба, показания и противопоказания обязательно должны быть учтены. Её часто проводят на передней челюсти, так как она наиболее подвержена травмам.
Описание реплантации зуба
Реплантация выполняется для того, чтобы вернуть в альвеолярное ложе выпавший, но здоровый зуб. Операция делается исключительно для постоянных зубов. Если корни молочные, тогда провести процедуру сложно. Реплантация детям назначается редко. Допустим, отсутствие зуба приводит к деформации при формировании челюсти.
Процедура будет эффективной, если реплантанту удалось сохранить коронку. Важно, чтобы корни не были значительно повреждены. Если же зуб сильно травмирован, его не удастся успешно вернуть – вероятность приживления низкая.
Виды, показания и противопоказания
Существует два метода реплантации – витальный, девитальный. Первый вариант применяется при утрате зуба вследствие тяжёлых травм. Врач не убирает нервы из пульпы, а выпавший элемент не пломбируется. Хирург обрабатывает антисептическим средством лунку, после чего возвращает на место зуб. Он должен продержаться не меньше 10 лет.
Девитальный способ актуален для тех случаев, когда проводится лечение стоматологических патологий. Хирург осторожно уберёт зуб, не затрагивая ближние ткани. Далее ликвидирует отложения, нервы, поставит пломбы в корневые каналы. После всех действий специалист возвращает зуб в альвеолярное ложе.
Список показаний:
- Вывих зуба при тяжёлой травме;
- Любая травма, повлёкшая утрату зуба;
- Перелом челюсти (зуб запал в щель, возникшую из-за перелома);
- Острое течение периостита;
- Осложнения после терапии многокорневого зуба. Возникла перфорация корней.
Иногда вмешательство противопоказано. Прежде всего, её не проводят, если утраченный зуб повреждён.
Противопоказания:
1. Трещины эмали.
2. Наличие злокачественных опухолей.
3. Обострение инфекционных, вирусных заболеваний.
4. Тяжёлые патологии сердечно-сосудистой системы.
5. Воспалительные процессы дёсен.
6 .Заболевания крови.
7. Психические расстройства.
8. Острое течение лучевой болезни.
Перед проведением операции врач проверяет наличие противопоказаний.
Этапы реплантации зуба
Вмешательство выполняется под местной анестезией. Сначала удаляется зуб, если он не выпал самостоятельно. После этого врач очищает зубодесневой карман, чтобы убрать гранулёму. Зуб будет находиться в растворе из антибактериального препарата, хлорида натрия. Лунку стоматолог прикроет марлевым тампоном.
Специалист обрабатывает, пломбирует зуб, расширяет каналы. Затем проводится вживление. Спиливается верхняя область корневой системы. Зуб располагается в альвеоле. Во вспомогательной фиксации нет необходимости.
Особенности реабилитационного периода
Приживление требует около 20 суток. В течение всего восстановительного периода человек должен посещать стоматолога. Для купирования боли придётся принимать анальгетики, антибиотики. Редко назначаются 4 сеанса УВЧ-терапии.
Первые 2-3 дня нужно принимать только жидкую пищу. Исключены жареные, копчёные, острые блюда. При проведении гигиенических процедур нельзя давить щёткой на прооперированную зону. Запрещено использовать ирригатор, дотрагиваться до зуба языком.
Полный период восстановления занимает 1-1,5 месяца. Время зависит от того, по какой причине проводилась операция. После приживления зуб естественно выглядит, выполняет свои функции.
Читайте также:


