Заложенность носа от зуба мудрости
Опубликовано: 17.04.2024
Прием ведет к.м.н. Боклин А.К.
Синуситы, связанные с простудными заболеваниями достаточно частое явление, но причиной развития гайморита могут стать и проблемы с зубами.

Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Как развивается «зубной» гайморит?
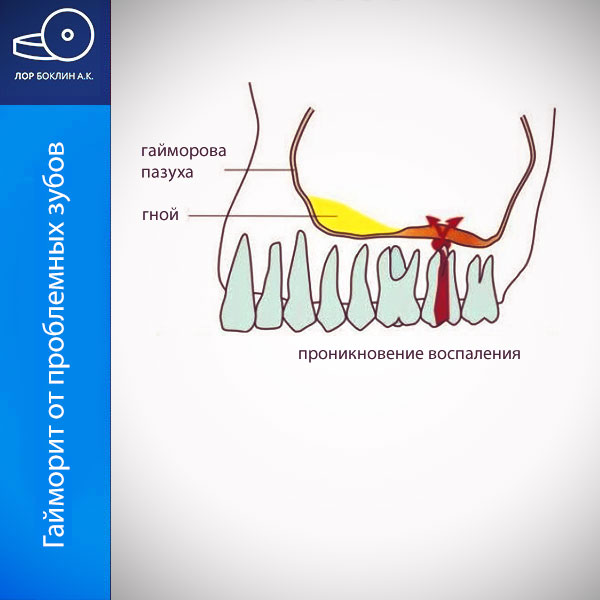
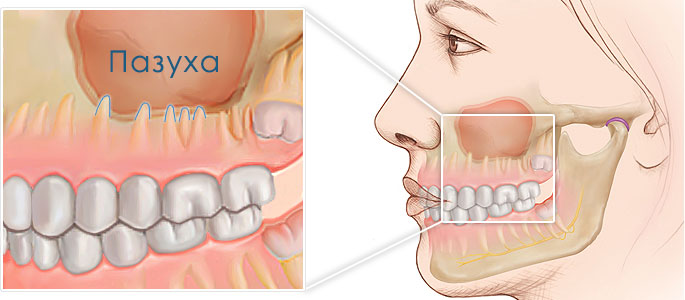
Параназальные пазухи (sinus paranasales) состоят из системы нескольких полостей в около носовом пространстве. В случае простуды, менее вентилируемые пазухи особенно подвержены развитию синусита. Верхнечелюстные пазухи (sinus maxillaris, гайморовы) относительно хорошо вентилируются. Однако дно верхнечелюстной пазухи отделяет только узкая костная пластина от коренных зубов верхней челюсти. Благодаря этой анатомии, развитие зубного (одонтогенного) синусита достаточно частое явление. Основной причиной, одонтогенного синусита может быть воспаление, которое образуется в области корней зубов, и легко распространяется на слизистую оболочку верхнечелюстной пазухи.
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Лечение «зубного» гайморита
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
![Шинирование зубов что это такое как это делается]()
Шинирование зубов что это такое как это делается

Брекеты сзади зубов в каких случаях их ставят
Для коррекции дефектов зубов нередко применяют раз

Желтый налет на зубах причины и способы устранения
Появление на зубах желтого налета всегда неприятно

Нимесил сколько дней пить после удаления зуба мудрости
Во время проведения операции по удалению (экстракц
Практически каждый хоть раз в своей жизни сталкива

Отбеливание зубов по технологии zoom 3 что это
Отбеливание зубов zoom 3 – на сегодняшний день счи

Если у больного болят зубы при гайморите, значит лечение должно начинаться с санации ротовой полости. Такой тип гайморита называется однотоегнным и требует тщательной санации больных зубов. Из-за полостей в дентине верхних зубов начинается воспаление, которое переходит на носовые перегородки.
Заболевание может проявляться в острой или хронической форме. Чаще всего причиной однотогеного гайморита становится воспаление корней первого или второго моляра верхней челюсти. Лечение в этом случае всегда должно начинаться с проведения всех необходимых стоматологических процедур, которые помогут устранить источник инфицирования гайморовых пазух.
Симптомы зубного гайморита
Зубная боль при гайморите обычно локализуется с той стороны лица, под глазом или в районе щеки. Также может возникнуть возникает заложенность носа на одной стороне и выделением гнойная слизь. Острый одонтогенный гайморит требует безотлагательного лечения зубов, которое позволит избежать тяжелых осложнений и перехода заболевания в хроническое течение.
При хронической форме симптомы проявляются не постоянно, а периодически, при обострении болезни. Опасность заключается в том, что симптомы гайморита, вызванного заболеванием верхних зубов, не отличаются внешне от симптомов обычного воспаления гайморовых пазух и проявляются в виде:
- общей слабости организма;
- повышенной температурой;
- ухудшения обоняния;
- головных и зубных болей;
- болезненности и отёчности лица в области носа;
- появлении запаха изо рта;
- заложенности носа и гнойных выделений;
- сильной боли при нажиме на больной зуб;
- неприятных ощущения во время еды;
- нарушении сна;
- снижении аппетита;
- озноба.
Причины развития гайморита при зубной боли
Развивает отечность и инфицирование носовых перегородок из-за близости очага инфекции, расположенного во рту, где развивается воспаление в разрушенных зубах. Причинами, приводящими к появлению такой формы гайморита, являются:
- ошибки в пломбировании верхних зубов. Из-за близкой локализации верхних зубов к носовым пазухам, во время пломбирования и лечения корневых каналов стоматологический материал может попадать в них. В результате такой ошибки стоматолога начинается воспаление. Оно вызывает насморк, заложенность носа, отечность и боль;
- неправильная гигиена рта ;
- незалеченный кариес;
- неполное удаление верхнего зубного корня;
- гнойное воспаление придесневого кармана или мягких тканей во рту;
- заболевание парадонта;
- ошибки при вживлении зубного имплантата в верхнюю челюстную кость.
Из этих причин развивается гайморит от больного зуба, вылечить который без санации ротовой полости невозможно.
Диагностика зубного гайморита

При диагностировании такого заболевания очень важно своевременно определить зубной гайморит и больной зуб, ставший причиной его появления. Для этого делают рентгеновские снимки, эндоскопию или КТ.
Из-за большой опасности осложнения одонтогенный гайморит всегда лечат только в стационарных условиях. Сначала больного обследует стоматолог, который устраняет полностью воспалительный процесс в ротовой полости. После завершения этапа стоматологического лечения начинается лор-терапия.
Стоматологическая часть этапа лечения сводится к операции по удалению основной причины заболевания. Зуб могут удалить, запломбировать снова, удалить посторонние частички из носовой полости, вызвавшие ее воспаление. Также делают промывку носовых пазух.
Виды зубного гайморита

Гайморит данного вида может развиваться в несколько разновидностях. В зависимости от симптоматики он может быть острым или хроническим.
Острый зубной гайморит проявляется в виде:
- боли в лицевой части черепа в области воспаленного носа;
- заложенности носа и выделении гноя;
- болезненности во время пережёвывания пищи;
- нарушении восприимчивости запахов;
- общей слабости организма.
Часто лицо не отекает, только у части больных может наблюдаться небольшая отёчность. Во время прикосновения к отечному месту чувствуется боль, а в ротовой полости происходит воспаление слизистой оболочки. Во время диагностики при осмотре полости носа отмечается отёчность слизистой и наличия гнойного воспалительного процесса. Также отмечается воспаление региональных лимфатических узлов
Хронический гайморит от больного зуба не имеет постоянной симптоматики. Общее состояние больного не ухудшается. Хроническое заболевание имеет бессимптомное течение. Единственным симптомом могут стать только гнойные выделения из носа. Во время осмотра обнаруживаются корочки или полипы. Обычно хроническая форма становится результатом неэффективного лечения зубов или острой фазы заболевания.
Зубной гайморит имеет несколько стадий:
- серозную, при которой возникает острое воспаление в носовой пазухе;
- гнойную, при которой происходит сильный отек слизистой носа, затрудняющий отток гнойной слизи.
Хроническая форма заболевания может протекать без выражения каких-либо симптомов. Могут проявляться лишь периодические болезненные ощущения, тяжесть в области гайморовых пазух. Температура в это время не поднимается, и самочувствие больного обычно бывает нормальным. Характерным признаком хронического течения является выделение гноя только из одной ноздри или же образование в ней корок. Кроме этого, в ротовой полости возможно формирование полипов или воспалительного процесса слизистой оболочки.
Лечение зубного гайморита
Основное лечение должно быть направлено на удаление очага воспаления во рту с помощью:
- устранения стоматологом больного зуба, или удаление инородного предмета в носовой полости;
- санации ротовой полости;
- промывания гайморовых пазух, которое должен делать отоларинголог. Это делается путём прокола и ввода в область пазухи лекарственных препаратов: антисептиков и антибиотиков.
Такая операция проводятся под местным наркозом. При тяжелых осложнениях и абсцессах необходимо делать общий наркоз и проводить полноценную хирургическую операцию в стационаре. После этого пациенту прописывают капли с сосудосуживающим эффектом. При присоединении осложнений необходим приём антибиотиков.

Зубной гайморит в хронической форме без осложнений лечится также. Но иногда проводится хирургическое вмешательство для удаления новообразований, появившихся в пазухах и закрывших проходы. Для этого во рту делают надрез, через который удаляются новообразования. Стенка пазухи пробивается бормашиной, после чего удаляют все новообразования. После операции проводится промывание пазух.
После хирургического вмешательства врач назначает соответствующие лекарственные препараты и схемы их приема. Лечение всегда носит комплексный характер, так как назначаются несколько видов медикаментов:
- антибиотики;
- нестероидные противовоспалительные средств;
- антигистаминные препараты;
- иммуномодуляторы.
После санации ротовой полости проводится следующая терапия зубного гайморита:
- этиологическое, которое устраняет причины возникновения заболевания.
- патогенетическое, которое оказывает влияние на развитие болезни.
- симптоматическое, которое облегчает симптомы заболевания.
Если консервативное лечение не дает положительного результата, проводится пункция гайморовых пазух. В ходе его проведения делается прокол и создается свищ, способствующий оттоку гноя из пазух. После этого головная боль проходит.
При распространении гнойной инфекции в районе головного мозга проводится хирургическая операция. С ее помощью из пазух удаляется скопившаяся слизь.
Народные средства профилактики
Специфических профилактических мероприятий от зубного гайморита не существует. Необходимо лишь тщательно выполнять правила по уходу за ротовой полостью, а также регулярно посещать стоматолога. Профилактические мероприятия имеет смысл проводить только после полной санации ротовой полости. Они помогут устранить очаги воспаления в носовых ходах и полостях.

Для этого можно будет делать ингаляции и промывания настоями лекарственных растений и растительными маслами. Использование рецептов народной медицины должно быть дополнением к основной медикаментозной терапии зубного гайморита. Только в этом случае возможно получить эффект от такого лечения. Начинаться оно должно после проведения всех стоматологических процедур. При наличии источника инфицирования во рту в виде больных зубов такое самолечение не имеет смысла.
Вред самолечения
Ни в коем случае нельзя самостоятельно пытаться устранить зубной гайморит в домашних условиях. Такой тип воспаления носовых полостей требует безотлагательного вмешательства стоматолога и удаления источника инфицирования в ротовой полости. Самолечение может привести к тяжелым последствиям в виде гнойного воспаления и распространения заболевания в верхние отделы черепной коробки.
Выводы и заключение
Лечение зубного гайморита, вызванного стоматологическими проблемами, должно всегда проводится только при помощи профессиональной стоматологической помощи. Только после того, как будут ликвидированы источники инфицирования в виде кариозных полостей, пародонтоза и пародонтита можно будет убрать симптомы гайморита и провести медикаментозное лечение воспаленной носовой полости.
Только комплекс стоматологических и лор-процедур с приемом антибиотиков позволит вылечить зубной гайморит полностью. Самостоятельно вылечить болезнь не получится, так как потребуется лечить зубы. Поэтому при появлении симптомов гайморита требуется обращаться к врачу. При выявлении этиологии гайморита, связанной с болезнью зубов, врач направит пациента к стоматологу. Только после санации полости рта будут проводиться терапевтические мероприятия комплексного характера, направленные на лечение гайморита, возникшего из-за болезней верхних зубов.
Из этой статьи Вы узнаете:
- симптомы роста зуба мудрости,
- что делать, если режется зуб мудрости, а у вас опухла десна или появилась температура.
Статья написана хирургом-стоматологом со стажем более 19 лет.
Зуб мудрости – располагается в самом конце зубного ряда, и поэтому его часто называют «восьмеркой» (порядковые номера зубов присваиваются, начиная от центральных резцов). Таким образом, у человека всего 4 зуба мудрости – по одному с каждой стороны верхней и нижней челюсти. Ни какие другие зубы не доставляет нам столько дискомфорта и боли, когда начитается их прорезывание. Чаще всего это случается в возрасте от 18 до 21 года, но может произойти и в 14 лет, и в 40 лет.
Интересным является то, что частота случаев затрудненного прорезывания зубов мудрости увеличивается с каждым поколением. Связано это с жевательной нагрузкой, и тем, что люди все чаще едят слишком мягкую, излишне кулинарно-переработанную пищу. В результате жевательная нагрузка, которую передают зубы на костную ткань челюстей – оказывается недостаточной, что приводит к постепенному уменьшению массы и объема кости, включая и уменьшение длины нижней челюсти. Как следствие – при том же самом количестве зубов у нас становится все меньше места для их прорезывания.
Как режется зуб мудрости: фото, рентгенограмма
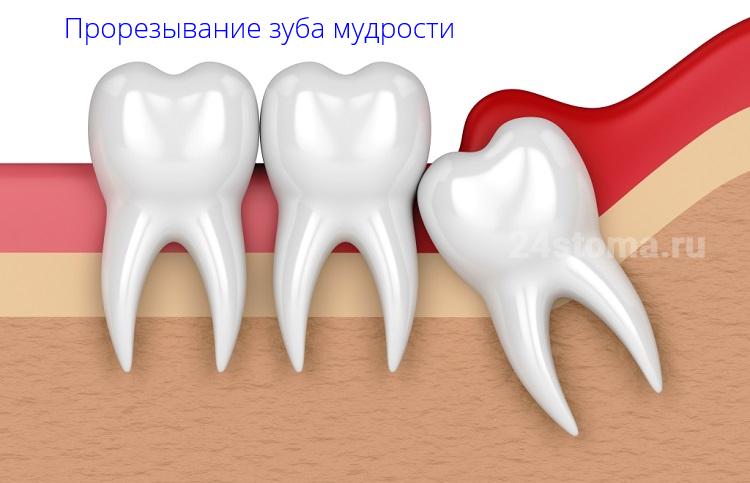
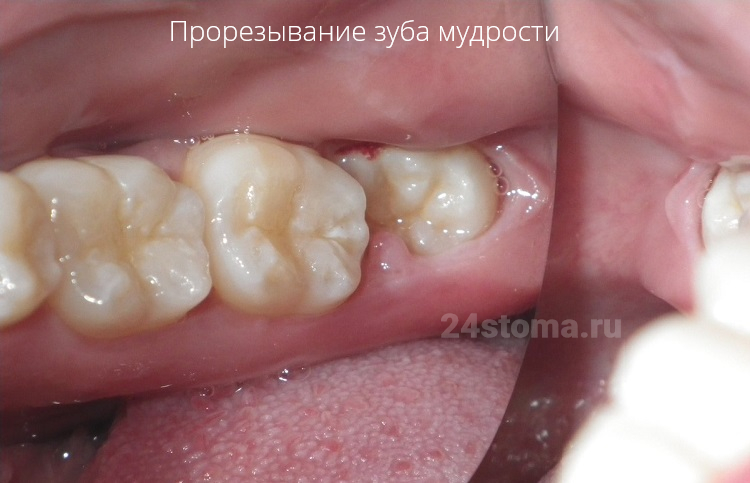
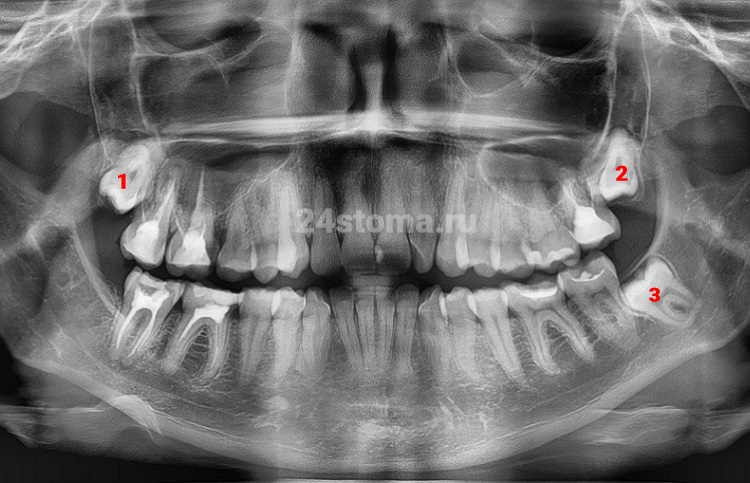
Как результат – между зубами возникает конкуренция за место в зубном ряду, и в самом невыгодном положении оказываются те зубы, которые прорезываются последними. Большинство людей знакомы с тем, что когда режется зуб мудрости – симптомы прорезывания и присоединившегося воспаления могут доставлять множество неудобств. И это не только боль, нагноение или просто ощущаемый дискомфорт. При нехватке места в зубном ряду – прорезывающиеся зубы мудрости давят на впереди-стоящие зубы, сдвигая их к центру зубного ряда. Именно по этой причине у многих пациентов со временем возникает скученность передних зубов.
Несколько фактов о зубах мудрости –
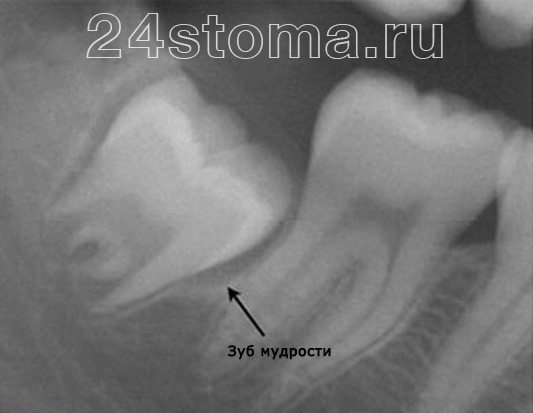
Зубы мудрости являются единственными зубами, закладка зачатков у которых происходит не во время внутриутробного развития, а уже у родившегося ребенка в возрасте 4-5 лет. При этом коронковая часть зуба мудрости заканчивает свое формирование в возрасте 12 лет, а окончание формирования корней происходит обычно не раньше 24 лет.
На рентгенограмме вы можете увидеть зуб мудрости, у которого еще не закончено формирование корней (сравните с корнями впереди-стоящего 7 зуба). Ну и последняя особенность, о которой мы говорили выше – прорезывание всех остальных зубов постоянного прикуса происходит в период с 6 до 13 лет, и только восьмые зубы начинают прорезываться обычно не раньше 18-21 года.
Прорезывание зуба мудрости: симптомы
Длительность симптомов прорезывания зуба мудрости будет зависеть от наличия в зубном ряду достаточного места для его прорезывания, а также от положения зуба в челюсти. Если места для прорезывания не хватает – он может прорезаться только частично (например, одним или несколькими буграми коронковой части зуба). В таком состоянии зуб может остаться долгие годы и десятилетия – до тех пор пока он не сдвинет впереди-стоящий зуб и не освободит себе место.
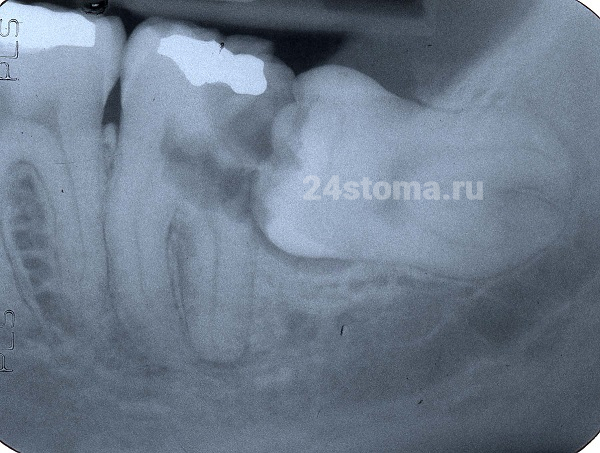
Все это время вы можете чувствовать периодический дискомфорт, особенно ярко-выраженный в периоды простудных заболеваний. Также причиной затрудненного прорезывания может стать неправильная ориентация зуба в челюсти, например, он может начать прорезываться под сильным углом к впереди-стоящему 7 зубу (уперевшись в него буграми коронковой части). К сожалению, этот процесс будет сопровождаться уже не только негативными симптомами прорезывания, но и приведет к постепенному разрушению коронки 7 зуба.
Разрушение коронки 7 зуба при прорезывании зуба мудрости –
Восьмые зубы, которые испытывают трудности с прорезыванием (в силу горизонтального положения, либо недостатка места в зубном ряду) – принято называть ретенированными. Такие зубы, стоматологи чаще всего рекомендуют удалять, чтобы предотвратить смещение и скученность передних зубов, либо повреждение впереди-стоящих зубов. Подробнее о показаниях к удалению/ сохранению вы можете прочитать по ссылке ниже.
Основные симптомы прорезывания –
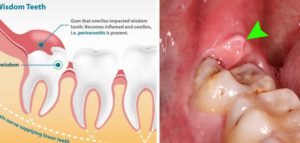
По традиции мы начнем с самого неприятных симптомов, с которыми приходится сталкиваться пациентам. Возникают они в результате развития воспаления десны над частично прорезавшимся зубом мудрости. В зависимости от тяжести воспаления – может наблюдаться только отек и покраснение десны, либо к ним может также присоединиться гноетечение и отек мягких тканей лица (24stoma.ru).
-
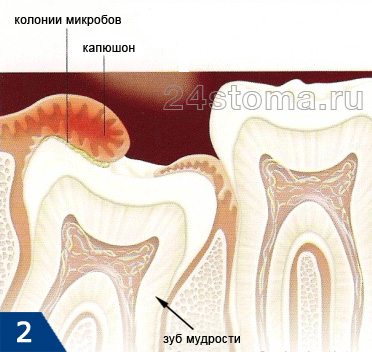
Отек десны или щеки у зуба мудрости –
отек десны у зуба мудрости возникает обычно в результате образования над ним «капюшона». Последний представляет из себя участок слизистой оболочки десны, нависающий над коронкой зуба мудрости (рис.2). Такой капюшон образуется при частичном прорезывании зуба, а его воспаление стоматологи называют термином «перикоронит». Воспаление возникает потому, что между капюшоном и жевательной поверхностью зуба скапливаются пищевые остатки и зубной налет, т.е. создаются хорошие условия для размножения бактерий.
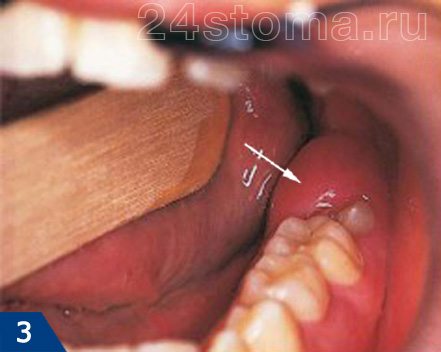
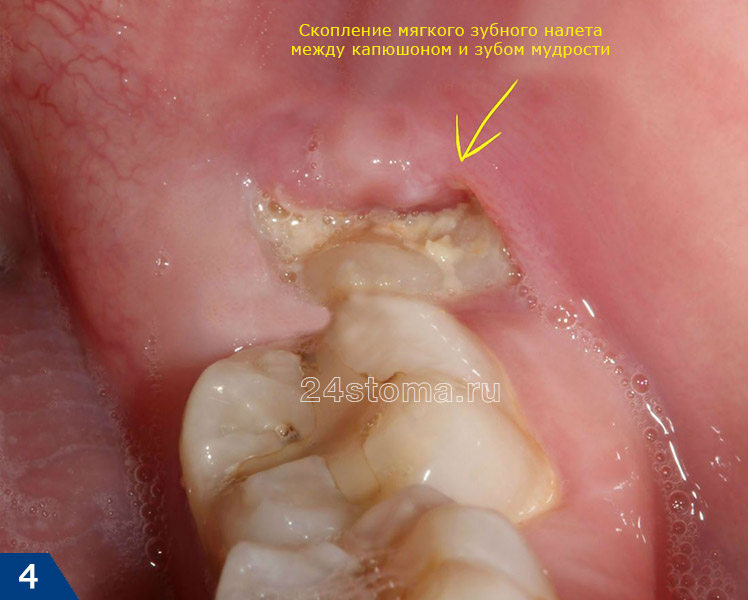
Если у вас возникло воспаление капюшона –
1) нужно определить целесообразность сохранения зуба,
2) если показаний к удалению нет – нужно провести иссечение капюшона , а также назначить противовоспалительное лечение (см.ниже),
3) но если места в зубном ряду недостаточно – иссечение капюшона не решит проблему полностью, т.к. через какой-то промежуток времени десна снова частично закроет коронку зуба мудрости, и разовьется новое воспаление.
Важно : если у вас опухла десна – зуб мудрости необходимо срочно показать стоматологу. Хотя при небольшом воспалении (только отек и покраснение капюшона, без гноетечения) – в некоторых случаях можно справиться и домашними средствами, о которых мы написали в конце статьи. Если же вы видите, что из под капюшона выделяется гной, или он появляется при нажатии на капюшон – нужно срочно бежать к хирургу-стоматологу. В ряде случаев нагноение капюшона наз зубом мудрости заканчивается развитием флегмоны дна полости рта или поднижечелюстного пространства.
Тоже самое касается ситуации, когда режется зуб мудрости – опухла щека, а не только десна. Это также свидетельствует о развитии гнойного воспаления и его распространении в сторону мягких тканей щеки. Во всех вышеперечисленных ситуациях нельзя заниматься самолечением, откладывая визит к хирургу-стоматологу, т.к. никакие антисептические полоскания и антибиотики тут в большинстве случаев уже не помогают.
это неблагоприятный симптом, который говорит о прогрессировании гнойного воспаления и его переходе с капюшона над зубом мудрости – уже на жевательную мышцу. Если срочно не обратиться к стоматологу, то рот будет открываться все меньше и меньше (пока совсем не закроется). Как только это произойдет – помочь больному можно будет только в условиях стационара.
- Болезненное глотание –
это тоже крайне неблагоприятный симптом, который говорит о распространении гнойного воспаления в сторону глотки и дна полости рта. Это очень опасное место локализации воспаления, т.к. все это может закончиться абсцессами и флегмонами окологлоточного пространства, а также области дна полости рта. Если это произойдет, то переживания, которые вы получите в стационаре – вы запомните на всю жизнь.
- Температура при прорезывании зубов мудрости –
если режется зуб мудрости – температура до 37,5 периодически может появляться даже и без нагноения капюшона. В целом величина температуры будет напрямую зависеть от выраженности воспаления, и если нагноение все-таки возникло, то температура может быть и выше. Небольшая температура и легкий дискомфорт в области прорезывающегося зуба мудрости – часто проявляются в период снижения иммунитета, переохлаждения, на фоне простудных заболеваний.Болевые ощущения –
![]()
боль характерна для любого воспалительного процесса, в том числе и для воспаления капюшона. С развитием воспаления болевые ощущения увеличиваются. Однако, в некоторых случаях резкое прекращение боли может быть связано не с прекращением воспаления, а с тем, что гной вышел из замкнутого пространства,но не наружу, а в окружающие ткани.Также боль при прорезывании зуба мудрости может быть связана с недостатком места для прорезывания. В этом случае прорезывающийся зуб мудрости начинает освобождать себе место в зубном ряду за счет смещения остальных зубов. Т.е. он давит на впереди стоящий седьмой зуб, тот в свою очередь на шестой моляр и т.д. То есть происходит смещение зубов (почти как при ортодонтическом вмешательстве). Подобные перемещения зубов также могут сопровождаться болевыми ощущениями.
Перикоронит и иссечение капюшона лазером: видео 1-2
Помощь домашними средствами –
Как мы уже сказали выше – лишь при небольшом дискомфорте и воспалении можно справиться с ситуацией домашними средствами. В качестве обезболивающего средства лучше применять анальгетики группы НПВС (нестероидные противовоспалительные средства). Эти препараты (например, на основе ибупрофена) – обладают не только обезболивающим, но и выраженным противовоспалительным действием. При наличии симптомов воспаления капюшона над зубом мудрости – необходимо подключить антисептические полоскания и аппликации противовоспалительного геля.
- Раствор Хлоргексидина0,5% –
полоскать 2-3 раза вдень по 1 минуте, раствор продается в аптеке готовым к употреблению. Сразу после полоскания – промокните десну над зубом мудрости сухим марлевым тампоном и нанесите противовоспалительный гель (на сухую слизистую он фиксируется лучше).
- Аппликации Холисал-геля –
проводятся 2-3 раза в день, сразу после антисептического полоскания. Гель наносится легкими массирующими движениями на область капюшона, после чего нанесите еще одну порцию геля на капюшон, не втирая ее. После аппликации нежелательно в течение 2-3 часов принимать пищу и полоскать рот (пить можно). Кстати, этот гель не только снимает воспаление, но и обладает обезболивающим действием.
Однако, имейте в виду, что если у вас появился отек щеки, затрудненное открывание рта, болезненное глотание, гноетечение из под капюшона, припухлость и болезненность в подчелюстной области – заниматься самолечением нельзя и нужно срочно обратиться к врачу. Надеемся, что наша статья на тему: Как режется зуб мудрости – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по хирургической стоматологии,
2. На основе личного опыта работы хирургом-стоматологом,
3. National Library of Medicine (USA),
4. «Патология прорезывания зубов мудрости» (Руденко А.),
5. «Квалифицированное удаление третьих моляров» (Асанами С.).Удаление зубов в практике стоматолога происходит практически каждый день и относится к рутинным операциям. Однако при проведении удаления нередко бывают осложнения, при которых требуется дальнейшая терапия. Одним из таких осложнений признаётся перфорация гайморовой пазухи при удалении зуба.
Особенности строения
Гайморова (верхнечелюстная, основная) пазуха находится внутри кости верхней челюсти. Она от ротовой полости отграничена при помощи альвеолярного отростка. Он образует дно полости. Объём полости верхней челюсти может быть до десяти кубических сантиметров. У неё есть сообщение с носовой полостью. Внутри полость выстлана слизистой тканью.
![]()
Строение имеет особенности, которые помогают её легко повредить:
- Иногда толщина пластинки кости между дном полости корнями зубов не превышает один миллиметр.
- Встречается вариант расположения корня второго и первого моляров, когда они проникают в полость и отграничены от неё только слизистой, которая выстилает пазухи.
- Костная пластинка быстро истончается при воспалительных процессах.
- Небольшая толщина трабекул кости верхней челюсти.
Такие особенности строения обусловливают лёгкое повреждение её стенки, даже когда врачом не нарушено никаких правил и не приложено значительной силы.
Что такое перфорация гайморовой пазухи
Образование дефекта гайморовой пазухи – это осложнение при проведении манипуляций на верхней челюсти. Образуется отверстие между полостью рта и основной пазухой. Это может произойти при удалении коренных зубов верхней челюсти (моляров и премоляров) или при протезировании. А также при сложном эндодонтическом лечении корня зуба и удалении кистозных образований. Дефект формируется в месте лунки зуба.
![]()
Как происходит перфорация
Механизм возникновения дефекта гайморовой полости при экстракции зуба заключается в том, что происходит перфорация тонкого костного слоя между верхушкой корня и верхнечелюстной пазухой. Слой костной ткани в этом месте может быть толщиной всего один миллиметр. Повредить его очень легко. Перфорации чаще бывают при удалении первого моляра, так как его корни нередко в силу особенностей строения вдаются в полость основной пазухи верхней челюсти.
Причины возникновения перфорации.
Далеко не всегда стоматолог виноват в возникновении этого осложнения. Оно нередко может появиться в силу индивидуальных анатомических особенностей пациента. А также оно может быть обусловлено течением воспалительного процесса в ткани, окружающей корень.
Причины возникновения перфорации могут быть следующими:
- Прободение гайморовой пазухи при удалении зуба возникает чаще всего. Дно её перфорируется при резком удалении зуба с приложением больших усилий.
- У части больных корни верхних зубов внедряются в полость пазухи. При удалении зубов автоматически происходит нарушение целостности костной пластинки. При лечении возможно попадание материала для пломбирования в полость.
- При технически сложном эндодонтическом лечении. При таком виде лечения воспалительный очаг находится глубоко в толще десны или под корнем зуба. Вместо удаления больного зуба, стоматолог пытается его сохранить. В процессе такого вида лечения легко повреждается костная пластинка.
- В процессе установки импланта в кость верхней челюсти с последующим протезированием зуба может быть легко повреждена гайморова полость. Это происходит потому, что имплант похож на шуруп и должен быть ввинчен в кость. При дефектах проведения этой манипуляции или анатомо-топографических особенностях у больного может быть повреждена костная пластинка верхней челюсти (неправильно подобран размер импланта, были дефекты подготовки к имплантированию). Врач не учитывает перед постановкой импланта то, что при удалении зуба толщина костной пластинки быстро уменьшается.
- Прободение может произойти при хроническом воспалении тканей окружающих зуб (периодонтит). При этой патологии костная пластинка расслаивается и становится тонкой. Если в такой ситуации приходится удалять зуб, перфорация возникает практически всегда.
- Проведение манипуляции по удалению ретинированного зуба из гайморовой полости.
- Часто бывает перфорация при проведении процедуры резекции корня зуба. Необходимость в этой манипуляции возникает при экстракции корня с нагноившейся кистой.
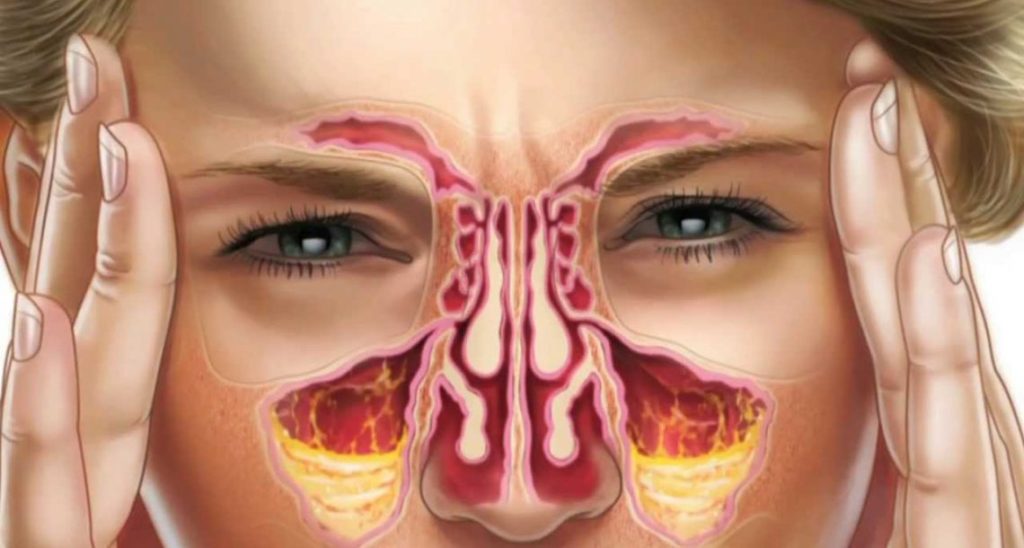
Симптомы перфорации пазухи верхней челюсти
Как проявляется перфорирование гайморовой пазухи. Существуют специфические симптомы, когда это происходит.
![]()
- Кровотечение из лунки зуба с включением пузырьков воздуха. При выдохе через нос численность пузырьков возрастёт.
- При перфорации, кровотечение бывает не только из зубной лунки. Оно может быть из носового хода, который близок к пазухе.
- Больной говорит «в нос» или гнусавит.
- Затем возникает ощущение свободного прохождения воздуха через зубную лунку.
- Больной иногда отмечает распирание и чувство тяжести в области средней трети лица со стороны поражения.
Если прободение не было распознано сразу, и лечение не проводилось, то к предыдущей клинике присоединяются симптомы гайморита.
- Повышается температура тела.
- Усиливается ощущение распирания в проекции гайморовой пазухи.
- Носовое дыхание затруднено.
- Слизистая носа на стороне поражения отёчна.
- Нарастает общая слабость.
- Ломящая боль в носовой области.
- Гнойное отделяемое из носового хода на той стороне, где была манипуляция.
Методы определения перфорации
Выявить эту патологию можно только на основании характерной клиники. Если есть сомнения, выполняется полный спектр диагностических манипуляций, включая инструментальные методы.
![]()
Чтобы диагностировать дефект костной пластинки, для последующего его устранения, необходимо при осмотре пациента выполнить манипуляции:
- Тщательно осмотреть зубную лунку, после того как удалили корень зуба.
- Выполнить зондирование её дна.
- Попросить пациента зажать нос и выдохнуть через нос. Воздух выйдет в рот через зубную лунку.
- Если пациент надувает щёки, воздух проходит в носовую полость. Но этот приём может спровоцировать воспаление пазухи, его нельзя часто применять.
Инструментальные методы диагностики включают:
- зондирование зубной и канала перфорации при помощи тонкого зонда;
- компьютерная томография;
- рентгенография, на снимках можно увидеть дефект и инородные тела;
- общий анализ крови.
Лечение перфорации пазухи при удалении зуба
Тактика ведения больного при перфорации зависит в первую очередь от состояния самой пазухи и времени выявления этого дефекта. Лечить этот дефект должен только квалифицированный специалист.
Лечение перфорации основной пазухи верхней челюсти имеет задачи:
- Закрытие дефекта.
- Предупредить процесс воспаления в пазухе.
- Назначить лечение, если есть воспаление.
- Если есть инородные частицы, то они должны быть извлечены.
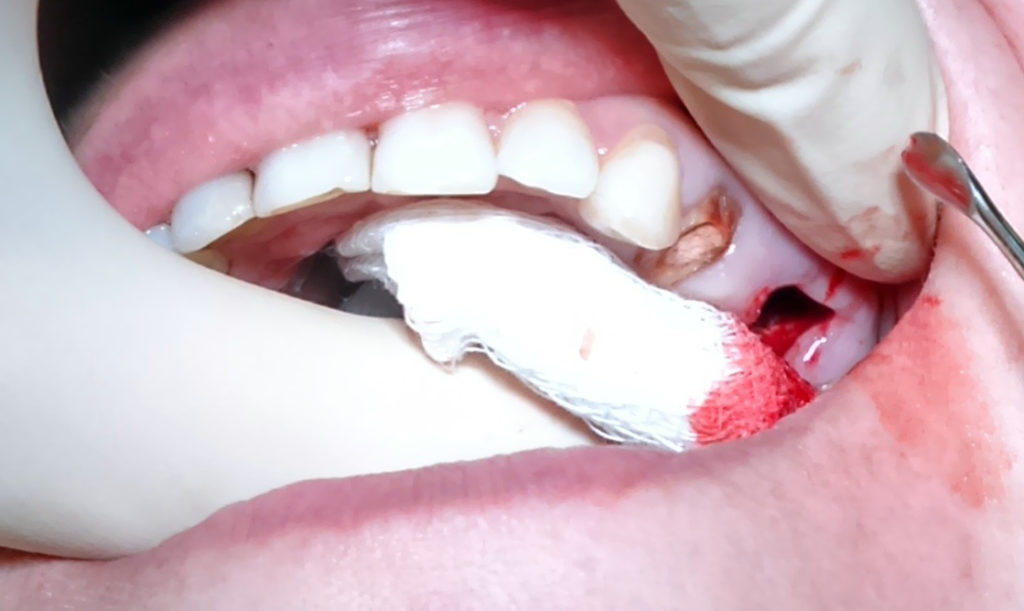
Если перфорация была сразу же замечена и признаков инфицирования нет, то лечебные мероприятия следующие:
- Сохранение сгустка крови в зубной лунке.
- Провести мероприятия по предупреждению его инфицирования (наложение тампона с раствором йода).
- Наложить швы на десну, при необходимости.
- Лечение проводится, пока не вырастут грануляции и не будет закрыт дефект.
- Тампон из лунки не извлекают.
- Если дефект не закрывается самостоятельно, его закрывают пластиковой пластиной. Её фиксируют к зубам.
- Назначение курса лекарственной терапии, направленного на противодействие воспалению.
Если перфорация осложнена разрывом десны и пенетрацией инородных частиц в мягкие ткани, окружающие лунку зуба, выполняют пластическое закрытие дефекта в этот же день. Или через некоторое время, когда будет уверенность, что ткани будут держать швы. Перед этим удаляют все инородные тела и иссекают участки, подвергшиеся некрозу. Манипуляцию выполняют под рентген контролем, чтобы удостовериться, что там нет инородного тела. Если произошло проникновение в полость инородного тела, то необходимо делать операцию в условиях стационара.
- Вскрытие основной пазухи верхней челюсти.
- Удаление зуба из гайморовой пазухи (его обломков) и иных инородных тел.
- Иссечение некротических участков.
- Закрытие дефекта.
Последствия перфорации гайморовых пазух
Если не замечено наличие дефекта и больной, несмотря на симптомы, не обращается к врачу, это грозит наступлением серьёзных и опасных для здоровья последствий.
![]()
- Выраженная воспалительная реакция.
- Формирование остеомиелита.
- Генерализация инфекции.
- Развитие абсцесса и флегмоны.
- Выпадение здоровых зубов в зоне свища.
- Хронический синусит.
- Менингит.
- Энцефалит.
- Тромбоз кавернозного синуса.
Чтобы избежать формирования осложнений пациент при любом неблагополучии после удаления зуба должен посетить стоматолога.
Застарелая перфорация пазух
При несвоевременном обнаружении и ликвидации дефекта острое воспаление утихнет. В течение месяца у пациента образуется свищ. Он соединяет поверхность десны и полость пазухи. Присоединяются признаки хронического воспалительного процесса. Это будет являться тяжелым осложнением.
У больного есть жалобы:
- Наличие тупых болей в верхней части щеки, постоянного характера. Они иррадиируют в область глаза и височную область.
- Ощущение заложенности носа с одной стороны.
- Отделение гноя из носа и из свищевого отверстия на верхней челюсти.
- Припухлость средней трети лица на стороне поражения.
- Движение воздуха через дефект.
- Трудности при разговоре.
- Попадание жидкости изо рта в нос.
Терапия застарелых процессов сопряжена со значительными трудностями. Больным показано оперативное лечение в стационаре.
- Вскрытие основной пазухи верхней челюсти.
- Извлечение инородных тел.
- Иссечение некротических участков и грануляций.
- Иссечение тканей, формирующих свищ.
- Закрытие дефекта.
После проведённой операции в обязательном порядке назначается лекарственная терапия с применение антибиотиков, противовоспалительных и противоотёчных препаратов курсом две недели.
Преимущества лечения в нашей клинике
Подводя итоги можно понять, что получить дефект перегородки полости верхней челюсти очень легко. Это зависит как от действий стоматолога, так и от индивидуальных анатомических особенностей пациента.
Обращаясь за лечением в нашу клинику в Москве, вы можете быть уверены, что таких осложнений у вас гарантированно не будет. У нас проводят профилактику осложнений.
Для этого у нас назначают обязательный комплекс профилактических мероприятий по их предотвращению:
- Мы проводим полное обследование больных перед проведением всех стоматологических манипуляций.
- Выполняем исчерпывающую оценку анатомо-топографических особенностей пациента.
- Мы соблюдаем все этапы стоматологических манипуляций.
Вы останетесь довольны качеством стоматологических услуг, если обратитесь к нам в клинику. В нашей клинике есть самое современное оборудование на уровне стандартов лучших европейских и американских стоматологических клиник. Мы можем предложить вам полный спектр всех диагностических процедур в одном месте. Наши врачи прошли обучение в ведущих мировых центрах стоматологии и владеют новейшими методиками лечения и протезирования. Мы поможем даже в самых сложных случаях. Мы разрабатываем индивидуальный курс лечения с учетом всех особенностей больного. Мы используем только проверенные методики лечения и материалы самого высокого качества. Наша клиника сделала доступными самые высококачественные стоматологические услуги. С полным спектром наших возможностей по лечению и диагностике вы можете ознакомиться на нашем сайте.
Чем сложнее операция и чем хуже состояние зубов мудрости, тем выше вероятность возникновения послеоперационных осложнений. Даже самый опытный стоматолог не может гарантировать их полное отсутствие, так как определенные негативные последствия являются практически обязательными и считаются нормой. Но есть и специфические возможные осложнения, которые возникают по вине пациента в послеоперационном периоде или из-за неопытности врача.
Показания для удаления восьмых зубов
зубы мудрости![зубы мудрости]()
Восьмерки начинают расти гораздо позже остальных постоянных зубов, вследствие чего места в челюсти им зачастую не хватает. Дефицит пространства провоцирует всевозможные искривления корней и коронок. Такие моляры врачи советуют удалять. Вот еще список проблем, при возникновении которых показана экстракция:
- Выраженный наклон восьмерки в сторону седьмого зуба или щеки.
- Гиперцементоз (избыточное отложение вторичного цемента, при котором корень зуба утолщается и деформируется).
- Неполное прорезывание зуба или его расположение в кости (ретенция).
- Разрушение коронки или корней восьмерки, а также соседних зубов (после травмы либо кариеса).
- Гранулема (грануляция в виде кистообразных мешочков с гноем, расположенных в периодонте).
- Разворот зуба вокруг своей оси или горизонтальное расположение (дистопия).
- Деформирование корней (могут всячески искривляться, даже закручиваться в спираль или формировать угол 90°).
- Близкое расположение корней верхних восьмерок к носовым гайморовым пазухам.
- При наличии перикоронита (острого воспалительного процесса в области прорезывания восьмерки, сопровождающегося болевыми ощущениями, повышением СОЭ в анализах крови).
Неправильно растущий 8 зуб может передавить лицевые нервы и спровоцировать неврит, который выражается резкой болью, отдающей в уши, шею, висок, и может привести к параличу лица.
Возникновение осложнений
Операции по вырыванию восьмерок считаются сложными стоматологическими процедурами, которые обусловлены:
- затрудненным доступом;
- частой ретенцией;
- непредсказуемым строением;
- особенностями расположения нижнечелюстного альвеолярного нерва.
Подобные процедуры очень травматичны, что создает предпосылки для возникновения осложнений общего и специфического типов.
Общие
Характер осложнений во многом зависит от расположения зуба: на верхней или нижней челюсти. Но есть также общие осложнения, которые возникают практически у всех, независимо от места расположения восьмерки и ее изначального состояния. Ниже перечислены наиболее распространенные общие последствия.
Болевые ощущения
Приблизительно через 2-3 часа после экстракции моляра возникнет ощутимая боль в десне. Это нормальная реакция организма на травму, которой является стоматологическая операция. В ходе нее разрываются или разрезаются мягкие ткани, травмируется кость (если зуб расположен под ней), нарушаются сосуды и нервы. Болезненные ощущения должны полностью исчезнуть через 2-4 дня, а у некоторых проходят за несколько часов. Уменьшить их можно с помощью обезболивающих медикаментов, которые назначит стоматолог.
Если болезненность не проходит, а также сильно распухла щека, значит, процесс заживления десны протекает с осложнениями.Отек тканей лица и шеи
Часто после экстракции восьмерки, особенно ретинированной, наблюдается отечность мягких тканей десны или щеки. Это тоже реакция на травмирование, которую можно назвать нормальным последствием стоматологической процедуры. Кроме отека, могут быть следующие симптомы:
- припухание лимфоузлов;
- дискомфорт при глотании;
- болезненные ощущения во время движений ртом, отдающие в ухо.
В норме сильный отек должен пройти за 2-3 дня полностью, а если не проходит, тогда можно говорить о более опасных последствиях. Если состояние с каждым днем ухудшается, возникают сложности при дыхании, обморок, растет температура и кожа покрывается сыпью, тогда такой отек провоцирует аллергия и он может привести к анафилактическому шоку.
Гематомы
Гематома вследствие экстракции обычно выражается минимальной синюшностью щеки, которая проходит через несколько дней. Но бывают ситуации, когда возникновение синяка сопровождается сильной болью, отечностью, увеличением температуры. В такой ситуации необходима медицинская помощь.
Образуются гематомы после повреждений сосудов у людей с повышенной ломкостью капилляров, а также при наличии у пациента гипертонии.Альвеолит
осложнения после удаления зубов мудрости![осложнения после удаления зубов мудрости]()
Альвеолит зачастую провоцируется несоблюдением рекомендаций доктора после лечебных процедур. Он представляет собой местное воспаление десны с такими дополнительными симптомами:
- десна отекает, краснеет;
- наблюдается местная и головная боль;
- болит горло;
- повышается температура, появляется ломота в мышцах;
- воспаляются лимфоузлы, чаще всего подчелюстные.
Если появилось воспаление, причиной нередко оказывается выпадение кровяного сгустка с лунки и инфекция. Спровоцировать обширное воспаление могут различные инфекции, попадающие в рану при несоблюдении гигиены. В запущенных случаях вышесказанное осложнение перерастает в остеомиелит, который выражается:
- повышенной стойкой температурой;
- плохим общим самочувствием;
- сильными мигренеподобными болями;
- тошнотой;
- прочими признаки интоксикации организма.
Повышенная температура тела
Незначительное увеличение температуры тела до 37,5-38 °С тоже часто происходит в послеоперационном периоде. Данное осложнение возникает вследствие реакции на воспаление. Температура должна полностью нормализоваться за первые сутки, а если она продолжает держаться и расти, значит, возникли более серьезные патологии и нужно снова идти в больницу.
Кровотечение
Стоматолог никогда не отпустит пациента с сильным кровотечением, особенно в том случае, если оно осложнено. После удаления восьмерки кровотечение останавливают еще в больнице, а затем отпускают домой с марлевым тампоном на лунке. Если свертываемость крови нормальная, тогда кровотечение прекратится за 10-15 минут, после чего тампон необходимо убрать.
Сильное продолжительное кровотечение провоцируют:- разрыв крупных сосудов;
- хрупкость капилляров;
- гипертония.
Повреждение корней соседних зубов
Подобное осложнение наблюдается крайне редко и только в том случае, если пациент перед процедурой не прошел рентгенодиагностику. Данная процедура назначается обязательно всем людям с показаниями к удалению восьмерок и позволяет полноценно оценить состояние, расположение, а также другие особенности зуба и его корней.
Флюс в послеоперационном периоде развивается в тех случаях, когда десна подвергается инфицированию по вине стоматолога или пациента, после чего инфекция быстро добирается до надкостницы и провоцирует ее воспаление. Данное осложнение не считается нормальным и допустимым, его обязательно нужно лечить. Основные признаки флюса:
- покраснение, нагноение и опухоль десны;
- сильная стреляющая боль;
- повышение температуры;
- слабость.
Прочие
Среди прочих общих осложнений чаще всего наблюдаются:
- смещение седьмого зуба (2 моляра);
- разрыв рта; порез десен или щек;
- травмы челюсти.
Кроме того, сложное вырывание 8 зуба может вызвать образование кисты. Это небольшое новообразование, размещенное у корня зуба и наполненное жидкостью. Киста зачастую служит изолятором для инфицированных клеток от здоровых. Чтобы предотвратить ее появление, стоматолог назначает антибиотики, а лечением в данном случае (если киста расположена у корней зуба) будет резекция.
На нижней челюсти
Стандартные и нестандартные осложнения после вырывания восьмерок на челюсти внизу возникают чаще, чем на верхней. Нижняя челюсть имеет ряд особенностей, а в районе расположения зубов мудрости существует много препятствий.
Повреждение нерва
Риску травмирования подвержены нижнечелюстной и язычный нервы, так как именно они проходят близко к зубу мудрости. Такое повреждение вызывает парестезию, которая проявляется нарушением чувствительности:
- сенсорной;
- болевой;
- вкусовой;
- температурной.
В самых тяжелых случаях повреждение нерва негативно влияет на зрение, слух, а также провоцирует паралич. Пациенты сравнивают парестезию с онемением челюсти в области удаленного моляра. В большинстве случаев данное осложнение исчезает самостоятельно за несколько дней, но иногда требуется дополнительное медикаментозное лечение.
Перелом альвеолярного отростка
Перелом альвеолярного отростка нижней челюсти возникает в том случае, когда стоматолог неправильно захватывает челюсть и прикладывает больше усилий, чем нужно. Это маловероятное осложнение, так как нижняя челюсть достаточно прочная. Лечение проводится под проводниковым обезболиванием и представляет собой репозицию и фиксацию обломка в правильном положении.
Повреждение челюсти
снимок челюсти![снимок челюсти]()
Травмы челюсти (вывихи и даже переломы) возникают тоже зачастую по вине врача, если выдергивание зуба производится слишком интенсивно или резко. В ходе оперативного воздействия приходится удалять значительное количество кости нижней челюсти для обеспечения доступа к проблемному моляру. Из-за этого ослабляются сечения челюсти, что повышает риск ее перелома при прикладывании чрезмерных усилий.
Трещина или перелом не всегда проявляются сразу. Бывает так, что пациент замечает первые симптомы в виде боли, отечности, нарушения подвижности уже дома. Иногда проходит неделя, прежде чем они появляются. Статистика показывает, что травмы челюсти в ходе медицинских манипуляций составляют не более 0,2 % всех ее переломов.Травмы мягких тканей
Осуществляя вырывание коренного зуба, доктор может травмировать мягкие ткани, окружающие моляр. Речь идет не только о десне, но также о щеке, языке, губах.
Травмы наносятся стоматологическими инструментами (скальпелем, бормашиной, щипцами). Также часто травмируется губа нитью, которой выполняют ушивание десны. Происходит это вследствие невнимательности доктора или неусидчивости пациента.
Чтобы избежать осложнений, нужно сидеть спокойно в стоматологическом кресле и не отвлекать врача.На верхней
Наиболее распространенным осложнением экстракции восьмерок на верхней челюсти является прокол основания верхнечелюстного синуса (гайморовой пазухи).
Прокол дна пазухи верхней челюсти
Зубные корни моляров под номером три на верхней челюсти расположены слишком близко к основанию пазухи, а иногда даже врастают в нее. Хроническое воспаление периапикальной ткани провоцирует резорбцию пазушной перегородки, из-за чего корни моляров срастаются со слизистой оболочкой внутри пазухи. Именно она чаще всего разрывается во время экстракции правого или левого зуба. Заметить данное осложнение можно по таким симптомам:
- гнусавость, кровотечение воздушные пузыри;
- кровь из носа со стороны восьмерки.
В такой ситуации необходимо оказание срочной медицинской помощи.
Заключение
От осложнений после экстракции верхних и нижних зубов мудрости не застрахован никто. Значительно сократить вероятность их появления и облегчить состояние в послеоперационном периоде можно.
Надо тщательно выбирать стоматолога перед процедурой и соблюдать все рекомендации, которые он должен дать после операции.Читайте также:
- Раствор Хлоргексидина0,5% –