Белый налет на щеке после лечения зуба
Опубликовано: 23.04.2024

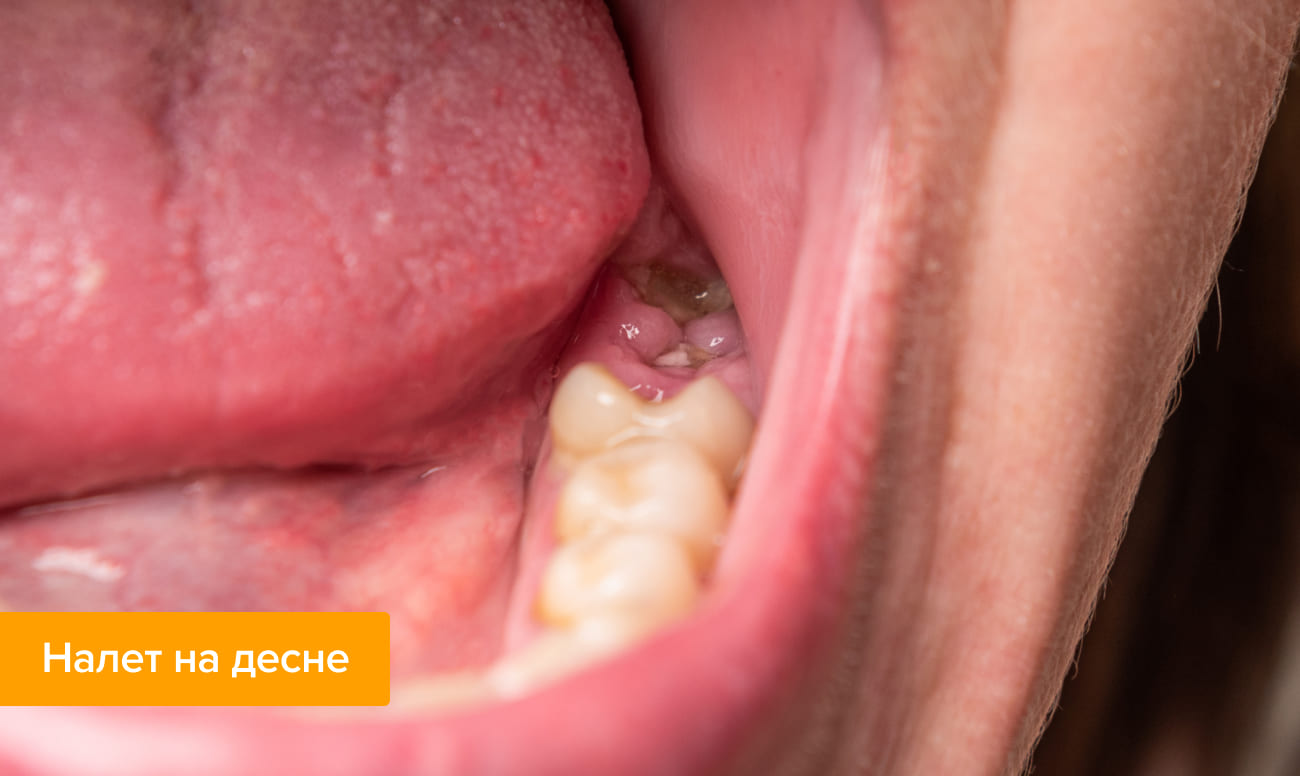
Белый налет на деснах может быть симптомом кандидоза, заболевания, вызываемого грибком рода Candida. Под воздействием грибковой инфекции развивается стоматит. Сначала на поверхности щек, языке, небе и деснах появляются множественные творожистые высыпания белого цвета. Постепенно они начинают разрастаться. По мере роста очагов они сливаются, во рту образуется пленка.
В начале развития заболевания налет можно соскрести. Но на том месте, где он был удален, остаются небольшие язвочки. Когда болезнь запущена, белесая пленочка уже не соскребается. Пациент ощущает серьезный дискомфорт. Во рту появляется сухость, жжение, боль, металлический привкус. В запущенной стадии – системные симптомы. Начинает болеть голова, пациент жалуется на вялость и слабость, повышается температура.
Кандиды – условно-патогенная микрофлора. Они живут в полости рта любого человека. Пока их количество находится в пределах нормы, патологические состояния не развиваются. Если кандиды начинают быстро размножаться, они провоцируют кандидоз.
Причины
- Ослабленный иммунитет. У людей со слабым иммунитетом снижается сопротивляемость организма. Кандиды начинают быстро размножаться.
- Нарушения гормонального фона. Изменения в гормональном фоне приводят к разным патологиям, и кандидоз – одно из них.
- Патологии желудочно-кишечного тракта.
- Сахарный диабет.
- Длительный прием антибиотиков. Эти препараты нарушают нормальную микрофлору. Они убивают не только патогенные микроорганизмы, но и полезные бактерии.
- Стоматологические болезни. Спровоцировать кандидоз могут кариес, воспаление в полости рта.
- Плохая гигиена ротовой полости. Пациенты, которые не уделяют должного внимания гигиене, больше подвержены возникновению белого налета.
- Зубные протезы. Неправильно подобранный зубной протез давит на слизистую, вызывает ее натирание. В этих местах изменяется цвет, нарушается структура тканей.
- Повреждение слизистой оболочки. Она выполняет защитную функцию. Повреждение провоцирует разные стоматологические патологии.
Белый налет во рту является признаком не только кандидоза. Он сопровождает и другие патологические состояния:
- Киста зуба. Это защитное новообразование, которое формируется в ответ на воспалительный процесс. Когда патологические клетки отмирают, вокруг зоны некроза формируется полость с плотными стенками, внутри которой находится жидкость.
- Лейкоплакия. Это плотное новообразование белого цвета на деснах, щеках. Без лечения приводит к ороговению.
- Онкологические заболевания в начальной стадии.
Иногда проблема возникает и как ответная реакция на внешнее раздражение. Например, после чистки или отбеливания зубов. В этом случае она через какое-то время проходит самостоятельно.
Лечение
Программу лечения подбирают в зависимости от того, чем вызван белый налет на деснах:
- Противогрибковые препараты. Назначают в том случае, если болезнь спровоцирована кандидой.
- Обработка полости рта антисептиками. Для этого можно использовать перекись водорода, хлоргексидин, мирамистин, раствор марганцовки. Средство наносят на спонж и аккуратно обрабатывают им пораженные участки.
- Специальные зубные пасты. Врач порекомендует применение специальных паст, в составе которых есть ферменты лактоферрин, лактопероксидаза, лизоцим. Они необходимы для того, чтобы восстановить микрофлору.
- Терапия, направленная на восстановление иммунной системы. Специалист порекомендует лекарственные препараты, витамины, специальную диету.
Белый налет после стоматологических операций
Очень часто налет возникает после удаления зуба. Это нормальная реакция организма. Но иногда он может свидетельствовать о развитии воспалительного процесса:
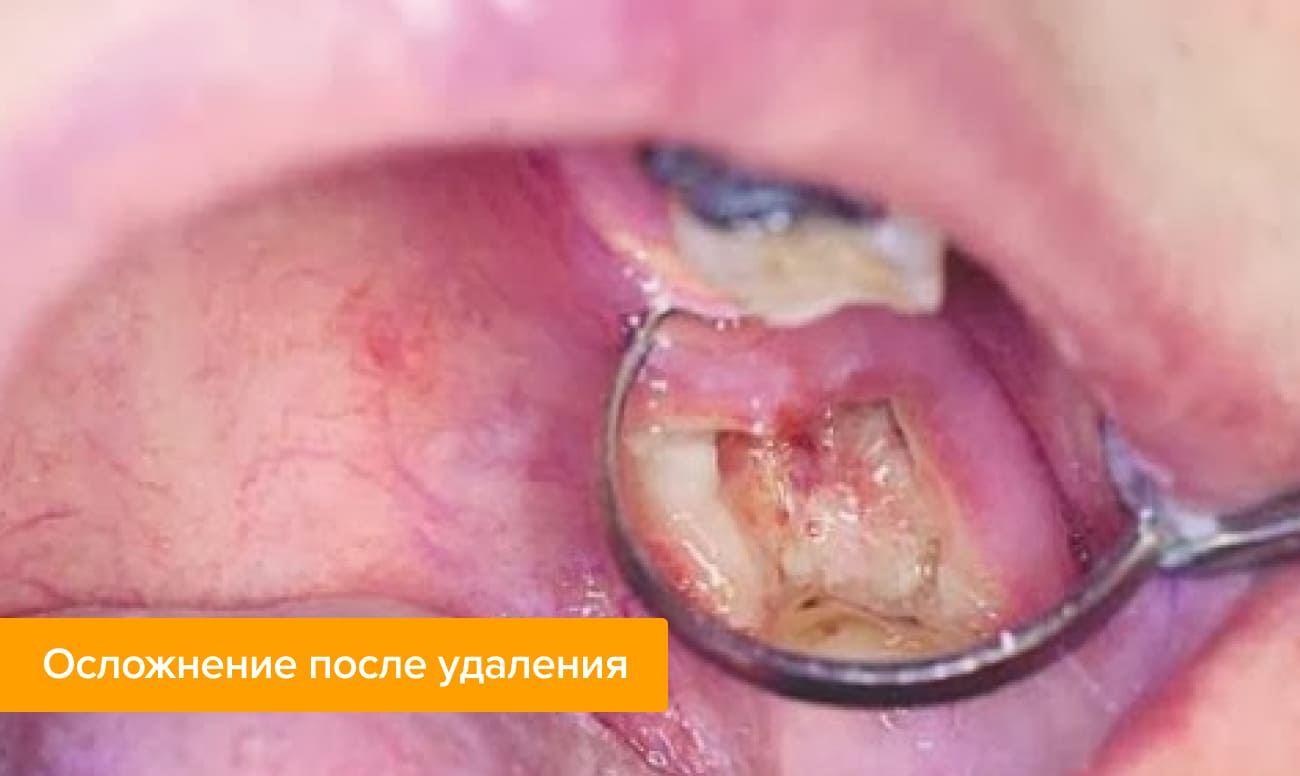
- Альвеолит. Это воспаление лунки зуба после экстракции. Если появление белого налета в ранке сопровождается сильной болью, повышением температуры, чаще всего это свидетельствует о том, что в лунку попала инфекция.
- Неполное удаление. Бывает, когда сложное извлечение зуба делает неопытный врач. Часть корня остается в десне. Начинается воспаление, развиваются гнойные процессы. Такое состояние часто сопровождается сильной болью и отечностью.
Если вы недавно удалили зуб и после этого появился налет в рту, боль, отечность, это повод обратиться за медицинской помощью.
Белый налет на деснах у детей
Белый налет во рту у детей – частое явление. Особенно подвержены этому младенцы до года. Причины, провоцирующие заболевание, могут быть теми же, что и у взрослых. При появлении проблемы нужно показать ребенка детскому стоматологу. Он назначит лечение. Особенно важно быстро получить медицинскую помощь, если изменения во рту сопровождаются и другими нарушениями:
- Нарушение сна.
- Раздражительность.
- Плаксивость.
- Ухудшение аппетита.
Что могут сделать родители
Помочь ребенку можно разными методами:
- Соблюдение питьевого режима. Для того чтобы слизистые достаточно смачивались, необходимо давайте ребенку пить много чистой воды. Это компенсирует медленное выделение слюны и обеспечивает достаточное смачивание полости рта.
- Очистка налета. Снимать его нужно стерильным тампоном, смоченным антисептическим раствором. Каким средством лучше пользоваться, подскажет врач. Когда вы обрабатываете рот ребенка, все должно быть стерильно. Иначе можно занести инфекцию и усугубить проблему.
И обязательно нужно позаботиться о том, чтобы ребенку было комфортно. Комнату нужно регулярно проветривать, в ней должна быть достаточная влажность. Пораженные участки пересыхают, поэтому важно позаботиться о том, чтобы этот процесс остановился или шел как можно медленнее.
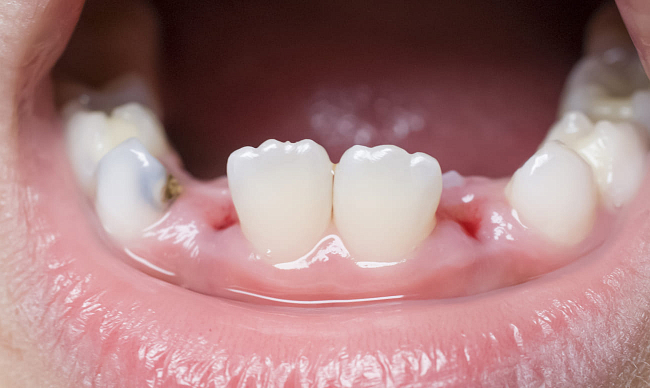
Удаление зуба — процедура, вызывающая у пациента тревогу, а после — пристальное внимание к появившейся в десне лунке. Человек, проводя самостоятельный осмотр ротовой полости, может заметить белый налет после удаления зуба. Но беспокоиться и пытаться удалить его не нужно —это естественный этап заживления ранки. Расскажем, почему важно сохранить налет на десне.
Содержание статьи
- Что такое белый налет на ранке после удаления зуба
- Почему не нужно снимать белый налет после удаления зуба
- Как не повредить белый налет после удаления зуба мудрости
- Когда белый налет на ране после удаления зуба требует осмотра у врача
- Заживление десны
Удаление зуба — процесс травмирующий десну. После излечения больного зуба разрываются нервы, связки и мелкие кровеносные сосуды, что вызывает кровотечение. Это естественный процесс — кровь не позволяет попасть патогенным организмам в кровеносную систему, вымывая их. А затем, свернувшись, образует барьер между незащищенными тканями и бактериями. После удаления зуба белый налет на десне — это не гной, а еще один этап защиты и восстановления организма.
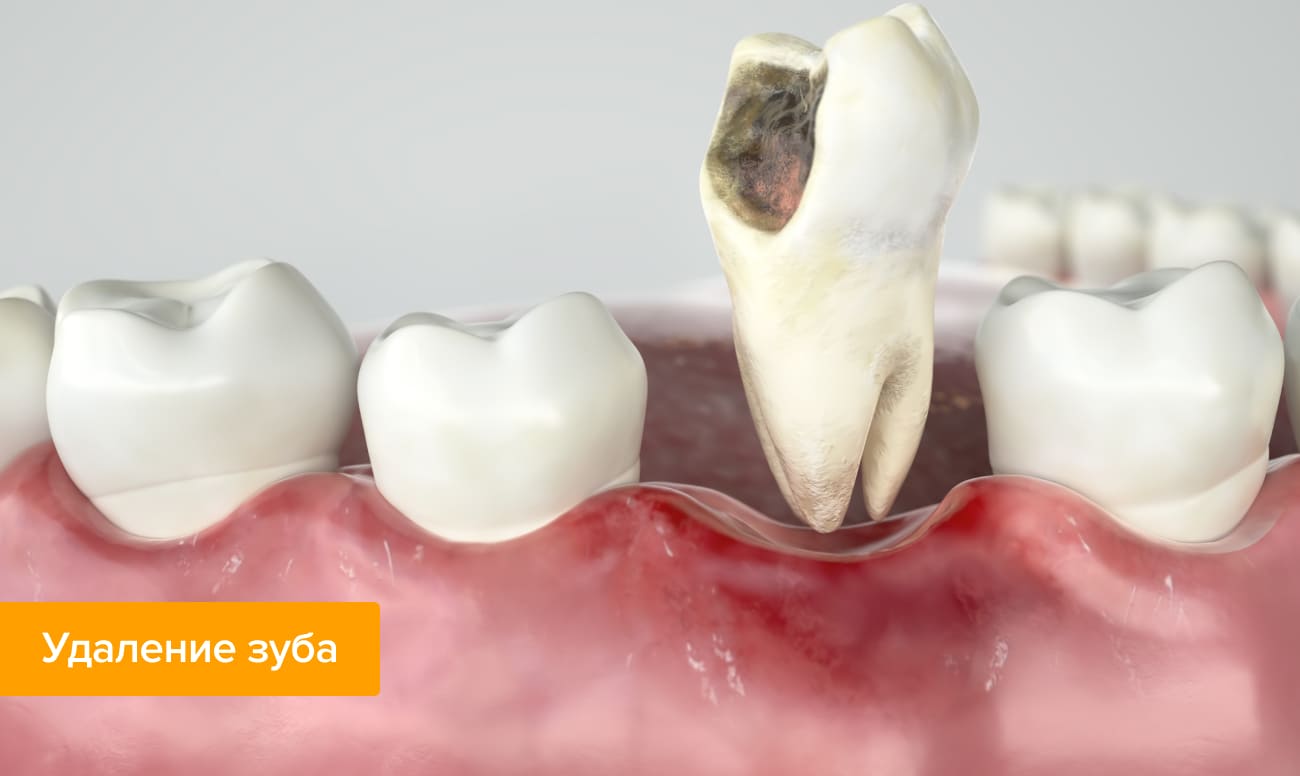
При удалении зуба пациент должен быть готов:
➢ к умеренному кровотечению, которое может длиться некоторое время;
➢ появлению в десне плотного кровяного сгустка;
➢ неприятному запаху через 10—12 часов после операции;
➢ образованию на кровяном сгустке белого налета;
➢ болезным ощущениям после хирургического вмешательства;
➢ повышению температуры.
Перечисленные симптомы не являются признаком неудачно проведенной операции или занесения инфекции в организм — это естественный отклик организма на удаление зуба.
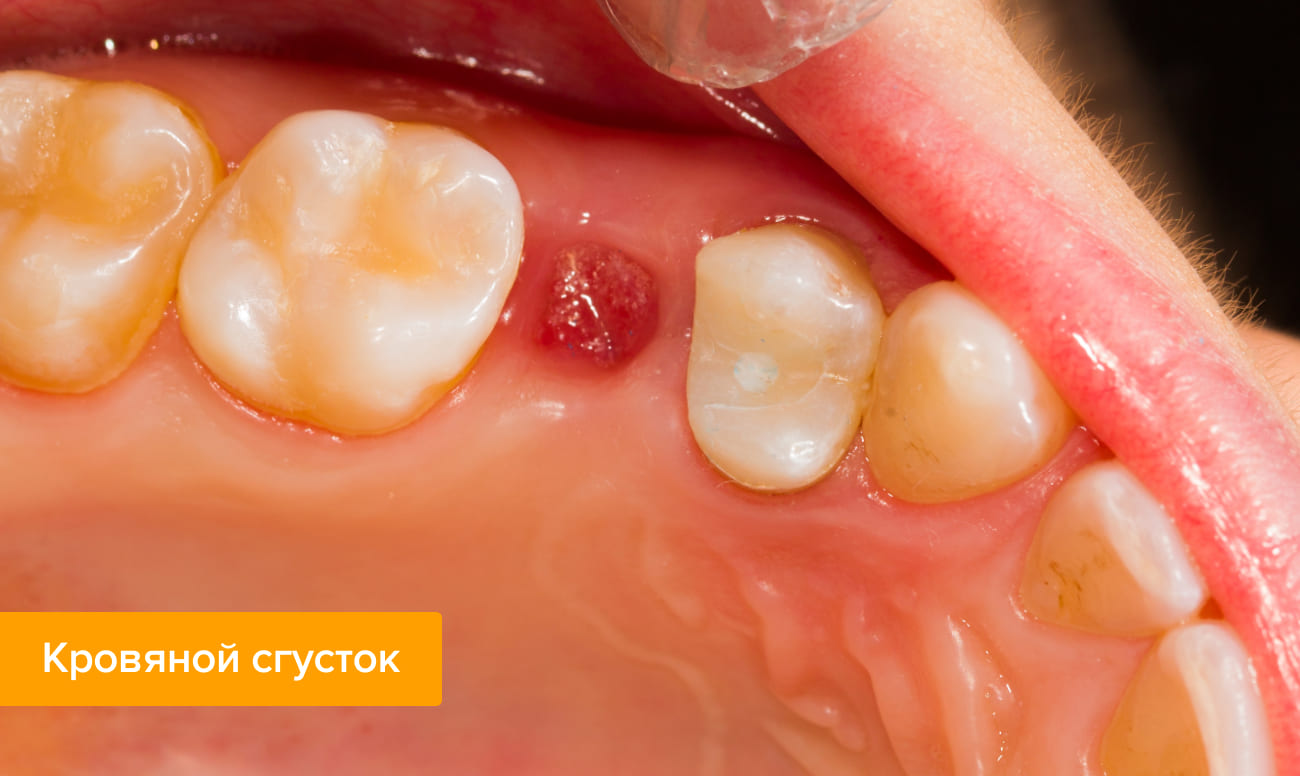
Что такое белый налет на ранке после удаления зуба
Через несколько часов после удаления зуба в лунке появляется темный сгусток — синеватого, черного, красного или бурого оттенка. Этот сгусток — кровь, и он является первичной защитой лунки от попадания в нее бактерий или кусочков пищи. На 2-й — 4-й день пациент может увидеть, что на сгустке появляется налет — желтоватый, серый или белый. Отложение похоже на гной и вместе с появившимся неприятным запахом изо рта может насторожить пациента. Однако пугаться не нужно — этот налет не является признаком загнивания раны и свидетельствует о нормальном процессе заживления. Это особое белковое соединение — фибрин.
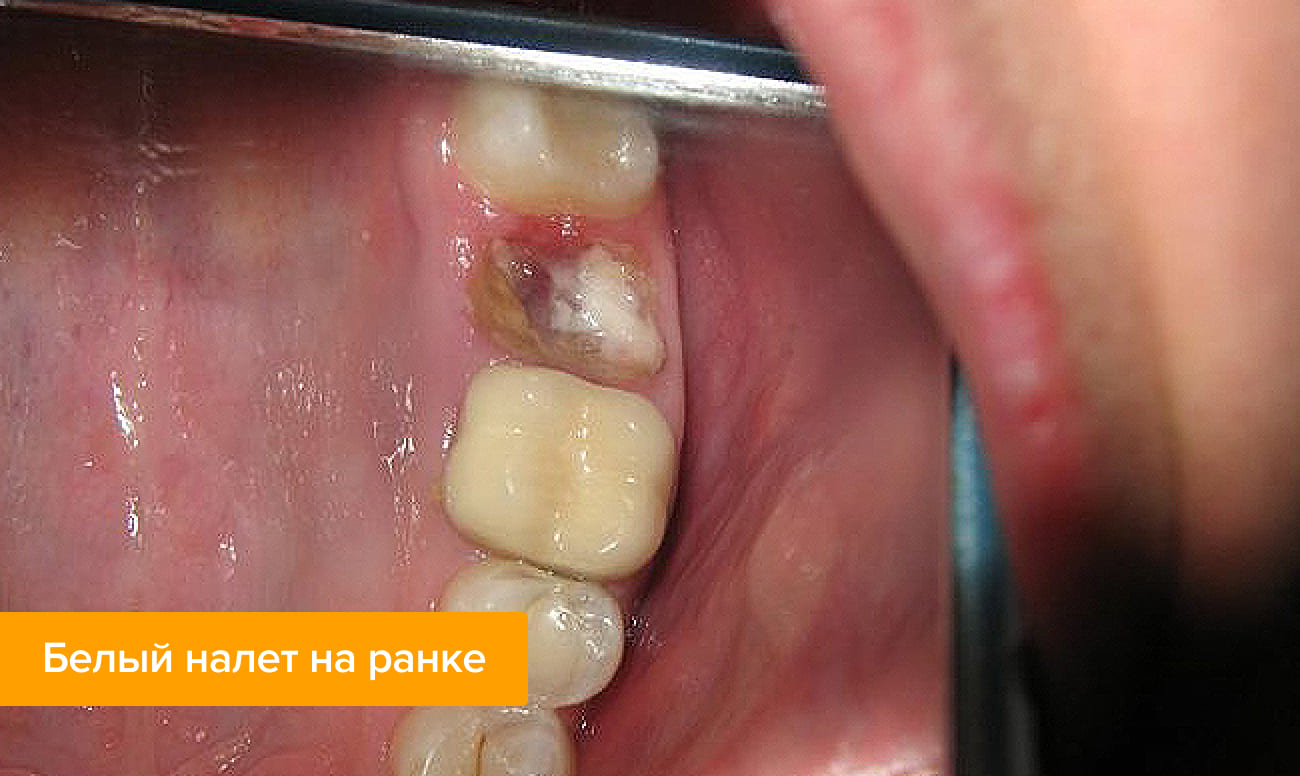
Налет молочного цвета (фибринозный) может быть очень плотным, твердым или мягким. Это не повод для беспокойства. Если вы придете с этим вопросом к стоматологу на внеплановый прием, специалист скажет, что все в порядке и пленку удалять не нужно.
Если пленку не снимать и не тревожить ранку, под ней будут происходить активные процессы:
- кровяной сгусток начнет рассасываться;
- лунка станет уменьшаться в размерах;
- молодые клетки, остеобласты, начнут перемещаться от края ранки к центру;
- десна начнет закрывать ранку.
Фибринозный налет после удаления зуба — это естественный этап постепенного восстановления организма, в который лучше не вмешиваться.
Почему не нужно снимать белый налет после удаления зуба
В некоторых случаях пациенты намеренно или нечаянно удаляют из лунки кровяной сгусток или фибринозную пленку. Делать этого не нужно, так как удаление сгустка или пленки может спровоцировать негативные процессы.
В первую очередь, открытая рана — это доступ бактериям к кровеносной системе и тканям челюстно-лицевого аппарата. Заражение может вызвать тяжкие последствия и потребовать длительного лечения антибиотиками. Также удаление сгустка и белого налета способствует усилению болезненных ощущений, так как открытая рана более чувствительна к любым раздражителям, в том числе при приеме напитков и еды, во время разговора.
И наконец, налет на десне после удаления зуба не нужно счищать из-за того, что это может вызвать повторное кровотечение и продлить этап заживления раны.
В любом случае, удалять намеренно налет не нужно, это может вызвать:
- серьезные осложнения;
- сильные болевые ощущения;
- неправильное формирование десны;
- длительный процесс восстановления после удаления зуба.
Чтобы нечаянно не повредить лунку, кровяной сгусток или фибринозную пленку, необходимо соблюдать рекомендации, которые дает врач после операции.
Как не повредить белый налет после удаления зуба мудрости
Чтобы исключить риск осложнений и ускорить процесс восстановления, нужно соблюдать правила поведения после удаления зуба:
- не принимать пищу и напитки 3 часа после операции;
- на время отказаться от курения и алкогольных напитков;
- не греть щеку и десну, избегать перегрева;
- первые сутки не полоскать рот, не чистить зубы;
- неделю не посещать баню, не заниматься спортом.
Курение противопоказано, так как оно провоцирует спазм сосудов: кровотечение останавливается слишком быстро, кровяной сгусток недостаточно формируются. Горячие напитки, прогревание щеки, спортивные тренировки и посещение бани вызывают перегрев тела и расширение сосудов, из-за чего может начаться повторное кровотечение, открытие и инфицирование раны.
Полоскание и чистка полости рта допустимы спустя сутки после удаления зуба, но они не должны быть чрезмерно активными. Гигиенические процедуры должны быть умеренными, чтобы кровяной сгусток остался в полости, а образовавшийся впоследствии фибринозный защитный слой не был поврежден. В период восстановления пищу пережевывать нужно только на непрооперированной стороне челюсти.
При повышении температуры и сильной боли в первые несколько дней после удаления зуба можно принимать Парацетамол — это поможет снизить неприятные ощущения и улучшить самочувствие.
Когда белый налет на ране после удаления зуба требует осмотра у врача
Несмотря на то что белый налет после удаления мудрого зуба — естественная реакция, пациенту необходимо проводить ежедневно самостоятельный осмотр полости рта и обратиться к врачу за помощью при появлении тревожных симптомов.
Обратиться к врачу необходимо, если:
➢ на 3-й — 4-й день боль не уменьшается, становится пульсирующей, интенсивной;
➢ из ранки выделяется белая, красноватая или желтая масса, жидкость;
➢ отек десны усилился или распространился на лицо;
➢ температура тела стала выше 38 градусов.
Эти признаки указывают на возможное развитие инфекции или осложнений. После осмотра полости рта стоматолог при необходимости может назначить курс антибиотиков или хирургическую чистку полости лунки.
Заживление десны
После удаления зуба нужно быть готовыми к тому, что боль и отечность могут усилиться на вторые сутки после хирургического вмешательства. Но уже на 3-й — 4-й день после операции неприятные ощущения начнут уменьшаться. К этому сроку процессы заживления раны идут более активно, и, прикоснувшись кончиком языка к лунке, можно почувствовать, что образовалось уплотнение.
В этот период активно развиваются:
- образование кости в области удаленного корня зуба;
- сужение лунки за счет «нарастания» десны;
- формирование слизистой оболочки в области лунки.
Фибринозный налет после удаления зуба сохраняется на протяжении недели. Исчезает он самостоятельно, без механической чистки. Понемногу слизистая оболочка начинает розоветь, постепенно приобретая здоровый, естественный цвет. Примерно на 10-й день заживление раны заканчивается: образуется здоровая ткань, закрывающая устье лунки. В области удаленного зуба остается небольшое углубление. Формирование костной ткани в месте удаления зуба происходит гораздо дольше — до 6 месяцев. Изменения будут заметны на рентгеновском снимке.

Зубы, наверное, больше чем любые другие образования в нашем теле, при плохом уходе могут доставить множество неприятностей. Это происходит потому, что они несут в себе зачатки многих болезней пищеварительной системы, а также могут существенно снизить иммунитет, особенно, если постоянно подвергаются всевозможным воспалениям.
Важность своевременного предотвращения зубных болезней не оспаривается уже никем.
Полость рта особенно подвержена множеству заболеваний. Среди них существуют болезни с достаточно схожими симптомами, главным из которых является появление налета белого цвета на слизистой оболочке десен, щек и языка.
Перечислим заболевания, связанные с появлением налета белого цвета в полости рта:
- пахидермия рта;
- лейкоплакия;
- белый губчатый невус Кеннона;
- красный Плоский лишай;
- кандидоз (молочница);
- химические ожоги.
Кандиоз и лейкоплакия, ровно как пахидермия рта и химические ожоги локализуются на любом участке полости рта. Красный плоский лишай тоже может возникнуть на любом участке ротовой полости, но чаще всего появляется на поверхности слизистой оболочки щек. Белый губчатый невус Кеннона локализуется только на поверхности слизистой оболочки щек.

Поговорим более подробно об особенностях этих заболеваний.
Так, пахидермия рта, как правило, вызывается при наличии стойкого раздражителя. Приподнятое поражение белого цвета обусловлено гиперкератозом, утолщением эпителия полости рта, являющимся вторичным по отношению к здоровой слизистой. При удалении раздражителя осуществляется заживление, длящееся в течение двух-трех недель.
Если же в ротовой полости обнаруживается белое пятно, а иногда и выпуклая бляшка с четко выраженными краями, это является характерными признаками лейкоплакии. При проявлении данного заболевания в более тяжелой форме, обозначенный участок будет уплотнен и бугрист, на нем со временем могут появиться трещины, а также эрозия.
Чаще всего в возникновении лейкоплакии виновато курение. Так что курильщикам надо с большей осторожностью относиться к уходу и поддержанию порядка ротовой полости. Вдобавок лейкоплакия может появиться за счет термических, химических, а также механических раздражителей. Зачастую лейкоплакия является предраковым заболеванием, так как при наиболее тяжелом типе этого поражения может развиться рак.
К счастью, практически всегда заболевания лечению поддаются. При этом налет, возникающий в ходе данного заболевания, в отличие от того же кандидоза, простым поскабливанием не снимается.
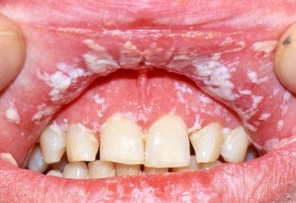
Кандидоз, или молочница представляет собой жирные белые пятна, возникающие у больных детей, ослабленных пожилых людей, а также больных, получающих высокие дозы кортикостероидов или антибиотиков широкого спектра действия либо страдающих синдромом приобретенного иммунодефицита (СПИД). Кандиоз хорошо реагирует на противогрибковую терапию после устранения предрасполагающих факторов.
Белый губчатый невус Кеннона поражает щеки чаще всего симметрично и без особых сложностей поддается лечению, как и красный Плоский лишай, серовато-белые папулы которого даже могут исчезнуть самопроизвольно.
Помните, что только твердая рука и накопленный временем опыт специалиста с эффективностью избавят Вас от подобных заболеваний. Если у Вас появились схожие симптомы или подозрения, не пытайтесь заняться самолечением – обратитесь к стоматологу. Стоматологическая клиника «Аполлония», расположенная рядом со станцией метро Чертановская, предлагает широкий спектр стоматологических услуг в области лечения заболеваний зубов и десен, а также оказании таких услуг, как протезирование, имплантация, отбеливание зубов и многого другого. Проконсультироваться со специалистами можно по телефонам, указанным в разделе «Контакты».
Кандидоз полости рта — это воспалительное заболевание, которое развивается на фоне поражения слизистых оболочек грибами рода Candida. Обычно это связано с ухудшением местного и общего иммунитета. По данным исследований носителями этого грибка является до 90% взрослого населения, но при этом болезнь чаще всего не развивается, поскольку в обычных условиях возбудитель не действует агрессивно.
Причины кандидоза
Молочница во рту у взрослого человека — это поражение слизистой, которое может свидетельствовать о серьезных проблемах со здоровьем. Для размножения грибка необходимы особые условия. Чаще всего болезнь встречается у пациентов, пренебрегающих гигиеной полости рта. Наличие кариеса, воспалительных заболеваний десен повышает шансы на развитие грибкового воспаления. Это объясняется тем, что большое количество патогенных микроорганизмов истощает защитные механизмы.
Второй группой причин является ослабление иммунитета в связи с рядом заболеваний и состояний:
ВИЧ, сахарный диабет;
дистрофия, дефицит витаминов, минералов;
перенесенные операции, тяжелые инфекции и пр.
Существуют и специфические причины развития молочницы. Она может появиться после длительной и мощной антибактериальной терапии. Применение антибиотиков приводит к уничтожению полезной флоры и нарушению баланса. Это становится причиной активного размножения Candida.
Оральный кандидоз развивается и на фоне приема кортикостероидов в ингаляциях. Обычно поражение имеет вид эритемы и появляется на участках, где лекарство контактировало со слизистой: на небе, языке.
Особенности диеты влияют на вероятность развития кандидоза. Так, преобладание углеводов предрасполагает к активности грибка. Рост Candida и ее прикрепление к слизистой усиливаются в присутствии сахаров.
Вредные привычки повышают шансы на развитие лейкоплакии, плоского лишая и других заболеваний. В особенности речь идет о курении. Кандидоз часто развивается у пациентов с пирсингом языка.
Наличие съемных протезов также является фактором риска, если пациент не соблюдает правила гигиены. При отсутствии качественного очищения протез покрывается биопленкой, в составе которой много грибов. Дезинфекция является основной мерой профилактики болезни и частью комплексного лечения при прогрессирующем кандидозе ротовой полости. Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами.
Сухость полости рта в связи с уменьшением слюноотделения, изменением вязкости слюны, ее состава — одна из причин кандидоза. Это может быть обусловлено другими заболеваниями, поэтому важно выяснить причины сухости, чтобы эффективно бороться с последствиями.
Кандидоз во рту у ребенка встречается чаще. Несформированность иммунной системы, заселение полости рта Candida из вагинального канала матери во время естественных родов приводят к тому, что развивается заболевание в раннем младенческом возрасте. Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил.
Виды орального кандидоза и симптомы
Проявления орального кандидоза могут отличаться у разных пациентов. Это связано со степенью поражения слизистых, а также конкретным видом болезни. Выделяют четыре формы:
Несмотря на то что схема лечения для всех форм практически одинаковая, симптомы могут существенно отличаться. Рассмотрим их подробнее.
Острый псевдомембранозный кандидоз
Эта форма кандидоза слизистой рта может протекать бессимптомно. Отмечается незначительный дискомфорт из-за белой пленки или небольших бляшек, возвышающихся над слизистой. При легком течении появляется одна или несколько бляшек, они легко снимаются соскабливанием, а участок слизистой под ними имеет ярко-красный цвет. При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов.
Острый и хронический атрофический кандидоз
Острый атрофический кандидоз сопровождается сильным жжением. Белого налета может не быть, а слизистая оболочка становится ярко-красной. Многие пациенты отмечают металлический, кислый, соленый или горький привкус во рту. Характерным проявлением болезни является сухость в полости рта. Такая форма болезни чаще сопряжена с медикаментозной терапией.
При хроническом атрофическом кандидозе краснота и жжение менее выражены. Обычно болезнь развивается на фоне установки и ношения протезов.
Хронический гиперпластический кандидоз
Эта форма заболевания характерна для взрослых. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Методы диагностики
Лечением занимается стоматолог-терапевт. Диагностика начинается с осмотра и подробного опроса: врач выяснит, какие препараты вы принимали в последнее время, есть ли хронические и инфекционные заболевания. В обязательном порядке проводится цитологическое исследование налета, взятого со слизистой. Это важно потому, что скопление негрибковой флоры можно легко спутать с грибковой инфекцией.
Соскоб выполняется в утреннее время, на голодный желудок, чистить зубы перед процедурой не нужно. Накануне важно отказаться от приема пищи, богатой углеводами, чтобы не спровоцировать рост патогенной флоры. Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение.
Особенности лечения
Основу лечения составляют системные и местные противогрибковые препараты. Сегодня они широко представлены на фармацевтическом рынке, но важно знать о том, что ежегодно уровень резистентности грибов Candida растет к основным средствам. Например, к таким препаратам, как «Флуконазол» устойчивость почти полная. Раньше это средство использовалось почти во всех случаях заболевания, но сегодня врачи вынуждены пересмотреть стандартные схемы терапии.
Лечение молочницы во рту у взрослых подбирается индивидуально. Выбор системного противогрибкового средства основывается на виде возбудителя, состоянии пациента и индивидуальных особенностей его здоровья. Существуют средства, к которым у инфекции минимальная устойчивость. Врач может назначит препараты на основе нистатина, производных имидазола и др.
Дополнительно обязательно используются местные средства:
растворы для полоскания полости рта;
гели и суспензии для аппликаций на пораженные участки;
местные таблетки и пастилки для рассасывания;
растворы для орошения и аэрозоли;
мази для закладывания в полости рта на ватно-марлевом тампоне и др.
Специалист может назначить аптечные антисептики или слабые солевые растворы для полоскания. Обычно используют растворы на основе йода, хлоргексидина, калия перманганата, генцианвиолета, натрия тетраборат в глицерине. Некоторые таблетки врач может порекомендовать закладывать за щеку.
Условия эффективного лечения
Эффективное лечение молочницы во рту предусматривает устранение основной причины. Очень важно санировать полость рта: вылечить зубы, разрушенные кариесом, удалить нежизнеспособные зубы и корни, которые уже не подлежат восстановлению. Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
Пациенты со съемными протезами должны быть повторно обучены гигиене и дезинфекции ортопедических конструкций. Если время пользования протезом подходит к концу, важно своевременно заменить его. Лечение кандидоза будет бесполезным, если человек будет пользоваться протезом неправильно и снова создавать в полости рта условия для размножения грибов.
Замене подлежат и неподходящие коронки, мостовидные протезы и другие конструкции. Также важно устранить сколы эмали, которые становятся источником травм для десен, слизистых оболочек щек и языка.
Курильщики должны по возможности сократить эпизоды курения или отказаться от вредной привычки. Если болезнь развилась на фоне приема кортикостероидов, важно разъяснить правила лечения: следует полоскать полость рта большим количеством теплой воды после распыления препарата.
При лечении кандидоза полости рта, развившемся на фоне антибактериальной терапии, следует принимать меры по восстановлению нормальной микрофлоры кишечника и полости рта. Может потребоваться консультация другого специалиста узкого профиля или терапевта: потребуется прием пробиотиков и пребиотиков.
Для всех пациентов, которые лечат кандидоз, действует несколько общих рекомендаций:
соблюдение гигиены полости рта;
отказ от пищи, богатой углеводами;
отказ от сладких напитков.
Необходимо исключить из рациона пищу, которая может раздражать слизистую: блюда, приготовленные с уксусом, маринады, острые, перченые продукты, копчености, кислые фрукты и ягоды. Также нельзя есть кондитерские изделия, выпечку на дрожжах, сахар. Лучше отдавать предпочтение теплым блюдам. Соблюдать такой режим питания нужно еще в течение 1,5−2 месяцев после выздоровления.
В ряде случаев целесообразно использовать зубные пасты с оксидазой глюкозы, лизоцимом, лактоферрином. Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.
Профилактика кандидоза
Специфическая профилактика кандидоза в ротовой полости проводится только при наличии ВИЧ-инфекции, прохождении пациентом лучевой терапии, иммуносупрессивной или антибактериальной терапии. При отсутствии этих факторов риска врач даст рекомендации для конкретного случая.
Профилактика грибковых заболеваний у пациентов с сахарным диабетом, бронхиальной астмой, хроническими системными недугами предусматривает контроль над основной патологией. Важно регулярно наблюдаться у врача своего профиля, принимать назначаемые средства.
Если возникла необходимость в антибактериальной терапии, нужно придерживаться следующих правил:
принимать антибиотики только по назначению врача;
соблюдать достаточную длительность курса лечения — не отменять самостоятельно назначенные препараты при наступлении облегчения;
при необходимости длительного курса лечения или в случае повторной антибиотикотерапии принимать назначенные противогрибковые средства для профилактики.
При лечении бронхиальной астмы посоветуйтесь с врачом о возможности использования небулайзеров. После ингаляций важно полоскать полость рта, чтобы не допустить негативного воздействия компонентов лекарства на слизистые.
Если кандидоз рта часто рецидивирует, лучше пройти комплексное обследование: стандартную диспансеризацию или использовать конкретные методы диагностики, которые подберет врач. Грибковые инфекции слизистых могут быть проявлением основного заболевания, о котором вы не знаете. Обратитесь к терапевту, чтобы выяснить точные причины и вовремя принять меры.
Содержание:
- Когда белый налет — это норма
- Когда белый налет — предвестник заболевания
- Почему случаются осложнения после удаления зуба
- Как распознать проблему
- Диагностические мероприятия
- Лечение альвеолита

После удаления зуба важно наблюдать за состоянием слизистой. Очень часто в зоне экстракции появляется белый налет. Он пугает пациентов, так как кажется им чем-то странным, некоторым напоминает скопление гнойных масс.
Следует отметить, белый налет в лунке после удаления зуба может быть как вариантом нормы, так и осложнением. В первом случае речь идет об естественной регенерации, во втором — об альвеолите.
Когда белый налет — это норма
Природой так задумано, что поврежденные ткани должны быть защищены от проникновения инфекционных агентов. Именно поэтому после удаления зуба в лунке образуется сгусток и белый налет. Последний представляет собой ни что иное, как фибрин — белок, нужный для свертывания крови. Он защищает раневую поверхность от инфекции и не позволяет распространяться воспалительному процессу.
Сначала белая пленочка кажется совсем тонкой, но постепенно она преобразуется в костную ткань. Некоторые даже принимают налет за остатки еды и пытаются извлечь его языком или с помощью посторонних предметов. Делать это ни в коем случае нельзя. Если рана заживает по плану, нет сильной болевой симптоматики, беспокоиться и трогать ее не нужно. Это может привести к осложнениям.

Итак, фибрин в виде белесого налета нужен, чтобы:
- ранка быстро зажила;
- в лунку не проникала инфекция;
- мягкие ткани не воспалились.
Если у пациента возникнут вопросы, касающиеся белого сгусточка на поверхности поврежденной десны, ему следует проконсультироваться со стоматологом. Самостоятельно предпринимать ничего не нужно.
Когда белый налет — предвестник заболевания

Бывает и так, что белесый налет свидетельствует в пользу развития альвеолита после удаления зуба. Это значит, что зубная лунка инфицировалась. При этом состоянии пациента беспокоят:
- сильная боль в области удаленной единицы;
- повышенная температура тела;
- слабость, понижение работоспособности;
- увеличение подчелюстных лимфатических узлов;
- головные боли;
- неприятный гнилостной запах изо рта и такой же привкус во рту.
При этих симптомах нужно как можно скорее записаться на прием в стоматологическую клинику.
Почему случаются осложнения после удаления зуба
Самая частая причина развития осложнения — несоблюдение пациентом врачебных назначений. В норме лунка должна зажить за несколько дней. Она не должна болеть долгое время. В результате того, что кровяной сгусток ее закрывает, она надежно защищена от вирусов, остатков пищи.
Бывает так, что человек активно полощет рану или постоянно трогает ее языком, пальцами, пытается снять светлый налет. Тогда сгусток смещается или вообще не формируется до конца, ткани инфицируются — развивается альвеолит.
Привести к заболеванию могут и невылеченные соседние зубы (именно поэтому перед удалением нужно вылечить все кариозные «дупла»), несоблюдение правил гигиены ротовой полости. Если правильно подготовиться к экстракции и соблюдать все назначения лечащего врача, риск развития альвеолита после удаления будет минимальным.
Как распознать проблему

Как понять, что белый налет сигнализирует о проблеме? Если десна заживает хорошо, то уже через 2-3 дня после хирургического вмешательства болевые ощущения становятся совсем слабыми, мало ощутимыми. Ранка закрывается плотным сгустком и практически не беспокоит человека.
При развитии альвеолита на 3-5 сутки боль, наоборот, усиливается. Она пульсирующая. Может становиться нестерпимой. Иногда иррадиирует на всю половину лица. Температура тела повышается, лимфоузлы увеличиваются, снижается аппетит, слюноотделение становится более сильным. Может также опухать лицо.
В такой ситуации оставаться дома опасно — воспаление может перейти на глубокие ткани челюсти. Нужно незамедлительно идти в клинику стоматологии.
Диагностические мероприятия
Чтобы определить природу белой пленки после удаления зуба, врачу достаточно просто на нее посмотреть. Основные симптомы альвеолита:
- боль, усилившаяся на 3-5 день после экстракции;
- затянувшийся процесс регенерации;
- отек десны.
Чтобы подтвердить предварительный диагноз, проводится радиовизиография или рентгенография области удаленной единицы.
Лечение альвеолита

Если возник альвеолит после удаления зуба, нужно пройти стоматологическое лечение, направленное на:
- устранение инфекционного очага;
- предотвращение возникновения возможных осложнений;
- сохранения целостности остального зубного ряда.
Сначала стоматолог очищает лунку и промывает ее. Важно вымыть из нее все гнойные массы и омертвевшие ткани. С этой целью хорошо справляются антисептики, перекись водорода.
Для уменьшения болезненной симптоматики, которая лишает пациента возможности полноценно отдыхать, работать применяются анальгетики. Лучше использовать их путем наложения аппликаций. Компрессы меняют каждые полчаса. Допустим и прием препаратов пероральным путем, то есть в виде обезболивающих и противовоспалительных таблеток.
Если у больного выявлены сопутствующие заболевания, понижен иммунитет, врач может принять решение о назначении антибиотиков. Они быстро снимают воспаление и форсируют заживление поврежденных тканей.
При своевременном обращении за квалифицированной стоматологической помощью прогноз при альвеолите благоприятный. Уже через 3-5 дней симптоматика начинает стихать, самочувствие человека улучшается. Остаточные луночные боли могут беспокоить еще 2-3 недели, но они не представляют собой угрозы.
Читайте также:

