Болит макушка головы и зубы
Опубликовано: 24.07.2024
Головная боль в теменной области – это признак различных заболеваний мышц, нервов и суставов, а также других нарушений. Болезненные ощущения могут быть односторонними либо симметричными, острыми или хроническими. Они проявляются самостоятельно либо сочетаются с другими симптомами, которые могут указать на их главную причину. Чтобы подобрать подходящую схему лечения, необходимо пройти полное обследование. Врачи Клинического Института Мозга не рекомендуют заниматься самолечением – это может привести к развитию основного заболевания и обострению головной боли.
Причины головной боли в области темени
Среди причин теменной головной боли – острые и хронические заболевания органа слуха, нервов, мышц и суставов, а также сосудистой системы. В области за ушами сосредоточены жизненно важные органы, поэтому игнорировать болезненные ощущения опасно. Следует обратить внимание на время возникновения и характер головной боли в темени, ее интенсивность – эта информация важна лечащему врачу во время диагностики.
Болезни органа слуха
Если болит теменная часть головы с одной или двух сторон, обязательно проводится проверка органа слуха. Он имеет сложное строение, и нарушения либо воспалительные процессы в любом участке могут приводить к болезненным ощущениям за ушами. Сложность обследования состоит в том, что внутренние отделы органа слуха не видны невооруженным глазом и при использовании стандартных диагностических методик. Однако, новые способы диагностики позволяют точно определить причину боли в теменной части головы, связанной с заболеваниями органа слуха.
Отитом называется воспаление уха в любом из его отделов. Причиной болезни могут становиться травмы, бактериальная инфекция, механическая закупорка слухового прохода. У детей хронические отиты часто вызваны гипертрофией (ненормированным ростом) аденоидов. Воспаление может быть острым или хроническим, асептическим или гнойным. Важно своевременно провести лечение болезни, поскольку отиты часто переходят в хроническую форму и обостряются при переохлаждении либо простудных заболеваниях, а также становятся причиной ухудшения слуха.
Различают несколько видов отита, в зависимости от расположения воспалительного процесса:
- Наружный отит – затрагивает слуховой проход и наружную поверхность барабанной перепонки, редко распространяется на ушную раковину. Это самая частая и безопасная разновидность, которая легко поддается лечению ушными каплями. Боль становится более сильной при открывании рта.
- Средний отит – воспаление слуховой трубы и других составляющих среднего уха. Болезнь сопровождается острой болью, которая часто усиливается в ночное время суток. Также пациенты обращаются с жалобами на резкое ухудшение слуха, боль в висках и лобной части головы, шумы и звон в ушах.
- Внутренний отит (лабиринтит) – редкая, но наиболее опасная разновидность. Если процесс распространяется на внутреннее ухо, это может привести к воспалению слухового нерва и потере слуха. Лечение комплексное, включает курс приема антибиотиков, противовоспалительные и обезболивающие средства.
При воспалении наружного уха боль односторонняя, пульсирующая, распространяется на теменную область и усиливается во время движений головы. Если причиной становится бактериальная инфекция, появляются истечения из слухового прохода. При поражении внутренних отделов болезненные ощущения распространяются на всю поверхность головы. Лечение отита заключается в применении противовоспалительных ушных капель и таблеток, а также включает курс антибиотикотерапии.
Мастоидит
Мастоидит – воспаление сосцевидного отростка височной кости. Болезнь часто проявляется в качестве осложнения среднего отита и имеет бактериальное происхождение. Она диагностируется как у взрослых, так и у детей любого возраста. Это опасное заболевание, поскольку бактериальная инфекция становится причиной гнойного расплавления тканей и без соответствующего лечения может распространяться на важные образования, в том числе структуры головного мозга.
Определить мастоидит можно по следующим симптомам:
- начало проявления клинических признаков – спустя некоторое время (от нескольких дней до нескольких недель) после развития среднего отита;
- боль в теменной области головы и в ушах;
- повышение общей температуры тела;
- появление гнойных истечений из слуховых ходов;
- оттопыренность ушной раковины, возможно покраснение кожи и появление болезненной припухлости за ухом.
Основа лечения мастоидита – курс антибиотикотерапии. Одновременно назначается схема, направленная на снятие воспаления и болезненности. При отсутствии своевременной терапии процесс может распространяться на структуры внутреннего уха и вызывать гнойное расплавление тканей. Типичные осложнения – это перфорация барабанной перепонки, образование заушного гнойного абсцесса под надкостницей. Редко бактериальная инфекция при мастоидите распространяется на височную долю головного мозга либо на область шеи с формированием абсцесса.
Закупорка слуховых ходов
Основная причина механической закупорки слуховых ходов, которая приводит к боли в теменной части головы – это серная пробка. Она образуется либо при отсутствии гигиены и ухода за ушами, либо при повышенном образовании серы. Кроме того, процесс может быть спровоцирован неправильным строением слуховых проходов, их сужением вследствие анатомических особенностей.
У некоторых пациентов серная пробка видна невооруженным глазом. Она представляет собой скопление серой или коричневой плотной массы, которая полностью перекрывает слуховой проход. Однако, она может быть расположена в дальнем отделе наружного уха. Ее наличие можно предположить по характерным симптомам:
- постепенное ухудшение слуха, в том числе одностороннее;
- появление ощущений шума, заложенности ушей;
- тошнота и рвота, которые проявляются вне зависимости от еды;
- головные боли в теменной части головы.
Закупорка слухового прохода может быть вызвана посторонними предметами. Чаще они попадают в уши у детей, со временем вызывают боль и ухудшение слуха. При жалобах на головные боли в теменной части головы у ребенка необходимо обратиться к отоларингологу, чтобы проверить содержимое ушей. Посторонние предметы извлекают специальными инструментами. В домашних условиях проводить процедуру не рекомендуется, чтобы не повредить барабанную перепонку.
Болезнь Меньера
Болезнь Меньера – хроническое заболевание внутреннего уха, при котором увеличивается количество эндолимфы в лабиринте. Эта величина не постоянна, может увеличиваться вследствие ухудшения выведения жидкости из организма, нарушения диета, приема некоторых групп препаратов. Часто заболевание проявляется в острой форме у пациентов в возрасте от 20 до 50 лет и может иметь наследственное происхождение. Также повышение давления во внутреннем ухе может быть спровоцировано травмами головы либо аллергическими заболеваниями.
Болезнь Меньера можно распознать по следующим признакам:
- приступы головокружения, которые продолжаются от 1 до 6 часов, редко дольше;
- тошнота и рвота, усиленное потоотделение;
- шаткость походки, нарушение координации движений;
- боль ушами и в теменной части головы.
Лабиринт – это образование во внутреннем ухе, образованное костями черепа. Он имеет сложное строение и выполняет одновременно несколько функций. Он улавливает звуковые колебания и передает информацию к головному мозгу, но также является центром равновесия, благодаря регуляции количества эндолимфы. Лечение болезни симптоматическое, часто врач назначает мочегонные препараты и диету с низким содержанием соли. Эти принципы позволяет стимулировать выведение избыточной жидкости и предотвратят ее накопление в организме.
Грибковые заболевания
Отомикоз – это грибковое заболевание, которое может становиться причиной боли в темени и за ушами. Его возбудителями становятся различные представители грибковой микрофлоры человека. Болезнь может развиваться при попадании инфекции извне либо при ее распространении из других уже имеющихся очагов. Также она может проникать во время травм и хирургических операций. Отомикозы часто проявляются во влажном и пыльном климате. В таком воздухе находится большое количество микроорганизмов, а после их попадания в ухо создается оптимальная среда для их развития.
Отомикозы классифицируют по месту их возникновения и типичным клиническим признакам:
- отомикоз наружного уха – наиболее распространенная разновидность, проявляется зудом и болезненностью ушной раковины;
- микотический средний отит – опасное нарушение, которое представляет собой грибковое осложнение бактериального отита;
- грибковый мирингит – поражение барабанной перепонки, которое может приводить к ее истончению и перфорации;
- отомикоз послеоперационной полости – антибиотики и стероидные противовоспалительные препараты создают подходящую среду для развития грибковой микрофлоры.
Отомикозы быстро прогрессируют без применения противогрибковых препаратов. Инфекция вызывает болезненные ощущения в области ушей и темени, зуд и ухудшение слуха. Диагноз ставится на основании исследования мазков, в которых обнаруживаются различные представители грибковой микрофлоры.
Кохлеарный неврит
Кохлеарным невритом называется воспаление слухового нерва. Это острое либо хроническое заболевание, которое приводит к острым болям и ухудшению слуха. Неврит слухового нерва может быть спровоцирован воспалением внутреннего либо среднего уха, а также различными инфекционными заболеваниями. Кроме того, его поражение наблюдается при отравлениях, вследствие черепно-мозговых травм и операций, в ходе которых нервные волокна повреждаются.
При кохлеарном неврите наблюдается острая боль в ушах и голове, которая может быть сконцентрирована в теменной области. Также развивается тошнота, рвота, нарушение координации движений. Пациенты жалуются на резкое ухудшение или полную потерю слуха, шум в ушах и другие слуховые галлюцинации.
Воспалительные заболевания
Боль в теменной части головы – это ответ организма на различные воспалительные реакции. В этой области находятся жизненно важные образования, поэтому важно пройти обследование и определить причины дискомфорта. Различают несколько болезней воспалительного характера, которые могут диагностироваться у взрослых и детей с болями в теменной части головы.
- Воспаление височно-нижнечелюстных суставов – распространенная причина болей в области темени. Эти суставы расположены симметрично около ушей, соединяют верхнюю и нижнюю челюсти. Их воспаление может быть следствием травмы либо стоматологических заболеваний.
- Синуситы – воспаление околоносовых пазух. Это полости, образованные костями черепа, в норме наполненные воздухом. К этой группе относятся гайморит, фронтит, этмоидит, сфеноидит, а также сочетанные формы. При воспалении полости наполняются содержимым, которое в запущенных случаях необходимо удалять хирургическим способом.
- Лимфаденит – воспаление лимфатических узлов. Процесс часто связан с перенесенными инфекционными заболеваниями, поскольку лимфоузлы представляют собой орган иммунной защиты. Также лимфадениты могут развиваться при врожденных либо приобретенных иммунодефицитах.
- Менингит – опасное заболевание, при котором наблюдается воспаление оболочек головного мозга. Боль острая, опоясывающая, распространяется на теменную область и всю поверхность головы.
Воспалительные заболевания следует лечить на ранних стадиях. В противном случае, они могут прогрессировать и распространяться на окружающие органы и ткани. Для терапии подбирается курс противовоспалительных препаратов, который устранит основную причину боли в теменной части головы.
Инфекционные заболевания
Вирусная либо бактериальная инфекция, которая попадает в организм извне – одна из основных причин боли и воспаления. Ее представители вызывают воспаление и болезненность, а также различные дополнительные симптомы. Различают несколько заболеваний, которые могут становиться причинами боли в теменной части головы.
- Инфекционный паротит (свинка) – воспаление околоушных слюнных желез, вызванное вирусами. Болезнь чаще проявляется у детей. Типичная клиническая картина включает симметричное увеличение слюнных желез под ушами, повышенную температуру и общее ухудшение самочувствия. Специфическая профилактика включает вакцинацию.
- Опоясывающий лишай – вирусное заболевание, которое вызывает острые головные боли. При хроническом течении возможно ухудшение слуха.
- Грипп, ангина, ОРВИ – вирусные заболевания дыхательных путей также могут вызывать болезненность в теменной области. Спустя некоторое время к симптомам добавляются повышенная температура тела, ринит, кашель и другие характерные признаки простуды.
Инфекционные заболевания часто обостряются и вызывают головную боль в темени в холодное время года и в межсезонье. Это связано с уменьшением поступления витаминов, недостаточным попаданием солнечного освещения на кожу (основной источник витамина Д), а также ослаблением иммунной системы. Лечение специфическое, назначается исходя из симптомов болезни и точного диагноза, может потребоваться курс антибиотиков.
Другие причины
Болезненность в области темени – это типичный признак для различных заболеваний. Они имеют разное происхождение и могут сопровождаться дополнительными симптомами. Важно провести полную дифференциальную диагностику, чтобы исключить вероятность развития даже редких патологий и определить точную причину боли. При обследовании могут обнаруживаться следующие нарушения:
- остеохондроз – заболевание межпозвоночных дисков и позвонков, которое сопровождается сдавливанием сосудов и нервов, острыми головными болями;
- мигрень – приступы односторонней головной боли, которые носят хроническое рецидивирующее течение;
- повышенное артериальное давление;
- стоматологические заболевания, в том числе кариес, неправильное положение зубов мудрости – причина боли, которая распространяется с верхней челюсти на область за ушами.
Методики лечения и профилактики отличаются для разных нарушений. Подобрать подходящую тактику сможет лечащий врач. Клинический Институт Мозга специализируется на диагностике и лечении нарушений, которые сопровождаются болью в теменной части головы.
Методы диагностики
Для диагностики болей в теменной области используются инструментальные и лабораторные методики, которые позволяют определить точную причину дискомфорта. На простом осмотре обнаруживаются воспалительные процессы, новообразования, абсцессы, а также симптомы инфекционных заболеваний. Однако, для понимания полной картины болезни могут быть назначены следующие анализы:
- исследование мазков и соскобов из ушей, кожи, ротовой полости;
- анализы крови для определения возбудителей вирусных заболеваний, патологий отдельных органов;
- консультация врача-отоларинголога – инструментальные методики позволят определить различные болезни органа слуха;
- осмотр стоматолога – назначается при подозрении на кариес, абсцессы, неправильное положение зубов при их росте;
- КТ, МРТ головы – эти методики используются для диагностики новообразований головного мозга.
В Клиническом Институте Мозга расположено современное оборудование, которое позволяет проводить точные и качественные анализы. Также здесь есть возможность проконсультироваться у врачей широкого и узкого профиля, которые специализируются на различных областях.
Лечение теменной головной боли
Тактика лечения подбирается индивидуально, в зависимости от точного диагноза. Большинство заболеваний поддаются терапии консервативными способами, с использованием таблеток, инъекций, мазей и капель. Схема может включать следующие этапы:
- противовоспалительная терапия – таблетки и уколы помогают снять воспаление и болезненность;
- антибиотики – назначаются при бактериальной инфекции, а также для предотвращения ее присоединения при воспалительных заболеваниях;
- дополнительные способы – врач может назначить средства для выведения избыточной жидкости, противогрибковые и другие препараты;
- физиотерапия – комплекс методик для улучшения слуха при заболеваниях ушей;
- хирургические методы – необходимы для удаления инородных тел из слуховых проходов, лечения гнойных синуситов, а также для удаления абсцессов и новообразований.
В Клиническом Институте Мозга есть возможности пройти стационарное либо амбулаторное лечение. Схема будет включать только те препараты и процедуры, которые поспособствуют быстрому избавлению от причины боли и симптомов основного заболевания. В домашних условиях важно выполнять все рекомендации врачей, чтобы не только снять болезненность, но и предотвратить дальнейшее развитие заболевания.
Методы профилактики теменной головной боли
Для профилактики заболеваний органа слуха необходимо соблюдать гигиену ушных раковин и сразу обращаться к врачу в случае попадания посторонних предметов в слуховые проходы. Также важно укреплять иммунитет, получать достаточное количество витаминов и вести активный образ жизни в любое время года. Для профилактики отечности, повышенного давления необходимо следить за питанием, отказаться от большого количества соли и специй.
Врачи Клинического Института Мозга подчеркивают, что своевременная профилактика поможет предотвратить большинство вирусных заболеваний, стоматологических проблем и нарушений слуха.
Любые болезненные ощущения сопровождаются не только дискомфортом, но и способны прерывать стабильный жизненный ритм человека. В разговорной речи «макушка» означает верхнюю зону чего бы то ни было. В медицинской терминологии эта область называют теменной. Сейчас мы разберем, причины болей в голове и способы диагностики.
Основные источники

Болезненный ощущения считаются датчиком того, что в организме происходит сбой работоспособности какой-либо системы. Дискомфорт в теменной зоне может появиться в результате таких факторов:
- скачки артериального давления — в этом случае боль имеет давящий характер, который затрагивает затылок (дополнительно у человека появляются «мушки» перед глазами, что указывает на спазматическую реакцию сосудов глазного дна);
- развитие шейного остеохондроза с цервикоцефалгией — к болям добавляется дискомфорт в шее;
- регулярные стрессовые ситуации — характеризуется острыми проявлениями, способными длиться в течение нескольких часов;
- спондилез шейного отдела в более взрослом возрасте приводит к дискомфорту в макушке долгого, нестерпимого и трудно устранимого типа (боль возрастает при поворотах головой в разные стороны);
- неприятные ощущения могут появиться при соблюдении вынужденной позы с наклоном головы из-за чрезмерного напряжения мышц заднего сегмента шеи;
- теменной район может болеть в результате миозита задних мышц шеи вследствие пребывания на сквозняке или длительного нахождения на холоде;
- травмирования головы и их дальнейшие последствия считаются самыми тяжелыми состояниями, когда у больного могут сформироваться осложнения, несущие опасность для жизни;
- острые сбои мозгового кровообращения, зачастую врачи диагностируют инсульты геморрагического типа;
- воспалительные заболевания, которые поражают мозговую ткань по типу менингита, энцефалита;
- новообразования в мозге, поражения развития мозговых отделов и сосудов врожденного плана;
- болезненные ощущения хронической формы могут возникнуть в результате абстинентного синдрома при злоупотреблении спиртными напитками, наркотическими веществами и токсикомании;
- боль появляется при анемиях вследствие острых или хронических поражений внутренних органов;
- острая интоксикация угарным газом и токсическими веществами;
- тяжелые воспалительные реакции, например, ОРВИ, ангина, болезни, когда поднимается температура;
- продолжительное пребывание или работа в душном пространстве приводят не только к болям в теменной области, но еще способны вызывать потерю сознания;
- длительное нахождение на солнце без головного убора приводит к появлению болей и может спровоцировать тепловой удар.
При возникновении дискомфорта на регулярной основе стоит незамедлительно посетить врача, чтобы проверить состояния своего здоровья.
Диагностические мероприятия при болях в макушке

Болезненные ощущения могут быть проявлением аномального процесса в мозге или костях черепной коробки и вторичным признаком поражения иного происхождения. Для определения конкретного источника нарушения нужно пройти ряд клинических и инструментальных проверок. На приеме у врача пациент проходит опрос и осмотр, чтобы выявить характер болей, время их появления, случая при которых они возникли, а также продолжительность приступов. Медик проводит осмотр состояния кожи лица и волосистой области головы, шеи. Это помогает определить признаки повреждений черепа или шейного отдела.
Динамический мониторинг за скачками давления в течение 24 часов проводится холтеровским обследование АД. С помощью изучения глазного дна, полей зрения и внутриглазного давления можно понять косвенные причины, приводящие к повышению внутричерепного давления. Дополнительно пациенту назначают ряд инструментальных диагностик:
- рентген-скрининг черепа, который помогает выявить переломы костей или последствия хирургических вмешательств в результате травмирования;
- рентгенография шейного отдела позвоночника показывает развитие остеохондроза, и прочих подобных аномалий;
- МРТ или КТ головного мозга помогают определить наличие инсультов и их характер, степень тяжести ЧМТ, присутствие кровоизлияния или формирование внутричерепных гематом, опухолей и абсцесса;
- Ангиографическое исследования сосудов определяет новообразования, аневризмы и сосудистые мальформации.
Дополнительно пациент должен сдать кровь для общего и биохимического анализа, чтобы врач изучил количество гемоглобина и лейкоцитов. При изменении их числа считается, что у больного есть воспаление или анемия. Во втором случае результаты показывают уровень глюкозы, мочевины и печеночные пробы.
Где пройти диагностику?
Воспользуйтесь нашим сервисом, чтобы подобрать медицинский центр, где можно провести магнитно-резонансный или компьютерный скрининг. На сайте представлена необходимая информация о каждой организации частного и государственного типа, их сотрудниках, графике работы, расценках и скидках. Для записи достаточно указать назначенный вид диагностики и выбрать станцию метрополитена или район города, куда быстрее всего добраться. Дополнительно на портале присутствует онлайн-карта и встроенный фильтр, который поможет сортировать медцентры по расценкам, скидкам, режиму работы, использованию контраста и прочим критериям.
Для записи на прием к врачу-радиологу звоните на горячую линию 8 (495) 363-40-76. Операторы проводят бесплатное консультирование ежедневно с 8 утра до 12 ночи. Дополнительно они ответят на все волнующие вопросы, помогут подобрать учреждение поблизости с домом или работой, а также расскажет о бонусных предложениях от партнеров. Звоните сейчас и получайте скидку на диагностику до 1000 рублей!


Цефалгия или головная боль – достаточно частое явление в жизни человека, с этим неприятным ощущением сталкивался практически каждый. У большинства, проблема решается просто приемом обезболивающего. Однако это достаточно опасный прием, ведь такой симптом может говорить не об усталости, а о серьезном заболевании.
Если у человека часто болит макушка головы или отзывается неприятным ощущением при надавливании в одной точке справа или слева, затрагивая и шею, то понять, что это значит и почему происходит, поможет врач. После тщательного осмотра, обследования. Самолечение в подобном случае станет причиной ухудшения состояния.
Причины
Чувства, такие как, головная боль в области макушки слева или справа, ощущение, что в затылке давит, – крайне неприятны. И каждый старается избавиться от них привычным способом: принять таблетку.
Когда цефалгия вызвана временным воздействием внешних факторов, применение анальгетиков – оправданное решение. Обезболивающее приводит к хоть и временному, но положительному результату.
Однако, если одновременно с болью в голове возникают и другие признаки нездоровья, правильным решением будет обратиться в больницу. Так как даже после принятых лекарств, состояние человека может резко ухудшиться.
- Внезапно возникшие психические отклонения [1].
- Возникают перепады артериального давления.
- При давлении на макушку, болевые ощущения усиливаются.
- Ощущается сильное жжение.
- Возникает тошнота, рвота.
- Головокружение, переходящее в предобморочное состояние.
- Шаткость походки.
- Эпизоды падений, судороги.
- Утрата контроля или чувствительности в области конечностей.
- Повышение температуры.
- Пересыхание слизистой в ротовой полости.
- Проблемы с ориентацией в пространстве.
- Провалы в памяти.
К возникновению цефалгии в макушечной области может привести как воздействие внешних факторов, так и развитие заболевания мозга, черепа, другого отдела организма.
С подобными проявлениями может протекать офтальмоплегическая мигрень [2].
Внешние факторы
Наш организм – сложный механизм. Нарушить баланс здоровья может явление, которое кажется на первый взгляд не опасным.
Бывает, часто болит голова в области макушки слева или справа, вся левая или правая часть черепа из-за обыденных вещей:
- Чувство голода. Из-за снижения уровня сахара в крови возникает дискомфорт в макушечной части, который проходит сразу после восполнения недостатка углеводов.

- Недостаток кофеина у человека, привыкшего употреблять много кофе ежедневно.
- Нездоровый образ жизни, включающий регулярное употребление алкоголя, никотина, сладостей и жирной пищи с пищевыми добавками, такими как глутамат натрия.
- Некоторые продукты, имеющие специфический состав, вызывают крайне неприятные ощущения в области макушки.
- Чрезмерное употребление алкоголя, приведшее к отеку оболочек мозга, похмелье.
- Отравление химическими веществами.
- Воспаления в области челюстных костей и зубов.
- Заболевания носовых полостей.
- Хронический и острый стресс, вызывающий нервное перенапряжение.
- Депрессия, пребывание в подавленном настроении.
В подобных случаях избавиться от проблемы нетрудно: нужно исключить негативный фактор из привычного жизненного уклада.
Заболевания и патологии
Сложнее справиться с вторичной болью, которая сигнализирует о возникновении заболевания внутренних органов и систем.
Сильно болеть правая или левая сторона макушки головы, захватывая зоны справа или слева, может при следующих патологиях:
- Остеохондроз шейного отдела позвоночника, цервикогенная боль [3]. В том числе и посттравматическая. При развитии подобного заболевания, в области шеи возникают проблемы с сосудистой системой. Нарушается снабжение кровью головного мозга. Болезненные ощущения постепенно распространяются от зоны макушки по всей голове, в область плеча.

- Черепно-мозговые травмы. Болевой синдром может возникать и спустя неделю после травмы. При этом неприятные ощущения могут быть как постоянными, так и периодически затухающими.
- Новообразования мозга или его оболочек, доброкачественные и злокачественные. В обоих случаях цефалгия имеет постоянный характер, проявляясь пульсацией, усиливаясь по утрам, после физических упражнений или на фоне накопления жидкости.
- Артериальная гипертензия. Хронически повышенное артериальное давление приводит к проблемам в кровообращении мозга. Кроме того, на фоне болезни, гипертонических кризов, возможны кровоизлияния. Поэтому проблему нужно решать под наблюдением у врача кардиолога, терапевта.
- Аллергии или проявления дерматита. Если цефалгия проявляется только при прикосновении к коже головы, значит с высокой вероятностью, основа проблемы – какое-либо используемое на этом участке средство, вызывающее настолько активную реакцию. В большинстве случаев достаточно убрать аллерген, и проблема решится.
Диагностика
Установить, симптомами чего становится сильная головная боль в области макушки, темени, справа от центра головы, что на это повлияло и какие причины стали решающими, а значит и назначить лечение, врач может только после тщательного обследования.
При первом обращении, невролог проведет общий анализ состояния пациента. Составит план обследования. Если потребуется, перенаправит к врачу соответствующего профиля.
Диагностика при появлении подобных симптомов проводится в несколько этапов [4]:

- Первичный осмотр, сбор анамнеза. Врачу важно узнать не только о проявившихся симптомах, но и о сопутствующих этому внешних факторах, условиях, при которых боль усиливается. Также изучается возможность влияния хронических заболеваний.
- Консультации с узкими специалистами для выявления списка необходимых исследований.
- Лабораторные анализы крови.
- Аппаратные исследования состояния мозга, шейного отдела позвоночника, кровеносной системы: МРТ и КТ головного мозга, рентгенологическое исследование шейного отдела, ЭКГ сердца.
По результатам станет понятно, почему болит темечко, лоб и макушка головы или вся макушечная часть. После этого врач сможет определить наиболее эффективные методы терапии.
Лечение
Терапия назначается только после полного обследования.
Врач расскажет, что делать, если постоянно очень сильно болит и давит макушка головы, кожа в этой области сверху, периодически тошнит, от чего проявляются другие симптомы, лечение назначается в зависимости от причины, возраста, пола пациента.
Способ оказания помощи зависит от того, первичны боли или вторичны. При возникновении неприятных ощущений из-за образа жизни или влияния внешних факторов, используются [5]:
- Обезболивающие и снимающие спазм препараты. Крайне важно использовать именно то лекарство, которое указал лечащий врач.
- Изменения в режиме дня или привычках. Главную роль в избавлении от боли играет минимизация воздействия внешних негативных факторов, приводящих к проявлению симптомов.
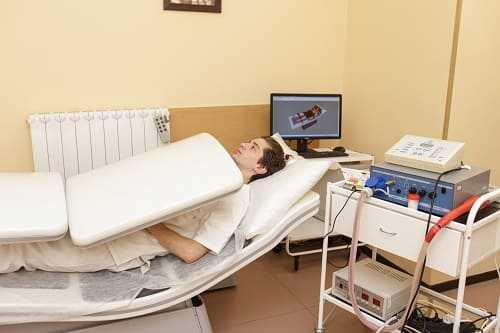
- Прохождение курса физиотерапевтических процедур, таких как лазеротерапия, крайне высокие частоты. Сеансы восстанавливают нарушенные процессы в организме, снимают последствия негативного воздействия.
- Соблюдение подобранного режима дня.
- Процедуры для релаксации, так как часто причиной того, что резко заболела голова на макушке, становится стресс и нервное истощение.
Результат подобного комплексного подхода не заставит себя ждать. Пациент избавляется от неприятных ощущений за 7-14 дней. Когда случай тяжелый, срок достижения результата увеличивается.
Профилактика рецидивов
На протяжении последующей жизни для того, чтобы симптомы не вернулись, больному потребуются профилактические мероприятия.
Если же голова болит справа или слева в области макушки каждый день, показывая наличие внутренней патологии, то лечение в первую очередь проводится ради устранения болезни. В таком случае, программа лечения назначается в зависимости от выявленного заболевания и сопутствующих факторов.
Так как причины головной боли в макушечной области или ближайших к ней частях головы бывают различны, то и методы используются разнообразные:
- Медикаментозный подход. В курс входят обезболивающие препараты, но только в качестве противосимптомного средства, не оказывающего особого влияния на лечение причины состояния.
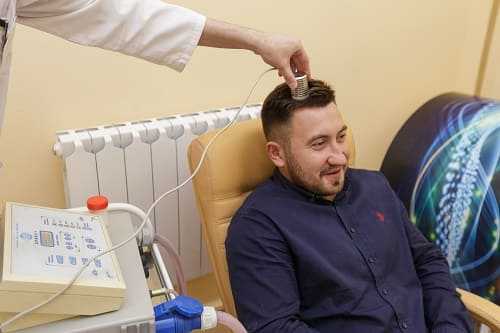
- Физиотерапевтические процедуры, помогающие нормализовать физиологическое состояние пациента, разнообразно воздействуя на возникшую патологию.
- Хирургическое вмешательство назначается тогда, когда консервативное лечение заведомо не даст необходимого результата.
Вне зависимости от причины головной боли в макушечной части головы, нужно помнить о недопустимости самолечения. Даже если какие-то методы дают временный положительный эффект. Заглушая боль народными средствами или выбранными самостоятельно лекарствами, вы рискуете не заметить постепенно развивающееся серьезное заболевание [6].
Список использованной литературы
- ^Moore, Emily et al. “Mania and psychosis associated with right parietal meningioma.” International journal of psychiatry in medicinevol. 55,2 (2020): 74-81.
- ^Wang, Yu et al. “Ophthalmoplegia starting with a headache circumscribed in a line-shaped area: a subtype of ophthalmoplegic migraine?.” The journal of headache and painvol. 15,1 19. 16 Apr. 2014.
- ^Fredriksen, T A et al. “”Cervicogenic headache”: clinical manifestation.” Cephalalgia : an international journal of headachevol. 7,2 (1987): 147-60.
- ^Dao, Jasmin M, and William Qubty. “Headache Diagnosis in Children and Adolescents.” Current pain and headache reportsvol. 22,3 17. 23 Feb. 2018.
- ^Hale, Natalie, and Douglas S Paauw. “Diagnosis and treatment of headache in the ambulatory care setting: a review of classic presentations and new considerations in diagnosis and management.” The Medical clinics of North Americavol. 98,3 (2014): 505-27.
- ^Thomas, Davis C et al. “Nummular Headache – a Case Report of a Rare Entity.” Current pain and headache reportsvol. 24,11 71. 12 Oct. 2020.
Головные боли считаются довольно распространенным явлением, поэтому многие просто-напросто не воспринимают такое недомогание серьезно, спасаясь приемом анальгетиков. Такой подход совершенно напрасен, а в некоторых случаях и небезопасен: дискомфорт в области головы может быть вызван незначительными внешними факторами, однако чаще всего такой симптом сигнализирует о наличии проблем со здоровьем разной степени серьезности.
Заподозрить причину болезненности поможет локализация головной боли, ее характер и степень интенсивности. Сегодня мы поговорим о том, почему может болеть макушка головы, в каких случаях стоит бить тревогу и обращаться к врачу, и можно ли самостоятельно победить недуг.

10 причин боли в области макушки и способы их устранения
Макушка может болеть по разным причинам, причем некоторые из них, на первый взгляд, не имеют ничего общего с локализацией дискомфорта. При диагностике стоит учитывать характер и интенсивность болевых ощущений, а также анамнез, предшествующий недугу – так вы сможете предположить верную причину, по которой начала болеть макушка, а значит, принять правильные меры по ее излечению.
Мигрень
Мигренеподобная боль может возникать в любом возрасте. Она редко бывает связана с внешними факторами – как правило, приступы мигрени застают врасплох и очень тяжело купируютсяобезболивающими. Во время мигрени преимущественно болит макушка, однако если приступ сильный, дискомфорт может иррадиировать в затылочную и лобную части. Длительность ноющей боли может быть абсолютно любой, начиная с нескольких часов и заканчивая неделями, а то и месяцами.

С медицинской точки зрения, мигренеподобные приступы в районе макушки возникают на фоне синтеза особых веществ либо дегенеративных изменений в нервных волокнах. Распознать такую патологию можно по следующим признакам:
- макушка болит достаточно сильно, иногда недуг затрагивает затылочную или лобную область;
- боль носит резкий, ноющий или пульсирующий характер;
- при малейшей физической нагрузке степень дискомфорта в разы усиливается;
- иногда к приступу присоединяются пищеварительные симптомы – тошнота, рвота.
Если приступ мигрени не купируется самостоятельно в течение нескольких часов, значит, избавиться от него будет непросто. В этом случае лучше всего обратиться к специалисту или вызвать скорую помощь.
Кластерные боли
Кластеры могут локализоваться в любом районе головы, включая макушку. Если верхушка черепа болит непродолжительно (как правило, от нескольких минут до часа), но достаточно интенсивно, а анальгетики практически не помогают, стоит задуматься об уровне гормонов – именно с ними связывают появление кластерного синдрома. Чаще таким образом болит голова у мужчин, однако и женщины не застрахованы от кластеров, особенно во время климакса или в преддверии критических дней.

Заподозрить кластерную природу дискомфорта в макушке можно по следующим критериям:
- покраснение глазных яблок;
- чем активнее поведение во время приступа, тем сильнее болит голова;
- наличие головокружения, свето- и шумочувствительности.
Если после приема анальгетиков макушка все еще болит, в случае кластерной природы недуга проще переждать приступ – обычно он длится не более часа. Но если длительность затягивается либо боли повторяются довольно часто, стоит посетить врача и пройти плановое обследование.
Травма
Если в анамнезе присутствует черепно-мозговая травма, пусть и незначительная, макушка может болеть довольно долго вплоть до хронизации процесса. При такой патологии боль усиливается, когда трогаешь или надавливаешь на травмированную область – обычно повреждение кожных покровов дает о себе знать не менее нескольких недель. Если же недуг затягивается, перерастая в хронический, речь идет уже не о физических последствиях травмы, а о психологии: у мнительных пациентов болеть поврежденная область может дольше обычного.

В большинстве случаев черепно-мозговые травмы лечатся в стационарных условиях, где пациент априори получает всю необходимую терапию. Однако при незначительных повреждениях больные редко обращаются к специалисту, а потому осложнения у них встречаются чаще. Тем не менее, стоит обязательно посетить врача, если после травмы макушки наблюдается потеря памяти, лихорадка, нарушение зрения, общая слабость, а голова болит с каждым днем все сильнее.
Патологии сосудистого русла
Макушка может болеть из-за анатомических или функциональных изменений сосудов головы. К примеру, болезненность нередко возникает на фоне скачков артериального давления (как гипертонических, так и гипотонических), вегетососудистой дистонии, низкого кровотока и т.д., Такой спазм, как правило, приводит к изменению тонуса сосудистой стенки и защемлению нервных волокон, из-за чего и возникает болевой синдром.

Чтобы избавиться от такой патологии, необходимо привести в порядок артериальное давление, укрепить сосуды и нейтрализовать причину, по которой, собственно, и болит макушка. Обычно кардиологи в таких случаях рекомендуют соответствующие медикаменты, диетическое питание, полный отказ от вредных привычек, включая алкоголь и курение, а также адекватные физические нагрузки.
Проблемы с позвоночником
Если макушка болит, не переставая, а характер боли приобретает хронический характер, скорее всего, виной тому служат дефекты в области шейного отдела позвоночника. Наиболее распространенными из них являются защемление или воспаление нервов, сосудов, остеохондроз, смещение позвонков вследствие травмы шеи и т.д.

Симптоматическое лечение в этом случае не поможет, а лишь подарит временное облегчение. Чтобы макушка перестала болеть, необходимо посетить невропатолога и хирурга, которые более детально определят характер патологии позвоночника и назначат соответствующую терапию. Возможно, вам потребуется пройти курс реабилитации, массажа, иглоукалывания, которые положительно скажутся на состоянии позвоночника, а значит, макушка перестанет болеть.
Аллергические реакции или дерматиты
Если кожа на макушке болит только при прикосновении, значит, основной причиной дискомфорта является дерматит или аллергия. Такой недуг может быть вызван чем угодно: новым шампунем или другими средствами по уходу за волосами, грибковым поражением кожи головы, псориазом и даже неправильно подобранной прической (слишком тугим хвостиком или косой). Что делать в таком случае? Достаточно исключить все раздражающие факторы, которые негативно сказываются на самочувствии, и макушка перестанет болеть очень быстро.

Хронический стресс
Эмоциональное напряжение обычно повышает тонус мышц головы, в результате чего в макушке появляется ощущение «стянутого кольца». Чем сильнее и длительнее стрессовая ситуация, тем сильнее может болеть голова. При этом физические нагрузки никак не повлияют на характер и интенсивность дискомфорта – вся «ответственность» лежит исключительно на эмоциональном состоянии пациента.

Когда к болевым приступам присоединяется слабость, онемение конечностей, головокружение, стрессовое расстройство перерастает в невроз, и организм больше не может справляться с напряжением. Не стоит доводить до такого состояния: если вы чувствуете, что от перенапряжения начала болеть макушка, срочно постарайтесь отвлечься от внешнего раздражителя, переключите свое внимание на позитивные моменты, расслабьтесь или поспите несколько часов – и болезненность непременно отступит.
Мышечный спазм
Малоподвижный образ жизни – одна из насущных проблем современного общества, в результате которой могут появиться различные неприятные симптомы, включая головную боль. Если вы подолгу сидите за компьютером или занимаетесь облагораживанием дачного участка, напрягая мышцы шеи и спины, неудивительно, что очень скоро у вас заболит макушка.

Чтобы не страдать от подобного отклонения, стоит соблюдать оптимальный график работы, чередуя периоды активной деятельности и отдыха. Отвлекайтесь от рабочих занятий хотя бы 1 раз в 2 часа, делая пятнадцатиминутную гимнастику или совершая мини-прогулку по свежему воздуху – и тогда макушка не будет болеть, а работоспособность повысится в несколько раз.
Неправильный образ жизни
Постоянное недосыпание или «сбитый» режим дня, при котором основная активность приходится на ночное время, изматывает организм, в результате чего могут проявиться спазмирующие головные боли в области макушки, вялость, апатия и прочие симптомы переутомления. Кроме того, на общем самочувствии негативно сказывается неправильное питание, в частности, переедание в вечернее время, злоупотребление жирной, жареной, соленой пищей, которая нагружает печень и забивает сосуды.

Достаточно устранить эти разрушительные привычки, отдав предпочтение более здоровому и полноценному образу жизни – и вы сами не заметите, как голова перестанет болеть, а в организме появится прилив энергии для новых свершений.
Вредные привычки
Злоупотребление алкогольными напитками приводит к синдрому интоксикации организма этиловым спиртом и продуктами его распада, в частности, ацетальдегидом. Оба эти вещества активно связывают молекулы воды, в результате чего у человека временно нарушается обмен веществ. Протекающие при этом окислительные процессы затрагивают нервную систему, вызывая острую боль в макушке, тошноту, чувство неукротимой жажды и прочие симптомы интоксикации, более известные как «похмелье».
Именно поэтому не стоит злоупотреблять спиртными напитками и уж тем более превращать их употребление в повседневный ритуал – при таком образе жизни макушка будет болеть постоянно, да и общее состояние здоровья пошатнется очень быстро. То же самое касается и курения: табачный дым влияет на сосуды, поэтому головная боль курильщика – распространенный и, к сожалению, трудно излечимый недуг.

Зная, почему может болеть макушка и что делать в таких ситуациях, вы избавите себя от мучительной головной боли, сможете сохранить собственное здоровье и предотвратить развитие серьезных осложнений. Не игнорируйте и не запускайте недуг, ведь со временем избавиться от него станет лишь сложнее!
Головная боль может служить симптомом сотни заболеваний, начиная от простуды, артериальной гипертензии, последствий перенесенной черепно-мозговой травмы, проявлением синдрома хронической усталости и заканчивая инсультом. Терпеть ее нельзя. И если одни и те же симптомы повторяются, нужно срочно обращаться к врачу. Почему? Давайте разберем наглядно.

Опоясывающая головная боль
— Чаще всего так проявляют себя головные боли напряжения — боли мышечного типа (которые, как правило, двусторонние) впервые появляются в любом возрасте, но чаще в 25-30 лет.

Обычно ощущения давящие, сковывающие, как будто череп стягивает невидимый обруч. Это наиболее распространенный тип головной боли. Сопровождается напряжением мышц черепа.
Среди причин можно выделить:
- эмоциональные (тревожность, депрессия, стрессовые и конфликтные ситуации в семье и на работе);
- нарушение режима труда и отдыха (монотонный труд или перегрузки на работе либо в учебе, недостаток отдыха);
- нарушения сна;
- сексуальные проблемы, которые провоцируют головную боль;
- дисфункция височно-нижнелелюстного сустава.
Такая боль может возникать время от времени либо каждый день на протяжении многих месяцев. Женщины страдают чаще.
Боль в шее и затылке
— Причина тут в проблемах шейного отдела позвоночника, которую, кстати, нередко провоцирует вынужденное положение тела в течение длительного времени, остеохондроз и остеоартроз, реже — невралгия затылочного нерва.

Частая проблема — так называемая текстовая шея (Text-neck). Одна из самых распространенных постуральных дисфункций — смещение головы вперед относительно вертикальной опорной линии. Возникает дисбаланс мышц шеи, их перегрузка, формирование триггерных точек, ограничение объема движений, сдавление нервов и как следствие — боль! Причина: работа за компьютером, чтение с мобильных устройств и так далее.

Важно откорректировать положение шеи и стараться держать осанку.
Эффективно: иглорефлексотерапия, массаж триггерных точек, мануальная терапия, блокада затылочных нервов.
Боль в висках и/или в области лба, глаза или над глазом
— Тут разговор, скорее всего, будет идти о пульсирующей, тяжелой ноющей боли, которую относят к мигренозной или мигренеподобной боли (в зависимости от интенсивности, ее протяженности во времени и причин появления). Сопутствующими симптомами могут стать: тошнота, рвота, гиперчувствительность к свету, звукам и запахам.

В чем дело? Мигрень — это приступообразная периодически возникающая головная боль, которая сопровождается различными неврологическими и вегетативными симптомами. Страдают чаще женщины детородного возраста.
Развитие мигрени обусловлено совокупностью факторов окружающей среды и генетики. Приблизительно две трети случаев мигрени имеют семейный характер.

Применение лекарственных препаратов с целью предупреждения приступов мигрени показано только при частых (2 и более в месяц) и тяжелых приступах. Длительность лечения составляет в большинстве случаев несколько месяцев.
- избегать эмоционального и физического перенапряжения и голода;
- выяснить, какие продукты вызывают приступ (обычно это продукты с высоким содержанием биогенных аминов (шоколад, сыр, красное вино, грецкие орехи, шпинат, сельдерей, печень, тунец);
- вести здоровый образ жизни;
- научиться медитации, методам релаксации и биологической обратной связи.
Реже встречается пучковая (кластерная) головная боль. Она характеризуется приступами сильной сверлящей или жгучей односторонней боли, чаще в области глаза или за глазом, но может локализоваться периорбитально или в височной области, распространяться на щеку, мягкое небо, нижнюю челюсть, ухо или шею. Приступы начинаются в одно и то же время суток, чаще всего ночью, и возникают сериями. У мужчин бывают в несколько раз чаще, чем у женщин.
Характерна наследственная предрасположенность. На стороне боли слезотечение, покраснение глаза, заложенность носа, сужение зрачка, потливость лба или лица, отек века.
Психические нарушения и симуляция
— Головная боль, как и утомляемость, может быть основной жалобой у больных с психическими нарушениями. Психогенная головная боль наблюдается при депрессии (в том числе и маскированной) и тревожных расстройствах.

Для психогенной головной боли характерно то, что она постоянна, обычно двусторонняя, сдавливающая лоб, виски на протяжении многих недель и месяцев. Больные часто отрицают наличие у них депрессии и тревожности, поэтому основную роль в диагностике психогенной головной боли играет тщательно собранный анамнез.
Психические нарушения при головной боли могут развиваться вторично: из-за страха опухоли или инсульта. Этот страх часто выражается в навязывании врачу своего мнения о причине головной боли: «надо измерить давление», «проверить глаза» и провести другие обследования, если понадобится.
Боль в скулах и над глазами
— О такой боли свидетельствует невралгия тройничного нерва.

Боль может сосредотачиваться в области скуловой кости, верхней и нижней челюсти, вокруг глазницы. Приступы возникают спонтанно, много раз в сутки, провоцируются жеванием, разговором, бритьем.

Причина: опоясывающий герпес, переохлаждение, сдавление корешка нерва.
Лечение — назначение противоэпилептических лекарственных средств, анальгетиков, физиотерапевтических процедур, рефлексотерапии, иногда нейрохирургическое вмешательство.
Профилактика головных болей
1. Достаточный сон. Желательно, не менее 8 часов.
2. Закаливание (осторожное и постепенное), контрастный душ. Все это отлично тренирует вегетативную нервную систему.
3. Физические нагрузки. Нужно держать себя в тонусе, но не перенапрягаться.
4. Контроль за артериальным давлением. Головная боль — особенно частый спутник людей с гипотонией. Посещайте кардиолога, следите за артериальным давлением, ритмом сердца, корректируйте курс препаратов.
5. По возможности избегать сквозняков и переохлаждений.
6. Массаж. Его профилактический курс полезно время от времени проходить всем. Если страдаете от частых головных болей, особое внимание стоит уделить области воротниковой зоны.

Помните, каждый случай головной боли индивидуален. Не существует шаблонов в подборе лекарственной терапии. Обращайтесь только к специалистам.
Читайте также:

