История болезни быстропрогрессирующий пародонтит
Опубликовано: 24.07.2024
CC BY
Аннотация научной статьи по фундаментальной медицине, автор научной работы — Булкина Н. В., Ведяева Анна Петровна
В последние годы участились заболевания пародонта, имеющие агрессивное, практически непрерывно рецидивирующее, течение. Профилактика и повышение эффективности комплексного лечения быстропрогрессирующего пародонтита являются актуальными проблемами современной стоматологии. Большие трудности обусловлены широким распространением данной патологии и отсутствием единой концепции этиологии и патогенеза.
Похожие темы научных работ по фундаментальной медицине , автор научной работы — Булкина Н. В., Ведяева Анна Петровна
TO THE QUESTION ABOUT THE ETIOLOGY AND PATHOGENESIS OF RAPIDLY PROGRESSIVE PERIODONTAL
In recent years, more frequent periodontal disease with an aggressive, almost constantly recurrent course. The problems of prevention, to increase the efficiency of complex treatment quickly periodontitis is actual problems of modern dentistry. Great difficulties because of the prevalence of this pathology, the absence of a unified concept of the etiology and pathogenesis
Текст научной работы на тему «К вопросу об этиологии и патогенезе быстропрогрессирующего пародонтита»
© КОЛЛЕКТИВ АВТОРОВ, 2012 УДК 616.314.17-002-039.36-02-092
Н. В. Булкина, А. П. Ведяева
к ВОПРОСУ ОБ этиологии и ПАТОГЕНЕЗЕ БЫСТРОПРОГРЕССИРУЮЩЕГО ПАРОДОНТИТА
Кафедра терапевтической стоматологии ГБОУ ВПО Саратовский ГМУ им. В. И. Разумовского Минздравсоцразвития России
В последние годы участились заболевания пародонта, имеющие агрессивное, практически непрерывно рецидивирующее, течение. Профилактика и повышение эффективности комплексного лечения быстропрогрессирующего паро-донтита являются актуальными проблемами современной стоматологии. Большие трудности обусловлены широким распространением данной патологии и отсутствием единой концепции этиологии и патогенеза. Ключевые слова: быстропрогрессирующий пародонтит, иммунодефицит, аутоиммунная реакция
Bulkina N. V., Ved'aeva A.P.
TO THE QUESTION ABOUT THE ETIOLOGY AND PATHOGENESIS OF RAPIDLY PROGRESSIVE PERIODONTAL
In recent years, more frequent periodontal disease with an aggressive, almost constantly recurrent course. The problems of prevention, to increase the efficiency of complex treatment quickly periodontitis is actuol problems of modern dentistry. Great difficulties because of the prevalence of this pathology, the absence of a unified concept of the etiology and pathogenesis Key words: rapidly growing periodontitis, immunodeficiency, autoimmune reaction
В последние годы все чаще встречаются заболевания пародонта, имеющие агрессивное, практически непрерывно рецидивирующее течение [3, 5-8, 12, 15, 19, 28]. Проблемы профилактики и повышения эффективности комплексного лечения быстропрогрессиру-ющего пародонтита (БПП) представляют актуальную проблему современной стоматологии. Большие трудности обусловлены широкой распространенностью указанной патологии, отсутствием единой концепции этиологии и патогенеза [1, 5, 6].
Атипичность указанной формы пародонтита проявляется в том, что активное разрушение опорных тканей зубов начинается в молодом возрасте. Заболевание сопровождается глубоким разрушением кости и периодонта, очень часто - обильным и стойким гноетечением и разрастанием грануляционной ткани в пародонтальных карманах, а с другой стороны - незначительным воспалением в мягких тканях. Практически не поддается лечению с помощью традиционных средств и в относительно короткий промежуток времени (5-7 лет) приводит к полной потере зубов, вследствие чего отличается крайне неблагоприятным прогнозом [1, 14, 16, 34].
Анализируя причины и механизмы агрессивного течения пародонтита, безусловно, необходимо учитывать современные научные представления о регулирующей роли иммунной системы в развитии патологических состояний. Эти процессы развиваются в сочетании со снижением иммунных механизмов защиты всех уровней, определяющих возможность раз-
Ведяева Анна петровна - канд. мед. наук, ассистент каф., тел. 8(903)328-44-65, e-mail: vandrer@mail.ru
вития воспалительных изменений, которые усугубляют друг друга по типу порочного круга [2, 5, 10].
Микробный фактор является определяющим в развитии быстропрогрессирующего пародонтита. По мнению ряда авторов, главными патогенными микроорганизмами, вызывающими заболевания па-родонта, и в частности БПП, являются Actinobacillus actinomycetemcomitans, Prevotella intermedia, Porphy-romonas gingivalis, Campylobacter rectalis, которые входят в состав зубной бляшки и отличаются наиболее высокой агрессивностью и способностью проникать в ткани пародонта [30, 32]. Эти микроорганизмы участвуют в формировании иммунного ответа организма на их внедрение в ткани пародонта, вызывая развитие аутоиммунного воспаления или иммунодефицитно-го состояния. Патогенные бактерии секретируют в тканевую среду большое число биологически активных веществ, в том числе ряд ферментов, например протеиназы, металлопротеазы, трипсиноподобный фермент и т. д. В частности, Porphyromonas gingivalis является продуцентом аргинин-1-протеазы, которая обладает способностью активировать гуморальное звено иммунной реакции. Установлена также способность Porphyromonas gingivalis продуцировать про-теиназы, вызывающие разрушение С5-компонента комплемента. Также патогенные микроорганизмы индуцируют образование комплекса провоспалитель-ных цитокинов, в частности IL-1, TNF-ß, PG-E2, IL-6, IL-8, обусловливающих развитие прогрессирующих деструктивных изменений в тканях пародонта [29, 30]. Так, под воздействием цитокинов меняются пропорции остеолитических и остеобластных ферментов, активируются остеокласты и металлопротеиназа остеоидной ткани [8].
В соответствии с данными литературы большая роль в этиологии и патогенезе БПП отводится формированию локального и системного иммунодефи-цитного состояния, во многом предопределяющего развитие воспалительных заболеваний пародонта [15, 17, 32]. В условиях хронического воспалительного процесса в пародонте происходит неизбежное повреждение эпителиального барьера, что в совокупности с микробной агрессией приводит к активации эпителиальных клеток. При этом эпителиоциты приобретают свойства иммунокомпетентных клеток и начинают выделять цитокины (^-1, ^-6, №N-7), а также хемокины, ответственные за привлечение в слизистую оболочку циркулирующих Т-лимфоцитов (TNF-a, ^-8). Отсюда очевидно, что состояние эпителия определяет качество местного иммунного ответа, и наоборот, а вместе они влияют на характер и течение воспалительного процесса в пародонте при контакте с микроорганизмами. При неблагоприятном течении инфекционно-воспалительного процесса воспаление приобретает черты хронического, упорно рецидивирующего [5, 15].
В патогенезе быстропрогрессирующего пародон-тита большую роль отводят дисбалансу цитокинов в содержимом пародонтальных карманов. По данным ряда авторов, повышенное количество ^-1, ^-6, ТОТ-а провоцирует разрушающие пародонт процессы и химические реакции. ^-1 и TNF-a активируют остеокласты, вызывая резорбцию кости. В то же время ^-1 увеличивает синтез коллагеназ, а ^-6 активирует дифференциацию В-клеток на плазматические клетки с последующим усилением продукции антител класса IgG, причем комбинация указанных цитокинов (^-1, ^-6, TNF-a) и большого количества плазматических клеток на участках, поврежденных БПП, приводит к деструкции пародонта и альвеолярной кости [15]. Провоспалительные ци-токины вызывают повреждение сосудистой стенки и нарушение микроциркуляции, которые проявляются нарастанием числа спавшихся капилляров, пристеночным выпадением бесструктурных электронно-плотных масс, образованием тромбов, нарушением трофического транспорта через сосудистую стенку. Учитывая изложенные выше данные о системном характере воспалительного процесса, следует отметить, что при БПП активируются механизмы поражения сосудистой стенки, в том числе на уровне микроциркуляториого русла с последующим нарушением ее антитромбогенных свойств и функциональной активности эндотелиоцитов и тромбоцитов с последующим ухудшением клинической картины заболевания, стоматологического статуса, качества жизни пациентов [5].
Между тем в большинстве клинико-экспе-риментальных работ делается акцент на недостаточность фагоцитарной активности полиморфно-ядерных лейкоцитов (ПМЯЛ), а также мононуклеа-ров, обеспечивающих первую линию защиты против инфекционных патогенных факторов и индукцию иммунного ответа при различных заболеваниях инфекционной и неинфекционной природы, в том числе при быстропрогрессирующем пародонтите [13, 22, 24]. При этом дефект функциональной активно-
сти ПМЯЛ носит системный характер и наблюдается у 75-83% пациентов с БПП, что свидетельствует о снижении неспецифической резистентности организма [23]. Нейтрофильные лейкоциты, обладающие большим деструктивным потенциалом, могут стать причиной повреждения тканей пародонта вследствие экзоцитоза радикалов кислорода и ферментов при остром воспалении или обострении хронического. Нейтрофилы также фагоцитируют микроорганизмы, разрушают иммунные комплексы и продукты тканевого распада. Стимулированные нейтрофильные лейкоциты служат источником медиаторов, которые влияют на активность других патогенетических звеньев воспаления, зачастую усугубляя его течение. У всех больных быстропрогрессирующим пародон-титом обнаружено глубокое угнетение всех звеньев фагоцитоза. В то же время установлено, что паро-донтопатоген, продуцируемый Р. gingivаlis, ингиби-рует трансэндотелиальную миграцию лейкоцитов и стимулирует активацию коллагеназ, продуцируемых ПМЯЛ [18, 27, 29]. В ряде исследований установлено, что чрезмерная активация ПМЯЛ в очагах поражения пародонта под влиянием провоспалительных цитокинов приводит к быстропрогрессирующей дезорганизации его тканей [35]. Респираторный «взрыв» в ПМЯЛ, возникающий при их адгезии на сосудистом эндотелии, определяет цитотоксичность ПМЯЛ в отношении окружающих тканей у пациентов с БПП [27, 31, 33]. При сравнительной оценке функциональной активности лейкоцитов установлено, что ПМЯЛ у больных БПП выделяют больше эластазы, чем у лиц с типичными формами воспалительных заболеваний пародонта.
В ряде работ отечественных и зарубежных авторов отмечена несостоятельность локальных и системных гуморальных факторов неспецифической резистентности, фагоцитоза, а также специфических иммунологических механизмов защиты, обеспечиваемых В- и Т-системами лимфоцитов [11, 20, 21, 29, 32]. При детальном изучении механизмов иммунитета выявлены угнетение Т-звена и стимуляция В-звена иммунитета, накопление токсичных цитокинов в десневой жидкости и в тканях пораженного пародонта. Так, при патологии пародонта уже на начальной стадии развития пародонтита снижаются в 6-8 раз по сравнению с нормой такие факторы неспецифической резистентности, как содержание пропердина и лизоцима в сыворотке крови, содержание белковых фракций крови, фагоцитарная активность лейкоцитов, резорбционная способность макрофагов, уровень С-реактивного белка [9, 14, 29, 31]. При исследовании состояния локального иммунитета в ротовой полости больных пародонтитом выявлено достоверное повышение содержания IgG и снижение содержания ^А в слюне. В других исследованиях у пациентов с БПП также установлено снижение уровня ^А в десневой жидкости и в тканях десны, коррелирующее с тяжестью клинических проявлений пародонтита [17, 26, 28, 32]. Результаты проведенных далее исследований подтвердили важную роль недостаточности гуморального и клеточного звена иммунитета в патогенезе быстропро-грессирующего пародонтита. Так, в периферической
крови больных пародонтитом выявлено существенное снижение содержания Т-лимфоцитов, в частности Т-лимфоцитов-хелперов (CD4+-клетки), а также и цитотоксических лимфоцитов (CD8+-клетки). При этом содержание хелперных Т-лимфоцитов было снижено в 1,6 раза, а относительное количество цитотоксических Т-лимфоцитов - в 1,4 раза [27, 32]. Безусловно, снижение уровня CD4+-Т-хелперов в периферической крови является одним из патогенетических факторов подавления индукции иммунного ответа и вовлечения в иммунный ответ антиген-чувствительных клонов В- и Т-лимфоцитов. В то же время падение уровня CD8+-T-лимфоцитов в крови свидетельствует о системной недостаточности эфферентного звена клеточного иммунного ответа, обеспечивающего киллерный эффект [14, 22]. Однако данные о характере изменений уровня и активности CD8+-Т-лимфоцитов при БПП противоречивы. Так, в ряде работ отмечено, что выраженная деструкция тканей пародонта, наблюдаемая у пациентов с БПП, может объясняться высоким локальным цитотокси-ческим эффектом CD8+-клеток в ротовой полости [24, 25].
Многочисленные исследования подтвердили аутоиммунную природу повреждения и дезинтеграции функции тканей пародонта на фоне системной лимфоидно-клеточной сенсибилизации с функциональной несостоятельностью клеток мононуклеарно-фагоцитарной системы и сниженной общей реактивностью организма. Доказано появление в крови больных антигена, свойственного пародонту, и антител к нему. Продукты тканевой деструкции активируют процессы аутосенсибилизации и переключение функции заинтересованных иммунокомпетентных клеток на выработку провоспалительных, цитотоксических, вазопрессорных и других цитокинов, что ведет к хро-низации и прогрессированию процессов тканевой деструкции. Следует отметить, что более чем у 40% пациентов с БПП в крови обнаружены циркулирующие иммунные комплексы, которые, фиксируясь на базальной мембране сосудистой стенки и отслаивая эндотелий, могут служить индукторами развития эн-дотелиальной дисфункции, расстройств коагуляци-онного и сосудисто-тромбоцитарного звена системы гемостаза [1, 2, 11, 13].
Резюмируя приведенные выше данные в целом, следует отметить многокомпонентность механизмов развития быстропрогрессирующего пародон-тита, когда инициирующее действие бактериально-токсических факторов, безусловно, реализуется лишь на фоне недостаточности неспецифических механизмов резистентности и специфических иммунологических механизмов защиты.
1. Безрукова И. В. Быстропрогрессирующий пародонтит. Этиология. Клиника. Лечение: Дис. . д-ра мед. наук. - M., 2001.
2. Безрукова И. В., Грудянов А. И. Агрессивные формы паро-донтита. - M., 2003. - С. 11-66.
3. Булкина Н. В., Понукалина Е. В., Карпенко И. Н. // Арх. пат. -2009. - № 1. - С. 57-60.
4. Булкина Н. В., Ведяева А. П. Саратов. науч.-мед. журн. -2009. - № 2 (5). - С. 238-242.
5. Булкина Н. В., Ведяева А. П., Смирнову Д. А. // Mаэстро сто-матол. - 2011. - № 2. - С. 16-22.
6. Григорян А. С., Фролова О. А. // Стоматология. - 2006. - № 3. - С. 11-17.
7. Дмитриева Л. А. Современные аспекты клинической паро-донтологии. - M., 2001.
8. Иванов B. C. Заболевания пародонта. - 4-е изд. - M., 2001.
9. Киричук В. Ф., Симонян Т. В. // Рос. стоматол. журн. - 2008.
10. КолесоваН. А., Политун А. М., КолесоваН. В. И Соврем. стоматол. - 2006. - № 1. - С. 61-64.
11. КузникБ. И., Цыбиков Н. Н., ВитковскийЮ. А. И Тромбоз, гемостаз и реол. - 2005. - № 2 (22). - С. 3-16.
12. Ласкарис Д., Скалли К. Атлас по пародонтологии. Проявление местных и системных поражений - M., 2005. - С. 60-87.
13. Левин М. Я., Орехова Л. Ю. И Пародонтология. - 1996. - № 1. -С. 19-26.
14. Орехова Л. Ю. Иммунологические механизмы в патогенезе воспалительных заболеваний пародонта: Дис. . д-ра мед. наук. -СПб., 1997.
15. Орехова Л. Ю. Заболевания пародонта. - M., 2004.
16. Оспанова Г. Б., Овчинникова О. В., Богатырков Д. В. и др. / Клин. стоматол. - 2001. - № 1. - С. 52-56.
17. Плахтий Л. Я., Бекмурзова А. И., Валиева М. В. И Стоматолог. -2005. - № 5. - С. 41-44.
18. Феди П., Вернино А., Грей Д. Пародонтологическая азбука. - 2006.
19. Фролова Л. Б. И Казан. мед. журн. - 2010. - № 2. — С. 218-223.
20. Цепов Л. М., Николаев А. И., Михеева Е. А. И Пародонтология. -2004. - № 1 (30). - С. 3-7.
21. Шмагель К. В., Беляева О. В., Черешнев В. А. И Стоматология. -2003. - № 1. - С. 61-64.
22. Beck J. P., Ojfenbacker S. H Periodontology. - 2001. - Vol. 6, N 1. -P. 9-16.
23. Caruso F. Minerva Stomatol. - 1990. - Vol. 39, N 6. - P. 439-445.
24. CelenligilH. H Clin. Periodontal. - 1990. - Vol. 17, N 4. - P. 207-210.
25. Conde M. C., Pan S. H Dent. Res. - 2000. - Vol. 79. - P. 391.
26. Ebersole J. L., Cappely D. H Dent. Restavret. - 1995. - Vol. 74, N 5. - P. 658-666.
27. Gainet J. H Lab. Invest. - 1998. - Vol. 78, N 6. - P. 755-762.
28. HujfajeeA. D., Socransky S. S. H Periodontology. - 2000. - Vol. 5, N 1. - P. 78-161.
29. Kantarci A., Oyaizuk K., Van Duck T. E. H J. Periodontol. - 2003. -Vol. 74, N 1. - P. 66-75.
30. Kornmann K. S., Newman M. G. H Periodontology. 2000. - Vol. 10.
31. Macey M. G. H Cytometry. - 1998. - Vol. 34, N 3. - P. 152-158.
32. Renvert S., Wikatom M. H Clin. Periodontol. - 1996. - Vol. 23, N 5.
33. TramontiniN. L., KuipersP. J., Huber C. M. et al. / Inflammation. -2002. - Vol. 26. - P. 311-319.
34. Vitkov L., Krautgarther W. D., Hanning M. H Oral Microbiol. Immunol. - 2005. - Vol. 20. - P. 317-327.
35. Yalsin S. H J. Periodontol. - 2001. - Vol. 72. - P. 411-416.
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта. Что же такое пародонт?
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта.
Что же такое пародонт? Пародонт — это комплекс тканей, которые окружают зуб и обеспечивают его фиксацию в челюстных костях. В этот комплекс включают десну, периодонтальную связку, соединяющую корень зуба с костной лункой, костную ткань альвеолярных отростков и цемент корня зуба. При различных заболеваниях пародонта в патологический процесс может вовлекаться какая-либо часть пародонтального комплекса либо весь пародонт в целом. Характер патологического процесса также бывает различным: дистрофический, воспалительный или опухолевый.
Среди всех заболеваний пародонта 90-95% приходится на воспалительные, такие как гингивит и пародонтит. Поэтому именно на них мы остановимся наиболее подробно.
Гингивит — это воспалительный процесс в тканях десневого края, при котором поражаются только поверхностные ткани десны.
Пародонтит — это воспалительный процесс, в который вовлекаются все структуры пародонта. Он характеризуется разрушением зубодесневого соединения и прогрессирующей деструкцией альвеолярных отростков челюстных костей.
Фактически гингивит и пародонтит — это две взаимосвязанные формы заболевания, поскольку воспалительный процесс возникает сначала в тканях десны, и постепенно в него вовлекаются подлежащие структуры пародонта: зубодесневая связка и альвеолярная кость.
В настоящее время установлены основные местные патогенетические факторы, лежащие в основе воспалительных заболеваний пародонта. Это скопление зубного налета (микробный фактор), нарушение строения преддверия полости рта, зубочелюстные аномалии и супраконтакты.
Воспалительный процесс в тканях десны изначально возникает из-за массивных микробных скоплений и выделяемых ими ферментов и токсинов. Пока воспаление ограничивается только десной, а подлежащие ткани не затронуты, мы имеем дело с гингивитом, который протекает с периодами обострения и ремиссии, с различной степенью активности у разных пациентов.
 |
| Рисунок 1. Хронический гингивит. |
Различие в характере течения гингивита определяется состоянием защитных механизмов общего характера у пациентов. Именно поэтому, при абсолютном признании микробного фактора в качестве причинного, никогда не подвергалась сомнению «заинтересованность» всего организма в развитии и течении этого, казалось бы, сугубо местного процесса.
Какие жалобы предъявляют пациенты при гингивите?
Чаще всего это жалобы на кровоточивость десен.
Кровоточивость десен во время чистки зубов отмечают практически все пациенты с гингивитом. Могут быть жалобы также на боль и кровоточивость десен во время приема пищи. Общее состояние за редким исключением не нарушено.
При осмотре пациентов, как правило, определяется большое количество мягкого зубного налета, особенно в области шеек зубов. Десневой край обычно гиперемирован, отечен, десна легко кровоточит при зондировании.
Поскольку при гингивите воспалены только поверхностные, хорошо доступные для обзора и направленных лечебных вмешательств ткани, лечение этого заболевания очень эффективно.
Основным методом лечения и профилактики гингивита является удаление микробных скоплений, то есть гигиенические мероприятия.
Гигиенические средства — пасты и зубные щетки — основное оружие против воспалительных заболеваний пародонта. Более того, они одинаково эффективно действуют как против воспаления в пародонте, так и против кариеса, так как микробный фактор и в том и в другом случае является основным.
Однако, несмотря на наличие столь действенного и доступного профилактического и лечебного средства, проблема воспалительных заболеваний пародонта остается очень актуальной. Уже в детском возрасте в 30-80% случаев диагностируется начальная стадия заболевания в виде поверхностного воспаления — гингивита, для течения которого характерно чередование периодов интенсивной воспалительной реакции и относительно благополучного состояния пародонта. С возрастом интенсивность и распространенность воспалительной реакции в пародонте нарастает: у подростков с гингивитом в 2-6% случаев отмечаются деструктивные изменения в пародонте. Позже частота поверхностных воспалительных изменений, проявляющихся в виде гингивита, уменьшается, и значительно увеличивается распространенность более глубоких деструктивных явлений в пародонте различных степеней тяжести.
 |
| Рисунок 2. Хронический пародонтит. |
Проблема адекватного гигиенического ухода за полостью рта, привития необходимых гигиенических навыков детям крайне сложна. На сегодняшний день на отечественном рынке представлены гигиенические средства (пасты и щетки) довольно высокого качества. Вопрос в другом: чтобы добиться необходимой очистки зубов и десен, необходимо не менее 20 раз провести щеткой по одной поверхности зуба, общее время чистки зубов — с наружной и внутренней сторон — должно составлять не менее трех минут, иначе микробная бляшка сохраняется. Кроме того нужно обязательно обрабатывать межзубные промежутки с помощью флоссов (зубных нитей). К этому необходимо приучать детей с самого раннего возраста, чтобы сформировать у них потребность в такой чистке зубов не менее двух раз в день.
Пока ребенок не будет устойчиво мотивирован к такого рода уходу, трудно ожидать ощутимых результатов в отношении состояния десен и зубов. Следует помнить, что качество очистки зубов в большей степени зависит от индивидуальных мануальных навыков. Многие дети при всем желании просто не могут хорошо вычистить зубы, даже если очень стараются. Сказанное впрямую относится к детям с нарушениями общего развития.
Какой же из этой ситуации может быть выход? Врач должен регулярно проводить соответствующую обработку или назначать препараты, эффективно подавляющие активность микроорганизмов и замедляющие формирование микробных скоплений. В этих целях на сегодня наиболее эффективен препарат хлоргексидина биглюконат, резко ингибирующий жизнедеятельность всех микробных скоплений, которые вызывают повреждение тканей пародонта и твердых тканей зуба. Кроме того, он активно подавляет вирусы герпеса, грибов, оказывает слабый обезболивающий эффект. Недостаток этого средства — устойчивый горький вкус, что ограничивает применение данного препарата, особенно у детей. Недавно появившийся на нашем рынке препарат корсодил лишен указанного недостатка. В силу этого он получил широкое распространение во многих странах мира. Окрашивание поверхностей языка и пломб — свойство хлоргексидина — явление временное, которое достаточно быстро проходит. Зато эффект от применения хлоргексидина и в качестве лечебного, и в качестве профилактического средства очень высок и стабилен. Пациенты применяют препарат самостоятельно, курс лечения составляет 5-7 дней.
Как только воспаление преодолевает основной барьер — зубодесенное соединение, — оно устремляется в подлежащие ткани — на периодонт и альвеолярную кость. Являясь логическим продолжением гингивита, эта форма обретает абсолютно новые черты. Во-первых, формируется пародонтальный карман, в котором микробные скопления оказываются надежно скрыты и не удаляются во время чистки зубов. Во-вторых, в глубине пародонтальных карманов активно размножаются наиболее агрессивные микробные виды — анаэробы, спирохеты, повреждающий потенциал которых чрезвычайно высок. В-третьих, из карманов и сами микроорганизмы, и их ферменты и токсины с легкостью проникают в подлежащие структуры, растворяя их. Как следствие, снижается устойчивость зубов, они становятся подвижными, а механическая нагрузка на зубы при жевании оказывается травматичной. Вследствие этой травмы разрушение опорного аппарата зуба идет особенно быстро, что, в свою очередь, еще больше способствует распространению микробных скоплений. Формируется пародонтит.
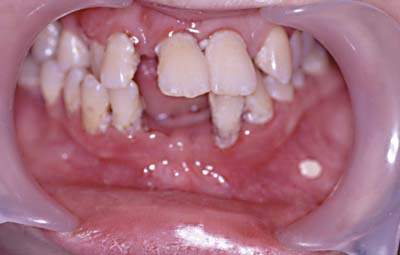 |
| Рисунок 3. Быстропрогрессирующий пародонтит. |
Жалобы, которые обычно предъявляют пациенты, — подвижность зубов, кровоточивость десен, неприятный запах изо рта, веерообразное расхождение верхних фронтальных зубов, оголение шеек зубов.
При осмотре отмечается гиперемия десневого края, часто с цианотичным оттенком, десна неплотно прилегает к шейке зубов.
При зондировании определяются пародонтальные карманы различной глубины, в зависимости от степени тяжести процесса. Имеются над-и поддесневые зубные отложения. При выраженном процессе могут иметь место гнойные выделения из пародонтальных карманов и значительная подвижность зубов. Рентгенологически при пародонтите отмечается снижение высоты альвеолярного отростка за счет резорбции костной ткани межальвеолярных перегородок.
Лечение пародонтита направлено в первую очередь на удаление микробных скоплений, зубного камня и грануляций из пародонтальных карманов. При значительной глубине пародонтальных карманов их тщательная обработка возможна только хирургическим путем. А после проведения операции основная задача — не допустить вновь активного проникновения микробных масс вглубь. Этого добиться уже сложнее, но опять-таки главным методом профилактики в этом случае является качественная контролируемая гигиена полости рта, назначение эффективных антимикробных полосканий, среди которых корсодил сегодня признан наиболее эффективным.
Есть ряд форм воспалительных заболеваний пародонта, отличающихся повышенной агрессивностью. Основное их отличие — в присутствии специфических микроорганизмов и их сочетаний.
Препубертатный пародонтит. Процесс возникает в детском возрасте, в него вовлекаются зубы постоянного и даже молочного прикуса. Раннее развитие и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты общей защиты — моноцитов и полиморфноядерных лейкоцитов. В таких случаях тактика специалистов сводится к более тщательному антимикробному контролю. Но результат может быть обеспечен только усилиями специалистов общего профиля — в случае, если удается устранить дефекты клеток крови с помощью направленного медикаментозного воздействия.
Очаговый ювенильный пародонтит. При этой форме парадонтита происходит избирательное поражение опорного аппарата первых постоянных зубов. Заболевание вызывается видом Actinobacillus Actinomycetes comitans. В большинстве случаев возникает у детей, родители которых являются носителями микроорганизма. Процесс протекает при минимальной воспалительной реакции. Быстрое его распространение обусловлено тем, что данный вид микроорганизмов обладает способностью подавлять хемотаксис лейкоцитов, а антитела в таких условиях не успевают образовываться. Поэтому последующие постоянные зубы повреждаются редко, так как позднее успевают сформироваться и проявить свое защитное действие специфические антитела. Лечение включает активную антибиотикотерапию — на протяжении не менее 3 недель — в сочетании с местными вмешательствами. Длительность и необходимость общей антибиотикотерапии обусловлены тем, что микроорганизмы не только населяют зубодесневую бороздку, а в последующем — пародонтальный карман, но еще и проникают вглубь тканей и костных структур, где достаточно стойко сохраняются.
Быстропрогрессирующий пародонтит, а также пародонтит, устойчивый к лечебным вмешательствам, — вызывается специфической микрофлорой: Porphyromonas gingivalis (ранее — бактериоиды) Actinobacillus Actinomycetes comitans и Prevotella intermedia. Причем обычно имеет место именно их сочетание. В этом случае указанные микроорганизмы проявляют резко положительное синергическое взаимовлияние, и микробный состав не только обусловливает резкое деструктивное влияние на ткани, но и подавляет эффект защитных клеток. Кроме того, характерна инвазия этих микроорганизмов вглубь тканей.
 |
| Рисунок 4. Пародонтоз. |
Врачебная тактика состоит в тщательной механической обработке пародонтальных карманов и интенсивной антимикробной терапии. Эффективно местное применение метронидазола или тетрациклина внутрь. Лоскутные операции целесообразно проводить не ранее чем через 3-4 недели после начала антимикробной терапии, иначе — при сохранении жизнеспособности перечисленных микроорганизмов — хирургическое лечение окажется неэффективным. Хороший эффект после хирургического лечения оказывает корсодил. Учитывая относительную местную ареактивность, самым надежным критерием эффективности лечения является микробиологический анализ содержимого пародонтальных карманов и тканевых биоптатов. Из этого следует, что в ряде случаев лечение таких пациентов целесообразно проводить только в специализированных учреждениях, имеющих необходимую базу. И конечно же, никакое лечение не может оказаться результативным, тем более когда речь идет об отдаленном прогнозе, если отсутствует надлежащий уход за полостью рта.
Одно из заболеваний, в основе которых лежит дистрофический процесс, — пародонтоз. Пародонтоз представляет собой атрофически-дистрофический процесс в тканях пародонта. Это заболевание имеет довольно скудную симптоматику. Что же приводит пациентов к врачу?
В основном это косметический дефект, выражающийся в том, что происходит обнажение корней зубов и увеличение их клинической коронки. Пациенты жалуются на то, что «десна оседает, а зубы становятся длинными», особенно это беспокоит их во фронтальном отделе. В ряде случаев больных беспокоит зуд в деснах, а также болевые ощущения со стороны обнаженных шеек зубов.
При осмотре чаще всего наблюдается равномерность атрофических проявлений в области всех зубов и вовлечение в процесс непосредственно зубных тканей — это выражается в наличии так называемых клиновидных дефектов. Данная патология отличается медленным течением и относительной асимптоматичностью.
Причина этой патологии неясна, ее рассматривают либо как преждевременное развитие инволюционных процессов, либо как проявление общих нарушений в пародонте, то есть синдрома или симптома общих нарушений. Однако очень конкретная и четко выраженная клиника позволяет выделять данную форму заболевания.
Адекватного лечения пародонтоза не существует, поскольку не установлена причина заболевания. Врач проводит только симптоматическое лечение — устраняет повышенную чувствительность зубов, назначает массаж или аутомассаж десен с целью коррекции трофических нарушений, а также проводит пломбирование клиновидных дефектов. Стремясь пойти навстречу пожеланиям пациентов, некоторые хирурги проводят вестибулопластические операции. Однако этого делать не следует, поскольку эффект от таких вмешательств оказывается очень кратковременным.
Что на самом деле эффективно, так это применение средств, устраняющих болевую чувствительность обнаженных щеек зубов. Для этого используют фтор-лак, флюогель, порошок питьевой соды. В настоящее время на рынке появилась паста сенсодин, которая успешно снимает повышенную чувствительность зубов, и пациент может использовать ее самостоятельно. Врач должен предупредить пациентов с таким заболеванием о том, что им нельзя пользоваться жесткой щеткой и проводить горизонтальные движения, чтобы не усиливать глубину клиновидных дефектов.
Опухолевые и опухолеподобные поражения также относятся к числу заболеваний, которые трудно прогнозировать, так как они развиваются только у лиц, имеющих склонность к данному процессу. А толчком к началу развития процесса могут быть гормональные сдвиги, в частности накопление соматотропного гормона в периоды полового созревания или беременности, наличие хронического травматического фактора, предшествующее воспаление. Однако все это лишь дополнительные факторы риска, провоцирующие развитие подобных поражений у лиц, предрасположенных к данному процессу.
Меры лечения и профилактики состоят в устранении травмы, воспаления и, при необходимости, в хирургическом удалении разросшихся тканей (при фиброматозе десен, гипертрофическом гингивите, эпулисе, межкорневой гранулеме). В настоящее время появился еще один достаточно серьезный фактор, провоцирующий развитие подобного рода патологии: использование молодыми людьми анаболиков при занятиях культуризмом и профессиональными силовыми видами спорта. Возможности врача здесь скромны: разъяснение и совет.
Что реально приводит в таких случаях к положительному результату? Максимально тщательная гигиена полости рта, использование самими пациентами эффективных антисептических и антибактериальных полосканий после активного лечебного курса.
ГБОУ ВПО "Казанский государственный медицинский университет" Министерства здравоохранения РФ
Кафедра терапевтической стоматологии
Заведующий кафедрой: д. м. н., доц.
История болезни
Диагноз: Хронический локализованный пародонтит легкой степени тяжести.
Выполнила: студентка 4407
Руководитель: к. м. н., асс.
Ι. Паспортная часть
2) 10.12.1963 г. р., 49 лет;
4) КГМУ, охранник;
6) Контактный телефон:;
7) Дата обращения в лечебное учреждение 13.01.2013;
8) Номер страхового медицинского полиса;
9) Информированное согласие пациента на проведение диагностических и лечебных мероприятий: приложение к карте №.
ΙΙ. Жалобы пациента.
· Основные жалобы пациента на:
1. боль в десне при откусывании пищи;
2. кровоточивость десен при приеме пищи и чистке зубов;
3. изменение цвета десны;
4. увеличение объема десны;
5. зубной камень;
6. Дополнительные жалобы на:
7. сухость во рту;
8. повышенную утомляемость.
ΙΙΙ. Анамнез настоящего заболевания
Два года назад обратился в стоматологическую клинику по месту жительства с жалобами на ноющие боли от горячего, не прекращающиеся после устранения раздражителя. Было проведено лечение 46 зуба по поводу хронического гангренозного пульпита, поставлена пломба. Через полгода начал замечать кровоточивость при чистке зубов, застревание пищи в области зубов 46, 47. К стоматологу не обращался. Лечился самостоятельно - полоскал полость рта отваром коры дуба. За последний месяц подвижность 46 зуба увеличилась, что и явилось главной причиной обращения в стоматологическую поликлинику КГМУ 13 января 2013 года.
IV. Анамнез жизни больного
1. Родился в г. Казань.
2. Детство провел в доме в пос. *****, г. Казань с коммунальными удобствами, сейчас живет в 2-х-комнатной квартире с женой.
3. 8-часовой рабочий день, психологический микроклимат без особенностей.
4. Питание регулярное, предпочтение отдает соленой пище.
5. Вредные привычки - употребление алкоголя. Курит в течение 10 лет.
6. Венерические заболевания, туберкулез, гепатит, гемотрансфузии отрицает.
7. Наследственный анамнез не отягощен. У ближайших родственников заболевания пародонта отсутствуют.
8. Непереносимости лекарственных средств, парфюмерных изделий, продуктов питания нет.
V. Данные объективного исследования
Внешний осмотр. При внешнем осмотре изменений не выявлено. Телосложение нормостеническое. Общее состояние удовлетворительное. Выражение лица, не представляющее болезненных процессов. Лицо симметричное. Кожные покровы лица и шеи чистые. При пальпации регионарные лимфатические узлы слегка болезненны, незначительно увеличены, подвижны, мягкой консистенции, не спаяны с окружающими тканями. Открывание рта свободное. Красная кайма губ без патологических изменений; губы нормально увлажнены; сухости, корок, трещин, изъязвлений нет.
Осмотр полости рта. Прикус нейтральный. Десна в области 46, 47 зубов гиперемирована, отечна. При пальпации десна слабо болезненна. При зондировании десневой борозды определяется кровоточивость. Отмечается мягкий зубной налет в области всех зубов верхней и нижней челюсти, локализованный в пришеечной области. Зубодесневое соединение в области 46, 47 зубов нарушено.
Осмотр преддверия полости рта. Преддверие средней глубины (8 мм). Слизистая оболочка полости рта бледно-розового цвета, умеренно увлажнена, без патологических изменений. Уздечки верхней и нижней губы имеют срединное положение. На верхней челюсти прикрепляется на 5 мм выше от межзубного сосочка. На нижней челюсти на 5 мм ниже от межзубного сосочка. Боковые тяжи отсутствуют.
Зубная формула (по стандартной квадратно-цифровой системе Зигмунди-Палмера)
Пародонтограмма:
Результаты обследования тканей пародонта:
Межзубные сосочки в области зубов 46, 47 шаровидной формы, гиперемированны (цианотичны).
При зондировании десневой борозды пуговчатым градуированным зондом в области данных зубов обнаружено наличие пародонтального кармана глубиной 4 мм.
Обследование поверхности корней эксплорером показало наличие шероховатости, которая обусловлена отложениями наддесневого и поддесневого камня, грануляций. Соотношение М: А - 1: 4.
VI. Предварительный диагноз
Хронический локализованный пародонтит средней степени тяжести. К05.3 (?)
VII. Дополнительные методы исследования
1. Гигиенические индексы: Грина - Вермильона (OH-s)
Определяем DI-s (критерий зубного налета)
Где S - сумма показателей каждого зуба
DI-s = (1+1+1+1+1+1): 6=6: 6=1 балл
Определяем CI-s (критерий зубного камня)
S - сумма показателей каждого зуба
СI-s = (0+0+0+1+0+3): 6=4: 6=0,7 балл, OHI-s=1+0,7=1,7 балла
Интерпретация - гигиена полости рта неудовлетворительная.
2. Индекс гигиены (ИГ) по Федорову-Володкиной
ИГ = сумма баллов/6
ИГ = (3+2+2+1+2+3) /6=13/6=2,3
Интерпретация - гигиена полости рта неудовлетворительная.
3. Пародонтальный индекс (PI) по Расселу.
Где S - сумма баллов возле каждого зуба
n - число обследованных зубов
PI= (0+0+0+0+0+0+0+0+0+0+0+0+0+0 +0+0+0+0+0+0+0+ 0+0+0+0+6+6+0): 2=12: 2=6 баллов
4. Оценка кровоточивости десны.
Определяется II степень кровоточивости - появление кровоточивости при чистке зубов.
5. Проба Шиллера-Писарева- основана на выявлении гликогена в десне, содержание которого резко возрастает при воспалении за счет кератинизации эпителия. Проба Шиллера-Писарева- положительная.
Интерпретация - воспаление тканей пародонта.

CC BY
Аннотация научной статьи по клинической медицине, автор научной работы — Качесова Е.С., Шевченко Е.А., Успенская О.А.
Цель исследования оценить эффективность использования новой схемы комплексного лечения быстропрогрессирующего пародонтита с применением препаратов, влияющих на восстановление и ремоделирование костной ткани. Материалы и методы. Проанализированы результаты лечения 45 пациентов с диагнозом « быстропрогрессирующий пародонтит ». В контрольную группу вошли 12 практически здоровых людей. В 1-й группе пациентам в пародонтальные карманы вносили Метронидазол в виде кашицы, во 2-й группе смесь в виде кашицы из препаратов Метронидазол и Эплан . Общее лечение в обеих группах включало назначение препарата Тевабон . В 3-й группе пациентам в пародонтальные карманы вносилась кашица из Метронидазола, а общее лечение включало использование Кальцемина. Результаты. Клинические исследования и биохимические показатели ротовой жидкости во 2-й группе пациентов свидетельствуют о более быстром и стойком снижении воспалительных явлений, о более ранних регенерации тканей пародонта и восстановлении костной ткани по сравнению с 1-й и 3-й группами. Заключение. Разработанная схема комплексного лечения быстропрогрессирующего пародонтита, включающая использование препарата Эплан для местного применения на фоне назначения препарата Тевабон , показала бóльшую эффективность лечения по сравнению с традиционной схемой.
Похожие темы научных работ по клинической медицине , автор научной работы — Качесова Е.С., Шевченко Е.А., Успенская О.А.
A New Regimen of Complex Therapy for Aggressive Periodontitis
The aim of the investigation was to evaluate the efficacy of the new regimen of complex therapy for rapidly progressing periodontitis with the use of medications affecting bone tissue restoration and remodeling. Materials and Methods. Treatment results were analyzed in 45 patients diagnosed with rapidly progressing periodontitis . The control group consisted of 12 practically healthy individuals. Metronidazole suspension was introduced into the periodontal pockets of patients in group 1, while patients of group 2 underwent introduction of Metronidazole and Aplun mixture in suspension. General treatment in both groups included administration of Tevabone . In patients of group 3, Metronidazole suspension was introduced in the periodontal pockets, while general treatment included the use of Calcemin. Results. Clinical studies and biochemical parameters of the oral fluid in patients of group 2 evidenced rapid and sustained decrease in inflammation, earlier regeneration of the periodontal tissue and bone restoration as compared to groups 1 and 3. Conclusion. The proposed regimen of complex therapy for rapidly progressing periodontitis including locally used Aplun medication in addition to administration of Tevabone has demonstrated greater treatment efficacy as compared to conventional therapy.
Текст научной работы на тему «Новая схема комплексного лечения агрессивных форм пародонтита»
новая схема комплекс агрессивных форм пародон
DOI: 10.17691/stm2017.9.4.26 УДК 616.314-085 Поступила 08.06.2017 г.
Е.С. Качесова, аспирант кафедры терапевтической стоматологии; Е.А. Шевченко, д.м.н., профессор кафедры патологической физиологии; о.А. Успенская, д.м.н., зав. кафедрой терапевтической стоматологии
Нижегородская государственная медицинская академия, Н. Новгород, 603005, пл. Минина и Пожарского, 10/1
Цель исследования — оценить эффективность использования новой схемы комплексного лечения I пародонтита с применением препаратов, влияющих на восстановление и ремоделирование костной ткани.
Материалы и методы. Проанализированы результаты лечения 45 пациентов с диагнозом «быстропрогрессирук тит». В контрольную группу вошли 12 практически здоровых людей. В 1-й группе пациентам в пародонтальные карманы вн Метронидазол в виде кашицы, во 2-й группе — смесь в виде кашицы из препаратов Метронидазол и Эплан. Общее лечение в обеих группах включало назначение препарата Тевабон. В 3-й группе пациентам в пародонтальные карманы вносилась кашица из Метронидазола, а общее лечение включало использование Кальцемина.
Результаты. Клинические исследования и биохимические показатели ротовой жидкости во 2-й группе пациентов свидетельствуют о более быстром и стойком снижении воспалительных явлений, о более ранних регенерации тканей пародонта и восстановлении костной ткани по сравнению с 1-й и 3-й группами.
Заключение. Разработанная схема комплексного лечения быстропрогрессирующего пародонтита, включающая использование препарата Эплан для местного применения на фоне назначения препарата Тевабон, показала б0льшую эффективность лечения по сравнению с традиционной схемой.
Ключевые слова: быстропрогрессирующий пародонтит; лечение пародонтита; Эплан; Тевабон; биохимические показатели ротовой жидкости.
Как цитировать: Kachesova E.S., Shevchenko E.A., Uspenskaya O.A. A new regimen of complex therapy for aggressive periodontitis. Modern Tehnologies in Medicine 2017; 9(4): 209-216, https://doi.org/10.17691/stm2017.9.4.26
A New Regimen of Complex Therapy for Aggressive Periodontitis
E.S. Kachesova, PhD Student, Department of Therapeutic Dentistry;
E.A. Shevchenko, MD, DSc, Professor, Department of Pathological Physiology;
O.A. Uspenskaya, MD, DSc, Head of the Department of Therapeutic Dentistry
Nizhny Novgorod State Medical Academy, 10/1 Minin and Pozharsky Square, Nizhny Novgorod, 603005, Russian Federation
The aim of the study was to evaluate the efficacy of the new regimen of complex therapy for rapidly progressing periodontitis with the use of medications affecting bone tissue restoration and remodeling.
Materials and Methods. Treatment results were analyzed in 45 patients diagnosed with rapidly progressing periodontitis. The control group consisted of 12 practically healthy individuals. Metronidazole suspension was introduced into the periodontal pockets of patients in group 1, while patients of group 2 underwent introduction of Metronidazole and Aplun mixture in suspension. General treatment in both groups included administration of Tevabone. In patients of group 3, Metronidazole suspension was introduced in the periodontal pockets, while general treatment included the use of Calcemin.
Results. Clinical studies and biochemical parameters of the oral fluid in patients of group 2 evidenced rapid and sustained decrease in inflammation, earlier regeneration of the periodontal tissue and bone restoration as compared to groups 1 and 3.
Conclusion. The proposed regimen of complex therapy for rapidly progressing periodontitis including locally used Aplun medication in addition to administration of the Tevabone drug has demonstrated greater treatment efficacy as compared to conventional therapy.
Key words: rapidly progressing periodontitis; treatment of periodontitis; Aplun; Tevabone; biochemical parameters of the oral fluid. Для контактов: Качесова Евгения Сергеевна, e-mail: kachesova-es@yandex.ru
Недостаточное понимание механизмов этиопатоге-неза пародонтита и, как следствие, неэффективное лечение часто приводят к усугублению процесса в кратчайшие сроки и потере зубов, что обусловливает поиск более эффективных способов лечения данной патологии [1].
В настоящее время в комплексную терапию начинают включать препараты, устраняющие негативное действие микрофлоры полости рта, эффективно ликвидирующие последствия нарушения метаболизма в тканях пародонта, а также повышающие уровень качества жизни пациентов с воспалительными заболеваниями пародонта. Например, показан терапевтический эффект применения препарата Метронидазол, который обладает антипротозойным, антибактериальным действием против анаэробных простейших и анаэробных бактерий, вызывающих заболевания пародонта [2].
В последние годы хорошо зарекомендовал себя препарат Эплан с антимикробной активностью. Он обладает обезболивающим действием, предотвращает вторичное инфицирование, стимулирует обменные процессы и главное, что важно и для лечения паро-донтита, — регенерацию тканей. Лечебное действие Эплана обусловлено наличием лантана в рецептуре. Лантан является одним из представителей семейства редкоземельных металлов (лантаноидов). Известен противовоспалительный эффект ионов лантана, которые обладают большим сродством к фосфолипи-дам и «стабилизируют» мембраны клеток, блокируя ионные каналы. Это действие лантаноидов на очаг воспаления сходно с эффектом кортикостероидов. Дегидратирующая активность препарата в 13,5 раза выше, чем у гипертонического раствора NaCl, что обеспечивает интенсивный отток экссудата из раны в повязку, снижает отек и инфильтрацию краев раны. Лантаноиды обладают антимикробным действием, повышают фагоцитарную активность лейкоцитов, обеспечивают отторжение некротических тканей, способствуют пролиферации клеток, что приводит к быстрому заживлению раневой поверхности [3, 4]. Эплан создает защитную пленку и может применяться в качестве биологического барьера с продолжительностью действия до 8 ч, не препятствуя при этом доступу кислорода 5. Однако в лечении воспалительных заболеваний пародонта данный препарат не используется.
Установлено, что одним из важных факторов, предрасполагающих к развитию генерализованного па-родонтита и оказывающих влияние на его течение, является системный остеопороз. Несмотря на высокую степень минерализации в костной ткани, постоянно происходят обновление входящих в ее состав веществ, адаптивные перестройки в связи с изменяющимися условиями функционирования. Главными «действующими лицами» этого процесса служат уровни циркулирующих во внеклеточной жидкости кальция, фосфора, а также гормонов, регулирующих их обмен. Показано [8], что изменения костной ткани
челюсти присутствуют во всех случаях, когда наблюдаются хотя бы небольшие патологические воспалительные изменения слизистой оболочки полости рта. Это позволяет говорить о значительно большей патогенетической связи воспалительных изменений слизистой оболочки и изменений в костной части па-родонта. Вполне вероятно, что изменения протекают одновременно. В настоящее время для лечения системного остеопороза разработано много новых комбинированных препаратов. В последние годы успешно применяется Тевабон, включающий в свой состав два действующих вещества: алендроновую кислоту и альфакальцидол [9]. Алендроновая кислота инги-бирует процесс активной резорбции костной ткани, на ее фоне происходит повышение минерализации кости и улучшение ее качественных характеристик. Альфакальцидол регулирует кальциево-фосфорный обмен. В пародонтологии он тоже не используется. В связи с этим было решено включить оба названных препарата (Эплан и Тевабон) в комплексное лечение пародонтита [10].
Цель исследования — оценить эффективность использования новой схемы комплексного лечения быстропрогрессирующего пародонтита с применением препаратов, влияющих на восстановление и ремо-делирование костной ткани.
Материалы и методы. Исследование выполнено на базе стоматологической клиники Нижегородской государственной медицинской академии. Проведено обследование и лечение 45 пациентов с диагнозом «быстропрогрессирующий пародонтит». В контрольную группу вошли 12 практически здоровых людей.
Критерием включения пациентов в исследование являлся возраст от 25 до 35 лет. Критериями исключения служили наличие тяжелой соматической патологии (целиакии, сахарного диабета, заболеваний почек и печени) в стадии декомпенсации, иммунодефицит-ные состояния, беременность, лактация, постменопауза, алкогольная и наркотическая зависимость, отказ от участия в исследовании.
Исследование проведено в соответствии с Хельсинкской декларацией, принятой в июне 1964 г. (Хельсинки, Финляндия) и пересмотренной в октябре 2000 г. (Эдинбург, Шотландия), и одобрено Этическим комитетом НижГМА. От каждого пациента получено информированное согласие.
Всем пациентам с быстропрогрессирующим паро-донтитом проводилось этиопатогенетическое лечение, которое включало контроль гигиены полости рта, санацию полости рта, шинирование подвижных зубов по показаниям, консультацию врача-ортопеда для оценки состояния имеющихся в полости рта ортопедических конструкций, избирательное пришлифовыва-ние зубов, рациональное протезирование, консультацию врача-ортодонта с целью устранения имеющихся аномалий прикуса, консультацию хирурга-стоматолога с целью устранения аномалий прикрепления уздечек губ и языка, составление плана хирургического лече-
210 СТМ J 2017 — ТОМ 9, №4 Е.С. Качесова, Е.А. Шевченко, О.А. Успенская
ния по показаниям, при наличии сопутствующей патологии — лечение и динамическое наблюдение у врача соответствующего профиля.
Профессиональная гигиена полости рта заключалась в удалении поддесневых зубных отложений с использованием ультразвуковой системы Piezon-Master (EMS, Швейцария) и системы Vector (Durr Dental, Германия) и медикаментозной обработке 0,2% раствором хлоргексидина.
В зависимости от дальнейшего местного лечения пациенты были разделены на три группы.
В 1-й группе (n=15) пациентам в пародонтальные карманы вносили Метронидазол в виде кашицы; общее лечение включало назначение Тевабона в течение 2 мес.
Во 2-й группе (основная, n=15) местное лечение проводили по разработанной нами схеме: в пародонтальные карманы закладывали смесь в виде кашицы, приготовленной ex tempore, содержащей 250 мг 2-ме-тил-5-нитро-1Н-имидазол-1-этанола (1 таблетка Мет-ронидазола) и 5-7 капель препарата Эплан в жидкой форме (комплексное соединение лантана азотнокислого и триэтиленгликоля в глицерине); данные процедуры проводили 7-10 дней ежедневно; общее лечение включало Тевабон в течение 2 мес.
В 3-й группе (n=15) местное лечение также проводилось по разработанной нами схеме, а общее включало назначение препарата Кальцемин в течение 2 мес.
Диспансерное наблюдение в течение первых трех месяцев после комплексного индивидуализированного лечения проводилось 1 раз в 10 дней, затем с целью коррекции гигиены полости рта — 1 раз в 3 мес в течение 1 года.
Для определения степени поражения тканей паро-донта, выявления динамики заболевания в процессе лечения, мотивации пациента на проведение лечения и повышения личной заинтересованности в поддержании хорошего уровня гигиены полости рта использовалась компьютерная программа Florida Proub (dllA). После проведения обследования каждый пациент получал распечатку с результатами обследования.
Для оценки эффективности терапии использовали клинические индексы: папиллярно-маргинально-альвеолярный индекс (PMA) в модификации С. Parma (1960) и комплексный пародонтальный индекс (КПИ), предложенный ПА Леусом (1988). Также исследовали биохимические показатели ротовой жидкости: содержание кальция, фосфора и щелочной фосфатазы.
Результаты и обсуждение. Уже на следующий день после начала лечения пациенты 2-й (основной) группы отмечали заметное снижение кровоточивости, а часть пациентов — и полное ее отсутствие (рис. 1, 2). К 7-му дню лечения данные программы Florida Proub показывали уменьшение глубины пародон-тальных карманов, что связано с противоотечным, противовоспалительным и антимикробным действием используемых препаратов. Отмечено также значи-
тельное снижение подвижности зубов, наиболее выраженное к 30-му дню лечения.
У пациентов 2-й и 3-й групп уже на 3-й день лечения регистрировалось значительное уменьшение воспаления: индекс РМА снизился практически в 2 раза (во 2-й группе с 65,7±1,7 до 33,2±1,7%; p Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Рис. 5. Динамика уровня кальция в ротовой жидкости пациентов с быстропрогрессирующим пародонтитом при разных схемах лечения
Оглавление
- Пародонтит – что это такое?
- Причины возникновения пародонтита
- Симптомы и осложнения
- Классификация
- Степени тяжести пародонтита
- Формы пародонтита
- Виды пародонтита по степени локализации
- Диагностика пародонтита
- Как лечить пародонтит?
- Профилактические меры
- Преимущества лечения в МЕДСИ
Пародонтит – распространенное стоматологическое заболевание, которым поражено около 90% взрослого населения планеты. Так же, как и кариес, он приводит к потере зубов. Но если об опасности, причинах и профилактике кариеса знают практически все, то пародонтит все еще остается для многих малоизвестным заболеванием.
Пародонтит – что это такое?
Наши зубы окружены так называемым пародонтом. Он состоит из десны, кровеносных сосудов, соединительной и костной ткани. Пародонт обеспечивает питание твердых тканей зуба и альвеолярного отростка (части челюсти, в которой расположены зубные лунки). И он же плотно удерживает зуб на его месте.
Пародонтит – это инфекционное воспаление пародонта. Чаще всего ему предшествует гингивит, при котором воспаляется поверхность десны. Появляются кровоточивость, дискомфортные ощущения. При пародонтите воспаление проникает глубже, симптомы могут усиливаться.
Если заболевание не лечить, оно переходит в пародонтоз, при котором разрушается костная ткань и начинают выпадать зубы.
Причины возникновения пародонтита
Пародонтит вызывают бактерии. А те факторы, благодаря которым в ротовой полости создается благоприятная среда для их питания и размножения, являются причиной этого заболевания. К ним относят:
- Плохую гигиену полости рта. После еды в промежутках между зубами, в десневых карманах (углублении между десной и тканью зуба) остаются частички пищи. Это отличная питательная среда для размножения бактерий. И чем реже или небрежнее мы чистим зубы, тем больше шансов развития воспаления
- Зубной камень. Каждый день на наших зубах образуется зубной налет – биопленка из бактерий. Затвердев, она образует зубной камень, который провоцирует воспаление прилегающих к зубу тканей
- Травмирование десен твердой пищей, плохо подогнанной пломбой или коронкой, жесткой зубной щеткой и т. д. Ранки являются благоприятной средой для патогенных микроорганизмов
Также к факторам, способствующим развитию пародонтита, относят:
- Невылеченные зубные воспаления (они распространяются на близлежащие ткани)
- Ослабление иммунитета из-за авитаминоза, неполноценного питания, постоянного стресса
- Курение и жевание табака
- Нарушения гормонального фона
- Снижение количества твердой пищи в рационе и, как следствие, – атрофию костных тканей
- Генетическую предрасположенность
Симптомы и осложнения
Коварство пародонтита в том, что чаще всего он протекает спокойно, без боли. Его симптомы неприятны, но не беспокоят настолько, чтобы бежать в больницу. А на плановом осмотре у стоматолога часто о них даже забывают упомянуть. Поэтому болезнь не лечится годами, пока не перейдет в запущенную форму.
Обязательно покажитесь врачу, если заметите хотя бы один из следующих признаков:
- Десны кровоточат во время чистки зубов
- У вас неприятный запах изо рта, который не исчезает после полоскания или чистки зубов
- Промежутки между зубами увеличились
- Некоторые участки десны имеют ярко-красный цвет
- Между зубом и десной появился промежуток – «карман»
- Эмаль стала чувствительной к холодному и горячему
- На участке зуба, прилегающем к десне, постоянный желтый налет
- Зубы словно стали тоньше у основания, удлинились
- Из десневых карманов выделяется гной
- Вы ощущаете боль при жевании и чистке зубов
Запускать болезнь опасно. Со временем воспаление разрушает ткани, пародонтальные карманы увеличиваются, зубы перестают в них держаться и в итоге выпадают – даже здоровые, не тронутые кариесом.
Классификация
Для выбора правильной стратегии лечения врач устанавливает тип пародонтита. Заболевание классифицируется по степени тяжести, остроте протекания, локализованности.
Степени тяжести пародонтита
В зависимости от тяжести пародонтита различают:
- Легкую степень, когда человека беспокоят только кровоточивость и дискомфорт во время чистки зубов. На данной стадии разрушено не более трети корня зуба, а глубина пародонтальных карманов – до 3 мм
- Среднюю степень, при которой карманы углубляются до 6 мм, а дегенеративные (разрушительные) процессы поражают до половины корня зуба. Пациент на этой стадии замечает, что зубы начинают расшатываться
- Тяжелую степень, во время которой изменяется внешний вид зубного ряда – увеличиваются межзубные промежутки, оголяются корни зубов. Десневые карманы увеличиваются, становятся очагами гнойных воспалений, так как в них попадает пища. Все больше тканей пародонта разрушается, зубы начинают выпадать
Формы пародонтита
По остроте заболевание делят на острую и хроническую формы.
Острый пародонтит обычно сопровождается выраженными болезненными ощущениями в месте воспаления, возникновением гнойных нарывов (абсцессов), образованием свищей, через которые гной выходит наружу. Возможно повышение температуры, общая слабость. Есть только один плюс – с острой формой чаще обращаются к врачу и начинают лечение пародонтита, что обычно предотвращает его переход в тяжелую запущенную стадию.
Хроническая форма пародонтита на ранних этапах проявляет себя, в основном, только кровоточивостью десен, неприятным запахом изо рта. Пациента почти ничего не беспокоит, но ткани пародонта тем временем воспаляются и разрушаются. Скрытая форма встречается чаще всего.
Виды пародонтита по степени локализации
По степени распространения различают:
- Локальную форму, когда поражен только отдельный участок
- Генерализованную форму, когда патологический процесс охватывает обширную область пародонта
Диагностика пародонтита
Для начала врачу необходимо ваше подробное описание проблемы. На ранних стадиях даже опытный стоматолог может не заметить заболевание – внешних признаков почти нет. А на основании ваших жалоб он обязательно назначит дополнительные исследования.
Для правильной диагностики заболевания, определения его тяжести врач стоматолог использует:
- Осмотр ротовой полости
- Рентгенографию или компьютерную томограмму – для оценки состояния тканей пародонта и корней зубов
- Реопародонтографию, при которой через ткани пародонта пропускается слабый ток. С помощью нее изучается тонус кровеносных сосудов в исследуемой области. Чем тяжелее стадия пародонтита, тем больше негативных изменений кровеносной системы определяет исследование
- Ультразвуковую остеометрию, с помощью которой оценивается степень деструктивных изменений в костной ткани
- Пробу Шиллера-Писарева, когда ротовая полость обрабатывается специальным раствором. Пораженные и здоровые ткани после обработки имеют разную интенсивность окраски
- Определение индекса кровоточивости
- Определение пародонтального индекса
- Микробиологические исследования ротовой полости – для определения типа патогенных микроорганизмов, вызвавших воспаление
- Клинические анализы мочи и крови – для выявления факторов, способствующих развитию пародонтита, а также общего состояния организма
Комплекс диагностических мер помогает определить причины, тяжесть заболевания, обширность его распространения. Дополнительные исследования помогают определить противопоказания и особенности применения терапии. В результате врач принимает взвешенное решение о методах лечения.
Как лечить пародонтит?
Современные методы позволяют вылечить даже тяжелые формы пародонтита. Но восстановить уже разрушенные ткани не удастся в любом случае. Именно поэтому нельзя допускать перехода пародонтита в тяжелую форму.
Схема лечения пародонтита обычно предусматривает:
- Ликвидацию источников инфицирования. Проводится санация ротовой полости: лечение кариозных зубов, удаление зубного камня, чистка пародонтальных карманов
- Регулярную тщательную гигиену ротовой полости. Врач-стоматолог объясняет пациенту, как правильно чистить зубы, как часто. Рекомендует лечебные зубные пасты и средства для полоскания
- Уничтожение бактериальной инфекции в пародонте. Обычно борьба ведется и на местном уровне (антибактериальные мази, аппликации, полоскания), и на системном – назначаются инъекции антибиотиков или таблетки
- Укрепление иммунитета с помощью поливитаминных комплексов, минеральных добавок, иммуномодулирующих препаратов
- Исправление прикуса, неправильно установленных коронок или пломб, которые стали причиной воспаления
- Общеукрепляющую, восстановительную терапию для тканей пародонта с помощью физиотерапевтических процедур и медикаментозных препаратов
- Коррекцию разрушенных тканей, зубного ряда в запущенных случаях. Здесь используются хирургические методы
Рассмотрим, какие процедуры и медикаменты применяются для лечения пародонтита.
- Ультразвуковая, аппаратная или лазерная чистка зубного камня и десневых карманов
- Полоскание ротовой полости антисептическими препаратами
- Обработка десен антисептическими, антибактериальными мазями и гелями
- Физиотерапевтические процедуры – УВЧ, электрофорез, воздействие ультразвуком, массаж десен, бальнеотерапия и так далее
- Шинирование зубов - хирургическая операция, при которой зубы скрепляются специальной лентой для предотвращения их выпадения
- Лоскутная операция, при которой лоскут десны срезается, открываются и вычищаются пародонтальные карманы. Затем лоскут пришивается на место таким образом, чтобы закрыть оголенные корни и укрепить десну
- Наращивание разрушенной костной ткани и другие хирургические вмешательства
Народные методы лечения можно применять только в комплексе с терапией, назначенной врачом, и только с его одобрения. Сами по себе они чаще всего не способны справиться с пародонтитом.
Профилактические меры
Лечение пародонтита – сложный процесс. Поэтому лучше всего предотвратить его развитие. К мерам профилактики относятся:
- Регулярные осмотры стоматолога (не реже двух раз в год)
- Тщательная и правильная чистка зубов. Щетка должна быть средней жесткости, движения при чистке – направлены к режущей кромке зубов, длительность процедуры – не менее 5 минут
- Регулярная профессиональная чистка зубного камня в клинике
- Полоскание ротовой полости после еды
- Регулярное использование зубной нити или ирригатора
- Включение в свой рацион твердой пищи, которая улучшает кровоснабжение десен и костной ткани челюсти, а также естественным образом очищает зубы от налета
- Осторожное отношение к слизистой оболочке рта, предотвращение ее травмирования
- Поддержание хорошего общего тонуса организма, укрепление иммунитета
- Своевременное протезирование отсутствующих зубов
- Регулярный массаж десен – несложная процедура, которую можно проводить самостоятельно. Для этого достаточно в течение 5-10 минут массировать десны пальцами (предварительно вымыв руки)
- Своевременное лечение общих заболеваний
Преимущества лечения в МЕДСИ
Сеть клиник МЕДСИ предлагает профессиональную диагностику и лечение пародонтита современными методами, а также профилактические мероприятия, такие как профессиональная чистка зубного налета и камня.
Преимущества обращения к нам – это:
- Комплексные консультации. Часто проблема затрагивает сразу несколько областей стоматологии, например, терапию и протезирование. В этом случае ваш врач обязательно пригласит на консультацию смежных специалистов
- Составление прозрачного и подробного финансового плана лечения, который поможет вам спланировать расходы и даст возможность «заморозить» цены на услуги
- Комфорт. Уютные места ожидания и приемные кабинеты, использование современных технологий диагностики и лечения дают вам ощущение комфорта на всем протяжении пребывания в клинике
- Отличная техническая оснащенность. В наших клиниках можно провести все необходимые диагностические обследования, включая конусно-лучевую компьютерную томографию. Все оборудование – от ведущих европейских производителей
- Возможность лечения во сне, с использованием щадящей медицинской седации (наркоза). Такое лечение поможет полностью избежать дискомфорта и провести объемные работы в короткое время
Вы можете быть уверены, что в наших клиниках вам проведут точную, комплексную диагностику, назначат правильное лечение и тщательно проследят за его эффективностью.
Читайте также:

