Как лечат задние зубы если рот маленький
Опубликовано: 23.04.2024

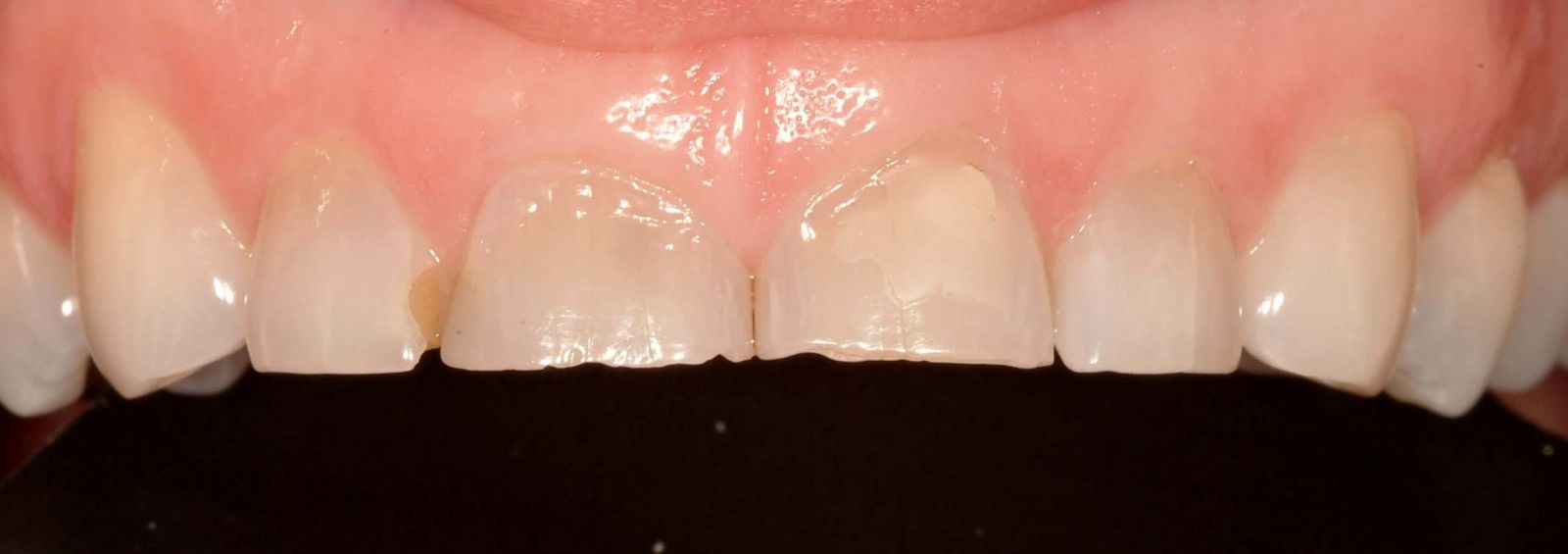
Безупречная улыбка встречается крайне редко. Гораздо чаще врачам приходится иметь дело с различными аномалиями зубных рядов. Маленькие зубы – одна из подобных проблем.
Содержание статьи
- Идеальный размер зубов
- Диагностика микродентии
- Причины того, что зубы стали маленькими
- Опасные последствия микродентии
- Как исправить маленькие зубы?
- Знаменитости с маленькими зубами
Идеальный размер зубов
В стоматологии нормальными считаются зубы определенной величины и анатомической формы – в зависимости от размера челюсти и их расположения в ней. Они должны быть ровными, плотно прилегать друг к другу и иметь толщину в тех или иных пределах: например, высота боковых резцов у взрослого человека в норме составляет 7 – 11 миллиметров. Конечно, это не значит, что их нужно измерять линейкой – гораздо важнее общая эстетика и пропорциональность (например, для людей маленького роста и хрупкого телосложения уместен небольшой размер зубов). Многих родителей интересует, почему у ребенка маленькие зубы, но обычно повода для беспокойства нет: в норме молочные резцы мелкие и расположенные на расстоянии друг от друга.
Впрочем, если у пациента действительно очень маленькие зубы, нужно обязательно проконсультироваться со стоматологом, чтобы подтвердить или исключить диагноз «микродентия».
Диагностика микродентии
По статистике, с проблемой микродентии – аномально маленьких зубов у взрослого человека – сталкивается порядка 5% людей. Существует несколько признаков, позволяющих отличить микродентию от других зубных патологий.
Симптомы микродентии
- зубы правильной формы, но со значительно уменьшенной коронкой;
- заметные невооруженным взглядом расстояния между зубами;
- поражение преимущественно передних зубов;
- волнообразная или зазубренная форма режущей части пораженного зуба.
В большинстве случаев наличие микродентии можно определить при визуальном осмотре пациента, однако для более точной постановки диагноза производится аппаратная диагностика. Например, врач может измерить общую ширину резцов обоих челюстей с помощью специального инструмента, а также прибегнуть к рентгенографии. Отклонением считается уменьшение зубов на 1,5 мм и более относительно нормы. По результатам обследования определяется один из трех видов микродентии.
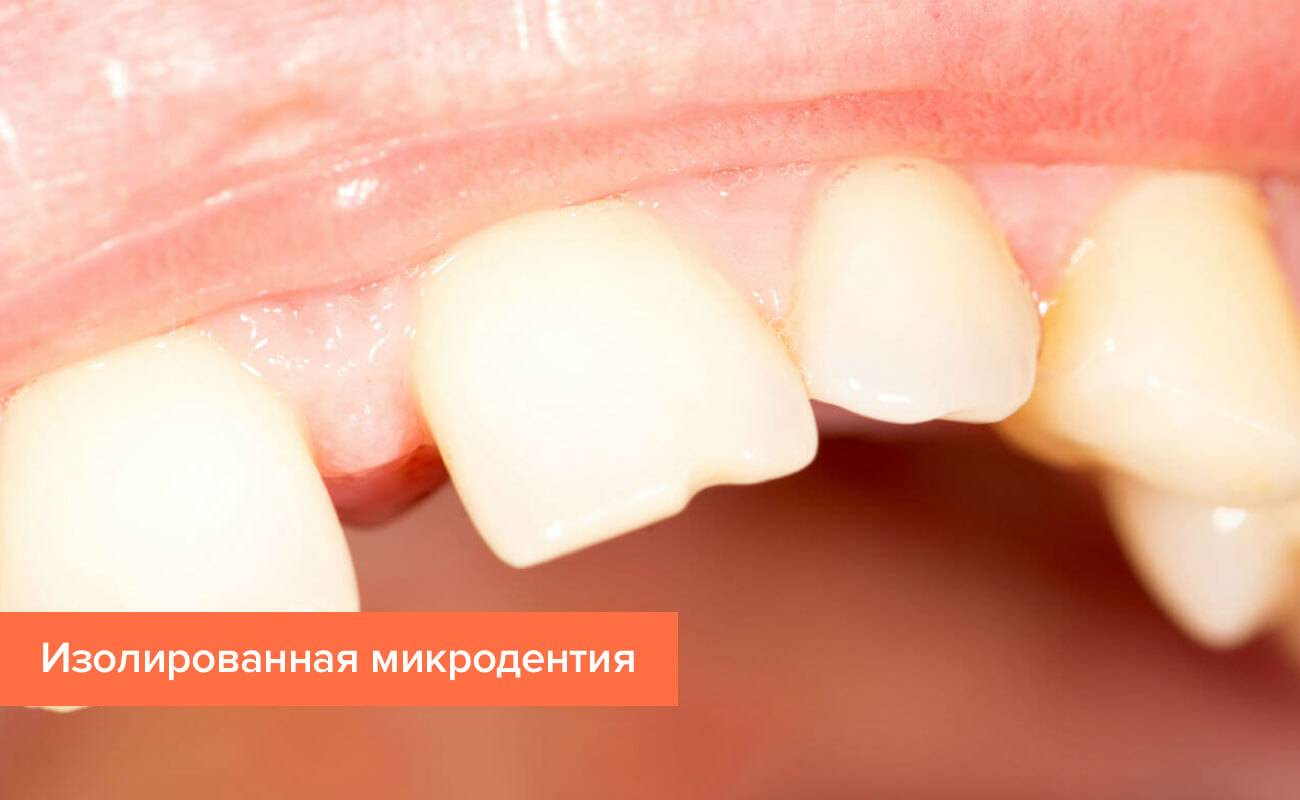
Изолированная
Если у пациента выявлен один или два маленьких зуба, то речь идет об изолированной микродентии. Чаще всего недоразвитыми оказываются передние (в основном боковые резцы).
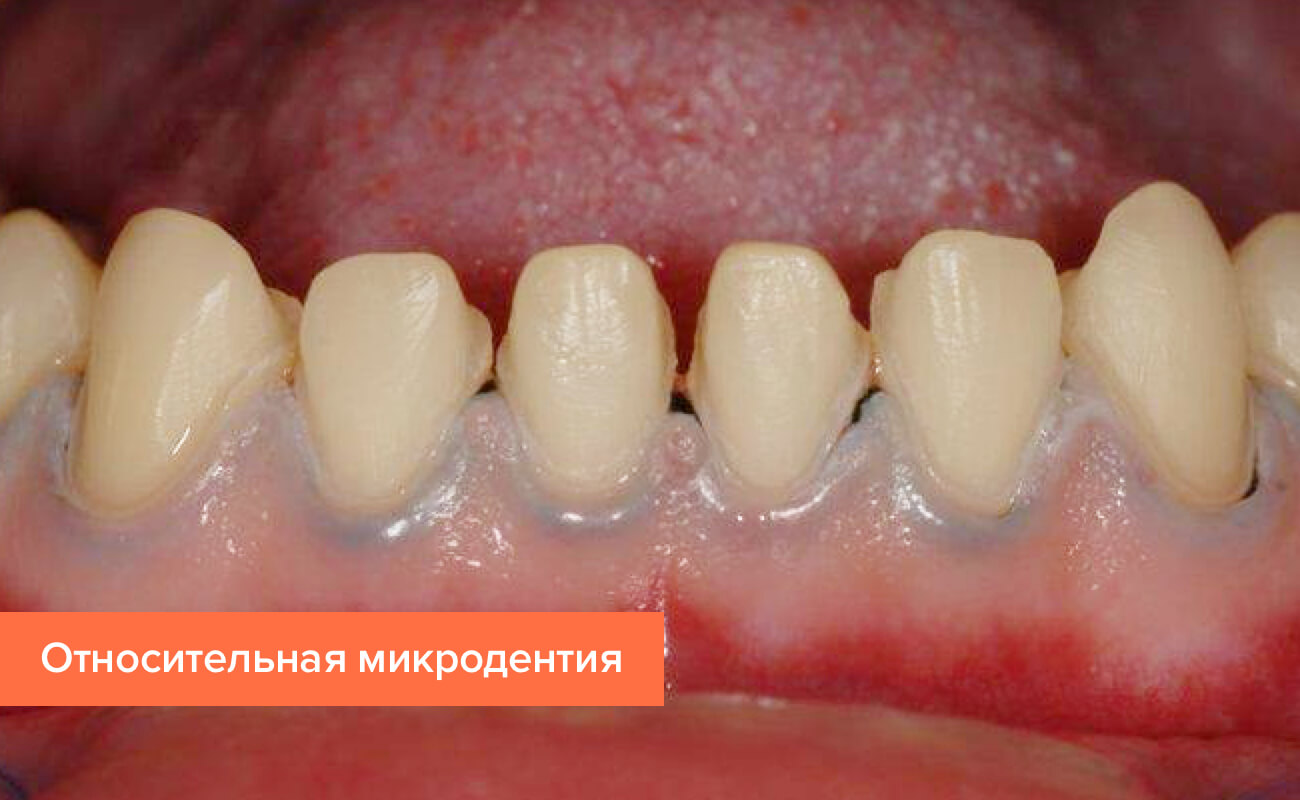
Относительная
Об относительной микродентии говорят, когда у пациента аномально увеличена челюсть. На такой челюсти даже коронки нормального размера могут выглядеть непропорционально маленькими. Таким образом, относительная микродентия – это чрезмерно большая десна и маленькие зубы на ней.
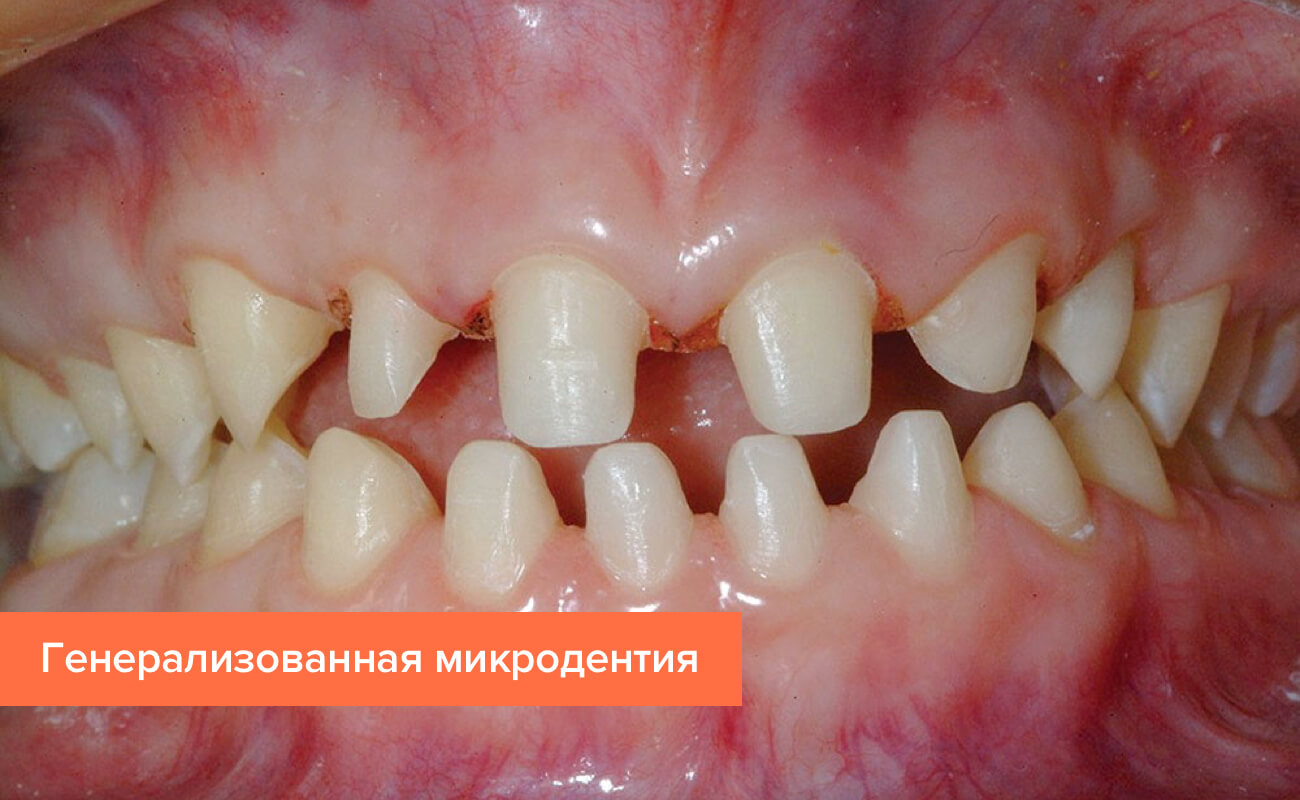
Генерализованная
В самых тяжелых случаях, когда маленькие зубы расположены на всей челюсти, пациенту ставится диагноз «генерализованная микродентия».
Причины того, что зубы стали маленькими
Как правило, большинство причин, приводящих к появлению маленьких передних зубов у взрослых, родом из детства, когда в формирование систем организма вмешиваются патологические процессы. Микродентия может быть следствием:
яжелых инфекций, перенесенных в возрасте до 2 лет;
воспалительных заболеваний у матери во время беременности;
раннего удаления молочных зубов;
недоразвития альвеолярного гребня и, как следствие, отсутствие достаточной опоры для «отращивания» зубов нормального размера.
Опасные последствия микродентии
На первый взгляд кажется, что маленькие зубы у взрослого приносят неудобства только эстетического характера, однако это не так. Стоматологи выделяют несколько достаточно серьезных проблем, к которым может привести микродентия.
- Дистальное смещение зубов, то есть их постепенный сдвиг назад относительно оптимального положения в челюсти.
- Появление промежутков между зубами (так называемых диастем и трем), которые приводят к нарушению контакта боковых поверхностей зубов. Без опоры связки в дентальном ложе растягиваются, и зуб становится неустойчивым.
- Нарушения дикции, чрезмерное усиление шипящих и свистящих звуков в речи.
- Пародонтоз – заболевание мягких тканей челюсти, вызванное скоплениями бактерий в межзубных промежутках и увеличенном из-за большой подвижности зуба пародонтальном кармане.
Как исправить маленькие зубы?
Маленький зуб: что делать, если он доставляет неудобства, снижает самооценку и ухудшает качество жизни? В зависимости от тяжести картины стоматолог может предложить следующие методы коррекции:
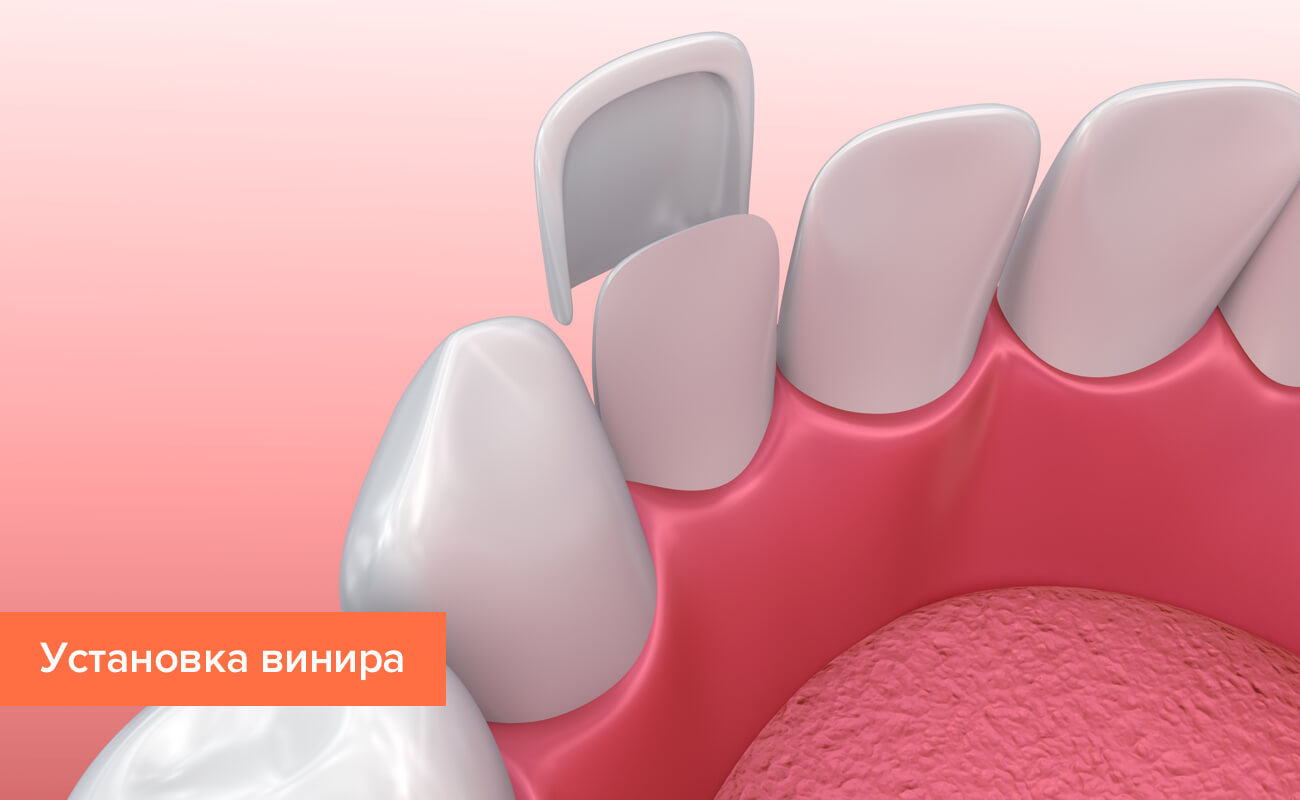
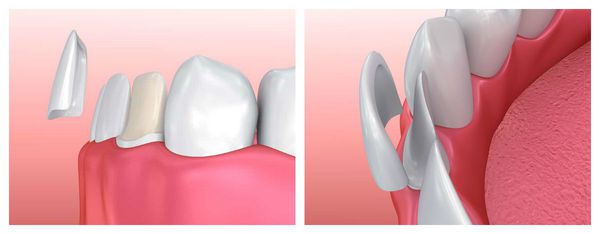
- При изолированной микродентии исправить маленькие зубы можно, прибегнув к установке виниров или люминиров – тонких пластинок, которые крепятся к передней поверхности зуба. Этот способ также годится для устранения трем и диастем и увеличения ширины видимой части коронки. Если зубы растут неровно, то перед тем, как поставить виниры, скорее всего, потребуется ортодонтическая коррекция при помощи брекет-систем.
Видео с коррекцией зубов винирами
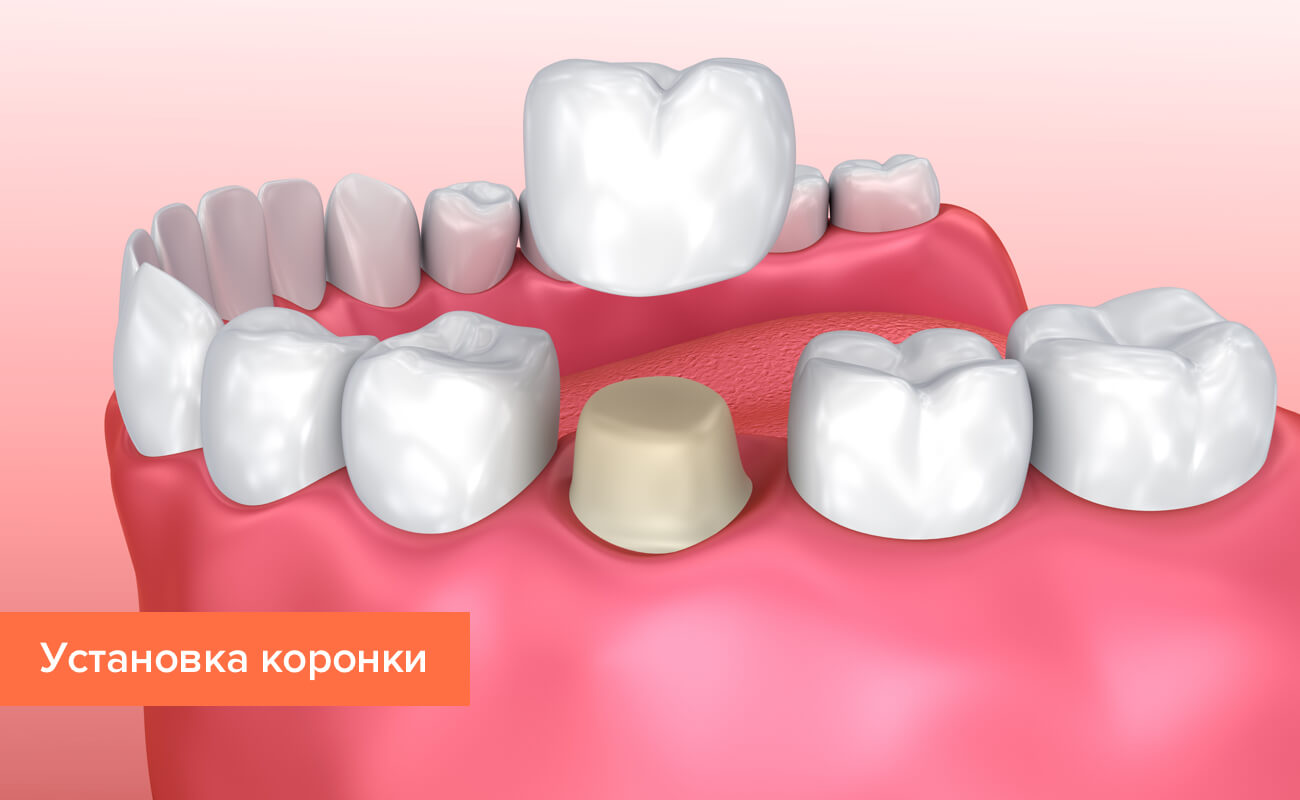
- Если зубы слишком малы для виниров, то пациенту назначают протезирование – установку искусственной коронки поверх собственного зуба. В особо тяжелых случаях, когда его высота не позволяет надежно закрепить коронку, изготавливают протезы мостовидного типа, а сам зуб удаляют.
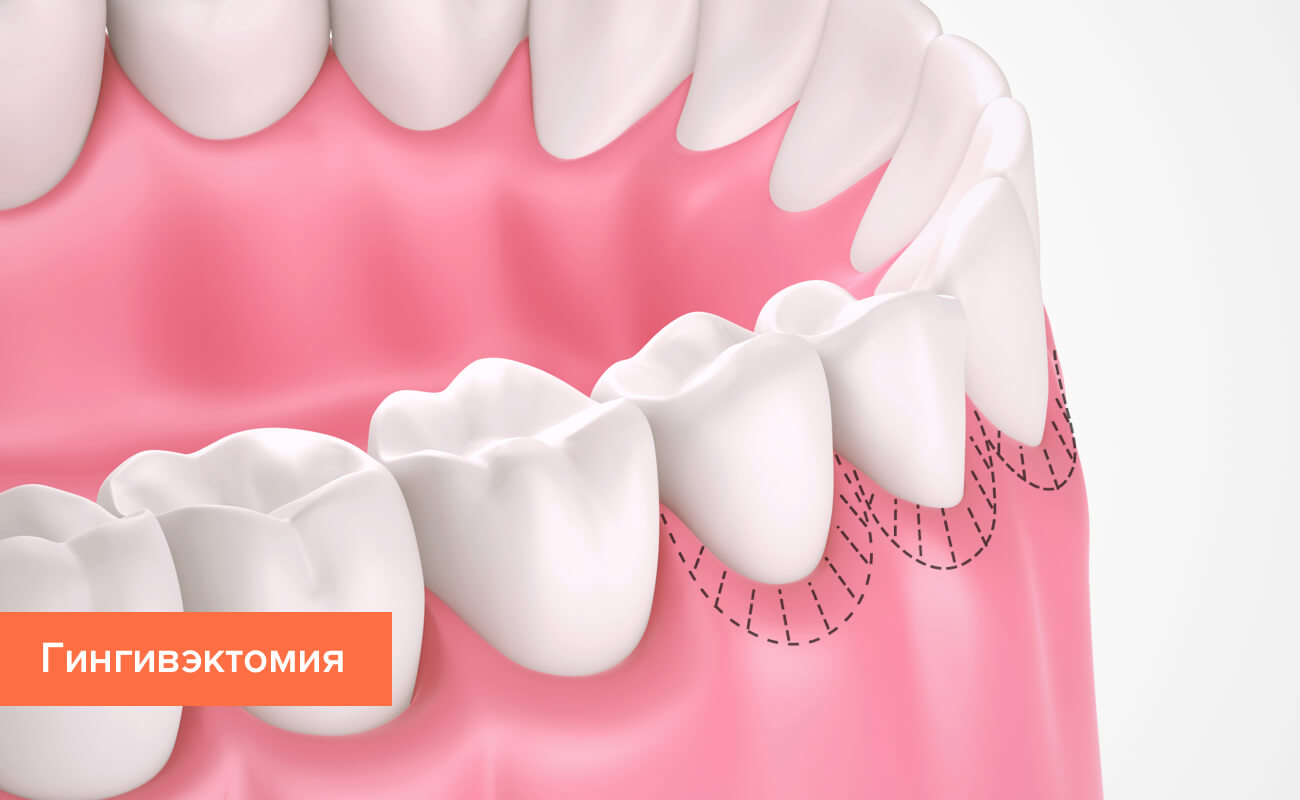
- Вспомогательной операцией при микродентии является гингивэктомия – процедура хирургического иссечения края десны, позволяющая визуально увеличить высоту зубов.
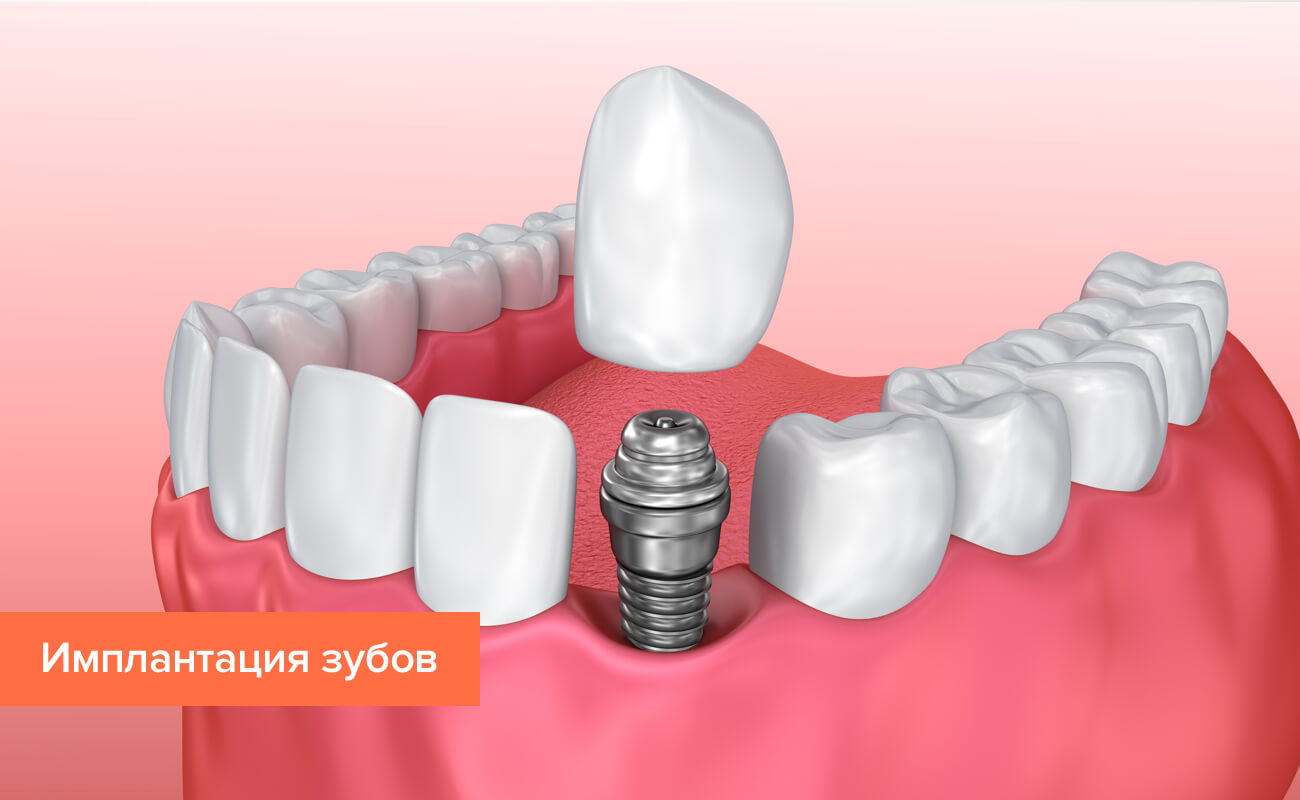
- Радикальным способом решения проблемы маленьких зубов является их удаление и установка дентальных имплантов с коронкой нормального размера. В этом случае стоматолог проводит весь спектр необходимых диагностических и подготовительных процедур, включая наращивание костной ткани, если это необходимо.
Знаменитости с маленькими зубами
Некоторые звезды тоже сталкиваются с проблемой непропорционально маленьких зубов.
Что такое гипоплазия зубов? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дьяченко Татьяны Анатольевны, детского стоматолога со стажем в 9 лет.

Определение болезни. Причины заболевания
Гипоплазия — это порок развития твёрдых тканей одного или целой группы зубов [13] . Бывает врождённым и приобретённым. Развивается тогда, когда формируются зачатки молочных или постоянных зубов. Не является кариозным поражением.
Сопровождается гипоплазия неоднородным цветом эмали, её истончением и изменением рельефа — углублениями различной формы и величины (от точек до бороздок и ямок). При прорезывании зубы сразу отличаются: на их поверхности присутствуют белые, жёлтые или коричневые пятна.
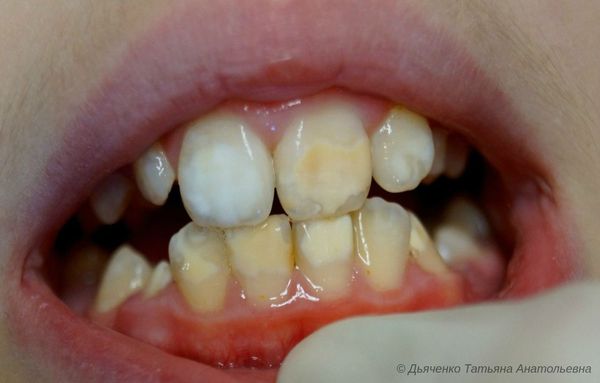
Иначе такое поражение зубов называют наследственной гипоплазией, аплазией, дисплазией или коричневой дистрофией эмали, а поражённые зубы — рифлёными или гипсовыми [1] .
Статистика
Гипоплазия — самое распространённое некариозное поражение твёрдых тканей зуба — эмали и дентина. Она встречается у 50 % детей с хроническими нарушениями обмена веществ, возникшими до или после рождения [10] .
Как показало стоматологическое обследование населения России 1999 года, распространённость некариозных поражений среди детей 12 лет составляет 43,5 %. При этом на долю системной гипоплазии эмали приходится 36,7 % [1] .
Самой распространённой формой болезни является системная гипоплазия — поражение всех зубов постоянного или молочного прикуса. Она составляет 90,6% всех видов гипоплазии [1] . Чаще дефект затрагивает режущие края или бугры зубов. В трёх из пяти случаев развивается у детей до 9-ти месяцев жизни.
В зарубежной литературе гипоплазию моляров и резцов (боковых и передних зубов) называют Molar Incisor Hipomineralisation (MIH) [1] . Эта форма болезни распространена во всём мире [18] . Рост её заболеваемости MIH может объясняться стрессами, ухудшением общего состояния организма, негативным влиянием окружающей среды и пищи [17] .
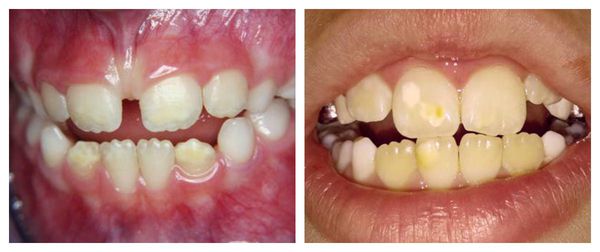
Причины и факторы риска
Развитие гипоплазии связывают с нарушениями обмена веществ в момент формирования зачатков зубов. Этому способствуют внешние и внутренние негативные факторы, которые воздействуют на организм будущей мамы или её уже родившегося ребёнка.
К внутриутробным факторам относятся:
- резус-конфликт (несовместимость отрицательного резус-фактора матери и положительного резус-фактора ребёнка);
- токсикоз и другие нарушения в организме беременной;
- краснуха , токсоплазмоз во время беременности;
- приём тетрациклина беременной (или ребёнком) [5] .
Внутренние факторы, связанные с заболеваниями ребёнка:
- синдром Дауна, ДЦП и другие поражения центральной нервной системы (они являются и причиной гипоплазии, и сопутствующими патологиями) [4] ;
- рахит или инфекционные заболевания у ребёнка ( корь , скарлатина );
- гипо- и авитоминоз;
- изменение минерального и белкового обмена при диспепсии (нарушении пищеварения) и заболеваниях эндокринных желёз (чаще щитовидной железы) [3] ;
- проникновение инфекции из воспалительного очага молочного зуба в зачаток постоянного.
- недоношенность, низкая масса тела новорождённого [16] ;
- искусственное вскармливание ребёнка ;
- местное воздействие на зачаток зуба, например родовая травма ;
- травма челюстей и зачатка в момент формирования зуба.
Если патологические факторы воздействовали на плод — развивается гипоплазия молочных зубов. Если это произошло в раннем детстве — страдают уже зачатки постоянных зубов.
Симптомы гипоплазии зубов
То, как проявит себя гипоплазия, зависит от тяжести причинного фактора:
- при слабо выраженных нарушениях метаболизма образуются только меловидные (белые) пятна;
- при тяжёлых заболеваниях возникают серьёзные нарушения, вплоть до частичного или полного отсутствия эмали.
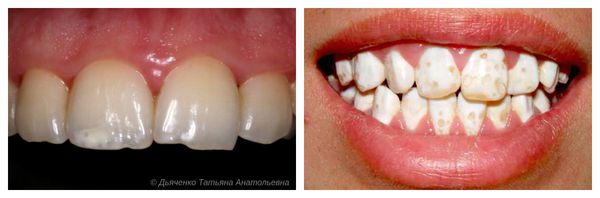
Чаще пациента с гипоплазией беспокоит неэстетичный вид зубов, особенно когда поражается передняя группа. Это может привести к комплексу неполноценности и психоэмоциональным травмам. Дети перестают улыбаться, прикрывают зубы руками при разговоре, чувствуют себя некомфортно в обществе.
Из-за хрупкости и неполноценности тканей зубов у ребёнка быстро развивается кариес , выпадают пломбы.
При отсутствии эмали часто возникает боль после контакта со сладкой, холодной, горячей пищей и другими внешними раздражителями. При тяжёлых, более серьёзных формах гипоплазии появляются проблемы с пережёвыванием еды [12] .
Серьёзные нарушения развития могут также вызвать изменения в формировании дентина, пульпы и внутренних тканей зуба [4] [13] . Гипоплазию дентина можно выявить только во время гистологического исследования зуба. При нарушении развития пульпы наблюдается дегенерация нервных элементов.
Иногда болезнь сочетается с гипоплазией челюстей. Клинически данное состояние проявляется в виде искривлённого подбородка с асимметрией лица. У больного образуется неправильный прикус.
Проявление таких гипопластических дефектов напрямую связано с возрастом ребёнка, в котором он перенёс болезнь или столкнулся с другой причиной гипоплазии.
Патогенез гипоплазии зубов
Образование эмали — процесс, от которого зависит красота и здоровье зуба. Он начинается на этапе формирования зачатка, т. е. до прорезывания. В нём участвует множество клеток. Одни из них — амелобласты. Это клетки, которые строят эмаль из эмалевых призм, как стену из кирпичиков.
Один амелобласт в норме формирует одну эмалевую призму, из которых состоит внешняя ткань уже прорезавшегося зуба. После прорезывания амелобласты запрограммированно разрушаются. Без них зубная эмаль теряет способность восстанавливаться [14] .
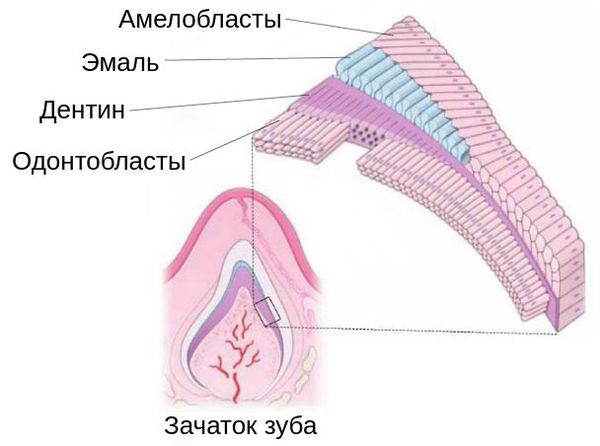
После образования тканей эмаль проходит три стадии минерализации. Первые две стадии обычно заканчиваются до прорезывания, последняя (третья) — в первый год после прорезывания. Если эмаль зачатка не минерализовалась, то по консистенции она становится похожей на хрящ [14] .
Исходя из особенностей процесса образования зачатка и минерализации эмали, выделяют две гипотезы патогенеза болезни:
- Первая гипотеза связана с изменениями в амелобластах. Из-за нарушения формирования белковой матрицы такие клетки полностью гибнут ещё во время формирования зачатка [12] . Это и приводит к гипоплазии эмали. Но иногда нарушения возникают не только на уровне амелобластов, но и одонтобластов. В таком случае развивается гипоплазия дентина [3] .
- Вторая гипотеза связана с ослаблением процесса минерализации структурных тканей эмали [13] .
Классификация и стадии развития гипоплазии зубов
В зависимости от поражённой группы зубов выделяют две формы гипоплазии:
- Гипоплазия молочных (временных) зубов . Развивается во время внутриутробной жизни плода. Возникает из-за нарушений в организме беременной женщины (например, токсикоза), токсоплазмоза, краснухи, системных заболеваний или родовой травмы.
- Гипоплазия постоянных зубов . Встречается чаще гипоплазии молочных зубов [3] . В 60 % случаев развивается в первые 9 месяцев жизни ребёнка [10] . Возникает у детей, перенёсших такие заболевания, как рахит, гипопаратиреоз, токсическую диспепсию, алиментарную дистрофию, врождённый сифилис, болезни пищеварительного тракта или эндокринные нарушения.
По количеству поражённых зубов заболевание бывает двух форм:
- Местная гипоплазия — нарушено развитие тканей одного или двух зубов. Причиной такой гипоплазии может стать медикаментозное или инструментальное воздействие на зачаток постоянного зуба, а также длительная инфекция у корней молочного зуба [11] .
- Системная гипоплазия — поражено больше двух зубов. Чаще наблюдается на одной группе зубов, которые формировались в одно время, т. е. симметрично. При длительном влиянии неблагоприятных факторов поражаются все зубы в полости рта.
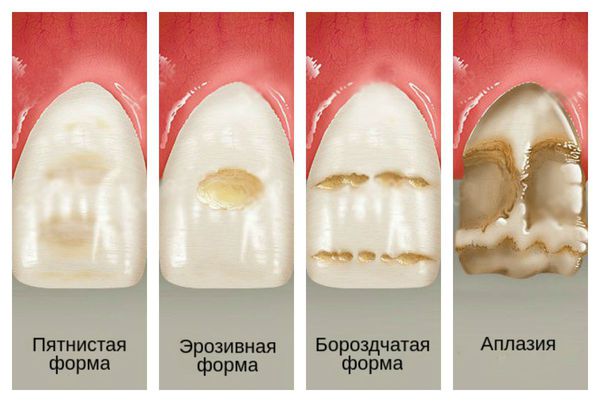
По клинической картине выделяют пять форм гипоплазии:
- Пятнистая форма . Сопровождается появлением пятен белого, жёлтого или коричневого цвета. Границы чёткие, поверхность гладкая и блестящая. Форма, размер и расположение пятен чаще симметрично.
- Эрозивная форма . Эмаль сильно истончена. Дефекты, как правило, округлой, чашеобразной формы, одного размера. Расположены симметрично на одноименных зубах.
- Бороздчатая форма . Отличается бороздчатыми, линейными углубления на поверхности зуба или зубов. Располагаются вдоль режущего края.
- Смешанная форма . Включает в себя признаки всех вышеуказанных форм.
- Аплазия — отсутствие эмали на определённом участке зуба. Наиболее серьёзное проявление гипоплазии [10] .
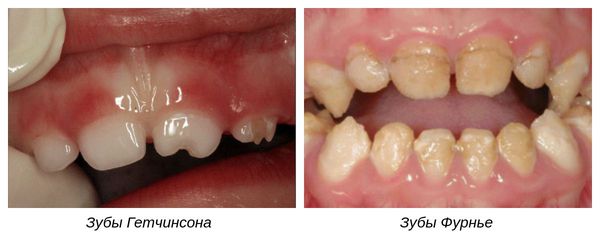
Отдельно рассматривают формы системной гипоплазии, которые затрагивают дентин:
- Зубы Гетчинсона — аномалия, при которой коронки центральных верхних резцов имеют отвёрткообразную форму с полулунными вырезками по режущим краям [9] .
- Зубы Фурнье — зубы бочковидной формы без полулунной вырезки, шейки которых больше режущих краёв.
- Зубы Пфлюгера — аномалия первых моляров (жевательных зубов). Возникает в результате сифилитической инфекции [7] . Зубы имеют конусовидную форму, их бугры недоразвиты, шейки больше жевательной поверхности.
Гипоплазия как результат медикаментозных поражений:
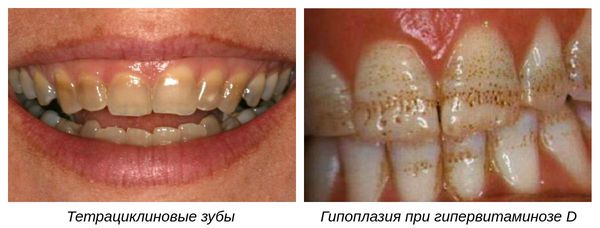
- Тетрациклиновые зубы. Развиваются в период формирования зачатка при приёме беременной женщиной или ребёнком антибиотика тетрациклина [6] . Прорезавшиеся зубы приобретают бурый цвет.
- Гипоплазия при лечении онкозаболеваний. Связана с приёмом химиотерапевтических препаратов детьми до 3-х лет.
- Гипоплазия при гипервитаминозе D. Возникает при передозировке витамином группы D в первые годы жизни ребёнка. В последнее время встречается всё чаще, в среднем у 8-12 % обследованных [8] .
Осложнения гипоплазии зубов
Структура гипоплазированного зуба отличается тонкими, неполноценными тканями. Он слабее и беззащитнее перед микробами по сравнению со здоровыми зубами. Поэтому пациенты с гипоплазией предрасположены к развитию кариеса и его осложнений, особенно при некачественной гигиене полости рта.
Кариес возникает после образования дефектов под влиянием бактериальной инфекции [3] . Если дефекты затрагивают дентин, в дальнейшем может развиться:
- пульпит — воспаление нервно-сосудистого пучка зуба;
- периодонтит — воспаление связочного аппарата и околоверхушечных тканей зуба.
При системной гипоплазии, особенно на буграх и режущих поверхностях, зубы быстро и сильно стираются. В результате снижается высота прикуса.
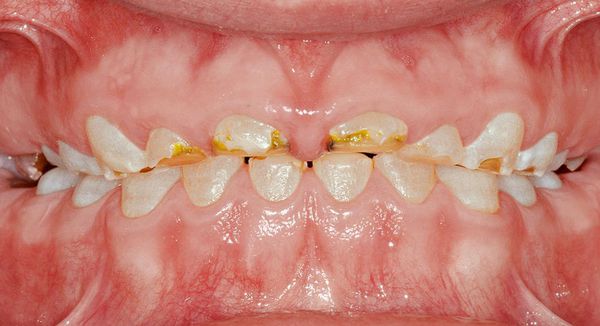
У некоторых пациентов с гипоплазией как осложнение появляется дополнительный симптом — повышенная чувствительность зубов [10] .
Диагностика гипоплазии зубов
Для постановки диагноза доктор опрашивает пациента, проводит общий осмотр и осмотр полости рта.
Опрос пациента . Врач узнаёт о перенесённых и сопутствующих заболеваниях пациента. Уточняет, какие неблагоприятные факторы могли повлиять на состояние зубов. Место проживания, работы и профессиональные вредности матери также имеют значение.
Чтобы исключить влияние лекарств на образование дефектов, доктор выясняет, какие препараты принимает или принимал пациент, а также его мать во время беременности. Также важно узнать, когда образовались пятна, сколы, ямки и эрозии. При гипоплазии указанные дефекты видны сразу после прорезывания зубов, а не через некоторое время, как при кариесе [8] .
Осмотр пациента . Доктор обращает внимание на состояние волос, кожи и ногтей, прощупывает щитовидную железу. Это нужно, чтобы выявить фоновые заболевания, которые могли стать причиной развития гипоплазии.
Осмотр полости рта . Врач проводит зондирование, обращая внимание на цвет, структуру и рельеф поверхности зубов. Чтобы отличить эти пятна от начального кариеса, выполняет окрашивание пятна 2 % водным раствором метиленового синего. Гипоплазия, в отличие от кариеса, не окрашивается. Перед диагностическим тестом зуб нужно очистить и высушить.
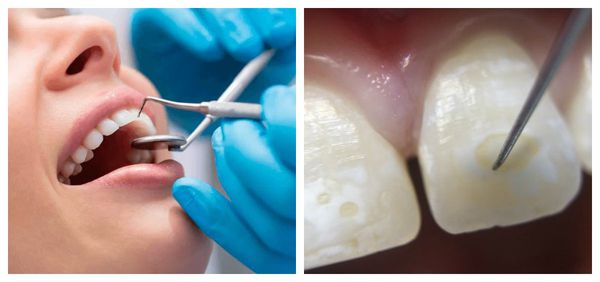
Дифференциальная диагностика . Важно отличить гипоплазию от других болезней:
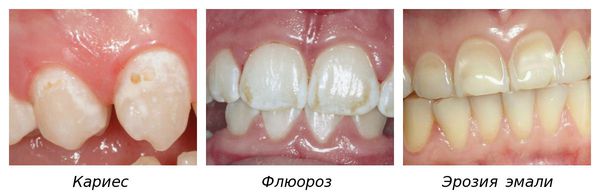
- Кариес в стадии пятна возникает после прорезывания, в то время как гипоплазия формируется до появления или прорезывания зуба. Кариозные дефекты чаще располагаются в фиссурах — естественных углублениях зуба, тогда как гипоплазия обычно локализуется на поверхности зубов со стороны щёк или губ. При кариесе во время зондирования часто обнаруживается шероховатость эмали, её целостность нарушена [13] . При гипоплазии углубления и ямки имеют гладкую поверхность.
- Флюороз возникает у людей, которые живут на территории с повышенным уровнем фтора. С возрастом флюороз может исчезнуть, однако чаще, как и гипоплазия, остаётся на всю жизнь [10] . Многие исследователи рассматривают флюороз как гипоплазию специфического происхождения [13] .
- Кислотный некроз эмали сопровождается жалобами на ощущение вязкости во рту — оскомину. Встречается у людей, работающих с химическими кислотами. В отличие от гипоплазии развивается после прорезывания зубов под влиянием внешних негативных факторов.
Лечение гипоплазии зубов
Характер и вид лечения зависят от степени гипоплазии.
При единичных белых пятнах на 1-2 зубах и отсутствии эстетических жалоб лечебные мероприятия не проводятся. Как правило, в этом случае поражены жевательные зубы.
Когда гипоплазия расположена на центральных зубах, дефекты эмали видны при разговоре и улыбке, вызывают у пациента психологический дискомфорт. В таком случае даже слабовыраженные формы гипоплазии требуют лечения, например с помощью пломбирования поражённых зубов композитным материалом.
Пациентам с системной гипоплазией и серьёзными поражениями зубов чаще показано обследование и лечение не только у стоматологов, но и у эндокринолога, терапевта, гинеколога или инфекциониста. Всё зависит от выявленного фонового заболевания [8] .
При выраженных пороках развития требуется помощь стоматолога-ортопеда. Доктор восстановит форму и функцию зуба с помощью вкладки, винира, люменира или коронки.
В качестве лечебно-профилактических процедур рекомендуется пройти интенсивные курсы реминерализирующей терапии, особенно при пятнистой форме гипоплазии. Реминерализация снижает повышенную чувствительность, укрепляет ткани зубов, делает их более устойчивыми к кариесу.
Реминерализация включает в себя:
- Глубокое фторирование зубов . Назначаются фторсодержащие гели и пасты, но только после дифференциальной диагностики с флюорозом.
- Кальцинирование зубов . Применяются пасты и гели с активным кальцием.
Иногда длительная реминерализация помогает уменьшить размеры пятен. Но полностью устранить дефекты не получится, так как эмаль зуба не способна самовосстанавливаться.
В завершении лечения стоматолог обучает пациента правильной гигиене полости рта, чтобы предотвратить развитие осложнений гипоплазии.
Прогноз. Профилактика
Нарушения в тканях зуба при развившейся гипоплазии необратимы: без лечения дефекты эмали остаются на всю жизнь [12] . Размер, форма и цвет пятнистой гипоплазии со временем не увеличиваются, если не осложняется кариесом. Для предотвращения осложнений нужно тщательно следить за гигиеной полости рта, чистить зубы правильно и регулярно.
- раннее выявление и лечение общих заболеваний, связанных с нарушением обмена веществ [9] ;
- наблюдение за здоровьем беременной, полноценное и правильное питание;
- избегание стрессов;
- тщательное наблюдение за матерью и её новорождённым ребёнком;
- приём тетрациклина беременными и детьми только по жизненно важным показаниям [10] ;
- обязательная диспансеризация новорождённых до первого года жизни.
Содержание:
Особенности лечения молочных зубов
Вокруг лечения молочных зубов у детей уже не одно десятилетие существует множество споров. Некоторые родители до сих пор убеждены, что смысла в клиническом лечении молочного зуба всё равно нет – «зубы всё равно выпадут», но большая часть стоматологов с ними не согласна.
Дело в том, что удаление больного молочного зуба – это крайняя мера, идти на которую нужно только в случае невозможности вылечивания кариеса, пульпита или другой серьёзной проблемы. Преждевременное удаление зуба приводит к деформации растущей челюсти, и, как следствие – неправильному прикусу, нарушению линии роста зубов и другим неприятным последствиям.

Другой нюанс молочных зубов в том, что они не так чувствительны, как постоянные зубы взрослого человека. У ребёнка может развиваться кариес или иная проблема, а заметить его родители смогут только, когда чадо начнёт жаловаться на боль в зубах от реакции на сладости.
Ещё одна причина, по которой молочные зубы нужно лечить так же, как и постоянные – это раннее выявление генетической предрасположенности к той или иной болезни. Всегда лучше заранее знать о грядущих рисках, чем уже во взрослом состоянии отдавать огромные деньги на лечение.
Несвоевременное лечение, помимо очевидных последствий в виде заражения и воспалений в полости рта приводит и к следующим проблемам:
- Неправильное пережёвывание пищи, и, как следствие – нарушение пищеварения ребёнка
- Неравномерная нагрузка на зубы, приводящая к преждевременному расшатыванию
- Головные боли и нарушения сна, ввиду начинающегося искривления прикуса
Эти и другие проблемы можно избежать лишь в одном случае – при своевременном обращении к стоматологу и незамедлительном лечении при обнаружении любого поражения зубов.
Подготовка к процедуре
Первый этап подготовки к лечению молочного зуба или нескольких зубов – первичный осмотр у стоматолога. Врачу необходимо узнать жалобы, которые озвучивает родитель или сам ребёнок, понять причину возникновения проблемы и определить степень поражения зубной эмали, выявить признаки системных недугов.
При необходимости делаются панорамные снимки зубов, если стоматология располагает томографом. Цифровые изображения челюстно-лицевой полости помогают определить множество нарушений, а быстрота процедуры не доставит ребёнку никакого дискомфорта. Благодаря современной технологии стоматолог выявляет:
- Наличие воспалительных процессов в полости рта
- Состояние корневой системы молочных зубов
- Анатомические особенности ребёнка
Если же томография не требуется, то важным этапом последующего лечения молочных зубов станет аллергологическая проба. Большинство стоматологов используют экспресс-систему «Прик-Тест». На кожу ребёнка наносится несколько капель препаратов, выявляющих аллергические реакции на лекарства, в частности – на лидокаин и прочие обезболивающие. Длится проба не дольше 20 минут, она абсолютно безболезненна.
Важно: Даже если вы уверены, что у ребёнка нет аллергии, игнорировать аллергологическую пробу нельзя. Непереносимость используемых препаратов может привести к серьёзным последствиям, вплоть до срочной госпитализации.
Дальнейший этап подготовки к лечению молочных зубов – это плановый поход к педиатру. Зачастую ребёнок имеет целый ряд проблем, например, с воспалениями в полости рта или затруднённым дыханием, поэтому лучше заранее знать о конкретных нарушениях, которые придётся устранить заблаговременно.
После выявления всех проблем или их отсутствия стоматолог определяет дальнейший план лечения. А именно: что лечить, в какой последовательности, и что для этого потребуется от родителя и самого ребёнка.
Очень важный этап – психологическая подготовка ребёнка к походу к стоматологу. Многие дети боятся кабинета дантиста, и в большинстве случаев, причина – в неправильных действиях родителей. Маленького пациента намеренно пугают или неверно мотивируют. Опытные стоматологи советуют следующий порядок действий, чтобы подготовить своё чадо к лечению:
- Никогда не употреблять фразы: «Не бойся», «Ничего страшного», «Будет не больно». Ваш ребёнок уже наверняка знает, что такое «больно» и «страшно», а повторение этих слов лишь спровоцирует негативную реакцию
- Стараться избегать слов: бормашина, сверло, укол – а также других непонятных или неприятных ребёнку выражений
- Для малышей хорошей мотивацией станет фраза: «Когда мама с папой были маленькими, они всегда ходили лечить зубы»
- Если это первый визит к стоматологу, то лучше разыграть приём у врача дома. Ребёнок должен быть готов к тому, что придётся долго сидеть с открытым ртом, и что доктор будет что-то делать с зубами
- Ребёнок может взять с собой любимую игрушку
- Как только вы окажетесь в кабинете стоматолога, дайте возможность ребёнку самому отвечать на вопросы врача, не вмешивайтесь в разговор, покажите, что вы полностью доверяете доктору

В день похода к стоматологу убедитесь, что ребёнок хорошо поел, и что в течение нескольких часов его не будет мучить чувство голода. После завтрака зубы должны быть тщательно вычищены, под запретом будут любые сладкие продукты и лакомства с красителями, в том числе и пищевыми, особенно это касается ягод и фруктов.
Последнее, что нужно сделать непосредственно перед лечением – это определить тип анестезии. Её подбирают индивидуально, исходя из наличия/отсутствия аллергии, и реакции ребёнка на уколы.
Способы лечения молочных зубов
В зависимости от конкретной проблемы, лечение молочного зуба или зубов у стоматолога будет строиться по определённому плану. Чаще всего зубы поражаются кариесом, но современные клиники предлагают лечение целого спектра недугов молочных зубов.
Лечение кариеса молочных зубов
До сих пор у стоматологов нет единого мнения о том, в каком возрасте можно лечить или даже диагностировать кариес у детей. В большинстве клиник принято считать, что зубы могут быть поражены кариозными полостями уже в 3 года, но в последнее время всё чаще звучат реплики о том, что лечение кариеса молочных зубов можно начитать с 2-летнего возраста.
По степени поражения кариес делится на следующие виды:
- Начальный
- Поверхностный
- Средний
- Глубокий
Начальная степень кариеса представляет собой неестественно белые участки на зубной эмали, которые могут быть разной формы и размера, но, чаще всего, сначала они поражают передние молочные зубы. Диагностировать кариес на этой стадии очень трудно, поскольку ребёнок не ощущает боли, а без помощи стоматолога различить осветление эмали мало кому из родителей удаётся.
Лечится кариес на этой стадии процедурой реминерализации. В зависимости от индивидуальных особенностей ребёнка, врач назначает препараты с минеральными комплексами, которые в виде геля или суспензии наносятся на зубы и закрываются каппой. В состав таких гелей включается ксилит и глицерофосфат кальция.
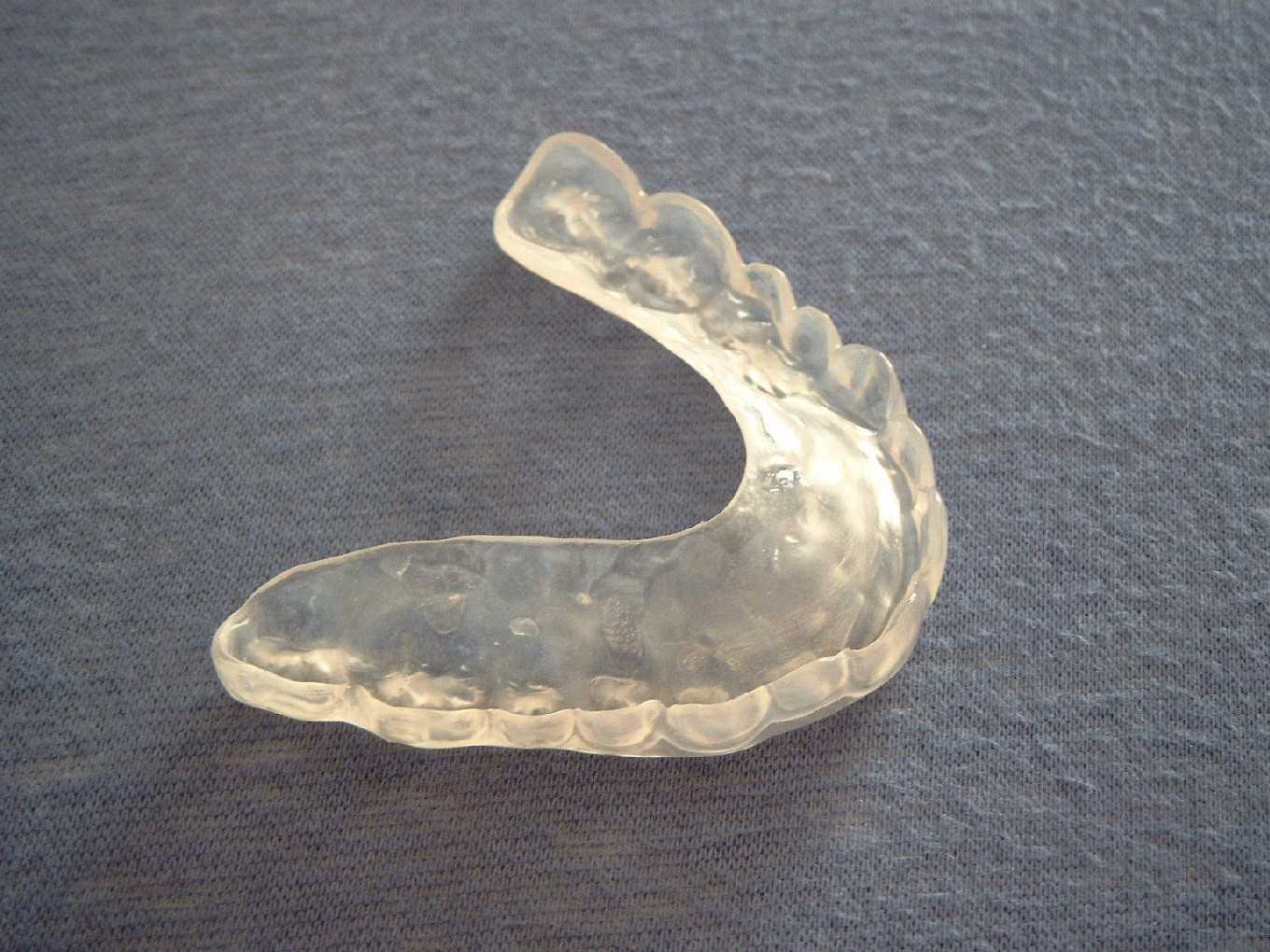
Первая каппа устанавливается самим дантистом во время приёма, последующие процедуры можно проводить уже в домашних условиях под строгим контролем взрослых. Одна каппа держится от 20 до 40 минут каждый день, желательно – перед сном. Продолжительность курса – от 2 недель до месяца.
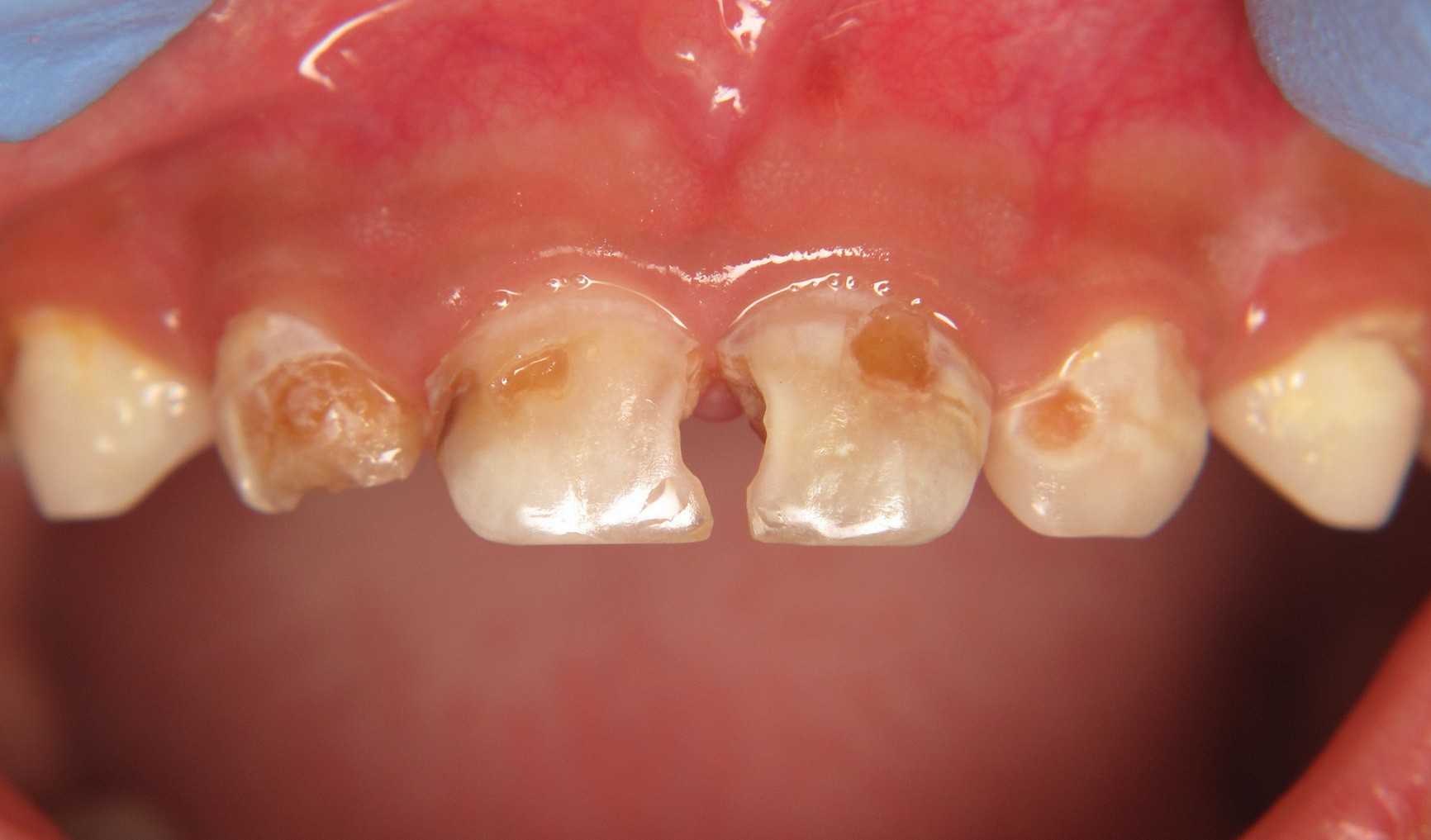
При поверхностном кариесе зона поражения эмали молочных зубов видна уже невооружённым глазом. Это пожелтение, а в некоторых случаях – даже почернение участков зубов в пределах эмали. От начальной стадии её отличают болезненные ощущения от сладкой, солёной и кислой пищи, что также упрощает диагностику.
При вовремя поставленном диагнозе, эта стадия кариеса также может быть излечена реминерализацией, но в ряде случаев при явном поражении эмали тёмными пятнами требуется уже пломбирование. Обработка полости здесь требует от стоматолога использование деликатных методов, поэтому процедура будет менее болезненной, чем при запущенных случаях кариеса.
Пломба в такой ситуации ставится из композита с добавлением индивидуально подобранного состава, влияющего на восстановление тканей эмали. Кроме того, такие пломбы ставятся на длительный срок – вплоть до выпадения молочного зуба.
Средний кариес при обострениях лечится так же, как и глубокий. К болезненным симптомам здесь добавляются также реакции на голодные и горячие продукты. Выглядит поражение уже как почерневшая полость, в редких случаях – она имеет светло-коричневый цвет.
Лечится средний кариес молочных зубов тщательной очисткой полости, установкой изолирующего материала с препаратом для восстановления дентина и пломбированием. Пломбу устанавливают, исходя из состояния зуба, но не дольше, чем на 10 дней. После этого её снимают, и ставится уже постоянная пломба, аналогичная поверхностному кариесу.
Последствия несвоевременного лечения кариеса молочных зубов могут привести не только к полному разрушению зуба или вынужденной ампутации, но и к ряду неприятных последствий для здоровья ребёнка. Выделяемые кариозной полостью бактерии становятся причинами инфекций, а также развития следующих недугов:
- Стоматит
- Флюс десны
- Хронический гайморит
- Отит среднего уха
- Ангина
- Различные проблемы с пищеварением

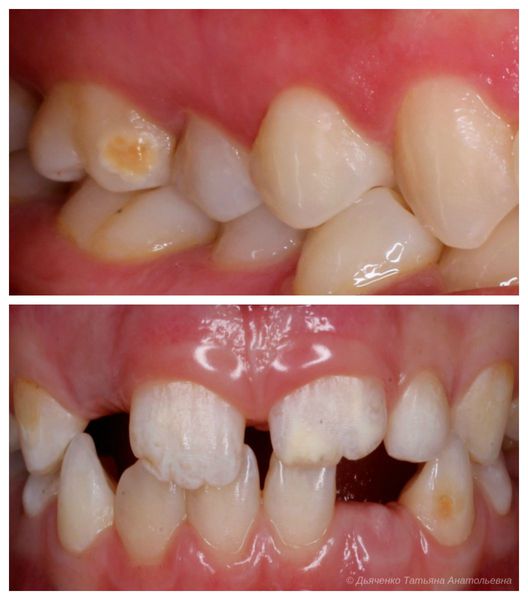
ДО И ПОСЛЕ
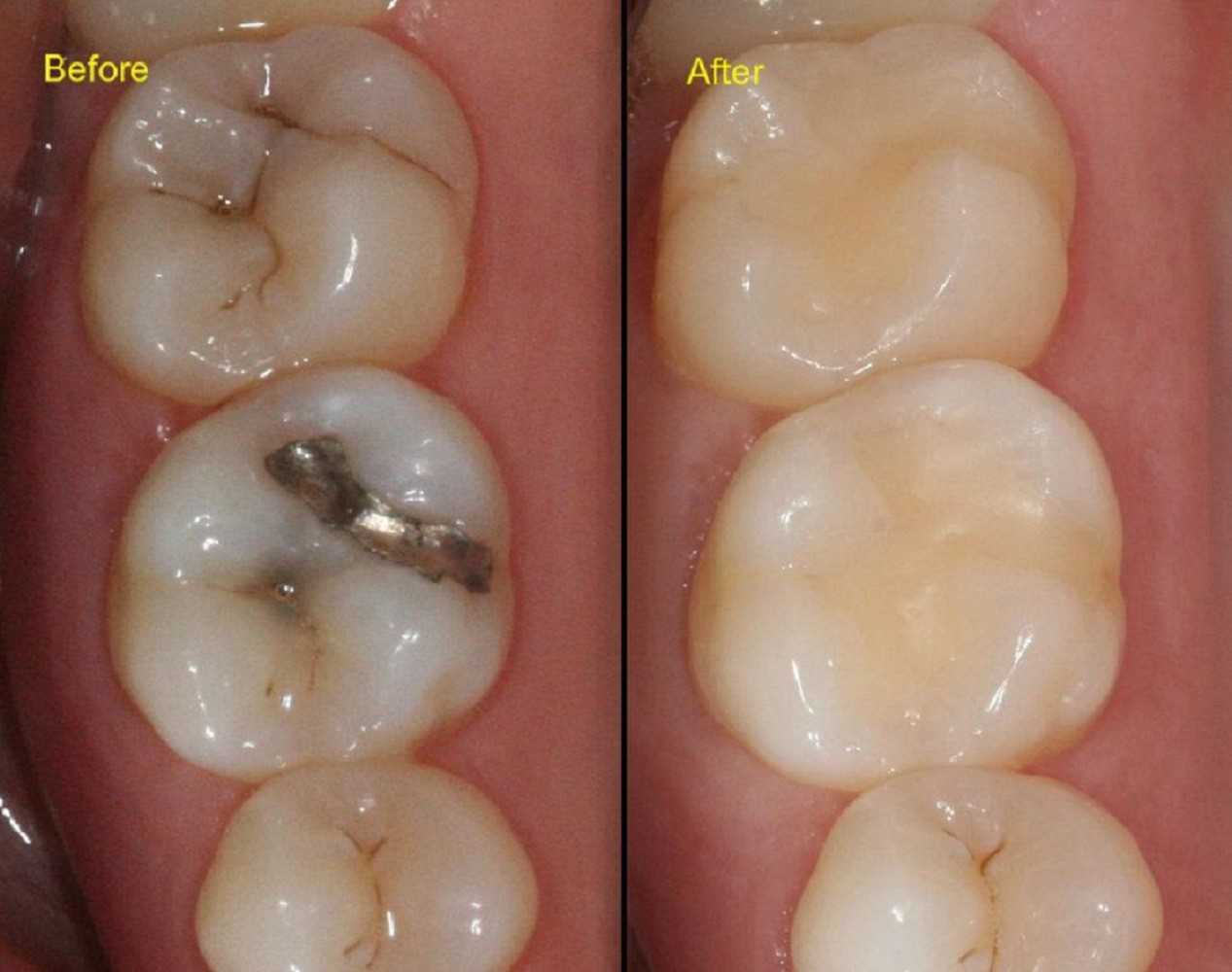
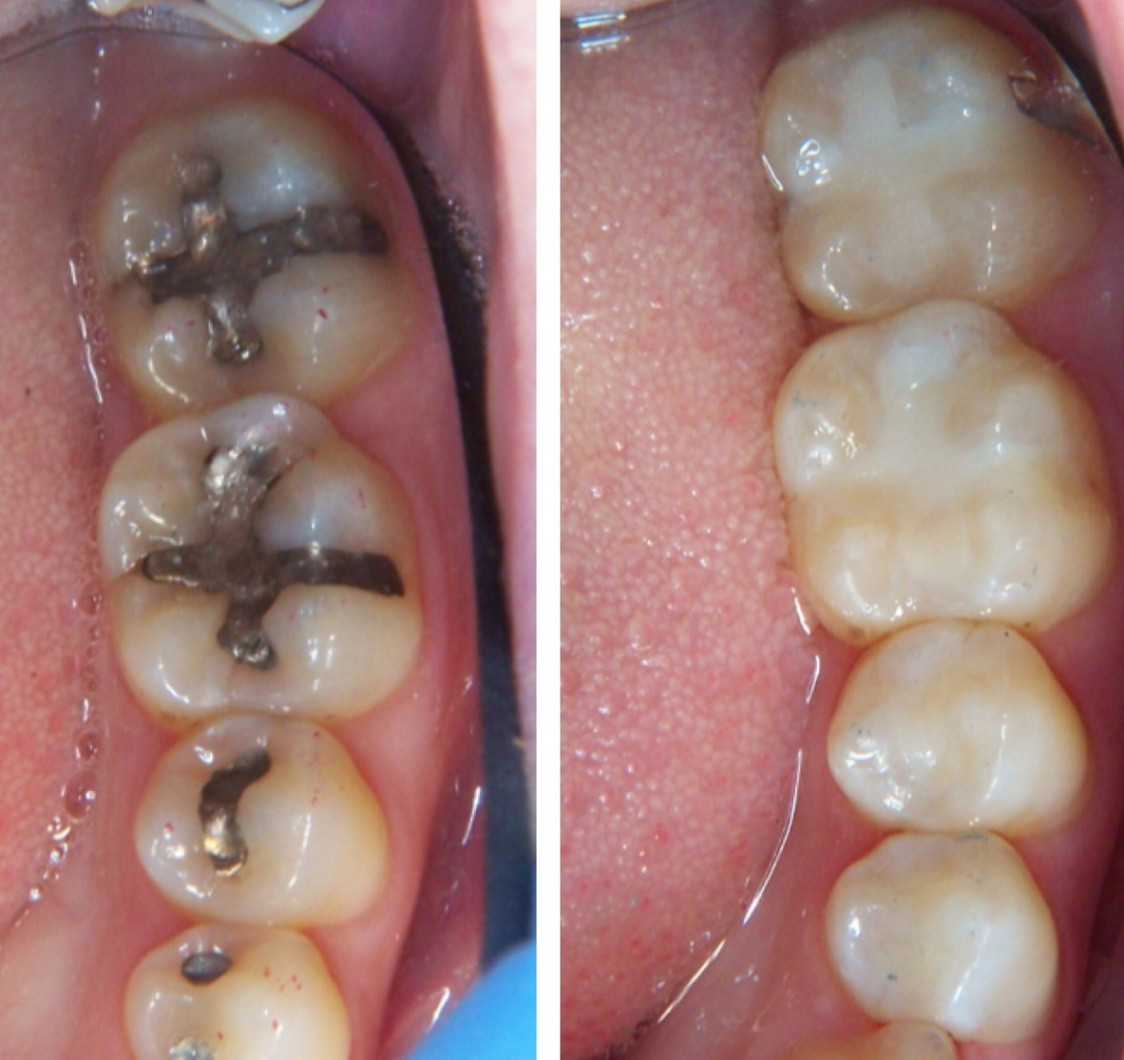
Отзывы о лечении кариеса молочных зубов (мнение)
- При начальном и поверхностном кариесе молочного зуба лечение эффективно на 98%. Но при этом за стоматологом остаётся право рекомендации, какой зуб нужно лечить обязательно, а какой уже «готовится» выпасть
- Не все родители соглашаются на местный наркоз, но современные методы анестезии позволяют не только обезболить рабочую область, но ещё и предотвратить последующие проблемы, в том числе и неосознанный страх перед дантистом
- Серебрение зубов – достаточно эффективный метод профилактики кариеса, но он имеет ряд противопоказаний, поэтому назначается далеко не всем детям
- Период реабилитации после лечения кариеса может затянуться на несколько месяцев. Самое сложно для родителя здесь – контролировать ополаскивание зубов после каждого приёма пищи
Лечение пульпита молочных зубов
Осложнённая форма кариеса, при которой поражение достигает нервных тканей зуба, называется пульпитом. Это довольно серьёзное заболевание, которое может привести к обширным воспалениям дёсен и дальнейшими проблемами уже с постоянными зубами.
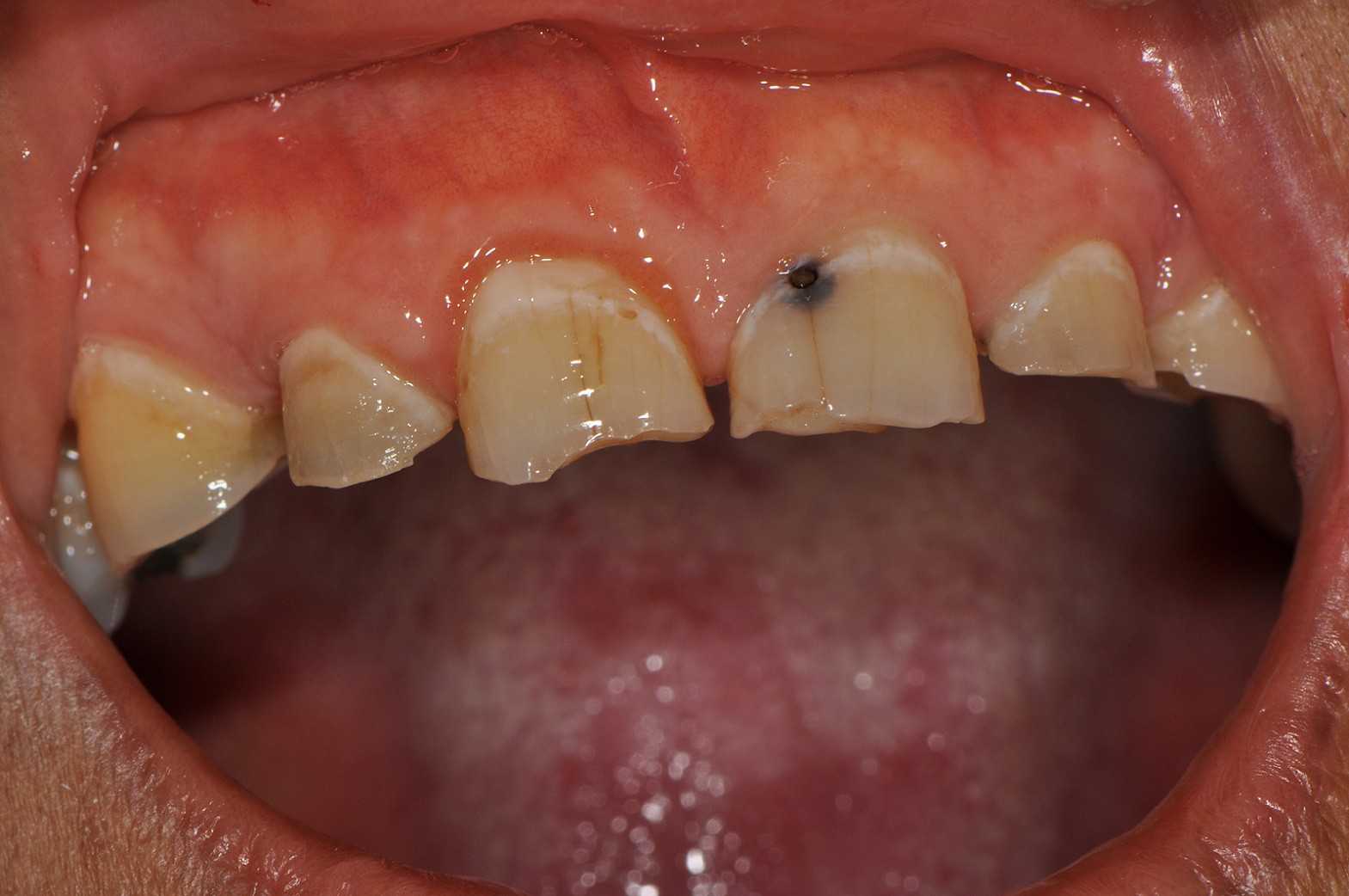
Диагностировать пульпит сложно только потому, что пульпа молочных зубов не так чувствительна, как у взрослых, и из-за этого ребёнок начинает жаловаться на боли уже на стадии серьёзного заражения. При этом неприятные ощущения могут возникать без контакта с пищей или напитками, и в таком случае нужно срочно обращаться к стоматологу.
Лечение пульпита молочных зубов возможно без хирургического вмешательства. Классический, он же – консервативный, метод предполагает деликатную очистку кариозного поражения эмали с возможной анестезией, для последующего наложения лечебной пасты и установки временной пломбы. После её снятия ставится постоянная пломба.
Современный метод лечения пульпита молочного зуба предполагает использование в промежуточной стадии электрофореза. К поражённым зубам крепятся электроды, с нанесённым препаратом, аналогичным гелям и пастам. И только после такого физиолечения стоматолог приступает к чистке и пломбировке зубов.
Важно: Электрофорез противопоказан детям с низким болевым порогом, сердечнососудистыми заболеваниями, бронхиальной астмой и индивидуальной непереносимостью препаратов, используемых в сочетании с электрическим током.
Если же названные методы оказываются малоэффективными, то лечение пульпита молочного зуба возможно только с помощью хирургического вмешательства. Операция довольно сложная и проводится в несколько этапов:
- Анестезия пульпы
- Вскрытие поражённой полости зуба
- Удаление пульпы
- Обработка тканей зуба антисептическими препаратами
- Пломбирование корневого канала
- Наложение лечебного геля или пасты
- Установка временной пломбы
Дальнейшие действия аналогичны процедурам среднего и глубокого кариеса. После удаления временной на зуб устанавливается постоянная пломба.
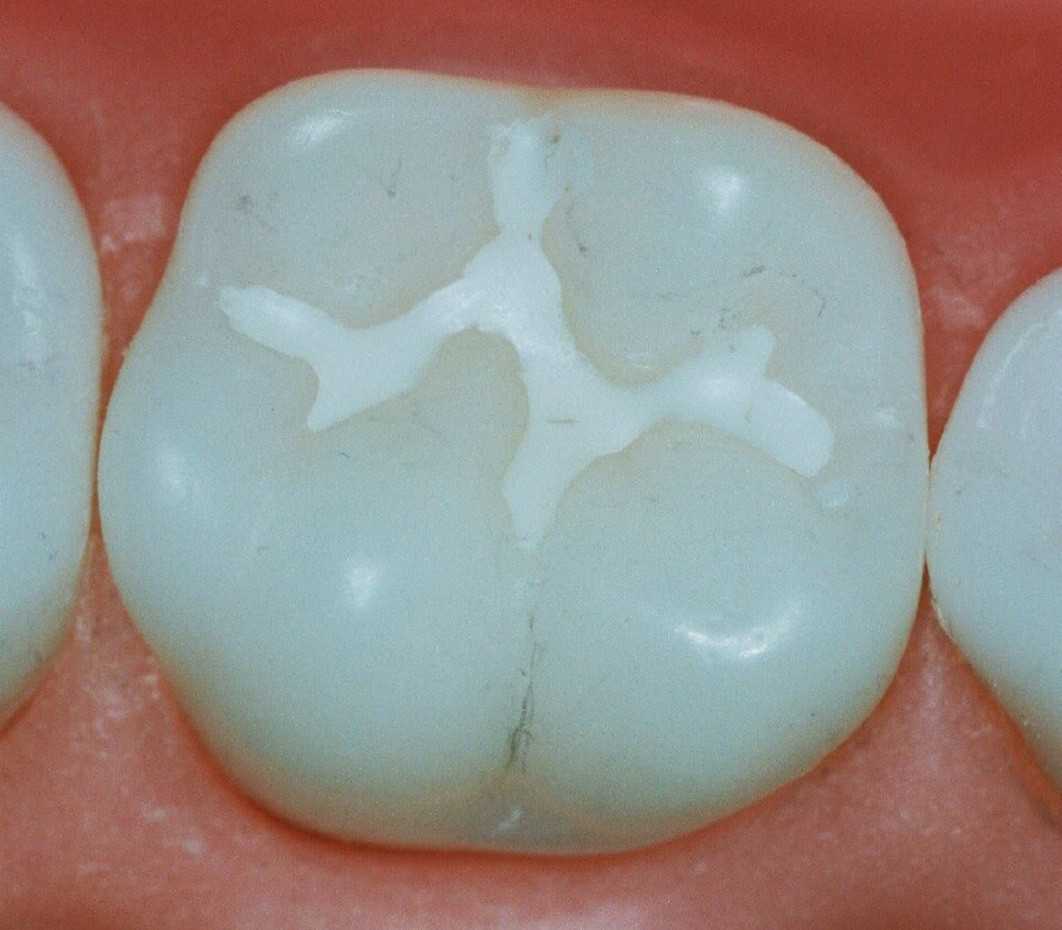
Бывают случаи, когда стоматолог решает сохранить пульпу молочного зуба, тогда в хирургии используется витальная и девитальная ампутация. Первый вариант подразумевает удаление коронковой части, но при этом сохранения корня пульпы.
Второй вариант – это мумификация здоровых клеток пульпы специальным раствором после обработки и удаления поражённого участка специальной пастой, устанавливаемой на 48 часов.
Отзывы о лечении пульпита молочных зубов (мнение)
Из-за сложности процедуры лечения пульпита молочных зубов, эта процедура часто становится причиной серьёзных обсуждения на форумах, посвящённых стоматологии. Исследовав наиболее популярные отзывы, можно сформулировать следующие выводы:
- Лечение пульпита у детей иногда проходит не в два этапа, а в три или даже в четыре, в зависимости от степени поражения. При хирургическом вмешательстве важно максимально обезболить саму пульпу перед непосредственной операцией
- В случаях запущенного пульпита родителям предлагают провести операцию под общим наркозом, если у ребёнка низкий болевой порог, отказываться от наркоза нет никакого смысла
- Сама операция по удалению пульпы редко превышает 5-7 минут, но при серьёзных поражениях процедура может затянуться и на полчаса. Ребёнка нужно подготовить к тому, что придётся долго сидеть в кресле
- После лечения нужно раз в месяц посещать стоматолога для профилактического осмотра
Лечение периодонтита молочных зубов
Периодонтит – частое осложнение при пульпите, вызванное несвоевременным лечением или травмой, полученной во время заболевания. Недуг представляет собой гнойное воспаление, развивающееся под корнем поражённого кариесом и пульпитом зуба. Бывает, как в острой, так и в хронической форме, в том числе и у детей.
Лечение периодонтита молочных зубов – процедура болезненная, долгая, и требующая, как от ребёнка, так и от родителей длительной подготовки и соблюдения строгих правил. Проходит операция в три этапа:
- Первый этап – это осмотр поражённого зуба, анестезия и высверливание кариозных полостей бормашиной. После этого отмершая пульпа удаляется, зуб обрабатывается антисептиком и оставляется открытым. Ребёнку назначается полоскание в течение 48 часов с последующим повторным приёмом
- Второй этап – это осмотр открытого зуба на целесообразность лечения. Если врач видит, что удаление не требуется, то в корневой канал вводится препарат и ставится временная пломба, чаще всего на 24 часа
- Третий и последний этап – удаление временной пломбы, прочистка каналов и установка постоянной пломбы
Если же на втором этапе лечить молочный зуб нет смысла, то врач принимает решение его ампутировать, поскольку серьёзное заражение может привести к плачевным последствиям.
Инновации в лечении молочных зубов (аналитика)
Буквально за последние 15 лет ведущими клиниками Европы, США и стран Азиатского региона были разработаны современные технологии, позволяющие диагностировать и лечить молочные зубы в считанные минуты. В ряд российских клиник инновационные разработки уже начали приходить, и для самых маленьких пациентов создаются самые комфортные условия лечения.
Наиболее эффективным способом диагностики проблем с молочными зубами станет трёхмерное сканирование, работающее по системе «CAD/CAM». В отличие от массивных и шумных томографов этот сканер напоминает аппарат для УЗИ, но при этом на экране монитора, который видит, и врач, и пациент, создаётся полноценная модель челюсти с детальным изображением имеющихся проблем.
Технологии лечения лазером постепенно вводятся и в детской стоматологии. Чаще всего лазерный луч используется для удаления среднего кариеса, поскольку поверхностный и начальный налёт на нежной детской эмали лучше удалять традиционно.
А озонотерапию большинство современных стоматологов относит к наиболее щадящему способу удаления кариеса на ранних стадиях. Этот практически бесшумный и безболезненный способ начал активно внедряться в российских клиниках относительно недавно, но именно в лечении молочных зубов такая методика всё чаще применяется отечественными врачами.
Реабилитация
После любой процедуры, связанной с лечением молочных зубов следует помнить о кратком курсе реабилитации, который должен неукоснительно соблюдаться маленькими пациентами под пристальным контролем взрослых. Это следующие пункты:
После любой операции следует воздерживаться от еды и питья в течение 1-2 часов
При установке временной пломбы налагается строгий запрет на жевательные резинки, твёрдую пищу и сладости
В зависимости от патологии, в течении нескольких месяцев стоматолог в рекомендательном порядке может посоветовать пропить курс витаминов
Профилактика
Лучший способ избежать визита к стоматологу с целью лечения или даже операции – это соблюдать правила профилактики заболеваний молочных зубов. Касается этот список, как детей, так и родителей, поскольку в детском возрасте невозможно самостоятельно контролировать исполнение каждого из пунктов.

К наиболее эффективным методам профилактики относятся:
- Регулярная и правильная гигиена полости рта. У ребёнка должна быть собственная зубная щётка с мягкой щетиной, процесс чистки желательно периодически контролировать
- Соблюдение диеты. Исключить злоупотребление сладостями, ограничить слишком твёрдую пищу и продукты, способные нанести вред чувствительной детской эмали
- Своевременное посещение стоматолога. Не считая регулярные осмотры дважды в год, обращаться к дантисту нужно при первых же признаках кариеса или других заболеваний
Короткие зубы – это аномалия, которая может быть врожденной или приобретенной, возникшей вследствие каких-либо патологических процессов в организме или в полости рта. Может распространяться на один зуб или сразу на весь ряд. Характерная черта – обнажение большого количества десны при улыбке – более 2 мм по высоте. Такой дефект, что вполне естественно, причиняет немалый психологический дискомфорт.
- Симптомы
- Причины
- Последствия
- Методы лечения
Симптомы проблемы
- зубы визуально кажутся короче,
- при улыбке обнажается десна больше, чем обычно, что сильно сказывается на эстетике,
- лицо может стать асимметричным, если речь идет о патологической стираемости коронок, при этом уменьшается нижняя треть лица,
- вокруг рта появляются морщины,
- верхняя губа при улыбке, как правило, значительно тоньше, чем верхняя.
Причины развития аномалии
- наследственные факторы и генетическая предрасположенность,
- повышенная стираемость эмали, в результате чего коронки становятся короткими,
- воспалительные процессы в десневых тканях, нарушение обменных процессов,
- слишком тонкая верхняя губа,
- чрезмерно большой размер уздечки губы, которая опять же перекрывает часть коронок передних зубов,
- гиперплазия десны, т.е. ее разрастание и закрытие большей части коронки.
Какие могут быть последствия
Проблема чаще всего проявляется исключительно с эстетической точки зрения – возникают психологические проблемы, пациент хочет исправить патологию как можно быстрее, особенно если она ярко выражена. То есть если зубы и десны здоровы, то такой дискомфорт – это единственное последствие проблемы.
Если же короткий размер коронок вызван аномальным строением зубов, проблемами с деснами, стираемостью эмали, то следствием такого состояния может стать неполноценное пережевывание пищи, что неизбежно приведет к проблемам с желудочно-кишечным трактом, преждевременное старение лица и появление глубоких морщин возле рта, общее ухудшение состояния зубов и даже их потеря.
Методы лечения
Метод лечения данной патологии подбирается исходя из причины, которая ее вызвала. Если зубы и десны в хорошем состоянии, то будет достаточно провести пластику десны или установить виниры, которые позволят удлинить коронковую часть. Если же присутствует воспаление, то тактика лечения должна быть идентична методам решения проблемы пародонтита. В любом случае потребуется визуальный осмотр, диагностика состояния зубов и десен с последующей разработкой индивидуального плана реабилитации.
Подрезание уздечки губы
Уздечка губы, как правило, очень короткая, что приводит к оголению зубов. Но в ряде ситуаций она, напротив, бывает чрезмерно длинной и буквально нависает на коронках. В такой ситуации размер коронок, естественно, становится меньше. Пластика уздечки позволит решить проблему – для этого проводится срезание части слизистой и ее ушивание. Процедура может быть проведена практически в любом возрасте. Обязательно используется местная анестезия.
Пластика десны
Врач визуально удлиняет зубы за счет подрезания десны и изменения положения десневого контура. Операция допустима только на здоровых деснах и зубах. Одновременно может потребоваться провести процедуру реминерализации, поскольку часть зубов, которая находится под деснами, более восприимчива к внешним механическим воздействиям. Если же проводилось подрезание большого объема слизистой, дополнительно потребуется провести микропротезирование с помощью виниров или люминиров.
Виниры и люминиры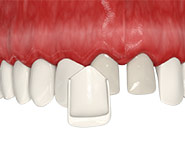
Тонкие накладки позволяют скорректировать многие дефекты зубного ряда эстетического характера. Микропротезы создаются из керамокомпозита, керамики или диоксида циркония. При наличии коротких зубов они позволяют изменить их высоту, но только во фронтальной части ряда, поскольку на боковых жевательных элементах они попросту отколются. Протезирование часто совмещается с пластикой десневого контура.
Патологически маленький рот – микростомия: почему возникает аномалия и как в стоматологии решается эта проблема
Явление патологического уменьшения ротового отверстия в ряду стоматологических заболеваний встречается не сильно часто, однако представляет довольно серьезную проблему для пациента. Есть несколько причин, по которым можно столкнуться с патологией: среди них есть как врожденные, так и приобретенные. В этой статье разберемся, почему возникает микростомия и какие методы лечения предлагает сегодня медицина.
Микростомия – что это такое

Микростомия (от лат. micro – «маленький» и stoma – «рот») – это патологические изменения в мягких тканях рта и щек, приводящие к значительному сужению ротового отверстия, неспособности его широко открывать и связанные с этим нарушения.
Микростомия бывает врожденной, когда ребенок уже рождается с патологией, развившейся в перинатальном периоде, а бывает и приобретенной вследствие различных заболеваний или обстоятельств, о которых ниже. Второй сценарий встречается гораздо чаще.
Часто еще можно встретить такое понятие, как» микростома». Так называется патологически суженная ротовая щель, тогда как микростомией – сама патология, характеризующаяся образованием микростомы.
Сужение рта происходит из-за образования келоидных рубцов на коже вокруг рта и изнутри на слизистой. По сути, происходит стягивание тканей в узлы, сокращение и потеря эластичности. Рот уменьшается в размерах, значительно сокращается его диаметр при открывании.
По каким признакам определяется микростомия
Если патология врожденная, то ее сразу после родов визуально определяет неонатолог при осмотре младенца. В иных случаях это также заметно внешне по изменению размеров рта. Также к ним добавляются следующие признаки:

- непропорциональное изменение лица,
- огрубление участков слизистой вокруг ротовой мышцы,
- трудность в открывании рта,
- проблемы с приемом пищи, зеванием, речью,
- нечеткость речи, связанная с невозможностью четко произносить звуки,
- пища выпадает при жевании, постоянно течет слюна,
- деформация челюстей, смещение и искривление зубов из-за долго существующих келоидных рубцов, что обезображивает лицо пациента.
При микростомии, возникшей в детстве, но при изначально нормальном строении члюстно-лицевого аппарата, со временем происходят негативные изменения, проявляются все выше перечисленные симптомы.
«Образование рубцов приводит к негативным изменениям тем больше, чем дольше пациент живет с патологией. После несчастных случаев и заболеваний, приведших к сужению рта, раннее обращение к врачу для коррекции дает больше шансов на удачный исход. Есть удачные примеры улучшения внешнего вида, возвращения функций и восстановления рта и поврежденных зубов с помощью современных протезов», – отмечает челюстно-лицевой хирург
Какие причины лежат в основе развития патологии
Среди причин врожденной микростомии системные нарушения в организме матери при вынашивании беременности или сбой в развитии плода. Предпосылками к развитию микростомии в иных случаях становятся:
- хроническая травма, длительное грубое механическое воздействие на кожу губ и слизистой рта,
- ошибки при пластических операциях на лице,
- последствия хирургического удаления раковых и доброкачественных опухолей в этой области, вмешательства при лечении остеомиелита,
- гнойные заболевания полости рта во фронтальном отделе, хронические язвенные поражения слизистой,
- сильный химический или термический ожоги лица, стягивающие кожу,
- склеродермия – нарушение кровоснабжения в тканях и их патологическое уплотнение,
- туберкулезная волчанка – заболевание, характеризующееся некротическим поражением кожи лица.

Механизм аномалии известен: соединительная ткань разрастается и образует плотные валики с неправильной структурой – келоидные рубцы.
Наиболее важные процессы развития лица и челюстей у эмбриона происходят между 4-й и 10-й неделями внутриутробного периода. В это время формируется внутренние и поверхностные структуры полости рта, костей и зачатки зубов. Так как никаких профилактических мер против возникновения врожденной микростомии не существует, то важно подходить ответственно к вопросам планирования и вынашивания беременности и общего здоровья женщины.
Современный подход к лечению заболевания
Пациенты с микростомией вследствие этой патологии неизбежно сталкиваются с другими серьезными проблемами. Помимо внешних изменений невозможность полноценно открыть рот приводит к сложностям в питании, чистке зубов, быстрому развитию стоматологических заболеваний зубов и десен, невозможности полноценно их лечить, ранней потере зубов и необходимостью их восстанавливать съемными протезами.

По этой причине врачи-стоматологи сходятся во мнении, что наиболее эффективным методом лечения таких пациентов становится изначальная хирургическая операция по расширению ротового отверстия и последующее протезирование. Возможно также протезирование с использованием особых моделей протезов без операции.
Хирургическое вмешательство для восстановления размеров рта показано тем пациентам, у кого микростомия появилась из-за обширных ожогов или гнойных заболеваний лица. Проводится операция под общей анестезией по двум техникам.
1. По А.И. Евдокимову (под буквой А на рисунке):
- с обоих уголков рта по спайкам производят разрезы,
- иссекают образованные рубцы,
- отделяют внутреннюю часть губ (слизистую) от кожи и мышцы с обеих сторон на расстояние нормального открывания рта,
- снаружи делают разрезы 1–1,5 см. только кожи и мышцы, не доходя до слизистой. Разрезы становятся продолжением рта,
- слизистую выворачивают на рассеченные края и фиксируют швами, формируя контур и кайму губ.
2. По Г.А. Васильеву (под буквой Б на рисунке):
- если слизистая эластичная и подвижная, то сначала в углах рта ее изнутри отделяют от кожи, оставляя в связи с обеими губами,
- производят разрез, увеличивающий рот,
- после отделенную слизистую выворачивают наружу и с каймой натягивают на отдаленный край, подшивают.

Однако операцию провести нельзя, если образование рубцов – это следствие хронических заболеваний (туберкулезной волчанки или склеродермии). Она будет неэффективна и бесполезна, так как со временем рот примет прежнюю форму.
При необходимости протезирования у пациентов с микростомией применяют особые конструкции протезов. Обычные не подходят из-за сложностей изготовления (даже изготовить слепки в условиях незначительного открывания рта практически невозможно), трудностей привыкания и частых поломок, осложнений при их ношении (появлении экзостозов, натирания, воспаления).
Какая конструкция протеза будет предложена пациенту, зависит от степени патологии и эластичности мягких тканей. При сильных дефектах возможно использование разборных или складных конструкций. Но могут применяться и цельные конструкции. Слепки в этом случае изготавливаются по частям или с помощью восковой или трансформирующейся ложки 1 , а базис самого протеза укрепляется армирующим компонентом во избежание поломки 2 . Разборные предполагают введение конструкции в рот по частям и соединение их воедино уже во рту центральной передней частью.

Сегодня доступны передовые методы диагностики для создания удобных зубных протезов даже в сложных случаях. Подробнее об этом читайте в материале «Цифровая диагностика при создании зубных протезов: современные технологии и комплексный подход».
Однако, чем дольше человек живет с патологией, тем сложнее проводить ортопедическое лечение. И часто таким пациентам в возрасте, к сожалению, очень трудно или почти невозможно подобрать и изготовить подходящее устройство.
1 Ижнина Е.В. и др. Стоматологическая ложка-трансформер для получения анатомических оттисков верхних челюстей у пациентов с микростомией. – 2017.
2 Карасева В.В. Опыт использования армирующей кварцевой сетки для ортопедической реабилитации пациентки с микростомией // Проблемы стоматологии. – 2014.
У меня губы выглядят тоже как обожженные и опухшие, но травм и ожогов не было, рот нормально открывается. Конечно трескаются губы, болят, но на микростомию непохоже. что это может быть?
Описанные симптомы подходят под описание такого заболевания, как хейлит. Оно имеет разновидности и может оборачиваться серьезными осложнениями. Причины у него тоже различны. Чтобы выяснить, почему развилась патология и как ее лечить, нужно обратиться за точной диагностикой к стоматологу-терапевту. Прочитать подробнее о хейлите можно в нашей тематической статье.
Читайте также:

