Общие принципы лечения заболеваний пародонта
Опубликовано: 24.07.2024
Официальный сайт Ст оматологической А ссоциации Р оссии
А.И. Грудянов, И.Ю. Александровская
ПЛАНИРОВАНИЕ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА
"Медицинское информационное агентство" Москва 2010
П37 Планирование лечебных мероприятий при заболеваниях пародонта. - М.: ООО "Медицинское информационное агентство", 2010. - 56 е.: ил.
Заболевания пародонта отличаются крайне высокой распростра-ненноствю, многообразием клинических проявлений и зачастую различным характером течения и прогноза в зависимости от ряда местных и внутренних факторов. В этой связи планирование лечебных вмешательств является сложным вопросом не только для молодых специалистов, но и для опытных врачей.
В представленном издании осуществлена попытка создания алгоритма действий специалистов с использованием как известных и хорошо зарекомендовавших себя средств и методов, так и новейших, с учетом индивидуальных особенностей конкретного пациента.
УДК 616.314-085 ББК 56.6
Александровская И.Ю., 2010 © Оформление. ООО "Медицинское информационное агентство", 2010
Все права защищены. Никакая часть данной книги не может быть воспроизведена в какой-либо форме без письменного разрешения владельцев авторских прав.
Оглавление
Глава 1. Принципы лечения заболеваний пародонта
Глава 2. Начальное лечение
Глава 3. Хирургическое лечение
Глава 4. Поддерживающая терапия.
Введение
Лечение заболеваний пародонта является одной из наиболее сложных задач современной стоматологии в силу крайнего многообразия клинических проявлений, причем не только у разных пациентов, но зачастую и у одного пациента с патологией различных участков зубных рядов. Именно поэтому, несмотря на заметный прогресс в изучении этиологии и патогенеза воспалительных заболеваний пародонта, стратегия лечебных мероприятий, их последовательность и эффективность в каждом конкретном случае часто представляют серьезную проблему, а предлагаемые стандарты лечения оказываются весьма условными.
Тем не менее в данной работе нами предпринята попытка обобщения накопленного отечественного и мирового опыта систематизации и описания последовательности выполнения огромного количества предложенных для этих целей средств и методов в соответствии с принятой в нашей стране систематикой заболеваний пародонта.
Еще недавно было принято выделять 3 этапа комплексного лечения воспалительных заболеваний пародонта:
1) начальное лечение (предварительная терапия);
2) хирургическое лечение (основное лечение);
3) поддерживающее лечение (поддерживающая терапия).
В 2003 г. Питер Феди в известной "Пародонтологической Азбуке" предложил четвертый этап в виде реставрационной терапии (Fedi F. Peter, 2003), а в 2008 г. Герберт Вольф предложил в качестве самостоятельного "нулевой этап" - экстренное лечение (Wolf F. Herbert, 2008) 1 .
Глава 1
ПРИНЦИПЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Течение воспалительных заболеваний пародонта пред-J1 полагает соблюдение общемедицинских принципов.
I. Комплексность:
а) использование комплекса местных лечебных воздействий (консервативных, хирургических, ортопедических, ортодонтических), направленных на восстановление структуры и функции пародонта и на достижение максимального косметического эффекта;
б) взаимодействие врачей-стоматологов с врачами других специальностей в целях дополнения эффекта местных вмешательств устранением или минимизацией общих метаболических влияний на состояние пародонтального комплекса (т.е.сочетание местного и общего лечения).
II. Индивидуальность: необходимо проводить детальный анализ формы и тяжести поражения пародонта, особенностей его клинического течения у конкретного пациента, а также характера сопутствующей патологии (при ее наличии), состояния реактивности тканей ротовой полости и организма в целом.
III. Последовательность, лечение воспалительных заболеваний пародонта строится как поэтапная терапия, что предусматривает обоснованный выбор лечебных методов и средств воздействия на каждом этапе лечения. То есть речь идет об алгоритме лечебных воздействий. Это очень важно, поскольку часто именно нарушение этапности приводит к отрицательным результатам лечения пародонтита. Однако именно индивидуальность клинической картины часто становится причиной коррекции общепринятого алгоритма.
IV. Систематичность, в целях профилактики обострения воспалительного процесса необходимо проведение повторных курсов лечения, т.е. поддерживающей терапии. Интервалы между курсами лечения определяются индивидуально на основании наблюдения клинической динамики после первого курса лечения и зависят от тяжести и клиники процесса у конкретного пациента.
V. Взвешенность и сбалансированность: выбор средств и методов лечения должен быть полным, обоснованным и взвешенным, учитывать форму и степень тяжести процесса, индивидуальные особенности пациента. В принципе этот момент предполагает необходимость со стороны специалиста (причем, как правило, группы специалистов) решить самый насущный для врача и, конечно, для пациента вопрос: какой результат можно получить в идеале и какой ценой (рис. 1.1).
Для того чтобы дать более подробную характеристику "принципа комплексности" лечения, следует сказать, что оно может быть не только местным или общим, но и, по характеру воздействия, этиотропным, патогенетическим, симптоматическим, а в зависимости от используемых методов - терапевтическим, хирургическим, ортопедическим и т.д.
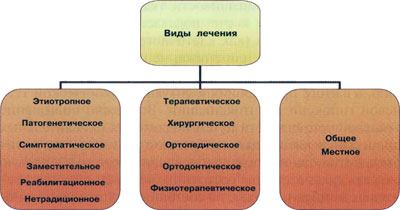
Рис. 1.1. Виды лечения заболеваний пародонта
Этиотропная терапия направлена на устранение причины болезни.
Поскольку сегодня обязательным причинным фактором воспалительно-деструктивных поражений пародонта признан микробный (ВОЗ), то все средства и методы, позволяющие устранить или ослабить его влияние, и составляют этиотропный комплекс. Это:
- непосредственное удаление биопленки и твердых зубных отложений - носителей биопленки;
- использование средств, подавляющих как созревание биопленки, так и степень ее патогенного влияния на ткани, - антисептиков, а при необходимости - антибиотиков;
- обучение гигиене полости рта, контроль за тщательностью ее проведения, что является как самостоятельным методом профилактики, так и обязательным атрибутом на всех этапах лечения воспалительных заболеваний пародонта.
Патогенетическая терапия основана на воздействии на механизмы развития ответной воспалительной реакции на микробный налет, или биопленку. Выбор метода патогенетического воздействия зависит от того, на какое звено патогенеза воспаления намерен воздействовать врач: либо это снижение восприимчивости тканевого комплекса к токсическим агентам за счет подавления активного общего и местного ответа (как клеточного, так и гуморального), либо устранение или снижение токсических реакций окисления, выполняющих изначально защитную функцию, а в итоге приводящих к ситуации хронической тканевой гипоксии и интоксикации. Возможно повышение тканевой устойчивости путем подавления окислительных процессов в клеточных мембранах с помощью как анти-оксидантов, так и гипоксантов, влияние которых в первую очередь сказывается на состоянии билипидного слоя клеточных мембран, а также на состоянии митохондриально-го аппарата. Целесообразно использовать средства, подавляющие нарушенные в условиях хронического воспаления процессы образования простагландинов и токсичных форм лимфоцитов. Показаны и средства, обеспечивающие функциональную активность нейтрофилов, адекватную силе повреждающего фактора. Важным и не до конца изученным вопросом является возможность воздействия на цитокиновую систему, причем как на функциональное состояние первичного продуцента (макрофагов, лимфоцитов, моноцитов), так и на его последующее образование, в первую очередь за счет усиления самостимулирующей, или аутокринной, ветви в целях своевременного и адекватного увеличения противовоспалительных форм.
Безусловно, важны средства и методы, позволяющие восстановить или улучшить состояние главных метаболических тканевых источников. С этой целью и предлагают следующие группы препаратов:
- нестероидные противовоспалительные средства;
- стероидные противовоспалительные средства;
- препараты, препятствующие снижению напряжения и утилизации кислорода в тканях и закислению тканевой среды;
- средства, улучшающие гемоциркуляцию;
Симптоматическая терапия направлена на устранение и ослабление отдельных симптомов заболевания, причиняющих больному страдания:
- средства для купирования повышенной чувствительности шеек и корней зубов;
Примером как заместительной, так и реабилитационной терапии может служить ортопедическое лечение.
Нетрадиционная терапия (например, гомеопатия) применяется при лечении заболеваний пародонта в случаях, когда применение традиционных средств терапии невозможно в связи с аллергией или тяжелым сопутствующим заболеванием, а также при отсутствии чувствительности микрофлоры к препаратам, обычно используемым в паро-донтологии.
Способы введения лекарственных веществ в пародонто-логии, по сути, те же самые, что и в общей медицине, но с небольшими исключениями:
- инстилляции - введение в пародонтальный карман (рис. 1.2);
- аппликации (рис. 1.3);
- инъекции (рис. 1.4);
- физические методы (электрофорез, фонофорез, магнитофорез);
- традиционные методы введения - per os и внутримышечно;
Субгингивальное введение подразумевает использование "доставляющих" систем, которые обеспечивают большую концентрацию лекарственных средств непосредственно в очаге поражения. К ним относятся: тетрациклиновые и хлоргексидиновые нити, доксициклиновые полимеры, самоклеящиеся пленки "Диплен-дента", ПериоЧипы и т.д.
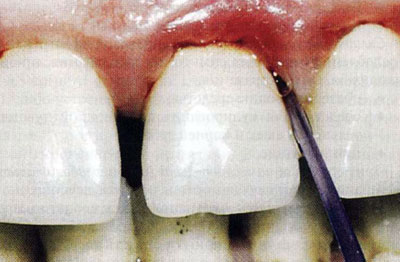
Рис. 1.2. Инстилляции
Рис. 1.3. Самоклеящиеся пленки "Диплен-дента"
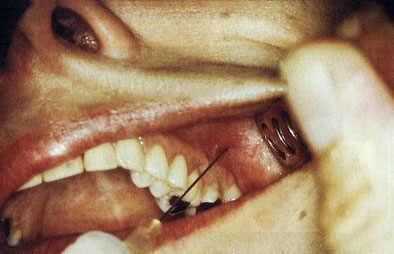
Рис. 1.4. Инъекции
Участок вмешательства при лечении пародонтита обычно закрывают пародонталъной повязкой - Periodontal Pack, Сое Pack, Voco Pack, Septo Pack. Когда необходимы наложение повязки на длительное время и визуальный контроль над течением раневого процесса (например, при
мукогингивальных операциях), используют светоотверж-даемую прозрачную повязку Barricade.
Самоклеящиеся пленки "Диплен-дента" с различными лекарственными включениями можно применять в качестве самостоятельного лечения, а также использовать в виде пародонтальной повязки для удержания введенных в карман или на краевой пародонт композиций из антисептиков, антибиотиков и противовоспалительных препаратов в более высокой, нежели в составе пленок, концентрации.
В данной работе вопросы имплантации, ортодонтиче-ского и ортопедического лечения - как вполне самостоятельные разделы стоматологии, а также весьма сложные и объемные - мы решили не затрагивать. Но при планировании пародонтологического лечения нужно учитывать необходимость перечисленных вмешательств. Поскольку не вызывает сомнений, что нарушения прикуса являются одной из причин травматической окклюзии, ортодонтическое лечение зачастую (до 30 %) является одним из обязательных этапов терапии пародонтита. Однако в таких случаях проблема состоит в другом: проводить ортодонтическое лечение можно только после предварительного лечения пародонтита и проведения регулярных поддерживающих курсов на этапах активного ортодонтического лечения и в период ретенции, причем при строгом соблюдении этапов как местной противовоспалительной терапии, так и проведения хирургических вмешательств, в частности коррекции мягких тканей преддверия полости рта, в соответствии с разработанным специалистами алгоритмом лечебных этапов (Кулаков А.А., Калюжный А.Б., 2006).

Рис. 1.5. Магнитно-резонансная томография нижней челюсти
Характерно, что, планируя ортодонтическое лечение при пародонтите, врачу-ортодонту, кроме решения своих сугубо ортодонтических проблем, необходимо самым внимательным образом учитывать анатомо-топографические особенности зубочелюстной системы пациента: количество костной ткани в области каждого зуба; толщину слизистой оболочки; наличие и выраженность кортикальной пластины. На сегодня максимальную, хотя и неполную, информацию по этому вопросу позволяет получить магнитно-резонансная томография (рис. 1.5).
1 "Экстренное лечение" нами было включено в качестве самостоятельного подраздела "начального лечения".
8.3. Принципы лечения заболеваний пародонта
Лечение заболеваний пародонта строится на принципах индивидуального подхода к каждому больному с учетом данных общего и местного статуса. В связи с этим оно всегда должно быть комплексным. В плане лечения следует предусмотреть методы и средства, направленные на устранение симптомов заболевания, нормализацию состояния тканей пародонта и воздействие на организм больного в целом. Кроме этого, в комплексной терапии необходимо соблюдение правильной последовательности применения различных методов и средств.
Общая схема терапевтических мероприятий при заболеваниях пародонта:
• удаление микробного налета и предотвращение его образования на по-верхности зуба;
• снятие минерализованных отложений;
• качественная санация кариозных дефектов с восстановлением межзубных кон-тактов;
• выравнивание окклюзионных поверхностей зубов путем избирательного пришлифовывания;
• ликвидация функциональной перегрузки отдельных групп зубов;
• устранение аномалий прикрепления мягких тканей к костному остову лица, вредных привычек;
• по показаниям ортодонтическое лечение;
• лечение имеющихся заболеваний органов и систем организма ребенка соответствующими специалистами;
• использование медикаментозных и других средств и методов, воздействующих на патогенетические звенья воспаления в пародонте;
• применение средств, усиливающих защитно-приспособительные механизмы и стимулирующих регенерацию (общеукрепляющее лечение, иммунокорригирующая терапия, средства неспецифической и специфической гипосенсибилизации, повышение реактивности организма, стимулирование остеогенеза);
• общегигиенические мероприятия — гигиена полости рта, соблюдение режима питания, труда, отдыха, здоровый образ жизни.
Лечение катарального гингивита предусматривает устранение местных раздражающих факторов, обучение правильной чистке зубов и контроль за ее качеством с использованием красителей, рекомендации по выбору средств гигиены, профессиональную гигиену и проведение противовоспалительной терапии.
Очень важное значение имеет качество удаления зубного налета: бляшку необходимо удалять не только с вестибулярных и оральных поверхностей, но и с контактных — с помощью дополнительных предметов гигиены. Контроль гигиены полости рта следует проводить в каждое посещение больного, но не реже чем через 5, 10, 20 дней.
Для местной противовоспалительной терапии катарального гингивита наиболее широко используют препараты из лекарственных трав для аппликаций, ванночек и полосканий: ромазулан, 2 % раствор календулы, имманиновую мазь и 1 % спиртовой раствор новоимманина (зверобой), коланхоэ (сок и мазь), 0,2 % раствор сальвина (шалфей), хлорофиллипт (1 % спиртовой раствор), настойки эвкалипта (10 %), чистотела (30 %), препараты прополиса (5 % спиртовой раствор), мазь «Пропосол», хлоргексидин (0,06 % раствор), галаскорбин, метацил, мундизал-гель, гель «Метрогил-дента».
При затяжном течении гингивита применяют средства, подавляющие простейших: трихопол (метронидазол), трихомонацид (1 % раствор), фуразонидол, цитраль (раствор 1:1000), клион, клиостом.
Жидкие противовоспалительные средства используют после чистки зубов в течение 7—10 дней, аппликации проводят после высушивания десневого края. При катаральном воспалении удается более быстро добиться нормализации окраски десны и прекращения кровоточивости во время чистки зубов с помощью повязок, накладываемых на десневой край на 2—3 ч. Для повязок используют различные медикаменты: например, эмульсии гидрокортизона и масла шиповника поровну по 2—3 капли, окиси цинка до получения пасты. Перед наложением на десну к пасте добавляют немного порошка искусственного дентина. Можно пользоваться повязкой из смеси официнальной гепариновой мази с водным дентином, замешанными до консистенции пасты, и многими другими антибактериальными и противовоспалительными средствами. Окись цинка способствует уменьшению отека; гидрокортизон обладает выраженным противовоспалительным действием, масло шиповника — ке-ратопластическое средство, содержащее различные витамины, бальзамы; гепарин нормализует микроциркуляцию в тканях пародонта.
Физические методы лечения применяют после стихания острых воспалительных явлений. К ним относятся гидротерапия, электрофорез лекарственных веществ, содержащих кальций, витамина С с рутином, пальцевой массаж.
Внутрь назначают препараты кальция и комплекс антигеморрагических витаминов (аскорутин, декамевит и др.) в течение 1 мес. В пищевом рационе должны преобладать белки, витамины, рекомендуют твердую пищу.
При различных заболеваниях органов или систем одновременно с местным воздействием проводят лечение детей у соответствующих специалистов.
Критериями эффективного лечения служат следующие показатели: исчезновение неприятных субъективных ощущений, отрицательная проба Шиллера—Писарева, удов-летворительное состояние гигиены полости рта, отсутствие кровоточивости десен, а также зубодесневых карманов, признаков резорбции межзубных костных перегородок при осмотре через год и более.
Лечение язвенного гингивита во многом зависит от местного применения антибактериальных препаратов. После постановки диагноза в первое посещение начинают активную терапию. Прежде всего тщательно обрабатывают полость рта рыхлыми ватными тампонами с антисептическими препаратами (все растворы должны быть теплыми). Для обезболивания десны можно использовать аэрозоль лидокаина, ксилестезин и др.
После обезболивания аккуратно и тщательно снимают мягкий налет и зубной камень, затем чистым экскаватором удаляют некротизированные ткани и снова полость рта промывают теплым раствором антисептиков и делают аппликации с одним из следующих препаратов: с растворами ферментов и антибиотиков, мазями «Клиостом» (метронидазол), «Лизо-6" (лизоцим, пиридоксин), мазью с антибиотиками и антисептиками (неомициновая, линкомициновая мази). Рекомендуют делать в домашних условиях ротовые ванночки с противовоспалительным средством в течение 2— 3 мин после чистки зубов. Можно рекомендовать сосание таблеток сибедина (хлоргексидин + аскорбиновая кислота), что создает достаточно долгий контакт поверхности слизистой оболочки с лекарственным средством и стимулирует слюноотделение.
Общее лечение включает антибиотики в таблетках, препараты кальция, анальгетики, комплекс витаминов (аскорбиновая кислота, аскорутин). Физические методы лечения — облучение светом гелий-неонового лазера или КУФ, орошение растворами лекарственных веществ. Диета должна быть полноценной
по составу и нераздражающей. Рекомендуется обильное питье. Горячая пища исключается.
Полная эпителизация наступает на 3—7-й день в зависимости от тяжести и распространенности процесса.
Лечение гипертрофического гингивита зависит от формы и стадии заболевания, начинается с выявления этиологического фактора и воздействия на очаг пролиферации десны. Однако обязательным остается тщательное удаление зубной бляшки и камня. При наличии патологии прикуса показано ортодонтическое лечение.
В начальной стадии фиброзной формы после устранения этиологических факторов назначают рассасывающие средства — гепариновую мазь, электрофорез или фонофорез гепарина, лидазы, гиалуронидазы, при незначительной гипертрофии — электрофорез 5 % раствора йодида калия, гидротерапию.
При фиброзной форме гипертрофического гингивита I—II стадии показана склерозирующая терапия следующими средствами: 30 % водный раствор салицилата натрия, 65 % раствор глюкозы, 0,1 % раствор новэмбихина и др. Склерозирующий раствор вводят от вершины к основанию сосочка в количестве 0,1—0,2 мл (до побледнения сосочка). После 2—3 инъекций заметны уплотнение сосочков и уменьшение их объема.
При отечной и смешанной формах вначале проводят противовоспалительную терапию лекарственными растениями, а также мазями (бутадиеновая — 5 %, ацетилсалициловая — 3 %, гепариновая). Физиотерапевтические методы включают гидротерапию, все виды массажа, электрофорез и КУФ. Противовоспалительные средства обычно применяют в течение недели. После снятия воспаления при отечной и смешанной формах, а также при фиброзной форме III стадии показана гингивэктомия. После остановки кровотечения накладывают твердеющую повязку с мазью «Гиоксизон» и окисью цинка, повязки «Септопак», «Воко-пак». На соседнем участке оперативное вмешательство осуществляют не ранее 7—10 дней.
У молодых людей в пре- и пубертатном периоде хирургическое иссечение сосочков не показано, поскольку после нормализации гормонального статуса конфигурация десневого края почти всегда восстанавливается. При гипертрофическом гингивите, вызванном умышленным приемом лекарственных средств, стоматолог по согласованию с психиатром проводит гигиеническое обучение пациента, профессиональную чистку зубов, назначает противовоспалительную терапию. Гингивэктомия показана при тяжелой степени гингивита по окончании курса лечения препаратами, вызвавшими гиперплазию десны.
Критерии эффективности лечения — нормальная величина, цвет и консистенция десневых сосочков, отсутствие зубодесневых карманов, изменений в костной ткани альвеолярных отростков и рецидивов в течение нескольких лет. Наличие сла-бовыраженных воспалительных явлений в краевом пародонте после гингивэктомии следует считать вполне удовлетворительным исходом лечения гипертрофического гингивита.
Выбор методов и средств лечения пародонтита определяется особенностями его клинических проявлений и тяжестью процесса. В отличие от гингивита в комплексном лечении пародонтита основным является оперативное вмешательство, направленное на устранение пародонтального кармана, стимуляцию репаративных процессов.
В лечении хронического пародонтита независимо от тяжести процесса необходимы санация полости рта; удаление зубных отложений, обучение гигиене полости рта и контроль за качеством чистки зубов. К другим лечебным мероприятиям можно приступать только после усвоения ребенком навыков по уходу за полостью рта.
При местном лечении детей с ограниченным пародонтитом после устранения активнодействующей причины проводят противовоспалительную терапию. Патологические карманы промывают из шприца растворами трихопола (к метронидазолу добавляют каплю хлоргексидина или дистиллированной воды), хлоргексидина, ферментами, клиостомом (в виде инстилляции на 7—10 мин). Медикаментозную обработку карманов проводят в 2—3 посещения, затем используют хирургические методы лечения по показаниям: кюретаж (при глубине кармана 3,5 мм) и гингивотомию. При подвижности зубов показано их шинирование. Для закрепления положительных результатов назначают физиотерапию (орошение растворами лекарственных средств, КУФ, гелий-неоновый лазер).
Общее лечение включает препараты кальция, фосфора, комплекс витаминов (А, В1, В2, С, D, Е) в возрастной дозировке в течение месяца.
Положительным результатом лечения можно считать хорошее общее состояние больного, отсутствие явлений прогрессирования процесса в пародонте, прироста показателей индексов кровоточивости и ПИ, пробы Кулаженко, стабильную рентгенологическую картину. При адекватно проведенном лечении может наблюдаться стабилизация процесса, исчезновение остеопороза и ликвидация зубодесневого кармана.
Лечение генерализованного пародонтита проводят совместно с другими специалистами (педиатр, эндокринолог, гематолог и др.). Схема местной терапии аналогична таковой при локализованной форме.
После санации полости рта назначают курс стимулирующей терапии (алоэ, ФиБС, стекловидное тело), иммуномодуляторы, гипосенсибилизирующие средства. Диета должна быть богата витаминами, минералами, с ограничением экстрактивных веществ и жиров. Курс общей терапии препаратами кальция, фосфора и витаминами проводят в течение 1 мес 2 раза в год.
На заключительном этапе лечения используют следующие физические методы лечения: электрофорез препаратов кальция, через 3—4 дня перерыва электрофорез витамина С с рутином, дарсонвализацию, вакуум- и гидротерапию, массаж, УФО, гелий-неоновый лазер и др.
Проводя физиотерапевтическое лечение при любом виде патологии тканей пародонта, необходимо помнить, что вследствие особенностей в строении кожного покрова и слизистой оболочки полости рта детей, тонкости эпителиального покрова, богатства васкуляризации и повышенной гидрофильности тканей физические факторы, встречая меньшее сопротивление, проникают на большую глубину. Электрофорез лекарственных веществ необходимо проводить через 2—3 дня после удаления зубных отложений. Заблаговременно должны быть изготовлены электроды для детей по размеру челюсти. Дарсонвализацию и вакуум-терапию у детей нужно проводить после аппликационной анестезии, так как эти процедуры сопровождаются неприятными ощущениями.
О стабилизации патологического процесса в тканях пародонта свидетельствуют отсутствие рецидивов, стихание воспалительных явлений, укрепление зубов, восстановление их функции, появление очагов уплотнения костной ткани, особенно в тех участках, где ранее обнаруживался остеопороз.
Детям с идиопатическими поражениями тканей пародонта необходимо проводить рентгенологическое исследование и комплексное лечение у эндокринолога, гематолога и педиатра. Стоматолог назначает местную симптоматическую терапию и кюретаж очагов поражения. При консервативном лечении идиопатических заболеваний с прогрессирующим лизисом тканей и лечении пародонтом физиотерапия не показана.
Среди причин неудовлетворительных результатов лечения детей с воспалительными заболеваниями пародонта можно выделить следующие:
• недостаточное внимание врачей к появлению первых признаков заболевания;
• отсутствие мотивации к лечению как со стороны детей, так и со стороны их родителей;
• недостаточное обучение навыкам гигиены полости рта, отсутствие контроля над ее соблюдением;
• часто отсутствие комплексного лечения, в первую очередь ортодонтического (ортопедического), а также отсутствие при санации полости рта должного внимания в случаях появления суперконтактов при пломбировании, нависающих краев пломб и т.д.;
• несоблюдение необходимой последовательности при проведении комплекса лечебных мероприятий;
• отсутствие тесного контакта стоматолога с врачами других специальностей.
Выбор наиболее эффективных способов лечения конкретного пациента осложняется разнообразием клинических проявлений заболеваний пародонта, поэтому во всех случаях обращения за стоматологической помощью требуются тщательное всестороннее обследование пациента и постановка развернутого диагноза. Это дает возможность вовремя, а значит и более эффективно влиять на развитие болезней пародонта. В схему комплексной
терапии болезней пародонта у детей рекомендуется включать иммунокорректоры (имудон, ликопид и др.), которые оказывают иммуностимулирующее и иммуномодели-рующее действие.
Что такое пародонт, каково его строение и функция?
Пародонт — это околозубные ткани, основная функция которых — удерживать зуб в альвеоле (лунке зуба). Все околозубные ткани связаны между собой, поэтому любые изменения в функционировании того или иного элемента неизбежно оказывают влияние на функционирование других элементов. В состав пародонта входят периодонт, десна, альвеолярные отростки и цемент. Некоторые ученые-стоматологи относят в его состав также зубную эмаль, дентин и пульпу.
Термин «пародонт» в стоматологии появился чуть более ста лет назад и с тех пор прочно занял место в современной стоматологии, хотя в России термин «прижился» несколько позже, примерно в середине 30-х годов прошлого века. Тщательным изучением пародонта, его основных функций, строения, возможных заболеваний занимается наука пародонтология.
Состав пародонта:
- Десна. Мягкие ткани, которые покрывают часть зубного корня, защищая его от воздействия внешней среды. В основе десны — коллагеновые волокна, которые принимают активное участие в функциональности зубочелюстного аппарата. Мягкие ткани десны покрыты сверху эпителием, который обладает отличными регенерирующими свойствами.
- Альвеолярный отросток челюсти. Костное ложе зуба. Он состоит из двух костных пластинок, имеет губчатое строение и наполнен сосудами и нервами.
- Периодонт. Специальная соединительная ткань, которая заполняет пространство между альвеолярным отростком и зубом. Состоит из специальных соединительных волокон, кровеносных и лимфатических сосудов, нервных волокон.
- Цемент. Относится к тканям зуба и покрывает собой корень зуба. Своей структурой он напоминает костную ткань.
- Зубная эмаль. Самая твердая частью зуба, она покрывает поверхность коронки зуба. Именно благодаря твердости зубной эмали мы можем откусывать и пережевывать пищу.
- Дентин. Относится к тканям зуба, он покрыт цементом и эмалью. Дентин менее твердый, чем зубная эмаль, он имеет огромное количество канальцев, а также полость, заполненную пульпой.
- Пульпа зуба. Самая мягкая зубная ткань, которая отвечает за иннервацию и питание зуба. В состав пульпы входят соединительная ткань, нервы и сосуды.
- Опорно-удерживающая. Фиксация зуба в альвеоле. Благодаря связочному аппарату периодонта, альвеолярного отростка и десны зуб надежно фиксируется внутри альвеолы в подвешенном состоянии и не выпадает из своего места даже при довольно больших нагрузках.
- Амортизирующая. Равномерное распределение давления на зубы и челюсть во время пережевывания пищи. Этому способствует наличие соединительной ткани и тканевой жидкости, которая исполняет роль натурального амортизатора.
- Трофическая. Обеспечивается благодаря наличию кровеносных и лимфатических сосудов, а также большого количества разнообразных нервных рецепторов.
- Барьерная или защитная. Осуществляется благодаря защитным свойствам эпителия десны, наличию лимфоидных, плазматических и тучных клеток, наличию ферментов и других активных веществ.
- Рефлекторная. Осуществляется при помощи слизистой оболочки полости рта и наличию нервных рецепторов в тканях пародонта. Ответственна за силу жевательного давления во время приема пищи.
- Пластическая. Высокая способность тканей пародонта к регенерации благодаря наличию фибробластов и остеобластов.
Какие существуют заболевания пародонта и методы их лечения?
Липкая бесцветная пленка постоянно образуется на зубах. Эта пленка, или как ее еще называют – зубной налет, является главной причиной образования заболеваний пародонта. Если ежедневно не удалять зубной налет, то впоследствии он, скапливаясь, затвердевает, начинаются серьезные, в некоторых случаях необратимые, воспалительные процессы.
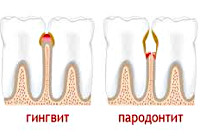
Самые распространенные заболевания пародонта – это гингивит и пародонтит. При гингивите наблюдаются обратимые воспалительные процессы десен; кость и соединительная ткань, которая удерживает зуб, остаются не поврежденными. При пародонтите повреждаются и десны, и костная ткань.
Принципы лечения заболеваний пародонта
Лечение заболеваний пародонта в первую очередь базируется на индивидуальном подходе к каждому больному. Это связано с особенностями протекания заболевания у каждого пациента, характером воспалительного процесса и степенью повреждения кости и соединительной ткани, окружающей и удерживающей зубы. Лечение заболеваний пародонта обязательно должно носить комплексный характер. Это означает, что подобное лечение включает в себя не только устранение симптомов заболевания и нормализацию состояния тканей пародонта, но и воздействие на общее состояние организма пациента.
Местное лечение заболеваний пародонта пародонта подразумевает устранение местных симптомов выявленного заболевания и включает в себя такие мероприятия, как удаление зубных отложений, санация полости рта, сошлифовывание острых краев зубов, снятие искусственных коронок с удлинёнными краями и последующее протезирование, пломбирование пораженных кариесом зубов, замена протезов неправильной конструкции. Кроме того, местное лечение заболеваний пародонта включает в себя воздействие на воспалительный процесс в тканях пародонта, а также индивидуальную консультацию специалиста по ежедневной гигиене полости рта.
Ортопедическое лечение заболеваний пародонта рекомендуется проводить на основании тщательной диагностики и только после того, как проведены мероприятия местного лечения.
Ортопедические методы функциональной терапии включают в себя избирательное пришлифовывание, реставрационное наращивание и временное шинирование. Временные шины – это временные протезы, изготовленные из быстротвердеющих пластмасс или композитных материалов. Ортопедическое лечение достаточно эффективно при лечении заболеваний пародонта, способствует улучшению кровообращения и устранению травмирующего действия жевательного давления.
Хирургическое лечение нередко играет главную роль в комплексной терапии заболеваний пародонта. По мнению современных исследователей, только хирургическое вмешательство в ряде случаев способно полностью устранить очаг воспаления в тканях пародонта и приостановить разрушения в альвеолярной кости. К способам хирургического лечения заболеваний пародонта относятся операции по коррекции преддверия полости рта, кюретаж (выскабливание десневого кармана, при котором удаляется зубной камень с поверхности зуба и под деснами) и лоскутные операции. Показания к оперативным вмешательствам зависят от степени поражения костной и соединительной ткани, от глубины пародонтального кармана.
Современное лечение заболеваний пародонта основывается на тщательной диагностике и принципе комплексного воздействия, который объединяет методы местной, ортопедической и хирургической терапии.
Как понять, что пародонт требует лечения?
Если ваши десны кровоточат при чистке, стали чувствительными, набухшими и покрасневшими, зубы стали выглядеть длиннее, начали образовываться десневые карманы, вам срочно необходимо обратиться к стоматологу.
Первыми признаками воспаления десен могут стать:
- их кровоточивость и повышенная чувствительность во время чистки зубов;
- покраснение мягких тканей;
- появление болевых ощущений при нажатии;
- неприятный запах изо рта;
- возникновение отечности;
- при запущенной патологии выделяется гной.
Симптомы болезней десен
Заболевание десен не наступает моментально, это длительный процесс, с течением которого симптомы болезни становятся все отчетливей. На ранней стадии развития болезней пародонта, отложения зубного камня провоцируют возникновение гингивита. Десна краснеет и немного отекает, возможно кровотечение во время гигиены полости рта, появление неприятного запаха. При этом пациент не испытывает дискомфорта, обнаружить заболевание можно только на консультации у врача-пародонтолога.
Своевременно не диагностированные воспалительные заболевания десен переходят в более тяжелую форму – пародонтит. Его симптомами являются постоянная кровоточивость десен, расшатывание зубов, в некоторых случаях наблюдаются изменения в составе слюны – она становится более вязкой. При обострении заболевания, в зубо-десневых карманах скапливаются гнойные выделения, возможно смещение или патологическая подвижность зубов.
Причины воспаления десен
Десна представляют собой разновидность мягких тканей, которые расположены вокруг шейки зуба. Они защищают шейку зуба и отвечают за равномерное распределение жевательной нагрузки. Поэтому не удивительно, что любое повреждение либо воспаление в этой области влечет за собой дальнейшие серьезные проблемы с зубом.Несвоевременная либо некачественная гигиена ротовой полости дает возможность активному размножению бактерий, образованию налета, и как следствие формированию в зубах камней. А если затянуть с визитом к стоматологу, то можно и вовсе потерять зуб.
К другим, наиболее распространенным причинам возникновения воспаления стоит отнести:
- нехватку витаминов;
- ослабленную иммунную систему;
- сахарный диабет;
- период беременности;
- лейкемия;
- вредные привычки (алкоголь и курение);
- попадание внутрь организма тяжелых металлов;
- прием гормональных препаратов;
- потребление лекарственных средств, которые снижают слюновыделение;
- заболевания инфекционного характера;
- патологии эндокринной системы;
- коронки либо пломбы плохого качества;
- чистку зубов жесткой щеткой;
- генетическую предрасположенность.
Также способствовать проявлению воспаления могут:
- хроническая форма гайморита и его последствия;
- неполноценные пломбы и другие виды реставраций зубов;
- кариес.
Гигиена и профилактика заболеваний пародонта
Одним из ключевых факторов болезней десен является состояние иммунной и сердечно-сосудистой системы. Профилактику воспалительных заболеваний пародонта следует начинать с первых лет жизни. Регулярная гигиена полости рта, правильное разжевывание пищи и отсутствие вредных привычек позволяет если не полностью устранить факторы риска заболеваний пародонта, то существенно его снизить.В целях индивидуальной профилактики болезней пародонта необходимо следить за состоянием желудочно-кишечного тракта, периодически проводить массаж десен, отказаться от курения. Регулярные консультации у пародонтолога помогут выявить заболевание на ранней стадии и не допустить его развития в хроническую форму.
Стоимость лечения десен в г. Балабаново
Записаться на консультацию к пародонтологу можно по телефону 8 (48438)6-15-31; 8(906)644-57-31 или оставить заявку на сайте, и наш администратор свяжется с Вами.
Диагностика заболевания пародонта
Эффективность лечения пародонта во многом зависит от правильной постановки диагноза. Комплексное диагностика десен существенно упрощает задачу и позволяет подобрать наиболее эффективную методику лечения. Вначале проводится общая оценка состояния тканей пародонта, врач опрашивает пациента о вредных привычках, образе жизни, наследственных заболеваниях. С помощью пародонтограммы (рентгена тканей пародонта) создается таблица состояния зубов, оценивается глубина десенных карманов. Врач анализирует патогенез воспалительного заболевания пародонта, общее состояние пациента, фиксирует нарушения в работе различных систем организма.
- Первоначальная диагностика пародонта основывается на жалобах пациента и клинических проявлениях воспаления десен.
- Аппаратные методы обследования пародонта дают возможность поставить более развернутый диагноз, и определить комплекс мероприятий по лечению заболевания.
- Окончательная диагностика десен и прогноз развития заболевания возможны только после анализа общего состояния пациента.
В распоряжении специалистов нашей стоматологической клиники «Ника» имеется все необходимое оборудование для обследования состояния пародонта. Позвоните нам по телефону (посмотреть контакты) и запишитесь на консультацию к нашему врачу пародонтологу и пройдите обследование по лучшей цене в Балабаново.
Пародонтология – это стоматологический раздел, занимающийся лечением, профилактикой и изучением пародонта.
Пародонт
Пародонт – это ткани, окружающие зуб. К ним относят в первую очередь десну, а также костную лунку, в которой «сидит» зуб, и связки, удерживающие зуб на месте. Все эти ткани представляют собой единую систему, которая фиксирует зуб, воспринимает и регулирует жевательную нагрузку, управляет работой жевательных мышц и защищает внутренние ткани зуба от проникновения болезнетворных бактерий. Именно поэтому здоровье пародонта очень важно для здоровья зубов и полости рта в целом.

Как понять, что у вас проблемы с тканями пародонта?
Основной сигнал проблем с пародонтом – это появление некоторых симптомов:
- Кровоточивость десен, в том числе и при чистке зубов
- Плохой запах изо рта
- Покрытие зубов темным налетом даже при качественной гигиене полости рта
- Припухлость десен
- Оголение шеек зубов
- Подвижность зубов
Основные заболевания пародонта
- Гингвит – поверхностное воспаление десен, возникающее по разным причинам и имеющее множество разновидностей в зависимости от симптомов
- Пародонтит – достаточно распространенное воспалительное заболевание десен, обычно возникающее из гингвита. Может привести к потере зубов
- Пародонтоз – очень редкий системный недуг, не связанный с воспалением десен. Провоцирует убыль костной ткани и, соответственно, потерю зубов
Как проходит пародонтолгическое обследование
Первым делом врач тщательно выясняет историю заболевания, то есть анамнез. Очень важно спросить у пациента, когда начали появляться первые симптомы, что человек делал для лечения, есть ли что-то подобное у родителей и близких родственников. Даже после такого опроса уже можно спрогнозировать течение болезни и определить факторы риска.
После этого осуществляется осмотр ротовой полости – оценивается состояние уздечек языка и губ, зубных дуг и каждого зуба, пломб, коронок и ортодонтических аппаратов.
Эффективным методом диагностики является зондирование пародонтальных карманов при помощи специального оборудования. В современных клиниках для этого используют цифровые сканеры, позволяющие занести информацию о состоянии пародонтальных карманов в компьютер и использовать ее в будущем. Процедура диагностики безболезненна и позволяет собрать максимум сведений о заболевании.
Еще один способ диагностики в пародонтологии – это ортопантомограмма. Она позволяет увидеть зубы, челюстные кости, а также перегородки между зубами. Это нужно для того, чтобы зафиксировать общую картину заболевания, а также определить ущерб, нанесенный болезнью и оценить убыль костной ткани. В клиниках сегодня используют в основном цифровые ортопантомографы, которые наносят организму человека минимальный вред и позволяют сделать практически идеальные снимки, тут же попадающие на экран компьютера.
ВАЖНО: Первым делом врач тщательно выясняет историю заболевания, то есть анамнез. Очень важно спросить у пациента, когда начали появляться первые симптомы, что человек делал для лечения, есть ли что-то подобное у родителей и близких родственников.
Что такое пародонтологическое лечение
После тщательной диагностики и сбора всей нужно информации врач всегда обсуждает состояние десен с пациентом и предлагает самое оптимальное в его случае лечение. Такое лечение обязательно должно быть комплексным, то есть занимающимся не только симптомами заболевания, но и устраняющим причину. Возможно, потребуется даже консультация других специалистов, не связанных со стоматологией, чтобы устранить общие заболевания, вызывающие проблемы с деснами.
Чтобы лечение было максимально эффективным, пациент обязательно должен точно выполнять все рекомендации стоматолога и следовать созданному плану лечения.
Обычно для лечения пародонтологических заболеваний используются следующие методы:
- Устранение всех факторов, травмирующих десну
- Противовоспалительная терапия медикаментами
- Различные физиопроцедуры
- Хирургическое лечение (лоскутные операции на деснах и т.п.
- Очистка пародонтальных карманов (инструментами или при помощи аппарата Вектор)
- Ортодонтическое лечение (если это необходимо)
- Шинирование расшатанных зубов
- Протезирование уже выпавших или слишком сильно шатающихся зубов
- Лечение всех заболеваний, которые могут ухудшать состояние десен
- Лечебные мероприятия, улучшающие регенерацию, иммунитет и обмен веществ
- Правильное питание
Для лечения не обязательно применяются все методы – только те, что необходимы в каждом конкретном клиническом случае. Как видно из списка, лечение заболеваний пародонта иногда выходит за пределы пародонтологии – тут подключается ортодонтия, протезирование, и даже врачи совершенно других специальностей. Все это нужно, чтобы максимально эффективно избавиться от проблем с пародонтом.
ВАЖНО: Лечение заболеваний пародонта иногда выходит за пределы пародонтологии – тут подключается ортодонтия, протезирование, и даже врачи совершенно других специальностей. Все это нужно, чтобы максимально эффективно избавиться от проблем с пародонтом.
Заболевания пародонта – группа болезней, сопровождающихся поражением твердых и мягких тканей, окружающих зубы. При остром пародонтите пациенты жалуются на кровоточивость, отечность, болезненность десен, наличие гнойного отделяемого из пародонтальных карманов. При пародонтозе происходит равномерная резорбция кости, признаки воспаления отсутствуют. Идиопатические заболевания пародонта сопровождаются лизисом костной ткани. Диагностика заболеваний пародонта включает сбор жалоб, клинический осмотр, рентгенографию. Лечение предполагает ряд терапевтических, хирургических и ортопедических мероприятий.
- Причины и классификация
- 5 основных категорий
- Симптомы заболеваний пародонта
- Диагностика заболеваний пародонта
- Лечение заболеваний пародонта
- Цены на лечение
Общие сведения
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.

Причины и классификация
Основная причина заболеваний пародонта воспалительного характера – пародонтопатогены: Porphyromonas gingivalis, Actinomycetes comitans, Prevotella intermedia. Под влиянием их токсинов происходит альтерация зубоэпителиального соединения, которое служит барьером, препятствующим проникновению инфекционных агентов в направлении корня зуба. Причины идиопатических заболеваний пародонта до конца не выяснены. Ученые считают, что в основе Х-гистиоцитозов лежит иммунопатологический процесс. Весомая роль отводится генетической предрасположенности. Пародонтоз, как правило, является одним из симптомов гипертонии, нейрогенных или эндокринных нарушений.
Опухолевидные заболевания пародонта развиваются в результате хронического раздражения мягких тканей разрушенными стенками зубов, острыми краями глубоко посаженных коронок, неправильно смоделированными кламмерами съемного протеза. Провоцирующими факторами служат гормональные сдвиги, возникающие вследствие нарушения секреции гормонов надпочечниками, щитовидной и поджелудочной железами, дефицит микроэлементов и витаминов, стрессовые ситуации. Неблагоприятными местными условиями, способствующими возникновению заболеваний пародонта, являются патологии прикуса, скученность зубных рядов, аномалии положения отдельно стоящих зубов. Локализированный пародонтит развивается в результате артикуляционной перегрузки зубов, что нередко наблюдается у пациентов с вторичной адентией.
5 основных категорий
- Гингивит. Воспаление тканей десны.
- Пародонтит. Воспалительное заболевание пародонта, при котором наблюдается прогрессирующая деструкция мягких тканей и кости.
- Пародонтоз. Дистрофическое поражение пародонта. Протекает с равномерной резорбцией кости. Признаки воспаления отсутствуют.
- Идиопатические заболевания пародонта. Сопровождаются прогрессирующим лизисом тканей.
- Пародонтомы. К этой группе относят опухоли и опухолевидные процессы.
Симптомы заболеваний пародонта
При пародонтите легкой степени тяжести симптомы заболевания пародонта слабо выражены. Периодическая кровоточивость возникает во время чистки зубов, при употреблении жесткой пищи. В ходе осмотра выявляют нарушение целостности зубоэпителиального соединения, присутствуют пародонтальные карманы. Зубы неподвижны. Вследствие оголения корня зуба возникает гиперестезия. При пародонтите средней степени тяжести наблюдается выраженная кровоточивость, глубина пародонтальных карманов – до 5 мм. Зубы подвижны, реагируют на температурные раздражители. Зубные перегородки разрушаются до 1/2 высоты корня. При воспалительном поражении пародонта 3 степени пациенты указывают на гиперемию, отечность десен. Пародонтальные карманы достигают более 6 мм. Определяют подвижность зубов 3 степени. Резорбция кости в участке поражения превышает 2/3 высоты корня.
При обострении заболеваний пародонта воспалительного характера возможно ухудшение общего состояния, слабость, повышение температуры. При пародонтозе (дистрофическом заболевании пародонта) возникает убыль кости. Признаков воспаления нет, слизистая плотная, розовая. При осмотре обнаруживают множественные клиновидные дефекты. Зубные ячейки атрофируются постепенно. На начальном этапе заболевания пародонта дистрофического характера неприятных ощущений не возникает. У пациентов со средней степенью тяжести пародонтоза появляются жжение, зуд, гиперестезия. При тяжелой степени заболевания пародонта из-за потери костной ткани между зубами образуются промежутки – тремы. Наблюдается веерообразное расхождение коронок.
Пародонтомы – доброкачественные опухолевидные и опухолевые заболевания пародонта. При фиброматозе появляются плотные безболезненные разрастания без изменения цвета десны. Ангиоматозный эпулис представляет собой грибовидное выпячивание мягкоэластической консистенции красного цвета. В отдельную группу выделяют идиопатические заболевания пародонта, сопровождающиеся прогрессирующим лизисом тканей. У пациентов возникают глубокие пародонтальные карманы с гнойным отделяемым. Зубы становятся подвижными, смещаются.
На начальной стадии болезни Хенда-Шюллера-Крисчена развивается гиперплазия десневого края. В дальнейшем образуются язвенные поверхности. Зубы приобретают патологическую подвижность. Из пародонтальных карманов выделяется гнойный экссудат. Синдром Папийона-Лефевра – дискератоз подошв и ладоней. После прорезывания временных зубов у пациентов с этим синдромом возникают признаки гингивита. Вследствие прогрессирующего пародонтолизиса зубы становятся подвижными, появляются патологические карманы. После выпадения постоянных зубов разрушение костной ткани прекращается. При болезни Таратынова происходит постепенное замещение костной ткани разросшимися клетками ретикулоэндотелиальной системы с повышенным количеством эозинофильных лейкоцитов. Начинается все с гингивита, но вскоре образуются патологические карманы, заполненные грануляциями. Наблюдается патологическая подвижность зубов.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Лечение заболеваний пародонта
Выбор индивидуальной схемы лечения заболеваний пародонта зависит от этиологии и степени тяжести поражения. При пародонтите назначают профессиональную чистку, ревизию пародонтальных карманов, противовоспалительную и антибиотикотерапию. Из хирургических вмешательств в стоматологии проводят кюретаж, гингивотомию. Зубы 3-4 степени подвижности подлежат удалению. Действенными ортопедическими мероприятиями при заболеваниях пародонта являются шинирование и избирательное пришлифовывание.
С помощью временных шин удается зафиксировать подвижные зубы, что способствует более равномерному распределению жевательной нагрузки. Для улучшения кровоснабжения при пародонтозе используют физиотерапию – вакуум- и гидротерапию, электрофорез. При гигантоклеточном эпулисе новообразование удаляют в пределах здоровых тканей вместе с надкостницей. В отношении фиброматозного и ангиоматозного эпулиса придерживаются выжидательной тактики, так как после устранения местных раздражающих факторов может наблюдаться регресс новообразования.
При идиопатических заболеваниях пародонта назначают симптоматическое лечение – кюретаж пародонтальных карманов, гингивотомию, выскабливание патологического очага с введением остеоиндуктивных препаратов. При подвижности 3-4 степени зубы подлежат удалению с последующим протезированием. При болезни Папийона-Лефевра лечение симптоматическое – прием ретиноидов, смягчающих кератодермию и замедляющих лизис костной ткани. Для предотвращения инфицирования участка поражения назначают антисептики в виде ротовых ванночек, антибиотики. Прогноз при заболеваниях пародонта зависит не только от характера патологии, уровня гигиены, наличия вредных привычек и генетической предрасположенности, но и от своевременности обращения пациентов в медицинское учреждение, адекватности проводимого лечения.
Читайте также:

