Острые формы пульпита у лиц старческого и пожилого возраста
Опубликовано: 01.05.2024

Пульпит зуба – воспалительное заболевание мягких тканей, которые расположены внутри коронки. На начальной стадии появляется негативная реакция во время приема пищи и напитков. Это основная причина, по которой возникает боль.
Факторы:
- Кариес в запущенной форме
Вначале происходит воздействие на эмаль, а потом наступает процесс разрушения мягких тканей. Бактерии проникают внутрь, и начинается воспалительный процесс. В этот момент у человека возникает острая зубная боль;
Пломбирование
Если во время проведения лечебных процедур стоматолог не обеспечил должное охлаждение. В результате произойдет ожог мягких тканей. Это асептический пульпит. Он начинается без участия бактерий и вирусов. Еще одним вариантом его развития будет некачественное удаление кариозных участков перед лечением. В этом случае бактерии продолжают разрушать зуб и постепенно проникают в пульпу, начинается пульпит под пломбой;
- Травматизм
У детей этот процесс начинается при падениях, так как молочные зубы более ранимы. У взрослых также возникает вследствие травматизма. Часто такая ситуация наблюдается у детей с молочными зубами. Причиной этому являются большие каналы.
Таблетки
Некоторые лекарственные препараты и кислоты провоцируют воспалительный процесс.
- Инфекция
Высокая вероятность начала воспалительного процесса при гайморите и схожих лор–заболеваниях.
Симптоматика
Острая форма пульпита сопровождается характерными признаками:
Произвольно возникающая боль, до появления которой не было приема пищи или перепада температур;
Ухудшение состояния в ночное время;
Приступы болевого синдрома возникающие беспричинно;
Болевой потом может отдавать в область ушей, челюсть или виски.
Фаза хроники сопровождается признаками:
В любой момент начинается ноющая боль и неприятные ощущения, которые со временем проходят;
Реакция резкой болью на холодное и горячее.
Согласно статистическим данным около 10% людей, у которых диагностирован пульпит, не ощущали никаких болей. Болезнь проходила бессимптомно. Но это не означает, что она не разрушает ткани, поэтому при определении пульпита необходимо немедленно начать лечение. Если проблему запустить, то могут наступить осложнения в виде периодонтита, некроза или образования кист. В конечном итоге вы потеряете здоровые зубы, что очень негативно скажется на повседневной жизни и создаст массу дополнительных проблем. Гораздо эффективнее и дешевле периодически наведываться к специалисту и своевременно устранять проблемы при первых признаках.
Острый
Возникает в закрытой полости зуба и возникает с появлением острой боли, которая со временем самостоятельно прекращается. При приеме пищи и воды боли могут усиливаться. Он имеет несколько фаз проявления.
Ретроградный
На внешней стороне коронки заболевания никак не отражается. Процесс инфицирования происходит через верхушечное отверстие. Заражение и протекание происходит без явных симптомов. Выявить можно только при рентгеновой диагностике. Поэтому важно периодически посещать стоматолога даже в том случае, если у вас отсутствуют жалобы и видимые проблемы.
Травматический
Это не инфекционное заболевание и встречается довольно редко. Его возникновение происходит после получения травмы или приема специфических медикаментов. Острая боль, которая иметь внезапный характер характеризует появление проблемы. Появляется негативная реакция при приеме пищи и напитков. В зависимости от стадии выбирается метод лечения комплексным подходом.
Трехканальный
Наличие трех каналов усложняет процедуру лечения и восстановления, а также занимает больше сил и требует кропотливого подхода. Это верхние и нижние зубы, относящиеся к жевательным видам. Три корня – это три пульпы. При лечении врачу предстоит разрешить непростую проблему. В зависимости от состояния проводится удаление все пульпы либо чистка и лечение каждой стенки каналов.
Если лечение проводится с использованием микроскопа, то доктор контролирует этот трудоемкий процесс на каждом этапе работы. Лечение имеет мало приятных моментов, как для врача, так и для пациента. Поэтому при возникновении проблем необходимо сразу обратиться в клинику, чтобы не довести состояние до осложнений и воспаления нерва.
Профилактика пульпита
Чтобы снизить вероятность возникновения пульпита и его осложнений врачи рекомендуют правильно ухаживать за ротовой полостью:
Проводить чистку зубов дважды в день после приема пищи и тратить на процедуру не менее 3–х минут;
Применять специальные антибактериальные ополаскиватели и зубные нити;
Правильно и сбалансированно питаться. Важно, чтобы в рационе были все необходимые для организма витамины и минералы. Следите, чтобы в рационе присутствовали продукты, содержащие витамин «C» и кальций. Если питаться правильно не получается, то посоветуйтесь с врачом, и выберите оптимальный витаминный комплекс для поддержания иммунной системы организма;
Посещать стоматолога не реже 1 раза в 6 месяцев, чтобы своевременно диагностировать и проводить лечение кариеса и других проблем;
При лечении зубов обращаться к тем специалистам, которые при пломбировании используют нетоксичные препараты.
При возникновении любых неприятных ощущений в полости рта рекомендуется немедленно записаться к стоматологу в профилактических целях. Такой подход позволит вам обнаружить проблему на раннем этапе развития, быстро устранить причину и избежать серьезных осложнений. Помните ваше здоровье в ваших руках!
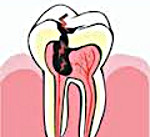
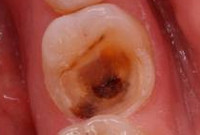
Острый пульпит - острая воспалительная сосудисто-тканевая реакция пульпы зуба на повреждающее действие инфекционных и иных раздражителей. Для острого пульпита характерны самопроизвольные кратковременные или длительные приступы зубной боли, усиливающейся при температурных изменениях и в ночное время. Острый пульпит диагностируется по данным анамнеза, субъективных жалоб, инструментального осмотра полости рта, электроодонтодиагностики, рентгенографии зуба. Острый пульпит лечится консервативно биологическим методом и оперативно – с помощью ампутации или экстирпации пульпы зуба.
- Причины острого пульпита
- Классификация острого пульпита
- Симптомы острого пульпита
- Диагностика острого пульпита
- Лечение острого пульпита
- Прогноз и профилактика острого пульпита
- Цены на лечение
Общие сведения
Острый пульпит - воспалительный процесс, затрагивающий анатомические структуры пульповой камеры коронки и каналов корня зуба. Ткань пульпы, содержащая большое количество нервных окончаний, кровеносных и лимфатических сосудов, является серьезным противоинфекционным барьером и на действие агрессивных факторов отвечает воспалительной реакцией с развитием острого пульпита. По частоте распространения в терапевтической стоматологии пульпит занимает второе место после кариеса. Заболеваемости острым пульпитом одинаково подвержены и мужчины, и женщины. У детей из-за особенностей строения зубочелюстной системы острая форма пульпита встречается намного реже хронической.

Причины острого пульпита
Этиологическими факторами острого пульпита выступают различные типы раздражителей, среди которых ведущая роль принадлежит инфекции, проникающей в ткани пульпы из кариозной полости зуба (нисходящий путь), из очагов верхушечного периодонтита, пародонтита, гайморита, остеомиелита (восходящий путь), а также при острых инфекционных заболеваниях, сепсисе (гематогенный и лимфогенный путь).
Острый пульпит - частое осложнение среднего и глубокого кариеса, возбудителями которого являются ассоциации стрептококков (гемолитического и негемолитического), стафилококков (золотистого), грамположительных палочек, фузобактерий, актиномицетов и дрожжеподобных грибов. Вирулентные микроорганизмы и их токсины попадают из кариозной полости в пульповую камеру через дентинные канальцы или размягченный дентин. Протекая обычно в закрытой полости зуба, острый пульпит приводит к нарушениям в системе микроциркуляции (венозному застою, мелким кровоизлияниям, тромбообразованию), гипоксии, дисметаболизму, дистрофическим изменениям нервных волокон и всех структурных элементов пульпы.
К острому пульпиту могут приводить острая травма зуба - подвывих и полный вывих зуба, трещины, скол коронки, перелом зуба в корневой или коронковой части. Острый пульпит может быть следствием ранения пульпы стоматологическим инструментарием, нарушения правил препарирования зубов (вибрация, высокие скорости, отсутствие водяного охлаждения), образования дентиклей и петрификатов в зубной полости.
В развитии острого пульпита определенную роль играет токсическое действие химических веществ, используемых в стоматологии (спирта, эфира, фенола, пломбировочных и прокладочных материалов, цементов, компонентов бондинговых систем и протравок).
Классификация острого пульпита
По клинико-морфологическим признакам различают: очаговый (серозный и гнойный) и диффузный (гнойный и некротический) острый пульпит. В зависимости от этиологии пульпиты подразделяют на инфекционные (бактериальные) и асептические (травматические, химические и др.). По локализации выделяют коронковый, корневой и тотальный пульпит; по исходу - обратимый (с регенерацией пульпы) и необратимый.
В развитии острых форм пульпита первостепенное значение имеет экссудативная стадия с нарастанием отека, появлением серозного экссудата, часто трансформирующегося в серозно-гнойный или гнойный. При очаговом гнойном пульпите острое воспаление имеет ограниченный характер (пульпарный абсцесс), при диффузном - экссудат заполняет коронковую и корневую пульпу с развитием флегмоны.
Симптомы острого пульпита
Для острого пульпита характерна приступообразная, спонтанно возникающая зубная боль, обусловленная нарушением оттока скопившегося воспалительного экссудата и его давлением на нервные окончания пульпы. Острый серозный очаговый пульпит сопровождается кратковременными (по 10–20 мин.), четко локализованными болевыми приступами, длительными (до нескольких часов) светлыми промежутками. Боль ноющая, усиливается от перемены температуры, чаще от холодной воды и пищи, и не проходит после устранения причины. В течение ночи боль имеет более интенсивный характер. Острый серозный пульпит довольно быстро (через 1-2 суток) переходит в диффузный, при котором болевой синдром становится более интенсивным и продолжительным с постепенным укорочением светлых безболевых промежутков.
Пульсирующая зубная боль может иррадиировать в различные зоны: по ходу ветвей тройничного нерва, висок, бровь, ухо, затылок; усиливаться при нахождении в горизонтальном положении. Реакция зуба на температурные раздражители болезненная и продолжительная. Уменьшение характерной интенсивной боли на поздних стадиях острого диффузного гнойного пульпита связано с деструкцией нервных волокон. Длительность течения острого пульпита составляет от 2 до 14 суток.
Диагностика острого пульпита
Диагноз острого пульпита ставится стоматологом, исходя из данных анамнеза, инструментального осмотра полости рта, электроодонтодиагностики (ЭОД) пульпы зуба, рентгенографии (радиовизиографического исследования).
При остром серозном пульпите выявляется глубокая кариозная полость и болезненность области дна при зондировании; перкуссия зуба безболезненна. При гнойной форме острого пульпита зондирование может быть безболезненно, а перкуссия зуба вызывать боль. ЭОД фиксирует постепенное снижение значения электровозбудимости; реодентография и лазерная допплеровская флоуметрия (ЛДФ) - изменение кровоснабжения пульпы зуба. Острый пульпит могут подтвердить данные термического теста, рентгенографии зуба.
Дополнительно проводятся лабораторные исследования: анализы крови (клинический и биохимический, иммунологический); определение уровня иммуноглобулинов в ротовой жидкости. Острый пульпит необходимо дифференцировать от глубокого кариеса, острого периодонтита, альвеолита, папиллита, неврита тройничного нерва, острого гайморита. При затруднении верификации острого пульпита показаны консультации невролога, хирурга, отоларинголога.
Лечение острого пульпита
Лечение острого пульпита направлено на купирование воспаления пульпы и по возможности - восстановление ее нормального функционирования. Для снятия болевого синдрома назначаются анальгетики. При асептическом остром серозном пульпите у лиц молодого возраста возможно сохранение ткани пульпы с применением консервативного (биологического) метода. После механической и медикаментозной обработки кариозной полости с применением нераздражающих антисептиков, антибиотиков, протеолитических ферментов на ее дно накладывается лечебная противовоспалительная и регенерирующая паста с постановкой временной пломбы на 5-6 дней, а в дальнейшем - окончательным пломбированием зуба при отсутствии жалоб со стороны пациента. В ряде случаев возможно использование физиопроцедур – лазеротерапии, флюктуоризации, апекс-фореза.
Острый серозно-гнойный и гнойный пульпит приводят к необратимым изменениям и потере функциональной способности пульпы, что требует ее удаления: частичного (ампутации) или полного (экстирпации), которое выполняется под местной проводниковой или инфильтрационной анестезией (витальное) или после применения девитализирующих средств (девитальное).
Витальная ампутация (пульпотомия) направлена на сохранение жизнеспособности корневой пульпы и показана при остром очаговом пульпите многокорневых зубов и случайном обнажении пульпы. Проводится вскрытие полости зуба с удалением коронковой и устьевой пульпы, наложением на культю дентиностимулирующей пасты и герметизацией пульпарной камеры. Витальная экстирпация (пульпэктомия) заключается в тщательной медикаментозной и инструментальной обработке корневых каналов с полным удалением некротизированной пульпы и восстановлении зуба пломбой.
Девитальная экстирпация пульпы проводится при остром диффузном пульпите с предварительным наложением на вскрытую пульпу девитализирующей пасты, содержащей мышьяковистые или другие соединения (в однокорневых зубах на 24 ч, в многокорневых - на 48 ч) и постановкой временной пломбы. Полное удаление пульпы, обработка корневых каналов с их пломбировкой и наложением постоянной пломбы проводится при следующем посещении. Результаты эндодонтического лечения контролируются рентгенологически.
Прогноз и профилактика острого пульпита
Исход острого пульпита зависит от характера и распространенности воспалительного процесса в пульпе. Это может быть регенерация пульпы - при асептическом серозном пульпите или некроз пульпы с развитием одонтогенной инфекции, либо переход в хроническую форму - при гнойном диффузном воспалении. При лечении острого пульпита – прогноз, как правило, благоприятный.
Профилактика острого пульпита заключается в своевременном выявлении и лечении кариозных очагов в молочных и постоянных зубах, соблюдение правил препарирования зубов.
Зубная боль для многих из нас является одним из самых неприятнейших моментов нашей жизни, поскольку очень сложно думать о чем-либо другом в ее присутствии. Достаточно часто ее причиной становятся воспалительные процессы, затрагивающие «сердцевину» зуба – его пульпу, вследствие чего говорят о возникновении пульпита.
Почему так важно здоровье пульпы зуба
Пульпа или, как принято в народе принято называть нервом, потому что она отвечает за чувствительность зуба. Однако это не единственная роль пульпы. Что же это за субстанция, и какова её роль – давайте разберёмся по порядку.
Пульпа – это сосудисто-нервный пучок, который располагается в полости зуба. В ней расположены многочисленные кровеносные и лимфатические сосуды и нервы. Полость зуба – это канал, простирающийся от коронки до верхушки корня, и пульпа заполняет весь просвет канала, который ещё принято называть пульповой камерой. Сосудисто-нервный пучок входит в полость зуба через апикальное отверстие корневого зубного канала, и обеспечивает питание зуба, а выходя из корневого канала, объединяется с нервным стволом, проходящим вдоль верхушек корней всех зубов. Этим объясняется появление ноющей боли во всей половине челюсти или даже лица при появлении воспаления пульпы одного из зубов.
У молодых зубов просвет пульповой камеры значительно шире, чем у людей старшего возраста, поскольку продолжается созревание твёрдых тканей зуба – эмали и дентина, интенсивнее идут обменные и восстановительные процессы. С этой особенностью связан более яркий тон цвета зубов.
А теперь об этом более подробно: пульпа выполняет следующие функции:
- пластическую, или строительную – клетки-одонтобласты, окружающие пульпу снаружи, активно участвуют в формировании и наращивании нового слоя дентина, а значит, восстановления зуба изнутри;
- трофическую, или обеспечивающую питание зуба – благодаря многочисленным капиллярам, повышенному давлению и скорости потока жидкостей внутри пульпы;
- защитную – благодаря присутствию в пульпе клеток, отвечающих за поддержание иммунитета и уничтожающих микроорганизмы, она служит естественным щитом против попадания в периодонт болезнетворных микроорганизмов из кариозных очагов;
- сенсорную – благодаря веерообразно расходящимся нервным волокнам (которые пучком входят через апикальное отверстие в зубную полость, распространяясь периферийно по коронковой части зубной пульпы) мы ощущаем механические, физические и химические воздействия на зуб.
Как проявляется воспаление пульпы?
Воспалительный процесс в пульпе зуба (пульпит) чаще провоцируется проникновением туда инфекции (например, вследствие длительно развивающегося кариеса). В результате деятельности болезнетворных микроорганизмов в пульпе возникает отек, сдавливающий нервные корешки, что, в свою очередь, приводит к появлению сильного болевого синдрома. Помимо биологического фактора, причинами развития пульпита могут стать:
- механические повреждения (например, при переломе зубной коронки, повлекшем вскрытие пульповой камеры, патологической зубной стираемости и т.д.);
- врачебные ошибки, допущенные при лечении (например, при слишком грубом обтачивании зуба под коронку, перегреве пульпы, случайном вскрытии пульпарной камеры при манипуляциях);
- химические воздействия (например, при некорректном использовании травильного геля, сильных антисептических средств, некачественных пломбировочных материалов и т.д.).
Обычно симптоматика воспаления пульпы связана с разновидностью пульпита.
Острое течение пульпита чаще встречается у детей и подростков, т.е. в молодых зубах, а также у людей со сниженным иммунитетом, на фоне респираторных и вирусных заболеваний. Причиной является инфицирование пульпы через кариозную полость; пульповая камера при этом остаётся закрытой. Начинается очаговое поражение пульпы, т.е. воспаление затрагивает только отдел коронковой пульпы. Такая форма пульпита является обратимой. В случае своевременного лечения корневую пульпу можно сохранить жизнеспособной, со временем она полностью восстановится.
Если в течение суток пациенту с острым очаговым пульпитом не оказана помощь, воспаление превращается в диффузное, распространяясь на весь сосудисто-нервный пучок. Различают серозный пульпит, что периодически проявляется сильным болевым синдромом, распространяющимся по направлению разветвления тройничного нерва, особенно по ночам, с длительным реагированием на термические раздражители. Серозная форма пульпита при отсутствии лечения переходит в гнойный, сопровождаемый образованием гнойного экссудата и проявляющимся острой пульсирующей болью в ответ на горячий раздражитель. Серозно-гнойный экссудат при отсутствии лечения ищет выход наружу, и путь через кость оказывается самым коротким. Постепенно происходит гнойное расплавление костной ткани и вокруг корня зуба, формирование свищевого хода. Это осложнение кариеса и пульпита – периодонтит.
Хроническое течение пульпита может развивается вследствие кариеса зубов, часто протекает бессимптомно или с незначительными болевыми ощущениями при фиброзном пульпите, при котором наблюдается разрастание соединительной ткани пульпы в открытое кариозное пространство, формированием фиброзного полипа при пролиферативном пульпите, либо тканевым распадом в коронковой части пульпы при гангренозном пульпите).
Часто все формы пульпита имеют достаточно схожую симптоматику. Поэтому наиболее характерными симптомами воспаления пульпы можно считать:
- боль (при острой форме – сильной интенсивности, «стреляющего» характера, особенно по ночам, продолжающаяся до 3 недель, при хронической – более низкой интенсивности, «ноющего» характера);
- продолжительность болевой реакции от 5 до 15 минут (на горячее и холодное, сладкое);
- болевая «отдача» в другие участки головы (скулу, ухо, висок, затылок);
- характерный запах изо рта;
- наличие зуба с кариозным поражением.
Что делать, если пульпит внезапно себя проявил?
Единственным правильным решением в данном случае может быть только экстренное обращение к квалифицированному стоматологу. При начальных проявлениях пульпита есть шанс сохранить жизнеспособность корневой пульпы, а значит, сохранить питание зуба. Наиболее точную диагностику заболевания может выполнить стоматолог, в арсенале которого имеется компьютерный томограф, который позволяет подробно изучить состояние зуба и окружающих тканей (на послойных срезах с шагом до 0,5 мм) и микроскоп, увеличивающий обзор до 40 крат.
Плановое лечение пульпита
Целью лечения пульпита является ликвидация воспалительного процесса, происходящего в пульпе, поэтому полностью зависит от текущего состояния последней и формы заболевания. Для этого обычно применяют следующие методы:
- биологический направленный на создание условий для сохранения и восстановление нормальной деятельности сосудисто-нервной ткани;
- хирургический, связанный с частичным или полным удалением нерва пульпы.
Собственно, хирургический метод лечения пульпита можно, в свою очередь, разделить на:
- ампутацию пульпы – удаление воспаленного фрагмента коронковой части пульпы, проводящееся обычно при острых пульпитах, либо травмах постоянных зубов;
- экстирпацию – полное удаление ткани пульпы из корневых каналов, последующей механической и медикаметнозной обработке каналов и их пломбировкой. Этот метод наиболее часто применяется в стоматологической практике. Ранее использовался, так называемый, девитальный метод, с предварительным наложением на пульпу девитализирующей пасты, например, мышьяка. Однако нередко наблюдались осложнения в связи с токсическим действием девитализирующих средств и сложностью дозировки, поэтому выбор часто делается в пользу одномоментного удаления воспаленной пульпы под местной анестезией.
Обычно плановое лечение пульпита происходит за несколько визитов, продолжительность интервалов между которыми определяет доктор, ориентируясь на форму и тяжесть заболевания, а также индивидуальное состояние пациента.
- местное обезболивание;
- удаление тканей зуба, пораженных кариесом;
- удаления воспаленной пульповой ткани;
- измерения длины каналов посредством рентгенологического исследования и апекслокатора;
- медикаментозная и механическая обработка корневых каналов, удаление микрочастиц пораженной пульпы из боковых ответвлений и дополнительных каналов;
- обтурация (пломбирование) корневых каналов;
- восстановление разрушенной части зуба.
Следует ещё раз подчеркнуть, что на сегодняшний день микроскоп в стоматологии является незаменимым помощником при лечении корневых каналов зубов.
Профилактика
В качестве профилактических мероприятий по предупреждению пульпита можно рекомендовать:
- тщательный гигиенический уход за полостью рта;
- своевременное лечение кариеса;
- проведение лечебных стоматологических процедур в профессиональных клиниках, использующих современное оборудование и качественные материалы;
- регулярный профилактический осмотр ротовой полости;
- сбалансированное питание.
У Вас периодически возникает зубная боль? Опытные специалисты медицинского центра «Шифа» всегда готовы установить точную причину Вашего недомогания, квалифицированно ее устранить и вернуть Вам достойное качество Вашей жизни!
Новочебоксарская городская стоматологическая поликлиника, Новочебоксарск
Демографическое старение населения означает повышение доли пожилых и старых людей в общей численности населения. Согласно данным официальной статистики, свыше 40% населения РФ составляют лица пожилого и старческого возраста.
Численность населения города Новочебоксарска составляет 123 922 человек. Всего взрослое население города – 99 763 человек. Старше трудоспособного возраста – 25 641 человек(26% взрослого населения).
Анализ показал, что потребность в стоматологической помощи в возрастной группе 60-69 лет - составляет 94,9%, 70-79 лет - 98,7% и в 80лет и старше -88,6%.
Причины возникновения стоматологических заболеваний у лиц пожилого возраста : дефицит витаминов ,снижение реактивности организма, атеросклеротические поражения сосудов, эндокринные нарушения, болезни крови и гемопоэтической системы ,заболевания желудочно-кишечного тракта, психосоматические факторы – стресс, прием лекарственных препаратов, отрицательно влияющих на ткани пародонта – седативные средства, нейролептики, транквилизаторы, иммунодепрессанты, кортикостероиды, гидантоин, соли тяжелых металлов.
Слизистая утончается, становясь более чувствительной и уязвимой. Ее состояние ухудшается еще быстрее, если человек недоедает или болеет. Вдобавок ко всему, у пожилого человека может вырабатываться меньше слюны, и если он принимает много лекарств, как и мочегонные препараты или антидепрессанты, это неизбежно усугубляет ситуацию.
Сухость в полости рта может привести не только к повреждениям: это также увеличивает риск инфекционного заражения, включая кариес и заболевания пародонта.
Прием большого количества лекарств вызывает появление язв во рту, в особенности это относится к болеутоляющим средствам и лекарствам, понижающим кровяное давление. Длительно незаживающие язвы могут привести к возникновению онкопатологии, что тоже весьма вероятно в старшем возрасте.
При заболеваниях пародонта, больные жалуются на наличие боли в деснах , запах изо рта, покраснение и отечность десен, сухость в полости рта , кровоточивость десен, подвижность зубов, стертость зубов, появление промежутков между зубами, смещение зубов, отсутствие зубов, неправильный прикус, неудобство имеющихся протезов, нарушение акта глотания, щелканье в височно-нижнечелюстном суставе, нарушение открывания рта, боли при широком открывании рта, ухудшение общего состояния.
У пациентов группы риска, а также у здоровых пожилых пациентов дозу адреналина в обезболивающих препаратах следует снизить до 40 мкг, у пожилых пациентов группы риска — до 20 мкг. Если позволяет вид и продолжительность вмешательства, следует применять не содержащие адреналин местные анестетики, однако они имеют непродолжительный срок действия (15-20 мин).
При наличии относительных противопоказаний для эндодонтического лечения, ограничивающих время пребывания пациента в стоматологическом кресле (например, заболевания позвоночника), сокращается продолжительность одного посещения за счет проведения девитальной экстирпации пульпы, отсроченного пломбирования корневых каналов, использования машинной обработки корневого канала, отказа от применения инструментов промежуточного размера в относительно широких и прямых каналах зуба.
Пациентам с абсолютными противопоказаниями стоматологическое лечение нами оказывается только под наблюдением соответствующих специалистов в связи с высоким риском возникновения осложнений и неотложных состояний, угрожающих жизни и здоровью пациента. К этой группе относятся следующие заболевания и состояния: инфаркт миокарда , гипертоническая болезнь, с ахарный диабет II типа.
Пародонтит встречается чаще всего у лиц пожилого возраста (от 86% до 98%). Заболевания пародонта у пожилых пациентов связаны с множеством факторов, которые усугубляются нарушениями здоровья, либо в процессе естественного старения организма.
Причиной пародонтоза является недостаточность кровоснабжения тканей десны, которое в тяжелых запущенных случаях приводит к ее атрофии и, как следствие, к потере зубов. С возрастом заболевания СОПР развиваются на фоне снижения слюноотделения (ксеростомии) и местной резистентности тканей, нарушения процессов дифференцировки и ороговения клеток эпителия. Даже при незначительных повреждениях СОПР у пожилых людей с нарушенной трофикой нередко образуются болезненные, долго незаживающие, декубитальные язвы. У лиц преклонного возраста отмечается выраженная тенденция к развитию гиперпластических, диспластических и опухолевых процессов в тканях челюстно-лицевой области. Лейкоплакия выявляется у каждого десятого пациента, что требует неотложных мер лечения и профилактики.
Красный плоский лишай и лейкоплакия слизистой оболочки полости рта являются распространенными заболеваниями у лиц пожилого возраста, имеют характерное клиническое течение. Пожилой возраст также является предрасполагающим фактором к развитию кандидозной инфекции. Заеда углов рта у лиц пожилого и старческого возраста выявляется различного генеза: стрептококковые, стафилококковые, вызванными грибами рода кандида и другими микроорганизмами. Они характеризуются длительным течением и отсутствием тенденции к заживлению. Очень часто у лиц пожилого и старческого возраста диагностируется стомалгия, глосалгия. Достаточно часто встречается парестезия у лиц пожилого возраста.
Ведущее место по распространенности заболеваний слизистой оболочки полости рта принадлежит различным видам гиперкератозов (папиломы различных отделов ротовой полости, участки ороговения альвеолярных отростков в области отсутствующих зубов ).
Наиболее эффективным в лечении пародонтита и пародонтоза является комплексный подход, включающий гигиену полости рта, терапевтические, хирургические и ортопедические мероприятия. Необходимым условием для стимуляции восстановительных процессов в костной ткани или остановки процессов ее атрофии является иммобилизация (обездвиживание) зубов. Это возможно путем шинирования зубов и замещения дефектов зубных рядов.
При пародонтозе для улучшения кровотока проводится массаж десен, а в случае жалоб пациента на повышенную чувствительность зубов, ноющие боли, зуд проводится лечение, снимающее эти симптомы.
У пациентов пожилого возраста подчас невозможно использовать общепринятую схему лечения того или иного заболевания СОПР из-за имеющейся сопутствующей общесоматической патологии. Важное значение приобретает включение в комплекс лечебно-профилактических мероприятий препаратов, способных восстанавливать местный иммунитет, улучшать микроциркуляцию, способствовать уменьшению воспаления и ускорению восстановления слизистого барьера, обладая при этом минимальным побочным воздействием на организм в целом.
Каждый врач-стоматолог нашей поликлиники обязательно рекомендует пожилым пациентам соблюдать гигиену полости рта и контролировать чистку зубов , если это необходимо; постоянно напоминает им о том, что надо мыть вставные зубы каждый день водой с мылом и снимать их на ночь. Даже если у пациента не осталось собственных зубов, ему необходимо регулярно аккуратно промывать рот и иметь здоровое сбалансированное питание, что предотвратит возникновение проблем со слизистой. Посещать стоматолога при малейшем беспокойстве и раз в год для профилактики.
На приеме в АУ «НГСП» пациенты в возрасте составляют более 35 %.В 2013 году в поликлинике было принято более 17 500 людей пожилого возраста. Лечение пациентов данной группы ведется не только в отделениях, но и на дому для тех, кому трудно передвигаться. Ко Дню Победы, Дню пожилых людей, Дню инвалидов, Дню города Новочебоксарска, ко Дню инвалидов проводится санация пожилых и предоставляются скидки на лечение и протезирование зубов.
1. Алимский A.B. Особенности распространения заболеваний пародонта среди лиц пожилого и преклонного возраста // Стоматология для всех. — 2000. № 2. - С. 46-49.
2. Архипов В.Д., Марченко Я.В., Архипов A.B., Марук С.И. Местное обезболивание в стоматологии у лиц пожилого и старческого возраста // Медицинские и социальные вопросы в геронтологии.-Самара; 1998.-С.116-117.
3.Борисова E.H. Индивидуальные факторы, способствующие развитию заболеваний пародонта у лиц пожилого и преклонного возраста // Стоматология для всех. 1999. — № 4, - С. 36-37.
4. Даниленко А.Н. Нуждаемость населения пожилого и старческого возраста в стоматологической помощи // Сборник научных трудов.-Вып.З. — Кемерово, 1997.-С. 40-41.
5. Курякина Н.В., Кутепова Т.Ф. Заболевания пародонта. -М., Н. Новгород. -2000:-162 с.
6. Петрикас А.Ж. Обезболивание зубов. Тверь, 1997. — 112 с.
Новочебоксарская городская стоматологическая поликлиника, Новочебоксарск
Демографическое старение населения означает повышение доли пожилых и старых людей в общей численности населения. Согласно данным официальной статистики, свыше 40% населения РФ составляют лица пожилого и старческого возраста.
Численность населения города Новочебоксарска составляет 123 922 человек. Всего взрослое население города – 99 763 человек. Старше трудоспособного возраста – 25 641 человек(26% взрослого населения).
Анализ показал, что потребность в стоматологической помощи в возрастной группе 60-69 лет - составляет 94,9%, 70-79 лет - 98,7% и в 80лет и старше -88,6%.
Причины возникновения стоматологических заболеваний у лиц пожилого возраста : дефицит витаминов ,снижение реактивности организма, атеросклеротические поражения сосудов, эндокринные нарушения, болезни крови и гемопоэтической системы ,заболевания желудочно-кишечного тракта, психосоматические факторы – стресс, прием лекарственных препаратов, отрицательно влияющих на ткани пародонта – седативные средства, нейролептики, транквилизаторы, иммунодепрессанты, кортикостероиды, гидантоин, соли тяжелых металлов.
Слизистая утончается, становясь более чувствительной и уязвимой. Ее состояние ухудшается еще быстрее, если человек недоедает или болеет. Вдобавок ко всему, у пожилого человека может вырабатываться меньше слюны, и если он принимает много лекарств, как и мочегонные препараты или антидепрессанты, это неизбежно усугубляет ситуацию.
Сухость в полости рта может привести не только к повреждениям: это также увеличивает риск инфекционного заражения, включая кариес и заболевания пародонта.
Прием большого количества лекарств вызывает появление язв во рту, в особенности это относится к болеутоляющим средствам и лекарствам, понижающим кровяное давление. Длительно незаживающие язвы могут привести к возникновению онкопатологии, что тоже весьма вероятно в старшем возрасте.
При заболеваниях пародонта, больные жалуются на наличие боли в деснах , запах изо рта, покраснение и отечность десен, сухость в полости рта , кровоточивость десен, подвижность зубов, стертость зубов, появление промежутков между зубами, смещение зубов, отсутствие зубов, неправильный прикус, неудобство имеющихся протезов, нарушение акта глотания, щелканье в височно-нижнечелюстном суставе, нарушение открывания рта, боли при широком открывании рта, ухудшение общего состояния.
У пациентов группы риска, а также у здоровых пожилых пациентов дозу адреналина в обезболивающих препаратах следует снизить до 40 мкг, у пожилых пациентов группы риска — до 20 мкг. Если позволяет вид и продолжительность вмешательства, следует применять не содержащие адреналин местные анестетики, однако они имеют непродолжительный срок действия (15-20 мин).
При наличии относительных противопоказаний для эндодонтического лечения, ограничивающих время пребывания пациента в стоматологическом кресле (например, заболевания позвоночника), сокращается продолжительность одного посещения за счет проведения девитальной экстирпации пульпы, отсроченного пломбирования корневых каналов, использования машинной обработки корневого канала, отказа от применения инструментов промежуточного размера в относительно широких и прямых каналах зуба.
Пациентам с абсолютными противопоказаниями стоматологическое лечение нами оказывается только под наблюдением соответствующих специалистов в связи с высоким риском возникновения осложнений и неотложных состояний, угрожающих жизни и здоровью пациента. К этой группе относятся следующие заболевания и состояния: инфаркт миокарда , гипертоническая болезнь, с ахарный диабет II типа.
Пародонтит встречается чаще всего у лиц пожилого возраста (от 86% до 98%). Заболевания пародонта у пожилых пациентов связаны с множеством факторов, которые усугубляются нарушениями здоровья, либо в процессе естественного старения организма.
Причиной пародонтоза является недостаточность кровоснабжения тканей десны, которое в тяжелых запущенных случаях приводит к ее атрофии и, как следствие, к потере зубов. С возрастом заболевания СОПР развиваются на фоне снижения слюноотделения (ксеростомии) и местной резистентности тканей, нарушения процессов дифференцировки и ороговения клеток эпителия. Даже при незначительных повреждениях СОПР у пожилых людей с нарушенной трофикой нередко образуются болезненные, долго незаживающие, декубитальные язвы. У лиц преклонного возраста отмечается выраженная тенденция к развитию гиперпластических, диспластических и опухолевых процессов в тканях челюстно-лицевой области. Лейкоплакия выявляется у каждого десятого пациента, что требует неотложных мер лечения и профилактики.
Красный плоский лишай и лейкоплакия слизистой оболочки полости рта являются распространенными заболеваниями у лиц пожилого возраста, имеют характерное клиническое течение. Пожилой возраст также является предрасполагающим фактором к развитию кандидозной инфекции. Заеда углов рта у лиц пожилого и старческого возраста выявляется различного генеза: стрептококковые, стафилококковые, вызванными грибами рода кандида и другими микроорганизмами. Они характеризуются длительным течением и отсутствием тенденции к заживлению. Очень часто у лиц пожилого и старческого возраста диагностируется стомалгия, глосалгия. Достаточно часто встречается парестезия у лиц пожилого возраста.
Ведущее место по распространенности заболеваний слизистой оболочки полости рта принадлежит различным видам гиперкератозов (папиломы различных отделов ротовой полости, участки ороговения альвеолярных отростков в области отсутствующих зубов ).
Наиболее эффективным в лечении пародонтита и пародонтоза является комплексный подход, включающий гигиену полости рта, терапевтические, хирургические и ортопедические мероприятия. Необходимым условием для стимуляции восстановительных процессов в костной ткани или остановки процессов ее атрофии является иммобилизация (обездвиживание) зубов. Это возможно путем шинирования зубов и замещения дефектов зубных рядов.
При пародонтозе для улучшения кровотока проводится массаж десен, а в случае жалоб пациента на повышенную чувствительность зубов, ноющие боли, зуд проводится лечение, снимающее эти симптомы.
У пациентов пожилого возраста подчас невозможно использовать общепринятую схему лечения того или иного заболевания СОПР из-за имеющейся сопутствующей общесоматической патологии. Важное значение приобретает включение в комплекс лечебно-профилактических мероприятий препаратов, способных восстанавливать местный иммунитет, улучшать микроциркуляцию, способствовать уменьшению воспаления и ускорению восстановления слизистого барьера, обладая при этом минимальным побочным воздействием на организм в целом.
Каждый врач-стоматолог нашей поликлиники обязательно рекомендует пожилым пациентам соблюдать гигиену полости рта и контролировать чистку зубов , если это необходимо; постоянно напоминает им о том, что надо мыть вставные зубы каждый день водой с мылом и снимать их на ночь. Даже если у пациента не осталось собственных зубов, ему необходимо регулярно аккуратно промывать рот и иметь здоровое сбалансированное питание, что предотвратит возникновение проблем со слизистой. Посещать стоматолога при малейшем беспокойстве и раз в год для профилактики.
На приеме в АУ «НГСП» пациенты в возрасте составляют более 35 %.В 2013 году в поликлинике было принято более 17 500 людей пожилого возраста. Лечение пациентов данной группы ведется не только в отделениях, но и на дому для тех, кому трудно передвигаться. Ко Дню Победы, Дню пожилых людей, Дню инвалидов, Дню города Новочебоксарска, ко Дню инвалидов проводится санация пожилых и предоставляются скидки на лечение и протезирование зубов.
1. Алимский A.B. Особенности распространения заболеваний пародонта среди лиц пожилого и преклонного возраста // Стоматология для всех. — 2000. № 2. - С. 46-49.
2. Архипов В.Д., Марченко Я.В., Архипов A.B., Марук С.И. Местное обезболивание в стоматологии у лиц пожилого и старческого возраста // Медицинские и социальные вопросы в геронтологии.-Самара; 1998.-С.116-117.
3.Борисова E.H. Индивидуальные факторы, способствующие развитию заболеваний пародонта у лиц пожилого и преклонного возраста // Стоматология для всех. 1999. — № 4, - С. 36-37.
4. Даниленко А.Н. Нуждаемость населения пожилого и старческого возраста в стоматологической помощи // Сборник научных трудов.-Вып.З. — Кемерово, 1997.-С. 40-41.
5. Курякина Н.В., Кутепова Т.Ф. Заболевания пародонта. -М., Н. Новгород. -2000:-162 с.
6. Петрикас А.Ж. Обезболивание зубов. Тверь, 1997. — 112 с.
Читайте также:

