После лечения зуба кровь из носа
Опубликовано: 12.05.2024
Прием ведет к.м.н. Боклин А.К.
Синуситы, связанные с простудными заболеваниями достаточно частое явление, но причиной развития гайморита могут стать и проблемы с зубами.

Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Как развивается «зубной» гайморит?
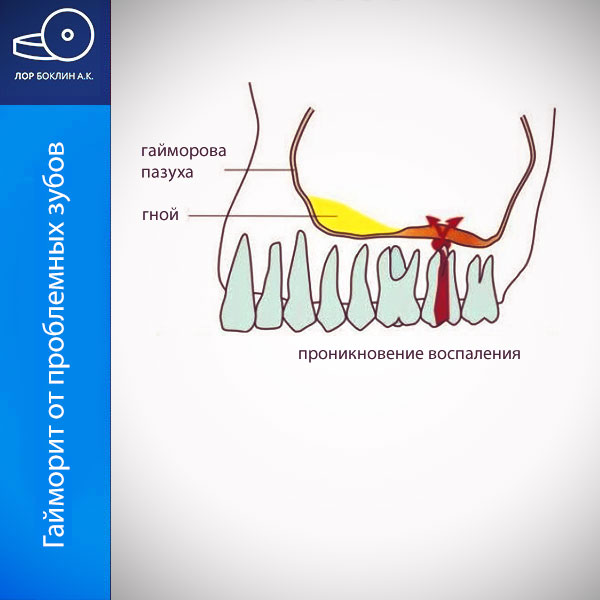
Параназальные пазухи (sinus paranasales) состоят из системы нескольких полостей в около носовом пространстве. В случае простуды, менее вентилируемые пазухи особенно подвержены развитию синусита. Верхнечелюстные пазухи (sinus maxillaris, гайморовы) относительно хорошо вентилируются. Однако дно верхнечелюстной пазухи отделяет только узкая костная пластина от коренных зубов верхней челюсти. Благодаря этой анатомии, развитие зубного (одонтогенного) синусита достаточно частое явление. Основной причиной, одонтогенного синусита может быть воспаление, которое образуется в области корней зубов, и легко распространяется на слизистую оболочку верхнечелюстной пазухи.
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Лечение «зубного» гайморита
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Удаление зубов в практике стоматолога происходит практически каждый день и относится к рутинным операциям. Однако при проведении удаления нередко бывают осложнения, при которых требуется дальнейшая терапия. Одним из таких осложнений признаётся перфорация гайморовой пазухи при удалении зуба.
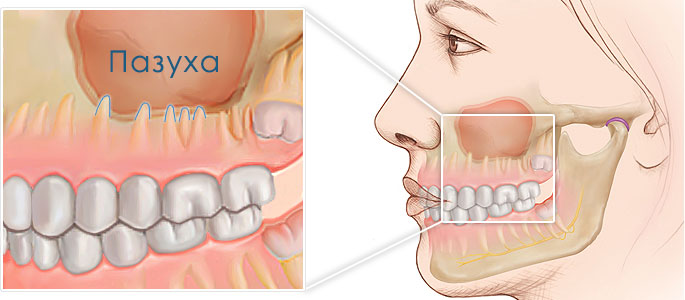
Особенности строения
Гайморова (верхнечелюстная, основная) пазуха находится внутри кости верхней челюсти. Она от ротовой полости отграничена при помощи альвеолярного отростка. Он образует дно полости. Объём полости верхней челюсти может быть до десяти кубических сантиметров. У неё есть сообщение с носовой полостью. Внутри полость выстлана слизистой тканью.

Строение имеет особенности, которые помогают её легко повредить:
- Иногда толщина пластинки кости между дном полости корнями зубов не превышает один миллиметр.
- Встречается вариант расположения корня второго и первого моляров, когда они проникают в полость и отграничены от неё только слизистой, которая выстилает пазухи.
- Костная пластинка быстро истончается при воспалительных процессах.
- Небольшая толщина трабекул кости верхней челюсти.
Такие особенности строения обусловливают лёгкое повреждение её стенки, даже когда врачом не нарушено никаких правил и не приложено значительной силы.
Что такое перфорация гайморовой пазухи
Образование дефекта гайморовой пазухи – это осложнение при проведении манипуляций на верхней челюсти. Образуется отверстие между полостью рта и основной пазухой. Это может произойти при удалении коренных зубов верхней челюсти (моляров и премоляров) или при протезировании. А также при сложном эндодонтическом лечении корня зуба и удалении кистозных образований. Дефект формируется в месте лунки зуба.
Как происходит перфорация
Механизм возникновения дефекта гайморовой полости при экстракции зуба заключается в том, что происходит перфорация тонкого костного слоя между верхушкой корня и верхнечелюстной пазухой. Слой костной ткани в этом месте может быть толщиной всего один миллиметр. Повредить его очень легко. Перфорации чаще бывают при удалении первого моляра, так как его корни нередко в силу особенностей строения вдаются в полость основной пазухи верхней челюсти.
Причины возникновения перфорации.
Далеко не всегда стоматолог виноват в возникновении этого осложнения. Оно нередко может появиться в силу индивидуальных анатомических особенностей пациента. А также оно может быть обусловлено течением воспалительного процесса в ткани, окружающей корень.
Причины возникновения перфорации могут быть следующими:
- Прободение гайморовой пазухи при удалении зуба возникает чаще всего. Дно её перфорируется при резком удалении зуба с приложением больших усилий.
- У части больных корни верхних зубов внедряются в полость пазухи. При удалении зубов автоматически происходит нарушение целостности костной пластинки. При лечении возможно попадание материала для пломбирования в полость.
- При технически сложном эндодонтическом лечении. При таком виде лечения воспалительный очаг находится глубоко в толще десны или под корнем зуба. Вместо удаления больного зуба, стоматолог пытается его сохранить. В процессе такого вида лечения легко повреждается костная пластинка.
- В процессе установки импланта в кость верхней челюсти с последующим протезированием зуба может быть легко повреждена гайморова полость. Это происходит потому, что имплант похож на шуруп и должен быть ввинчен в кость. При дефектах проведения этой манипуляции или анатомо-топографических особенностях у больного может быть повреждена костная пластинка верхней челюсти (неправильно подобран размер импланта, были дефекты подготовки к имплантированию). Врач не учитывает перед постановкой импланта то, что при удалении зуба толщина костной пластинки быстро уменьшается.
- Прободение может произойти при хроническом воспалении тканей окружающих зуб (периодонтит). При этой патологии костная пластинка расслаивается и становится тонкой. Если в такой ситуации приходится удалять зуб, перфорация возникает практически всегда.
- Проведение манипуляции по удалению ретинированного зуба из гайморовой полости.
- Часто бывает перфорация при проведении процедуры резекции корня зуба. Необходимость в этой манипуляции возникает при экстракции корня с нагноившейся кистой.
Симптомы перфорации пазухи верхней челюсти
Как проявляется перфорирование гайморовой пазухи. Существуют специфические симптомы, когда это происходит.
- Кровотечение из лунки зуба с включением пузырьков воздуха. При выдохе через нос численность пузырьков возрастёт.
- При перфорации, кровотечение бывает не только из зубной лунки. Оно может быть из носового хода, который близок к пазухе.
- Больной говорит «в нос» или гнусавит.
- Затем возникает ощущение свободного прохождения воздуха через зубную лунку.
- Больной иногда отмечает распирание и чувство тяжести в области средней трети лица со стороны поражения.
Если прободение не было распознано сразу, и лечение не проводилось, то к предыдущей клинике присоединяются симптомы гайморита.
- Повышается температура тела.
- Усиливается ощущение распирания в проекции гайморовой пазухи.
- Носовое дыхание затруднено.
- Слизистая носа на стороне поражения отёчна.
- Нарастает общая слабость.
- Ломящая боль в носовой области.
- Гнойное отделяемое из носового хода на той стороне, где была манипуляция.
Методы определения перфорации
Выявить эту патологию можно только на основании характерной клиники. Если есть сомнения, выполняется полный спектр диагностических манипуляций, включая инструментальные методы.

Чтобы диагностировать дефект костной пластинки, для последующего его устранения, необходимо при осмотре пациента выполнить манипуляции:
- Тщательно осмотреть зубную лунку, после того как удалили корень зуба.
- Выполнить зондирование её дна.
- Попросить пациента зажать нос и выдохнуть через нос. Воздух выйдет в рот через зубную лунку.
- Если пациент надувает щёки, воздух проходит в носовую полость. Но этот приём может спровоцировать воспаление пазухи, его нельзя часто применять.
Инструментальные методы диагностики включают:
- зондирование зубной и канала перфорации при помощи тонкого зонда;
- компьютерная томография;
- рентгенография, на снимках можно увидеть дефект и инородные тела;
- общий анализ крови.
Лечение перфорации пазухи при удалении зуба
Тактика ведения больного при перфорации зависит в первую очередь от состояния самой пазухи и времени выявления этого дефекта. Лечить этот дефект должен только квалифицированный специалист.
Лечение перфорации основной пазухи верхней челюсти имеет задачи:
- Закрытие дефекта.
- Предупредить процесс воспаления в пазухе.
- Назначить лечение, если есть воспаление.
- Если есть инородные частицы, то они должны быть извлечены.
Если перфорация была сразу же замечена и признаков инфицирования нет, то лечебные мероприятия следующие:
- Сохранение сгустка крови в зубной лунке.
- Провести мероприятия по предупреждению его инфицирования (наложение тампона с раствором йода).
- Наложить швы на десну, при необходимости.
- Лечение проводится, пока не вырастут грануляции и не будет закрыт дефект.
- Тампон из лунки не извлекают.
- Если дефект не закрывается самостоятельно, его закрывают пластиковой пластиной. Её фиксируют к зубам.
- Назначение курса лекарственной терапии, направленного на противодействие воспалению.
Если перфорация осложнена разрывом десны и пенетрацией инородных частиц в мягкие ткани, окружающие лунку зуба, выполняют пластическое закрытие дефекта в этот же день. Или через некоторое время, когда будет уверенность, что ткани будут держать швы. Перед этим удаляют все инородные тела и иссекают участки, подвергшиеся некрозу. Манипуляцию выполняют под рентген контролем, чтобы удостовериться, что там нет инородного тела. Если произошло проникновение в полость инородного тела, то необходимо делать операцию в условиях стационара.
- Вскрытие основной пазухи верхней челюсти.
- Удаление зуба из гайморовой пазухи (его обломков) и иных инородных тел.
- Иссечение некротических участков.
- Закрытие дефекта.
Последствия перфорации гайморовых пазух
Если не замечено наличие дефекта и больной, несмотря на симптомы, не обращается к врачу, это грозит наступлением серьёзных и опасных для здоровья последствий.
- Выраженная воспалительная реакция.
- Формирование остеомиелита.
- Генерализация инфекции.
- Развитие абсцесса и флегмоны.
- Выпадение здоровых зубов в зоне свища.
- Хронический синусит.
- Менингит.
- Энцефалит.
- Тромбоз кавернозного синуса.
Чтобы избежать формирования осложнений пациент при любом неблагополучии после удаления зуба должен посетить стоматолога.
Застарелая перфорация пазух
При несвоевременном обнаружении и ликвидации дефекта острое воспаление утихнет. В течение месяца у пациента образуется свищ. Он соединяет поверхность десны и полость пазухи. Присоединяются признаки хронического воспалительного процесса. Это будет являться тяжелым осложнением.
У больного есть жалобы:
- Наличие тупых болей в верхней части щеки, постоянного характера. Они иррадиируют в область глаза и височную область.
- Ощущение заложенности носа с одной стороны.
- Отделение гноя из носа и из свищевого отверстия на верхней челюсти.
- Припухлость средней трети лица на стороне поражения.
- Движение воздуха через дефект.
- Трудности при разговоре.
- Попадание жидкости изо рта в нос.
Терапия застарелых процессов сопряжена со значительными трудностями. Больным показано оперативное лечение в стационаре.
- Вскрытие основной пазухи верхней челюсти.
- Извлечение инородных тел.
- Иссечение некротических участков и грануляций.
- Иссечение тканей, формирующих свищ.
- Закрытие дефекта.
После проведённой операции в обязательном порядке назначается лекарственная терапия с применение антибиотиков, противовоспалительных и противоотёчных препаратов курсом две недели.
Преимущества лечения в нашей клинике
Подводя итоги можно понять, что получить дефект перегородки полости верхней челюсти очень легко. Это зависит как от действий стоматолога, так и от индивидуальных анатомических особенностей пациента.
Обращаясь за лечением в нашу клинику в Москве, вы можете быть уверены, что таких осложнений у вас гарантированно не будет. У нас проводят профилактику осложнений.
Для этого у нас назначают обязательный комплекс профилактических мероприятий по их предотвращению:
- Мы проводим полное обследование больных перед проведением всех стоматологических манипуляций.
- Выполняем исчерпывающую оценку анатомо-топографических особенностей пациента.
- Мы соблюдаем все этапы стоматологических манипуляций.
Вы останетесь довольны качеством стоматологических услуг, если обратитесь к нам в клинику. В нашей клинике есть самое современное оборудование на уровне стандартов лучших европейских и американских стоматологических клиник. Мы можем предложить вам полный спектр всех диагностических процедур в одном месте. Наши врачи прошли обучение в ведущих мировых центрах стоматологии и владеют новейшими методиками лечения и протезирования. Мы поможем даже в самых сложных случаях. Мы разрабатываем индивидуальный курс лечения с учетом всех особенностей больного. Мы используем только проверенные методики лечения и материалы самого высокого качества. Наша клиника сделала доступными самые высококачественные стоматологические услуги. С полным спектром наших возможностей по лечению и диагностике вы можете ознакомиться на нашем сайте.
Резекция апикальной части зубного корня является сложной стоматологической операцией, требующей соответствующих знаний от стоматолога. При ее проведении могут возникать различные осложнения. Происходит это по вине врача, но пациент нередко провоцирует негативный исход операции неправильным поведением. Осложнениям способствуют анатомические условия, особенно когда проводится резекция передних верхних зубов, слишком близко размещенных ко дну верхнечелюстной пазухи.
Что такое апексэктомия
Это хирургическая процедура, позволяющая избавиться от очага инфекции, находящегося внутри десны, без удаления зубной единицы. По-другому называется резекцией верхушки корня зуба. Часто инфекционные очаги образуются в области зубного корня, а апексэктомия позволяет вырезать и удалить пораженную часть корня, не затрагивая здоровые ткани. Данный метод лечения считается лучшим при гранулеме, периодонтите и подобных серьезных патологиях, при которых в прошлом удалялись пораженные зубы.
Из-за чего возникают осложнения
Негативные последствия часто возникают либо из-за врачебной ошибки, либо по вине пациента во время реабилитации. Причины осложнений резекции:
- Позднее пломбирование. Эта процедура проводится за 1-2 дня до апексэктомии, иначе есть риск возникновения после операции воспаления в качестве негативной реакции.
- Некачественное пломбирование. Каналы внутри зуба должны быть герметичными, иначе возникнет воспалительный процесс, если инфекция продолжит распространяться.
- Разрушение зуба. При неправильном подходе к лечению в ходе операции есть риск повреждения зуба, что приведет к его потере.
- Непрофессионализм. Иногда серьезные повреждения в ходе операции причиняются врачом при неправильном использовании инструмента или неосторожном обращении с ним.
- Неполная резекция. Если воспаленные ткани и очаг инфекции удалить не полностью, то в будущем возможен рецидив кисты.
- Инфицирование тканей возникает в ходе операции из-за неполной стерильности или после неправильного ухода за ротовой полостью.
- Разрушение корня. Операция предполагает удаление только верхушки корня, минимальной ее части, но если стоматолог допустит ошибку, корень может разрушиться полностью, из-за чего зуб расшатывается.
- Несоблюдение пациентом послеоперационных назначений. Правильный уход, отсутствие физических нагрузок, диета и другие врачебные назначения ускоряют процесс реабилитации.
Какие бывают последствия после операции резекции верхушки корня зуба
Апексэктомия может обернуться различными осложнениями, например, отеком мягких тканей (это временная реакция на травму) или даже рецидивом кисты. Все негативные последствия принято делить на два вида: условно нормальные и патологические.
Повышенная температура
Это естественная реакция организма на травму в ходе операции. Повышение температуры происходит в первые сутки после апексэктомии. Обычно варьируется в диапазоне от 37,5°С до 38°С. В вечернее время температура повышается, утром спадает. Нормализуется самостоятельно через 1-2 дня. Сбивать ее, если отметка на термометре ниже 38°С, не рекомендуется. Но при сильно плохом самочувствии (общая слабость, головокружение, ломота в теле) разрешается принять жаропонижающий препарат.
Иногда повышение температуры и озноб сигнализируют о развитии серьезных осложнений. В таком случае высокий показатель держится 2-3 дня после операции, повышается с каждым днем и не сбивается таблетками. При наличии осложнений сопровождается дополнительными симптомами:
- болью;
- сильной отечностью мягких тканей лица;
- гнилостным ароматом из ротовой полости;
- наличием гнойного налета на ране;
- нестабильностью давления.
При таком наборе симптомов следует немедленно обратиться в стоматологию.
Шатается зуб
Резекция предполагает удаление кончика корня, что часто приводит к снижению устойчивости зуба. Если корень во время проведения операции разрушится, зуб сильно расшатается и может выпасть. Также шаткость зуба провоцирует сам пациент, если будет нагружать прооперированную область твердой пищей.
Чтобы избежать такого осложнения, необходимо соблюдать щадящую диету в послеоперационном периоде. Процесс заживления тканей длится 4-6 месяцев, за это время образовавшаяся в ходе операции полость полностью зарастет, и тогда устойчивость зуба станет прежней. До этого момента нельзя грызть орехи, сухие продукты и твердые конфеты на прооперированной стороне.
Побелела десна
Белый налет может быть признаком естественного процесса заживления или осложнений: воспаления десны, гнойной инфекции:
- Через день после операции на десне образуется белый фибриновый налет.
- По истечении двух-четырех дней налет становится максимально заметным.
- К 7 дню спадает отечность, исчезает болезненность, но десна остается белой.
- К 14 дню налет исчезает, под ним образуется новая слизистая ткань, десна приобретает нормальный цвет.
О развитии гнойной инфекции свидетельствуют такие симптомы:
- сильная нарастающая боль;
- кровоточивость или обильная сукровица (кровоточит ранка);
- гнилой запах;
- отечность и покраснение десны дольше недели;
- изменение цвета налета на желтоватый, серый, коричневый;
- плохое общее состояние.
Лечить такое последствие придется противовоспалительными и антибиотиками, а предотвратить можно полосканием антисептическими растворами (Мирамистином, Хлоргексидином).
Полипозный гнойный синусит
Апексэктомия верхних зубных единиц сопровождается риском пробития стенки гайморовой пазухи. Если это произойдет, образуется свищ между данной полостью и преддверием рта, который в дальнейшем провоцирует гнойный полипозный синусит. Его симптомы:
- боль в нижней части глазниц;
- заложенность носа;
- говор в нос (гнусавость);
- больно жевать, нажимать на беспокоящее место и шевелить ртом;
- головные постоянные боли;
- ослабление или утрата обоняния;
- гнойная жидкость из носа;
- ощущение присутствия инородного предмета в носоглотке.
Лечится такое осложнение консервативными и хирургическими методами. Консервативное лечение заключается в приеме антибиотиков и интраназальных гормональных лекарств (к таким лекарствам относится Мометазона фуроат). Хирургическое лечение подразумевает закрытие свища.
Кровь из носа
Носовое кровотечение в процессе операции или сразу после свидетельствует о перфорации (пробитии) кости носовой пазухи. Может открыться при проведении резекции на верхних зубах, так как корни в челюсти расположены вплотную к данным пазухам, из-за чего пазухи запросто травмируются при малейшем неосторожном движении врача.
При возникновении перфорации пазухи врач должен остановить кровотечение, убедиться в том, что ничего не попало в лунку (возможно, отпал кусочек корня и вдавился туда), обеззаразить и закрыть образовавшуюся рану. Затем назначаются антисептики для полоскания, антибиотики и противовоспалительные средства. Если в пазуху попадают осколки и инородные предметы, придется проводить более серьезную операцию.
Болевые ощущения
Сама резекция проходит абсолютно безболезненно благодаря анестезии, но когда она перестает действовать (через 2-3 часа после процедуры), пациент может ощутить болезненность, которая является естественной реакцией на травму. В первые несколько часов после операции десна сильно ноет. Снять боль помогут препараты Диклофенак, Диклоберл, Кетанов и подобные, которые порекомендует стоматолог. С каждым последующим днем выраженность боли уменьшается. Через 3-5 дней проходит полностью.
Если боль пульсирует, ощущения не проходят через 3-5 дней, необходимо повторно обратиться в стоматологию.
Повреждение гайморовой, носовой пазух, кровеносных сосудов челюсти
Повреждение носовых гайморовых пазух в ходе резекции корней верхнего зуба проявляется сильным кровотечением с пузырьками воздуха в крови, гнусавостью голоса пациента и кровотечением из носа. Такое послеоперационное осложнение устраняется на месте. Повреждение крупных кровеносных сосудов проявляется длительным кровотечением из раны.
Останавливается стерильными тампонами с сосудосуживающими лекарствами. Если оно открылось дома, необходимо наложить на рану марлевый тампон, прижать его и менять периодически. Если кровь не останавливается в течение 2-3 часов, следует обратиться за помощью. Чтобы предотвратить кровотечение, нужно перед операцией отказаться от приема кроверазжижающих препаратов, а также не принимать их после процедуры.
Онемение лица
Такой симптом возможен при повреждении либо раздражении тройничного нерва, а также его ветвей. Основные симптомы:
- тянущие боли;
- чувство жжения в мягких тканях;
- онемение мягких тканей щеки (щека висит и не ощущается);
- слабые ощущения при прикосновении к щеке.
Повреждение тройничного лицевого нерва крайне редко производится инструментом. Чаще происходит его раздражение из-за давления, которое оказывает пломбировочный материал на ветви. При онемении лица нужно провести курс неврологического лечения в сочетании с решением причины повреждения нерва.
Нагноение, свищ, шишка, абсцесс
Свищ — это канал, соединяющий очаги инфекции с поверхностью десны, через который выходит наружу гной. Его появление свидетельствует о некачественном очищении зубного канала и раны в ходе операции. Избежать этого можно, если загерметизировать перфорированную область специальной пломбой, что обязательно должен делать стоматолог. Также осложнение часто провоцирует пациент неправильным уходом за полостью рта в послеоперационном периоде.
Чтобы предотвратить загнивание десны (образование гнойной шишки), необходимо регулярно обеззараживать ротовую полость после операции: полоскать антисептиками (например, Хлоргексидином) или содовым раствором. Лечение осложнения в виде гнойного свища проводится двумя способами:
- Медикаментозно с назначением антибиотиков (Левомеколя, Линкомицина, Метранидазола).
- Хирургическим путем (уплотнение вскрывается и прочищается, чтобы вышел весь гной).
Заключение
Несмотря на то, что резекция уже не является чем-то новым и редким, период реабилитации проходит по-разному и иногда сопровождается осложнениями. Чтобы предотвратить возможные негативные последствия, необходимо тщательно выбирать клинику, не пренебрегать диагностикой и соблюдать все рекомендации стоматолога перед операцией и после.

Причины
Чаще всего к кровоточивости десен приводят следующие факторы:
Неправильная гигиена полости рта: использование щетки с жесткой щетиной, сильный нажим при чистке, неаккуратное применение зубной нити, ковыряние зубочистками и другими предметами, неправильная установка протезов. Из-за частого травмирования образуются десневые карманы, которые провоцируют воспаление.
Зубной камень. При нерегулярной и неправильной чистке зубов образуется налет, который постепенно отвердевает. Камень отодвигает десну от зуба, ткани воспаляются и начинают кровоточить.
Стоматологические процедуры. Кровоточивость может наблюдаться после профессиональной чистки, удаления зуба, установки пломбы или импланта. Некачественно изготовленная или подогнанная конструкция постоянно травмирует край десны. Кроме того, пломбировочный материал и протезы могут вызвать аллергическую реакцию.
Заболевания десен и зубов: гингивит, пародонтит, пародонтоз. Воспалительные процессы сопровождаются припухлостью, отечностью, обнажением шейки, стиранием и расшатыванием зубов.
Инфекции и вирусы. Герпес, грибок, ангина, грипп, ОРВИ, туберкулез, ВИЧ приводят к разрушению структуры пародонта, провоцируют воспалительные процессы в полости рта.
Гиповитаминоз. Кровь из десен идет при дефиците витаминов B, K, C, E. К патологии приводит однообразное и несбалансированное питание, частые диеты, вызывание рвоты. При недостатке витамина С может развиться цинга. Во время заболевания зубы расшатываются и начинают выпадать.
Гормональный сбой. Проблема наблюдается во время беременности и полового созревания, при сахарном диабете. Из-за дисбаланса биологически активных веществ ткани набухают и становятся более рыхлыми. При этом кровь из десен идет не только во время чистки зубов и поедания твердой пищи, но и от малейшего прикосновения.
Прием ряда медикаментов. К проблеме могут приводить препараты для разжижения крови, в том числе Аспирин, Гепарин, Варфарин. Схожим побочным эффектом обладают некоторые нестероидные противовоспалительные средства.
Заболевания крови. К патологии десен нередко приводят нарушения свертываемости: гемофилия, тромбоцитопения. Состояние слизистых также ухудшается при опухолевых процессах – лейкемии и лейкозе.
Методы лечения
Если вы обнаружили, что из десны идет кровь, необходимо незамедлительно обратится к стоматологу. Врач установит причину и назначит адекватное лечение. Наиболее действенными способами борьбы с кровоточивостью десен являются:
Профессиональная чистка зубов и удаление камня ультразвуком. Волны полностью устраняют налет. При беременности применяются безопасные для плода методики.
Полоскание антисептиками. В качестве раствора для санации назначают Хлоргексидин, Мирамистин, Ротокан, Хлорфиллипт, Фурацилин, Тантум Верде и др. Допустимо использование отваров шалфея, ромашки, календулы, дубовой коры. Процедуру проводят утром, перед сном и после каждого приема пищи. Курс длится не более 10 дней.
Стоматологические гели и мази. Наиболее действенны препараты Метрогил Дента, Асепта, Дентал, Холисал, Пародиум, Стоматофит, Солкосерил, Сальвин. Состав быстро проникает в слизистую, оказывает противомикробный эффект, снимает воспаление, боль и кровоточивость. Средства наносят дважды в день, после полоскания и подсушивания ватным тампоном.
Дополнительные медпрепараты. При сопутствующих заболеваниях полости рта назначают антибиотики, обезболивающие, спрей «Пародонтоцид», таблетки для рассасывания Септолете, Фарингосепт, Граммидин и др.
Физиотерапия. Восстановление десен ускоряют такие процедуры, как ультрафиолетовое облучение, электрофорез, лечение током, кислородом, бальнео-, свето- и вакуум-терапия. Эффективны различные виды массажа: водный, аппаратный, ручной. Как правило, курс физиотерапии включает 5 процедур.
Правильный уход за полостью рта. Необходимо дважды в день чистить зубы. Стоматологи рекомендуют использовать только мягкие щетки с пометкой Soft и пасты от кровоточивости десен: Parodontax, Lacalut, R.O.C.S, BlanX, Mexidol Dent. После еды нужно аккуратно удалять остатки пищи зубной нитью и использовать бесспиртовой ополаскиватель для полости рта: Silca, Lacalut, PresiDent, Лесной бальзам. Также можно применять раствор воды с солью или с перекисью водорода.
Прием витаминных комплексов и иммуномодуляторов. Популярны препараты «Дентовитус», «Алфавит», «Витрум», «Иммунал», «Кальцинова», «Кальций Д3 Никомед», настойка лимонника. Для снижения хрупкости капилляров дополнительно назначается «Аскорутин».
Коррекция питания. Рекомендован отказ от сахара, хлеба, острой, кислой и соленой пищи, газированных напитков и алкоголя. В рацион следует включить свежие соки, овощи и фрукты, продукты, богатые белком, витаминами C, В, К, Е. В результате укрепятся ткани пародонта, слизистые будут быстрее восстанавливаться. Полезны и пряности: имбирь, васаби, кунжут, корица. Специи приостанавливают размножение бактерий и снимают воспаление.
Существуют и меры экстренной помощи. Если из десны идет кровь, необходимо приложить к тканям тампон, смоченный в ледяной воде. Прием быстро успокоит десны и остановит кровотечение.
Лучшее лечение – это профилактика. Посещайте стоматолога дважды в год. Специалист вовремя обнаружит и устранит все проблемы с зубами и деснами. При соблюдении рекомендаций врача вы навсегда забудете о кровоточивости десен.
Одонтогенный гайморит - это воспаление слизистой оболочки гайморовой пазухи в результате проникновения патогенной зубной флоры внутрь пазухи.

Галкин Алексей Владимирович
- Что такое одонтогенный гайморит?
- Почему может возникнуть одонтогенный гайморит
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Профилактика
- Видео: 3 самых распространенных мифов про гайморит
Обновлено 13.08.2019 13:41
Что такое одонтогенный гайморит?
Одонтогенный гайморит - это воспаление слизистой оболочки гайморовой пазухи в результате проникновения в нее патогенной зубной флоры.
Почему может возникнуть одонтогенный гайморит
Гайморовая (верхнечелюстная) пазуха - это полость с костными стенками, которая расположена внутри верхней челюсти. Полость имеет сообщение с полостью носа через соустье, которое расположено на боковой стенке пазухи, обращенной к полости носа. Нижняя стенка имеет контакт с верхними зубами. Достаточно часто (примерно в 15% случаев) верхушка корня зуба лежит непосредственно под слизистой оболочкой дна верхнечелюстной пазухи, и между ними нет костной перегородки.
При проникновении инфекции в гайморовую пазуху возникает воспаление ее слизистой оболочки или гайморит.
Есть два пути проникновения инфекции:
- риногенный - через полость носа. В данном случае инфекция проникает из полости носа через естественное или искусственное (после операции) сообщение;
- одонтогенный - через зуб или ткани вокруг него.
Одонтогенный гайморит чаще всего развивается медленно на фоне хронической инфекции в области корня зуба. В результате хронического воспаления в области корня образуется киста, которая разрушает барьер между пазухой и зубом. Патогенные микробы постепенно проникают в слизистую оболочку пазухи, вызывая ее воспаление.
Также одонтогенный гайморит может возникнуть в результате действий стоматолога. Нередко после удаления верхнего зуба может нарушиться тонкий барьер между пазухой и полостью рта. В результате этого возникают ворота для проникновения зубной инфекции. В данном случае ключевое значение имеют анатомические особенности пациента с тонкой костной перегородкой между пазухой и корнем зуба или ее полным отсутствием.
Инфекция может проникать при чистке каналов и их пломбировании. В некоторых случаях, пломбировочный материал попадает внутрь пазухи, вызывая образование грибкового синусита, а содержащийся в пломбировочном материале цинк способствует росту плесневых грибов (Аспергилл, Мукора). Также одонтогенный гайморит может развиться после процедуры синус лифтинга и установки зубных имплантатов в верхнюю челюсть.
Симптомы
На начальной стадии одонтогенный гайморит может протекать практически бессимптомно, затем возникает заложенность носа, ощущение неприятного запаха в носу. В период обострения обычно появляются гнойные выделения из носа с неприятным запахом, появляются лицевые и головные боли, общая слабость, повышается температура тела.
Осложнения
При одонтогенном гайморите возникает хронический воспалительный процесс. В пазухе появляется зубная микрофлора, не типичная для верхних дыхательных путей, которая может разрушить костную ткань. В связи с тем, что околоносовые пазухи имеют контакт с глазницей и головным мозгом, одонтогенный гайморит может приводить к тяжелым осложнениям:
- внутриглазничным (флегмона орбиты, офтальмит, неврит глазного нерва);
- внутричерепным (менингит, энцефалит, абсцесс головного мозга).
Поэтому при малейшем подозрении на данное заболевание необходимо обращение к врачу.
Диагностика
Основную роль в постановке диагноза играет компьютерная томография околоносовых пазух и верхней челюсти. На КТ снимках, в зависимости от процесса, может просматриваться разрушение костной ткани в области дна пазухи, разрежение костной ткани вокруг корня причинного зуба, разрастание слизистой оболочки пазухи. Визуализируются инородные тела (корень зуба, фрагмент зуба, пломбировочный материал, материал для синуслифтинга) в просвете пазухи.
Лечение
Для лечения одонтогенного гайморита требуется комплексный подход. Как правило, в лечении необходимо одновременное участие отоларинолога и стоматолога. Изолированная антибактериальная и консервативная терапия приводят только к временному облегчению состояния и снятию остроты процесса.
Для полного выздоровления требуется устранить очаг инфекции - удалить или лечить причинный зуб с одновременной санацией воспаленной пазухи.
При инородных включениях в пазухе (пломбировочный материал, материал для синус лифтинга, грибковые тела) необходимо их полное удаление. Для этого используют эндоскопические методики. Они позволяют удалить данные образования через полость носа. При наличии сообщения пазухи с полостью рта (ороантральный свищ), необходимо его обязательное закрытие при помощи специальных биоинертных мембран на основе коллагена и лоскутов слизистой оболочки.
Профилактика
Для того чтобы избежать заболевания, нужно регулярно осматриваться у стоматолога и лора, своевременно лечить заболевания зубов и лор-органов.
Видео: 3 самых распространенных мифов про гайморит
Читайте также:

