При нарушении углеводного обмена возникает заболевание куриная слепота сахарный диабет рахит цинга
Опубликовано: 23.04.2024

Описание презентации по отдельным слайдам:
Нарушения углеводного обмена
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ТИПОВЫЕ ФОРМЫ НАРУШЕНИЯ
УГЛЕВОДНОГО ОБМЕНА
ГИПЕРГЛИКЕМИИ
ГЛИКОГЕНОЗЫ
ГЕКСОЗ-, ПЕНТОЗЕМИИ, -УРИИ
ГИПОГЛИКЕМИИ
АГЛИКОГЕНОЗЫ
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ГИПОГЛИКЕМИЯ
(
греч.
hypо –
под, ниже +
glykys –
сладкий +
haima
–
кровь)
*
Типовая форма патологии углеводного обмена
(или состояние),
*характеризующееся снижением содержания глюкозы
в плазме крови натощак ниже нормы
(менее 65 мг% или 3,58 моль/л).
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ПРИЧИНЫ ГИПОГЛИКЕМИИ
(ГПК менее 65 мг%, 3,58 ммоль/л)
РАССТРОЙСТВА
ПИЩЕВАРЕНИЯ
В КИШЕЧНИКЕ
ДЛИТЕЛЬНАЯ
ЗНАЧИТЕЛЬНАЯ
ФИЗИЧЕСКАЯ
НАГРУЗКА
ПАТОЛОГИЯ
ПОЧЕК
ПАТОЛОГИЯ
ПЕЧЕНИ
ЭНДОКРИНО-
ПАТИИ
ТОРМОЖЕНИЕ
ГЛИКОГЕНОЛИЗА
НЕДОСТАТОЧНОСТЬ
ГЛИКОГЕНЕЗА
ПОЛОСТНОГО
ПРИСТЕНОЧНОГО
(
“
МЕМБРАННОГО
” )
СНИЖЕНИЕ
РЕАБСОРБЦИИ
ГЛЮКОЗЫ В
ПРОКСИМАЛЬНОМ
ОТДЕЛЕ КАНАЛЬЦЕВ
УГЛЕВОДНОЕ
ГОЛОДАНИЕ
ГИПЕРИНСУ-
ЛИНИЗМ
НЕДОСТАТОК
ГИПЕРГЛИКЕМИ-
ЗИРУЮЩИХ
ГОРМОНОВ
ГПК – глюкоза плазмы крови
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
до 80-65 мг%
(4,0 – 3,6
ммоль/л и ниже)
*
глюкозы до 60-50 мг%
(3,3 – 2,5
ммоль/л)
*
глюкозы до 40-30 мг%
(2,5 – 1,5
ммоль/л) и
менее, потеря сознания
ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯ
ГИПОГЛИКЕМИИ
ГИПОГЛИКЕМИЧЕСКАЯ
РЕАКЦИЯ
ГИПОГЛИКЕМИЧЕСКАЯ
КОМА
ГИПОГЛИКЕМИЧЕСКИЙ
СИНДРОМ
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ПРОЯВЛЕНИЯ
ГИПОГЛИКЕМИЧЕСКОГО
СИНДРОМА
АДРЕНЕРГИЧЕСКИЕ
НЕЙРОГЕННЫЕ
Чувство
голода
Тревога,
страх смерти
Мышечная
дрожь
Тахикардия,
аритмии сердца
Потливость
Головокружение
Спутанность
сознания
Психическая
заторможенность
Нарушения
зрения
Головная
боль
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ГИПЕРГЛИКЕМИЯ
(
греч.
hyper –
над, выше +
glykys –
сладкий +
haima
–
кровь)
*
Типовая форма патологии углеводного обмена
(или состояние).
*
Характеризуется увеличением содержания глюкозы
в плазме крови натощак выше нормы
(>120 мг/% или 6,05 ммоль/л)
.
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСНОВНЫЕ ПРИЧИНЫ ГИПЕРГЛИКЕМИИ
гипо-
инсулинизм
избыток
“гипер-
гликеми-
зирующих”
гормонов
стресс-
реакция
каузалгии
психическое
возбуждение
НЕЙРО- И
ПСИХОГЕННЫЕ
РАССТРОЙСТВА
ЭНДОКРИНОПАТИИ
ПЕРЕЕДАНИЕ
ПАТОЛОГИЯ
ПЕЧЕНИ
активация
гликогенолиза
торможение
гликогенеза
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ГИПЕРГЛИКЕМИЯ
ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯ
ГИПЕРГЛИКЕМИИ
* Стойкое повышение
концентрации
глюкозы
до 190 -210
мг% (10,5 – 11,5
ммоль/л)
* Повышение концентрации
глюкозы до 400 – 600 мг%
(22,0 – 28,0 ммоль/л) и более,
потеря сознания
Гипергликемический
синдром
Гипергликемическая
кома
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
МЕТАБОЛИЧЕСКИЙ СИНДРОМ
(СИН.: С. ИНСУЛИНОРЕЗИСТЕНТНОСТИ, СМЕРТЕЛЬНЫЙ КВАРТЕТ)
“КВАРТЕТ СМЕРТИ”
* 1988 г. Reaven M. - “синдром Х”
* 1989 г. Kaplan M. - “смертельный квартет”
* 1992 г. Haffner S. - “синдром инсулинорезистентности”
* 1993 г. Resnick L. - “генерализованная сердечно-сосудистая метаболическая болезнь”
ГИПЕРИНСУЛИНЕМИЯ
ИНСУЛИНОРЕЗИСТЕНТНОСТЬ
ТКАНЕЙ
ПОВЫШЕНИЕ
ТОЛЕРАНТНОСТИ КЛЕТОК
К ИНСУЛИНУ
И ГЛЮКОЗЕ
АРТЕРИАЛЬНАЯ
ГИПЕРТЕНЗИЯ
ДИСЛИПИДЕМИЯ,
АТЕРОСКЛЕРОЗ
ИНСД
ОЖИРЕНИЕ
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
САХАРНЫЙ ДИАБЕТ
(лат. diabetes mellitus; diabetes - проникать через что-либо, mel - мёд)
* Характеризуется нарушением обмена веществ и
* расстройством жизнедеятельности организма.
*развивающееся в результате гипоинсулинизма.
*Заболевание,
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
С А Х А Р Н Ы Й Д И А Б Е Т (ИЗСД)
ПРИЧИНЫ АБСОЛЮТНОГО
ГИПОИНСУЛИНИЗМА
ВОСПАЛЕНИЕ (ИНСУЛИТЫ)
БИОЛОГИЧЕСКИЕ
ХИМИЧЕСКИЕ
ФИЗИЧЕСКИЕ
• ИГ, повреждающие
b
-
клетки
(
ICA,
ИГ к инсу-
лину
in
,
белку 64К),
• Т-
л,
• NK,
• ФНО
b
…
Генетические
дефекты
b
-клеток
(HLA- DR3, DR4;
DQ, B 1)
снижение
синтеза
инсулина
образование чужеродных
для системы ИБН
антигенов
БИА
Вирусы,
тропные
к
b
-
клеткам
(
Коксаки,
кори,
краснухи)
эндогенный
аллоксан
этанол
аллоксан
цитостатики
радиация
травма
pancreas
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ГИПОИНСУЛИНИЗМ (ИЗСД)
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА АБСОЛЮТНОЙ
ИНСУЛИНОВОЙ НЕДОСТАТОЧНОСТИ
ПАТОГЕННЫЕ ФАКТОРЫ
биосинтеза
проинсулина
транспорта
проинсулина
к аппарату
Гольджи
расщепления
проинсулина
до инсулина
девезикуляции
и выделения
инсулина
в интерстиций
везикуляции
инсулина
Подавление процессов:
Повреждение
b
-
клеток
Поджелудочной железы (более 80% их)
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСНОВНЫЕ ЗВЕНЬЯ ИММУНОАГРЕССИВНОГО ВАРИАНТА
ПАТОГЕНЕЗА САХАРНОГО ДИАБЕТА
АБСОЛЮТНЫЙ
ГИПОИНСУЛИНИЗМ (ИЗСД)
ЧУЖЕРОДНЫЕ ДЛЯ СИСТЕМЫ ИБН АНТИГЕНЫ
- КЛЕТОК
Повреждение
-
клеток
поджелудочной железы
Образование и цитотоксическое действие на
-
клетки
аутоагрессивных антител и Т-лимфоцитов
Деструкция
-клеток (более 80% их)
Дефицит инсулина
Процессинг и презентация антигенов лимфоцитам
Разрушение и элиминация
чужеродного антигена
Образование специфических
антител и лимфоцитов
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА САХАРНОГО ДИАБЕТА
ПРИ ДЕЙСТВИИ ХИМИЧЕСКИХ ПАНКРЕОТРОПНЫХ АГЕНТОВ
ХИМИЧЕСКИЕ ПАНКРЕОТРОПНЫЕ АГЕНТЫ
Денатурация белков,
появление аутоантигенов
Повреждение мембран
и ферментов
Прямое повреждение
-
клеток
Стимуляция образования избытка
АФК
Активация процессов
липопероксидации
Образование и цитотоксическое действие на
-
клетки
аутоагрессивных антител и лимфоцитов
Деструкция
-
клеток
Дефицит инсулина
АБСОЛЮТНЫЙ ГИПОИНСУЛИНИЗМ (ИЗСД)
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ПРИЧИНЫ ОТНОСИТЕЛЬНОГО
ГИПОИНСУЛИНИЗМА
С А Х А Р Н Ы Й Д И А Б Е Т (ИНСД)
«
Контринсулярные»
гормоны
Белки крови,
связывающие
инсулин
Активация
САС
Стресс-
реакция
Инсулиназа
АТ к
инсулину
b
-
липо-
протеидный
антагонист
инсулина
Длительная
гиперинсулинемия
Антитела
Избыток
свободных
радикалов,
липопероксидов
Гидролазы
Повреждение
ферментов
клеток
Повреждение
мембран
клеток
«
Контринсулярные»
факторы
Агенты блокирующие
и/или изменяющие
состояние
рецепторов инсулина
Нейро- и/или
психогенные
Факторы
нарушающие
реализацию
эффектов инсулина
в клетках-мишенях
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА
ОТНОСИТЕЛЬНОЙ ИНСУЛИНОВОЙ НЕДОСТАТОЧНОСТИ
ОТНОСИТЕЛЬНЫЙ ГИПОИНСУЛИНИЗМ (ИНСД)
“
ТРАНСПОРТНОЕ
”
АНТИТЕЛА
ПРОТЕАЗЫ
- ЛИПОПРОТЕИДЫ
“
КОНТРИНСУЛЯРНОЕ”
“
РЕЦЕПТОРНОЕ”
(“
ГИПОРЕАКТИВНОЕ”)
“
ФИКСАЦИЯ”
ИНСУЛИНА
ЕГО
ПЕРЕНОСЧИКАМИ
В КРОВИ
ГИПО-
СЕНСИТИЗАЦИЯ
РЕЦЕПТОРОВ
КЛЕТОК
К ИНСУЛИНУ
ГИПЕР-
СЕНСИТИЗАЦИЯ
РЕЦЕПТОРОВ
КЛЕТОК
К КИГ
ИНСУЛИНАЗА
“
КОНТР-
ИНСУЛИНОВЫЕ”
ГОРМОНЫ
(
КИГ)
ПАТОГЕННЫЕ ФАКТОРЫ
ЗВЕНЬЯ ПАТОГЕНЕЗА
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ПРОЯВЛЕНИЯ САХАРНОГО ДИАБЕТА
НАРУШЕНИЯ
ОБМЕНА ВЕЩЕСТВ
ПАТОЛОГИЯ ТКАНЕЙ,
ОРГАНОВ И ИХ СИСТЕМ
НАРУШЕНИЕ ЖИЗНЕДЕЯТЕЛЬНОСТИ ОРГАНИЗМА
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСНОВНЫЕ ПРОЯВЛЕНИЯ НАРУШЕНИЙ
ОБМЕНА ВЕЩЕСТВ
ПРИ САХАРНОМ ДИАБЕТЕ
Ацидоз
БЕЛКОВОГО
УГЛЕВОДНОГО
ЖИРОВОГО
ЖИДКОСТИ
Гипер-
гликемия
Гиперлактацидемия
Глюкозурия
Гипер-
азотемия
Азотурия
Повышение
уровня
остаточного
азота в крови
Гипер-
липидемия
Кетонурия
Кетонемия
Полиурия
Поли-
дипсия
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
О С Л О Ж Н Е Н И Е
( лат.: complicatio)
*
патологический процесс (реакция, состояние),
*
возникающий по ходу развития основного
заболевания,
*
но не обязательный (!) для него.
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСЛОЖНЕНИЯ САХАРНОГО
ДИАБЕТА
О С Т Р Ы Е
ХРОНИЧЕСКИЕ
(
син.: поздние -
15-20 лет гипергликемии)
Гиперосмолярная
кома
(чаще при ИНСД)
Деабетический
кетацидоз,
ацидотическая
кома
(чаще при ИЗСД)
Гипогликемичес-
кая кома
Невропатии
Энцефалопатии
Снижение активности
факторов системы ИБН
Ретинопатии
Нефропатии
Ангиопатии
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ВИДЫ КОМАТОЗНЫХ СОСТОЯНИЙ
ПРИ САХАРНОМ ДИАБЕТЕ
ГИПЕРОСМОЛЯЛЬНАЯ
КЕТАЦИДЕМИЧЕСКАЯ
ЛАКТАТАЦИДЕМИЧЕСКАЯ
ГИПЕРГЛИКЕМИЧЕСКИЕ
КОМЫ
ГИПОГЛИКЕМИЧЕСКАЯ
КОМА
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
МЕХАНИЗМЫ СТИМУЛЯЦИИ КЕТОГЕНЕЗА
ПРИ САХАРНОМ ДИАБЕТЕ
ГИПОИНСУЛИНИЗМ
КАТ I –
карнитинацилтрансферазы I
Увеличение транспорта
ВЖК в гепатоциты
Активация липолиза
Снижение содержания
малонил-КоА в гепатоцитах
Активация КАТ I*
СТИМУЛЯЦИЯ ОБРАЗОВАНИЯ КЕТОНОВЫХ ТЕЛ
+ СНИЖЕНИЕ ИХ УТИЛИЗАЦИИ ТКАНЯМИ
+ УМЕНЬШЕНИЕ ИХ ЭКСКРЕЦИИ ПОЧКАМИ
Повышение уровня
ВЖК в плазме крови
К Е Т А Ц И Д О З
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
NO
-
ОПОСРЕДОВАННЫЙ МЕХАНИЗМ ИШЕМИИ ТКАНЕЙ
ПРИ САХАРНОМ ДИАБЕТЕ
И Ш Е М И Я
Интенсификация синтеза
сорбита из глюкозы
Истощение запаса НАДФН
2
в клетках
Снижение выраженности
вазодилатации
ГИПОИНСУЛИНИЗМ
Активация
альдозоредуктазы в клетках
ГИПЕРГЛИКЕМИЯ
Снижение активности
протеинкиназы С
Торможение образования
NO
в клетках
ПОВЫШЕНИЕ УРОВНЯ
ВЖК В ПЛАЗМЕ КРОВИ
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
Диабетическая стопа
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА
ДИАБЕТИЧЕСКОЙ НЕВРОПАТИИ
ГИПЕРГЛИКЕМИЯ
Снижение интраневрального
кровоснабжения
Н Е В Р О П А Т И И
Образование антител к
модифицированным
белкам
Реакции иммунной
аутоагрессии
Увеличение образования
сорбитола в нейронах и
клетках нейроглии
Истощение запаса
НАДФН2
Торможение
образования NO
Избыточное
гликолизирование белков
нервной ткани
Активация
альдозоредуктазы
клеток нервной ткани
Снижение
активности
протеинкиназы С
Хроническая ишемия
и гипоксия нервов
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ДИАБЕТИЧЕКАЯ РЕТИНОПАТИЯ
(множественные микроаневризмы)
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
Устранение причин СД
*
Контроль и коррекция
уровня ГПК
ПРИНЦИПЫ ТЕРАПИИ САХАРНОГО ДИАБЕТА
ЭТИОТРОПНЫЙ
СИМПТОМАТИЧЕСКИЙ
ПАТОГЕНЕТИЧЕСКИЙ
* Устранение условий
реализации причин СД
* Коррекция обмена:
водного липидного
ионного белкового
* Коррекция сдвигов КЩР
* Блокада звеньев
патогенеза осложнений
сахарного диабета
* Устранение и/или
предотвращение
симптомов и состояний,
усугубляющих
течение СД
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ГЛИКОГЕНОЗЫ
(греч. glykys – сладкий
+ os - патологический процесс, заболевание)
* Типовая форма нарушения углеводного обмена
* наследственного или врожденного генеза.
* Характеризуется накоплением избытка гликогена
в клетках,
* обусловливающим нарушение жизнедеятельности
организма.
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
Недостаточность
глюкозо-6-
фосфатазы
Дефект
фермента
Дефицит
α
-1,4-
глюкозидазы
Недостаточность
амило-1,6-
глюкозидазы
Дефицит D-1,4-
глюкано-α-
глюкозил-
трансферазы
Недостаточность
гликогенфосфорилазы
миоцитов
Тип
гликогеноза
5
тип
(
болезнь
Мак Ардля)
4
тип
(
болезнь
Андерсена)
3
тип
(
болезнь Кори)
2
тип
(
болезнь Помпе)
1
тип
(
болезнь
Гирке)
ДЕФЕКТЫ ФЕРМЕНТОВ И ОСНОВНЫЕ ТИПЫ
ГЛИКОГЕНОЗОВ (1)
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
Недостаточность
гликогенфосфорилазы
гепатоцитов
Дефект
фосфоглюкомутазы
Недостаточность
фосфофруктомутазы
Недостаточность
киназы фосфорилазы
в гепатоцитах
6
тип
(болезнь Гирса)
8
тип
(
болезнь Таруи)
9
тип
(
болезнь Хага)
7
тип
(
болезнь Томпсона)
Дефект
фермента
(
Тип
гликогеноза
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004
ДЕФЕКТЫ ФЕРМЕНТОВ И ОСНОВНЫЕ ТИПЫ
ГЛИКОГЕНОЗОВ (2)
АГЛИКОГЕНОЗЫ
(а – отсутствие + греч.
glykys –
сладкий +
os - патологический процесс, заболевание)
*
Типовая форма патологии
углеводного обмена
*
наследственного, врожденного или приобретённого
происхождения.
*
Характеризуется
существенным дефицитом или
отсутствием гликогена в клетках,
вызывающим нарушение жизнедеятельности организма.
*
© П.Ф.Литвицкий, 2004 © ГЭОТАР-МЕД, 2004




- 16 предметов
- Для учеников 1-11 классов и дошкольников
- Бесплатные наградные документы для учеников и учителей


Розыгрыш ЦЕННЫХ ПРИЗОВ среди ВСЕХ участников
- Все материалы
- Статьи
- Научные работы
- Видеоуроки
- Презентации
- Конспекты
- Тесты
- Рабочие программы
- Другие методич. материалы
- Замараева Людмила ВасильевнаНаписать 141 06.03.2020
- Другое
- Презентации
-
29.12.2020 0
-
26.12.2020 0
-
17.12.2020 0
-
11.11.2020 0
-
07.11.2020 0
-
22.10.2020 0
-
20.10.2020 0
-
09.10.2020 0
Не нашли то что искали?
Вам будут интересны эти курсы:
Оставьте свой комментарий
Подарочные сертификаты
Ответственность за разрешение любых спорных моментов, касающихся самих материалов и их содержания, берут на себя пользователи, разместившие материал на сайте. Однако администрация сайта готова оказать всяческую поддержку в решении любых вопросов, связанных с работой и содержанием сайта. Если Вы заметили, что на данном сайте незаконно используются материалы, сообщите об этом администрации сайта через форму обратной связи.
Все материалы, размещенные на сайте, созданы авторами сайта либо размещены пользователями сайта и представлены на сайте исключительно для ознакомления. Авторские права на материалы принадлежат их законным авторам. Частичное или полное копирование материалов сайта без письменного разрешения администрации сайта запрещено! Мнение администрации может не совпадать с точкой зрения авторов.

Диабет – это общее название группы хронических эндокринных заболеваний. Все недуги этой группы имеют общий симптом – полиурию (повышенное образование мочи). Но только сахарный диабет связан с повышением концентрации глюкозы в крови.
Виды диабетов
Более распространенным является сахарный диабет – эндокринное заболевание, вызванное нарушением метаболических процессов в организме. Его главный симптом – гипергликемия (высокий сахар в крови), обусловленная инсулиновой недостаточностью. Но существуют и другие виды:
Все эти болезни сопровождаются большой потерей жидкости и, как следствие, нарушением минерального обмена. Несахарные виды не несут угрозы жизни при условии, если больной своевременно и в достаточном объеме утоляет жажду.
Что такое сахарный диабет
Сахарный диабет – это одна из самых острых проблем мирового здравоохранения. По данным Всемирной организации здравоохранения (ВОЗ), от него страдают около 500 млн человек во всем мире.
Это заболевание характеризуется множественными метаболическими нарушениями:
Главную роль в развитии патологии играет инсулин – белково-пептидный гормон поджелудочной железы. Он отвечает за поддержание нормального уровня глюкозы в крови, обеспечивая ее поступление в клетки тканей для их питания.
При сахарном диабете происходит сбой обменных процессов. В зависимости от типа заболевания, либо поджелудочная железа не вырабатывает достаточно инсулина, либо организм теряет восприимчивость к нему. В результате глюкоза не достигает клеток, а накапливается в крови. Ткани испытывают энергетическое голодание.
Симптомы диабета
Обоим типам заболевания присущи частые приступы голода, постоянное ощущение жажды и учащенное мочеиспускание. Все это – признаки гипергликемии. Это значит, что в крови больного много сахара. Его нельзя ограничивать в жидкости во избежание обезвоживания.
Также сахарный диабет сопровождается такими симптомами:
При диабете первого типа возможно ночное недержание мочи. Второй тип нередко проявляется черным акантозом – темными кожными уплотнениями на шее, в подмышках, в паху, на локтях.
Инсулин подавляет расщепление жировой ткани. Поэтому больные сахарным диабетом второго типа страдают от лишнего веса на фоне инсулинорезистентности. Первый тип, напротив, может провоцировать стремительное похудение на фоне клеточного голодания.
Типы диабета
В зависимости от причины, по которой нарушается транспортировка глюкозы, выделяют следующие типы сахарного диабета:
Отдельно рассматривают преддиабетическое состояние, характеризующееся пониженной толерантностью к глюкозе. Натощак сахар остается в пределах нормы, но после нагрузки глюкозой обнаруживается отклонение.
Механизм развития сахарного диабета первого типа
Он характеризуется абсолютным дефицитом инсулина, то есть его не хватает для выполнения своей функции. Такое заболевание диагностируется у детей и подростков, но необязательно с рождения. Основные причины подобной дисфункции поджелудочной железы – разрушение бета-клеток иммунной системой. Происходит оно постепенно – до появления первых признаков болезни может пройти от нескольких месяцев до нескольких лет. В редких случаях диабет первого типа развивается к 30 годам. Из-за этого его могут спутать со вторым типом.
Причина разрушения бета-клеток кроется в генетической предрасположенности и присутствии в организме аутоантигенов. В редких случаях процесс деструкции запускается под действием вирусов (энтеровируса Коксаки, краснухи или ВИЧ).
Причины возникновения сахарного диабета второго типа
Этот вид заболевания вызван инсулинорезистентностью, которая возникает в зрелом возрасте. Поджелудочная железа продолжает вырабатывать необходимый гормон, но он не действует. В этом случае говорят об относительном его дефиците.
Орган может воспринять это как недостаток инсулина (хотя на самом деле это не так) и производить его сверх нормы. Тогда возникает гиперинсулинемия и метаболический синдром. Причинами инсулинорезистентности могут быть:
Инсулинорезистентность бывает и физиологической. Это характерно для подростков, беременных женщин и пожилых людей. Краткосрочные ее проявления бывают во второй фазе менструального цикла и во время сна.
Сахарный диабет и ожирение
Ученые выявили взаимосвязь между СД и чрезмерно лишним весом. С одной стороны, инсулин препятствует расщеплению жира, что делает похудение для диабетика практически невозможным. С другой стороны, ожирение осложняет течение болезни:
Висцеральное (внутрибрюшное) ожирение может быть результатом малоподвижного образа жизни, избытка андрогенов (мужских гормонов), а также передаваться по наследству. По стандартам Всемирной организации гастроэнтерологов, оно диагностируется при окружности талии более 80 см у женщин и более 94 см у мужчин. Национальная образовательная программа по холестерину США ориентируется также на соотношение объемов талии и бедер – более 0,85 у женщин и более 0,9 у мужчин.
Сахарный диабет и синдром поликистозных яичников
СПКЯ заключается в образовании множественных фолликулярных кист в яичниках. Овуляции происходят редко либо прекращаются вовсе. У женщин с таким диагнозом в анамнезе всегда присутствует гиперандрогения (избыток тестостерона) и часто – инсулинорезистентность.
Сахарный диабет и синдром поликистозных яичников взаимообусловлены. С одной стороны, избыток андрогенов способствует висцеральному ожирению, что в конечном итоге приводит к развитию резистентности к инсулину и СД второго типа. С другой стороны, гиперинсулинемия способствует росту числа фолликулов и образующихся впоследствии кист. В то же время избыток инсулина подавляет овуляцию. Тормозится под его влиянием и выработка глобулина, связывающего половые гормоны, который необходим для «обезвреживания» тестостерона.
Кто в группе риска
Пациенты с избыточной массой тела или синдромом поликистозных яичников имеют более высокие шансы заболеть диабетом. Также в группу риска попадают люди:
Пониженная толерантность к глюкозе тоже является поводом внимательнее следить за здоровьем. СД может проявиться спустя более чем десять лет после диагностирования преддиабета. При этом заболевание на начальной стадии может не привлекать к себе внимания за счет слабо выраженных симптомов.
Анализ крови на глюкозу следует сдавать хотя бы раз в год, людям из группы риска – чаще. По стандартам ВОЗ, верхняя граница нормы составляет 6,1 ммоль/л, Американской диабетической ассоциации — 5,6 ммоль/л.
Диагностика
Результаты анализа крови на глюкозу, превышающие норму, позволяют заподозрить СД. Но для уточнения диагноза эндокринолог назначит также:
В дополнение к анализам крови может потребоваться лабораторное исследование мочи. Врачей интересуют показатели мочевины, мочевой кислоты, креатинина.
При наличии показаний пациенту следует посетить узких специалистов для профилактики осложнений. Обычно это кардиолог и окулист.
Лечение сахарного диабета
Методы лечения зависят от типа заболевания. Хотя полностью избавиться от сахарного диабета нельзя, облегчить симптомы и предотвратить осложнения вполне реально.
По прогнозам ВОЗ, через 10 лет диабет выйдет на седьмое место среди причин смертности населения всего мира. Поэтому важно своевременно лечить заболевание и обеспечить доступность медикаментов для больных.
Для пациентов с СД первого типа жизненно важно получение инсулина. Его аналоги должны восполнять функции бета-клеток. Есть 3 вида препаратов:
| Вид препаратов | Пик действия после введения | Сколько длится эффект |
|---|---|---|
| Быстродействующие | Через 15 минут | До 4 часов |
| Простые | Через 30-60 минут | 6-8 часов |
| Нейтральные | Через 4-12 часов | 18-24 часа |
| Длительно действующие | Более суток |
Пациентам с СД второго типа инсулин бывает нужен редко. Обычно у них его больше, чем требуется. Лечение сводится к приему препаратов, снижающих уровень сахара в крови и коррекции образа жизни.
Возможные осложнения
Нарушение углеводного обмена, гипергликемия и гиперинсулинемия отражаются на разных органах. Главная опасность диабетов – поражения микро- и макрососудов, многие из которых ощутимо снижают качество жизни и даже могут привести к летальному исходу:
Заболевание также подавляет иммунную систему, вызывает изъязвления кожи вплоть до гангрены, деформацию пальцев, многочисленные патологии суставов. Отсутствие лечения при поражении периферических артерий нередко заканчивается ампутацией нижних конечностей и сепсисом.
Диабетическая кома
20% причин летального исхода у больных сахарным диабетом приходится на диабетическую кому. При этом неотложное состояние может вызвать как повышенный уровень сахара в крови, так и пониженный.
Выделяют 3 вида диабетических ком:
Во всех случаях больным требуется оперативная медицинская помощь. Чаще всего ее оказывают в реанимации.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
При сахарном диабете молекулы простого углевода (моносахарида) глюкозы – одного из компонентов сахара и главного источника энергии в организме – не поступают туда, где они необходимы. И в избытке накапливаются в крови, т.е. у человека развивается гипергликемия. Таким образом, у диабетиков нарушен углеводный обмен (он же – метаболизм углеводов).
При инсулинрезистентном сахарном диабете (диабет второго типа, СД2) параллельно с нарушением углеводного обмена у больного также возникает нарушение липидного обмена. Происходит это потому, что клетки тканей диабетика перестают «повиноваться» гормону инсулину, вырабатываемому поджелудочной железой и регулирующему метаболизм как углеводов, так и жиров, а в определенной мере – и белков.
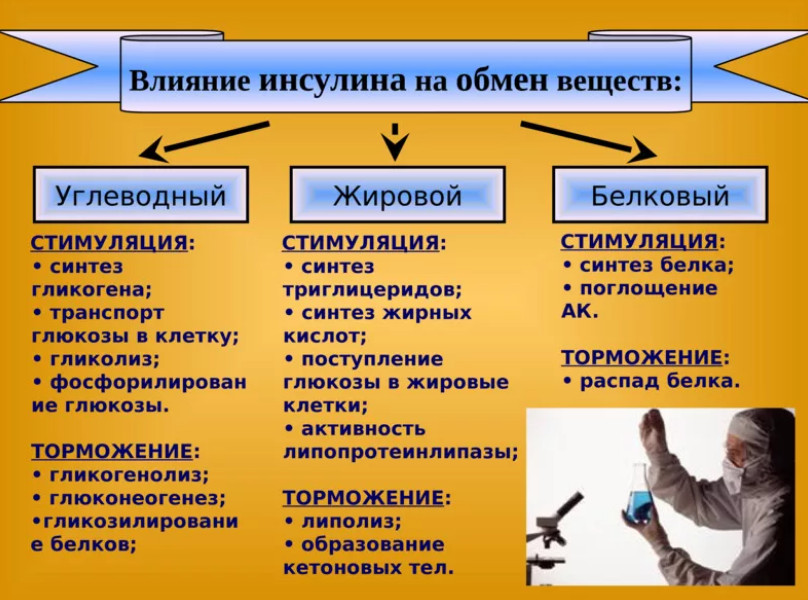
Так работает инсулин у здорового человека
Что такое липидный обмен?
Жиры или липиды, так же как углеводы и белки, поступают в наш организм с пищей. И проходят там сложный цикл биохимических преобразований, в процессе которого клетки тканей используют их для своих целей и утилизируют. Этот цикл и называется липидным обменом или метаболизмом жиров.
Природные растительные и животные жиры, в основном, состоят из триглицеридов, на которые они и разлагаются. Триглицериды соединяются с белками и образуют липопротеиновые комплексы, транспортирующие по организму важный «строительный материал» – одноатомный спирт, в быту именуемый холестерином. Эти комплексы могут быть как «полезными», жизненно необходимыми («хороший» холестерин), так и «вредными» («плохой» холестерин).
При нормальном липидном обмене «полезные» липопротеины значительно преобладают над «вредными» и не дают последним наносить ущерб нашему организму, убирая со стенок сосудов холестериновые пятна – предшественники атеросклероза. Благодаря этому, сосуды остаются тонкими и эластичными.
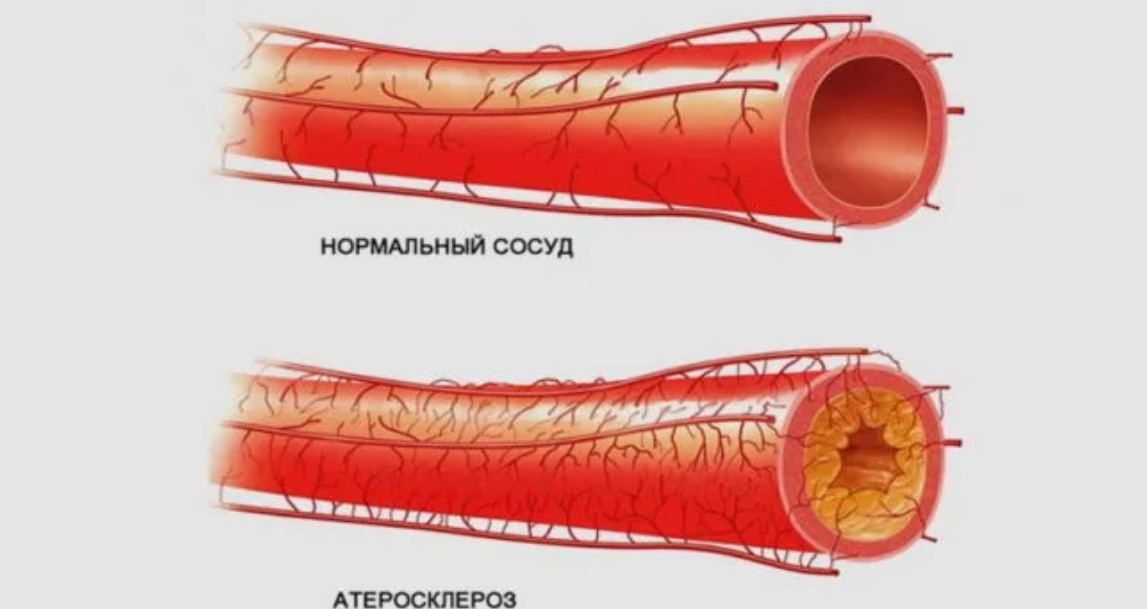
Артериальный сосуд здорового человека и больного диабетом с нарушенным липидным обменом в запущенной стадии
При нарушении метаболизма липидов соотношение полезных и вредных липопротеиновых комплексов меняется, и сосуды начинают склерозироваться – становятся плотными, хрупкими как стекло, с неровной бугристой внутренней поверхностью.
О преобладании «плохого» холестерина сигнализирует ожирение с первоначальным отложением подкожного жира преимущественно в области талии (висцеральный тип).
Чем опасен «тандем» неправильного метаболизма глюкозы и жиров?
Нарушение углеводного и липидного обмена в сочетании с гипертонией говорит о наличии метаболического синдрома – комплекса изменений, на фоне которых риск развития инфарктов и инсультов повышается в десятки раз.
Кроме того, нарушения метаболизма создают идеальные условия для старта онкологии и других серьезных заболеваний.
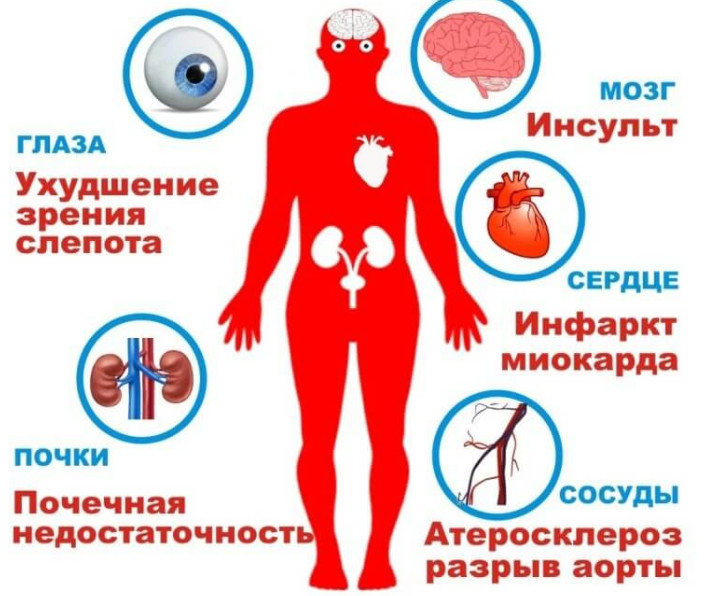
Метаболический синдром в десятки раз повышает угрозу инфаркта, инсульта, других серьезных заболеваний
Как узнать, есть ли нарушения липидного обмена при сахарном диабете и насколько они выражены?
По данным статистики у 97% больных с инсулинрезистентностью метаболизм жиров протекает неправильно. Понять, что жировой обмен нарушен легко: диабетик быстро набирает лишний вес, изначально толстея в талии. Если ее объем превышает 80 см, значит с метаболизмом жиров не все в порядке. При этом диета и физические нагрузки оказываются малоэффективными – как ни старайся, похудеть не получается.

У диабетиков с метаболическим синдромом больше всего жира откладывается на талии и животе, происходит нарушение обменных процессов, развивается/усугубляется артериальная гипертензия.
О проблеме свидетельствуют и биохимические признаки нарушения липидного обмена: при сахарном диабете в крови повышается уровень «плохого» холестерина с очень низкой плотностью, а уровень «хорошего» холестерина с высокой плотностью, наоборот, падает. В то время как общий холестерин может быть лишь незначительно повышен или вообще остается в пределах нормы.
Чем выше уровень «вредных» липопротеиновых комплексов и ниже «полезных» – тем более выражено нарушение липидного обмена и острее необходимость в специфическом лечении.
Как лечат больных сахарным диабетом с нарушенным метаболизмом жиров
Для нормализации соотношения полезных и вредных липопротеинов диабетикам назначают лекарственные препараты – бигуаниды и др. Больным с гипертонией может потребоваться корректировка ранее назначенного лечения: переход с низкоселективных на высокоселективные препараты из группы бета-адреноблокаторов.

Лечение при диабете с нарушением липидного обмена подбирает врач
Схема и состав лечения подбирается индивидуально. Этим занимается лечащий врач – терапевт или эндокринолог – при участии кардиолога.
Помимо лекарственной терапии для восстановления нормального обмена липидов диабетику необходимо:
- правильно сформировать рацион и режим питания;
- добавить дозированные физические нагрузки;
- хорошо высыпаться по ночам.
Что и как едим?
- Исключите из своего меню блюда из жирного мяса, заменив его куриным филе, нежирной говядиной, постной рыбой, морепродуктами.
- Вместо сметаны добавляйте в салаты и супы обезжиренный йогурт. Ограничьте употребление яиц и сливочного масла. Количество растительного масла не должно превышать 2-3 столовых ложек в день.
- Не ешьте соленую и копченую пищу, подружитесь с овощами и несладкими фруктами.

Овощи и фрукты – основа питания больного диабетом с нарушенным обменом жиров
- Ешьте часто, не менее 5-ти раз в день, и понемногу, не более 300 грамм пищи на один прием.
- Самую высококалорийную пищу употребляйте в первой половине дня, низкокалорийную – во второй.
- Не ешьте после семи часов вечера – это не так трудно сделать, как кажется, нужно просто привыкнуть.
Как двигаемся?
На первый взгляд может показаться логичным, что для борьбы с жиром физические нагрузки должны быть очень интенсивными и продолжительными, в буквальном смысле слова изнуряющими. Однако это далеко не так. Перегрузки не приносят пользы диабетику и становятся причиной дополнительных проблем, в том числе – серьезных:
- усиленные нагрузки на суставы приводят к повреждению хрящевой ткани;
- склерозированные сосуды могут не справиться с увеличивающимся давлением крови;
- сердце и мозг страдают от недостатка кислорода.
Кроме того, при интенсивных занятиях спортом у больного СД2 увеличивается сахар в крови, а при комфортном режиме двигательной активности, наоборот, уменьшается.
Поэтому для борьбы с висцеральным жиром и лишним весом, и, прежде всего, для восстановления нарушенного липидного обмена больному диабетом 2 типа необходимы так называемые кардио-тренировки. Под этим красивым и очень правильным названием понимается любая двигательная активность в спокойном темпе, без одышки и других неблагоприятных изменений самочувствия.
Диабетику в месяц нужно двигаться не менее 150 часов, оптимальный график нагрузок – 5 раз в день по 30 минут.
- Это может быть плавание в бассейне или пешие прогулки с равномерной, комфортной скоростью, занятия по дому – мытье полов или окон и др.

Бассейн – ваш путь к здоровью
- Если вы работаете и у вас сидячая работа, используйте для движения обеденный перерыв. Можно также просто пританцовывать за компьютером по хорошую музыку. Или прогуливаться по холлу, решая по телефону вопросы с партнерами или клиентами.
- Важный момент: дозированные физические нагрузки помогают легче пережить начальный этап диеты, снижая чувство голода.
Как спим?
Для того чтобы метаболические процессы протекали нормально, человеку необходимо не менее 8 часов полноценного, здорового сна. У диабетика с ожирением сон нарушен.
Дело в том, что мышечные стенки наших дыхательных путей во время глубокой фазы сна расслабляются. Жировые отложения в области шеи и груди давят на расслабленные дыхательные пути, вызывая их спадение. Результатом становится уменьшение потока поступающего в легкие воздуха, которое может чередоваться с эпизодами полного прекращения дыхания – апноэ сна.
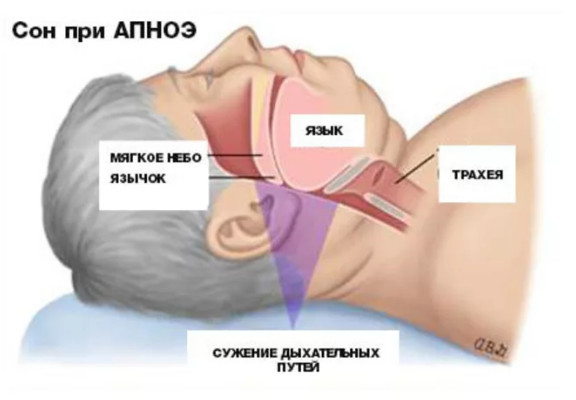
У полного человека во время сна происходит сужение дыхательных путей и может развиваться ночное апноэ
Чтобы снова начать дышать, человеку приходится сделать усилие – а, значит, на мгновение проснуться. Такие пробуждения обычно не запоминаются, но делают свое «черное дело» – наутро диабетик просыпается с головной болью, повышенным давлением, чувством разбитости.
- Важно! Плохой прерывистый сон не позволяет отстроить нарушенный метаболизм жиров, т.е. их правильную переработку и работу в организме. Поэтому человек не может похудеть и защитить себя от сердечно-сосудистых заболеваний. Не помогают ни диета, ни физическая активность.
Таким образом, плохой сон не дает диабетику избавиться от лишнего веса, а лишний вес мешает спать. Создается порочный круг, выйти из которого просто необходимо. И такая возможность есть – пользование аппаратом для нормализации дыхания во время сна позволяют больному СД2 выспаться:
- увеличивая эффективность лекарственной терапии и физических нагрузок;
- способствуя нормализации липидного и углеводного обменов – человек худеет, уровень сахар в крови приходит к норме;
- снижая риск гипертонического криза, ишемической болезни сердца, инфаркта миокарда, инсульта.

Пользование аппаратом для нормализации дыхания во сне помогает восстановить нарушенный липидный обмен
Тяжелые метаболические нарушения, лежащие в основе патогенеза сахарного диабета (СД), приводят к изменениям почти во всех органах и тканях организма, в том числе и в коже. Этиология кожных поражений

Тяжелые метаболические нарушения, лежащие в основе патогенеза сахарного диабета (СД), приводят к изменениям почти во всех органах и тканях организма, в том числе и в коже. Этиология кожных поражений при СД, безусловно, связана с нарушением углеводного обмена и накоплением соответствующих продуктов нарушенного метаболизма, что приводит к структурным изменениям в дерме, эпидермисе, фолликулах и потовых железах. В сочетании с диабетической полинейропатией, микро- и макроангиопатиями, нарушением местного и общего иммунитета это приводит к появлению различных видов сыпи, пигментных пятен, изъязвлений, а также к гнойно-септическим осложнениям.
Кожа больных СД подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают омозолелости, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются за счет подногтевого гиперкератоза. Диффузное выпадение волос может быть симптомом плохо контролируемого диабета.
Часто дерматологические проявления могут выступать в качестве «сигнальных признаков» СД: зуд кожи, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии).
В настоящее время описано более 30 видов дерматозов, которые либо предшествуют СД, либо развиваются на фоне манифестного заболевания. Условно их можно разделить на 3 группы:
- Первичные — обусловленные диабетическими ангиопатиями и нарушением метаболических процессов (диабетические дерматопатии, липоидный некробиоз, диабетический ксантоматоз, диабетические пузыри и др.).
- Вторичные — грибковые и бактериальные инфекции.
- Дерматозы, вызываемые препаратами, применяющимися при лечении СД (экзематозные реакции, крапивница, токсидермия, постинъекционные липодистрофии).
Как правило, диабетические поражения кожи имеют длительное и упорное течение с частыми обострениями и трудно поддаются лечению.
Диабетическая дерматопатия. Наиболее частое поражение при диабете выражается в появлении на передней поверхности голеней симметричных красновато-коричневых папул диаметром 5–12 мм, которые затем превращаются в пигментированные атрофические пятна (чаще выявляется у мужчин с большой длительностью СД). Субъективные симптомы отсутствуют, течение длительное, могут исчезать самостоятельно в течение 1–2 лет. Патогенез связан с диабетической микроангиопатией. Специфическое лечение дерматопатии не проводится.
Диабетический пузырь. Относится к редким поражениям кожи при СД. Пузыри возникают внезапно, без покраснения, на пальцах рук и ног, а также на стопе. Размеры варьируют от нескольких миллиметров до нескольких сантиметров. Пузырная жидкость прозрачна, иногда геморрагична и всегда стерильна. В большинстве случаев пузыри заживают без рубцевания через 2–4 нед симптоматического лечения.
Рубеоз. В детском и юношеском возрасте у больных инсулинозависимым СД на коже лба, щек (реже — подбородка) наблюдается гиперемия в виде небольшого румянца, что иногда сочетается с поредением бровей.
Диабетическая эритема. Протекает по типу эфемерных эритематозных пятен, которые наблюдаются в основном у мужчин старше 40 лет, страдающих диабетом в течение непродолжительного времени. Эти пятна характеризуются крупными размерами, резкими границами, округлыми очертаниями и насыщенной розово-красной окраской. Локализуются в основном на открытых кожных покровах — лице, шее, тыле кисти. Субъективные ощущения либо отсутствуют, либо больные жалуются на легкое покалывание. Пятна отличаются весьма непродолжительным сроком существования (2–3 дня), исчезают самопроизвольно.
Acanthosis nigricans. Характеризуется ворсинчатыми гиперпигментированными разрастаниями, преимущественно в складках шеи и подмышечной впадине. Больные жалуются на «грязную кожу», которую невозможно отмыть. На самых выступающих точках суставов пальцев иногда также имеются мелкие папулы. В основе патогенеза лежит выработка печенью инсулиноподобных факторов роста, которые вступают в связь с эпидермальными рецепторами и вызывают утолщение эпидермиса и гиперкератоз.
Диабетическая ксантома. Развивается на фоне гиперлипидемии, причем основную роль играет увеличение содержания в крови триглицеридов. Желтоватые бляшки локализуются преимущественно на сгибательных поверхностях конечностей, на груди, лице, шее и состоят из скопления триглицеридов и гистиоцитов.
Липоидный некробиоз. Относительно редкий хронический дерматоз, характеризующийся очаговой дезорганизацией и липидной дистрофией коллагена.
Инсулинозависимый СД является наиболее частой причиной липоидного некробиоза и встречается у 1–4% таких больных. Кожные проявления могут быть первыми — и долгое время единственными — проявлениями диабета. Полагают, что у 18–20% больных липоидный некробиоз может возникнуть за 1–10 лет до развития типичных симптомов диабета, у 25–32% больных развивается одновременно с этим заболеванием, однако у большинства (55–60%) СД предшествует поражению кожи. Прямой зависимости выраженности клинических проявлений липоидного некробиоза от тяжести течения диабета не существует.
Заболевание может возникнуть в любом возрасте, однако чаще ему подвержены лица от 15 до 40 лет (преимущественно женщины). Протекает на фоне инсулинзависимого диабета и характеризуется крупными единичными очагами поражения на коже голеней. Заболевание обычно начинается с появления небольших синюшно-розовых пятен или гладких плоских узелков округлых или неправильных очертаний, склонных к периферическому росту с последующим формированием четко отграниченных, вытянутых по длине овальных или полициклических индуративно-атрофических бляшек. Их центральная часть (желтовато-коричневого цвета) слегка западает, а краевая часть (синюшно-красная) несколько возвышается. Бляшки имеют гладкую поверхность, иногда шелушащуюся по периферии. Постепенно центральная часть бляшек атрофируется, на ней появляются телеангиоэктазии, легкая гиперпигментация, иногда изъязвления. Субъективных ощущений, как правило, нет. Боль возникает при изъязвлении.
Внешний вид очагов настолько характерен, что обычно дополнительных исследований не требуется. При атипичных формах проводят дифференциальный диагноз с кольцевидной гранулемой, саркоидозом, ксантоматозом.
Эффективного лечения в настоящее время нет. Применяются средства, нормализующие липидный обмен (Липостабил, Клофибрат, Бензафлавин); улучшающие микроциркуляцию (Курантил, Трентал, Теоникол). Показаны такие препараты, как Аевит, Дипромоний, Никотинамид, Ангиотрофин. Эффективно внутриочаговое введение кортикостероидов, инсулина, Гепарина. Наружно: аппликации 25–30% раствора Димексида, нанесение Троксевазиновой, Гепариновой мазей, наложение окклюзивных повязок с фторсодержащими кортикостероидными мазями. Физиотерапия: фонофорез гидрокортизона, электрофорез Аевита, Трентала. Лазеротерапия: при изъязвлении иногда прибегают к оперативному вмешательству (удалению очагов с последующей кожной пластикой).
Зудящие дерматозы (зуд кожи, нейродермит). Часто являются первыми признаками диабета. Не наблюдается прямой зависимости между тяжестью СД и интенсивностью зуда. Наоборот: замечено, что наиболее сильный и упорный зуд наблюдается при скрытой и легкой формах диабета. У большинства пациентов кожный зуд предшествует развитию не только поражения кожи при СД, но и самому установлению диагноза (от 2 мес до 7 лет). Реже зуд развивается уже на фоне установленного и леченого СД.
Преимущественной локализацией являются складки живота, паховые, межъягодичная, локтевые. Поражения часто односторонние.
Грибковые поражения кожи. Наиболее часто развивается кандидоз, обычно вызываемый Candida albicans. Чаще встречается в пожилом возрасте и у тучных пациентов с преимущественной локализацией очагов в области гениталий и крупных складок кожи, межпальцевых складок, слизистых оболочек (вульвовагинит, баланопастит, ангулярный хейлит). Кандидомикоз может играет роль «сигнального симптома» СД.
Кандидоз любой локализации начинается с сильного и упорного зуда, в дальнейшем к нему присоединяются объективные признаки заболевания. Сначала в глубине складки появляется белесоватая полоска мацерированного рогового слоя, формируются поверхностные трещины и эрозии. Поверхность эрозий — влажная, блестящая, синюшно-красного цвета, окаймленная белым ободком. Вокруг основного очага появляются «отсевы», представленные мелкими поверхностными пузырьками и пустулами. Вскрываясь, эти элементы превращаются в эрозии, также склонные к росту и слиянию. Диагноз подтверждается при микроскопическом или культуральном исследовании.
Для местного лечения применяются проверенные временем, простые и доступные средства — спиртовые или водные (последние лучше для крупных складок) растворы анилиновых красителей: метиленовой синьки (2–3%), бриллиантовой зелени (1%), а также жидкость Кастеллани, мази и пасты, содержащие 10% борной кислоты. Из местных антимикотиков можно использовать практически любые в виде 1–2% кремов, мазей, растворов. Наружные средства применяют до полного разрешения кожных очагов, а затем еще в течение одной недели. Из системных антимикотиков применяются флуконазол, итраконазол или кетоконазол. Флуконазол назначают по 150 мг/сут однократно, при торпидном течении, по 150 мг/сут 1 раз в неделю в течение 2–3 нед. Итраконазол назначают по 100 мг/сут в течение 2 нед или по 400 мг/сут в течение 7 дней. Кетоконазол назначают по 200 мг/сут в течение 1–2 нед. Целесообразность назначения системных антимикотиков определяется эффективностью, предшествующей терапии, мотивацией пациента, желающего как можно скорее избавиться от проявлений болезни, а также доступностью препаратов.
Инфекционные заболевания. Бактериальные поражения кожи встречаются у больных СД значительно чаще, чем в популяции и трудно поддаются лечению. Диабетические язвы стопы являются наиболее грозным осложнением и могут приводить к ампутации конечности и даже летальному исходу.
Пиодермии, фурункулы, карбункулы, флегмоны, рожа, паронихии и панариции чаще всего вызываются стафилококковой и стрептококковой флорой. Присоединение инфекционно-воспалительных заболеваний кожи, как правило, приводит к тяжелым и длительным декомпенсациям диабета и увеличивает потребность организма в инсулине. Диагноз должен быть подтвержден получением культуры с определением чувствительности к антибиотикам. Больному назначают перорально диклоксациллин или эритромицин (при наличии аллергии к пенициллину). Прием диклоксациллина — основной метод лечения амбулаторных больных, поскольку к нему чувствительны 97% микроорганизмов. Не нагноившиеся поражения можно также лечить с помощью применения тепла местно. При флюктуации фурункул необходимо вскрыть и дренировать. Крупные абсцессы иногда требуют рассечения и дренирования.
В заключение следует отметить, что поражения кожи при диабете являются на сегодняшний день распространенными состояниями, достаточно часто встречающимися в клинической практике. Лечение их имеет определенные трудности и должно начинаться с эффективного контроля за уровнем сахара в крови и отработкой адекватной схемы приема антидиабетических препаратов. Без коррекции углеводного обмена у этой группы пациентов все лечебные мероприятия малоэффективны.
Литература
- С. Г. Лыкова, О. Б. Немчанинова. Поражения кожи при сахарном диабете (патогенез, патоморфология, клиника, терапия). Новосибирск: Новосибирский медицинский институт. 1997. 44 с.
- А. С. Машкиллейсон, Ю. Н. Перламутров. Кожные изменения при сахарном диабете // Вестник дерматологии и венерологии. 1989. № 5. С. 29–31.
- А. Ю. Сергеев, Ю. В. Сергеев. Грибковые инфекции. Руководство для врачей. М., 2003.
- И. И. Дедов, В. В. Фадеев. Введение в диабетологию: Руководство для врачей. М., 1998. 404 с.
- М. И. Мартынова, Е. Е. Петряйкина, В. Ф. Пилютик. Особенности нарушения кожных покровов при инсулинзависимом сахарном диабете. «Лечащий Врач».
И. Б. Мерцалова, кандидат медицинских наук
РМАПО, Москва
Причина избыточного веса не всегда кроется в неправильном пищевом поведении и отсутствии физической активности. Иногда лишние килограммы появляются как результат нарушения обмена веществ, в частности, углеводного. При этом человек может принимать пищу в умеренных количествах, но организм не может ее полноценно усвоить. Решить проблему можно, если придерживаться специального рациона, который поможет нормализовать эти процессы.
Нарушение углеводного обмена
Углеводы возмещают затраты энергии после физических и умственных нагрузок, а также стрессовых ситуаций. Выработка энергии не происходит без глюкозы – одного из самых главных углеводов, и нарушения возникают при повышении или, наоборот, понижении ее уровня в крови. Таким образом, патологии можно разделить на два вида: нехватка или избыток.
Узнать больше о правилах питания, принципах формирования разумного рациона возможно на 7-модульном сертификационном курсе по диетологии и нутрициологии от ведущего врача-диетолога Олега Ирышкина.
Нарушения обмена углеводов возникают по следующим причинам:
- наследственные факторы, из-за которых в организме не синтезируются определенные ферменты;
- сбои в функционировании печени;
- нарушение гормонального фона;
- наличие опухолей в организме;
- патологии кровеносной системы;
- отравления токсичными веществами;
- неправильное питание;
- частые стрессовые ситуации;
- непосильные физические нагрузки.

Симптоматика
Избыточный тип нарушений
Недостаточный тип нарушений
Высокая эмоциональная и физическая активность
Постоянная сонливость, общая слабость
Гипертония, заболевания сердца и сосудов
Дрожь в пальцах
Тремор конечностей, дрожь в теле
Высокий уровень глюкозы в крови
Постоянная жажда, сухость во рту
Повышенная концентрация кетоновых тел и ацетона, которая сопровождается рвотой и иногда комой
Депрессия, равнодушие к происходящему вокруг
Пониженный уровень глюкозы в крови
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
При избытке углеводов часто развиваются сахарный диабет, ожирение, гипергликемия, при недостатке – гипогликемия и болезнь Гирке, при которой организм не в состоянии перерабатывать глюкозу.
Что такое диета при нарушении углеводного обмена?
Для восстановления углеводного обмена необходимо придерживаться особого рациона. Категорически запрещено «сидеть» на строгих диетах, которые запрещают необходимые для нормальной жизнедеятельности продукты. Такой подход лишь усугубит ситуацию, при этом проблема лишнего веса не устранится.
Специальная диета предполагает введение в рацион вполне доступных продуктов и ограничение употребления некоторой пищи. Соблюдение несложных правил поможет восстановить обмен углеводов, а также запустить процесс сжигания жировой прослойки.
Питание при нарушении углеводного обмена у пациентов с ожирением
На диете для нормализации углеводного обмена все продукты делятся на разрешенные и запрещенные:
Запрещенные продукты
Разрешенные продукты
Хлебобулочные изделия из муки высшего сорта, сдобного и слоеного теста
Хлебобулочные изделия из пшеничной или ржаной муки
Супы молочные, крупяные, бобовые и картофельные
Овощные супы с небольшим количеством картофеля
Борщ, свекольник, окрошка
Колбаса, сосиски, копчености
Нежирные мясные и рыбные бульоны
Нежирное мясо (говядина, телятина, индюшатина, курица)
Жирная рыба, икра, соленая рыба
Нежирная рыба в отварном или запеченном виде
Жирная молочная продукция, топленое молоко
Нежирная кисломолочная продукция
Соленые и жирные сыры
Куриные яйца (не более 2 шт. в день)
Манка, овсянка, рис
Крупы (гречка, перловка)
Сырые свежие овощи
Жирные соусы, майонез, пряности
Салаты из овощей, рыбы и мяса
Сладкие фруктовые соки
Кисло-сладкие ягоды и фрукты
Кулинарные и мясные жиры
Желе, компоты, муссы из фруктов и ягод
Бананы, виноград, финики, инжир, сладкие фрукты
Овощные и ягодные соки
Диета при нарушении углеводного обмена
Примерное меню диеты может выглядеть следующим образом:
- Завтрак: овощной салат, заправленный небольшим количеством растительного масла, нежирный творог, чай;
- Перекус: яблоко;
- Обед: вегетарианский борщ со сметаной, отварное мясо с тушеной капустой, компот из сухофруктов без сахара;
- Перекус: нежирный творог, стакан молока;
- Ужин: отварная рыба с рагу из овощей, чай;
- Перед сном: стакан кефира.
Хотите знать больше?
Академия Медицинского Образования приглашает на семинар «Актуальные вопросы диетотерапии при избыточном весе и ожирении». Мероприятие состоится 1 и 9 августа. Спикер семинара – Ирышкин Олег Евгеньевич, кандидат медицинских наук, врач спортивной медицины и спортивной диетологии. Слушатели получат знания об причинах возникновения и патогенезе ожирения, а также современных методах лечения избыточного веса. Подробности о семинаре вы можете узнать, перейдя по ссылке.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Читайте также:

